Болезнь лайма кто является возбудителем этого заболевания

Боррелиоз представляет собой инфекционное заболевание, распространенное на определенных территориях, на которых обитает микроорганизм, являющийся его возбудителем. Правильное и полное название данной инфекции – системный клещевой боррелиоз, но помимо этого для обозначения заболевания используют следующие наименования: клещевой менингополиневрит, клещевой боррелиоз, иксодовый боррелиоз, хроническая мигрирующая эритема, эритемный спирохетоз, синдром Банноварта и болезнь Лайма. Однако в обиходе наиболее часто используется короткие названия – боррелиоз, болезнь Лайма или Лайм-боррелиоз.
Инфекция протекает стадийно с поражением суставов, нервной системы и иногда сердца, и подвергается полному излечению, если начать терапию антибиотиками в течение короткого срока после начала заболевания.
Отличительной чертой боррелиоза является то, что инфекция не передается от больного человека к здоровому, а инфицирование происходит только при укусе клеща, являющегося переносчиком микроба-возбудителя. Боррелиозом могут заболевать люди любого пола и возраста, в том числе маленькие дети и пожилые.
Системный клещевой боррелиоз представляет собой инфекцию с длительным рецидивирующим течением, вызываемую спирохетами Borrelia burgdorferi.
Инфекция трансмиссивная, поскольку заражение происходит только при укусе иксодовых клещей, которые являются переносчиками боррелий. От человека к человеку боррелиоз не передается, поэтому больной совершенно безопасен для окружающих. Инфекция получила название "боррелиоз" от латинского наименования спирохет – Borrelia burgdorferi, являющихся ее возбудителями. А название болезнь Лайма было дано по наименованию города "Лайм" в штате Коннектикут, в котором в 1975 году была впервые зарегистрирована вспышка инфекции и описаны ее основные симптомы. Все остальные названия данной инфекции являются производными либо от боррелий (боррелиозы), либо от ведущих клинических признаков (клещевой менингополиневрит), либо от наименования клещей-переносчиков спирохет (иксодовый или клещевой боррелиоз и др.). Болезнь Лайма была открыта после обследования подростков штата Коннектикут, у которых ювенильный артрит встречался в 100 раз чаще, чем у их сверстников из других местностей США. Врачи и ученые заинтересовались подобной аномалией, обследовали детей, взяли пробы синовиальной жидкости из суставов, из которой и смогли высеять спирохеты Borrelia burgdorferi, которые оказались возбудителями заболевания.
Инфекция распространена на тех территориях, где находится природный резервуар боррелиоза, который постоянен и не перемещается с течением времени. Именно поэтому инфекция встречается на территориях перечисленных стран, но в другие не распространяется. Хозяевами боррелий являются дикие и домашние животные, в том числе грызуны и птицы, а переносчиками – иксодовые клещи. Клещ, кусая животного – хозяина боррелий, инфицируется спирохетами и становится их пожизненным носителем. Более того, самки клещей передают боррелий своим личинкам, из которых формируются взрослые клещи, буквально с момента рождения являющиеся переносчиками инфекции. Когда такие клещи кусают человека, они инфицируют его боррелиями, которые и вызывают развитие болезни Лайма. В некоторых странах с природными очагами боррелиоза около 90% всех клещей являются переносчиками инфекции. Это означает, что практически каждый укус клеща может вызвать заражение боррелиозом. Поэтому жители данных территорий должны соблюдать меры защиты от укусов клещей особенно тщательно. Период активности клещей, в течение которого они могут кусать человека, длится с мая по сентябрь, пока на деревьях и кустарниках имеется листва, а на земле – трава. Именно в этот период клещи становятся активными, могут запрыгивать с травы и листвы кустарников на одежду человека, с которой перебираются на кожу и присасываются. После присасывания клещ впрыскивает в кровоток слюну вместе с боррелиями, в результате чего человек заражается инфекцией.
Инкубационный период боррелиоза обычно длится от 2 до 50 дней, но в редких случаях может продолжаться в течение нескольких месяцев или даже лет. После этого появляются клинические симптомы инфекции.
Боррелиоз протекает в три последовательные стадии, развивающиеся через разные промежутки времени после заражения.
На первой стадии (острой) у человека появляются общеинфекционные симптомы интоксикации (повышенная температура тела, головные и мышечные боли, слабость, сонливость и т.д.) и мигрирующая эритема. Эритема образуется в месте укуса клеща и представляет собой постоянно увеличивающееся в диаметре пятно с ярко-красным наружным ободком и светлой внутренней частью. Эритема обычно увеличивается до 20 см в диаметре, а в редких случаях и до 60 см. В области эритемы кожа сильно зудит, имеются ощущения жжения и выраженной болезненности. Данная первая стадия боррелиоза развивается через несколько дней или недель после укуса клеща и заражения спирохетами, и длится до 1 месяца. После завершения первой, острой стадии боррелиоза либо наступает выздоровление, либо инфекция переходит в хроническое течение и развиваются 2 и 3 стадии.
На второй стадии боррелиоза у человека развивается поражение либо нервной системы, либо сердца. В результате поражения нервной системы у человека развиваются периферические нейропатии (онемение конечностей, потеря чувствительности на отдельных участках рук и ног и т.д.), менингит, радикулиты и др. А поражение сердца характеризуется развитием сердцебиений, болей в сердце, блокадами и др. Вторая стадия инфекции может длиться до полугода.
На третьей стадии боррелиоза у человека развиваются артриты, которые сочетаются с поражением либо нервной системы, либо сердца, в зависимости от того, какой орган был вовлечен в патологически процесс на второй стадии. Помимо артрита, на третьей стадии боррелиоза нередко развивается атрофический дерматит.
Наиболее характерными поздними неврологическими осложнениями III стадии боррелиоза являются хронический энцефаломиелит, спастический парапарез, потеря памяти, слабоумие.
Поскольку боррелии могут жить внутри клеток, то даже после выздоровления бактерии могут сохраняться в организме человека в течение длительного времени – до 10 лет. Наиболее вероятно, что боррелии сохраняются в лимфатической системе.
Профилактика инфекции К сожалению, специфической профилактики боррелиоза (прививки) не существует. Поэтому единственно возможной профилактикой инфекции является неспецифическая, заключающаяся в минимизации риска попадания клеща на тело человека. Поскольку клещи живут в траве и листве, необходимо избегать нахождения в местах, где придется тесно контактировать с растительностью (лес, парки и т.д.). Если же человек собирается "на природу", то следует одеваться в светлую одежду, которая максимально закрывает тело: рубашка с длинным рукавом, штаны с резинкой на лодыжке, шарф на шее, капюшон или кепка на голове и т.д. Кроме того, открытые участки тела следует обрабатывать репеллентами, отпугивающими клещей. Во время нахождения в лесу или парке следует через каждые два часа осматривать тело на наличие клещей. Также во время нахождения на природе нужно как можно меньше сидеть в траве и контактировать с листвой кустов и деревьев.
РОСПОТРЕБНАДЗОР ИНФОРМИРУЕТ
Клещевой энцефалит, клещевой боррелиоз или болезнь Лайма
Клещевой энцефалит – природно – очаговая трансмиссивная (распространяющаяся с током крови) острая вирусная инфекция с преимущественным поражением центральной нервной системы.
Она отличается множественностью клинических проявлений и тяжестью течения – от легких стертых форм до тяжелых.
Последствия заболевания также разнообразны – от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Очаги этой инфекции встречаются в лесных районах Дальнего Востока, Западной и Восточной Сибири, Приуралья, Северо – западном и Центральном регионах европейской части России.
Переносчиками и основными хранителями возбудителя этого заболевания являются лесные клещи, которые заражают человека во время присасывания. Возможно заражение человека и алиментарным путем, т.е. при употреблении в пищу сырого молока коз и коров.
В неблагополучных по заболеваемости (эндемичных) районах заражение клещевым энцефалитом происходит с апреля по сентябрь, однако наиболее опасными месяцами являются май и июнь.
Органами государственного санитарно – эпидемиологического надзора Российской Федерации, областей, краев, автономных республик, округов, областей осуществляется постоянный контроль всех профилактических и противоэпидемических мероприятий, проводимых в территории по клещевому энцефалиту.
Солнечногорский район по состоянию на сегодняшний день не является эндемичным, т.е. неблагополучным, районом по клещевому энцефалиту.
В лесных массивах района в основном обитают иксодовые клещи, которые являются переносчиками клещевого боррелиоза или болезни Лайма.
Болезнь Лайма – инфекционное заболевание, которым можно заразиться только при укусе иксодовых клещей.
В летнее время взрослые и дети, не соблюдающие в лесу элементарных мер защиты от клещей, подвергают себя серьезной опасности.
Первое проявление болезни – красное пятно в месте присасывания клеща. Пятно постепенно увеличивается в размерах, часто образуя кольцо с просветлением в центре. Через некоторое время таких колец может появиться несколько. Одновременно возникают слабость, гриппоподобное состояние с температурой. При отсутствии лечения заболевание может прогрессировать, поражая суставы, нервную и сердечно – сосудистую системы.
Болезнь Лайма, особенно в ранней стадии, хорошо поддается лечению некоторыми антибиотиками (но не всеми! Поэтому ни в коем случае нельзя заниматься самолечением).
Коварство этой болезни в том, что она может принимать хроническое течение с тяжелыми последствиями, при этом как бы маскируясь под другие заболевания.
Диагноз болезни Лайма может быть поставлен только врачом- инфекционистом и подтвержден при обязательном исследовании крови.
Как предупредить болезнь Лайма – не допускать присасывания клещей!
Собираясь в лес, одевайтесь правильно: рубашка должна быть заправлена в брюки, брюки в носки. На рукавах должны быть прилегающие манжеты, на голове – шапочка или косынка, под которую убирают волосы.
При возвращении из леса необходимо внимательно осмотреть себя, детей, одежду, а также животных, которых вы брали с собой в лес.
Если присасывание клеща произошло, то для исключения возможного заражения и в целях ранней диагностики заболеваний, передающихся иксодовыми клещами, необходимо незамедлительно обратиться в лечебно-профилактические организации.
Обращайтесь по месту жительства для постановки на учет и проведения медицинского наблюдения, но в первую очередь – для своевременного назначения противоклещевого иммуноглобулина в течение 96 часов после присасывания клеща или экстренной антибиотикопрофилактики, если при лабораторном исследовании клеща были обнаружены вирусы, боррелии, эрлихии или установлена микстзараженность переносчика.
Если не удаётся вовремя обратиться в лечебно- профилактическое учреждение в короткие сроки, клеща можно удалить самостоятельно: снять пинцетом с широкими концами путем круговых движений (вывинчивания) или зацепить петлей прочной нитки, накинув ее на клеща как можно ближе к кожному покрову, и извлечь путем последовательных медленных потягиваний нитки то вправо, то влево. Затем необходимо продезинфицировать руки. Место присасывания обработать йодной настойкой и заклеить на 2-3 дня бактерицидным пластырем, смазав (если нет противопоказаний) мазью с антибиотиком-левомицетином или тетрациклином. В процессе удаления присосавшегося клеща его нельзя ничем смазывать. Удаленного клеща необходимо поместить в герметичную тару с кусочком влажной ткани или бумаги и доставить самостоятельно для лабораторного исследования на зараженность различными видами возбудителей одну из четырёх лабораторий столичного региона. По части обязательного медицинского страхования вышеперечисленные лабораторные исследования проводятся бесплатно.
Исследование клеща проводят в четырех лабораториях столичного региона:
Следует также отметить, что за 2017 год зарегистрировано в Солнечногорском муниципальном районе 7 случаев заболевания клещевым боррелиозом или болезнью Лайма, в том числе из них 1 ребёнок.
Выезжающим в районы эндемичные по клещевому энцефалиту необходимо сделать профилактическую прививку, а также прибывшим на эти территории и выполняющим следующие работы:
- сельскохозяйственные, гидромелиоративные, строительные, по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные и дезинсекционные;
- по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения.
Где и как можно сделать прививку от клещевого вирусного энцефалита?
В Российской Федерации зарегистрированы несколько вакцин против клещевого вирусного энцефалита. Прививку от клещевого энцефалита можно сделать в прививочных пункте Солнечногорской центральной районной поликлинике по адресу: г. Солнечногорск, мкр. Рекинцо. после консультации врача.
При нарушении курса вакцинации (отсутствие документально подтвержденного полноценного курса) прививку проводят по схеме первичной вакцинации.
Ревакцинацию проводят через 12 мес., в последующем - каждые 3 года.
Следует запомнить, что завершить весь прививочный курс против клещевого энцефалита необходимо за 2 недели до выезда в неблагополучную территорию.
Заместитель Главного государственного
в Клинском, Солнечногорском районах М.П. Лустова
Характеристика патологии
Болезнь Лайма имеет и второе признанное название – боррелиоз. Вообще же в медицине существует полное название этого инфекционного заболевания и звучит оно как “системный клещевой боррелиоз”. Кроме этих наименований в диагностических картах людей с выявленной инфекцией могут появиться записи о наличии таких заболеваний:
- клещевого менингополиневрита;
- иксодового боррелиоза;
- мигрирующей эритемы хронического характера;
- эритемного описторхоза;
- синдрома Баннварта;
- клещевого боррелиоза.
По сути же, все это название одного и того же инфекционного заболевания, развивающегося после укуса клеща. В обиходе же нередко сложная медицинская терминология заменяется более простыми названиями.
Сущность недуга
Болезнь Лайма, или клещевой боррелиоз, имеет статус трансмиссивного заболевания. У человека оно может быть вызвано спирохетами. Передача заболевания происходит после укуса клеща. Болезнь Лайма имеет рецидивирующее хроническое течение. Проявиться оно может преимущественно у подростков, возраст которых примерно 15 лет, или же у взрослых людей, находящихся в возрастном диапазоне 20-45 лет.
Заболевание преимущественно проявляется в виде нарушений поверхности эпителиальных покровов, нервной системы, системы сердца и сосудов, затрагивает опорно-двигательный аппарат человека.

Обнаружение заболевания, возникающего после укуса клеща, произошло в городе Лайм, в штате Коннектикут, США. В 1975 году город Лайм подвергся вспышке инфекции, проявления который поразили большое количество людей. Само же название заболевания боррелиоз получает от латинского наименования возбудителей болезни – спирохет – Borrelia burgdorferi. Именно этими фактами и объясняется двойственность наименования инфекционной патологии.
Патогенез заболевания
Период с момента попадания в организм человека инфекционного агента после укуса клеща и до того, как проявятся первые признаки болезни, может составлять от 1 дня до 1,5 месяцев. Средняя же продолжительность инкубационного периода составляет 10-12 дней.

В патогенезе течения заболевания у человека отмечается 3 стадии:
- I стадия – локальной инфекции;
- II стадия;
- III стадия – поздний период развития болезни.
Каким же образом происходит само заражение и последующее формирование патологии? Заразиться клещевым боррелиозом человек может вследствие укуса его инфицированным насекомым. Возбудители – провокаторы развития болезни Borrelia burgdorferi – попадают в кожные покровы человека в составе слюны клеща. Далее в течение нескольких дней происходит увеличение их численности, размножение. После этого возбудители-спирохеты поражают другие зоны кожи, внутренние органы. Распространиться они могут и на сердце, суставы и даже на головной мозг.
Провокаторы болезни довольно длительный период могут существовать внутри организма человека. Иногда эти сроки могут исчисляться годами. Именно этим и объясняется хроническая и рецидивирующая форма заболевания. Поскольку к заболеванию у человека не вырабатывается стойкого иммунитета, то возможны и повторные случаи инфицирования клещевым боррелиозом.

Стадии развития и симптоматика
Как уже было отмечено ранее, течение болезни имеет 3 основных стадии развития. Следует подробнее рассмотреть их.
Болезнь Лайма на первой стадии характеризуется локальным проявлением инфицирования, развивается практически у половины пациентов в течение первых 30 дней после укуса клеща.
Клиническая картина развития болезни Лайма на начальной стадии выглядит следующим образом:
- болезнь имеет острое или подострое начало;
- происходит изменение температуры тела в сторону повышения;
- проявляются симптомы отравления;
- ощущается мышечная скованность;
- на месте укуса человека клещом возникает кольцо покраснения;
- место эритемы сопровождается зудом и болью;
- увеличиваются лимфатические узлы, которые находятся ближе к месту укуса;
- обнаруживаются проявления конъюнктивита и других кожных проявлений;
- иногда имеют место проявления менингита.

Отмечается, что начало развития заболевания может сопровождаться к тому же состоянием, очень похожим на грипп. Пациент может жаловаться на общую усталость, головную боль, лихорадку, боли в мышцах и озноб. Температурные показатели могут достигать 40°С. Кашля и першения в горле при этом практически не наблюдается.
Главным симптоматическим признаком боррелиоза в этот момент становится кольцеобразное покраснение вокруг точки укуса клеща. Почти в четверти случаев заболевания болезнью Лайма этот симптом является единственным из всех ранее перечисленных.
Сразу после укуса насекомого на этом месте образовывается небольшой след в виде равномерного красного пятнышка. Спустя несколько дней оно начинает расширяться во все стороны. Диаметр теперь может составлять несколько десятков сантиметров. Пятно приобретает яркие болезненные края, которые слегка выступают над поверхностью кожи. Так образуется кольцо.
Своевременно назначенное лечение в этот период в течение короткого времени может избавить от симптомов. Если заболевание не лечить, то краснота спадет минимум через несколько месяцев. На месте ранее образовавшегося пятна может появиться слабая пигментация и шелушение кожи.
Вторая фаза болезни Лайма обнаруживается примерно у 15% зараженных людей. Обычно ее развитие возможно при отсутствии правильного лечения или же лечения вообще как такового. Течение второй стадии характеризуется поражением системы сердца и сосудов, нервной системы. Кроме того, симптомами этой стадии болезни выступают кольцевидные поражения кожи и крапивница.
Заражение болезнью Лайма, перешедшего в среднюю стадию, может выступать в виде причины поражения печени, почек и органов зрения, а также возникновения ангины или бронхита.
Формирование третьей стадии болезни происходит спустя примерно 3 месяца после первых 2 стадий. Болезнь приобретает рецидивирующую форму. Больной в это время может жаловаться на слабость в теле, утомляемость, головные боли, депрессивное состояние, нарушение сна, а также поражение некоторых органов и их систем.

Третья стадия заболевания характеризуется еще и тем, что болезнь становится хронической и теперь будет сопровождать человека в течение всей его жизни. На этом этапе происходит развитие атрофического акродерматита, артрита и неврологических синдромов, которые имеют много общего с проявлениями нейросифилиса.
Диагностика и лечение клещевого боррелиоза
Рассматривая доступные в нашей стране методы диагностики болезни Лайма, необходимо отметить, что само диагностирование этого заболевания довольно сложное. Это объясняется тем, что заболевание сопровождается большим количеством клинических проявлений или же, наоборот, может отсутствовать типичная для этого заболевания симптоматика.
В целом же диагностическое обследование основывается на данных эпидемиологов, клинических проявлениях заболевания, которые должны быть подтверждены итогами серологического исследования.
Диагноз может признаваться правдивым только тогда, когда у пациента отмечается наличие мигрирующей эритемы. Именно она является маркером данной инфекции.
Среди диагностических методов обследования, проводимых при подозрениях на болезнь Лайма, можно отметить следующие:
- общий анализ крови;
- реакция непрямой иммунофлуоресценции (РНИФ);
- твердофазный ИФА на антитела к боррелиям;
- иммуноблоттинг;
- полимеразная цепная реакция (ПЦР).
На основе достоверных данных по итогу диагностики назначается соответствующее лечение. Проводимая терапия будет во многом зависеть от стадии заболевания, клинических проявлений, от зоны поражения заболеванием организма человека.
В целом же можно отметить, что терапия при боррелиозе в полной мере основывается на использовании антибиотиков. Антибиотикотерапия при этом, ее длительность и способы применения определяются лечащим врачом в каждом индивидуальном случае отдельно.
Первая, начальная стадия развития болезни Лайма предусматривает лечение, основанное на применении таких лекарственных препаратов из группы антибиотиков, как Амоксициллин, Доксициклин, Цефуроксим, Азитромицин.
Но основным лекарственным средством, используемым преимущественно на первом этапе болезни, является Тетрациклин. Именно его применение является основой всего лечения в самом начале развития заболевания.
На второй стадии болезни, характеризующейся проявлением неврологической симптоматики, применяются следующие препараты из курса общей антибиотикотерапии:
- Доксициклин;
- Цефтриаксон;
- Бензилпенициллин;
- Левомицетин.

Симптоматика, связанная с нарушением работы сердечной системы, на второй стадии заражения боррелиозом эффективно лечится при использовании препаратов Пенициллин G, Амоксициллин, Вибрамицин, Биотраксон.
Эти же препараты применяются и при лечении заболевания, перешедшего в третью, хроническую стадию течения.
При лечении болезни Лайма важно помнить, что минимальный период приема антибиотиков составляет порядка 10 дней. Этого времени вполне достаточно при общих интоксикационных симптомах болезни. Наличие поражения суставов же или нервной и сердечной систем требует максимально длительного лечения.
При антибиотикотерапии пациент может обнаружить у себя множественную сыпь, эритемы или же обострение клинической картины болезни. Пугаться этого не стоит. Такое явление, именуемое в медицине реакцией Яриша-Герксгеймера, является свидетельством того, что лечение проходит довольно успешно.
При возникших подозрениях по поводу заражения клещевым боррелиозом беременной женщины необходимо провести своевременную диагностику. Вовремя проведенное обследование и назначение лечения антибиотиками в большинстве случаев позволяет избежать инфицирования плода.

На этапе выздоровления следует помочь своему организму удержать позиции, принимая общеукрепляющие средства и витамины.
Профилактические мероприятия
Если говорить о мерах предупреждения вероятности заболевания болезнью Лайма, то необходимо отметить, что профилактика в этом случае возможна только неспецифическая. Специальных прививок против боррелиоза на сегодняшний день не существует. Для того чтобы снизить риски заражения, необходимо минимизировать вероятность проникновения клеща к телу человека. Общеизвестно, что местами обитания клещей являются листья и трава, поэтому следует по возможности избегать присутствия в местах, где вероятность встретить клещей высока. В первую очередь это лес, парк, поляны для отдыха.
Если планируется выезд на природу, то рекомендуется надевать светлую одежду, котораябы при этом максимально защищала тело от проникновения насекомых. Голова обязательно должна быть покрыта. Лучше, если головной убор будет полностью закрывать голову.
Полезно использовать специальные средства, отпугивающие насекомых, в том числе и клещей. Следует также периодически, с интервалом примерно в 2 часа осматривать тело, чтобы исключить проникновение клещей под одежду. По возможности нужно меньше контактировать с травой и листьями деревьев.
Клещевой энцефалит — опасное вирусное заболевание, поражающее центральную нервную систему, — вряд ли нуждается в представлении, особенно в связи с недавним всплеском заболеваемости. А вот к проблеме другой, но уже бактериальной, инфекции, также переносимой клещами, внимание врачей и ученых России было привлечено сравнительно недавно
В России боррелиоз (или болезнь Лайма, как ее называют в США) был впервые серологически (т. е. на основе наличия специфических антител) выявлен сотрудниками научно-исследовательского института эпидемиологии и микробиологии им. Н. Ф. Гамалеи РАМН под руководством Э. И. Коренберга в 1985 г. Но только в 1991 г. иксодовые клещевые боррелиозы (ИКБ) были включены в официальный государственный перечень заболеваний, регистрируемых на территории России.
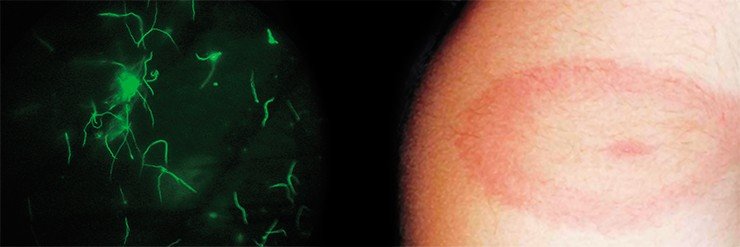
Наиболее распространенным этот недуг признан в США: ежегодно там заболевает более 16 тыс. человек. Рост заболеваемости боррелиозом в настоящее время наблюдается и во многих странах Европы.
Возбудитель — спирохета
Уже из самого названия видно, что переносчиками этой болезни, также как и клещевого энцефалита, являются клещи. В США болезнь Лайма переносят клещи Ixodes scapularis (в 1982 г. американский исследователь В. Бургдорфер именно от этих клещей впервые изолировал самих инфекционных агентов — боррелий); в Европе эту функцию выполняют клещи Ixodes ricinus, а у нас — печально известные таежные клещи Ixodes persulcatus.
Возбудитель боррелиоза — спирохета комплекса под пышным латинским названием Borrelia burgdorferi sensu lato (s. l.) — состоит в близком родстве с трепонемой — возбудителем всем известного сифилиса — и лептоспирой — возбудителем лептоспироза, серьезного заболевания, которому подвержены многие виды животных, и человек в том числе. Все перечисленные спирохеты имеют сходный внешний вид и по форме напоминают извитую спираль.
К сегодняшнему дню на основании генетических и фенотипических различий выделено 12 видов боррелий, но опасными для человека до недавнего времени считалось только три вида: B. burgdorferi sensu stricto (s.s.), B. afzelii и B. garinii. Однако в последнее время появились сообщения, что от больных ИКБ был выделен еще один вид — B. spielmanii, что говорит о возможной патогенности и этого вида.
Боррелии способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер, защищающий кровеносные сосуды мозга
Боррелии распространены по регионам мира неравномерно. В России основное эпидемиологическое значение имеют два вида — B. afzelii и B. garinii, которые обнаружены в обширной лесной зоне от Прибалтики до Южного Сахалина.
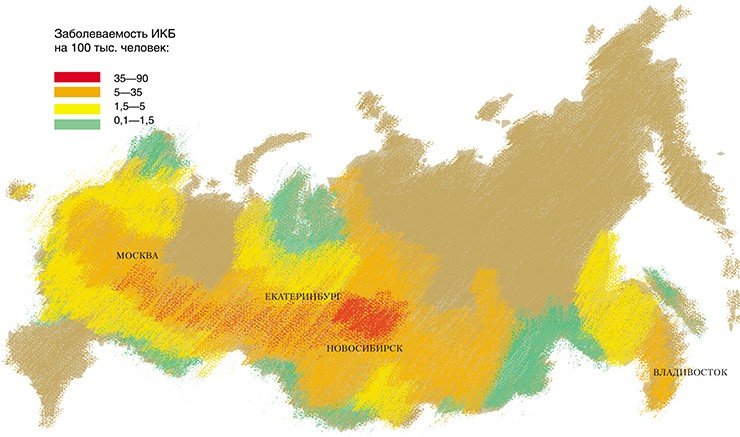
В Институте химической биологии и фундаментальной медицины изучение боррелий было начато в 2000 г. Исследования, проведенные совместно с Институтом систематики и экологии животных СО РАН, направленные на выявление видового разнообразия боррелий, циркулирующих в природных очагах ИКБ Новосибирской области, позволили установить ряд фактов. Помимо широко распространенных B. afzelii и B. garinii были обнаружены редко встречающиеся генетические варианты этих видов.
Согласно данным световой микроскопии, зараженность таежных клещей боррелиями на территории Новосибирской области составляет 12—25 %. При микроскопическом исследовании фиксированных и витальных препаратов боррелии были выявлены как у взрослых клещей, собранных с растений, так и у частично или полностью напитавшихся личинок и нимф.
Проникнув в тело млекопитающего вместе со слюною клеща, спирохеты начинают усиленно размножаться в кожных покровах на месте укуса. Они способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер: размножаясь в спинномозговой жидкости, боррелии становятся причиной тяжелых нейроинфекций.
Первая стадия — обратимая
Иксодовый клещевой боррелиоз — полисистемное заболевание, при котором возможны поражения кожи, опорно-двигательного аппарата, нервной и сердечно-сосудистой систем. Характер клинических проявлений заболевания зависит от его стадии. Условно выделяют три стадии боррелиозной инфекции, хотя четко различить их не всегда удается. Заболевание, как правило, развивается последовательно, переходя из одной стадии в другую.
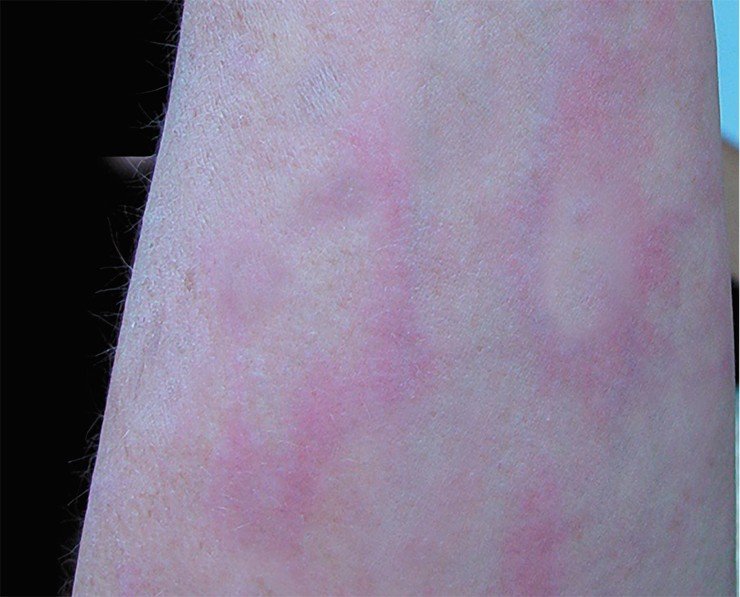
Первая стадия длится от 3 до 30 дней. За этот отрезок времени на коже (в области укуса клеща) вследствие воспалительной реакции может появиться красное кольцо, которое так и называется: кольцевая мигрирующая эритема. Начинается она с небольшого пятна в месте присасывания клеща, которое постепенно мигрирует к периферии. В типичных случаях центр пятна светлеет, а периферические участки образуют яркий красный валик в виде кольца неправильной формы диаметром до 15 см.
Исследования кожных проб, взятых из разных участков эритемы, свидетельствуют о том, что в центре эритемного кольца боррелии практически отсутствуют, но, как правило, они всегда обнаруживаются на периферии. По сравнению с другими воспалительными изменениями эритема может сохраняться на коже в течение достаточно длительного промежутка времени.

Примерно у четверти больных кожные проявления заболевания сопровождаются такими симптомами, как: озноб, сонливость, мышечная слабость, боли в суставах и увеличение лимфатических узлов. Это сигнализирует о том, что боррелии распространяются по организму. Однако у большинства больных с эритемой ранние стадии болезни не сопровождаются симптомами интоксикации. К тому же, существует и так называемая безэритемная форма, которая, как правило, начинается остро и осложнена высокой температурой, болью в суставах и головной болью.

Также нужно отметить, что отсутствие симптомов болезни в первое время после укуса клеща не исключает развития болезни в будущем. При проведении своевременного лечения на первой стадии заболевания возможно полное выздоровление.
Лечение поздней стадии боррелиоза, развивающейся через полгода — год после заражения, требует длительного курса антибактериальной терапии. И борьба с хронической болезнью не всегда бывает успешной
Вторая стадия боррелиоза развивается в среднем через 1—3 месяца после инфицирования. К этому времени боррелии с током крови и лимфы попадают в различные органы и ткани, такие как: мышцы, суставы, миокард, спинной и головной мозг, а также селезенка, печень, сетчатка глаза, — и поражают их. Вот почему данную стадию характеризует столь значительное разнообразие клинических проявлений заболевания: неврологических, сердечных, кожных и т. д.
Признаки поражения нервной системы проявляются в виде менингита, моно- и полиневритов, очень часто — неврита лицевого нерва и др. Многие из этих симптомов могут наблюдаться одновременно. Наиболее частым неврологическим проявлением можно назвать менингополирадикулоневрит (синдром Баннаварта), характеризующийся парезом лицевого нерва. Кроме того, на этой стадии у некоторых больных могут появиться вторичные эритемы.
Наконец, третья стадия боррелиоза развивается через полгода — год после проникновения инфекции в организм. Чаще всего встречаются поражения суставов (хронический артрит), кожи (атрофический акродерматит) и хронические поражения нервной системы (хронический нейроборрелиоз). Лечение поздней стадии боррелиоза требует длительного курса антибактериальной терапии, однако впоследствии у некоторых больных с артритами признаки хронической инфекции наблюдаются в течение месяцев и даже нескольких лет после курса лечения антибиотиками.
Иммунный ответ
В развитие боррелиозной инфекции, как правило, вовлечено несколько патогенных механизмов. Некоторые синдромы, такие как менингит и радикулит, вероятно, отражают результат прямой инфекции органа, а вот артрит и полиневрит могут быть связаны с непрямыми эффектами, вызванными вторичным аутоиммунным ответом.
Иммунный ответ организма на боррелиозную инфекцию проявляется по-разному. Для контроля над распространением инфекции организм использует как врожденный (неспецифическая резистентность), так и адаптивный специфический иммунный ответ, т. е. выработку специфических антител против инфекционного агента. В течение первых двух недель после начала болезни у большинства пациентов действительно обнаруживаются иммуноглобулины против определенных антигенов боррелий — инфекционных белков, запускающих в организме механизм иммунного ответа.
Еще в 90-х гг. прошлого века в США были проведены первые исследования, направленные на разработку антиборрелиозной вакцины. Но и на сегодняшний день эффективной вакцины, предохраняющей от этого опасного заболевания, не существует. Вероятно, трудности с получением безопасных вакцин имеют отношение к особенностям иммунного ответа, наблюдаемого при боррелиозной инфекции. Он может инициировать выработку антител против некоторых собственных белков организма, т. е. вызвать опасные аутоиммунные реакции.
Причиной подобного иммунного ответа является молекулярная мимикрия, сходство (например, между липопротеином боррелий OspA и белком адгезии hLFA-1α), который вырабатывается нашими Т-клетками в синовиальной оболочке, выстилающей внутренние поверхности суставов. Так, осложнения, возникающие после проведения вакцинации вакциной на основе липопротеина OspA, в большинстве случаев проявлялись в виде артритов и аутоиммунных ревматоидных артритов. Работа по созданию приемлемой, безвредной и в то же время эффективной вакцины продолжается до сих пор.
Как диагностировать ИКБ?
Диагностику ИКБ обычно проводят на основании так называемого эпидемиологического анамнеза (установления факта посещения леса, укуса клеща), а также клинических признаков заболевания, главным из которых является наличие мигрирующей эритемы.
Особую сложность для диагностики представляют заболевания, протекающие в безэритемных формах, одновременно с другими инфекциями, переносимыми клещами, например клещевым энцефалитом или анаплазмозом. В клинической практике известны случаи, когда у больного одновременно были выявлены безэритемная форма боррелиоза и клещевого энцефалита, которые привели его к повторной госпитализации по причине осложнений.
Случаи безэритемных форм можно диагностировать только с помощью лабораторных тестов. Выделение боррелий из проб кожи, проб сыворотки крови, спинномозговой или синовиальной жидкостей на специальные среды методом культивирования требует наличия специальных условий, дорогостоящих реактивов, занимает много времени, а главное — малоэффективно.
Первые исследования, направленные на разработку антиборрелиозной вакцины, были проведены еще в 90-х гг. прошлого века.
Но и на сегодняшний день эффективной вакцины против этого опасного заболевания не существует
Микроскопические исследования используются обычно при проведении анализа зараженности боррелиями клещей, но практически не применяются при диагностике ИКБ, поскольку в тканях и жидкостях организма инфицированного человека боррелии не накапливаются в таких количествах, чтобы их можно было обнаружить под микроскопом.
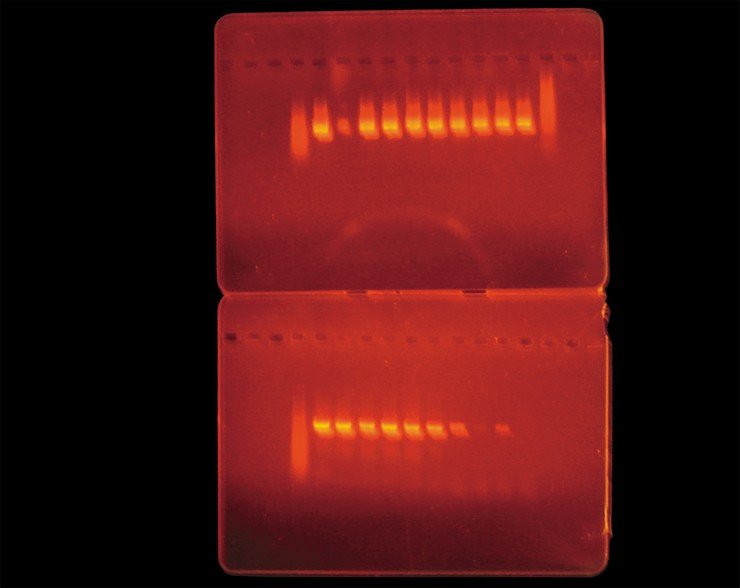
Тем не менее, при проведении совместных работ с Муниципальной инфекционной больницей № 1 г. Новосибирска было показано, что на ранней стадии болезни, до начала лечения, в комплексной диагностике заболевания метод ПЦР вполне применим наряду с иммунологическими методами анализа.
Для своевременного выявления смешанной инфекции определение ДНК необходимо проводить в первые четыре недели после присасывания клещей. Однако отрицательный результат, который при этом может быть получен, не исключает наличия заболевания и через 3—6 недель требует проведения серологических тестов (на специфические антитела).
Выявление антител к белкам боррелий сегодня и является основным способом лабораторной диагностики. В США и в странах Европы для повышения надежности серодиагностики боррелиоза было рекомендовано использовать двухступенчатую схему тестирования сывороток крови, однако в России двухступенчатый подход не применяется из-за отсутствия отечественных тест-систем. Кроме того, иммуноглобулины из сыворотки крови больных ИКБ могут по-разному реагировать с основными белками разных видов боррелий, поэтому критерии тестирования, разработанные для одной страны, могут быть непригодны для другой.
В России сейчас широко применяют серологические методы детекции: иммуноферментный анализ (ИФА) и реакцию непрямой иммунофлюоресценции (РНИФ), диагностическая значимость которых сопоставима. Однако применение второго метода может быть ограничено тем, что существует вероятность перекрестных реакций с близкородственными боррелиям микроорганизмами, в частности с Treponema palladium, возбудителем сифилиса. В целом же эффективность выявления у больных антител даже с помощью применения комбинации современных серологических тестов зависит от стадии заболевания.
Так что же такое боррелиоз — обычная инфекция или болезнь на всю жизнь? В действительности этот недуг не так безобиден, как представляется на первый взгляд.Иногда инфицирование организма боррелиями вызывает тяжелые отдаленные последствия, заболевания, которые только при ближайшем рассмотрении удается связать с боррелиозом, ранее перенесенным пациентами.
Благоприятный исход этого серьезного бактериального заболевания, переносимого клещами, во многом зависит от проведения своевременной, адекватной диагностики и соответствующей терапии. И лечение ИКБ должно заключаться не в бездумном приеме антибиотиков, как это иногда случается. Это — дело профессионалов, которые способны выявить не только клиническую симптоматику, но также индивидуальные особенности течения болезни и наличие сопутствующих заболеваний.
Читайте также:


