Бактериальная инфекция у ребенка на попе

Человеческую кожу, осуществляющую защитные функции организма, населяют многочисленные колонии всевозможных бактерий, в норме мирно сосуществующих.
Нарушение этого равновесия приводит к неконтролируемому размножению бактерий и возникновению инфекций.
Бактериальные инфекции кожи – самая большая проблема дерматологов. Заболеванию может подвергнуться абсолютно каждый человек, независимо от пола, возраста, расовой принадлежности. Способствуют инфицированию кожные микротравмы, резкие изменения окружающей температуры, мацерации, несоблюдение норм гигиены. Кроме внешних факторов, на образование бактериальных инфекций влияет также состояние пищеварительных органов, нервной и эндокринной систем. При заболевании необходима консультация дерматолога.
Запись на прием
Наш поисково-информационный сервис сотрудничает с одними из самых квалифицированных специалистов по лечению данных заболеваний. Свяжитесь с нами и мы поможем вам организовать консультацию у руководителя центра дерматологии и эстетической медицины, доктора медицинских наук, профессора кафедры восстановительной медицины, Курникова Г. Ю.
Специалисты классифицируют кожные бактериальные инфекции по следующим критериям:
- в зависимости от причины возникновения инфекции разделяют на стафилококковые и стрептококковые;
- глубина поражения позволяет определять процессы поверхностные (ограничиваются в основном поверхностью эпидермиса, временно гиперпигментируют пораженные участки) и глубокие (проникают внутрь дермы, иногда – подкожной клетчатки, оставляют рубцы);
- характер течения заболевания может быть острым или хроническим.
Стафилококковые пиодермиты преимущественно поражают потовые и сальные железы, а также волосяные фолликулы. Проявляются толстостенными гнойничками полусферической или конической формы с густым желтоватым содержимым. К наиболее распространенным стафилококковым бактериальным инфекциям относят фолликулит, гидраденит, фурункулы и карбункулы.
Фолликулит – одна из наиболее простых и распространенных форм стафиллодермии, поражающая волосяной фолликул и подлежащие ткани. Дебютирует легким покраснением, болезненностью и образованием полусферической формы гнойничка, пронизанного волосом. Через непродолжительное время пустула вскрывается с выделением густого зеленовато-желтого содержимого, образуя эрозию или ссыхаясь в корочку. Воспаление длится в течение нескольких дней, и при поверхностном течении инфильтрат разрешается полным рассасыванием. Глубокий фолликулит характеризуется внедрением в дерму, более продолжительным и острым течением, завершается рубцовым образованием.
Проникая вглубь кожных слоев, стафилококковая инфекция вызывает воспаление дермы с возникновением фурункулов и карбункулов.
Фурункул – острое болезненное гнойное воспаление сальной железы, подкожно-жировой клетчатки и волосяного фолликула, вызываемого золотистым стафилококком. Без должного лечения фолликулита фурункулы часто являются его продолжением и поражают различные части тела, чаще ягодицы, ноги, заднюю поверхность шеи. Особенно опасны при локализации на лице (нос, верхняя губа). Возникновению фурункулов способствуют дерматозы, сопровождающиеся зудом, кожные травмы, авитаминоз, малокровие, диабетические состояния, респираторные заболевания. Фурункул представляет собой болезненный нарыв, возникающий вокруг волосяного корешка в глубоких кожных слоях. Течение болезненного воспалительного процесса разрешается инфильтрацией с отделением гнойного содержимого, постепенным выходом некротического стержня и формированием ранки с последующим рубцеванием. Крупные фурункулы вскрываются врачом.
Развитие фурункулеза – рецидивирующей формы фурункула – часто наблюдается у людей с нарушенным иммунитетом.
Карбункул – инфекционное воспаление группы фолликулов в результате внутридермального распространения стафилококковой инфекции. Конгломераты фурункулов, поражающих жировую клетчатку и подлежащую кожу, чаще появляются у людей пожилого возраста и приводят к увеличению и воспалению сосудов и лимфатических узлов. Провоцируют лихорадочные состояния, общую слабость, озноб. Несколько воспаленных стержней увеличиваются периферически и вглубь тканей с резкой болезненностью и глубоким некрозом кожи. Последующая иссиня-черная окраска очага поражения объясняет название заболевания (carbo – уголь). С медленным развитием инфекции на месте истечения гнойного содержимого и отторжения некротических масс образуются глубокие изъязвления с синюшными краями. После длительного заживления язвы оставляют на коже атрофические рубцы.
Стрептококковые пиодермиты (стрептодермии) - несут преимущественно поверхностные кожные поражения, не вовлекая в инфекционный процесс потовые железы и сально-волосяные фолликулы. Склонные к периферическому росту фликтены (гнойнички) располагаются на гладкой коже, имеют плосковатую форму, дряблые истонченные стенки, заполнены серозно-воспалительным содержимым. Наиболее частыми заболеваниями стрептококковой природы дерматологи находят импетиго, паронихии, заеды. Особо опасным рассматривают рожистое воспаление.
Стрептококковое импетиго – чрезвычайно заразная и частая кожная инфекция, поражающая в основном маленьких детей. Свое развитие на открытых кожных участках может получить как следствие укусов насекомых, царапин и ссадин, прочих видов дерматитов. В дебюте проявляется локальными покраснениями, на которых высыпает множество мелких гнойничков. Постепенно их прозрачное содержимое мутнеет, элементы покрываются рыхлыми слипшимися желтоватыми корками. На месте отпавших корок наблюдаются некоторая отечность, шелушение, легкая пигментация. Заболевание имеет тенденцию к тотальным поражениям кожи и слизистых оболочек (особенно у детей), рецидивам. Часто сопровождается тяжелыми осложнениями в виде острого воспаления почек, лимфаденита, фурункулеза. От осложнений в результате стрептококкового импетиго особенно страдают лица с ослабленным иммунитетом.
Паронихия – поверхностное воспаление околоногтевого валика, имеющее острый или хронический характер. Возникает в результате проникновения стрептококкового возбудителя через поврежденные участки подлежащей кожи (неудачный маникюр, заусеницы, производственные микротравмы). Первоначально болезненная красноватая припухлость вокруг ногтя сопровождается отделением ложа от ногтевой пластины. На месте отека образуется пузырь, заполненный прозрачным содержимым, которое постепенно мутнеет, пузырь приобретает вид пустулы. При периферийном распространении инфекция вызывает нагноения и изменения ногтевой пластины (позеленение, деформацию). Хроническое течение паронихии сопровождается постоянной болезненностью и доставляет значительный социальный дискомфорт.
Заеда (угловой стоматит) – стрептококковая инфекция, которая может получить развитие на почве железодефицитной анемии, гиповитаминозов, при длительном контакте со слюной. Зачастую заеды беспокоят диабетиков, людей с заболеваниями носоглотки, зубов, имеющих неправильный прикус. Заболевание проявляется болезненными эрозированными трещинами в уголках рта, реже – ноздрей и внешних углов глаз. Сначала места поражения покрываются мелкими продолговатыми пузырчатыми высыпаниями. На месте лопнувших пузырьков образуются кровоточащие линейные трещины с периферийным отслаиванием эпителия и явлениями инфильтрации. Чаще заеды встречаются у детей и людей, пренебрегающих правилами гигиены.
Рожа – очень опасное заболевание, требующее незамедлительного антибиотического лечения. Свое название инфекция получила по типичной лицевой локализации и характерным особенностям процесса: покраснение, отечность и четкая приподнятость участка пораженной кожи. Нередко симптомы рожистого воспаления наблюдаются нижних конечностях (икроножная область). Развивается без видимых причин, или вокруг предшествующих кожных повреждений. С динамичным течением инфекции поверхность кожи в очаге поражения приобретает блеск, болезненность, становится горячей и напряженной, нередко покрывается пузырьками, буллами. Рожистое воспаление сопровождается значительным ухудшением состояния организма, общим недомоганием, лихорадкой, гипертермией, токсикозом. Без соответствующего лечения особенно опасно осложнениями (вплоть до сепсиса).
При малейшем подозрении на возникновение кожной бактериальной инфекции крайне важно своевременное обращение к специалистам. Ранняя диагностика и квалифицированная консультация врача позволят предотвратить развитие тяжелых форм заболеваний и сопровождающих их многочисленных осложнений.
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
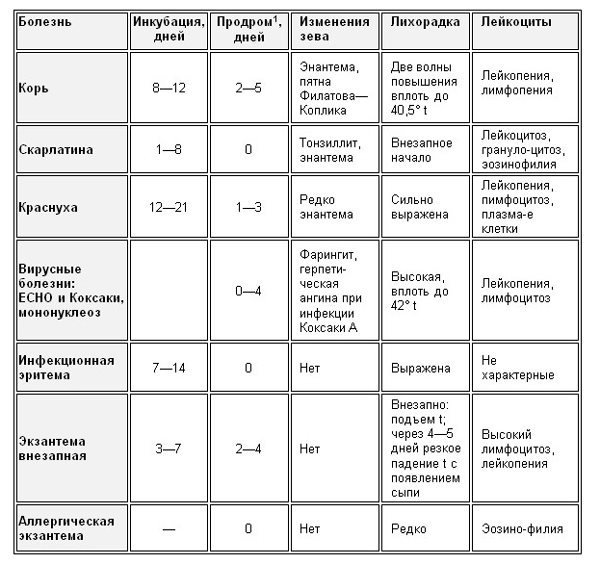
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
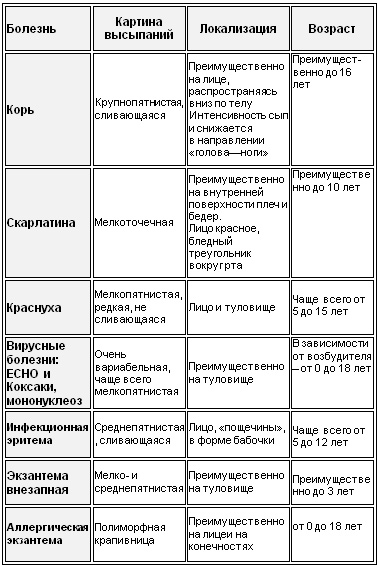
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Что такое импетиго
Импетиго у ребенка – это заразная бактериальная инфекция кожи, вызванная стафилококками (более 90% случаев) или стрептококками. При импетиго на коже образуются пузырьково-гнойничковые высыпания.
Импетиго может развиться от любой травмы кожного покрова, например, укуса насекомого, пореза или ссадины, а также в результате раздражения, вызванного насморком. Ребенок может распространить инфекцию на другие части своего тела, расчесывая появившиеся гнойнички, и заражать здоровых людей при непосредственном контакте, просто касаясь их. Также бактерии могут передаваться через поверхность, которой коснулся инфицированный малыш, а затем – здоровый.
Если возбудителем инфекции является стафилококк, на коже появляются пузырьки, наполненные прозрачной жидкостью. Они легко лопаются, образуя влажные блестящие пятнышки, которые вскоре покрываются коркой желтого цвета.
Появление импетиго не зависит от времени года, но все же оно наиболее распространено в теплую погоду, когда порезы и ссадины от игр на свежем воздухе более вероятны.
Симптомы импетиго
При стрептококковом импетиго на коже появляются болезненные красные высыпания в виде бугорков, которые постепенно превращаются в небольшие пузырьки до 5 мм в диаметре с водянистым содержимым. Высыпания могут быть единичными или собранными в группы, часто окружены узким ободком покрасневшей кожи. Они быстро вскрываются. После разрыва пузырей появляются мокнущие поверхностные красные язвы, позднее их покрывают корочки медового цвета, отпадающие через 5-7 дней.
Наиболее часто такие высыпания появляются на открытых частях тела лице, голенях, кистях.
У детей особенно часто поражаются углы рта (стрептококковая заеда), крылья носа, складки кожи за ушными раковинами. Иногда импетиго возникает изолированно во рту, где на месте быстро вскрывающихся пузырей образуются болезненные эрозии, покрывающиеся гнойным налетом.
- При стафилококковом импетиго (фолликулит) в устьях сально-волосяных фолликулов появляются пустулы (гнойнички), достигающие величины горошины. Фолликулит может быть поверхностным или глубоким.
- При сочетании стрептококковой и стафилококковой инфекции развивается смешанное (вульгарное) импетиго, при котором содержимое пузырьков бывает гнойным, а корки - массивными. Вульгарное импетиго чаще всего возникает на коже лица, реже туловища и конечностей. Высыпания множественны. Регионарные лимфатические узлы становятся болезненными и припухшими.
Что делать родителям при импетиго у ребенка
- Заберите ребенка из детского сада\школы при обнаружении любых признаков инфицирования.
- Попробуйте аккуратно удалить твердые струпья. Места высыпаний на коже нужно протирать дезинфицирующими растворами (например, камфорным или салициловым спиртом). Отдельные пузырьки вскрывают и обрабатывают, после чего наносят мазь с антибиотиками (например, эритромициновую). Такую обработку проводят 3-4 раза в день в течение 7-10 дней, не накладывая на кожу повязки. После лечения в течение 1-2 недель область поражения протирают спиртом.
-
Накройте инфицированное место бинтом или марлей, но не туго: для исцеления струпьев необходима циркуляция воздуха. Повязка предотвратит контакты, через которые инфекция может распространиться на здоровых людей и другие части тела ребенка.Держите язвочки покрытыми до тех пор, пока они не заживут.
- Тщательно мойте руки с мылом после всех манипуляций с высыпаниями на теле больного ребенка.
- Старайтесь не допускать, чтобы ваш ребенок чесал пораженные области. Подстригите его ногти максимально коротко.
- Не допускайте совместного пользования полотенцами и другими предметами, касающимися инфицированных участков кожи.
- Следите за сыпью. Каждый день наблюдайте, проходит ли она или становится хуже.
Лечение импетиго у ребенка
- Обратитесь к врачу, он выяснит, какими именно возбудителями вызвано заболевание. Для диагностики возбудителя импетиго доктор заберет материал со дна язвы после удаления корочки.
- После этого доктор назначит антибиотики местного применения или для приема внутрь. Вам нужно будет проследить, чтобы ребенок прошел полный курс лечения лекарствами, иначе болезнь может вернуться.
- Помните, что импетиго заразно до тех пор, пока сыпь не исчезнет, или первые два дня после начала приема антибиотиков. Ваш ребенок не должен иметь близких контактов с другими детьми в этот период, а вам самим стоит избегать прикосновений к его сыпи.
- Если вам или другим членам семьи все же пришлось дотронуться до зараженных участков кожи (например, для обработки), тщательно мойте руки водой с мылом.
- Кроме того, дайте ребенку отдельную мочалку и полотенце и не допускаете их соприкосновений с предметами гигиены других членов семьи.
Профилактика импетиго
Бактерии, вызывающие импетиго, начинают бурно развиваться, попадая в любые ранки на коже. Лучший способ предотвращения распространения сыпи – коротко подстригать, обрабатывать пилочкой и держать в чистоте ногти вашего ребенка, а также следить, чтобы он не расчесывал кожу. Если царапины все же появились, очистите их водой с мылом и нанесите крем с антибиотиком. Будьте внимательны и не используйте мочалки или полотенца, которые были использованы инфицированным человеком.
Импетиго может повлечь за собой редкое, но тяжелое осложнение, которое называется гломерулонефрит. При этом заболевании повреждаются почки, может повыситься кровяное давление и появиться кровь в моче. Поэтому, если вы заметили кровь в моче ребенка или она стала темно-коричневого цвета, обязательно сообщите об этом врачу.
Вообще, как можно раньше приучайте ребенка к соблюдению правил личной гигиены. Научите его тщательно мыть руки с мыслом. Пользоваться только своим полотенцем.
Читайте также:


