Влияет ли беременность на пцр гепатит с
ВОПРОС : У меня следующая проблема: беременность 11-12 нед., когда сдавала все анализы, обнаружили HBsAg+. В детстве желтухой не болела, первого ребенка родила нормально, тогда анализ был отрицательный. УЗИ показало, что печень в норме с единичными элементами уплотнения, на основании этого врач поставила диагноз: хр. гепатит, объяснив мне, что я могла когда-то переболеть и не заметить этого (неужели такое тоже бывает, ведь это не какая-то простуда). Скажите, как это отразится на моем ребенке, и насколько я опасна для окружающих, в частности для своей семьи. Достаточно ли анализа на антиген и УЗИ, чтобы поставить такой диагноз, если да, то правильное ли мне назначили лечение (кобавит по 2т. два раза в день, после 20д. приема перейти на 1т. и принимать в течение 1,5 мес., через 2 мес. курс повторить). Меня поставили на учет к инфекционисту, означает ли это, что я буду рожать в инфекционной больнице? Спасибо Вам большое и извините за такое количество вопросов, просто я в большой панике.
ОТВЕТ: Паники не должно быть ни какой, хотя неприятностей достаточно. При выявлении Hbs- антигена действительно всегда ставится вопрос отом, что человек инфицирован вирусом гепатита В. Гепатит В может протекать с клиническими проявлениями в острой форме(желтуха) так и в безжелтушной форме, что бывает достаточно часто (очень часто). В последнем случае, как правило, гепатит не диагностируется и если имеются какие-либо проявления, то обычно все это проходит под диагнозом острое респираторное заболевание, грипп и т.д.
Безжелтушные формы вообще склонны к хронизации, что произошло и у Вас. Когда было заражение - на это очень трудно достоверно ответить, хотя если дотошно покопаться, то можно. Но, по сути, сейчас это уже не важно. При наличии антигена и отсутствии клинических проявлений в настоящее время - это все равно гепатит, только протекающий в такой вот скрытой форме. Раньше о таких говорили -бессимптомные носители вируса гепатита В. Для того, чтобы определить активность вируса, необходимо провести ряд исследований, это даст некоторую ясность в вашей ситуации. Дело в том, что вирус может быть в активной фазе -размножаться, это свидетельствует об активном гепатите с одной стороны, и повышается риск заражения окружающих с другой. Если этого нет - ситуация тоже понятна.
Существует большая опасность заражения плода вирусом гепатита В при любой фазе существования вируса. Поэтому необходимо провести исследованиявсем родственникам (на Hbs-антиген) и тем, у кого его нет - сделать прививку от гепатита В. У кого он обнаружится - смотри все что выше (прививка таким людям не делается, Вам тоже). Все, что Вам сделали в настоящее время - это обычная практика с инфицированными вирусом гепатита В. Рожать тоже, вероятно, будете в инфекционном стационаре (но не это самое страшное). После рождения необходимо обследовать ребенка и если он не инфицирован, что тоже бывает, буквально в первые дни или даже часы его прививают от гепатита В.
ВОПРОС: Дело в том, что я на 7-8 месяце беременности, когда я сдала анализы крови из вены у меня обнаружили антитела гепатита С (который я, скорее всего "заработала" в июне 2000 г., когда делала тату). Пожалуйста, объясните, как это может повлиять на ребенка, если он заразится он останется инвалидом на всю жизнь или это можно вылечить, а может Вы считаете, что лучше сделать аборт, подлечиться, а потом снова зачать? Мой муж настаивает на последнем. Будьте добры, ответьте сегодня, я очень волнуюсь и переживаю!
ОТВЕТ: Ваша проблема так просто не решается, как хотите решить ее Вы. Потому что нет однозначного ответа - что делать, хотя бы ориентировочно. Наличие антител к вирусу гепатита С свидетельствует о том, что было инфицирование вирусом, и Вы перенесли гепатит в стертой незаметной форме, чем и отличается этот гепатит. Иного просто не может быть, так как антитела появляются только тогда, когда вируса достаточно много и он размножается. Что сейчас - неизвестно. Может быть, вируса нет и сохраняется просто антительный "хвост" или же имеется хронический вирусный гепатит С. Более 90% острого гепатита С заканчивается его хронизацией.
Учитывая все те сведения, которые имеются вероятнее всего надо думать о том, что произошла хронизация гепатита.
Как долго гепатит у Вас -вопрос тоже темный, может с июня, а может быть ранее. Если в мае - апреле или несколько ранее антител к вирусу не было -можно думать и об июне, если исследования в это время не было- можно только гадать. Наличие вируса не обязательно ведет к инфицированию плода, что будет конкретно - сложно сказать, можно только оперировать какими-то средними цифрами возможного инфицирования, но это уместно делать при планировании беременности, а не для ее прерывания, кто даст гарантию что плод уже инфицирован, точно также нельзя сказать что он и не инфицирован. С другой стороны, сделав аборт, правда, это уже не аборт, а преждевременные роды и плод - жизнеспособный, при том состоянии с вирусным гепатитом С, что имеется на сегодняшний день, возможно, это Ваша и последняя беременность(если ждать пока исчезнет вирус после проведенного лечения поповоду гепатита С). Годовой курс лечения (а именно столько необходимо лечить гепатит С) не приносит больше 25-30% успеха, т.е. у 2 человек из трех лечение заканчивается ничем.
ВОПРОС: Меня очень интересует следующий вопрос. Сейчас у меня 29 недель беременности. Недавно попала в стационар и при обследовании на антитела к гепатиту С у меня было выявлено HCV(+). Биохимический анализ крови следующий: белок 60,6; сахар 4,7; протромбин.100%;бил.9,1; АЛТ 0,30; моч.4,1 анализ крови на HCV методом ПЦР отрицательный. Раньше гепатитом не болела. Я являюсь вирусоносителем или у меня хронический гепатит? Какова вероятность, что малыш заразиться от меня гепатитом и к каким последствиям это может привести?
ОТВЕТ: В настоящее время вирусный гепатит С верифицируют по обнаружению антител к вирусу и этого достаточно, для того чтобы поставить диагноз вирусный гепатит С. ПЦР - прямой метод и обнаруживает присутствие самого вируса, на определенных стадиях гепатита вируса в крови можети не быть (т.е. ПЦР будет отрицательной), при обнаружении вируса в печени в это же время (например, в этих случаях при пункции печени почти в 70% все же обнаруживается вирус при его отсутствии в крови). Бессимптомного носительства вируса нет, а есть хронический гепатит С с бессимптомным течением (на данной стадии). Это общая часть. Теперь частности. Что сейчас у Вас яне знаю, да вероятно, не знает никто.
1. Антитела могут сохраняться определенное время, сколь долго точно это также достоверно не известно, но, по крайней мере, не менее 6 месяцев, после острого вирусного гепатита С. То, что он не мог быть - нет никаких оснований утверждать это. ВГС чаще всего (острый) именно и протекает в безжелтушной легкой форме, которая обычно не распознается (больные не обращаются кврачу). Это первый вариант, который может объяснить наличиеантител к вирусу.
2. После острого гепатита (см. выше) в 90% случаев вирусный гепатит С приобретает хроническое течение, проявления которого могут быть самыми различными - это обострения и ремиссии процесса. Если отнести Вас к этому варианту - у Вас как раз ремиссия, т.е. проявлений непосредственного гепатита как поражения печеночных клеток нет. Однако имеются антитела, которые косвенно указывают и на сохраняющуюся вирусемию (наличие вируса).
3. Произошло инфицирование вирусом гепатита С и процесс находится в так называемом инкубационном периоде, т.е. дело до настоящего гепатита еще не дошло и все впереди. Антитела уже появились и обнаруживаются. Выбирайте, что больше Вам нравится. Других объяснений наличия антител пока нет. Хотя есть еще один момент и дай бог, чтобы так и было - возможность ложноположительного ответа в реакции на гепатит С, что во- первых может быть связано с беременностью, во время которой происходит такая перестройка иммунной системы, которая может оказывать влияние и на результаты иммунологических диагностических реакций (не обязательно на гепатит, но, например и на сифилис в RW, другие инфекции и это имеет место не так уж и редко).
Во-вторых, ложный ответ из-за несовершенства диагностических тест-системна вирусный гепатит некоторых производителей (да еще с учетом беременности) - тоже факт достаточно известный. Что касается риска инфицирования ребенка вирусом гепатита С. Здесь тоже два ответа - может, произойдет, а может, и нет. В данный момент с учетом отсутствия вирусемии (вируса в крови) риск минимален, но кто даст гарантию что ситуация не изменится завтра. Что же делать Вам, если вообще нужен мой совет. Проведите обследование совсем в другой лаборатории (а лучше в 2), где используются разные тест-системы (по названию). Сделайте то же самое и в отношении ПЦР. Через месяц повторите обследование там же - это даст возможность сравнить результаты в динамике.
ВОПРОС: Уменя обнаружены HBS AG при АЛТ 10, АСТ 18, билирубин общий 14,26, Бил. прямой 2,50, бил. непрямой 11,76. У меня 41 неделя беременности. Обязательно ли рожать в инфекционном роддоме(женская консультация таких рекомендаций не давала)? Нужно ли делать прививку от гепатита В новорожденному в первые же часы жизни или можно отложить вакцинацию на несколько дней? Еслиребенок уже инфицирован, тем более, нужно ли прививаться в первые часы жизни? Слышала также, что гепатит В может передаваться через грудное молоко. Так ли это? Неужели надо совсем отказаться от естественного вскармливания? Назовите, пожалуйста, медицинские центры, специализирующиеся на диагностике и лечении гепатита В, чтобы сразу обращаться туда, минуя районные инстанции.
ОТВЕТ: В настоящее время у Васи меется факт инфицирования вирусом гепатита В. Для того, чтобы говорить о стадии заболевания, сделанных исследований недостаточно. Т.к. они могут свидетельствовать (по тем результатам, что имеются на данный момент) либо об остром заболевании, т.е. инфицирование произошло и в настоящее время конец инкубационного периода и гепатит еще впереди, либо охроническом бессимптомном гепатите.
Вы должны быть направлены в специальный роддом или в отделение в общем, роддоме, т.к. представляете угрозу для заражения других рожениц. Если этого не сделано, то предупредите по крайней мере в роддоме, что у Вас имеется носительство вируса гепатита В (пожалейте других). Вирус гепатита с молоком не передается, но он может передаваться скровью при вскармливании в случае ранения соска и наличии ссадин (эрозий, царапин) в ротовой полости ребенка,возможность такого инфицирования достаточно велика. Поэтому иногда даже решается вопрос об искусственном вскармливании, покрайней мере, до тех пор, пока не появятся антитела у ребенка на прививку. Возможен и еще один вариант - имеется и ммуноглобулин с готовыми антителами к вирусу, так называемая, пассивная иммунизация. Т.е. вводится вакцина вместе с иммуноглобулином, пока срабатывает вакцина, действует иммуноглобулин (на вакцину достаточный уровень антител появляется не ранее 3 месяцев после первой прививки, всего их три - 0-1-3 месяца (интервалы между вакцинациями).
Необходимо иметь ввиду, что иммуноглобулин нужен не нормальный человеческий (который достаточно доступен), а специфический с антителами именно против гепатита В, в России его не производят, стоимость одной дозы около 10 тыс. рублей (причем это не рыночная или коммерческая, а именно его действительнаястоимость). Что касается, каких либо центров диагностики, то это лучше всего решить через своего врача, т.к. уровень диагностики в принципе везде одинаков, важен объем обследования и правильная последовательность действий. Тем более я не могу обладать достоверной информацией по всей России.
ВОПРОС: Мужу поставили хронический гепатит С (впервые). У меня 27 недель беременности. Что бы Вы порекомендовали сделать в такой ситуации? Какие анализы надо сдать, может ли быть заражен малыш, можно ли это выяснить -как и где? Живем в Петербурге.
ОТВЕТ: Во-первых, для того, чтобы заразить (инфицировать) плод сейчас - нужно сначала заразить Вас. Возможно это уже произошло, так как один из путей передачи гепатита С - половой. Для того, чтобы выяснить этот момент необходимо провести исследование Вашей крови на наличие антител к вирусу гепатита С, если эти антитела обнаружатся - это свидетельствует о том, что у Вас хронический гепатит С. О степени активности этого гепатита можно судить по биохимическим исследованиям ферментов печени (правда при беременности они могут быть недостаточно показательны, особенно при низкой активности гепатита) и анализам на наличиен РНК вируса в крови методом ПЦР (полимеразная цепная реакция), которая обнаруживает не антитела, а сам вирус.

Проблема вирусных гепатитов у беременных одна из наиболее актуальных в современной медицине, так как вирусы гепатитов В (ВГВ) и С (ВГС) являются наиболее частой причиной хронических заболеваний печени у женщин детородного возраста. Согласно последним оценкам экспертов, на начало 2012 года в среднем 180 миллионов человек во всём мире хронически инфицированы вирусом гепатита С и 35 % из них составляют женщины детородного возраста [2, 7]. Проблема вирусных гепатитов у беременных является общей для акушеров, инфекционистов, гепатологов, терапевтов, и нуждается в выработке общей стратегии в отношении ведения беременности у таких женщин.
Особое внимание уделяется течению вирусных гепатитов у беременных, так как в этот период нагрузка на печень возрастает: повышается белково-синтетическая и детоксикационная функции печени, а значительное увеличение концентрации эстрогенов усиливает воздействие стрессовых факторов на орган [2, 3]. Повышенное образование пластических веществ ведёт к накоплению липидов в мембранах клетки, что снижает их проницаемость и уменьшает интенсивность процессов захвата, транспорта и экскреции различных веществ в гепатоците.
Согласно рекомендациям ВОЗ и Европейской ассоциации по изучению печени женщинам, инфицированным вирусами гепатитов В и С, беременность не противопоказана, поскольку не оказывает отрицательного влияния на течение хронических вирусных гепатитов, не достигших стадии цирроза [2, 3, 4]. Результаты исследований в этой области несколько противоречивы, однако, большинство авторов пришли к выводу, что беременность не влияет на течение вирусных гепатитов, а они – на состояние матери и плода [5, 6, 8]. По данным ряда наблюдений, во время беременности у женщин с хроническими вирусными гепатитами (ХВГ) снижается уровень сывороточных трансаминаз и уменьшается количество циркулирующего вируса, что может быть связано с изменением иммунологической реактивности у беременных и повышением концентрации в плазме эстрогенов [2, 9].
Неоднозначным остаётся отношение к таким важным аспектам, как риск внутриутробного заражения плода вирусами гепатита В и С и возможность инфицирования новорожденного в родах и при грудном вскармливании. Известно, что вероятность перинатальной передачи ВГВ прямо пропорциональна уровню вирусной нагрузки во время беременности, а риск вертикальной передачи ВГС увеличивается при коинфекции ВИЧ [1, 2, 4, 7]. Есть данные, что возможность передачи вирусов гепатитов В и С от матери ребёнку не кореллирует с уровнем трансаминаз в течение беременности [5, 9]. Ряд авторов пришли к заключению, что грудное вскармливание не является фактором риска передачи вирусов даже при наличии РНК или ДНК вирусов гепатитов в грудном молоке [1, 7, 8].
Цель работы. Определить частоту встречаемости хронических вирусных гепатитов В и С среди беременных женщин г. Владивостока и охарактеризовать их течение на фоне беременности на основании анализа клинических и лабораторных показателей.
Материалы и методы иследования
Диагноз хронического вирусного гепатита С выставлялся на основании обнаружения антител к вирусу гепатита С (анти-HCV-сумм, анти-HCVIgG, анти-HCVIgM) и обязательно РНК ВГС в сыворотке крови. Диагноз хронического вирусного гепатита В выставлялся на основании обнаружения специфических маркёров (HBsAg, анти-HBcorIgG, анти-HBeAg) и выявления ДНК ВГВ в сыворотке крови.
Для выявления антигенов ВГВ и антител к ВГВ и ВГС использовался метод ИФА. Определение количества РНК ВГС проводилось методом ПЦР (чувствительность 300 МЕ/мл), количество ДНК ВГВ измерялось методом ПЦР (чувствительность 150 МЕ/мл). Уровень вирусемии измерялся дважды за беременность (первый и третий триместр), генотип ВГС определялся однократно в первом триместре методом ПЦР. Рутинное биохимическое исследование крови с измерением уровня билирубина, активности ALT, AST, ГГТП и ЩФ проводилось при постановке на учёт в поликлинике и в течение беременности до родов с частотой 1 раз в месяц. Согласно рекомендациям Европейской ассоциации по изучению печени 2011 года за норму при оценке активности ALT принимали значение в 30 ед/л, высокой считалась вирусная нагрузка при ХВГС более 400000 МЕ/мл РНК HCV, а при ХВГВ более 2000 МЕ/мл ДНК HBV. Статистический анализ полученных данных выполнялся в статистическом пакете Statistica 8.0. (Statsoft, США).
Результаты исследования и их обсуждение
Хронические вирусные гепатиты В и С у беременных женщин г. Владивостока широко распространены. Частота встречаемости данных нозологических единиц за 4 года (за 2013 год – 3 квартала) у беременных представлена на рис. 1.
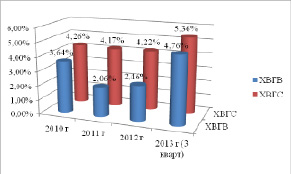
Рис. 1. Частота встречаемости хронических вирусных гепатитов В (ХВГВ) и С (ХВГС) у беременных женщин по данным ЖК КРД№ 3 г. Владивостока за 2010-2013 годы
В условиях эпидемиологического неблагополучия, когда наблюдается постоянный рост хронических форм парентеральных вирусных гепатитов В и С, опасность вовлечения женщин фертильного возраста в эпидемический процесс этих инфекций очень высока. Так процент женщин с ХВГС среди беременных г. Владивостока характеризуется постоянством и составляет от 4,17 % до 5,36 % в разные годы, причём отмечается тенденция к росту этого показателя с 2010 года. Частота встречаемости ХВГС у беременных по данным различных исследователей широко варьирует и составляет от 0,5 % до 2,4 % [2, 4, 5]. То есть показатели заболеваемости ХВГС среди беременных г. Владивостока, отличаясь от общероссийских, достаточно высоки. Распространённость ХВГВ среди беременных женщин по нашим данным несколько ниже – от 3,68 % до 4,76 %, хотя отмечен рост данной патологии почти в два раза в 2013 году по сравнению с 2011-2012 годами.
Под нашим наблюдением в 2012 году находилось 144 беременные женщины, у 91 из них был хронический вирусный гепатита С, а у 53 – ХВГВ. Возраст женщин варьировал от 19 до 39 лет, в среднем составляя 26,5±2,4 года. Хотелось бы отметить, что диагноз хронического вирусного гепатита был выставлен впервые при обследовании по беременности в женской консультации подавляющему большинству пациенток – 102 женщинам, что составило 71 % от общего числа.
Клиническая картина ХВГС и В во время беременности отличалась малосимптомностью, активных жалоб женщины не предъявляли даже при умеренной активности процесса. Клинические проявления в виде гепатомегалии отмечались редко – у 5,5 % беременных с ХВГВ и у 10,7 % женщин с ХВГС.
Основное внимание уделялось мониторингу биохимических показателей активности гепатита – ежемесячному определению уровня билирубина, активности ALT, AST, ГГТП, а также динамическому исследованию количества вирусов гепатитов В и С в сыворотке крови. Наиболее значимые изменения были отмечены нами в активности ALT у женщин с ХВГС и ХВГВ во время беременности (рис. 2).
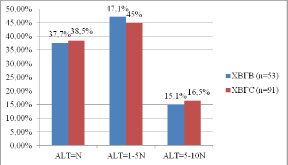
Рис. 2. Распределение женщин с хроническими вирусными гепатитами В (ХВГВ) и С (ХВГС) по активности ALT (количество норм ALT) во время беременности
Следует отметить, что у 37,7 % беременных с ХВГВ и у 38,5 % – с ХВГС показатели ALT не отличались от нормы на протяжении всей беременности, то есть наблюдалось благоприятное течение гепатита. Удельный вес беременных женщин с минимальной активностью гепатита преобладал, такая форма гепатита встречалась почти с одинаковой частотой как при ХВГС (45 % случаев), так и при ХВГВ (47,1 %), у этих пациенток отмечалось повышение активности ALT до 5 норм за наблюдаемый период. Умеренная активность процесса (повышение уровня ALT от 5 до 10 норм) регистрировалась в 15,1 % случаев ХВГВ и в 16,5 % случаев ХВГС при беременности. Высокой активности гепатита, а также синдрома холестаза у женщин, находившихся под нашим наблюдением, выявлено не было. Необходимо также отметить, что у пациенток с ХВГВ и ХВГС ни в одном из случаев не регистрировалось увеличение билирубина выше нормы во время беременности, что является типичным для течения ХВГ и в остальной популяции.
Самым важным вопросом для большинства беременных, состоящих на учёте с хроническими вирусными гепатитами, был вопрос о возможности перинатальной трансмиссии вирусов гепатита В и С плодам и новорожденным. Всем женщинам давались стандартные рекомендации о родоразрешении по акушерским показаниям и отсутствии запрета на грудное вскармливание (женщин с коинфекцией ВИЧ в наблюдаемой группе не было). Однако, важным фактором в прогнозировании риска перинатального заражения при ХВГС и ХВГВ является уровень вирусемии, а также наличие в крови беременной с ХВГВ HBeAg [1, 8, 9]. Отметим, что всем женщинам с HBV-инфекцией была сделана развёрнутая маркёрограмма HBV в первом и третьем триместре, и ни в одном из случаев HBe-антигена, как и антител к вирусу гепатита D, не было выявлено.
Удельный вес беременных женщин как с высоким так и с низким количеством РНК HCV при ХВГС в первом триместре был почти идентичным – 47 % и 53 % соответственно (табл. 1).
Распределение беременных женщин с хроническим вирусным гепатитом С по уровню вирусемии (количество РНК HCV в МЕ/мл) в I и III триместрах беременности
Аннотация научной статьи по клинической медицине, автор научной работы — Белопольская М. А.
На основании имеющихся литературных и собственных данных о вертикальной передаче ВГС, особенностях течения беременности на фоне ХВГС и течения гепатита С на фоне беременности разработаны рекомендации по ведению беременных с ХВГС.
Похожие темы научных работ по клинической медицине , автор научной работы — Белопольская М. А.
Viral hepatitis c and pregnancy
Based on the literature and our research about effect of pregnancy on HCV, effect of HCV on the course of pregnancy and vertical transmission of HCV recommendations for treatment of pregnant women with HCV are given.
ВИРУСНЫЙ ГЕПАТИТ С И БЕРЕМЕННОСТЬ
КИБ им. СП. Боткина Миргородская ул., 3, Санкт-Петербург, Россия, 191163
На основании имеющихся литературных и собственных данных о вертикальной передаче ВГС, особенностях течения беременности на фоне ХВГС и течения гепатита С на фоне беременности разработаны рекомендации по ведению беременных с ХВГС.
Ключевые слова: вирусный гепатит С, беременность, вертикальная передача.
Актуальность проблемы. В настоящее время, по оценкам специалистов, около 3% населения земного шара заражено ВГС. На его долю приходится около 20% регистрируемых случаев острого и 70% случаев хронического гепатита. Распространенность ВГС инфекции у беременных в Европе колеблется от 1 до 2,5% [1]. Частота выявления антител к ВГС у беременных в России в 2002 г. - 2,8% [2].
Скрининг во время беременности. В нашей стране определение антител к ВГС входит в план обязательного обследования всех беременных, в то время как в Европе и США обследование проводится только беременным из групп риска. Сторонники исключения обследования на ВГС всех беременных приводят следующие аргументы:
- во время беременности противовирусная терапия противопоказана;
- не существует специфической профилактики перинатального инфицирования;
- наличие ХВГС не оказывает существенного влияния на тактику ведения беременности и родов.
Однако в пользу обследования также есть свои доводы:
- у 60% беременных ВГС впервые диагностируется во время беременности;
- возможность проведения специфического лечения после родов;
- целесообразность обследования и наблюдения детей, рожденных от матерей с ХВГС;
- профилактика полового пути передачи в дискордантных семьях.
Вертикальная передача. Частота вертикальной передачи ВГС колеблется по данным разных авторов от 3 до 10% [3]. Такой разброс связан с небольшим размером большинства исследований и различиями в распределении факторов риска. Наиболее точные оценки получаются в больших про-
Факторы риска перинатального инфицирования ВГС.
Ко-инфекция ВИЧ. Различными исследованиями подтверждено, что ко-инфекция ВИЧ в 2-3 раза увеличивает частоту перинатального инфицирования [6; 7]. Однако этот риск может быть существенно снижен назначением ВААРТ во время беременности [8].
Вирусная нагрузка. Количество вируса в крови матери влияет на частоту перинатального инфицирования. Так, у женщин с неопределяемой вирусной нагрузкой риск вертикальной передачи ВГС очень низок. Высокая вирусная нагрузка, наоборот, увеличивает риск инфицирования плода 7. Тем не менее, нельзя определить порог вирусной нагрузки, выше которого всегда происходит передача вируса, или, наоборот, ниже которого передача вируса заведомо не происходит [12]. Кроме того, недостаточно изучено как меняется вирусная нагрузка в зависимости от срока беременности. Есть работы, указывающие, что вирусная нагрузка повышается в III триместре беременности, но в других работах есть сведения о снижении уровня виремии в III триместре, вплоть до неопределяемого уровня. В проведенном нами исследовании в I триместре беременности положительные результаты ПЦР отмечались у 37% беременных, в то время как в третьем - только у 19% [13].
Употребление наркотиков матерью. Результаты исследований противоречивы. Имеются работы, в которых сообщается, что употребление наркотиков матерью может увеличивать риск перинатальной передачи ВГС [4], однако это не подтверждается в других исследованиях, включая исследования EPHN [5].
Срок гестации. Работ, анализирующих сроки родоразрешения беременных с ХВГС немного. В имеющихся работах не было выявлено взаимосвязи между сроком беременности и риском перинатального инфицирования [4; 14]. В анализе, проведенном EPHN, не выявлено существенных различий в частоте инфицирования у доношенных и недоношенных детей от матерей, инфицированных только ВГС [5].
Пол плода. Риск вертикальной передачи ВГС зависит от пола ребенка. Частота инфицирования девочек в 2 раза выше, чем мальчиков [5]. Этот вывод совпадает с исследованиями, отмечающими подобный эффект в передаче ВИЧ-инфекции от матери к ребенку. Вероятно, имеются биологические половые различия в восприимчивости и ответе на инфекцию. Однако этот вопрос еще недостаточно изучен.
Способ родоразрешения. Теоретически, уменьшение контакта между кровью и генитальными секретами матери и ребенком может снижать риск вертикальной передачи ВГС. Однако в ретроспективном БРИК анализе было показано отсутствие защитного эффекта от кесарева сечения у женщин с моно ВГС инфекцией, хотя он отмечен у женщин с ко-инфекцией ВИЧ [15]. В связи с этим, наличие ВГС у матери не является показанием для кесарева сечения. При отсутствии других показаний для кесарева сечения рекомендуется родоразрешение через естественные родовые пути.
Другие акушерские процедуры. Процедуры, увеличивающие контакт между кровью матери и кровью плода могут быть связаны с более высоким риском вертикальной передачи ВГС. Имеется мало данных о том, насколько опасна процедура амниоцентеза в плане увеличения риска передачи инфекции. РНК вируса может, хотя и редко, обнаруживаться в амниотической жидкости [16]. Амниоцентез считается вероятным объяснением в случае заражения ВГС одного из диамниотических близнецов, где осуществлялся прокол амниотического мешка только одного плода [17]. Хотя существенный риск вертикальной передачи ВГС, связанный с амниоцентезом, отсутствует, женщине должно быть сообщено, что исследования по данному вопросу ограничены [18]. Значительное (в 3 раза) увеличение риска вертикальной передачи при применении акушерских щипцов наблюдалось в исследовании типа случай-контроль из 51 инфицированных и 110 неинфици-рованных детей [19].
Грудное вскармливание. До настоящего времени много вопросов вызывает возможность и целесообразность грудного вскармливания при ХВГС. В некоторых работах было показано, что в грудном молоке ВГС может обнаруживаться в небольшом количестве [20; 21], хотя в других исследованиях это не подтверждалось [14; 22]. Более высокие уровни РНК ВГС могут присутствовать в молоке у женщин, перенесших острый ВГС во время беременности или имеющих высокую вирусную нагрузку в крови [20], когда грудное вскармливание было признано вероятным путем инфицирования плода. В других исследованиях не наблюдалось никакой связи между типом кормления и степенью риска инфицирования плода [7; 12; 14]. В итальянском многоцентровом исследовании вероятность инфицирования ребенка при грудном вскармливании составила 0,95 (95% ДИ 0,58-1,40, Р = 0,74), а в исследовании, проведенном в Великобритании и Ирландии 1,52 (95% ДИ 0,35-5,12, Р = 0,5) [23]. Проведенное ЕРН№ проспективное исследование также показало отсутствие риска заражения при грудном вскармливании среди женщин только с ВГС-инфекцией (0,92, 95% ДИ 0,5-1,7, Р = 0,8) [5]. Не следует забывать о том, что наличие трещин в сосках матери и примесь крови в грудном молоке может увеличивать риск заражения ребенка. Таким образом, отказ от грудного вскармливания может быть рекомендован только в случае острой ВГС-инфекции у матери во время беременности или обна-
ружения РНК ВГС в молоке. Нет необходимости обследовать молоко всех женщин с ХВГС, так как риск заражения при грудном вскармливании очень низкий, но это обследование может быть предложено женщинам с высокой вирусной нагрузкой или при развитии ОВГС во время беременности.
Влияние ВГС на течение беременности. Наличие ХВГС у женщины обычно не оказывает существенного влияния на течение беременности. Имеются работы, указывающие на более вероятное развитие сахарного диабета беременных у ВГС-инфицированных женщин по сравнению с ВГС-не-гативными (ОЯ, 1,53; 95% ДИ 0,85-2,27), однако эта тенденция значительно больше выражена у женщин с избыточной прибавкой веса во время беременности (OR, 2,51; 95% ДИ 1,04-6,03), в то время как у женщин с недостаточной или адекватной прибавкой в весе она не наблюдалась (ОЯ, 0,89; 95% ДИ 0,28-2,80 и OR, 1,14; 95% ДИ 0,38-3,39, соответственно). Отмечена связь между ВГС и преждевременным разрывом плодного пузыря (OR, 1,66; 95% ДИ 0,93-2,96) [24]. Выявлено, что наличие ВГС у матери чаще связано с рождением детей с низким весом (OR, 2,17; 95% ДИ, 1,24-3,80), малым гестационным возрастом (OR, 1,46; 95% ДИ, 1,00-2,13) и нуждающихся в искусственной вентиляции легких (OR, 2,37; 95% ДИ, 1,46-3,85) [24]. Однако существуют определенные сложности в оценке влияния именно наличия ВГС у матери, так как необходимо исключить воздействие других факторов, например, употребления наркотиков.
По нашим данным у беременных с ХВГС чаще встречалась угроза прерывания беременности [13]. Частота возникновения осложнений беременности достоверно выше при повышении уровня цитолитической активности, поэтому определение уровня АЛТ во время беременности может служить одним из критериев, позволяющих прогнозировать угрозу прерывания беременности.
Влияние беременности на течение ВГС. Беременность в целом не оказывает существенного влияния на течение ХВГС. В третьем триместре обычно наблюдается существенное уменьшение активности цитолитических ферментов, вплоть до полной нормализации уровня АЛТ, однако после родов может наблюдаться существенный подъем АЛТ [25; 26]. По нашим данным, у 36% женщин с ХВГС после родов наблюдался подъем АЛТ, причем примерно у половины из них в конце 1 -го месяца после родов уровень АЛТ превышал 100 Ед/л.
По данным некоторых авторов во время беременности уровни АЛТ в сыворотке крови снижаются во втором и третьем триместрах [26]. Уровень АЛТ в третьем триместре был существенно ниже, чем до беременности (р = = 0,0001). При этом уровень РНК ВГС в третьем триместре был существенно выше, чем до беременности (р = 0,01).
Существует мнение, что мониторинг трансаминаз во время беременности у ВГС-положительных матерей не является необходимым, и тестирова-
ние ферментов печени в начале беременности является достаточным. Однако, по нашему мнению, учитывая тот факт, что подъем АЛТ в первом и втором триместрах может служить одним из маркеров возникновения угрозы прерывания беременности, а в третьем триместре исследование уровня цитолиза необходимо раннего обнаружения гепатоза беременных, контроль АЛТ должен проводиться хотя бы три раза за беременность.
Определение вирусной нагрузки во время беременности не является необходимым. Количественный анализ ПЦР является дорогостоящим, а результат не оказывает существенного влияния на тактику ведения беременности. Мы считаем, что достаточно однократного качественного определения ПЦР, который имеет смысл делать ближе к концу беременности (обычно на 35-36 неделе) для уточнения возможности инфицирования плода и определения тактики дальнейшего ведения роженицы и новорожденного.
Маркеры ВГС у новорожденных. У всех новорожденных от матерей с ХВГС в сыворотке крови обнаруживаются материнские антитела (анти-ВГС), которые свободно проникают через плаценту. У неинфици-рованных детей антитела исчезают в течение первого года жизни, хотя в редких случаях они могут обнаруживаться до полутора лет [12; 27]. У большинства (около 90%) инфицированных детей вирус гепатита с начинает обнаруживаться в сыворотке крови в возрасте 1 -3 месяцев (что свидетельствует в пользу преимущественного инфицирования в период родов) и, как правило, сопровождается стойким выявлением анти-ВГС в последующие годы. Описаны наблюдения транзиторной виремии у новорожденных. В частности, в проведенном в Израиле исследовании у 5 из 23 (22%) новорожденных от матерей с хроническим ВГС РНК вируса была обнаружена в сыворотке крови на вторые сутки после рождения, но во всех случаях виремия перестала определяться в 6-месячном возрасте с последующим исчезновением и анти-ВГС [28]. Возможности транзитор-ного инфицирования и элиминации ВГС у новорожденных, а также роль материнских антител в предотвращении или элиминации инфекции требуют дальнейшего изучения.
1. В целом, ХВГС не оказывает существенного влияния на течение и исход беременности, хотя имеются немногочисленные данные о более высокой частоте преждевременных родов, рождении детей с более низким весом и микроцефалией.
2. Риск вертикальной передачи ВГС низкий, но может увеличиваться при ко-инфекция ВИЧ и высокой вирусной нагрузке.
3. Способ родоразрешения, грудное вскармливание, генотип не влияют на частоту перинатального инфицирования ВГС.
4. В настоящее время нет четких рекомендаций по лечению ВГС на фоне беременности и эффективных мероприятий по снижению частоты пе-
ринатального инфицирования, однако можно рекомендовать контроль АЛТ
по крайней мере один раз за триместр, а также качественный ПЦР в конце
1. European Centre for Disease Prevention and Control. Hepatitis B and C in the EU neighbourhood: prevalence, burden of disease and screening policies. - Stockholm, 2010.
2. Ершова О.Н., Шахгильдян И.В., Кузин С.Н. и др. Характеристика активности перинатальной передачи вируса гепатита С // Эпидемиол. и инфекц. болезни. - 2005. -№ 1. - С. 39-41.
3. Berkley E., Leslie K., Arora S. et al. Chronic hepatitis C in pregnancy // Obst Gynecol. -
2008. - V. 112. - P. 304-310.
4. Indolfi G., Moriondo M., Galli L. et al. Mother-to-infant transmission of multiple blood-borne viral infections from multi-infected mothers // J. Med. Virol. - 2007. - V. 79. -P. 743-747.
5. Pembrey L., Newell M.L., Tovo P.A. European Paediatric HCV Network. Age-related lymphocyte and neutrophil levels in children of hepatitis C-infected women // Pediatr Infect Dis J. - 2008. - V. 27.
6. Pembrey L., NewellM.-L., Tovo P.A. European Paediatric HCV Network. Antenatal hepatitis C virus screening and management of infected women and their children: policies in Europe // Eur J. Pediatr. - 1999. - V. 158. - P. 842-846.
7. Zanetti A.R., Tanzi E., Semprini A.E. Hepatitis C in Pregnancy and Mother-to-Infant Transmission of HCV // Persp in Med Virol. - 2006. - V. 13. - P. 153-171.
8. Lombay B.J.R., Gasztonyi B., Szalay F. Clinical Aspects of Hepatitis C Virus Infection in Women of Child-Bearing // Age Hung Med J. - 2008. - V. 2(3). - P. 343-349.
9. Shebl F.M., El-Kamary S.S., Saleh D.A. et al. Prospective cohort study of mother-to-infant infection and clearance of hepatitis C in rural Egyptian villages. // J. Med. Virol. - 2009. -V. 81. - P. 1024-1031.
10. Seme K. Vrhovac M. Mocilnik T. et al. Hepatitis C virus genotypes in 1,504 patients in Slovenia, 1993-2007 // J. Med. Virol. - 2009. - V. 81. - P. 634-639.
11. Ohto H., Ishii T., Kitazawa J. et al. Transfusion Complication: Declining hepatitis C virus (HCV) prevalence in pregnant women: impact of anti-HCV screening of donated blood // Transfusion. - 2010. - V. 50. - P. 693-700.
12. Indolfi G., Resti M. Perinatal transmission of hepatitis C virus infection // J. Med. Virol. -
2009. - V. 81. - P. 836-843.
13. Белопольская М.А., Каменцева А.Н. Вирусный гепатит у женщин репродуктивного возраста // Инфекционные болезни: Альманах. - СПб., 2006-2007.
14. Valladares G., Sjogren M., Chacaltana A. The management of HCV-infected pregnant women Ann Hepatol. - 2010. - V. 9. - P. 92-97.
15. Pembrey L., Tovo P.-A., Newell M.-L. European Paediatric HCV Network. Effects of mode of delivery and infant feeding on the risk of mother-to-child transmission of hepatitis C virus // Obstet Gynaecol. - 2001. - V. 108. - P. 371-377.
16. Delamare C., Carbonne B., Heim N. et al. Detection of hepatitis C virus RNA (HCV RNA) in amniotic fluid: a prospective study // Hepatol. - 1999. - V. 31. - P. 416-420.
17. Airoldi J., Berghella V. Hepatitis C and pregnancy // Obstet Gynecol Surv. - 2006. -V. 61. - № 10.
EenononbCKan M.A. BupycHLm renaTHT C H 6epeMeHH0CTt
18. Savasi V., Parrilla B., Fiore S. et al. Amniocentesis in women infected with Hepatitis C virus // SGI Annual Scientific meeting. - 2009.
19. Pembrey L., NewellM.-L., Tovo P.-A. The management of HCV infected pregnant women and their children European paediatric HCV network // Hepatol. - 2005. - V. 43. -P. 515-525.
20. Hayashida A., Inaba N., Oshima K. et al. Re-evaluation of the true rate of hepatitis C virus mother-to-child transmission and its novel risk factors based on our two prospective studies // J. Obstet Gynaecol Res. - 2007. - V. 33. - P. 417-422.
21. Hsu C.S., Liu C.J., Liu C.H. et al. High hepatitis C viral load is associated with insulin resistance in patients with chronic hepatitis C // Liver Intern. - 2008. - V. 28. - P. 271277.
22. Polywka S., Pembrey L., Tovo P.A. et al. Accuracy of HCV-RNA PCR tests for diagnosis or exclusion of vertically acquired HCV infection // J. Med. Virol. - 2006. - V. 78. -P.305-310.
23. Gibb D.M., Goodall R.L., Dunn D.T. et al. Mother-to-child transmission of hepatitis C virus: evidence for preventable peripartum transmission // Lancet. - 2000. - V. 356. -P. 904-907.
24. Pergam S.A., Wang C.C., Gardella C.M. et al. Pregnancy complications associated with hepatitis C: data from a 2003-2005 Washington state birth cohort // Obstet Gynecol. -2008. -V. 199 (1).
25. Seisdedos T., Ditaz A., Bleda M.J. et al. Prevalence of maternal hepatitis C infection according to HIV serostatus in six Spanish regions (2003-2006) // Eur J. Public Health. -2010.
26. Paternoster D.M., Belligoli A., Ngaradoumbe N.K. et al. Endogenous interferon-alpha level is increased in hepatitis C virus (HCV)-positive pregnant women // J. Clin Gastroen-terol. - 2008. - V. 42 (2).
27. Karnsakul W., Alford M.K., Schwarz K.B. Managing pediatric hepatitis C: current and emerging treatment options//Ther Clin Risk Manag. - 2009. - V. 5. - P. 651-660.
28. Ketzinel-GiladM., Colonder S.L., Hadary R. et al. Transient transmission of hepatitis C virus from mothers to newborns // Eur. J. Microbiol. Infect. Dis. - 2000. - V. 19. -P.267-274.
VIRAL HEPATITIS C AND PREGNANCY
Mirgorodskaya Str., 3, Saint-Petersburg, Russia, 191163
Based on the literature and our research about effect of pregnancy on HCV, effect of HCV on the course of pregnancy and vertical transmission of HCV recommendations for treatment of pregnant women with HCV are given.
Keywords: viral hepatitis C, pregnancy, vertical transmission.
Читайте также:


