Вирусы головного мозга у новорожденных
Виды инфекций головного мозга
Все многообразие нейроинфекций, поражающих головной мозг можно разделить на пять групп:
- бактериальные;
- паразитарные;
- вирусные;
- прионные;
- грибковые.
Бактериальные инфекции
- повреждении костей черепа, с нарушением целостности оболочек мозга;
- заносе возбудителей во время нейрохирургической операции;
- наличии гнойного очага в организме и ослабленный иммунитет.
Однако с другими возбудителями дело обстоит иначе.
Менингококковая инфекция – традиционная нейроинфекция, которая поражает головной мозг. Пик заболеваемости отмечается в осенне- зимний период, когда иммунная система из-за частых переохлаждений человека и нехватки витаминов снижена.
Если иммунная система в норме, то вы ограничитесь обычным назофарингитом, в обратном случае – вероятность заполучить менингит или менингоэнцефалит возрастает.
Симптомы менингококковой инфекции
- лихорадка,
- повышение температуры тела до 39-40° С.
- озноб,
- головная боль
- слабость
- напряжение мышц шеи
- тошнота,
- рвота,
- Выступающая над поверхностью кожи сыпь красно-фиолетового цвета, элементы которой напоминают по форме звезду
- Заболевание начинается очень остро (часто можно указать конкретное время (час), когда человек заболел)
- В течение 24-х часов, пока человек в сознании должно начаться лечение, в противном случае он может впасть в кому.
Микобактерии туберкулеза кроме в всего прочего могут поражать и головной мозг.
Чаще болеют дети, пожилые люди и лица страдающие иммунодефицитом.
После присоединяются неврологические нарушения – парезы и параличи лицевого нерва, глазодвигательной мускулатуры, головокружения. На фоне неврологических расстройств возникают нарушения психики.
Нейросифилис, сейчас почти не встречается, но до открытия пенициллина составлял основу работы неврологов. Нейросифилис бывает нескольких видов:
Неприятной особенностью заболевания является его трудная диагностика.
Вирусные и прионные инфекции
Существует огромное множество вирусов –возбудителей острых энцефалитов (комариный, клещевой, эпидемический), в общем они отличаются переносчиками и географией распространения.
- парезы
- параличи дыхательной мускулатуры
- параличи конечностей,
- параличи лицевой мускулатуры и пр.
Огромную опасность могут составлять бешенство и медленные инфекции, в связи с чем, им уделяется особое внимание.
Бешенство.
Бешенством могут страдать практически все млекопитающие. Источником появления инфекции обычно служат собаки, волки, лисицы и именно через укус зараженных животных к человеку и передается эта опасная инфекция.
Симптомы:
- гидро и аэрофобия
- судороги
- приступы агрессивного поведения.
Экстренная вакцинопрофилактика после укуса – это единственный способ выздороветь, поэтому дожидаться развития первых симптомов заболевания запрещено, поскольку это может говорить только о том, что человека уже не спасти.
Медленные инфекции – вирусные нейроинфекции, которые имеют способность длительное время бессимптомно находиться в нервной ткани человека, с последующим развитием заболевания.
Учеными были выведены четыре главных признака, отличающих медленные инфекции:
- необычно продолжительный (месяцы и годы) инкубационный период;
- медленно прогрессирующий характер течения;
- необычность поражения органов и тканей;
- неизбежность смертельного исхода.
Возбудители вируса - краснуха и корь. По не до конца ясным причинам эти вирусы после перенесенного заболевания могут остаться в клетках головного мозга и через 4 и более лет вызывать заболевание. Оба вируса вызывают панэнцефалит со сходной симптоматикой:
· изменение личности с развитием деменции
· постепенный паралич всей поперечнополосатой мускулатуры.
К огромному сожалению, даже при лечении, последствия у этих нейроинфекций всегда одинаковы – летальный исход.
Существует четыре вида прионных нейроинфекций, и только с одной из них понятен механизм передачи. В некоторых племенах Папуа-Новая Гвинея часто отмечались случаи куру-куру из-за ранее распространенного ритуального каннибализма – поедания мозга родственников. Прионы вызывают спонгиформную энцефалопатию, то есть мозг превращается в подобие губки.
Паразитарные инфекции
Токсоплазмоз – паразитарное заболевание, характеризуется возможностью внутриутробного заражения, поражения нервной системы, глаз, скелетной мускулатуры и мышцы сердца, а также увеличением лимфоузлов, печени и селезенки.
Для возбудителя этого заболевания человек – промежуточный хозяин, а основной – кошки. При нормальном состоянии иммунитета заболевание никак не проявляется, но если человек страдает иммунодефицитом, то могут быть такие варианты заболевания:
- энцефалопатия, с развитием делирия, спутанности сознания вплоть до комы;
- менингоэнцефалит, со всеми своими классическими проявлениями;
- токсоплазменный абсцесс мозга, который проявляется общеинфекционными симптомами, очаговыми нарушениями, в зависимости от расположения, судорогами, нарушением сознания.
Наиболее тяжелые последствия токсоплазмоза – у беременных, так как он вызывает недоразвитие головного мозга плода.
Диагностика
Для того, чтобы диагностировать нейроинфекцию, в том числе головного мозга, используется комплекс мероприятий:
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ крови на антитела к вирусным, бактериальным и другим агентам;
- методы визуализации – МРТ;
Лечение
Несмотря на различие возбудителей, некоторые аспекты лечения совпадают во всех случаях.
Больным обязательно назначают постельный режим (при острых инфекциях), противовоспалительные препараты, детоксикационную терапию.
Меры предосторожности
Не употреблять в пищу сырое или недостаточно термически обработанное мясо, тщательно мыть руки после контакта с кошками.
Аннотация научной статьи по клинической медицине, автор научной работы — Кудашов Н. И., Сухих Г. Т., Орловская И. В., Озерова О. Е., Файзуллин Л. З.
В последние два десятилетия увеличилось число исследований, посвящённых герпеси цитомегаловирусным инфекциям у женщин и новорождённых . Герпес-вирусы вызывают до 30 % спонтанных абортов на ранних сроках беременности, свыше 50 % поздних выкидышей и занимают второе место по тератогенности после вируса краснухи. Таким образом, изучение герпес-вирусных инфекций новорождённых имеет большое социальное и медицинское значение. В статье приводятся сведения о предложенных авторами подходах к диагностике повреждений головного мозга при герпес-вирусной инфекции, а также к фармакотерапии этой инфекции у новорождённых .
Похожие темы научных работ по клинической медицине , автор научной работы — Кудашов Н. И., Сухих Г. Т., Орловская И. В., Озерова О. Е., Файзуллин Л. З.
In the past two decades, number of studies on herpes and cytomegalovirus infections in women and newborns has been increased. Herpes viruses cause up to 30 % of spontaneous abortions in early pregnancy, over 50 % of late abortions and ranked second on the teratogenicity after rubella virus. Thus, the study of herpes virus infections of newborns has a great social and medical significance. The article provides information on the authors proposed approaches to the diagnosis of brain lesions in herpes virus infection, as well as on the approach to drug therapy of this infection in newborns .
Некоторые вопросы диагностики и лечения герпес-вирусной инфекции у новорождённых
Н.И. Кудашов, Г.Т. Сухих, И.В. Орловская, О.Е. Озерова, Л.З. Файзуллин
Минздравсоцразвития России 117513, Москва, ул. Опарина, 4
В последние два десятилетия увеличилось число исследований, посвящённых герпес- и цитомегаловирусным инфекциям у женщин и новорождённых. Герпес-вирусы вызывают до 30 % спонтанных абортов на ранних сроках беременности, свыше 50 % поздних выкидышей и занимают второе место по тератогенности после вируса краснухи. Таким образом, изучение герпес-вирусных инфекций новорождённых имеет большое социальное и медицинское значение. В статье приводятся сведения о предложенных авторами подходах к диагностике повреждений головного мозга при герпес-вирусной инфекции, а также к фармакотерапии этой инфекции у новорождённых.
Ключевые слова: лечение герпес-вирусной инфекции, новорождённые, поражение головного мозга
Внутриутробная герпес-вирусная инфекция -социально обусловленная, неуправляемая причина перинатальной смертности и ранней психоневрологической инвалидности: ДЦП, эпилепсии, гемипарезов, слепоты и др. Вирус простого герпеса при заражении им плода на ранних сроках приводит к ранней гибели, выкидышам, развитию инкурабельной гидроцефалии и др. Нами было установлено, что герпетическая инфекция - важнейшая причина тяжёлых повреждений ЦНС, лёгких, надпочечников, сердца и др. Кесарево сечение у женщин с рецидивом генитального герпеса в III триместре беременности в 30 % случаев не предохраняет новорождённого от заражения герпетической инфекцией.
Клинические формы герпетической инфекции у новорождённых, вызванные ВПГ II типа, следующие:
• поражения кожи (везикулёз), глаз (хореоритинит), слизистых полости рта - 45 %;
• локальный (очаговый) энцефалит - 30 %;
• диссеминированная форма, в том числе с энцефалитом, - 25 %.
При диссеминированной форме в 50-60 % случаев одновременно отмечаются поражение кожи, сли-
зистых и глаз (хореоритинит, кератит, гепатит, пнев-монит и др.).
Согласно некоторым источникам [11], 85 % новорождённых заражаются вирусом герпеса во время родов - интранатально, 10 % - постнатально, 5 % -внутриматочно. Под внутриматочным заражением автор подразумевает плацентарно-гематогенное.
Особенности диагностики повреждений нервной системы
Диагностика повреждений мозга герпес-вирусной этиологии у новорождённых была разработана слабо, так как в клинических условиях она представляла трудности и длительно носила лишь патоморфологический характер [4, 5]. В связи с внедрением эхоэнцефалографии, магнитно-резонансной томографии наши представления прижизненно об этом вопросе существенно расширились и углубились.
Дифференциация проявлений этиологической сущности повреждений мозга при герпес-вирусной инфекции от других вирусных инфекций изучена недостаточно, хотя это крайне важно для целенаправленной специфической терапии [6, 8].
Повреждения мозга герпес-вирусной инфекцией у новорождённых довольно часты, а исходы - всегда серьёзны. Риск получить энцефалит герпетической этиологии во много раз больше у новорождённого, чем у взрослого в течение всей жизни. До сих пор, несмотря на внедрение ацикловиротерапии в мировую медицинскую практику, исходы энцефалита у ребёнка пока не удовлетворяют, однако своевременно проведённая специфическая противовирусная терапия даёт возможность улучшить прогноз и избежать тяжёлых неврологических осложнений.
Для выявления роли вируса герпеса в этиопатоге-незе повреждений мозга у новорождённых нами была разработана и внедрена специфическая диагностическая технология. С этой целью нами были использованы иммуноферментная тест-система для выявления противовирусных антител ^А и ^М одновременно в крови и ликворе новорождённого; при этом в динамике одновременно обследовалась мать (кровь, шеечная слизь). Использовался также биотехнологический метод - ДНК-гибридизации (био-тонированным ДНК-зондом) и метод полимеразной цепной реакции. Вирус-специфические антигены (ВПГI и ВПГII) выявлялись в крови и ликворе ребёнка. Окончательная диагностика осуществлялась с учётом клинико-иммунологических и иммуносуп-рессивных факторов.
Было установлено, что наиболее достоверным методом диагностики являются одновременное выявление противовирусных IgG и ^М и одновременно вируссодержащего антигена, особенно у больных с тяжёлой формой инфекции и церебральной патологией.
Клиническая группировка повреждений мозга герпес-вирусной этиологии у новорождённых
Диссеминированная генерализованная инфекция с энцефалитом. У этих больных отмечается мульти-органное поражение: одновременные изменения висцеральных органов (гепатоспленомегалия, панкардит, пневмония, кровоизлияния в надпочечники и др.) и повреждения нервной системы. При этой форме клинически часто выявляются синдромы угнетения, иногда комы, судорожный синдром и глазная симптоматика, тяжесть и длительность которых весьма вариабельна.
При эхоэнцефалографии в остром периоде выявляются отёк и набухание мозга, гиперэхогенность под-
корковых ганглиев, таламусов с последующим развитием в них атрофического процесса и гидроцефалии.
При этой форме наиболее часто выявлялись вирус-специфические агенты (в 80 % случаев) в крови и в ликворе; у остальных они выявлялись только либо в крови, либо в ликворе. У всех больных в этой группе в ликворе определялись противовирусные иммуноглобулины IgG значительной концентрации в динамике инфекции.
Герпес-вирусная инфекция с ограниченным энцефалитом. При эхоэнцефалографии выявляются кистозные полости в веществе теменных, лобных, височных долей, многокамерные субэпендемальные кисты, васкулиты. Клинически при этом выявляются синдромы, свойственные перинатальным повреждениям мозга.
В 30 % случаев серьёзных морфологических проявлений может и не быть, но они при отсутствии специфической терапии могут появиться уже через два-три месяца после рождения. Проведение иммунохимиотерапии у этих больных крайне необходимо.
Транзиторные неврологические изменения встречаются довольно часто, при этом с наличием суб-эпендемальных кист. Химиотерапия (кратковременная) в этих случаях также показана. Клинические изменения в первые дни и недели не выявляются, кроме наличия кист при УЗИ.
Пороки развития мозга внутриутробная гидроцефалия, порэнцефалические кисты, кальцификаты встречаются при герпес-вирусной инфекции редко.
Больным с церебральной патологией герпес-вирус-ной этиологии проводилось допплерографическое исследование мозгового кровотока в магистральных мозговых сосудах с помощью транскраниального допплера. У большинства больных с субэпендемаль-ными кистами и транзиторными неврологическими изменениями мозговая гемодинамика не нарушена. У больных с генерализованной формой и энцефалитом выявлены изменения мозгового кровотока на стороне морфологических изменений. Это свидетельствует о необходимости вазотропной терапии.
По нашим данным [3], эхоэнцефалографические изменения у 2/3 новорождённых с тяжёлой формой герпес-вирусной инфекции свидетельствовали об остром характере патологического процесса: наблюдался отёк, набухание, участки некроза. У трети новорождённых выявлены различные виды внутричерепной патологии, на развитие которой требуется определённое время: у 21 % - точечные и линейные структуры в области базальных ганглиев и таламусов, кальцификаты. У 20 больных были выявлены пороки развития мозга (порэнцефалия, гидроцефалия инкурабельная, микроцефалия). У остальных больных отмечены сочетанные изменения.
Наши результаты позволили представить клинико-эхографическую эволюцию изменений мозга, вызванных вирусом герпеса:
1. Отёк и набухание головного мозга, клеточная инфильтрация.
2. Снижение мозгового кровотока, инфильтрат, некроз (омертвение участков мозга).
3. Киста, кальцификаты в лобной, височной долях, вентрикуломегалия (пассивная гидроцефалия).
4. Атрофические, рубцовые изменения, глиоз, по-рэнцефалические кисты и, как следствие, дефекты в психомоторном развитии, ДЦП, эпилепсия, парезы [3].
Основными факторами патогенеза тяжёлых форм инфекции является вирусемия и, очевидно, имму-нодефицитное состояние у новорождённых. Определение противовирусных иммуноглобулинов IgG и IgM и вирус-специфических антигенов в крови матери и одновременно в крови, ликворе новорождённого - ценный метод диагностики.
Выявление накопления специфических антител в ликворе при динамическом двукратном определении существенно повышало их диагностическую значимость. Особую диагностическую ценность представляет выявление в ликворе противогерпети-ческих антител ^А, которые всегда свидетельствуют об интертекальном их происхождении.
Определённую диагностическую ценность имеет метод ДНК-гибридизации и полимеразной цепной реакции, особенно у матерей с первичной формой генитального герпеса, при которой крайне низок уровень антител или они могут отсутствовать. Особую ценность эти реакции представляют в острой фазе, когда концентрация противовирусных антител низка.
Пути терапии. Оценка химиотерапии
Проблему химиотерапии герпес-вирусной инфекции нельзя считать полностью решённой - она сделала лишь первые шаги. Хотя они и оказались эффективными, необходимы дальнейшие исследования в этом направлении. Об этом свидетельствует мировая оценка специфической терапии.
В течение многих лет нами разрабатывается не только стандарт диагностики, но и протокол терапии. Проводить в этих случаях строго контролируемые исследования в виде двойного слепого опыта весьма сложно и антигуманно, поэтому оценка этого вида терапии проводилась у больных с крайне тяжёлой формой генерализованной (диссеминированной) инфекции. Эта форма инфекции в мировой медицинской практике, при отсутствии специфической противовирусной терапии, считается потенциально летальной (летальность до 90 % и выше), поэтому снижение в этих случаях летальности имеет боль-
шую практическую значимость и может служить реальной мерой эффективности терапии.
По данным L. Corey, A. Wald [7], неврологические изменения и нарушения развития у больных, перенёсших герпетический энцефалит, наблюдались больше чем в 50 % случаев. Эти неврологические нарушения можно было расценить как среднетяжёлые. Ацикло-виротерапия путём внутривенных вливаний уменьшила смертность с 85 до 31 % у младенцев с диссеминированной формой инфекции; у новорождённых с локальной формой поражения ЦНС смертность сократилась ещё больше - с 50 до 6 %. Основой эффективности терапии является раннее её начало.
В стандарт терапии включаются:
1. Ацикловир внутривенно с созданием пиковых концентраций в соответствии с теми дозами, которые рекомендованы производителем. Дозы рассчитываются в зависимости от массы тела: 10 мг/кг веса каждые 8 часов в течение 12-18 дней.
В связи с недостаточным снижением смертности и эффективности доз ацикловира (30 мг/сут) D.W. Kim-berlin рекомендовал повысить дозу в два раза и вводить ацикловир внутривенно в суточной дозе 60 мг на 1 кг веса, разделённой по 20 мг, трижды в сутки в течение 21 дня. Эффективность высоких доз оказалась выше, смертность больных снизилась, однако при ретроспективном наблюдении различий на исходы не было найдено [9]. На фоне терапии следует следить за функцией почек (креатинин, анализы мочи). Применение ацикловира при герпес-вирусной инфекции, особенно безвредность использования высоких доз, нельзя считать до конца изученным. Противовирусная химиотерапия должна проводиться в зависимости от тяжести больного и возможности развития у него тяжёлых исходов.
2. Иммунотерапия иммуноглобулинами для внутривенных вливаний, содержащими широкий спектр антител к различным перинатальным патогенам и, главное, - к антигенам вирусов герпеса (ВПГI и II). Иммуноглобулины вводятся внутривенно (от 6 до 10 вливаний на курс терапии). Одновременное введение химиопрепарата и иммуноглобулина обладает синергид-ным действием по отношению к вирусным агентам.
3. Антибактериальная терапия: активация бактериальных агентов происходит с первых дней вирусной инфекции, особую значимость имеют те агенты, которые вызывают воспалительные процессы в мозговых оболочках и лёгких. Нами применялись в этих случаях антибиотики, которые проникают через гематоэнцефалический барьер (цефоперазон /сульбактам, цефтриаксон) и накапливаются в желудочках мозга.
Разработанная нами иммунохимиотерапия дала возможность снизить летальность при генерализованной форме инфекции до 20 % и ниже, что соответствует результатам терапии в США и Германии.
Нет сомнений, что совершенствование терапии нейровирусных инфекций герпес-вирусной этиологии у новорождённого должно продолжаться.
Церебральные изменения герпетической этиологии весьма опасны для новорождённых, так как могут привести к ранней психоневрологической инвалидности. Современная концепция этой проблемы в мировой медицинской практике находится в фазе разработки.
До недавнего времени тяжёлые перинатальные повреждения мозга у новорождённых связывали преимущественно с явлениями, обусловленными процессом родов: травмой, гипоксией. Результаты наших исследований показали, что тяжёлые поражения мозга с неблагоприятными исходами (парезы, параличи, эпилепсия и др.) могут быть обусловлены герпес-вирусной инфекцией.
По нашим данным, все нейроинфекции у новорождённых протекают на фоне иммунодефицитных состояний: полного отсутствия или низкого содержания противогерпетических антител. Полностью проблема специфической терапии не решена, а большие дозы (20 мг/кг массы тела) вызывают транзи-торную нейропению у 20 % больных, у части из них зарегистрированы и изменения функции почек. Иммунохимиотерапия является альтернативным мето-
дом, однако полностью не решает вопрос терапии. Герпес-вирусная инфекция у новорождённых является наиболее серьёзной инфекцией.
1. Кудашов Н.И., Орловская И.В. О клинике и диагностике герпетических повреждений мозга у новорождённых детей // Нейродиагностика и высокие медицинские технологии. 2006. № 2. С. 43-46.
2. Кудашов Н.И., Озерова О.Е., Львов Н.Д. Тяжёлые формы герпес-вирус-ной инфекции у новорождённых // Педиатрия. 1992. № 1. С. 24-28.
3. Кудашов Н.И., Озерова О.Е., Орловская И.В. Неврологические проявления при герпес-вирусной инфекции у новорождённых // Педиатрия. 1997. №5. С. 42-45.
4. Anderson N.E., Pawell K.T., Croxson M.S. et al. A polymerase chain reaction assay of cerebrospinal fluid in patients with suspected herpes simplex encephalitis // J. Neurol. Neuroseng. Psychiatry. 1993. Vol. 56 (5). P 520-525.
5. Chu K., Kang D.W., Lee J.J. et al. Atypical brainstem encephalitis caused by herpes simplex virus 2 // Arch. Neurol. 2002. Vol. 59. P 460-463.
6. Corey L., Whitley, Stone E.E., Mohan R. Difference between herpes simplex virus type I and type II neonatal encephalitis in neurological outcome // Lancet. 1988. Vol. 1. P 8575-8576.
7. Corey L., Wald A. Maternal and neonatal herpes simplex virus infections // N. Engl. J. Med. 2009. Vol. 361. P 1376-1385.
8. Gutman L.T., Filpert C.M., Eppes S. Herpes simplex virus encephalitis in children analysis of cerebrospinal fluid and progressive neurodevelopmental deterioration // J. Infect. Dis. 1986. Vol. 54. P 415-421.
9. Kimberlin D.W. Neonatal herpes simplex infection // Clin. Microbiol. 2004. Vol. 17. P 1-13.
10. Kimberlin D.W. Herpes simplex infections of the central nervous system // Semin. Pediatr. Infect. Dis. 2003. Vol. 14. P 83-89.
11. Fidler K.J., Pierce C.M., Cubitt W.D. et al. Could neonatal disseminated herpes simplex virus infections be treated earlier? // J. Infect. 2004. Vol. 49. P 141-146.
Some diagnostic and treatment problems of herpes virus infection in infants
N.I. Kudashov, G.T. Sukhikh,I.V. Orlovskaya, O.E. Ozerova, L.Z. Faizullin
Obstetrics, Gynecology and Neonatology Research Centre, Moscow Oparina st 4, Moscow 117513
In the past two decades, number of studies on herpes and cytomegalovirus infections in women and newborns has been increased. Herpes viruses cause up to 30 % of spontaneous abortions in early pregnancy, over 50 % of late abortions and ranked second on the teratogenicity after rubella virus. Thus, the study of herpes virus infections of newborns has a great social and medical significance. The article provides information on the authors proposed approaches to the diagnosis of brain lesions in herpes virus infection, as well as on the approach to drug therapy of this infection in newborns.
Keywords: cerebral lesions, herpes virus infection treatment, newborns


Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке - всегда готов к использованию.
В настоящее время отмечается большой рост внутриутробной герпетической инфекции и увеличение числа инфицированных новорожденных. Среди инфекций герпетической этиологии наибольшую распространенность имеет цитомегаловирусная инфекция (ЦМВИ) и герпес-вирусная инфекция, вызываемая вирусами простого герпеса (ВПГ) I и II типов. У новорожденных 80% герпес-вирусной инфекции вызываются ВПГ II типа. Исходом даже бессимптомно протекающей во время беременности инфекции могут быть тяжелые последствия у плода: врожденные уродства, поражение различных органов и систем, наиболее серьезным из которых является повреждение головного мозга.
Клинические проявления в неонатальном периоде отмечаются лишь у 10% анте- или интранатально инфицированных детей, у остальных же внутриутробное инфицирование в периоде новорожденности протекает бессимптомно. Летальность у детей с генерализованной герпес-вирусной и цитомегаловирусной инфекцией при отсутствии химиотерапии составляет 90%; у 50% выживших отмечаются тяжелые психоневрологические исходы 1.
Быстрая и надежная расшифровка этиологии заболевания у новорожденного приобретает особую актуальность в связи с появляющейся в последние годы возможностью проведения этиотропной терапии.
Основным методом диагностики этих заболеваний является иммунологический метод. Но он далеко не всем доступен из-за дороговизны, трудоемкости, значительного времени, необходимого для постановки окончательного диагноза. Кроме того, этот метод не дает возможности установить вовлечение в патологический процесс головного мозга, что крайне важно для выбора лечебных мероприятий. Поэтому в настоящее время основным диагностическим методом на первом этапе помимо клинических методов является эхоэнцефалография, позволяющая оценить степень вовлечения головного мозга и других внутренних органов в инфекционный процесс.
На основании данных эхографии головного мозга и клинической картины заболевания у новорожденных можно начинать проводить лечение детей "по подозрению". В дальнейшем эти дети составят группу для комплексного иммунологического обследования, в результате которого диагноз будет уточнен.
Как свидетельствуют литературные данные, наиболее часто у детей с внутриутробной герпес-цитомегаловирусной инфекцией при эхоэнцефалографии выявляют кисты сосудистых сплетений боковых желудочков и (или) субэпендимальные кисты [4]. Показано, что при изолированных кистах сосудистых сплетений (без анализа причин их возникновения) прогноз психоневрологического развития детей в целом благоприятный [5]. При субэпендимальных кистах инфекционного происхождения прогноз неопределенный : от нормального развития до выраженного церебрального дефицита 8. В связи с этим цель настоящего исследования состояла в оценке психоневрологического статуса детей, имевших кисты сосудистых сплетений и (или) субэпендимальные кисты, с внутриутробной герпес-цитомегаловирусной инфекцией, подтвержденной данными комплексного иммунологического исследования.
Из многочисленной группы новорожденных (396 новорожденных с субэпендимальными кистами и 261 с кистами сосудистых сплетений) нами впоследствии (после завершения периода наблюдения) были отобраны 16 детей с подтвержденной иммунологическими методами герпес-цитомегаловирусной инфекцией, которые были подвергнуты динамической эхоэнцефалографии и клиническому обследованию в течение 2-12 мес. Показаниями для проведения иммунологического исследования на первом этапе являлись структурные изменения головного мозга, выявленные при эхографии, косвенно свидетельствующие о наличии внутриутробной инфекции.
Иммунологическая диагностика состояла в выявлении специфического антигена иммуноферментным и иммунофлюоресцентным методами, фрагментов ДНК вируса методом полимеразной цепной реакции, определении специфических антител в биологических средах. Материалом для исследования у детей служили кровь, моча и ликвор, у матерей - кровь. Обследование матерей проводили для повышения достоверности диагноза у их детей.
Всем детям проводили динамическую эхоэнцефалографию с первой недели до 2-9 мес. жизни. Эхографию головного мозга осуществляли с помощью различных ультразвуковых приборов, часть исследований выполнена на аппарате SA-8800 "GAIA" ("Medison", Южная Корея). Всего выполнено 59 эхографических исследований головного мозга.
Из 16 наблюдавшихся нами детей 4 ребенка (I группа) имели изолированные кисты сосудистых сплетений боковых желудочков. Все эти дети были доношенными (3 мальчика, 1 девочка) с массой тела от 2662 до 3722 г; 3 родились путем самопроизвольных родов, 1 ребенок извлечен с помощью операции кесарева сечения. Оценка по шкале Апгар на 1-й мин. составила 8 баллов, на 5-й мин. - 8-9 баллов. По данным комплексного иммунологического обследования, у 2 из 4 детей установлена смешанная герпес-цитомегаловирусная, у 1- цитомегаловирусная и у 1 - герпес-вирусная инфекция.
В клинической картине у 3 детей отмечался синдром угнетения функций ЦНС, который выражался в снижении церебральной и двигательной активности, мышечного тонуса и угнетении физиологических рефлексов новорожденных; у этих же детей выявлено вовлечение в патологический процесс органов дыхания с развитием пневмонии. У 2 новорожденных отмечена затянувшаяся желтуха с гепатоспленомегалией, у 2 - отечный синдром. У 4-го ребенка неврологическая симптоматика отсутствовала, у него были выявлены изменения со стороны внутренних органов в виде гепатоспленомегалии и затянувшейся желтухи.
При эхоэнцефалографии у детей I группы выявлено от 1 до 3 изолированных кистозных структур (не сочетающихся с другими структурными изменениями) диаметром от 0,2-0,5 см (рис. 1, 2), расположенных в верхушке или теле сосудистого сплетения левого бокового желудочка. У 3-х из этих детей исходные данные вентрикулометрии соответствовали нормальным значениям. У 1-го ребенка отмечено незначительное (до 0,6 см) расширение межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга и умеренное симметричное увеличение ширины лобных рогов (преимущественно) и высоты тел боковых желудочков (до 0,7 см).
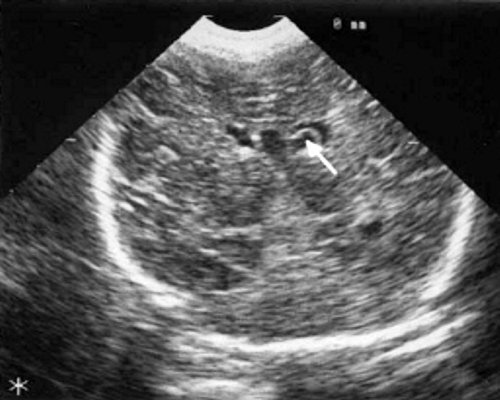
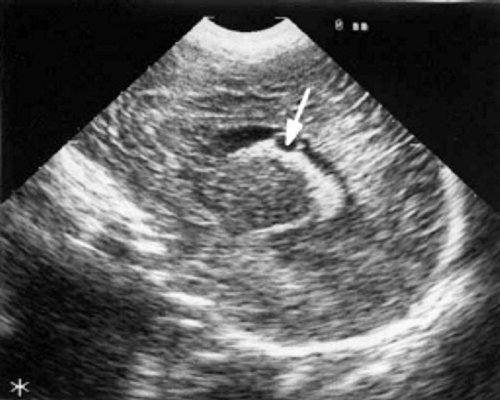
В конце периода наблюдения, который составлял от 2 до 7 мес., у 2 детей кисты сосудистых сплетений имели прежние размеры и число; у них данные вентрикулометрии, как при первом УЗИ, соответствовали возрастной норме. У одного ребенка киста сосудистых сплетений уменьшилась в размерах с 0,5 до 0,1 см; у него отмечено дальнейшее симметричное расширение боковых желудочков (ширина их лобных рогов и высота тел увеличилась с 0,7 до 0,9 см) и межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга от 0,6 до 0,9 см. У одного ребенка этой группы при эхоэнцефалографии, проведенной в 7 мес. жизни, киста сосудистых сплетений не выявлялась, однако у него произошло симметричное увеличение ширины лобных рогов (преимущественно) и высоты тел боковых желудочков до 1 см и расширение субарахноидальных пространств по конвекситальной поверхности мозга до 0,7 см. При катамнестическом наблюдении только у этого ребенка выявлена незначительная задержка психомоторного развития, у 3 других детей I группы признаки церебрального дефицита не отмечены.
Всем детям этой группы проводилась иммунотерапия цитотектом и пентаглобином ("Biotest", Германия); в том числе 2 детям - иммунохимиотерапия (противоцитомегаловирусный иммуноглобулин - цитотект и виролекс). При анализе полученных данных какой-либо связи клинических проявлений заболевания, данных комплексного иммунологического обследования с локализацией кисты сосудистых сплетений, их числом, размерами и динамикой не выявлено.
II группу составили 12 новорожденных с субэпендимальными кистами; у 2-х из них субэпендимальные кисты сочетались с кистами сосудистых сплетений. Из 12 детей этой группы было 7 девочек, 5 мальчиков; все новорожденные были доношенными, с массой тела при рождении от 2494 до 4640 г. Из них 6 новорожденных извлечены с помощью операции кесарева сечения, 6 - родились при самопроизвольных родах. Оценка по шкале Апгар на 1-й мин. составляла 7-8, на 5-й мин. - 8-9 баллов.
По данным комплексного иммунологического обследования, у 6 детей была установлена смешанная герпес-цитомегаловирусная, у 3 - цитомегаловирусная и у 3 - герпес-вирусная инфекция. В клинической картине у этой группы больных выявлено полиморфное поражение с преобладанием признаков нарушений функций нервной системы у всех детей: преимущественно синдромом угнетения - у 9, гипервозбудимости - у 3. Вовлечение в патологический процесс органов дыхания отмечено у 5 новорожденных, затянувшаяся желтуха с гипербилирубинемией - у 9, гепатомегалия - у 2, отечный синдром - у 3 детей.
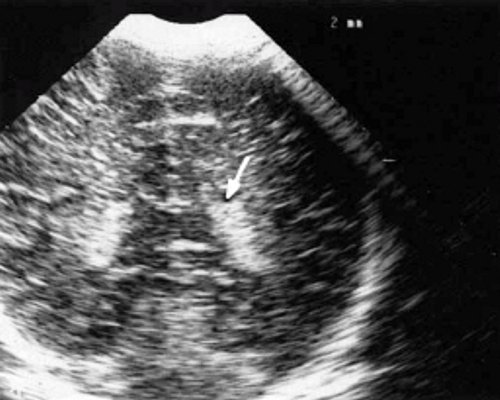
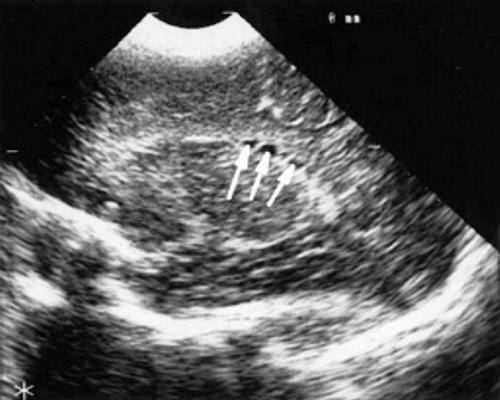
У детей этой группы при первом эхоэнцефалографическом исследовании были выявлены субэпендимально расположенные кистозные структуры на уровне таламо-каудальной вырезки (ТКВ) и (или) кпереди от нее диаметром от 0,3 до 1,1 см. У части новорожденных субэпендимальные кисты были представлены единой полостью с однородным или неоднородным содержимым, у других детей эти структуры напоминали соты, т. е. состояли из множества жидкостных включений, окруженных эхопозитивным ободком (рис. 3). Эти структурные особенности субэпендимальных кист, по-видимому, обусловлены разными стадиями резорбции. У 10 детей субэпендимальные кисты располагались в симметричных участках обоих полушарий, у 2 новорожденных - только в левом полушарии. У 3 детей, помимо субэпендимальных кист, расположенных в таламо-каудальной вырезке и (или) кпереди от нее, дополнительно выявлены субэпендимальные щелевидные кистозные структуры на уровне средних или передних отделов лобных рогов (см. рис. 3).
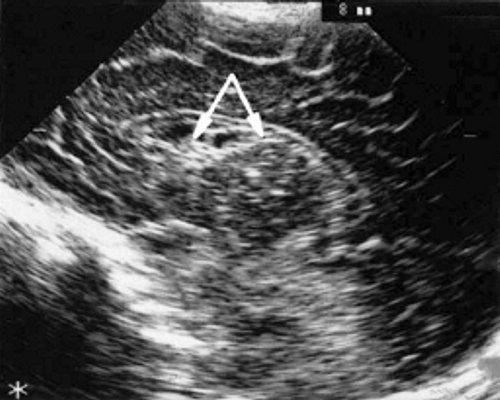
а) Правое полушарие. Стрелками обозначены субэпендимальные кисты, имеющие вид сот, расположенные в таламокаудальной вырезке и кпереди от нее.
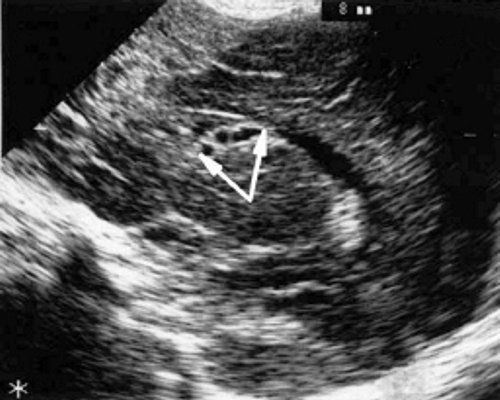
б) Левое полушарие. Стрелками обозначены субэпендимальные кисты, имеющие вид сот, расположенные в таламокаудальной вырезке и кпереди от нее.
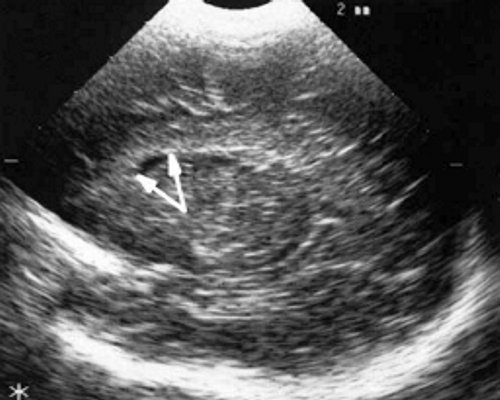
в) Правое полушарие. Стрелками обозначены субэпендимальные щелевидные кистозные структуры на уровне передних и средних отделов лобных рогов боковых желудочков.
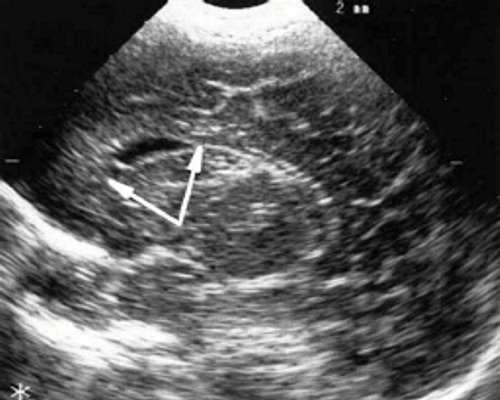
г) Левое полушарие. Стрелками обозначены субэпендимальные щелевидные кистозные структуры на уровне передних и средних отделов лобных рогов боковых желудочков.
У всех новорожденных этой группы исходные данные вентрикулометрии соответствовали нормальным значениям. В конце периода наблюдения, составляющего от 2 до 9 мес., размеры желудочковой системы у 9 детей оставались на нормальных значениях, у 3 детей отмечалось умеренное (до 0,9 см), симметричное увеличение ширины лобных рогов (преимущественно) и высоты тел боковых желудочков. Кроме того, у 1 ребенка выявлено расширение межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга до 0,7 см. В течение периода наблюдения субэпендимальные кисты уменьшались в размерах у 11 детей (полностью резорбировались в конце периода наблюдения у 10 из них) и только у 1 ребенка односторонняя субэпендимальная киста увеличилась к 2 мес. жизни с 0,5 до 1 см.
Всем новорожденным II группы, как и детям I группы, проводилась иммунотерапия различными иммуноглобулинами (цитотект, пентаглобин), 3 детям - иммунохимиотерапия (цитотект, виролекс). Положительный терапевтический эффект отмечался у всех детей этой группы.
Эффективность лечения оценивалась по срокам выхода из тяжелого состояния, ликвидации или уменьшению явлений инфекционного токсикоза, нарастанию массы тела, данным динамической эхоэнцефалографии и лабораторным показателям. При катамнестическом наблюдении психоэмоциональное и моторное развитие у 6 детей II группы соответствовало возрастной норме. У других 6 детей этой группы в течение первого полугодия отмечено выраженное в различной степени отставание психомоторного развития (3-е из них имели вентрикуломегалию). К концу первого года жизни признаки церебрального дефицита у них отсутствовали.
Как и в I группе детей, мы не выявили отчетливой связи между числом, локализацией, динамикой субэпендимальных кист и данными комплексного иммунологического обследования, а также клиническими проявлениями заболевания как в раннем неонатальном периоде, так и в конце периода наблюдения.
Как известно, субэпендимальные кисты, возникающие при инфекции, являются результатом поражения субэпендимально расположенного герминативного матрикса инфекционным агентом. В начале процесса в зоне повреждения герминативного матрикса возникает участок некроза, который по мере его резорбции в течение 3-4 нед. трансформируется в кистозную полость [9]. Полная резорбция кисты, как показали наши исследования, происходит к концу 2-4 мес. жизни ребенка (чем больше кистозная полость, тем дольше идет процесс ее резорбции). Так как во всех приводимых нами наблюдениях уже при первом эхографическом исследовании головного мозга были выявлены субэпендимальные кисты, мы можем утверждать, что повреждение герминативного матрикса произошло в период внутриутробного развития.
Из 396 новорожденных с субэпендимальными кистами только один ребенок имел гестационный возраст 30 нед., подавляющее число новорожденных (88,9%) были доношенными. Зная время, необходимое на формирование субэпендимальной кисты в зоне некроза, можно предположить, что в подавляющем большинстве случаев повреждение матрикса произошло в конце II - начале III триместра беременности. При повреждении герминативного матрикса на стадии активной пролиферации его клеток (до 20 нед. гестации), обеспечивающей формирование серого вещества и глии [6], можно ожидать возникновения пороков развития головного мозга, обусловленных нарушением миграции, или внутриутробной гибели плода. Поскольку как первое, так и второе встречаются довольно редко, кроме того, учитывая, что субэпендимальные кисты в основном выявлены у доношенных детей, мы полагаем, что до 20 нед. гестации герминативный матрикс обладает определенной резистентностью к действию инфекционного агента.
Структурные же изменения головного мозга у новорожденных в виде субэпендимальных кист, по-видимому, являются исходом повреждения герминативного матрикса, находящегося в процессе регрессии (после завершения своей основной функции). Опровергнуть или подтвердить это предположение могут данные скринингового ультразвукового исследования головного мозга плода, проведенного в начале II триместра беременности, высококвалифицированным специалистом с использованием трансвагинального датчика.
Схожесть клинической картины заболевания у новорожденных I и II групп, этиологии процесса, установленной иммунологическим методом, а также высокий терапевтический эффект при использовании одних и тех же лекарственных препаратов свидетельствуют о том, что не кисты сосудистых сплетений и субэпендимальные кисты являются определяющими в клинической картине заболевания, а, по-видимому, сходные патоморфологические изменения, возникающие в головном мозге под влиянием инфекции, не обнаруживаемые при эхоэнцефалографии. Кисты сосудистых сплетений и субэпендимальные кисты - лишь маркеры этих патологических процессов. В то же время, выявление при эхографии головного мозга кист сосудистых сплетений и (или) субэпендимальных кист при клинической картине, характерной для внутриутробных вирусных инфекций, дает основание для проведения иммунохимиотерапии еще до получения результатов иммунологического исследования, что ведет к снижению тяжелых церебральных расстройств у детей раннего возраста.
- Кудашов Н.И., Озерова О.Е., Орловская И.В. Неврологические проявления при герпесвирусной инфекции у новорожденных // Педиатрия . - 1997. - N5. -С.42-45.
- Whitley R.T. Neonatal herpes Simplex infections // J. Med.Virol. - 1993. - V.1.- Suppl.- P.13-21.
- MurguiapdepSierra T., Florido J.,Minox T., Arriola M et al. Neonatal herpetic encephalitis . Current concepts concerning a case.// Rev. Invest. Clin. - 1996. - V.48. - N 1. - P. 35-41.
- Озерова О.Е., Кудашов Н.И., Орловская И.В. Особенности эхоэнцефалограммы у новорожденных с герпетической инфекцией // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. - 1993. - N2. - С. 55-70.
- Озерова О.Е., Казьмин А.М., Дайхина Л.В., Кудашов Н.И., Орловская И.В. Клиническое значение кист сосудистых сплетений желудочков головного мозга у новорожденных // Акушерство и гинекология - 1993. - N 1. - вС. 31-33.
- Mito T., Ando Y.,Takeshita K.,Takada K., Takashima S. Ultrasonographical and morphological examination of subependimal cysts lesions in maturely born infants //Neuropediatrics. - 1989. - V.20. - N 4. - P. 211-214.
- Zorzi C., Angonese I. Subependimal pseudocysts in the neonate // Eur. J. Pediatr. - 1989. - V.148. - P. 462-464.
- Yamashita Y., Outani Y., Kawano Y., Horikawa M et al. Clinical analyses and short-term prognoses of neonates with subependimal cysts // Pediatr. Neurol. - 1990. - V.6. - N6. - P. 375378.
- Озерова О.Е., Казьмин А.М., Дайхина Л. В. Субэпендимальные кровоизлияния у новорожденных: эхографическая характеристика и психоневрологические исходы // Акушерство и гинекология. - 1991. - N3. - С. 40-43.

Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке - всегда готов к использованию.
Читайте также:


