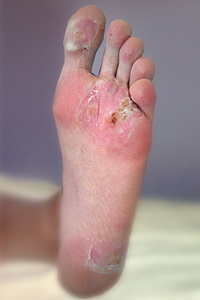
Вирусное заболевание на пятке
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Симптомы
Пяточная шпора не всегда проявляет себя с момента образования. Сила боли и дискомфорт зависят от места расположения костного разрастания. Чем поверхностнее к нервному окончанию располагается костный шип, тем боль сильнее.
Без лечения ситуация постепенно усугубляется. Боль становится постоянной, стопа болит даже в покое. Приступы боли могут самостоятельно начинаться и заканчиваться, беспокоить в самый неподходящий момент.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины
Провоцирующие факторы ─ женский пол, возраст старше 40 лет, постоянное место жительства в городе.
Непосредственные причины заболевания такие:
Подошвенная фасция ─ это связка из волокнистой ткани, которая соединяет пяточную кость и головки плюсневых костей. При ходьбе связка натягивается, основная нагрузка приходится на место прикрепления к бугру пяточной кости. Микротравмы в этом месте неизбежны, но при умеренной нагрузке и достаточном отдыхе они успевают зарасти.
Если же нагрузка чрезмерная, то в месте надрыва возникает асептическое (без участия микроорганизмов) воспаление. Именно в месте такого воспаления постепенно откладывается кальций, образующий костный шип. Раздражается надкостница, и шип начинает расти либо в плоскости самой связки, либо над ней.
Пяточная шпора может образоваться на одной ноге или на обеих одновременно, что существенно снижает качество жизни.
Диагностика
Заподозрить пяточную шпору можно по характерному симптому ─ боли при ходьбе. При ощупывании пятки можно найти место наибольшей болезненности. Однако для установления диагноза требуется обследование, поскольку боль в пятке при ходьбе может быть и при других болезнях:
- подагра – нарушение обмена мочевой кислоты;
- ревматоидный артрит – специфическое аутоиммунное воспаление суставов;
- болезнь Бехтерева, или анкилозирующий спондилоартрит;
- остеомиелит – гнойно-некротическое воспаление кости и окружающих мягких тканей;
- костный туберкулез;
- ушиб;
- растяжение сухожилий или повреждение связочного аппарата голеностопного сустава;
- воспаление бактериальной или вирусной природы.
Для отграничения одного заболевания от другого могут назначаться такие обследования:
- общеклинический и биохимический анализ крови;
- клинический анализ мочи;
- рентгенография стопы;
- МРТ стопы.
Если врач-ортопед обнаруживает сопутствующие заболевания, то потребуются консультации профильных специалистов ─ ревматолога, инфекциониста, травматолога, терапевта или других с учетом клинической ситуации.
Лечение
Лечить пяточную шпору может только врач, поскольку особенности болезни у каждого человека разные. Самолечение при отсутствии базовых знаний приводит к повреждению мягких тканей, ожогам и прочим неприятностям.
Лечение преимущественно консервативное. К хирургическим методам прибегают в самом крайнем случае, при этом предпочтение отдается щадящим малоинвазивным методикам.
Используются такие методы:
- лекарственный;
- физиотерапевтический, в том числе ударно-волновой;
- воздействие ультразвуком;
- лазерная терапия;
- рентгенотерапия;
- массаж;
- лечебная физкультура.
Медикаментозное лечение подбирает врач в индивидуальном порядке. Лекарства направлены на уменьшение воспаления и облегчение боли. Используются различные лекарственные формы: таблетки, мази, пластыри.
Достаточно редко по показаниям выполняется введение лекарств в полость голеностопного сустава или подошву. Такую манипуляцию выполняет хирург. Обезболивающие и противовоспалительные средства назначаются коротким курсом для того, чтобы не было привыкания.
Физиотерапия приносит наибольшую пользу. Применяется массаж мышц голени и стопы, грязевые ванны и аппликации, лекарственный электрофорез и сонофорез (введение лекарств без повреждения кожи при помощи ультразвуковых волн). Также используется ультразвук и лечебная физкультура.
При помощи лазера ускоряют обменные процессы, создают условия для восстановления мягких тканей.
Хирургический метод
Операции при помощи скальпеля, когда костный нарост удаляется вместе с участком фасции, сейчас не выполняют, потому что такое вмешательство нарушает анатомию стопы.
Чем раньше при дискомфорте в стопе человек обращается к врачу, тем меньше усилий и времени понадобится на излечение.
Жизнь с подошвенной бородавкой — мучение: невозможно ни стоять, ни ходить. А к врачу обращаться страшно — удаление очень болезненное, а рана после такой процедуры заживает долго. И лишь недавно у дерматологов появился щадящий способ борьбы с этой бедой.
Что такое подошвенная бородавка?
Подошвенная бородавка вовсе не похожа на те, что можно увидеть на теле. Почему они возникают, будто бы из ниоткуда? Не было ничего на подошве стопы и вдруг — не можешь ходить.
Любые бородавки — это новообразования кожи, развитие которых провоцирует вирус папилломы человека (ВПЧ). То есть бородавка — это вирусное заболевание, лечить которое нужно системно.
Заразиться ВПЧ можно при контакте с инфицированным человеком или через предметы обихода, особенно если у человека ослаблен иммунитет, как общий, так и местный. Легче всего вирус проникает в кожу через микротравмы и размокшую в воде кожу (мацерация), поэтому нередко самые неприятные – подошвенные – бородавки появляются у тех, кто посещает бассейн или спортзал.
Бородавки бывают разные:
- вульгарные (в переводе с латинского — обыкновенные),
- плоские,
- подошвенные
- остроконечные (остроконечные кондиломы).
Конечно, бородавки никого не красят, поэтому их обладатели стараются избавиться от косметического дефекта. Но боль доставляют, как правило, подошвенные. Внешне они похожи на мозоли и возникают чаще на коже подошв — в местах давления и трения.
Удаление подошвенных бородавок
Каким способом это делать, выбирает врач. Максимально снизить риск повторного появления (рецидива) бородавки удается при помощи комплексной терапии. Несмотря на то, что сегодня нет лекарств, полностью убивающих в организме вирус папилломы человека, многим пациентам необходимо назначение противовирусной терапии. Кроме того, сформировавшуюся бородавку необходимо удалить. Для деструкции (разрушения) бородавок могут быть использованы лазер, жидкий азот, прижигающие, кератолитические и мумифицирующие средства.
Удаление крупных бородавок лазером чаще более эффективно, чем удаление жидким азотом. Перед лазеродеструкцией проводят обкалывание подошвенной бородавки обезболивающим средством, что является достаточно болезненной процедурой. Во время лазеродеструкции помимо самого разрушения образования происходит термический прогрев (ожог) окружающих тканей, что, с одной стороны, повреждает вирус, а с другой — приводит к некоторому воспалению вокруг удаленной бородавки. Ранки на коже подошв заживают не быстро, так как имеется постоянное давление на зону повреждения при ходьбе. Кроме того, заживление ранки может осложняться присоединением бактериальной инфекции, особенно при избыточной потливости ног.
Лечение подошвенной бородавки в домашних условиях
В аптеках продаются лекарства, в инструкции к которым написано, что показание к применению – именно подошвенные бородавки. Но, удаление бородавок в домашних условиях нежелательно, потому что чаще является малоэффективным и может вызывать осложнения.
Большинство препаратов, которые применяются в домашних условиях, являются крепкими растворами щелочей или кислот. При их использовании возможно возникновение глубокого долгозаживающего ожога и развитие грубого рубца. При недостаточном воздействии — бородавки появляются повторно. Кроме того, возможно инфицирование ранки и развитие гнойных осложнений.
Метод лечения должен выбирать врач. И нанесение любых деструктивных препаратов также должно проводиться врачом или проходить под его наблюдением.
Купить его в аптеках Санкт-Петербурга пока проблематично, но для наших пациентов мы заказываем препарат из Москвы. Решение вопроса о времени и кратности нанесения препарата происходит после консультации дерматолога и назначения индивидуально подобранной схемы лечения.
Сеанс аппликации препарата (он наносится несколько раз) проводится врачом и занимает в среднем около 20-30 минут. Процедура, как правило, безболезненная, анестезия во время ее проведения не требуется, так же как и прием обезболивающих лекарств после нее. Может возникать ощущение пощипывания.
Образование быстро твердеет и мумифицируется, при соблюдении рекомендаций врача заживление проходит без осложнений и болезненных ощущений и обычно занимает 2-3 недели.
Кроме того, препарат противопоказан при злокачественных новообразованиях кожи и слизистой, склонности к формированию грубых (келоидных) рубцов, повышенной чувствительности к компонентам препарата.
, DPM, Temple University School of Podiatric Medicine
Last full review/revision April 2018 by Kendrick Alan Whitney, DPM


Большинство заболеваний стоп обусловлено анатомическими изменениями или нарушениями функций суставов и внесуставных структур ( Кости стопы). Несколько реже данная патология развивается на фоне системных заболеваний ( Изменения стоп при системных заболеваниях).
Признаки поражения стоп
Боли в покое (стопы приподняты)
Холодные, красные или цианотичные стопы
Выраженная артериальная ишемия
Периодически краснеющие, горячие, очень болезненные стопы
Эритромелалгия – идиопатическая (наиболее часто) или вторичная на фоне различных заболеваний (например, миелипролиферативных болезней, которые встречаются редко)
Боли в стопах, которые становятся интенсивными в течение нескольких секунд или минут, особенно у пациентов с фибрилляцией предсердий, стопы часто бывают холодными
Цианоз одного пальца стопы (синдром голубого пальца)
Тромбоэмболическая болезнь, связанная с аортально-подвздошным стенозом, аритмия или эмболия холестерином (после шунтирования или катетеризации коронарной артерии)
Двусторонний или односторонний эпизодический дигитальный дискомфорт, бледность или цианоз
Двусторонний безболезненный цианоз (у молодой женщины)
Акроцианоз, изменение цвета, обусловленное действием лекарственных препаратов (например, миноциклина)
Почечная, печеночная или кардиальная дисфункция
Препараты (например, блокаторы кальциевых каналов)
Плотный отек стоп и голеней
Плотный отек с узелками в области лодыжек
Отек с отложением гемосидерина и коричневатой окраской
Рецидивирующий или предшествующий васкулит мелких сосудов
Отек стоп, онемение и боли в области голеностопных суставов и пяток (синдром тарзального канала)
Рецидивирующий симметричный серонегативный синовит (редко)
Красные шелушащиеся пятна на тыле с вялыми пузырями (некротическая акральная эритема)
Изолированная припухлость и деформация пальцев (дактилит или пальцы-сосиски) сопровождающиеся болью
Болезненные стопы с парестезиями
Периферическая нейропатия (локальная или системная – например, диабетическая нейропатия)
Боли и парестезии в голенях и стопах, боль в стопе и спине при разгибании голени, уменьшается при сгибании коленного сустава
Боли в стопах и голеностопных суставах с локальной гипертермией и покраснением
Стрессовый перелом, такой как патологический перелом, связанный с остеопорозом
Отечность, покраснение, гипертермия стоп с небольшой болезненностью или без нее
Нейрогенная артропатия (нейроартропатия обычно при отсутствии боли)
Боль на задней поверхности пятки, непосредственно под краем обуви, возникает во время передвижения
Болезненность сухожилия в местах его прикрепления (диагностический признак)
Обострение боли сухожилия при пассивном тыльном сгибании голеностопа
У больных диабетом и с заболеваниями периферических сосудов как минимум дважды в год должно быть выполнено тщательное исследование стоп с оценкой сосудистого кровотока и неврологического статуса. Люди с этими болезнями должны осматривать свои стопы как минимум 1 раз/день.


На стопе также часто локализуются мозоли и омозолености, а также грибковая ( Микоз стоп), бактериальная ( Бактериальные инфекции кожи) и вирусная инфекции ( Бородавки).
В таблице распространенных заболеваний на анатомическом участке стопы и голеностопного сустава перечислены болезни стопы и голеностопного сустава в соответствии с их анатомической локализацией. В таблице связанных с болью в пятке и зависящих от локализации расстройств, перечислены характерные причины болей в пятке в соответствии с их локализацией.
Голеностопный сустав (переднелатеральный отдел)
Невралгия промежуточного тыльного кожного нерва
Теносиновит малоберцовой мышцы
Медиальная поверхность голеностопного сустава
Тыльная поверхность стопы
Пятка (подошвенная поверхность)
Пятка (задняя поверхность)
Пятка (боковые поверхности)
Синдром подвывиха кубовидной кости
Растяжение подошвенной связки
Разрыв заднего большеберцового сухожилия с плоскостопием
Дактилит (болезненная, изолированная отечность пальцев ног, обусловленная воспалительным артритом)
Тугоподвижность большого пальца стопы (артроз большого пальца стопы)
Подошвенная поверхность пятки
Подошвенный фасциит (подошвенный фасциоз, синдром пяточной шпоры)
Медиальный и латеральный края пяточной области
Кпереди от ахиллова сухожилия, в заднелодыжечном пространстве
Переломы заднелатерального бугорка большеберцовой кости
Позади ахиллова сухожилия
Место прикрепления ахиллова сухожилия к пяточной кости
Разрыв сухожилия (вследствие травмы или ассоциированное с применением фторхинолонов— см. Разрыв ахиллова сухожилия)
Для того чтобы избежать нежелательных явлений инъекции глюкокортикоидов должны использоваться строго по показаниям. Этот вид лечения должен применяться при воспалении (при подагреили таких заболеваниях, как РА), которое отсутствует при большинстве болезней стопы. Поскольку предплюсна, голеностопный сустав, позадипяточное пространство и тыльная поверхность пальцев содержат мало соединительной ткани между кожей и подлежащей костью, введение малорастворимых глюкокортикоидов в эти структуры может вызвать депигментацию, атрофию или изъязвление, особенно у пожилых пациентов с заболеваниями периферических артерий.
Менее опасным является глубокое введение глюкокортикоидов (например, в подушку пятки, тарзальный канал или между плюсневых костей). Необходима иммобилизация стопы в течение нескольких дней после введения препарата в сухожильные влагалища. Необычное сопротивление при инъекции указывает на введение иглы в сухожилие. Следует избегать повторных инъекций в сухожилие, поскольку оно может ослабляться (из-за частичного разрыва), что предрасполагает к последующему полному разрыву.
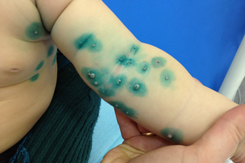
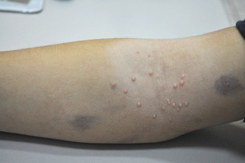
В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Контагиозный моллюск является заболеванием вирусной природы. Передается болезнь контактным путем, т.е. при прямом контакте кожи больного ребенка и кожи здорового, а также при контакте с игрушками и другими предметами общего пользования. Если раньше это заболевание встречалось у детей, начиная с 3-ех лет, т.е. у тех, которые ведут активный контактный образ жизни, посещают детский сад, то сейчас контагиозный моллюск часто встречается у детей первого года жизни, которые в большинстве своем не контактируют с другими детьми. Таким образом, нашими личными предположениями относительно путей передачи вирусной инфекции у детей первого года жизни являются следующие: заражение может происходить при проведении массажа, посещении бассейна, поликлиники.
Контагиозный моллюск – это заболевание, которое не является опасным для здоровья ребенка. В подавляющем большинстве случаев оно не является свидетельством сниженного иммунитета ребенка, а появляется именно у детей потому, что детский иммунитет более уязвимый и незрелый и, в связи с этим, вирус контагиозного моллюска легко размножается в детском организме.
Высыпания при контагиозном моллюске могут располагаться на любом участке тела, но излюбленной локализацией являются туловище, особенно его боковые поверхности, подмышечные области, а также соприкасающиеся с туловищем поверхности рук. Но также мы часто встречаем высыпания на коже лица, в том числе около глаз, носа, на шее и на других частях тела.
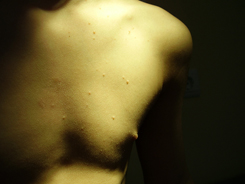
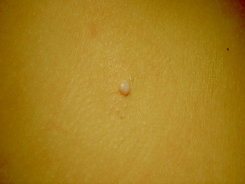
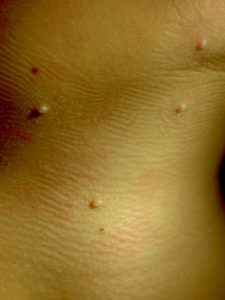
Вот мы и подошли к наиболее тревожащему родителей вопросу: каким способом будет проводиться лечение?
По нашему опыту и опыту зарубежных коллег, назначение противовирусных, иммуномодулирующих препаратов при контагиозном моллюске является нецелесообразным, т.к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка. А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска. Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
В редких случаях наблюдается самопроизвольное исчезновение элементов, в то время как чаще всего высыпания распространяются, и тогда из 1-2 элементов появляется 10, далее из 10 появляется 20-30 и так далее. Думаю, что никому из родителей не хочется, чтобы их здоровый малыш общался с ребенком, у которого есть подобные высыпания. Кроме того, наличие таких высыпаний является противопоказанием для посещения детского сада!
Лечение контагиозного моллюска в нашем Центре заключается в удалении элементов механическим способом, т.е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
Процедура удаления состоит из нескольких этапов:
В 90% случаев сама процедура удаления проходит безболезненно и спокойно, занимая приблизительно около 10-20 минут. Но встречаются индивидуальные редкие случаи, когда крем не полностью обезболил кожный покров, и ребенок может получать неприятные, но не болезненные ощущения.
Также течение и продолжительность процедуры зависят от возраста ребенка. Например, совсем маленькие дети до года и взрослые сознательные дети после 7 лет спокойно реагируют на процедуру, а вот малыши в период с 2 до 5 лет могут капризничать из-за страха перед любыми медицинскими процедурами.
И последнее: удаление высыпаний контагиозного моллюска не является гарантией того, что высыпания не появятся вновь. Чаще всего это заболевание рецидивирует, т.е. элементы появляются вновь еще 2-3 раза, но потом бесследно пропадает.
Инфекционные кожные заболевания

Чесотка. В приличном обществе рассказ о том, что ты болел чесоткой, может вызвать непонимание и даже неуважение. Считается, что ей болеют только нечистоплотные и неопрятные персоны. Однако, сегодня, несмотря на соблюдение гигиенических норм, это заболевание встречается отнюдь не редко. МирСоветов должен сказать, что заразиться чесоткой можно не только при телесном контакте с больным, но также при использовании вещей, на которых могут находиться клещи – мочалки, полотенца, постельное белье, нательная одежда, перчатки, игрушки, даже дверные ручки. Причиной становится чесоточный клещ, который внедряется в верхний слой кожи и прокладывает в ней проходы, откладывая там яйца.
Само по себе это заболевание не опасно, но чрезвычайно неприятно. Его характерным признаком является зуд в ночное время, который не дает уснуть и очень раздражает. Также чесотку можно распознать по небольшим чешущимся прыщикам и серой линии, отходящей от них – это ход клеща.
Лечение заключается в использовании наружных препаратов, которые просто травят его. Самый старый – это втирание серной мази по всей коже, кроме лица и волос, либо мытье мылом с серой (7-10 дней). Результат неизменно положительный, однако после этого часто кожа становится сухой и раздражительной, поэтому параллельно назначаются антигистаминные препараты и увлажняющие крема.
На современном этапе существует большое количество альтернативных препаратов, которые достаточно нанести дважды (с промежутком 3-4 дня), и которые одновременно можно использовать для уничтожения клеща в предметах мебели, матрасах, одежде и так далее. В процессе лечения также необходимо прокипятить все постельное и нательное белье, посуду и другие предметы. Некоторые вещи можно просто упаковать и убрать на длительное время, так как без контакта с человеком чесоточный клещ погибает через 7 дней.

Бородавки. По сути, они представляет собой доброкачественную опухоль, причиной которой становится вирус папилломы человека (ПВЧ). Бородавки бывают нескольких видов: обычные, остроконечные кондиломы, подошвенные, плоские и старческие. Это заболевание очень распространено. Вирус папилломы можно получить при непосредственном контакте с его носителем, пользуясь общими предметами, при нарушениях кожи, когда он легко заносится в поврежденный эпидермис, при ношении тесной и плохо дышащей обуви (это касается подошвенных бородавок).
Чаще всего бородавки не представляют для человека никакой угрозы, кроме тех случаев, когда они располагаются на ступне и причиняют боль при ходьбе, а также на половых органах, что может привести к образованию злокачественных опухолей. Т.е. риск превращения бородавки из доброкачественной в злокачественную опухоль все же существует. Поэтому необходимо обратиться к врачу, если бородавка стала болеть или чесаться, в ее внешнем виде стали происходить изменения, она стала кровоточить, сильно увеличиваться, если она травмируется, если количество бородавок стало расти, а также если бородавка образовалась в области половых органов. В остальных же случаях удалять их необязательно.
Но если вы, все-таки, решили избавиться от бородавки, то делать это нужно только под присмотром врача, так как непрофессиональные действия могут привести к развитию бородавки до ракового состояния. Для удаления бородавок используют несколько методов: удаление химическими препаратами, заморозка жидким азотом, электрокоагуляция (очень болезненный метод), удаление бородавки обычным хирургическим способом – способ бесспорно эффективен, но оставляет рубцы и может долго заживать. Сегодня существуют намного более щадящие методы лечения бородавок, которые не оставляю следов, безболезненны и по эффективности не уступают ножевой хирургии – это лазерная и радиохирургия.
Подростковый возраст – время, когда бородавки начинают активно появляться и зачастую становятся причиной комплексов молодых людей. Сегодня фармакологический рынок предлагает средства, ориентированные именно на эту группу потребителей. Как правило, это средства, предполагающие самостоятельное удаление бородавок в домашних условиях. Хочется еще раз напомнить, что непрофессиональные действия могут повлечь за собой осложнения в виде рака или увеличения количества бородавок. Поэтому всегда необходимо предварительно посоветоваться с врачом.

Герпес. В данном случае идет речь о герпесе 1-го типа. Существуют также другие типы вирусов герпеса, но они уже не относятся к кожным заболеваниям, а больше воздействуют на внутренние органы.
Итак, вирус герпеса 1-го типа (или вирус простого герпеса) – это инфекция, которая живет практически в каждом из нас. По статистике 9 из 10 человек на земле заражены герпесом. Передается он очень легко – через непосредственный контакт с носителем, пользование общей посудой, предметами гигиены, дети могут заразиться через игрушки и даже воздушно-капельным путем. Попадая в человеческий организм, вирус герпеса остается там навсегда, дислоцируясь в каналах троичного нерва. Именно по этим каналам он распространяется и приводит к высыпаниям на коже, причем, всегда в одном и том же месте.
Но вирус герпеса может и не проявлять себя очень длительное время. Все зависит от того, в каком состоянии находится ваш организм. Провокаторами могут быть воздействия, бьющие по иммунной защите. Самыми частыми из них являются переохлаждение и перегрев на солнце. Симптомы обострившегося вируса герпеса, помимо кожных проявлений, могут напоминать обычную простуду – слабость, жар и пр. В такие периоды постарайтесь не заразить здоровых людей, например, членов своей семьи, поскольку в любом случае попадая в организм, герпес снижает уровень защиты человека навсегда. Для этого МирСоветов советует во время обострения завести себе отдельную посуду, полотенце, стараться не прикасаться к месту высыпания на коже, и постоянно мыть руки.
Чтобы избежать очередной вспышки герпеса, специалисты советуют использовать комплекс мер, направленных на повышение общего уровня здоровья. К ним относятся диета, богатая витаминами А, Е, С и цинком, избавление от вредных привычек и так далее.

Грибковые заболевания. Грибков, которые, попадая на кожу, волосы и ногти человека, вызывают их изменение, огромное количество. Кроме того, часть их еще даже до конца не изучена. Заразиться грибковой инфекцией можно, как и другими кожными заболеваниями, при контакте с носителем (в том числе и животными), при пользовании общими предметами гигиены, обуви, а также в банях и бассейнах, то есть там, где тепло и сыро, особенно если присутствуют механические повреждения кожи. Также грибковую инфекцию можно получить во время маникюра в салоне, после долгого пребывания рук в воде, при работе с почвой, примерке одежды и обуви. Очаги инфекции обычно появляются в благоприятных для грибов места – между пальцами на руках и ногах, паховых складках (чаще случается у мужчин), под грудью (у женщин), на ногтях, волосах. А уже оттуда могут распространяться дальше.
Опасность грибковых болезней заключается в том, что они не локализуются и при отсутствии лечения будут развиваться дальше, поражая соседние области и части тела. При этом МирСоветов должен предупредить, что самолечение может быть не только бесполезным, но и опасным, поскольку может вызвать еще большее обострение заболевания. Поэтому, заподозрив у себя грибковую инфекцию, необходимо обратиться к врачу. Поводом для такого обращения могут стать зуд, жжение, покраснение, шелушение, мокнутие, трещины, отслаивание чешуек, образование круглых бляшек с шелушащимся приподнятым ободком, изменение цвета и текстуры ногтя, появление четко ограниченных очагов на волосистой поверхности кожи, в которой волосы становятся тусклыми, ломкими и, в конце концов, выпадают, появление черных пятен, сильная себорея или перхоть. Лечение будет зависеть от степени заболевания. Если инфекция еще не сильно распространилась, то, скорее всего, врач ограничится препаратами местного наружного воздействия. В более сложных случаях может понадобиться и медикаментозное системное лечение.
Для профилактики грибковых заболеваний можно использовать мыло и шампунь с дегтем (не чаще, чем 1 раз в 2 недели) или с цинком. Существуют также специальные крема, которые можно наносить в периоды, когда кожа особенно подвержена заражению, например, летом, надевая босоножки. Кроме того, рекомендуют пользоваться специальным противогрибковым лаком для ногтей.

Лишаи. Это заболевания, которые также могут вызываться вирусными микроорганизмами и грибами. К инфекционным разновидностям относятся стригущий, розовый, разноцветный (или отрубевидный). Общим признаком этих заболеваний является сыпь в виде шелушащихся бляшек измененного цвета и совершенно различного размера, вызывающих зуд.
Самым заразным из них является стригущий лишай, который может передаваться как от человека, так и от животных. Наиболее острую форму он принимает у детей, в то время как у взрослых он зачастую протекает в хронической форме. Эта кожная инфекция может локализоваться на ногтях, в любом участке кожного и волосяного покрова. В последнем случае это приводит к тому, что волосы в месте нахождения бляшек становятся сухими и, в конце концов, отламываются на высоте 2-3 мм от корня (в случае хронической инфекции – на уровне кожи). Отсюда заболевание и получило свое название. Выявляется стригущий лишай методом бактериологического и эпидемиологического анализа, так как в хронической форме его можно спутать с другими заболеваниями.

Здесь главное знать, что при обнаружении стригущего лишая необходимо сразу изолировать больного, провести тщательную дезинфекцию одежды, предметов гигиены, предметы быта, уничтожить головные уборы. Лечение назначается врачом. Оно включает в себя системную терапию и местные мази, йод, специальные пластыри.
Отрубевидный лишай также вызывается грибами и характеризуется пятнами коричневого цвета. Чаще всего он возникает у тех людей, которые склоны к повышенному потоотделению. Именно химический состав секрета сальных желез является определяющим в развитии у человека отрубевидного лишая. Поэтому он может быть спровоцирован уже имеющимися заболеваниями, такими как сахарный диабет, туберкулез. Сложность диагностики этого заболевания заключается в том, что оно очень похоже на сифилис 2-й степени. Поэтому, чтобы исключить этот диагноз проводят лабораторные исследования на наличие сифилиса. Радует то, что отрубевидный лишай легко поддается лечению при помощи местной терапии.

Наименее заразным является розовый лишай. Его отличительной чертой является наличие крупной розовой бляшки, так называемой материнской, в то время как остальные обладают меньшим размером. Такой лишай в большинстве случаев проходит сам собой, однако специалисты не советуют во время болезни часто совершать водные процедуры и мыться средствами, обладающими мягким воздействием на кожу, а также воздержаться от долгого пребывания на солнце и постараться носить одежду из натуральных тканей.
Однако, помимо инфекций, лишаи могут быть вызваны и внутренними причинами.
Аутоиммунные кожные заболевания
Общим для всех этих кожных заболеваний является то, что они являются хроническими, незаразными и могут передаваться по наследству. Все они до конца не изучены, так как аутоиммунные процессы вообще являются загадкой для современной медицины. К аутоиммунным болезням можно отнести следующие далее заболевания.

Красный плоский лишай, проявляющийся, как правило, с возрастом, чаще всего у женщин. Предрасполагающими факторами могут быть наследственность, стрессы, нарушение деятельности ЖКТ, аллергия, также хронические инфекции ротовой полости и верхних дыхательных путей и т.п. Распознать плоский лишай можно по чешущимся красным узелкам на коже, которые со временем разрастаются и приобретают синюшный цвет.
Такое заболевание, как правило, не требует лечения само по себе. Иногда могут прописать противоаллергенные препараты для снятия зуда. Однако при его возникновении нужно обследовать состояние внутренних органов, поскольку их заболевания могут стать провокаторами красного лишая. Поскольку очень часто такой лишай возникает после сильных или затяжных стрессов, то врачи назначают успокоительные препараты (например, на основе пустырника). Если вы знаете, что у вас есть склонность к красному плоскому лишаю, то не стоит запускать хронические болезни, например, нарушение деятельности желудочно-кишечного тракта, тонзиллиты, кариозные образования, неврологические заболевания.

Мокнущий лишай – экзема. Это воспалительное заболевание кожи, определяющей чертой которого являются многочисленные зудящие пузырьки на коже, которые быстро лопаются и кожа покрывается мокнущей коркой. Очаги заболевания могут появиться в любой части тела и со временем занимать большую площадь, которая покрывается коркой, трескающейся при любом движении. Причин для ее возникновения много: наследственность, заболевания внутренних органов, профессиональные вредности, микробы. Но самым мощным стимулятором к развитию экземы всегда становится психоэмоциональное состояние.
Совет родителям от МирСоветов. У 85% детей экзема проявляется в возрасте до 5 лет. Если вашему ребенку поставили такой диагноз, проанализируйте, что могло ее спровоцировать. Так, например, случается, что экзема возникает после появления в доме второго ребенка, когда у старшего возникают страхи, что теперь он не нужен своим родителям. Работая вместе с ребенком над его эмоциональным состоянием можно побороть экзему и не допустить развития ее крайних форм.
Надо сказать, что, появившись однажды, экзема практически никогда не вылечивается до конца, но ее проявления возможно минимизировать. Врач поможет определить тип, к которому относится экзема в данном конкретном случае, выявить причины и назначить терапию, направленную ее устранение, а также и самой экземы. Для облегчения кожных проявлений, как правило, используются гормональные мази, а в тяжелых случаях и таблетки.
Совет от МирСоветов. Не стоит сразу наносить гормональную мазь на очаги, поврежденные экземой, в чистом виде. Зачастую гораздо эффективнее использовать ее в разбавленном виде, смешав с обычным кремом примерно 1:3. Кроме того, любая гормональная мазь вызывает привыкание, поэтому снижение дозы упростит процесс завершения лечения.
В том случае, если болезнь принимает осложненные формы, то лечение проводится в стационаре, где осуществляется комплексная терапия.
Если же лечение проходит на дому, то существует несколько способов облегчить течение болезни, а также предупредить ее очередное обострение.
- Увлажнять кожу посредством нанесения жирных кремов на влажное тело.
- Увлажнять воздух в квартире, особенно в отопительный сезон.
- Снизить частоту употребления средств от пота, то есть антиперспиранты, и выбирать те, в составе которых есть противоаллергенные компоненты, такие как окиси магнезии и цинка, гидроксид алюминия, тританоламин.
- Одежда, которая непосредственно соприкасается с кожей, должна быть только из хлопка.
- Обязательно следить за своей диетой. Правильное питание во многом может стать главным элементом успешного лечения и профилактики экземы. Конечно, необходимо исключить жареное, острое, маринованное, цитрусовые, отказаться от вредных привычек. Рекомендуется употребление молочных и растительных продуктов.
- Не лишним будет прием успокоительных средств – валерьяны, пустырника.

Чешуйчатый лишай – псориаз. Одно из самых распространенных кожных заболеваний и вместе с тем одно из самых загадочных. Никто не может с уверенностью сказать, какие причины являются определяющими в развитии псориаза. Точно известно только то, что это системное заболевание, неинфекционной этиологии. Первым признаком псориаза становится шелушение кожи и зуд. Далее появляются розовые бляшки округлой формы, при расчесывании которых выступают маленькие капельки крови. Со временем псориаз может поражать значительные участки кожного покрова, а также ногти. Но самая опасная форма – это псориатический артрит, когда болезнь разрушает суставы.
Раньше псориаз лечили зверским методом употребления мышьяка (разумеется, в небольших дозах). Сегодня оно заключается в приеме иммунодепрессивных средств, назначении кремов с витаминами А и D, различных мазей, физиопроцелур. Если стадия более серьезная, то возможно очищение крови, криотерапия и ультрафиолетовая терапия.
Не стоит думать, что для лечения псориаза можно просто самостоятельно посещать солярий, несмотря на то, что ультрафиолетовая терапия, по сути, очень с ним схожа. В больших дозах ультрафиолет может усугубить течение болезни.
Многие исследователи псориаза приходят к выводу о том, что причины заболевания имеют неврологическую природу. Они советуют разобраться в своих внутренних проблемах, страхах, чувстве вины, обиды и т.д. Возможно, что работа с психотерапевтом может дать свои положительные результаты при лечении псориаза.
В этой статье МирСоветов постарался перечислить наиболее распространенные кожные заболевания. Общим выводом можно отметить то, что в своем большинстве основной причиной развития таких болезней является снижение иммунитета, причем вследствие не только физических причин, но и психоэмоциональных. Поэтому берегите себя, и это станет основой вашего здоровья.
Читайте также:


