Вирус у ребенка отрыжка
![]()
2 октября 2017 года
Эти вирусы отличаются друг от друга, иначе и название у них было бы одинаковым. Убедитесь в этом сами, ознакомившись с данными в таблице.
Боли в верхней части живота
Жжение в районе желудка
Привкус горечи во рту
Слабость и обильное потоотделение
Фекально-оральное, воздушно-капельным путём, при взаимодействии с другими людьми и бытовыми предметами
Фекально-оральное, воздушно-капельным путём, при взаимодействии с другими людьми и бытовыми предметами
С 10-12 часов до 4 дней (обычно 24-48 часов после заражения)
С 4 до 77 часов (в среднем 36 часов)
Понос продолжается до 3-ёх дней, в тяжёлых случаях до 7 дней
1. Ротавирус – понос и высокая температура,
Симптомы у этих вирусов, как мы уже видели, схожие, но, если и есть отличие, то это симптом номер один.
"В случае заболевания норовирусом таким является рвота, высокой температуры может не быть вообще.
При ротавирусе же почти всегда сначала появляется понос, который сопровождается повышенной температурой тела", вместо поноса может быть и рвота, если ее нет сразу, то она может появиться чуть позже.
2. Ротавирус проявляется ярко,
"Ротавирус обычно начинается очень остро: понос, температура, рвота.
Норовирус более хитрый.
Все начинается с рвоты, но при этом нет температуры и большинство тут же списывает это не на вирус, а на обыкновенное пищевое отравление.
Вы на какое-то время регулируете свое питание, вроде стало лучше, но есть какая-то слабость.
Проходит несколько дней или даже неделя и снова рвота.
Температура обычно поднимается на 3-4 или даже на 7 день вируса", то есть, если ротавирус проявляет себя во всей красе сразу, то норовирус – волноообразно, по нарастающей, маскируясь под нарушение желудочно-кишечного тракта.
"Поэтому ротавирус можно констатировать быстрее, тогда как норовирус дает до двух-трех обострений, вроде все уже было хорошо, прошло 4 дня и опять 2-3 раза вырвало".
3. Ротавирусом больше болеют малыши,
норовирусом – дети постарше
Это подтверждает статистика Латвийского центра инфектологии.
Ротавирусом больше болеют маленькие дети до двух лет, особенно с 6 до 23 месяцев. Тогда как норовирусом болеют дети более старшего возраста, в том числе подростки.
4. При ротавирусе наступает быстрое обезвоживание,
норовирус сам выделяет вещества, которые отравляют организм
И в том, и в другом случае организм подвержен обезвоживанию, но причины разные.
В случае ротавируса организм через понос и рвоту теряет жидкость и очень важно ее восстановить.
В случае норовируса обезвоживание может наступить не только в результате рвоты, но и от того, если вирус слишком долго оставался неопознанным объектом в организме, скрываясь под разными другими заболеваниями, тем же отравлением.
5. Ротавирус протекает тяжелее, чем норовирус
Не всегда, но, как показывает практика, с ротавирусом дети чаще поступают в больницу, чем с норовирусом.
"Норовирус проходит чуть мягче, он более долгоиграиющий по сравнению с ротавирусом. В случае ротавируса уровень госпитализации выше, чем в случае норовируса"
Общие советы по профилактике:
- часто мойте руки, особенно после посещения туалета, до и после приготовления еды, при смене подгузника, после любого контакта с больным инфекцией;
- тщательно мойте купленные в магазине или на базаре овощи и фрукты;
- регулярно проветривайте помещение, в котором находитесь;
- часто гуляйте на свежем воздухе;
- избегать посещения мест большого скопления людей (не берите ребенка в магазин и т.д.)
- не берите совсем маленьких детей (месяц, два, три) в зарубежные поездки, иммунитет не окреп и подвержен разным заболеваниям.
Если ребенок заболел:
- не доедайте и не допивайте за ребенком, который болеет кишечной инфекцией, родители об этом часто забывают и заболевают сами;
- в случае заболевания обязательно нужно пить, но не заставляйте ребенка сразу же пить много – предлагайте ему жидкость маленькими порциями (2-3 глотка, через несколько минут снова 2-3 глотка и т.д.). Вдобавок рекомендуется пить Регидрон.
- еду можно принимать не раньше, чем через 4 часа после рвоты;
- исключите все молочные продукты из рациона, в том числе не варите каши на молоке.
Не ведите ребенка в садик, если появились первые признаки заболевания, отправляйтесь к врачу – в противном случае ребенок может заразить других детей в группе и персонал.
Профилактика в период регистрации случаев:
- Меньше посещайте общественные места
- Чаще мойте руки
- Купите дезинфицирующее средство для рук
- Проведите курс лечения противовирусным препаратом "Арбидол", иммуномодуляторами.
Из уст медсестер:
- Иммунитет к рото и норовирусу действует в течении полугода после перенесенного заболевания. По прошествии этого времени человек снова может заразиться.
- Эти болезни переносятся не только при контакте, но и воздушно-капельным путем. Так что особенно в зимние месяцы мы практически беззащитны.
- При поносе и рвоте на 10 килограмм веса человек должен выпивать 1 литр воды, лучше всего соленой.
- Сразу после рвоты не давайте ребенку пить. Подождите пять минут, дайте выпить ложку воды, если через 5-10 минут рвота не повторилась, продолжайте давать воду. Желательно это делать каждые 15-20 минут, чтобы организм пополнялся запасами жидкости.
Обязательно обратитесь к врачу, если:
Рвота и понос у ребенка не останавливается (обезвоживание у совсем маленьких может произойти в считанные часы, не увлекайтесь самолечением).
У ребенка пересохло во рту, язык белый.
Ребенок малоактивен, выглядит уставшим.
Если во время щипка, кожа прилипает и не занимает первоначальное положение.
На самом деле все вышеперечисленное уже свидетельствует о том, что ребенок находится в крайне серьезном состоянии.
Будьте внимательны, очень важно увидеть грань, когда не стоит вприпрыжку бежать в больницу или, наоборот, когда это просто необходимо.
Если вы обнаружили опечатку или ошибку, выделите это место мышкой и нажмите Ctrl+Enter.
Уже несколько лет мы привыкли, что после зимних холодов поднимают голову вирусы гриппа и парагриппозной инфекции. В этом году после холодов оживились вирусы, вызывающие кишечную инфекцию. На слуху стали “норовирусная инфекция”, “ротавирусная инфекция”. Помочь разобраться с этим мы попросили семейного врача, педиатра Лолиту Зорге.

“Норфолкский агент”
Уже несколько лет мы привыкли, что после зимних холодов поднимают голову вирусы гриппа и парагриппозной инфекции. В этом году после холодов оживились вирусы, вызывающие кишечную инфекцию. На слуху стали “норовирусная инфекция”, “ротавирусная инфекция”. Помочь разобраться с этим мы попросили семейного врача, педиатра Лолиту Зорге.
Норовирусы вместе с ротавирусами являются основной причиной развития кишечных инфекций у детей. Изначально норовирусы и ротавирусы вообще не различали и всем ставили диагноз — ротавирусная инфекция, тем более что проявления этих вирусных инфекций схожи.
Норовирус впервые был выделен в 1972 году, случилось это в США, в городе Норфолк. Первое название вируса было “норфолкский агент”. Норовирус один из разновидностей энтеровирусов. Они очень заразны: всего 10—100 частиц вируса достаточно для заражения человека. Даже мельчайшие частицы пыли с норовирусом вызывают заболевание. Вирус весьма жизнестоек: влажная уборка с обычными моющими и спиртосодержащими средствами не обеспечивает его уничтожение, вирус устойчив к высыханию, замораживанию, нагреванию до 60 градусов, погибает только от хлорсодержащих дезинфицирующих средств.
Ротавирусы впервые были обнаружены в 1973 году в эпителиальных клетках слизистой оболочки двенадцатиперстной кишки детей с острым гастроэнтеритом. Размножаясь в клетках эпителия, вирусы разрушают клетки, что приводит к нарушению всасывания простых сахаров и усиливает перистальтику кишечника. Попадая в толстый кишечник, ротавирусы препятствуют всасыванию воды, что приводит к диарее. Отличаются отличной стойкостью к условиям окружающей среды и не гибнут ни в холодильнике, ни в хлорированной, ни в святой воде.
Обе инфекции поражают все возрастные группы. Норовирус особенно опасен для физически ослабленных лиц, престарелых и детей. Ротавирус опасен для совсем маленьких детей — до двух лет.
Пути заражения обеими инфекциями схожи. Заразиться можно при употреблении немытых овощей или фруктов, при употреблении жидкостей, содержащих вирусы. Часто ротавирус попадает в организм вместе с молочными продуктами, что связано с особой спецификой их производства. Но чаще всего передача вируса происходит от больного человека к здоровому через предметы обихода или воздушно-капельным путём. Люди, инфицированные норовирусом, способны заразить окружающих во время разгара заболевания и в течение следующих 48 часов, а инфицированные ротавирусом заразны для окружающих с самого первого дня и до момента полного выздоровления. Поэтому при малейшем подозрении на наличие инфекции у одного из членов семьи либо окружающих стоит максимально уменьшить общение с ним, вплоть до полной изоляции на весь период болезни.
Как известно, маленькие дети тянут все попавшиеся предметы рот. Это не так опасно, если происходит дома, так как ребёнок играет чистыми игрушками. Но данная ситуация может возникнуть на улице, детской площадке, в песочнице и других местах. В этом случае, естественно, никто не даст гарантий относительно чистоты окружающих предметов. Кроме того, дети часто находятся в коллективе: детские сады, школы, различные кружки, где любая инфекция распространяется достаточно быстро.
Первые признаки недуга при норовирусной инфекции возникают спустя 24—48 часов после заражения, а при ротавирусе могут появиться и через сутки, и через пять дней.
При норовирусе всё начинается с сильной тошноты, переходящей в рвоту, но при этом нет температуры, и большинство считают, что это пищевое отравление. После регуляции питания больному становится лучше. Только слабость остаётся. А через несколько дней — снова рвота, появляется понос, может появиться субфибрильная температура тела, мышечные и головные боли. То есть норовирус проявляет себя волнообразно, по нарастающей. Диагностируют эту инфекцию не сразу. Обезвоживание организма происходит не столько за счёт рвоты, сколько из-за отравляющих веществ, выделяемых норовирусом.
При ротавирусной инфекции у детей заболевание ярко выражено уже с первых дней его появления. Признаки заболевания как при любой кишечной инфекции: понос, рвота, повышение температуры, иногда до 39 градусов. В отличие от норовирусной инфекции, где на первый план выступает рвота, при ротавирусе — понос и высокая температура. Рвота может появиться позже. Понос и рвота могут быстро привести к обезвоживанию организма. У детей часто характерно изменение цвета и консистенции стула: в первый день он жидкий и приобретает жёлтый цвет, а на второй и третий становится глинообразным и серо-жёлтым.
У малыша пропадает аппетит, ребёнок становится вялым и сонливым. У него может покраснеть горло, появиться насморк. Совсем маленькие дети, которые ещё не могут объяснить, что у них болит, становятся очень раздражительными и плаксивыми. Отдельным симптомом у таких малышей можно выделить урчание в животе.
Симптомы ротавирусной инфекции у взрослых не так ярко выражены: снижается аппетит, появляется понос, боли в животе, повышается температура. В большинстве случаев рвота больного не беспокоит, хотя бывают и исключения из этого правила.
Инфекцию очень легко спутать с обычным отравлением. Но обычное отравление проходит уже спустя два-три дня, в то время как от ротавирусной инфекции можно избавиться не ранее чем через пять — семь дней после его появления.
Определение типа вируса, вызвавшего кишечную инфекцию, не имеет большого значения, так как лечение подобных заболеваний обычно проводят однотипно. Но если возникла необходимость в этом, то можно сдать кровь для определения типа вируса методом ПЦР или ИФА.
О лечении детей и профилактике инфекций мы расскажем в следующий раз.
Ротавирусы препятствуют всасыванию воды, что приводит к диарее. Отличаются отличной стойкостью к условиям окружающей среды и не гибнут ни в холодильнике, ни в хлорированной, ни в святой воде.
В тему
Принципы лечения инфекций у взрослых. В большинстве случаев норовирусная инфекция у взрослых лечения не требует, так как данный тип инфекции имеет способность к самоограничению, и заболевание проходит без каких-либо осложнений. Основная рекомендация при данном недуге — употребление достаточного количества жидкости для предупреждения обезвоживания организма. Объём жидкости, который должен выпить больной в первые шесть — восемь часов болезни, составляет для взрослых людей ориентировочно 80 миллилитров на один килограмм массы тела. Для ослабления сильной тошноты или рвоты назначают противорвотные препараты.
При ротавирусной инфекции основная цель лечения — устранение неприятных симптомов заболевания.
1. Высокая температура. Стоит учесть, что вирус, который провоцирует появление заболевания, гибнет только при 38 градусах. Именно поэтому не стоит сбивать температуру до достижения ею отметки 39 градусов. При необходимости можно воспользоваться любым из доступных жаропонижающих препаратов, обязательно соблюдая указанную в инструкции дозировку.
2. Устранение диареи. С этой целью можно начать приём антидиарейных препаратов по два раза в сутки. Срок лечения должен составлять не менее пяти дней. Это касается и тех случаев, когда симптомы заболевания исчезли ранее указанного промежутка времени.
Помимо всего вышесказанного необходимо принимать и такие препараты при ротавирусной инфекции, которые поспособствуют скорейшему восстановлению микрофлоры кишечника. Дозировка и срок лечения в каждом случае определяются врачом, поэтому стоит прислушиваться ко всем рекомендациям.
Материал подготовили Ирина НИКОНЕНКО и Ксения ЛАЛЕТИНА

Тошноту у ребенка может провоцировать огромное количество самых разных факторов. Поэтому важно сразу определить её причину, чтобы оказать ребенку надлежащую помощь.
Возможные заболевания, провоцирующие тошноту у детей:
1. Отравление. Пищевая интоксикация чаще всего возникает после того, как ребёнок употребил некачественные или испорченные продукты. Тошноту и рвоту в таких продуктах чаще всего провоцируют бактерии золотистого стафилококка и кишечной палочки. Также причиной отравления может являться употребление ребенком в пищу ядовитых грибов или растений. Кроме тошноты при отравлении появляется жар, слабость, головокружение и болезненные спазмы в районе желудка. Проявляется отравление в среднем через три часа после того, как ребёнок съел некачественный продукт.
2. Кишечная инфекция. Такие кишечные вирусы и бактерии, как сальмонелла и ротовирусы также часто являются возбудителями тошноты и кишечных инфекций. Инфекционные заболевания - достаточно серьёзная проблема, приводящая к нарушению функционирования иммунной системы и деструктивным процессам в организме. Они передаются от человека-носителя воздушно-капельным путем при употреблении испорченной пищи и при контакте с дикими животными. Часто инфекция остается на грязных руках ребенка. Кишечные инфекции имеют свойство проявляться внезапно. Сначала ребенок жалуется на усталость, у него проявляются головные боли и нарушение аппетита, вплоть до полного отказа от еды. После нескольких часов такого состояния у ребенка начинается тошнота и боли в области живота, рвота и диарея. Температура тела резко повышается, в среднем до 39 градусов.
3. ОРВИ. Эта группа заболеваний часто встречается в детском возрасте. Их провоцируют вирусы гриппа, стрептококки, энтеровирусы и микоплазмы. Они проявляются в резком повышении температуры. Перед этим у некоторых больных появляется чувство слабости, тошнота, снижение аппетита. За ними следуют мышечные боли, озноб, кашель и фарингит. Наиболее подвержен детский организм таким заболеваниям в зимний период.
4. Менингит. При менингите тошнота является самым первым симптомом. В скором времени она перерастает в сильную рвоту. Снижается подвижность и активность, отсутствует аппетит. Ребенок становится чувствителен к свету, появляется высокая температура. При проявлении этих симптомов необходимо незамедлительно вызывать скорую помощь.
5. Клещевой энцефалит. Это заболевание поражает головной мозг, вызывает тошноту и лихорадку. Наиболее сильно дети подвержены этому заболеванию летом, когда активизируются энцефалитные клещи. Вероятность заразиться энцефалитом от клеща — 6%. В случае, если вашего ребенка укусил клещ, нужно срочно обратиться за врачебной помощью. Энцефалит — крайне опасное заболевание, которое может привести к проблемам неврологического характера и психиатрическим осложнениям.
6. Инородный объект. Тошнота может быть реакцией организма на внешний объект, который проглотил ребёнок. Она проявляется в среднем через пять минут после проглатывания.

Что делать при тошноте у ребенка?
Нужно сделать так, чтобы ребёнок принял вертикальное положение и предложить ему воды. Далее необходимо вызвать врачей, ведь неспециалисту сложно достоверно оценить состояние ребенка.
Врачи проведут осмотр, окажут первую помощь. Если понадобится, ребенка госпитализируют. До приезда врачей нужно небольшими порциями давать ребёнку воду, даже если он не хочет этого. Ослабить тошноту можно специальными средствами. Для этого подойдут:
1. Церукал. Это средство является очень эффективным. Оно очищает организм, абсорбирует токсины, снижает тошноту и рвотные позывы. Дозировка для взрослых и детей отличается, так что инструкция по применению к препарату Церукал обязательна к ознакомлению.
2. Метоклопрамид. Эти таблетки устраняют рвоту, генезную икоту, атонию и гипотонию желудка и кишечника. Также это средство назначают при проблемах с выводом желчи из организма. Это комплексное лекарство, поэтому можно употреблять его не только при появлении рвотных позывов, но и месячным курсом для общего улучшения состояния кишечника и желудка. Для взрослого человека одна доза составляет 10 мг, ребенку хватит половины. Комплексно применять такие таблетки самостоятельно не рекомендуется. Лучше перед этим пройти консультацию с врачом.
3. Драмина. Это лекарство очень хорошо борется с тошнотой и головокружением при химическом отравлении. Его часто дают онкобольным после химиотерапии, чтобы справиться с её побочным действием. Можно употреблять только с семи лет, ребенку будет достаточно 10 мг. Препарат нужно запить большим количеством воды для его лучшего усвоения.
4. Зофран. Это вещество блокирует рвотные рецепторы, ускоряя метаболизм. Оно продается в капсулированном виде и вводится в организм в форме инъекций или же в форме сиропа. Детям будет достаточно дозы в 4 мг.
К счастью, причиной тошноты не всегда являются какие-то заболевания. В таком случае справиться с проблемой можно куда проще и без медицинской помощи.

Прочими причинами ощущения тошноты у детей являются:
1. Стрессы. Резкая смена обстановки, давление окружающей среды, внешние факторы, неприятное зрелище может спровоцировать рвотные позывы у ребёнка. Особенно часто это проявляется при смене учебного заведения. Такая тошнота некритична, она проходит сама собой, но крайне неприятна. Нужно помочь ребенку снизить стресс. С этим хорошо справляются ромашковые отвары, мята и мелисса.
2. Повышенная активность. При слишком бурных играх или физическом переутомлении ребенка может начать тошнить. В данном случае тошнота является естественной реакцией организма на обезвоживание. Поможет негазированная минеральная вода. Также стоит ограничить подвижные игры сразу после приема пищи.
3. Тошнота в транспорте. У детей со слабым вестибулярным аппаратом часто наблюдается тошнота в транспорте. Это настоящая проблема для родителей, так как ребенка становится сложно перевозить. При отсутствии таблеток от тошноты можно использовать обычные мятные конфеты. Они помогают снизить рвотные позывы. Если же ребенка часто укачивает, то стоит обратиться к врачу, который назначит таблетки.
4. Утренняя тошнота. Если вы стали замечать, что утром ребенок отказывается от еды, жалуется на головные боли и тошноту, то это может свидетельствовать о повышенном внутричерепном давлении. С такой проблемой стоит обратиться к неврологу.
Помните, что одиночное проявление тошноты чаще всего не несёт никакой угрозы здоровью, а лишь является естественной реакцией на окружающие факторы. Однако, при проявлении дополнительных симптомов стоит немедленно обратиться за врачебной помощью, не занимаясь самолечением.

Родители встревожены: малыш вдруг стал вялым, жалуется, что болит животик, отказывается даже от любимого блюда. Измерили температуру — она оказалась повышенной. Кишечный грипп?
Симптомы ротавирусной инфекции
- Водная диарея.
- Боль в животе, его вздутие.
- Тошнота и рвота.
- Часто — повышение температуры.
- Слабость и головная боль.
- Могут быть насморк, кашель, воспаление и покраснение в горле.
— Так в народе называют ротавирусную инфекцию, — объясняет заведующая отделением соматических заболеваний Киевской городской детской клинической больницы № 9, детский гастроэнтеролог Татьяна Рубан. — У ребенка болит живот, возникает его вздутие, частый жидкий стул, в котором много воды, и одновременно поднимается температура, иногда даже до 39 градусов. Воспаления в носоглотке — насморка, кашля, першения в горле — может и не быть, но заболевшего малыша одолевает слабость, беспокоит головная боль, тошнота, возникает многократная рвота. Ротавирусная инфекция чрезвычайно легко распространяется: если в семье кто-то заболел, то остальные родственники тоже заражаются — вирус передается воздушно-капельным путем и через предметы, которых касался больной.
— Чем опасна ротавирусная инфекция?
— Тяжесть этой, как и других энтеровирусных инфекций, определяется тем, насколько сильно выражена потеря жидкости. Она уходит вместе со рвотой, поносом, потом. Если ребенок не восполняет потерю воды, то достаточно быстро может наступить обезвоживание. Особенно опасно это состояние для детей до года. Из-за нехватки жидкости нарушается электролитный баланс в организме, а вместе с ним работа сердечно-сосудистой, дыхательной систем. Организм теряет жидкость внутри клетки и вне ее, поэтому сердечной мышце трудно сокращаться.
— Как распознать ротавирус?
— На это указывают определенные симптомы, главный из которых — водная диарея. Но можно еще сделать экспресс-тест. Они есть в инфекционном стационаре, а также продаются в аптеке.
— Обычно родители, видя, что ребенок не слазит с горшка, пытаются дать ему лекарство от поноса. Нужно ли это делать?
— Да, но только правильно, чтобы постепенно восполнить потерю жидкости. Как только возникла диарея, ребенка нужно начинать отпаивать. Лучше всего это делать солевым раствором (например, регидроном или любым другим). Часто малыш не может выпить много воды или сразу в ответ на выпитый раствор возникает рвота. Тогда ему дают по чайной или столовой ложке каждые 10—15 минут. Также сегодня есть лекарства, предназначенные специально для лечения водной диареи (гидрасек). Из содержимого кишечника препарат забирает воду, и стул постепенно приходит в норму.
— Какое еще лечение назначается при ротавирусной инфекции?
— Сразу уточню, что никаких антибиотиков мы не назначаем: на вирус они не действуют. Хорошо помогают пробиотики, восстанавливающие нормальную микрофлору в кишечнике. Благодаря им уменьшится количество патогенных микробов в кишечной флоре, и стул быстрее наладится. Применяем и противовирусные препараты. Обычно дней за пять организм справляется с вирусом.
— В каких случаях нужно сразу обращаться к врачу?
— Считаю, что показать малыша специалисту нужно в любом случае. Если же, допустим, семья находится на даче и домашними способами не удается улучшить состояние ребенка в течение суток (старших детей — двух), то визит к врачу откладывать нельзя. Когда малыш мало пьет и у него слишком частый водянистый стул, то обезвоживание лечится под наблюдением врача.
— Высокую температуру нужно сбивать?
— Если раньше у малыша наблюдались судороги, то нужно сбивать температуру, начиная с 37,5—38 градусов. Остальным детям решать, оценивая самочувствие. Если на градуснике 38,5—39 градусов и ребенку плохо, то, конечно, нужно дать жаропонижающее.
— Какие лекарства нужно взять с собой в отпуск?
— Обязательный набор: солевые растворы в пакетиках, смекта, энтерол. Хорошо бы захватить с собой и клизму. Если ребенок начинает заболевать, не надо ждать, пока рвота будет практически безудержной: следует сразу развести солевой раствор и понемногу давать.
— Чем кормить заболевшего малыша?
— А как насчет фруктов и овощей?
— Когда у ребенка диарея, он сам не захочет свежих фруктов и овощей: грубая клетчатка, которая в них содержится, — слишком тяжелая пища для воспаленной слизистой. Полезны каши на воде, легкие супы с различными крупами (рис, гречка, пшено), а также отварное диетическое мясо — куриная грудка, кролик, индюшатина, телятина.
Энтеровирусная инфекция(ЭВИ) – это болезнь, вызванная энтеровирусами, которые очень устойчивы во внешней среде.
Энтеровирусы хорошо переносят низкие температуры: в замороженном состоянии активность энтеровирусов сохраняется в течение многих лет, в условиях холодильника они сохраняются в течение нескольких недель, в водопроводной воде выживают до 18 дней, в речной воде - около месяца, в очищенных сточных водах - до двух месяцев.
Источником заболевания является больной человек или носитель. Заразиться можно через загрязненную пищу, воду, предметы, которые окружают человека, грязные руки, а также по воздуху при чихании, кашле, разговоре. Факторами риска также являются купание в загрязненных вирусами водоемах, употребление немытых овощей и фруктов, питьевой воды сомнительного качества.
В организм человека вирусы попадают через рот или верхние дыхательные пути. Период от попадания вируса в организм человека до появления первых клинических признаков у всех ЭВИ одинаковый – от 2 до 10 дней, чаще 2-5 дней. Заболевание начинается остро - с повышения температуры тела до 38-39º С, которая чаще всего держится 3-5 дней, потом снижается до нормальных цифр. Очень часто температура имеет волнообразное течение. При повышении температуры человек, особенно ребенок, ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота.
Энтеровирусы могут поражать разные системы организма - центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, поэтому различают несколько форм энтеровирусной инфекции.
Наиболее тяжело протекают заболевания при поражении нервной системы, когда развиваются серозные менингиты, энцефалиты. Для этих заболеваний характерно острое начало, у заболевших наблюдается сильная головная боль, тошнота, рвота, повышение температуры тела до 39-40 0 С, судороги, парезы и параличи, потеря сознания.
При поражении слизистой ротоглотки происходит развитие энтеровирусной герпангины, когда наблюдается повышение температуры тела, общая интоксикация (слабость, головная боль, сонливость) и сыпь в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки лопаются, и на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
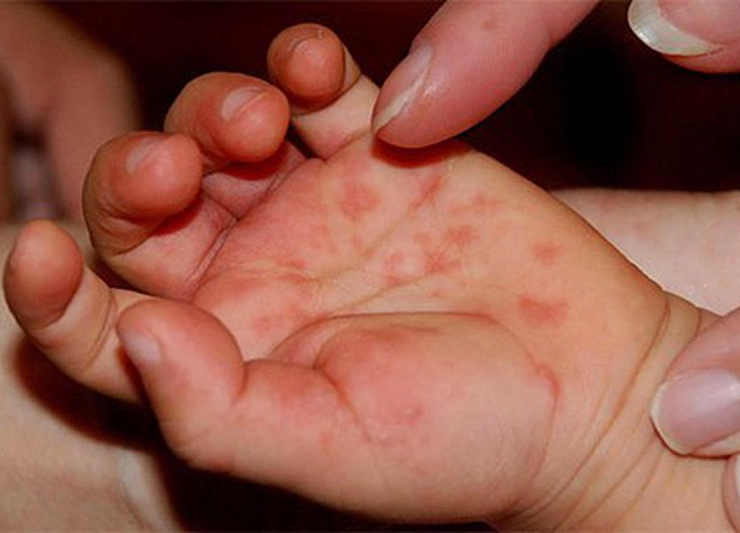
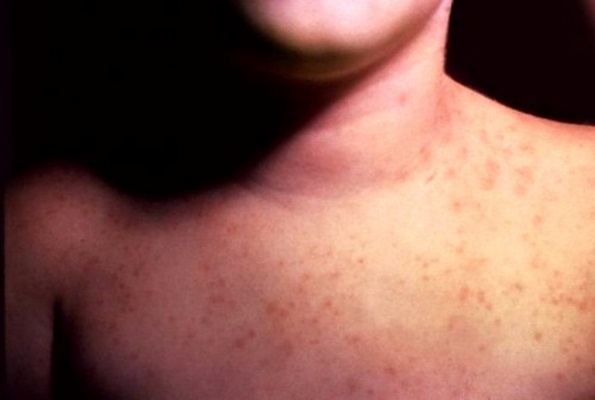
При поражении кожи возможно появление экзантемы – покраснение кожи, чаще всего на верхней половине туловища (голова, грудь, руки) и появление сыпи разного вида, похожей на сыпь при краснухе, кори, которая появляется обычно в 1-2 день заболевания и исчезает через 4-6 дней.
При поражении слизистой кишечника наблюдается жидкий стул. Симптомы заболевания - как при кишечной инфекции. Стул обычной окраски (желтый или коричневый), жидкий, без разных (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так и без этого.
При поражении глаз развивается конъюнктивит, который проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развивается миозит – боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. При снижении температуры тела боли уменьшаются или исчезают совсем.
Энтеровирусные инфекции могут поражать различные участки сердца с развитием миокардитов и перикардитов, а при поражении печени развивается острый гепатит.
Для постановки диагноза энтеровирусной инфекции у заболевших, в зависимости от клинических проявлений, берутся для исследования смывы из носа, зева или фекалии, спиномозговая жидкость. Исследования проводят в вирусологической лаборатории.
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят симптоматически в зависимости от проявлений инфекции - ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема. При необходимости проводят профилактику бактериальных осложнений. При появлении симптомов энтеровирусной инфекции необходимо обратиться к врачу.
Профилактика энтеровирусной инфекции
Необходимо соблюдать правила личной гигиены. Тщательно мойте руки с мылом перед приготовлением пищи, перед едой, после прихода домой с улицы и посещения туалета.
Следите за чистотой рук детей, приучайте их к соблюдению мер личной гигиены с детства. Мойте дверные ручки, краны, ручки для спуска воды в туалете. Регулярно мойте и содержите в чистоте детские игрушки.
Не купайтесь сами и не разрешайте купаться детям в водоемах, где это не рекомендуется или запрещено. Купайтесь только в разрешенных местах, учите детей не заглатывать воду при купании.
Нельзя использовать для питья и хозяйственно-бытовых нужд воду из открытых водоемов (в исключительных случаях только после кипячения в течение 5-7 минут), воду из колодца обязательно кипятить. Употребляйте для питья только кипяченую или бутилированную воду.
Фрукты, ягоды, овощи тщательно мойте под водопроводной проточной водой, а для маленьких детишек фрукты желательно мыть кипяченой водой или ошпаривать горячей кипяченой водой после мытья.
При покупке обязательно читайте обозначенные на упаковке сроки годности и условия хранения продуктов питания, в быту строго следуйте им. Следите за закладкой продуктов в холодильник. Упаковывайте каждый продукт в отдельную чистую упаковку, берегите продукты от загрязнения. Не допускайте соприкосновение между продуктами, не прошедшими и прошедшими кулинарную (термическую) обработку. Выделите кухонный инвентарь (ножи, разделочные доски) отдельно для сырых и вареных продуктов.
Если Вы собираетесь на отдых в ближнее или дальнее зарубежье, обязательно поинтересуйтесь у туроператора об эпидситуации в стране пребывания, о мерах профилактики инфекционных заболеваний.
Помните, болезнь легче предупредить, чем лечить! Будьте здоровы!
Читайте также:



