Вирус шелушится кожа рук и ног
С ситуацией, когда у ребенка облазит кожа на пальцах ног, нередко сталкиваются многие родители. Причин, из-за которых возникает такое состояние, достаточно много. Чтобы выяснить их, родителям необходимо показать своего малыша хорошему специалисту-дерматологу. Он определит точную причину, почему у ребенка облазит кожа на пальцах, стадию заболевания и назначит адекватное лечение. Состояние, при котором облезает кожа ног или рук, называется десквамацией.
Причины болезни
Для выявления аллергена, вызвавшего шелушение ног у ребёнка, нужно ограничить или исключить полностью контакт с предполагаемым провоцирующим фактором. Если аллергическая реакция не исчезает, а, наоборот, только усугубляется, причина, по которой слезает кожа между пальцами ног, совершенно другая.
Возможно, кожу пальцев ног поразила грибковая инфекция. Поскольку организм у детей является к ней очень чувствительным, заражение происходит достаточно просто: после хождения по грязному полу или при надевании обуви инфицированного человека. При поражении грибком кожа не только шелушится, но и зудит.
Кожа с пальцев ног может облазить при нарушении теплообменного баланса. Нередко слишком заботливые, но неопытные молодые родители, боясь простудных заболеваний, одевают своего ребёнка очень тепло. Это не менее опасно, чем использование лёгких не по сезону вещей. При перегреве кожа вспотевшего малыша не дышит. Образовавшиеся потные выделения провоцируют воспалительные процессы дермы, которые проявляются шелушением кожных покровов на пальцах ног.
Особое внимание родители должны уделять гигиене ступни своего ребёнка. Купать малыша следует только с использованием средств, предназначенных специальной для этой цели. Ещё одной причиной слезающей кожи на пальцах ножки ребёнка является авитаминоз. Подобная проблема решается путём пересмотра рациона питания и насыщения его большим количеством овощных блюд и полезных фруктов. В некоторых случаях рекомендуется приём комплекса специальных витаминных препаратов.
Особенности лечения
- тыкве, картофеле и моркови;
- кукурузе, ячмене и овсе;
- печени, яйцах и рыбьем жире;
- сливах, абрикосах и персиках.
При лечении подобных проблем стопы, важно уделять внимание гигиене тела. Хорошо помогают при шелушении кожи на пальцах ноги ванночки, в состав которых можно добавлять различные отвары с содержанием цветков ромашки, мяты или череды. По окончании подобных процедур больные участки нужно смазывать детским кремом.
Применение народных средств
Например, большое количество позитивных отзывов имеют ромашковые ванночки. Чтобы их приготовить, потребуются цветки аптечной ромашки (5 ст. л.) или ромашковые фильтры-пакетики (5 шт.) – их нужно настаивать в кипятке (1 л) 1 час. Затем настой нужно вылить в ёмкость, в которой ребёнок будет принимать ножную ванну. При отсутствии ромашки, можно воспользоваться отваром календулы или крапивы. Если на пальчиках малыша мокнущие язвочки отсутствуют, по окончании процедуры больные участки кожи нужно смазать питательным кремом, облепиховым, льняным или персиковым маслом.
Неплохое средство от шелушений на пальцах детских ножек – ванночки на основе коры дуба. Для их приготовления требуется 5 ст. л. коры залить кипятком (1 л) и настоять в течение 2-х часов. После этого ванночку можно принимать. При лечении облезшей кожи пальцев у детей широко используется отвар овсяных хлопьев. Готовят его путём запаривания продукта (3 ст. л.) в кипяченой воде (1 л). По истечении получаса отвар нужно процедить и держать в нём конечность с проблемными участками кожи. Нередко для ванночек используется пищевая сода, слаборозовый раствор марганцовки, а также морская соль.
При лечении болезни очень важно, чтобы малыш употреблял большое количество свежих овощей и кисломолочных продуктов, которые улучшают усвоение витаминов, а также способствуют повышению иммунитета.
Профилактические меры
Чтобы оградить малыша от инфицирования грибковой инфекцией, следует покупать для него одежду и обувь исключительно из натуральных материалов, которые позволяют коже нормально дышать. К выбору косметических средств также нужно подходить внимательно и ответственно. Очень важно, чтобы они были приготовлены на натуральной основе и с минимумом красящих веществ.
Предотвращать кожные заболевания очень хорошо помогает закаливание, поскольку оно хорошо укрепляет иммунную систему. К профилактическим мерам относятся также чёткое соблюдение правил гигиены и использование качественных средств для увлажнения кожи. Тем не менее, при первых же признаках шелушения и облезания кожи на пальчиках ног ребёнка, нужно обратиться за консультацией к врачу-педиатру.
Отображать навигацию по умолчанию
Энтеровирусная инфекция — это множественная группа острых инфекционных заболеваний, которые могут поражать детей и взрослых при заражении вирусами рода Enterovirus. Эти кишечные вирусы в последние годы стали вызывать вспышки массовых заболеваний во всем мире. Коварство возбудителей энтеровирусной инфекции в том, что они могут вызывать различные формы клинических проявлений, от легкого недомогания, до серьезного поражения центральной нервной системы. При развитии энтеровирусной инфекции, симптомы характеризуются лихорадочным состоянием и большим многообразием прочих признаков, обусловленных поражением дыхательной системы, желудочно-кишечного тракта, почек, центральной нервной системы и других органов. Что такое энтеровирусная инфекция? Большинство РНК содержащих энтеровирусов являются патогенными для человека: к ним относят 32 серовара ЕСНО вирусов 23 вида вирусов Коксаки А и 6 типов Коксаки В энетровирусы Д 68 по 71 тип с 1 по 3 полиовирусы. Кроме того, в состав рода входит значительное количество неклассифицируемых энтеровирусов. Род Enterovirus содержит свыше 100 опасных вирусов для человека, которые повсеместно распространены, имеют мелкие размеры и высокую устойчивость к воздействию физико-химических факторов, к примеру, они отличаются устойчивостью к замораживанию и к дезинфицирующим средствам — 70% спирту, эфиру, лизолу, а в фекалиях способны сохранять свою жизнеспособность более 6 месяцев. Однако, при высушивании, действии УФО, при нагревании до 50С, при обработке хлорсодержащими средствами и раствором формальдегида — эти вирусы погибают, не приводя к развитию энтеровирусной инфекции. В природе энтеровирусы существуют в 2 резервуарах — во внешней среде, где они долго сохраняются — продукты, вода, почва, и в организме человека, где они накапливаются и размножаются. Источником энтеровирусной инфекции для человека чаще всего является вирусоноситель или больной человек, пик выделения возбудителя считается в первые дни появления симптомов. В различных странах здоровое носительство энтеровирусов среди населения колеблется от 17 до 46%. Основной путь передачи энтеровирусной инфекции считается фекально-оральный, контактно-бытовой, через предметы быта, загрязненные руки, при несоблюдении личной гигиены. Воздушно-капельный, если возбудитель размножается в дыхательных путях, при кашле, чиханье. Водный путь — заражение может происходить при поливе овощей и фруктов зараженными сточными водами, а также при купании в открытых зараженных водоемах, по некоторым данным даже вода в кулерах является источником энтеровирусной инфекции. Если беременная женщина заражена энтеровирусной инфекцией, возможен и вертикальный путь передачи возбудителя ребенку. Для энтеровирусной инфекции характерна летне-осенняя сезонность, у человека очень высокая естественная восприимчивость, а после перенесенного заболевания несколько лет сохраняется типоспецифический иммунитет.
Признаки, симптомы энтеровирусной инфекции.
Заболевания, которые могут вызывать энетровирусы по тяжести воспалительного процесса, условно можно разделить на 2 группы:
Тяжелые заболевания:
К ним относят острый паралич, гепатит, серозный менингит у детей и взрослых, перикардит, миокардит, неонатальные септикоподобные заболевания, любые хронические инфекции у ВИЧ инфицированных (ВИЧ инфекция: симптомы, стадии).
Менее тяжелые заболевания: Конъюнктивит, трехдневная лихорадка без сыпи или с сыпью, герпангина, везикулярный фарингит, плевродиния, увеит, гастроэнтерит. Энтеровирус D68 может протекать с сильным кашлем и бронхолегочной обструкцией. Понятно, что у всех этих заболеваний клиническая картина, симптоматика очень разнообразна, поэтому достаточно трудно дифференцировать возникновение различных патологий. Самые часто встречающиеся симптомы энтеровирусной инфекции — это высокая температура, признаки общей интоксикации организма, полиморфная экзантема и абдоминальная и катаральная симптоматика. Инкубационный период любой энтеровирусной инфекций не более 2-7 дней. Поскольку кишечные вирусы имеют некоторое сродство (высокая тропность) к большинству органам и тканям организма человека, поэтому и симптомы, и клинические формы весьма разнообразны. Причем у здоровых взрослых людей с крепким иммунитетом энтеровирусная инфекция не может развиваться до тяжелых патологических процессов, а чаще всего вообще протекает бессимптомно, что нельзя сказать о маленьких детях, особенно новорожденных и взрослых, ослабленных другими заболеваниями, такими как ВИЧ инфекция, онкологические заболевания, туберкулез.
Катаральная форма. Самую значительную часть всех энтеровирусных проявлений занимают ОРВИ, вызванные энтеровирусами, которые протекают как респираторная катаральная форма с ринитом, редким сухим кашлем, заложенностью носа, небольшим покраснением горла и не тяжелыми нарушениями пищеварения. Такая энтеровирусная инфекция, симптомы которой простудоподобные длиться не более недели и не сопровождается осложнениями. Герпангина. В первый день болезни на твердом небе, язычке и небных дужках появляются красные папулы, при этом слизистая умеренно гиперемирована, эти папулы достаточно быстро превращаются в мелкие 1-2 мм везикулы, не сливающиеся между собой, которые через пару дней вскрываются, образуя эрозий или к 3-5 дню бесследно рассасывающиеся. Для такой энтеровирусной инфекции, симптомы дополняются слюнотечением, незначительным, но болезненным увеличением шейных и подчелюстных лимфоузлов, боль в горле при глотании либо незначительная, либо отсутствует.
Гастроэнтеритическая форма. Эта также достаточно часто встречаемая форма энтеровирусной инфекции, симптомы которой выражаются водянистой диареей до 10 р/день рвотой, болями в животе, чаще всего в правой подвздошной области, вздутием живота, метеоризмом, при этом признаки общей интоксикации умеренные — субфебрильная температура, слабость, пониженный аппетит. У детей раннего возраста эта форма инфекции обычно сопровождается и катаральными проявлениями, причем дети постарше выздоравливают к 3 дню, а у малышей заболевание может затягиваться до 2 недель.
Энтеровирусная лихорадка или малая болезнь. Эта форма проявления также считается массовым заболеванием, но диагностируется она очень редко, поскольку длительность и тяжесть болезни не велики, мало кто обращается за медицинской помощью и тщательной диагностикой. Признаки энтеровирусной инфекции в этом случае характеризуются трехдневной лихорадкой, то есть повышением температуры тела в течение 2-3 дней, не сопровождающиеся локальной симптоматикой, интоксикация умеренная, общее самочувствие также не сильно нарушается, отсюда второе ее название — малая болезнь. Очень редко клинические случаи энтеровирусной лихорадки диагностируются при вспышке инфекции в коллективах, когда обнаруживаются и прочие виды проявлений, симптомов энетровирусной инфекции. Энтеровирусная экзантема или бостонская лихорадка. Со 2 дня, иногда с первого дня заболевания на лице, конечностях, теле зараженного человека появляется розовая сыпь пятнисто-папулезного характера, бывает и с геморрагическим компонентом. Обычно через 2 дня высыпания исчезают не оставляя следов. Энтеровирусная экзантема часто сопровождает прочие формы энтеровирусной инфекции, например, герпангину или серозный менингит. Энтеровирусная экзантема после своего разрешения дает крупнопластинчатое шелушение и кожа слезает большими участками.
Геморрагический конъюнктивит. При энтеровирусном конъюнктивите начало заболевания очень острое, внезапно появляется светобоязнь, боль в глазах, слезоточивость. При осмотре окулистом обнаруживаются множественные кровоизлияния, конъюнктива гиперемирована, веки отечны, обильные гнойные, серозные выделения. Сначала поражается только один глаз, затем присоединяется
и второй. Кроме перечисленных проявлений энетровирусной инфекции, симптомы заболевания могут проявляться по типу безжелтушного гепатита, энцефалита, неврита зрительного нерва, миокардита, энеровирусы способны поражать лимфатические узлы, вызывая лимфадениты различных групп лимфоузлов, сердечную сумку - перекардит, полирадикулоневрит, редко бывает также энцефаломиокардит новорожденных, поражение почек.
Диагностические признаки энтеровирусной инфекции у детей.
Признаки энтеровирусной инфекция у детей чаще всего проявляется гастроинтестинальной формой, герпангиной, реже серозным менингитом, паралитическими формами. Не редко встречаются групповые вспышки в дошкольных детских учреждениях и школах, у детей 3-10 лет, в основном с фекально-оральным механизмом передачи в теплые периоды времени года -весной, летом, осенью. Обычно у детей энтеровирусная инфекция развивается остро, бурно - озноб, лихорадка, головная боль, расстройство сна, головокружение. Также для детей характерен полиморфизм клинических симптомов - мышечные боли, герпангина, катаральные проявления, понос, энтеровирусные экзантемы. Диагностика энтеровирусной инфекции. На сегодняшний день существует 4 основных метода выявления возбудителя заболевания: Серологические методы - определение возбудителя в сыворотке крови. К ранним маркерам энтеровирусной инфекции относятся IgА и IgМ, они определяют свежий антигенный стимул, а IgG сохраняются в крови переболевшего человека или несколько лет, или всю жизнь. Для диагностики энтеровирусной инфекции считается значимым нарастание титра свыше 4-кратного значения. Вирусологические методы - выявление вируса в фекалиях, ликворе, крови, слизистой носоглотки на культурах чувствительных клеток. Исследуют испражнения в течение 2 недель, в первые дни заболевания смывы из носоглотки, по показаниям ЦСЖ. Иммуногистохимические методы - выявление в крови больного антигенов к энтеровирусам. Наиболее доступные методы иммуногистохимии - являются иммунопероксидазный и иммунофлюоресцентный анализы. Молекулярно-биологические способы - определение фрагментов РНК энтеровирусов. Общий анализ крови - обычно СОЭ и число лейкоцитов в норме или немного повышена, редко бывает гиперлейкоцитоз, нейтрофилез, который в последующем сменяется на эозинофилию и лимфоцитоз. Однако, многие методы диагностики не носит массового характера из-за длительности, сложности анализа и малой диагностической ценности, поскольку по причине высокого числа бессимптомного носительства энтеровирусов выявление вируса в анализе не является 100% доказательством его причастности к заболеванию. Основным важным диагностическим методом является 4-кратное нарастание титра антител в парных сыворотках, которые определяются с помощью РТГА и РСК. А также ПЦР со стадией обратной транскрипции - это быстрый анализ, с высокой специфичностью, чувствительностью. Следует дифференцировать энтеровирусные инфекции от прочих заболеваний: герпангину от грибковых заболеваний (грибковый стоматит), от простого герпеса эпидемическую миалгию - от панкреатита, пневмонии, плеврита, острого аппендицита, холецистита энтеровирусную лихорадку - от гриппа и ОРВИ другой этиологии; серозный менингит у детей - от менингококкового, туберкулезного менингита, или серозных менингитов прочей вирусной этиологии паралитическую форму - от
дифтерийных полирадикулоневритов или полиомиелита энтеровирусную экзантему - от скарлатины, кори, краснухи, аллергических реакций в виде сыпи. Гастроэнтерическую форму - от прочих острых кишечных инфекций, дизентерии, сальмонеллеза и пр.
Лечение энтеровирусной инфекции и профилактика
Лечение энтеровирусной инфекции направлено на облегчение симптомов болезни и на уничтожение вируса. Поскольку этиотропное лечение энтеровирусных инфекций не разработано, производится симптоматическая и дезинтоксикационная терапия, в зависимости от тяжести и локализации воспалительного процесса. У детей важным моментом в лечении является регитратация (водно-солевые растворы и глюкоза перорально или внутривенно) и дезинтоксикация. Используются противовирусные препараты, такие как интерфероны, жаропонижающие средства для детей, противорвотные, антигистаминные препараты, спазмолитики. При присоединении бактериальной вторичной инфекции назначаются антибиотики. При тяжелых формах инфекции, когда поражается нервная система, назначают кортикостероидные препараты, для коррекции кислотно-щелочного и водно-электролитного баланса - мочегонные средства. Если развиваются состояния, угрожающие жизни - требуются реанимационные меры и интенсивная терапия. Для предупреждения распространения вирусной инфекции больной человек должен пользоваться личной посудой, полотенцем, часто мыть руки, помещение с больным должно часто проветриваться и должна производиться ежедневная влажная уборка. Соблюдение правил личной гигиены, правильная тщательная обработка пищевых продуктов, при купании в открытых водоемах избегать попадания воды в носоглотку - это лучшая профилактика энтеровирусной инфекции. Маленьким детям (до 3 лет), контактирующим с больным, обычно для профилактики назначают иммуноглобулин и интерферон интраназально в течение недели.
Самолечением при энтеровирусной инфекции заниматься нельзя, поскольку симптомы болезни неспецифичны, то есть встречаются при многих заболеваниях. Поэтому человеку без специального образования легко перепутать вирусное и бактериальное заражение, а, соответственно, лечиться не в правильном направлении.
Адреса и телефоны медицинских организаций города Орла:
Вирус Коксаки относится к семейству энтеровирусов (кишечные вирусы). Он представляет собой РНК-содержащий вирус. Впервые он был выделен в США в 1950 году.
На сегодняшний вирус Коксаки разделяется на две группы — вирус А и В, каждая из которых содержит серогруппы, отличающиеся по антигенным свойствам. В окружающей среде они достаточно устойчивы, но являются чувствительными к действию солнечных лучей и растворов дезинфицирующих веществ (хлорная известь, хлорамин), которые уничтожают их практически мгновенно. При кипячении воды погибают в течение 20 минут.
Восприимчивыми к инфекции являются дети в возрасте от трех до 10 лет, инфицирование происходит чаще всего в четыре-шесть лет. Эта инфекция распространена в странах с умеренным климатом, где заболеваемость выше летом и осенью. После перенесенной инфекции устойчивый иммунитет не формируется.
Вирус Коксаки является возбудителем синдрома "рука-нога-рот" (или энтеровирусный везикулярный стоматит с экзантемой) — симптомокомплекс, состоящий из поражения слизистой ротовой полости — энантемы и появления сыпи на верхних и нижних конечностях — экзантемы.
Инкубационный период с момента инфицирования до появления первых признаков синдрома длится четыре-семь дней.
Преимущественно вирус Коксаки проявляется нарушением работы кишечника, диареей, общей интоксикацией и характерной сыпью. Течение инфекционного процесса в целом благоприятное, но бывают случаи развития осложнений.
Человек может заразиться от другого больного человека, а нередко — от вирусоносителя. Часто люди подхватывают инфекцию в отелях Турции, Кипра или в других местах отдыха. Передается вирус Коксаки, так же как и вирус гриппа, воздушно-капельным путем. Второй способ попадания в организм — алиментарный. Общая посуда, грязные руки могут стать источником заражения. Не исключено инфицирование от немытых фруктов и овощей. Наиболее вероятный способ попадания вируса в организм — через верхние дыхательные пути.
Вирус Коксаки — внутриклеточный паразит. Вначале вирусные частички накапливаются в слизистых оболочках и лимфоидной ткани носовой полости, глотки, тонкого кишечника. Затем он выходит в кровь и перемещается по кровяному руслу к разным органам. Распространяясь в организме, вирусные частицы оседают в различных органах, проникают в их клетки, где приводят к развитию воспалительного процесса.
Наибольшее количество вируса паразитирует в нервных клетках (нейроциты), поперечнополосатых мышцах, коже и внутренних органах (печень, почки). На последней стадии включается иммунная система, и ее Т-лимфоциты уничтожают вирус и зараженные им клетки.
В зависимости от преимущественной локализации вируса болезнь может развиваться в различных направлениях.
Гриппоподобная форма
Ее называют летним гриппом или трехдневной лихорадкой. Это самое легкое течение болезни. Признаки болезни очень похожи на ОРВИ. Период развития инфекции около трех-четырех дней. Температура тела может подняться до 39-40˚ С, но за короткое время все проходит без последствий, и ребенок выздоравливает.
Энтеровирусная экзантема
Главный отличительный признак этой формы — сыпь на руках, груди и голове. Появляющиеся пузырьки лопаются с образованием корок. На этих местах может шелушиться и отслаиваться кожа. Одновременно у ребенка повышается температура тела. Это проявление болезни нередко путают с краснухой или ветряной оспой. Но проходит она, как и гриппоподобная форма, довольно быстро — от трех до пяти дней и без последствий.
Герпетическая ангина
Инкубационный период у такой инфекции одна-две недели. В этом случае вирус поражает слизистую глотки. Признаки заболевания: высокая температура, слабость, боль в горле. Хоть и назвали эту форму ангиной, симптомов привычной большинству формы тонзиллита не наблюдается. Состояние усугубляется головной болью. Могут увеличиться лимфоузлы и начаться насморк. В отличие от классической ангины, на слизистой миндалин и ротовой полости появляются пузырьки с жидкостью. Через некоторое время они лопаются. При осмотре можно наблюдать скопление маленьких эрозий, покрытых белым налетом. Болезнь даже больше похожа на стоматит, чем на ангину. Все симптомы проходят примерно через неделю.
Геморрагический конъюнктивит
Развивается молниеносно — от момента заражения до первых признаков проходит не более двух дней. Эта форма инфекции характеризуется ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз. Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
Кишечная форма
Симптомы типичные для кишечных инфекций: понос темного цвета (до восьми раз в сутки), рвота. Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от одного до трех дней, полное восстановление кишечных функций происходит через 10-14 дней.
Полиомиелитоподобная форма
Все проявления как при полиомиелите. Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
Гепатит
Вирус Коксаки может атаковать клетки печени, которая увеличивается в размерах, отмечается чувство тяжести в правом боку.
Плевродиния
Болезнь проявляется в виде мышечных поражений. При оседании вируса в мышцах развивается миозит. Боль отмечается в разных частях тела. Очень часто болезненные проявления локализуются в межреберных мышцах. В этом случае может затрудняться дыхание, однако плевра не повреждается. При ходьбе или выполнении каких-то других движений боли усиливаются. Обычно они носят волнообразный характер (повторяются через определенный промежуток времени). Эта форма встречается довольно редко.
Нарушения в работе сердца
Могут развиться эндокардит, перикардит, миокардит. Отмечаются боль в груди, слабость. Болезнь развивается при заражении вирусами типа В. Очень тяжелая форма. Может понизиться артериальное давление, повыситься температура, ребенку постоянно хочется спать. Также часты проявления тахикардии, одышки, аритмии, отеков и увеличения печени.
Серозный менингит
По-другому этот вид менингита называют вирусным, так как возникает в результате вирусного поражения. Вызывать его могут различные вирусы, в том числе и вирус Коксаки.
В основном инфицирование вирусом Коксаки проходит без осложнений. Но в некоторых случаях заболевание имеет последствия.
На сегодняшний день вакцины от вируса Коксаки, впрочем, как и от других энтеровирусов, не получено. Единственная профилактика — соблюдение личной гигиены. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период.
Болезни кожи – это не изолированная патология, которая поражает защитный барьер, а системное проявление нарушения работы внутренних органов и иммунной системы. Они поражают взрослых и детей. Могут длиться годами и привести к инвалидности, или самостоятельно исчезнуть за 2 недели.
Знать распространенные проблемы с кожей – значит иметь возможность вылечить их на ранней стадии и предотвратить тяжелые болезни внутренних органов.
Как определить проблемы с кожей
У вас зудит кожа, она повреждена, покрывается сыпью или странными пятнами? Воспаление кожи, изменение ее рельефа или цвета, появление пятен может возникать из-за инфицирования, механического повреждения и контакта с аллергеном.
Если в последнее время вы заметили изменения кожи, проконсультируйтесь и пройдите осмотр у дерматолога. Большинство патологий кожи не опасны, однако некоторые из них могут сигнализировать о серьезных заболеваниях организма.
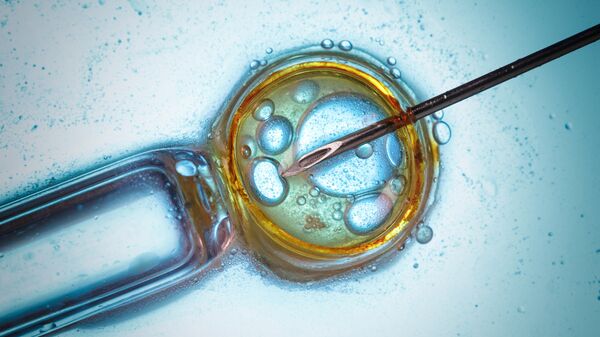
Опоясывающий лишай
Множество выступающих точек превращаются в болезненные волдыри, которые зудят, повышают температуру тела, покалывают и становятся чувствительными к прикосновениям. Опоясывающий герпес появляется в любой области тела, но чаще всего на туловище и ягодицах.
Обострение длится 2 недели, после чего наступает самостоятельное излечение болезни. Недуг уйдет, но некоторые симптомы могут остаться: онемение, боль и зуд. Они могут вас мучать от нескольких месяцев до нескольких лет, вплоть до конца жизни.
Опоясывающий лишай лечится противовирусными препаратами, мазями с глюкокортикоидами, нестероидными противовоспалительными средствами и антидепрессантами.
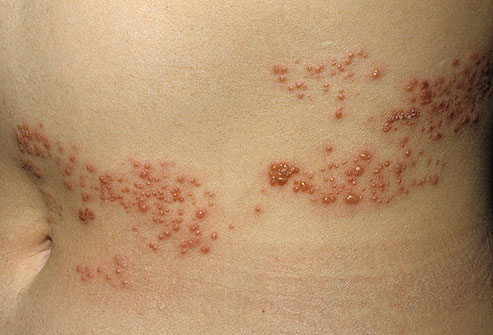
Крапивница
Крапивная сыпь сопровождается появлением приподнятых над кожей бледно-розовых волдырей. Они соединяются между собой, вызывают чувство жжения и сильно зудят. Внешне это похоже на ожог от крапивы. Крапивная сыпь появляется в любой части тела. Длится от нескольких минут, до нескольких дней.
Крапивница появляется в результате контакта организма и аллергенов: антибиотиков, рентген-контрастных веществ, пищи, продуктов жизнедеятельности насекомых или пищевых добавок. Для лечения крапивницы назначаются антигистаминные лекарства и глюкокортикоиды.
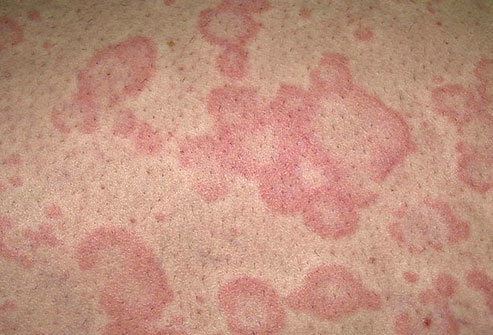
Псориаз
Плотные красные пятна на коже, которые покрываются серебристыми или белыми чешуйками – типичный признак псориаза. Недуг поражает всех людей, независимо от пола и возраста, однако чаще всего болезнь возникает в возрасте от 15 до 25 лет. Чешуйки появляются в результате неправильной работы иммунной системы. Псориатические папулы возникают на локтях, коленях, пояснице и коже головы.
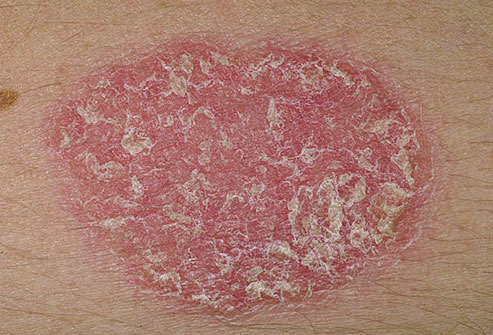
Болезнь лечится антипсориатическими средствами, иммунодепрессантами, фототерапией и психотерапией. Псориаз тяжело поддается терапии: со временем болезнь приобретает хроническое и медленно прогрессирующее течение. Современные лекарства устраняют только симптомы, но не причину. Запущенный псориаз может привести к инвалидности.
Экзема
Экзема – это собирательный термин для нескольких патологий, которые проявляются воспалением, покраснением, зудом и сухостью кожи. Болезнь вызывается раздражителями (например, мылом или кремом), аллергенами и заболеваниями внутренних органов. Экзема появляется на локтях, ладонях и в складках кожи.
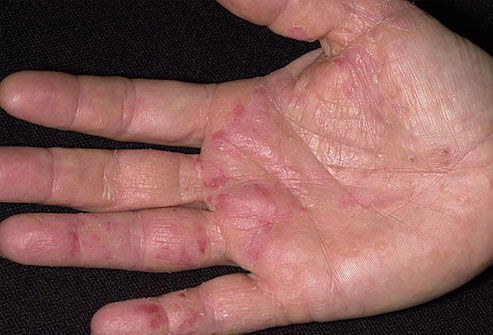
Для лечения экземы используются мази с глюкокортикоидами и антибиотиками, антигистаминные средства и транквилизаторы. Чтобы предотвратить экзему, следует закаливать организм и лечить болезни органов желудочно-кишечного тракта.
Розовые угри
Заболевание характеризуется покраснением и расширением поверхностных сосудов кожи лица, отеком и сыпью. Недуг провоцируется болезнями органов пищеварения, клещами, гормональными нарушениями, ослаблением иммунитета, чрезмерным солнечным облучением и алкоголем.
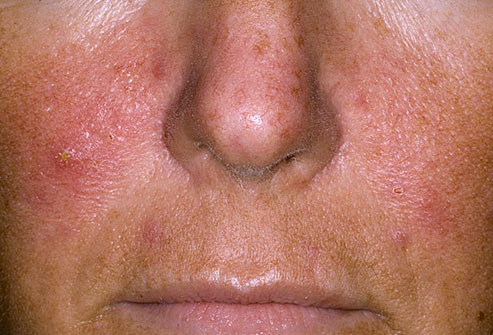
Розацеа располагается на лбу, щеках, носу и подбородке. С прогрессированием болезни утолщается кожа лица, возникают шишки и образуются гнойные прыщи. Розовые угри лечатся лазерной терапией, противомикробными лекарствами и антибиотиками.
Герпес
Вирус простого герпеса образует на губах или носу маленькие болезненные пузырьки с жидкостью. Перед появлением пузырьков возникает зуд, жжение кожи, озноб и общее недомогание. Герпес провоцируется:
- лихорадкой;
- избыточным солнечным облучением;
- психоэмоциональными стрессами;
- гормональными изменениями.
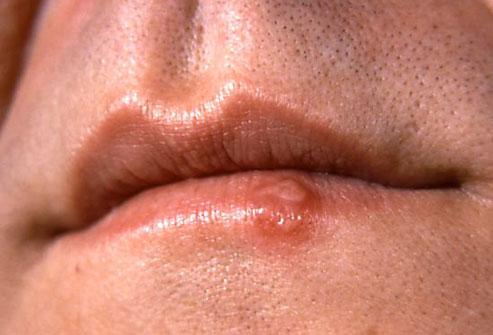
Пока не существует специфического лечения герпеса. Сейчас врачи применяют противовирусные препараты и генотерапию. Если на коже образуются язвы с гноем, которые быстро распространяются по лицу, поднимается температура тела или болят глаза, чувствуете недомогание и сильную головную боль, позвоните своему лечащему врачу. Так вы предупредите осложнения со стороны головного мозга.
Ожоги растений
Контакт с борщевиком, крапивой, пастернаком луговым или лютиком вызывает раздражение кожи, зуд, покраснение и сыпь. Через 12–72 часа после прикосновения возникают болезненные припухлости и волдыри. В среднем симптоматика длится от 1 до 2 недель.
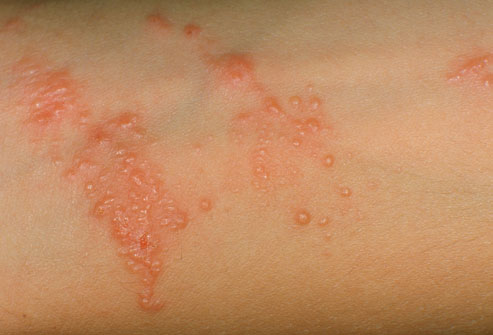
После контакта с предполагаемым опасным растением следует немедленно промыть кожу теплой водой с мылом. После этого закройте поврежденный участок одеждой или забинтуйте его. Это нужно для того, чтобы солнечные лучи не попали на кожу. Если вы обнаружили ожог через 1–2 дня после контакта, обработайте кожу антисептиком и наложите стерильную повязку. Если чувствуете недомогание, повышение температуры или сильную головную боль, обратитесь к своему лечащему врачу.
Раздражение после бритья
После бритья острый край волоска может скрутиться и врасти в кожу. Это вызывает боль, раздражение, прыщи и иногда шрамы. Чтобы не дать волосам врасти и повредить кожу, перед бритьем примите теплый или горячий душ. В процессе бриться ведите лезвие по направлению роста волос и не оттягивайте кожу, пока проводите бритву. Для более мягкого контакта лезвия и кожи используйте пену или крем для бритья. После окончания процедуры смойте пену холодной водой и нанесите увлажняющий крем.
Папилломы
Это маленькие сосочки телесного или слегка затемненного цвета, которые крепятся ножкой и свисают с кожи. Появляются на спине, под грудью и на груди, в области подмышечных впадин, в паху. Папилломы чаще всего возникают у женщин среднего и пожилого возраста.
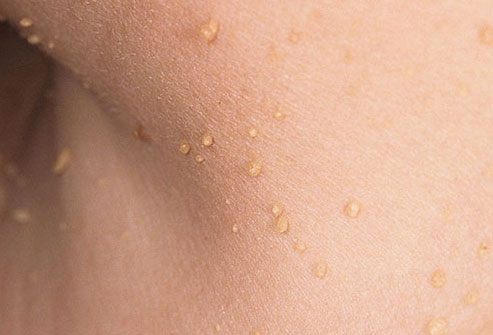
Образования на коже не опасны и несут только косметический дефект (в отличие от папиллом слизистой оболочки носа, глотки, гортани, мочевого пузыря). Они не болят и не воспаляются. Если вы хотите избавиться от папиллом, обратитесь к врачу. Он удалит сосочки при помощи малоинвазивных методов хирургии.
Прыщи
Когда кожа избыточно выделяет кожное сало, закупориваются поры. Участок кожи воспаляется и на его месте образуется прыщ. Акне провоцируются психоэмоциональными стрессами, повышенной влажностью, менструациями и болезнями органов пищеварения.
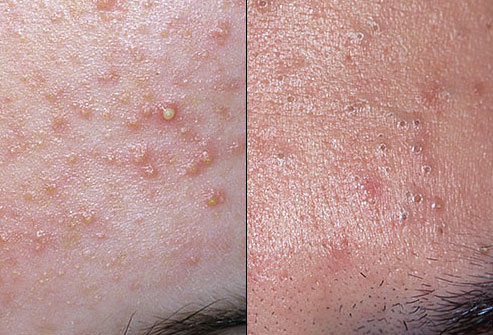
Прыщи могут образовываться на лице, груди и спине – в местах с наибольшим количеством сальных желез. Если давить прыщи, на их месте инфицируется кожа и могут образоваться шрамы. Чтобы предупредить акне, держите наиболее жирные участки кожи в чистоте при помощи мыла.
Грибок стопы
Грибковая инфекция стопы отслаивает верхние слои кожи, вызывает покраснение, зуд и чувство жжения. Патология осложняется волдырями и воспалением. Это заразная болезнь, которая передается через прямой контакт. Например, вы используете общие тапочки в бассейне или сауне. Чтобы предотвратить грибковую инфекцию, всегда берите свою обувь в общественные места.
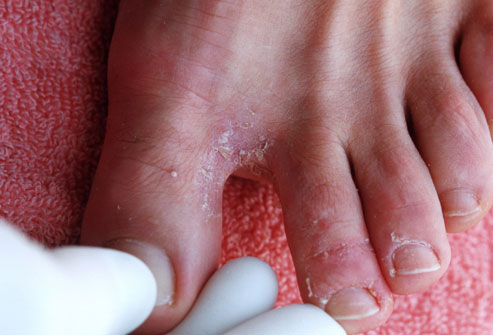
Грибок стопы лечится противогрибковыми средствами. Так как возникает зуд, частыми расчесами вы можете повредить кожу: на ней образуются микротрещины и ранки. Это может осложниться вторичной бактериальной инфекцией. В таком случае врач назначит антибиотики. В период лечения держите ноги в сухости и чистоте. Для этого используйте дезодоранты для стоп и мыло.
Родинки
Появляются до 20 лет жизни на любой части тела. Родинки (невусы) окрашены в черный или коричневый цвет. Возникают по одной или сливаются в группы. Со временем текстура родинок меняется: могут приподниматься над поверхностью кожи или меняться в цвете. Размеры родинок варьируют от 0.5 мм до 1 см в диаметре.
Причины развития родинок:
- наследственная предрасположенность;
- долгое пребывание под солнцем;
- гормональные сдвиги;
- высокая доза ионизирующего излучения.
Чтобы контролировать изменения родинок, раз в год проходите осмотр у врача. Если заметили, что у родинки неровные края или она часто меняет цвет, кровоточит или зудит, немедленно обратитесь к врачу. Так вы предупредите меланому – опасное злокачественное новообразование кожи.
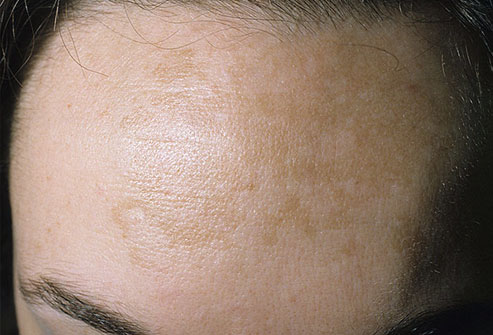
Возрастные пятна
Хоть эти пятна и возникают с возрастом, они не вызваны старением. Они образуются, если слишком долго пребывать на солнце и не использовать защитные крема. Пигментные пятна появляются на руках, внешней стороне ладони и лице. Чтобы избавиться от них, используйте отбеливающие средства для кожи или пилинг. Возрастные пятна можно легко спутать с меланомой – раком кожи. Чтобы исключить рак, пройдите осмотр у врача.
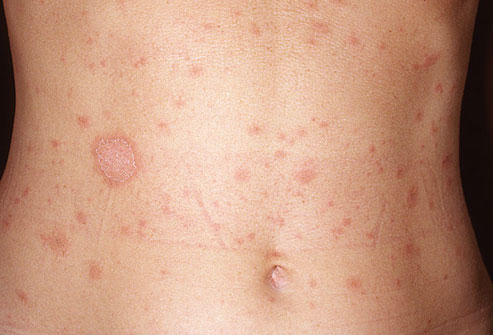
Розовый лишай
Чаще всего страдают люди от 10 до 35 лет. Недуг начинается безобидно: на теле возникает одна папула розового цвета диаметром 2 см. Это материнская бляшка, центральная часть которой приобретает желтый оттенок. Она сморщивается и шелушится. Спустя несколько дней после первой папулы на теле появляется множество зудящих овальных розовых пятен диаметром от 0.5 до 1 см. Это не заразная болезнь: она возникает из-за ослабления иммунитета. Через 2 месяца лишай излечивается самостоятельно.
Мелазма
Бородавки
Это новообразования кожи, которые возникают из-за инфицирования вирусом папилломы после прямого контакта с больным. У здорового человека иммунитет сдерживает развитие вируса. Однако при его ослаблении инфекция активируется.
Бородавки возникают у людей всех возрастов. Они имеют вид сухих ограниченных возвышений с неровными краями. Их размеры варьируются от булавочной головки до вишни. Бородавки возникают по одной или сливаются в группы. Подошвенные бородавки появляются в местах трения стопы и обуви. Люди, которые страдают чрезмерной потливостью, имеют выше шанс развития бородавки.
Эти образования безвредны, но могут мешать ходить или выполнять ручную работу. Если они снижают качество жизни или трудоспособность, обратитесь к врачу. Он назначит препараты на основе салициловой и трихлоруксусной кислоты, или удалит новообразование малоинвазивными методами – электрокоагуляцией или криодеструкцией.
Себорейный кератоз
Это доброкачественная опухоль кожи. Себорейные кератомы возникают в любой части тела, кроме подошв и ладоней. 80% случаев болезни приходится на людей старше 50 лет. Себорейный кератоз проявляется желто-коричневыми пятнами, которые со временем темнеют и трансформируются в выпуклые бляшки. Диаметр кератом варьирует от 2–3 мм до нескольких см.
Недуг провоцируются чрезмерным солнечным облучением, наследственной предрасположенностью, вирусом папилломы человека и дефектами иммунной системы.
Себорейный кератоз лечится малоинвазивными методами: электрокоагуляцией, криодеструкцией, кюретажем или лазерным удалением.
Читайте также:


