Вакцинация против кори и гриппа

Иммунопрофилактика инфекционных болезней - система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок (из ст.1 ФЗ-157).
Вакцинация (профилактические прививки) - введение в организм человека медицинских иммунобиологических препаратов для создания специфической невосприимчивости к инфекционным болезням. (из ст.1 ФЗ-157).
Профилактические прививки проводятся гражданам для предупреждения возникновения и распространения инфекционных заболеваний в соответствии с законодательством Российской Федерации (из ст.35 ФЗ-52).
Для граждан России обязательными являются профилактические прививки против вирусного гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита. Государство гарантирует доступность и бесплатное проведение данных прививок.
Прививки можно делать только в лечебных учреждениях и организациях, которые имеют право проводить профилактические прививки. Вакцинация эффективна только если выполнена полная схема вакцинации и своевременно проводятся ревакцинации. На выработку иммунитета после введения вакцины требуется в среднем 2-3 недели.
Вакцины защищают только от тех инфекций, антигены которых входят в их состав. Так, вакцины против гриппа не защищает от других инфекций дыхательных путей. Для этого существуют средства неспецифической профилактики (витамины, Рибомунил, Имудон, Бронхо-мунал, Иммунал, ИРС 19 и др.).
Проводить прививку без осмотра врача КАТЕГОРИЧЕСКИ ЗАПРЕЩЕНО
После проведения иммунизации пациент должен находиться под медицинским наблюдением в течение 30 мин., для своевременного получения помощи в случае развития аллергических реакций.
Современные вакцинные препараты практически не дают осложнений. Ряд побочных реакций (слабость, общее недомогание, подъем температуры до 370 – 37,50С, тошнота, болезненность, припухлость, покраснение в месте инъекции), которые могут наблюдаться в течение ближайших 48 часов, не требуют лечения.
В случае если реакция на прививку сохраняется длительное время или вызывает какие-либо сомнения, необходимо обратиться за квалифицированной медицинской помощью.
Временными противопоказаниями к проведению профилактических прививок являются острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний. Вопрос о противопоказании для проведения прививок должен быть решен врачом в индивидуальном порядке для каждого пациента.
Прививки против бешенства и столбняка при укусах и травмах не имеют противопоказаний, так как проводятся по жизненным показаниям.
Заболеть инфекционными заболеваниями может любой человек, но существуют группы особого риска:
- Риск заражения повышен у детей, школьников, педагогов, медиков, работников сферы коммунально–бытовых услуг и других людей с большим количеством контактов.
- Риск развития тяжелых осложнений повышен у детей, пожилых людей, а также у лиц, с заболеваниями эндокринной, сердечно-сосудистой системы и других людей с ослабленным иммунитетом.
Факт проведения или отказа от профилактических прививок должен быть зафиксирован в сертификате профилактических прививок и медицинских картах, находящихся в лечебном учреждении. Победить инфекции можно, если вакцинацией будет охвачено все население.
Надежно предупредить заражение вирусным гепатитом А позволит профилактическая прививка, сделать её не поздно даже после контакта с больным человеком!
Вирусный гепатит В – тяжелая инфекция, приводящая к циррозу и раку печени. Передается через кровь, половым путем и от матери ребенку в период беременности, родов и кормлении грудью. Прививки против вирусного гепатита В – надежное средство защиты от заболевания! Вакцинация против вирусного гепатита В состоит из трех прививок с интервалами в 1 и 5 месяцев. Для создания полноценного иммунитета необходимо получить полный курс прививок.
"Вакцинопрофилактике против гриппа в предъэпидемический период подлежат: лица старше 60 лет, лица. страдающие хроническими соматическими заболеваниями, часто болеющие острыми респираторными вирусными заболеваниями, дети дошкольного возрасти, школьники, медицинские работники, работники сферы обслуживания, транспорта, учебных заведений, воинские контингенты. Для специфической профилактики гриппа используют живые, инактивированные, расщепленные и субъединичные гриппозные вакцины отечественного и зарубежного производства, приготовленные из эпидемически актуальных штаммов вируса А(H1N1), А(H3N2) и В, зарегистрированные на территории Российской Федерации в установленном порядке в соответствии с инструкциями по их применению. Вакцинация против гриппа совместима с другими прививками (в разные участки тела). Профилактические прививки проводят с согласия граждан, родителей или иных законных представителей несовершеннолетних и граждан, признанных недееспособными в порядке, установленным законодательством Российской Федерации". (из п.п. 10.2., 10.4., 10.5., 10.13. СП 3.1.2.1319-03).
Дифтерия – одно из самых опасных и коварных заболеваний, к тому же давно переставшее быть детской инфекцией. Сейчас в Российской Федерации достаточно большее количество носителей, регулярно регистрируется заболеваемость и смертность, но люди почему-то пренебрегают обязательными прививками АДС-м, которые делают каждые 10 лет. АДС-м делается бесплатно в любой поликлинике, а спасает сразу от двух инфекций: дифтерии и столбняка!
"Основным методом защиты от дифтерии является вакцинопрофилактика, которая направлена на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии людей вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии и летальных исходов. Профилактические прививки проводят с согласия граждан, родителей или иных законных представителей несовершеннолетних и граждан, признанных недееспособными в порядке, установленным законодательством Российской Федерации. Отказ от проведения прививки должен быть оформлен записью в медицинской документации и подписан гражданином или его законным представителем, а также медицинским работником".(из п.8.1. СП 3.1.2. 1108-02).
Следует привить взрослых в возрасте до 35 лет, которые не болели корью, не имеют сведений о прививках или привиты однократно. Для получения прививки против кори необходимо обратиться в лечебное учреждение по месту жительства. Если Вам от 18 до 35 лет, Вы не болели корью, не имеете прививок против неё или не знаете достоверно о проведенных в детстве прививках, обратитесь в поликлинику по месту жительства и получите прививку совершенно бесплатно!
В 2002 году Россия присоединилась к программе Всемирной организации здравоохранения по глобальной ликвидации кори к 2010 г. По данным ВОЗ корью ежегодно переболевает не менее 40 млн. детей. Регистрируется высокая смертность от данной инфекции, ежегодно во всем мире от кори умирает свыше 10 млн. детей. В последние годы на фоне снижения общей заболеваемости корью среди детей, наблюдаются случаи заболевания среди взрослого населения, обусловленные низким уровнем коллективного противокоревого иммунитета. У взрослого населения регистрируются тяжелые формы заболевания корью, часто возникают осложнения после перенесенного заболевания: миокардит (воспаление сердечной мышцы), гломерулонефрит (воспаление почек), конъюнктивит с тяжелым поражением роговицы, пневмонии. Корь может приводить к пожизненной инвалидности вследствие поражения мозга, а также в виде слепоты (вследствие поражения склер и роговицы) и глухоты. Нельзя не сказать о таком тяжелом медленно прогрессирующем, практически смертельном заболевании, вызываемом вирусом кори, как подострый склерозирующий панэнцефалит. Летальные исходы заболевания чаще встречаются среди взрослого населения, чем среди детей.
Роль иммунизации в эволюции вакциноуправляемых инфекций.
Многие тысячелетия инфекционные болезни сопровождали человечество и уносили тысячи жизней или оставляли инвалидами. Упоминания об опустошительных эпидемиях натуральной оспы, чумы во время которых вымирали целые деревни мы находим в древних летописях. Микроорганизмы наносили больший ущерб человечеству, чем самые кровопролитные войны. В период первой мировой войны было убито более 8 миллионов человек, ранено более 17 миллионов человек, в то время как в период пандемии гриппа 1918-1919 год заболело более 100 млн. человек, умерло более 20 млн. Ежегодно умирает от инфекционной патологии более 12 млн. детей, 4 млн.- от инфекций, контролируемых вакцинами.
Основным и самым эффективным способом борьбы с инфекционными и, прежде всего, вирусными заболеваниями, является ВАКЦИНОПРОФИЛАКТИКА.
Начало эры современной вакцинопрофилактики было заложено еще в 1796 г.Эдвардом Дженнером, который привил против оспы мальчика, а затем показал его невосприимчивость к этой инфекции. Первые попытки в борьбе с оспой начала Екатерина 2, подвергнув себя и наследника престола вариоляции, показав тем самым пример для подражания, подкрепленный ее авторитетом. После открытия Э.Дженнером защитной силы прививок Россия в 1801г. стала одной из первых стран, начавших проводить иммунизацию.
Однако эта новая медицинская процедура не воспринималась неграмотным и темным населением России, которое относилось к вакцинации с большим недоверием и настороженностью. Учитывая это, Святейший Синод в 1804 году предложил всем архиереям и священникам разъяснять пользу вакцинации. Очередная большая эпидемия оспы заставила правительство в 1914г. принять одобренный Думой и Государственным советом закон о предохранительном оспопрививании. В 1919 году председателем Совета Народных комиссаров В.И.Лениным был подписан исторический Декрет о введении обязательного оспопрививания. Все расходы по вакцинации населения взяло на себя государство. Итогом вакцинации явилось не только снижение заболеваемости, но полная ее ликвидация к 1980 году во всем мире.
Серьезным достижением в вакцинопрофилактике явилось создание вакцины против бешенства - абсолютно смертельного заболевания. В 1885 году была сделана первая прививка против бешенства ребенку, укушенному бешенной собакой. Открытие Пастера нашло самую плодотворную почву в России, где в 1886 году в году в Одессе, Петербурге, Москве, Самаре открылись первые в мире пастеровские станции, которые сыграли большую роль в профилактики бешенства.
Одной из древнейших болезней, преследовавший человечество в течение многих тысячелетий является полиомиелит. Характерным признаком полиомиелита, определяющим его исключительно важное социальное значение, являются его последствия – инвалидность на основе возникших параличей. К 1955г. число инвалидов после перенесенного заболевания достигло 130-150 тысяч человек, а по данным ВОЗ более 600 тысяч детей. В 1988 всемирной организацией здравоохранения была разработана программа ликвидации полиомиелита во всем мире путем проведения массовой иммунизации детей. Результатом которой явилось снижение случаев заболевания с 350 000 до 2026 и количество стран в которых зарегистрированы заболевания со 125 до 21. Благодаря проводимой иммунизации в 2002г. ВОЗ провозгласила Европейский регион свободным от полиомиелита и задача полной ликвидации полиомиелита близка к достижению.
Сегодня следует преодолеть одно из заблуждений конца 20 века в том, что инфекционные болезни отошли на второй план, не играют значительной роли в патологии человека и не являются актуальной проблемой для здравоохранения. Программы иммунизации рискуют стать жертвой собственной успешности.
Благодаря эффективным программам вакцинации большинство людей никогда не испытывали на себе разрушительных последствий вспышек заболеваний, предупреждаемых с помощью вакцинации. У людей появилось чувство самоуспокоенности. Они полагают, что поскольку некоторые болезни встречаются редко, они более не представляют угрозы. В условиях низкой заболеваемости некоторые люди считают, что вакцинация более опасна, чем сама болезнь. Эти ошибочные представления приводят к значительному снижению уровню охвата населения прививками и новому росту заболеваемости. Подтверждением этого явилась эпидемия дифтерии в странах СНГ в 90 годы, получившая наибольшее развитие в 1995 году, когда число случаев заболевания превысило 50 000 человек, рост заболеваемости корью в странах Центральной и Западной Европы в 2002 – 2004г., когда пострадало более 100 000 человек, регистрация паралитического полиомиелита с летальными исходами в Чеченской республике в 1992-1993 годах.
Населению необходимо постоянно напоминать о роли иммунизации и обеспечивать понимание ее истинной значимости в борьбе и инфекциями.
Вакцинация от кори

В наличии вакцина против кори, паротита, краснухи "MMR II" (живая культуральная), страна производства - Нидерланды.
Корь – очень заразное инфекционное заболевание, которое передается воздушно-капельным путем.
Лекарств от кори нет, проводится симптоматическое лечение.
Единственный способ защиты от болезни – вакцинация. Мы рекомендуем делать прививки от кори всем детям с 1 года.
С возрастом иммунитет к кори может ослабевать. Поэтому взрослым мы рекомендуем сдать анализ крови на определение наличия антител к кори, и если их нет, то так же сделать прививку.
Не стоит пренебрежительно относиться к вакцинации. Корь – опасное заболевание, которое может привести к трагическим осложнениям, включающим слепоту, отек головного мозга, пневмонию и др.
Чтобы пройти вакцинацию и сдать анализы, запишитесь на прием к терапевту или педиатру.
Противопоказания к введению вакцины взрослым: острые респираторные инфекции, лихорадочные состояния, беременность, аллергия на компоненты вакцины, некоторые иммунодефицитные состояния (возможность введения вакцины предварительно обсуждается с врачом).
Вакцинация от гриппа
В Европейском медицинском центре вы можете провести сезонную вакцинацию от гриппа.
В первую очередь вакцинация показана следующим категориям лиц:
детям в возрасте 6-23 месяцев и их членам семьи;
лицам старше 50 лет;
взрослым и детям, страдающим хроническими заболеваниями легких, сердца, а также диабетом;
людям с ослабленной иммунной системой, например, ВИЧ-инфицированным, а также тем, кто долгое время принимал стероидные препараты;
беременным женщинам (только второй триместр);
сотрудникам медицинских учреждений и другим людям, часто контактирующим с больными гриппом.
Корпоративным клиентам мы предлагаем программу вакцинации с выездом врача в офис.
Вакцины Инфлювак (Нидерланды) и Ультрикс (Россия), которые мы используем, обеспечивают надежную защиту от гриппа и хорошую переносимость. Состав вакцин полностью соответствует требованиям Всемирной Организации Здравоохранения.
Противопоказания к применению:
аллергические реакции на куриный белок и компоненты вакцины;
острые лихорадочные состояния или обострение хронического заболевания. (Вакцинацию проводят после выздоровления или в период ремиссии);
аллергические реакции на введение гриппозных вакцин в прошлом;
период беременности и грудного вскармливания.
При нетяжелых ОРВИ, острых кишечных заболеваниях вакцинацию проводят после нормализации температуры.
После прививки люди очень редко болеют гриппом. В случае заболевания болезнь протекает в более легкой форме, что позволяет быстро вернуться к обычному ритму жизни. Кроме того, значительно снижается риск передачи гриппа членам семьи, друзьям и коллегам.
Вакцинация от ВПЧ
Вакцинация против вируса папилломы человека (ВПЧ) предупреждает развитие предракового состояния (тяжелой дисплазии) и, соответственно, рака шейки матки. 86 стран включили вакцинацию против ВПЧ в национальную программу иммунизации, а в 16 из них прививают и девочек, и мальчиков.
Наибольший эффект (97,9-100%) достигается при вакцинации в 12-13 лет.
Вакцинация у мальчиков и молодых людей с 9 до 26 лет может помочь избежать в будущем заболеваний, ассоциированых с ВПЧ, - анального рака, рака ротоглотки и полового члена, ано-генитальных бородавок.
Вакцины против ВПЧ содержат не живые или мертвые вирусы, а только похожие на вирусы частицы, которые не могут размножаться в человеческом организме и вызывать инфицирование ВПЧ. Из наиболее частых побочных реакций возможна болезненность в месте укола, очень редко наблюдаются головная боль (4 случая на 100 тыс. доз) или аллергические реакции (3 случая на 100 тыс. доз).
Вакцинация от пневмококковой инфекции
В ЕМС доступны вакцины против пневмококковой инфекции Превенар 13 (Pfizer, Inc., произведено в России) и Синфлорикс (GlaxoSmithKline, произведено в Бельгии).
Streptococcus pneumoniae (пневмококк) - бактерия, которая может стать причиной развития синусита, среднего отита, пневмонии, менингита, остеомиелита, артрита, сепсиса и других заболеваний. Наиболее опасна инфекция для детей раннего возраста и пожилых людей. Устойчивость пневмококка к антибиотикам возрастает, лечить инфекцию становится сложнее. Иногда возможно бессимптомное носительство этих бактерий, при этом угроза заражения при контакте с носителями пневмококка сохраняется.
Вакцинация от пневмококка внесена в Национальные календари профилактических прививок России и развитых стран.
Вакцинация проводится трехкратно, в 2, 4.5 и 15 месяцев.
При более позднем начале вакцинации количество инъекций может меняться. Схему вакцинации для ребенка любого возраста вам помогут составить наши педиатры.
Вакцинация от ветрянки
В ЕМС доступна импортная вакцина Варилрикс (Бельгия). Вакцина хорошо переносится и защищает ребенка от тяжелых форм вируса и его осложнений.
Проводится детям старше 1 года.
Вакцинация проходит в два этапа:
1. Консультация педиатра, при отсутствии противопоказаний - введение вакцины.
2. Ревакцинация: прием педиатра и, если ребенок здоров, введение препарата.
Минимальный интервал между вакцинациями - 6 недель.
Наши педиатры проводят вакцинацию ежедневно: в будние дни с 09:00 до 20:00, в выходные - с 09:00 до 18:00.
Для уточнения цены обращайтесь по телефону:
Четверг, 12 Февраль 2015
Иммунитет — это невосприимчивость к инфекционным заболеваниям, которая формируется благодаря антителам — белковым структурам, способным бороться с возбудителями болезни. Иммунитет принято разделять на пассивный и активный. Каждый человек рождается с определенным количеством уже готовых антител и впоследствии получает дополнительную порцию антител с молоком матери. Такой иммунитет называют пассивным. Он носит временный характер, угасая к концу шестого месяца жизни. Активный иммунитет — это иммунитет, который получает человек, переболев тем или иным заболеванием. Создать длительный и активный иммунитет к некоторым болезням можно при помощи вакцинации. Введение вакцины называют прививкой.
Вакцины можно условно разделить на четыре группы:
Для того чтобы уберечь себя и своего малыша от возможных опасностей инфекционного характера, надо сделать необходимые прививки еще до беременности.
Согласно национальному календарю прививок, каждые 10 лет взрослых должны прививать от дифтерии и столбняка. Как правило, последнюю прививку делают в школе в 16 лет. После этого, если по месту работы или учебы будущей мамы не предусмотрены регулярные медицинские осмотры, вакцинация не проводится.
Прививку от дифтерии и столбняка необходимо сделать не менее чем за 1 месяц до планируемой беременности. Столбняк новорожденных — это смертельная инфекция, и данная прививка нужна именно для того, чтобы обезопасить младенца. Дифтерия — это инфекционное заболевание, при котором бактериальный токсин поражает весь организм, значительные поражения отмечаются в зеве. Это заболевание тяжело протекает само по себе, а также может вызвать серьезные осложнения, например поражение сердечной мышцы. Поэтому заболевание опасно для будущей мамы, оно может вызвать угрозу прерывания беременности, задержку роста плода. Здорового ребенка начинают прививать в 3 месяца. К 6 месяцам у ребенка формируется поствакцинальный иммунитет, а до этого малыша защищает мамина прививка. Всем планирующим беременность желательно сделать и прививку от гепатита В. Это заболевание опасно как для самой женщины, так и для плода: так ,вирус гепатита В может оказывать значительное повреждающее действие на плод, в том числе и вызывать формирование пороков развития. Во время беременности риск заражения гепатитом В особенно велик, так как во время вынашивания малыша осуществляются разнообразные процедуры и манипуляции, в том числе и такие вмешательства, при которых может реализоваться один из путей передачи гепатита В через медицинский инструмент в кровь пациентки. Это может случиться во время визита к стоматологу или при банальной сдаче анализа крови из пальца или из вены и, конечно, во время родов. Идеальным является вариант, когда женщина начинает прививаться не позже чем за 7 месяцев до планируемой беременности. В этом случае необходимо сделать 3 инъекции: 1-я инъекция — в выбранный день, вторая — через 1 месяц после первой, 3-я — через 6 месяцев после первой. Если срок подготовки к беременности ограничен, то делают 2 инъекции с интервалом в 1 месяц, а третью инъекцию производят через месяц после родов. Следует учесть, что следует планировать беременность не раньше чем через месяц после последней прививки. Если же до беременности вы успели сделать только одну инъекцию, то иммунитет к гепатиту не формируется и после беременности следует начать все заново.
Крайне актуальной во время беременности является защита от вируса, вызывающего краснуху,так как этот вирус приводит к серьезным порокам развития плода. Если во время беременности женщина переносит краснуху, это является показанием к прерыванию беременности. 5 лет назад прививка против краснухи была внесена в календарь обязательных прививок, которые проводят в возрасте 12—13 лет всем девочкам, не болевшим краснухой. В настоящий момент девочкам, привитым в этом возрасте, исполнилось 17 лет. Остальные женщины, способные забеременеть и родить и не болевшие краснухой, не защищены от опасного вируса. Теоретически иммунитет после прививки от краснухи сохраняется на всю жизнь. Цель второй вакцинации — охватить все население, максимально обезопасить всех будущих мам. Если вы не болели краснухой или не знаете, было ли у вас это заболевание в детстве, то можно определить с помощью анализа уровень антител к краснухе. Но делать это не обязательно. Учеными было проведено исследование, в ходе которого у женщин перед прививкой брали кровь, но не исследовали ее, кровь брали и после вакцинации, когда уже произошла выработка антител. В первой и второй пробе крови одновременно исследовали уровень антител. Было установлено, что у женщин, у которых до вакцинации антител не было, после вакцинации они появились в достаточном количестве; у женщин с небольшим количеством антител (т.е. с недостаточным иммунитетом) количество антител выросло, а у женщин с достаточным количеством антител их уровень не изменился. Таким образом, нет особого смысла тратиться сначала на исследование крови на наличие антител, а потом на прививку.
Вакцинацию следует проводить не позднее чем за 3 месяца до планируемой беременности. Однако если прививка была сделана позже 3 месяцев, прерывание беременности не производят, так как не было зарегистрировано случаев, когда бы вакцина оказала повреждающее действие на плод при ее введении как в течение месяца накануне беременности, так и в начале беременности. Это утверждение справедливо и для других прививок. Если вы сделали прививку, не зная о беременности, это не повод для прерывания беременности.
В настоящее время существует постановление министерства здравоохранения, согласно которому все люди в возрасте от 25 до 35 лет должны быть привиты от кори. Поэтому при обращении к врачу он, скорее всего, сам предложит вам сделать эту прививку. Но бесплатно, в рамках государственной программы вакцинации, прививку от кори можно сделать не во всех субъектах федерации. Когда люди этого возраста были школьниками, прививку от кори делали один раз, поэтому в настоящее время корью часто болеют подростки и люди среднего возраста. Сейчас прививку делают дважды (первая прививка создает пожизненный иммунитет, а вторая нужна для того, чтобы максимально охватить все население). И хотя корь не вызывает таких серьезных последствий для плода, как краснуха, все же она является фактором риска по возникновению состояний, проводящих к внутриутробной гипоксии плода, когда малышу не хватает кислорода. Поэтому, сделав прививку от кори, вы можете защитить себя и малыша. В настоящее время стоит задача по элиминации кори, когда случаев этого заболевания не будет регистрироваться вовсе, как это в свое время произошло с натуральной оспой. Коревая вакцина также относится к живым, поэтому вакцинацию следует проводить за 3 месяца до предполагаемой беременности.
Если обнаружиться, что у будущей мамы есть необходимость привиться от кори и краснухи, при этом она не болела эпидемическим паротитом (свинкой), то можно сделать одну прививку, стимулирующую выработку антител ко всем трем инфекциям.
Вне зависимости от сезона, в котором вы планируете беременность, необходимо провести вакцинацию от гриппа. Даже если вы планируете зачатие весной, поскольку беременность длится 9 месяцев, какая-то ее часть неизбежно придется на осенне-зимний период. Грипп — это вирусное заболевание, которое особенно тяжело протекает во время беременности, то есть может повлечь за собой серьезные осложнения для будущей мамы, а также стать причиной страдания плода. Необходимо побеспокоится и о том, чтобы окружающие беременную родственники не стали источником заражения. Для этого им необходимо сделать прививку. Будущей маме следует привиться за месяц до планируемой беременности.
Для того чтобы провести вакцинацию перед беременностью, необходимо обратиться в центр вакцинации или к участковому терапевту или инфекционисту. В рамках государственной программы (бесплатно) вам предложат только прививку от дифтерии и столбняка. Остальные перечисленные прививки введены как обязательные лишь в некоторых субъектах федерации, в большинстве регионов будущей маме придется провести вакцинацию на коммерческой основе.
Относительно гриппа хочется сказать следующее. Существующие вакцины допустимо вводить беременным, накоплен даже некоторый положительный опыт применения противогриппозных вакцин во время беременности, однако предпочтительнее пользоваться абсолютно безопасными методами профилактики заболевания, такими, как ограничение контактов в период эпидемии, введение человеческого иммуноглобулина.
Ни убитые, ни живые вакцины не влияют на ребенка при грудном вскармливании. Грудное вскармливание, в свою очередь, не оказывает влияния на иммунный ответ и не является противопоказанием к применению каких-либо вакцин. Вирусы, содержащиеся в убитых или инактивированных вакцинах, в организме не размножаются и не подвергают особому риску кормящих грудью матерей или грудных детей. Живые вакцинные вирусы размножаются в материнском организме, однако их подавляющее большинство с молоком матери не выделяется. Несмотря на то что вирус краснухи может передаваться с грудным молоком, он, как правило, не вызывает заражения ребенка, а если это происходит, болезнь протекает легко. Необходимость вакцинации от краснухи во время грудного вскармливания может быть обусловлена случаем заболевания у старших детей. Тогда прививку используют как меру экстренной профилактики. Также не существует противопоказаний к вакцинации женщин, кормящих грудью, против желтой лихорадки.
Как известно, во многих развитых странах признано, что затраты на вакцинацию в сотни раз ниже, чем затраты на лечение. И если в рамках государства эти потери измеряют только как материальные и трудовые, то каждый человек знает, что болезнь приносит ущерб не только его кошельку, но также его настроению и настроению его близких. Поэтому, представив масштаб возможных потерь, проведите вакцинацию заранее. И если вы не успели сделать это перед данной беременностью, то постарайтесь не упустить такую возможность перед следующей.
Уважаемые пациенты!
Приглашаем вас бесплатно пройти вакцинацию.
Порядок проведения профилактических прививок
Наименование прививок согласно Национальному календарю профилактических прививок
- Против дифтерии и столбняка
- Против вирусного гепатита В
- Иммунизация против краснухи
- Иммунизация против кори
- Вакцинация против гриппа (в предэпидемический сезон, до подъёма сезонной заболеваемости – ежегодно)
Наименование прививок согласно календарю профилактических прививок по эпидемическим показаниям(прививки проводятся категориям граждан, подлежащим профилактическим прививкам по эпидемическим показаниям)
- Против вирусного клещевого энцефалита
- Против вирусного гепатита А
- Против дизентерии Зонне
- Против менингококковой инфекции
Наименование прививок согласно Региональному календарю профилактических прививок
- Против пневмококковой инфекции (взрослые из групп риска; лица, подлежащие призыву на военную службу)
- Против ветряной оспы (иммунизация лиц, подлежащих призыву на военную службу)
Человек может приобрести иммунитет двумя путями: первый путь – переболеть, второй – пройти вакцинацию. Зачастую перенесенные заболевания опасны различными осложнениями на органы и системы организма, поэтому целесообразно заранее позаботиться о своём здоровье и сделать профилактическую прививку.
Вакцинация необходима всем людям, независимо от возраста. Защита после вакцинации начинает действовать в течение 14 дней и действует месяцы (прививка против гриппа) и даже годы. При этом многие прививки, сделанные в детстве, необходимо повторять в течение всей жизни.
Вакцинация — это наиболее эффективный и экономически доступный способ защиты от болезней, перспективная инвестиция в свое здоровье.
Вакцинация проводится ежедневно в часы работы поликлиники. За более подробной информацией просим обращаться на медицинский пост каждого их филиалов.
Вакцинопрофилактика
Инфекционные болезни преследовали человека на протяжении всей его истории. Наш организм может приобрести устойчивость к инфекционным заболеваниям (иммунитет) двумя путями. Первый — заболеть и выздороветь. Второй путь — вакцинация. В этом случае в организм вводятся ослабленные микроорганизмы или их отдельные компоненты, которые стимулируют иммунный защитный ответ.
Иммунопрофилактика инфекционных болезней – система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок.
Проведение профилактических прививок (вакцинация) направлено на борьбу с инфекционными заболеваниями и основано на применении вакцин и анатоксинов для защиты восприимчивого к инфекциям населения.
Часто родители стоят перед выбором, делать своему чаду прививки или нет.
Увидев однажды ребёнка больного коклюшем, или дифтерией, вопрос о необходимости прививки у родителей даже бы не возник, т. к. эти заболевания считаются очень тяжелыми, а клиническая картина ужасает страданиями. Многие заболевания, особенно это касается дифтерии, имеют очень высокую смертность. Следует совершенно чётко понимать, что та группа заболеваний, против которых проводится вакцинация, является опасными, ведь существует реальный риск заражения.
Обязанность каждого медицинского работника предупредить о неоправданном риске.
В итоге, вакцинация – это продуманный шаг, отказ от вакцинации – неоправданный риск.
Вы не можете оградить себя и своих близких от всех опасностей, но вы можете избежать грозных инфекционных заболеваний.
Вакцинация необходима всем независимо от возраста. Большинство людей сейчас не знают о том, что многие прививки, сделанные однажды в детстве, необходимо повторять в течение всей жизни.
В Москве прививки проводятся в условиях поликлиник, в медицинских кабинетах детских дошкольных учреждений, школ, колледжей. Прививочные кабинеты имеются во всех детских и взрослых поликлиниках. Вы можете сделать бесплатно прививки себе и своим детям в государственной поликлинике по месту прикрепления.
Для этого необходимо записаться на прием к врачу, что не составит особого труда.
Записаться на прием можно следующими способами.

Иммунизация – это простой, безопасный и эффективный способ защиты от некоторых инфекционных заболеваний. Сто лет тому назад инфекционные заболевания были основной причиной смертности в мире. Эпидемии опустошали маленькие и большие города и уносили жизни миллионов людей. Иммунизация использует естественный механизм защиты организма – иммунную реакцию – для повышения сопротивляемости определенным заболеваниям. Как правило, для наступления нормальной иммунной реакции необходимо около двух недель.Многие виды иммунизации дают долгосрочную защиту только после нескольких повторных прививок.
Безопасность и эффективность медицинских иммунобиологических препаратов гарантируется государственным контролем качества. Все вакцины, используемые на территории РФ, подлежат обязательной сертификации. Обеспечение сохранения качества вакцин осуществляется в соответствии с требованиями санитарных правил. С этой целью создаются оптимальные условия для хранения вакцин, выделяются средства для приобретения необходимого холодильного оборудования, осуществляется контроль температурного режима на всех этапах доставки и хранения вакцин. Плановая иммунизация детей и взрослых предусматривает необходимый порядок введения вакцин в определенной последовательности, в установленные сроки по возрасту. Совокупность этих сведений составляет Национальный календарь профилактических прививок. Прививки от инфекций входящих в национальный календарь профилактических прививок проводятся населению бесплатно за счет средств федерального бюджета.
Вакцинация против вирусного гепатита В проводится в первый день жизни ребенка. Данная практика существует во многих странах мира, таких как Италия, Швейцария, Португалия, США. За последние годы про-исходит снижение заболеваемости острым вирусным гепатитом В, как следствие проведения профилактических прививок. Тем не менее высокая заболеваемость в про-шлом дает о себе знать, число впервые выявленных хронических гепатитов намного превышает кол-во острых. Опасность инфицирования сохраняется. Прививки против ВГВ проводятся также не привитым взрослым до 55 лет. Иммунизация зарекомендовала себя как надежный спо-соб предотвращения этого заболевания.
Заболеваемость дифтерией регистрируются на спорадическом уровни. Однако опыт вакцинопрофилактики 20 века свидетельствует, что при прекращении массовой иммунизации происходит активизация длительно не регистрируемых или регистрируемых на очень низком уровне инфекций. Ярким доказательством этому является эпидемия дифтерии в 90-х годах, когда только за 1994г. заболело около 40 тыс человек. Смертность среди не привитых составила 8-10%. Эта ситуация еще раз показала, что альтернативы для вакцинопрофилактики нет и что только путем всеобщей иммунизации можно добиться успеха в борьбе с этой тяжелой инфекцией.
Корь является третьей после оспы и полиомиелита инфекцией, к ликвидации которой приступило мировое сообщество. Корь опасна своими осложнениями, которые чаще развиваются у детей в виде коревого ложного крупа (осиплость голоса, затруднение дыхания, пневмония). К тяжелым осложнениям, наблюдающимся в любой возрастной группе, относятся поражения центральной нервной системы (менингоэнцефалиты, серозный менингит, полиневрит, панэнцефалит). Несмотря на комплекс проводимых мероприятий, с 2011 г. отмечается рост количества заболевших корью, что остается возможным из-за большого количества восприимчивых лиц среди детей и молодых людей. Основной мерой защиты от заболеваемости корью является своевременная иммунизация.
Краснуха – ведущая причина энцефалита у детей и представляет большую опасность для беременных женщин. Синдром врожденной краснухи наиболее опасная ее форма, она возникает при заболевании в первом триместре беременности: в этом случае около 2/3 детей рождается с пороками сердца, катарактой, слепотой, глухотой, умственной отсталостью.
Гепатит A – острая вирусная инфекционная болезнь, проявляющаяся в типичных случаях общим недомоганием, повышенной утомляемостью, тошнотой, рвотой, иногда желтухой (темная моча, обесцвеченный стул, пожелтение склер и кожных покровов) Заболеваемость гепатитом А растет в Москве. Регистрируются вспышки среди детских коллективов, а так же среди взрослых. С профилактической целью прививки проводятся людям подверженным профес-сиональному риску заражения – врачам, персоналу по уходу за больными, работникам занятым на предприятиях пищевой промышленности, воспитателям, персоналу детских дошкольных учреждений, школ, летнеоздоровительных учреждений.

Дизентерия – это острое инфекционное заболевание человека, вызываемое бактериями рода шигелла. Дизентерия занимает ведущее место в группе кишечных инфекций, удельный вес дизентерии в структуре острых кишечных инфекций составляет от 54 до 75%. По числу госпитализированных в стационар дизентерия занимает второе место после вирусных гепатитов. С профилактической целью против дизентерии прививают лиц, занятых в сфере общественного питания и коммунального благоустройства. Работников пищеблоков, коммунального хозяйства, выезжающие на работу в оздоровительные лагеря.

Клещевой энцефалит – природноочаговая трансмиссивная острая вирусная инфекция с преимущественным поражением центральной нервной системы; она отличается множественностью клинических проявлений и тяжестью течения (от легких стертых форм до крайне тяжелых). Прививки против клещевого энцефалита проводятся лицам , посещающие энзоо-тические по клещевому энцефалиту территории с целью отдыха, туризма, работы на дачных и садовых участках.
Основной причиной бронхолегочных заболеваний у взрослых до 76% случаев и до 94% случаев у детей является пневмококковая инфекция. Большую часть этих заболеваний (до 50%) можно было бы предупредить за счет вакцинации. С профилактической целью прививки против пневмококковой инфекции проводятся взрослым из групп риска: часто болеющим и страдающим хроническими заболеваниями бронхолегочной системы, больным диабетом и т.д.
Защити себя и своих близких – сделай профилактическую прививку!
КЛЕЩЕВОЙ ЭНЦЕФАЛИТ и меры его профилактики.

Клещевой энцефалит – острое инфекционное вирусное заболевание, с преимущественным поражением центральной нервной системы.
Последствия заболевания: от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Как можно заразиться?
Возбудитель болезни передается человеку в первые минуты присасывания зараженного вирусом клеща вместе с обезболивающей порцией слюны:
- посещение неблагополучных по клещевому энцефалиту территорий в лесах, лесопарках, на индивидуальных садово-огородных участках,
- заражение людей, не посещающих лес, может произойти при заносе клещей животными или людьми на одежде, с цветами, ветками и т.д.,
- заражение возможно через молочные продукты, не прошедшие термической обработки (молоко коз, коров, зараженных вирусом клещевого энцефалита и продуктов на их основе),
- также возможно заражение через кожу при раздавливании и растирании клеща, или расчесывании места укуса.
Если произошло присасывании клеща?
В том случае, если у Вас нет прививки и Вы находились на неблагополучной в отношении клещевого энцефалита территории, необходимо в течение 96 часов после присасывания клеща ввести специфический человеческий иммуноглобулин.
Детям в Детской городской клинической больнице №13 им. Н.Ф.Филатова, по адресу: Садовая-Кудринская, д.15.
Информацию о возможном риске заражения на интересующей территории можно получить в поликлинике.
Человеческий иммуноглобулин против клещевого энцефалита возможно применять перед вероятным контактом с вирусом клещевого энцефалита – укусом клеща в эндемичном районе (доэкспозиционная профилактика – в случае, если пройти курс вакцинации вы не успеваете и отложить поездку в неблагополучную территорию не представляется возможным). Защитное действие препарата начинается через 24-48 часов и продолжается около 4-х недель.
Как можно защититься от клещевого энцефалита?

Специфическая профилактика.
- Предупредить заболевание клещевым энцефалитом можно при помощи профилактических прививок, которые в обязательном порядке проводятся лицам, выезжающим на работу или отдых в неблагополучные территории.
- Предупредить заболевание клещевым энцефалитом можно при помощи профилактических прививок, которые в обязательном порядке проводятся лицам, выезжающим на работу или отдых в неблагополучные территории.
- Прививаться отечественной вакциной следует не позднее, чем за 1,5 месяца до выезда в неблагополучную территорию.
- Прививка отечественной вакциной состоит из 2-х инъекций, минимальный интервал между ними – 1 месяц.
- После последней инъекции должно пройти не менее 14 дней до выезда в очаг, за это время вырабатывается иммунитет.
Неспецифические профилактики включают в себя:
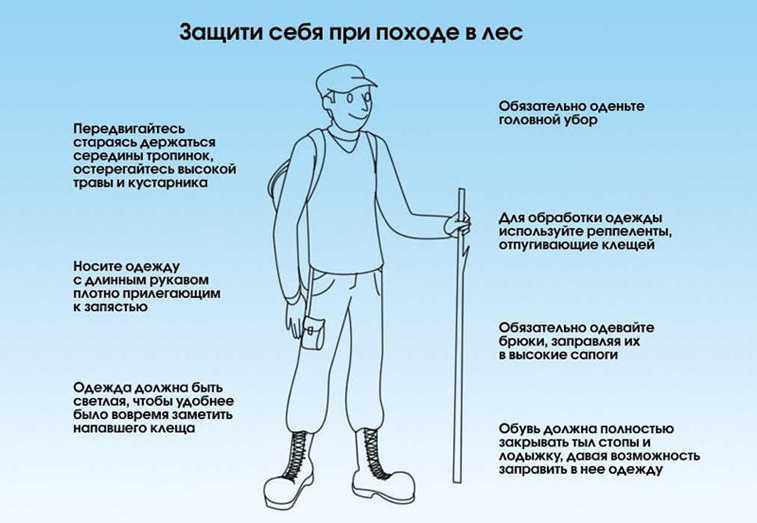
- ношение специальных защитных костюмов или использование приспособленной одежды максимально закрывающей кожные покровы преимущественно светлого оттенка (для более быстрого обнаружения ползающих клещей),
- применение репеллентов с целью индивидуальной защиты от нападения клещей (нанесение на кожу и одежду),
- регулярные само- и взаимоосмотры,
- осмотры домашних животных.
Как снять клеща?
Снимать клеща следует очень осторожно, чтобы не оборвать хоботок, который глубоко и сильно укрепляется на весь период присасывания.
При удалении клеща необходимо соблюдать следующие рекомендации:
- Захватить клеща пинцетом или обернутыми чистой марлей пальцами, как можно ближе к ротовому аппарату и держа строго перпендикулярно поверхности укуса повернуть тело клеща вокруг оси и извлечь его из кожных покровов,
- Место укуса продезинфицировать любым пригодным для этих целей средством (70% спирт, 5 % йод, одеколон и т.д.),
- после извлечения клеща необходимо тщательно вымыть руки с мылом,
- снятого клеща следует сжечь или залить кипятком,
- если произошел отрыв головки клеща или хоботка, место отрыва следует обработать 5% йодом и оставить до естественного отторжения.
Клещевой боррелиоз

Клещевой боррелиоз – острая бактериальная инфекция с широким спектром разнообразных симптомов.
Переносчиками также являются иксодовые клещи. Заражение людей происходит при присасывании инфицированного клеща.
Места заражения аналогичны таковым при клещевом энцефалите (см.выше).
Введение антибиотиков всем пострадавшим от нападения переносчиков без предварительного исследования присосавшегося клеща нецелесообразно, поскольку неоправданное употребление антибиотиков может оказаться в дальнейшем небезвредным для здоровья!
Специфическая профилактика клещевых боррелиозов в настоящее время не разработана!
Неспецифическая профилактика аналогична профилактике клещевого энцефалита (см.выше).
Клещей, извлеченных из кожи, возможно доставлять в лаборатории, где проводят исследования их на зараженность боррелиями и вирусом клещевого энцефалита (на платной основе).
На исследование снятых клещей можно направлять в:
Будьте здоровы!
В 2018 г. из 53 административных территорий Московской области 2 являются эндемичными по клещевому вирусному энцефалиту: Дмитровский и Талдомский районы.
Читайте также:


