Ротавирус можно ли заниматься спортом

Наш эксперт — врач-педиатр высшей категории, кандидат медицинских наук Марина Галицкая.
В 60–75% случаев причина кишечных расстройств — ротавирусная инфекция, от которой ежегодно умирают около 400 взрослых и 4000 детей. Ещё 40 лет назад о ней не знали даже врачи — вирус был открыт сравнительно недавно, в 1973 году. До этого любое расстройство желудка, которое протекало с высокой температурой, рвотой и насморком, называли кишечным гриппом. Не секрет, что бабушки и педиатры старой закалки ротавирусную инфекцию так называют до сих пор.
Коварный и вездесущий
Ротавирус распространён повсеместно. Вспышки болезни встречаются и в развитых странах. А на Чёрном континенте, где уровень развития медицины и гигиены оставляет желать лучшего, ротавирусная инфекция — одна из главных причин детской смертности.
Для руководства организованных детских коллективов (школ, детских садов, оздоровительных лагерей) ротавирус — страшилка № 1. Ведь эта инфекция очень заразна, и даже такие меры, как мытьё рук после контакта с больным и дезинфекция помещений, при ротавирусе бессильны. Возбудитель устойчив практически ко всем известным дезинфицирующим средствам (мылу, хлору, спирту, йоду).
Как пожар в степи
Врачи говорят, что один инфицированный человек может заразить весь мир, ведь ротавирус передаётся всеми возможными путями — воздушно-капельным и контактно — бытовым (через грязные руки и заражённые предметы). Неудивительно, что в детских коллективах ротавирусная инфекция распространяется подобно пожару в степи. Стоит заболеть одному ребёнку, в опасности оказывается весь лагерь (школа, детский сад).
Летом дети чаще всего заражаются во время купания (в бассейнах и водоёмах), при употреблении недоброкачественной воды или через заражённую посуду.

Лекарства нет
Болезнь, особенно у детей, протекает тяжело. Высокая температура сохраняется до 4 дней, появляются признаки сильнейшей интоксикации (слабость, вялость, головные боли), заложенность носа, покраснение горла, кашель.
Однако первый и главный признак ротавируса — многократная рвота, обычно в дуэте с таким же частым поносом (от 3 до 30 раз в сутки). За время болезни дети нередко теряют в весе (за пару дней — до 2–3 кг).
Лекарств от ротавируса не существует. Единственное, что можно и нужно делать при этой инфекции, — не допустить обезвоживания, снизить интоксикацию и нормализовать пищеварение.
Для этого больному требуется:
- Много пить. Врачи говорят: сколько жидкости потеряно — столько же должно быть выпито, в тяжёлых случаях для возмещения жидкости врачи назначают капельницы.
- Применять препараты, позволяющие восполнить потерю необходимых для организма веществ (глюкозо-солевые растворы, в которых содержатся многие микроэлементы и сахар).
- Употреблять энтеросорбенты — препараты, которые удаляют из организма возбудителей инфекции и продукты их жизнедеятельности.
- Принимать пробиотики — они не только обладают противомикробным и противовоспалительным действием, но и способны в короткое время восстановить микрофлору в кишечнике.
Выздоровление обычно наступает через 5–12 дней. Однако пациент продолжает выделять вирусы в течение 8–10 дней, и всё это время он представляет опасность для окружающих. Иммунитет после болезни вырабатывается, но непродолжительный, поэтому от повторного заражения никто не застрахован. Единственный бонус — следующее заболевание обычно переносится легче.

Выход — прививка
Защититься от ротавируса, если в семье есть больной, трудно, но возможно. Главное — строго следовать правилам личной гигиены.
Тщательно мыть руки после каждого контакта.
Выделить больному отдельные вещи: посуду, бельё, полотенца, игрушки.
Проводить ежедневную уборку. Особое внимание уделять местам общего пользования. Малышам нужно предоставить отдельный горшок, если речь идёт о взрослом — убирать туалет нужно после каждого его посещения, не жалея моющих средств.
Стирать бельё больного при температуре 60 градусов и гладить с обеих сторон.
Единственный надёжный способ защиты от ротавируса — вакцинация. Вакцины от ротовируса введены в Национальный календарь прививок в 50 странах мира (например, в США, Австралии, Австрии, Бельгии, Финляндии). Вакцинацию начинают с 6 недель жизни ребёнка. Результаты впечатляют: прививка предупреждает 74% ротавирусных гастроэнтеритов средней тяжести и 98% форм тяжёлого заболевания. Помимо этого она защищает от ротавируса всю семью, так как источником инфекции обычно служат маленькие дети.
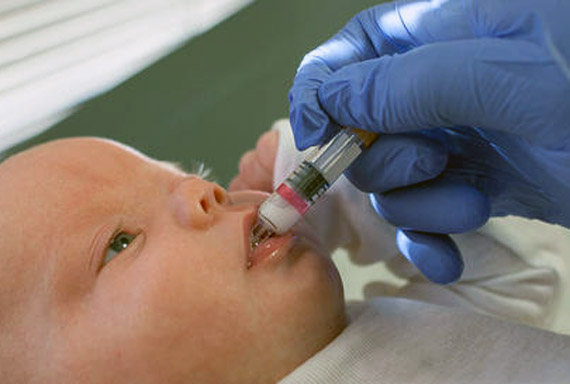
Разумеется, медицинские чиновники должны проинформировать жителей города о том, что у них появилась возможность привить маленьких детей от очередной инфекции. Как всегда, однако, если дело касается вакцинации, информация, которую дают родителям, страдает неточностями.
Представители официальной медицины удивляются антивакцинными настроениями ряда граждан, но чему удивляться, если их аргументы порождают недоверие, которое, в свою очередь, вызвано рядом то ли случайных, то ли намеренных ошибок в цифрах и фактах. Разберемся с ними пошагово, по мере изучения темы.
Что такое ротавирус?

Для ротавирусной инфекции характерны рвота, резкое повышение температуры, диарея. На второй – третий день заболевания может появиться характерный стул: серо-желтый и глинообразный. В острый период отсутствует аппетит, наблюдается упадок сил.
Заболевание считается детским, взрослые болеют им гораздо реже, хотя и с ними такое случается. Передается заболевание в основном через грязные руки.
Для лечения ротавирусной инфекции антибиотики бесполезны. Важнейшей задачей является восстановление баланса жидкости и электролитов в организме больного.
Врачи, как правило, назначают прием сорбентов (активированный уголь, смекту, аттапулгит) для борьбы с последствиями интоксикации. В процессе лечения необходимо соблюдать строгую диету: при ротавирусе нередко развивается лактазная недостаточность, поэтому необходимо исключить молочные продукты до полного выздоровления.
В бедных странах Азии и Африки обезвоживание может представлять серьезную проблему и в отсутствии чистой питьевой воды и своевременной медицинской помощи привести к смерти пациента.
И все-таки утверждение о том, что ротавирус — причина почти трети детских смертей в мире, вызывает серьезные сомнения.
Авторы ссылаются на статистику Всемирной организации здравоохранения, а ее очень легко проверить, потому что документы ВОЗ находятся в открытом доступе. Вот в этом документе говорится о том, что по данным на 2013 год, примерно 3,4% детских смертей имеют своей причиной ротавирус. При этом в абсолютном выражении количество умерших от этой инфекции составило в 2016 году 215 000, а не 500 000.
Как видим, ответственные за информирование чиновники сильно преувеличили реальный масштаб опасности.
Важна и география смертности от заболевания. Почти половина всех смертей от этой инфекции среди детей до 5 лет приходится на четыре страны: Индию, Пакистан, Нигерию и Демократическую республику Конго.
По количеству смертей от ротавируса (опять среди детей до 5 лет) на 100 000 населения лидирует Ангола с показателем 241, а в 70 странах мира от этой инфекции в 2013 году не умер ни один ребенок.
Несовпадение реальной статистики ВОЗ с теми данными, которые объявлены статистикой ВОЗ нашими чиновниками, вызывает недоумение.
Гораздо меньшие масштабы проблемы, однако, не делают ротавирусную инфекцию приятным опытом для детей и родителей. Смерть от нее в нашей стране с преимущественно просвещенным населением, понимающим необходимость врачебной помощи маленькому ребенку с диареей, рвотой и высокой температурой, скорее, редкость, и, тем не менее, этого заболевания лучше постараться избежать.
Профилактика – дело важное. Но в связи с этим возникают два вопроса. Что входит в профилактику – только ли вакцинация? И второй вопрос: что необходимо учесть, принимая решение об иммунизации ребенка от ротавируса?
Начнем со второго.
Вакцина
ВОЗ рекомендует вакцинацию от ротавирусной инфекции во всем мире. При этом она настоятельно рекомендует ее для тех стран, где не менее 10% всех смертей детей до 5 лет приходится на диарею различного генеза.
В США и Японии иммунизация от ротавируса внесена в национальные календари прививок, в Европе – по-разному. Такие страны, как Великобритания, Германия, Австрия, Бельгия, Финляндия, некоторые страны Восточной Европы, ввели эту прививку в календарь, а вот во Франции, Дании, Нидерландах, Швеции, Испании и большей части стран Восточной Европы она в календаре отсутствует.
Запатентованы две вакцины от ротавируса: Ротарикс (GSK) и РотаТек (Merck).
В России используется вакцина РотаТек, поэтому именно о ней мы расскажем подробно.
Вакцина содержит пять рекомбинантных вирусов, полученных на основе человеческого и бычьего штаммов ротавируса. Она оральная, то есть вводится через рот в виде капель.
Первая доза вакцины вводится в срок от 6 до 12 недель жизни, а последняя, третья – не позже 32 недель, потому что с этого возраста повышается риск инвагинации у детей (о том, что это такое, мы расскажем чуть позже). Минимальный интервал между дозами – 4 недели.
Эффективность вакцины в предотвращении ротавирусного гастроэнтерита любой тяжести оценивается в 71,3–74,0%, в предотвращении тяжелого заболевания – 98,0–100%.
Клинические испытания вакцины проводились производителем 2 сезона, в течение которых иммунитет сохранялся. Насколько долго он длится за пределами этого срока, неизвестно.
Каков же профиль безопасности прививки от ротавируса?

О возможных негативных побочных эффектах вакцины сообщает как производитель, так и Всемирная организация здравоохранения. Среди них такие, как диарея, рвота, раздражительность, отит, назофарингит и бронхоспазм. Они встречаются нечасто, однако их нужно иметь в виду и наблюдать за ребенком после вакцинации.
Самым опасным, хотя и очень редким (примерно 1:100 000), осложнением вакцины РотаТек является инвагинация кишечника.
Это вид непроходимости, причиной которого является внедрение одной части кишечника в просвет другой, иными словами, кишечник складывается, как телескоп. Такое состояние требует немедленного медицинского вмешательства, в основном консервативного, но в некоторых случаях и хирургического.
В заявлении ВОЗ о пользе и рисках вакцинации от ротавируса говорится о повышении риска инвагинации (которая случается у детей до года и по другим причинам), в основном, в первые 7 дней после прививки. В пример приводится опыт Франции: там риск этого осложнения оставался в тех же рамках, что и в остальном мире, однако две младенческие смерти от инвагинации органы здравоохранения этой страны связывают с вакцинацией.
Эксперты ВОЗ отмечают, однако, что польза от иммунизации против ротавирусной инфекции значительно превышает риски.
Что еще нужно знать, если вы приняли решение привить ребенка от ротавируса
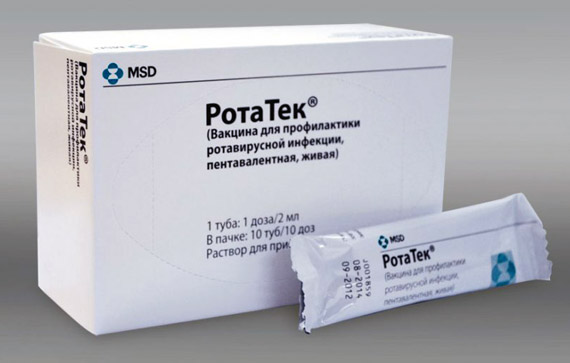
Вакцина РотаТек противопоказана в том случае, если ребенок продемонстрировал гиперчувствительность к ней при введении предыдущей дозы. Нельзя прививать тех детей, у которых в анамнезе имеются случаи инвагинации.
Строгим противопоказанием является также диагностированный у ребенка тяжелый комбинированный иммунодефицит (SCID).
Не имеется достаточных данных о безопасности вакцины при других заболеваниях, связанных с нарушениями иммунной системы или при иммуно-супрессивной терапии, а также для детей с историей гастроэнтерологических заболеваний, хирургического вмешательства в абдоминальную область, при острых состояниях (диарея, рвота, повышенная температура).
Кроме того, следует учитывать, что привитой ребенок является вирусоносителем и в период до 15 дней после вакцинации выделяет ротавирус, поэтому если он находится в тесном контакте с человеком, страдающим иммунодефицитом, необходимо тщательно взвесить общесемейный баланс пользы и возможного вреда от прививки.

Вот на эту тему наши медицинские чиновники почему-то не проводят конференций и не пишут статей.
Между тем, существует медицинская литература о важной роли витамина D в повышении сопротивляемости организма ротавирусу. Это понятно: как и грипп, ротавирус – заболевание холодного времени года, а значит, в его эпидемиологии также имеется сезонный фактор. Как предполагают ученые, таким фактором для гриппа может быть витамин D, уровни которого снижаются осенью и зимой, когда организм человека получает меньше солнца (подробно об этом читайте здесь). Логично предположить то же самое и для ротавируса.
Это подтверждается рядом медицинских исследований.
Вот в этой работе турецкие ученые сравнили уровни витамина D в крови 67 здоровых детей и 70, страдающих ротавирусной диареей, и обнаружили существенную разницу: у больных малышей он составил в среднем 14,6, у здоровых – 29,06 нг/мл.
А вот в этом китайском исследовании прием витамина D3 остановил репликацию ротавируса у свиней.
Большое внимание ротавирусной инфекции уделяется в Индии, где она остается очень серьезной проблемой. Ряд исследований, проведенных там, также указывают на связь заболевания с дефицитом витамина D.
Имейте в виду, что использовать в качестве пищевой добавки следует витамин D3 (D2 неэффективен), и это будет для малыша также профилактикой рахита и гриппа. Единственное противопоказание приему витамина D – гиперкальциемия, но в любом случае следует предварительно посоветоваться с педиатром.

Ротавирусная инфекция - это инфекционное заболевание, вызываемое ротавирусами. Эпидемии наблюдаются в зимне - весенний период. Болезнь поражает преимущественно детей, так как организм взрослых более адаптирован к инфекции. Ротавирусы опасны тем, что длительно сохраняются в земле и на окружающих ребенка предметах. Поэтому лечение ротавирусной инфекции у детей должно проводиться с обязательной изоляцией больного ребенка из детского коллектива, даже если он хорошо себя чувствует! Как происходит заражение? Заразиться можно через игрушки, с которыми играл больной ребенок (или носитель вируса), если ходил с ним за руку, пил из одной чашки. При употреблении продуктов, зараженных вирусом. Ротавирусы надолго сохраняются и размножаются в молочных продуктах, даже если они стоят в холодильнике. Источником заражения могут стать члены семьи (носительство). У взрослых и старших детей ротавирусная инфекция часто протекает в стертой или скрытой форме, так как в их организме уже имеются антитела к вирусу. Симптомы ротавирусной инфекции. Заболевание у детей начинается остро. Признаки заболевания в большинстве случаев проявляются через 1 – 2 дня после заражения. Ребенок становится вялым, раздражительным, ему хочется прилечь, подремать. Практически сразу поднимается температура от 37°С и выше, в зависимости от тяжести заболевания. Возникают диарея, боль в животе, рвота. Рвота может быть многократной от 2 до 12 раз в сутки с продолжительностью в 1-3 дня, появляется чуть раньше или одновременно с диареей. Главным признаком является диарея. Стул у ребенка водянистый или совсем жидкий, с резким запахом, обильный, часто - с примесью слизи. Частота стула при тяжелых формах заболевания может доходить до 20 раз в сутки. Длительность диареи обычно составляет 3-6 дней. С самого начала заболевания ребенок будет жаловаться на боли и урчание в животе. Кроме того, у большинства заболевших появляются насморк, покраснения в горле, они испытывают боли при глотании. Взрослые также болеют этой инфекцией, но некоторые могут принять ее симптомы за обычное временное расстройство пищеварения (говорят: "Что-то не то съел"). Ротавирусная инфекция у взрослых часто протекает бессимптомно. Могут быть слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Несмотря на стертость симптомов, больной остается заразным все это время. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы. Заниматься самолечением не следует. Обязательно необходимо обратиться к врачу! В питании должны быть ограничены овощи, фрукты, бобовые и молочные продукты. Но если ребенок находится на грудном вскармливании, прикладывать к груди его следует как можно чаще – это поможет восполнить потерю жидкости. Профилактика ротавирусной инфекции. Любую болезнь, в том числе и ротавирусную инфекцию, всегда легче предупредить, чем лечить. В Российской Федерации зарегистрирована вакцина от ротавируса (Rotarix), которая выпускается в виде капель. Вакцинация осуществляется перорально, то есть капли закапываются ребенку в рот по типу полиомиелитной вакцины. Неспецифическая профилактика заключается в соблюдении санитарно -гигиенических норм (мытьё рук, овощей, фруктов, использование для питья только кипячёной воды), очистка и хлорирование водопроводной воды. Несложные правила личной гигиены помогут избежать встречи с кишечными вирусами. Не болейте!
Врач-методист республиканского центра медицинской профилактики Алла Валерьевна Доманова
ГКУЗ Республики Хакасия "Республиканский Центр Медицинской Профилактики"
655017, Республика Хакасия, г. Абакан, ул. Чертыгашева, д.40, 1 этаж
8(3902)34-33-07 – И.о. главного врача, приемная;
8(3902)34-33-02 - специалисты.

Можно ли уберечься от ротавирусной инфекции? Этот вопрос интересует многих: слишком неприятно это заболевание. Температура, рвота, понос, состояние, когда сам себе не рад, и ничего из содержимого аптечки не помогает. А потом еще рядом укладываются один за другим остальные члены семьи, и вот, та хрестоматийная ситуация, когда стакан воды поднести некому. Все болеют.
О том, как избежать заражения и обезопасить своих близких рассказывает заведующая инфекционным отделением Выксунской ЦРБ Марина Шумилкина.
— Ротавирусная инфекция — это антропонозное (характерное только для человека), высококонтагиозное (обладающее свойством передаваться от больных людей здоровым), острое, инфекционное заболевание, характеризующееся преимущественным поражением желудочно-кишечного тракта, общей интоксикацией, обезвоживанием, нередко наличием респираторного (катарального) синдрома в начальном периоде болезни.
Максимально себя заболевание проявляет на 3–5 день.
К основным клинико-диагностическим признакам ротавирусной инфекции относят острое начало заболевания, нередко имеющее внезапное и бурное течение. Более чем у половины заболевших оно начинается рвотой, которая бывает однократной, реже повторной, но в большинстве случаев прекращается уже в первые сутки болезни. У части заболевших рвота возникает одновременно с диареей. Позывы к дефекации внезапны, часты, императивны, испражнения носят выраженный энтеритный характер (жидкие, водянистые, зловонные, пенистые).
В легких случаях стул кашицеобразный, 1–2 раза в сутки, в тяжелых случаях — холероподобный. У большинства заболевших имеют место несильные ноющие или схваткообразные боли с локализацией в эпи- и мезогастрии. Как и при других энтеритах, больного беспокоит урчание в животе. К синдрому гастроэнтерита присоединяются симптомы интоксикации, среди которых доминирует слабость, возможны головокружение и озноб. Лихорадка (субфебрильная и фебрильная) наблюдается у 85 — 95% заболевших РВИ. Наличие лихорадки является более характерным признаком РВИ.
Прогноз заболевания, как правило, благоприятный, длительность болезни редко превышает 5 — 7 дней. А вот длительность выделения РВ после исчезновения клинических признаков заболевания может продолжаться до 30–40 дней.
Инкубационный период длится от 10 часов до 7 дней, чаще — 1–3 дня.
При сезонной заболеваемости среди неорганизованных детей раннего возраста роль источника чаще выполняют взрослые или дети старшего возраста, переносящие инфекцию в субманифестной (без проявлений) форме. В организованных детских коллективах возникновение групповых очагов нередко связано с наличием в них детей — вирусовыделителей после перенесенных манифестных форм заболевания.
Болеют РВИ преимущественно дети в возрасте до 3 лет и пожилые люди старше 60 лет. Наиболее тяжело протекает у детей первичное инфицирование. Повторные заболевания РВИ сопровождаются менее выраженными клиническими проявлениями или переносятся бессимптомно.
В семейных очагах дети младшего возраста, как правило, заболевают РВИ с клинически выраженными проявлениями. Вовлеченные в очаг дети старшего возраста и взрослые могут переносить заболевание в бессимптомной форме. Это значит, что старшие дети либо взрослые в семье могут являться носителями РВИ, а вся тяжесть заболевания скажется на малышах.
В каких случаях необходимо обследоваться на ротавирусную инфекцию?
Клиническими показаниями к обследованию на РВ являются:
— для детей в возрасте до 5 лет — любой случай острой кишечной инфекции, протекающий с диарейным синдромом;
— для пациентов старшего возраста — случай ОКИ, протекающий с выраженными симптомами острого гастроэнтероколита и и острого энтерита.
Очень тяжело на обезвоживание и интоксикацию реагируют почки, они просто прекращают свою работу и токсические вещества не выводятся из организма. Такое состояние называется острой почечной недостаточностью, лечить которую очень сложно даже в условиях реанимации.
Родителям не следует отказываться от направления в больницу, если на фоне рвоты и поноса у ребенка появляется выраженная сухость кожи и слизистых оболочек (особенно это видно по потрескавшимся губам) и уже несколько часов не было мочеиспускания. Помочь такому ребенку восстановить водно-солевой обмен может только внутривенное капельное введение специальных растворов. В противном случае состояние может очень быстро ухудшиться и ребенка можно потерять. В то же время своевременно поступление ребенка в стационар является гарантией его выздоровления.
Ввиду того, что заболевание является заразным, на время лечения больного необходимо изолировать, ограничивая, тем самым, распространение ротавирусной инфекции. Госпитализация возможна на основании эпидемиологических и клинических показаний.
При этом правильное лечение ротавирусной инфекции осложнений не вызывает. Что касается повторной заболеваемости, то в отношении ротавирусной инфекции иммунитет не вырабатывается должным образом, а потому ее симптомы могут повториться снова.
Исмаил Османов - о режиме дня и разумной диете
19.12.2019 в 19:49, просмотров: 17020

Я уколов не боюсь!
Вакцинация стала одним из прорывов медицины, которая позволила существенно сократить количество опасных инфекций в мире и смертельных исходов от них. Однако, увы, сегодня некоторые мамы отказываются от проведения своим детям профилактических прививок, потому что начитались страшилок в Интернете. Из-за этого в последние годы стали опять все чаще встречаться корь и коклюш, которые еще несколько лет назад были редкостью. Эти инфекции чреваты очень серьезными осложнениями и летальными исходами. Поэтому если вы хотите вырастить ребенка здоровым, соблюдайте календарь прививок. Только вакцинация может надежно защитить малыша от таких опасных инфекций, как туберкулез, гепатит В, пневмококковая инфекция, ротавирусная инфекция, коклюш, столбняк, полиомиелит, гемофильная инфекция, корь, краснуха, менингококковая инфекция и др. Столичный календарь прививок постоянно расширяется; сегодня в нем есть вакцины от 17 инфекций. Все вакцины эффективны и безопасны, а риск осложнений от них значительно ниже угрозы самого заболевания.
Едим правильно
От того, насколько правильно питается ребенок с рождения, зависит его здоровье в будущем. Идеально кормить ребенка грудью до двух лет. Не забывайте: ребенок копирует привычки родителей, в том числе пищевые. Поэтому на вашем столе должно быть как можно меньше продуктов с консервантами, красителями, рафинированной пищи, сладостей. Рацион ребенка должен включать сложные углеводы, богатые клетчаткой овощи и фрукты, молочные и мясные продукты, яйца, рыбу.
Погода в доме
Режим дня
Режим дня очень важен для здоровья. Вставать и ложиться, есть и гулять нужно в одно и то же время. Режим помогает выработать биоритмы, способность контролировать себя, внимательность, усидчивость. Дети, соблюдающие режим дня, более уравновешенны и работоспособны, они хорошо переключаются на различные виды деятельности. Те же, кто его не соблюдает, быстрее утомляются, страдают от бессонницы, чаще проявляют нервозность.
На зарядку становись
Приобщение к физической активности нужно закладывать с младых ногтей. Физические упражнения не только укрепляют мышцы и развивают гибкость, но и помогают поддерживать вес, укрепляют иммунитет и улучшают настроение. Зарядка по утрам даст ребенку заряд бодрости на весь день. Дети дошкольного и школьного возраста должны заниматься физкультурой два раза в неделю.
Сон — здоровье
Здоровый сон крайне важен для правильного развития ребенка. В первые месяцы жизни ребенок спит 14–18 часов, во втором полугодии — 12–15 часов, с года до трех — 11–14 часов, в дошкольном возрасте — 10–13 часов, в младшем школьном — 10–11, а в старшем — 9–10 часов. Важно ложиться в одно и то же время. Чтобы сон был здоровым, нужно укладывать ребенка спать в проветриваемой комнате, где поддерживается температура 18–20 градусов. Матрас должен быть жестким, а постельное белье — мягким, из натуральных тканей.
Не перегружайте ребенка!
Многие мамы пытаются записать ребенка во все возможные секции и кружки. И это неправильно. Развитие ребенка должно быть разносторонним, но неутомительным. Ребенок должен заниматься тем, что ему интересно, или тем, что может пригодиться в жизни. Не записывайте ребенка в секцию, не посоветовавшись, тем более против его воли. Желательно, чтобы секции и кружки были недалеко от дома: дорога утомляет. И оставляйте ребенку время для отдыха.
Гаджеты — прочь!
Понятно, что мы живем в век гаджетов, и расти без них дети уже не могут. Однако общение с ними нужно ограничивать. Увлечение компьютерными играми и соцсетями приводит к нервному истощению, ухудшению памяти, потере концентрации внимания, стрессу, нарушениям зрения и осанки. Ребенок, погруженный в виртуальный мир, гиподинамичен, плаксив, часто ленится. Дети лишаются важной части их развития — игры в коллективе, живого общения, крайне мало времени проводят на улице. Смартфоны и планшеты желательно не давать детям дошкольного возраста, а далее ограничивать их использование до часа в день.
Не занимайтесь самолечением
Не ставьте ребенку диагноз самостоятельно и не давайте лекарства без консультации и назначения врача. Вы можете только навредить! Не все народные средства эффективны и безопасны. Они могут ухудшить состояние ребенка, привести к развитию осложнений или хроническому течению болезни. Поэтому, если ребенок заболел, обратитесь к педиатру.
Посещайте врачей
Для наблюдения за физическим развитием, состоянием здоровья ребенка регулярно посещайте педиатра, невролога, окулиста, ортопеда, хирурга, стоматолога, ЛОР‑врача, психолога, гинеколога, уролога. Контроль веса и роста ребенка до года проводится ежемесячно. С года до трех — раз в три месяца. С 3 до 7 лет — каждые полгода. В школьном возрасте — ежегодно. Только так можно вовремя выявить заболевания и не допустить их хронического течения.
Сдавайте анализы
Надо, надо умываться
Важно научить ребенка умываться и чистить зубы дважды в день; мыться (с мылом — раз в 5–7 дней), мыть руки перед едой, после туалета, после посещения общественных мест и т.д. Пользоваться одноразовыми салфетками, а не многоразовыми носовыми платками. Соблюдение этих правил поможет избежать многих кишечных и респираторных инфекций и сохранить здоровье ребенка.
Микроклимат
Комфортный микроклимат важен и для дыхательной системы, и для кожи ребенка. Поддерживайте влажность воздуха на уровне 40–60%, а температуру не выше 20–22 градусов. При необходимости чаще проветривайте, увлажняйте воздух. Чаще допаивайте ребенка обычной водой. Сухость слизистых оболочек и кожи повышает риск развития инфекции. Практически все респираторные вирусы и бактерии легче развиваются в густой, вязкой слизи носоглотки.
Следите за здоровьем всей семьи
Если в семье кто-то заболел респираторной, кишечной инфекцией, паразитами, нужно ограничить с ним контакт ребенка, чаще проветривать помещение и делать влажную уборку. Домашние животные могут быть источником бешенства, лишая, глистов, фелиноза, токсоплазмоза, сальмонеллеза, орнитоза и др. Так что своевременные медосмотры должны проходить все члены семьи, включая братьев меньших.
Влажная уборка
Многие ею пренебрегают, а она очень важна. В доме должно быть как можно меньше ковров, мягких игрушек, подушек и одеял с натуральными наполнителями: они могут быть причиной аллергий. Пыль, грязь и плесень могут содержать не только аллергены, но и микроорганизмы. Влажную уборку в комнате с грудным ребенком лучше производить ежедневно. Ну хотя бы три раза в неделю. Если дома есть домашние животные, а ребенок активно ползает, мыть пол нужно каждый день. Ковры нужно чистить пылесосом с водяным фильтром. В комнате детей более старшего возраста, не страдающих аллергическими заболеваниями, достаточно убираться один-два раза в неделю.
ДЛЯ ШКОЛЬНИКОВ
1. Школьная форма, в которой ребенок проводит по нескольку часов в день, должна быть максимально комфортной, нетесной, нежаркой, из натуральных тканей. Лучше приобрести сразу несколько комплектов — причем вместе с ребенком, чтобы они ему нравились. Если ребенок ходит в школу и обратно самостоятельно, особенно в темное время, обязательно поместите на верхнюю одежду (оптимально на боковой поверхности плеча) светоотражающие наклейки или нашивки. Так вы сделаете ребенка заметным, а дорогу — более безопасной.
2. Сменная обувь должна быть легкой и удобной, из натуральных материалов, с супинатором. Тапочки, балетки, кеды не лучший вариант. Для занятий физкультурой оптимальный вариант — кроссовки. Убедитесь, что ребенок умеет правильно завязывать шнурки. В противном случае выберите обувь на липучках во избежание травм. Уличная обувь должна соответствовать сезону, хорошо чиститься, легко сниматься и надеваться.
3. Правильный портфель — залог здоровой спины. Отдавайте предпочтение ранцу с жесткой ортопедической спинкой, жесткими широкими лямками, жестким дном, несколькими отделениями для учебников, тетрадей, бутылки с водой. Рюкзак должен быть максимально легким, но вместительным. Выбирайте его вместе с ребенком, пусть он попробует открыть и закрыть все молнии и застежки. Обязательно наличие светоотражающих элементов.
4. Мебель школьника должна быть удобной, безопасной, многофункциональной, от нее зависит правильность осанки и состояние позвоночника. Стол и стул подбирают по росту ребенка. Руки должны свободно лежать на столешнице, ноги стоять на полу, между коленями и столешницей должно быть достаточно места. У сидящего ребенка не должно возникать напряжение в спине, руках, коленях. Передний край стула должен быть загнут, чтобы не нарушать кровообращение и не портить одежду. Между краем стула и подколенной ямкой должно быть пространство. Спинка стула должна поддерживать спину ребенка на уровне лопаток и поясницы. Локти должны находиться на уровне верхней части столешницы. Источников света должно быть минимум два: основное верхнее освещение и боковое. Для основного освещения нежелательно использовать люминесцентные лампы, обладающие стробоскопическим эффектом (мерцанием). Боковое освещение (настольная лампа) должно находиться строго слева для правшей и справа для левшей.
Гости смогут посетить лекции российских и зарубежных экспертов мирового уровня. Например, услышать мнение врачей об аллергии у детей можно 18 января с 8:00 до 9:30 и с 11:00 до 12:30 во время Med Talk.
Темы питания, воспитания и лечения осветят самые популярные специалисты российского рунета. Они пообщаются со слушателями и ответят на самые главные и острые вопросы родителей. Так, 19 января с 13:45 до 15:00 с гостями Ассамблеи встретится Лариса Суркова, психолог, кандидат психологических наук, коуч и блогер.
Узнать все о психологии подросткового возраста и разобраться в поведении детей можно на лекции педагога Димы Зицера 19 января, начало в 12:00.
Помимо этого, все желающие смогут посетить интерактивную выставку с последними медицинскими разработками, пройти скрининги на различные заболевания и получить бесплатные консультации московских врачей.
Заголовок в газете: Пятнадцать способов вырастить ребенка здоровым
Опубликован в газете "Московский комсомолец" №28156 от 20 декабря 2019 Тэги: Дети , Правильное питание, Школа, Лекарства, Медицина, Отдых, Наука, Анализы Места: Москва
Читайте также:


