Профилактика гепатита в отделениях гемодиализа
Е.П. СЕЛЬКОВА, главный эпидемиолог Комитета здравоохранения Москвы, РМАПО, кафедра инфекционных болезней.
В соавторстве с М.Л. ЗУБКИНЫМ, руков. центра "Клиническая нефрология" ГИУВ МО РФ. Гепатит В остается серьезной проблемой, особенно актуальной для пациентов в терминальной стадии хронической почечной недостаточности (тХПН), получающих заместительную терапию программным гемодиализом (ГД).
Универсальные меры профилактики в отделениях ГД:
- обязательная замена перчаток после манипуляции с больным;
- обработка аппаратов "искусственная почка" по инструкции фирмы-изготовителя;
- уборка диализных залов с применением дезинфицирующих растворов после каждого сеанса ГД;
- своевременное удаление из помещений и правильная утилизация использованного оборудования и инструментария;
- предоставление отдельных помещений для переодевания инфицированным и неинфицированным пациентам.
Высокая частота инфицирования HBV в отделениях ГД, а также свойственный ХПН иммунодефицит, способный не только менять течение и исход гепатита в условиях заместительной терапии, но и ухудшать результаты иммунизациии, требуют специальных подходов к вакцинопрофилактике гепатита В у этого контингента больных.
Во-первых, значительная распространенность HBV-инфекции у пациентов, получающих лечение ГД, определяет необходимость тщательного отбора лиц, нуждающихся в вакцинации. В связи с этим скрининг, предшествующий иммунизации, должен включать не только определение HBsAg (маркер текущей инфекции), что могло бы оказаться достаточным при вакцинации здоровых, но и исследование антител к HBsAg и НВсАд (маркеры перенесенной инфекции). Это дает возможность, с одной стороны, избежать излишней сенсибилизации пациентов, а с другой - имеет серьезные экономические преимущества, поскольку позволяет исключить неоправданное применение вакцины.
Во-вторых, вследствие иммунодефицита у больных с уремией стандартные схемы вакцинопрофилактики гепатита В (0-1-6 мес. или 0-1-2 месяца) с применением вакцины в обычной дозировке (20 мкг) оказались малоэффективными. Поэтому при тХПН рекомендуется применение двойных доз вакцины по измененной методике (0-1-2-6 месяцев), а при наличии показаний - бустерная иммунизация через 12 месяцев. Это позволило улучшить результаты вакцинации, однако число пациентов с протективным титром антител к HBsAg, по данным практически всех исследователей, все же уступает здоровой популяции, не превышая 74%. Таким образом, возникает необходимость поиска дополнительных методов повышения эффективности вакцинопрофилактики гепатита В у больных на ГД.
Ряд исследователей использовали внутри-кожное введение вакцины против гепатита В у пациентов, получавших лечение ГД. Вакцина назначалась по 5 мкг каждые 2 недели. Оказалось, что такой способ иммунизации не уступал стандартному как по величине титра антител к HBsAg, так и по числу больных с достаточным уровнем противовирусной защиты. Кроме того, нарастание титра анти-HBs при интрадермальном введении вакцины происходило существенно быстрее по сравнению с внутримышечным. Ускоренное развитие положительного ответа особенно актуально в условиях лечения ГД, поскольку при этом велика вероятность раннего инфицирования. Опасность заражения HBV до формирования достаточного уровня защитных антител является поводом для обсуждения возможности применения специфического гепатит В-иммуноглобулина в течение первых двух месяцев заместительной терапии ГД. Следует также отметить экономические преимущества внутрикожного способа вакцинации по сравнению со стандартным.
Другой путь оптимизации результатов вак-цинопрофилактики гепатита В у больных с ХПН предполагает максимально раннюю вакцинацию, поскольку депрессия гуморального иммунитета выявляется уже на начальной стадии ХПН. Наилучшего эффекта удается достичь при низком уровне азотемии, когда концентрация креатинина плазмы не превышает 2-3 мг%.
Еще одно направление в повышении эффективности вакцинации против гепатита В при тХПН предполагает использование препаратов, стимулирующих иммунный ответ. Имеются сообщения об успешном опыте применения левамизола, интерферона-альфа2а колониестимулирующего фактора гранулоцитов-макрофагов (GM-CSF); изучается эффективность малых доз интерлейкина-2. Весьма перспективной представляется вакцина третьего поколения, в состав которой включены pre-SI и рrе-S2 эпитопы внешней оболочки вируса.
Важной особенностью вакцинопрофилактики гепатита В в условиях лечения ГД является необходимость контроля титра антител к HBsAg после завершения вакцинации. В случае уменьшения титра антител ниже протективного уровня рекомендуется бустерная вакцинация.
Комплексный подход к профилактике гепатита В в центрах ГД позволит существенно уменьшить распространенность этой инфекции, а также повысить эффективность заместительной терапии тХПН.
Полный текст:
Актуальность. На сегодняшний день программный гемодиализ относится к разделу клинической медицины, где пациенты подвергаются постоянному риску заражения вирусными гепатитами. Это связано с оперативными вмешательствами на сосудах, достаточно частыми трансфузиями гемокомпонентов и регулярными процедурами гемодиализа. Но в последние годы значительно изменилось соотношение зарегистрированных случаев вирусных гепатитов В и С у пациентов, находящихся на программном гемодиализе. При резком увеличении заболеваемости вирусным гепатитом С отмечается снижение случаев регистрации вирусного гепатита В.
Цель исследования. Изучить клинико-эпидемиологические и патогенетические особенности вирусного гепатита С в отделениях гемодиализа.
Материал и методы. Проведено многоцентровое исследование пациентов отделений программного гемодиализа в Ташкенте и областных отделениях Республики Узбекистан. Обследованы 395 больных, находящихся на программном гемодиализе на протяжении 7,5±0,7 года. Возраст больных – 43,5±0,91 года. Диагноз хронического вирусного гепатита С установлен на основании анамнеза, клинико-лабораторных данных и выявления в крови anti-HCVIgG и РНК-HCV.
Результаты. При анализе клинико-лабораторного обследования 395 больных маркеры инфицирования парентеральными вирусными инфекциями были выявлены у 181 больного (45,8%). Анализ общей заболеваемости вирусными гепатитами показал, что с наибольшей частотой встречается хронический вирусный гепатит С, который был выявлен у 125 больных (31,6%). Анализ течения хронического вирусного гепатита C на фоне терминальной стадии хронической почечной недостаточности показал, что у 11 больных (34%) из 32 основной группы болезнь протекает в виде скоротечной формы хронической почечно-печеночной недостаточности с развитием неблагоприятных исходов. У 27 больных (84%) этой группы развилась прогрессирующая анемия. У 16 больных (50%) отмечаются упорные полисерозиты в виде гидроторакса, асцита и перикардита, что отражает отягощающее влияние хронического вирусного гепатита С на течение терминальной стадии хронической почечной недостаточности.
Выводы. В отделениях гемодиализа как в Ташкенте, так и в областных отделениях гемодиализа Республики Узбекистан превалирует заболеваемость хроническим вирусным гепатитом С, протекающая преимущественно при минимально низкой активности патологического процесса. Хронический вирусный гепатит С имеет отягощающее влияние на течение основного заболевания с развитием неблагоприятных исходов.
100007, Республика Узбекистан, Ташкент, ул. Паркентская, д. 51;
100081, Республика Узбекистан, Ташкент, ул. Фархадская, д. 2;
Гулнозахон Зайнитдиновна Арипходжаева д-р мед. наук, ассистент кафедры эпидемиологии и инфекционных болезней Ташкентского педиатрического медицинского института
100140, Республика Узбекистан, Ташкент, ул. Богишамол, д. 223
Саодат Абдуфатиховна Рашидова стажер-исследователь НИИ эпидемиологии, микробиологии и инфекционных заболеваний МЗ РУз
100140, Республика Узбекистан, Ташкент, ул. Богишамол, д. 223
100007, Республика Узбекистан, Ташкент, ул. Паркентская, д. 51;
100133, Республика Узбекистан, Ташкент, ул. Заковат, д. 2
Хусан Алимжанович Хашимов ассистент кафедры нефрологии, гемодиализа и трансплантации почки Ташкентского института усовершенствования врачей
100007, Республика Узбекистан, Ташкент, ул. Паркентская, д. 51
2. Аришева О.С., Моисеев С.В., Котенко О.Н. Комбинированная терапия даклатасвиром и асунапревиром у диализных больных хроническим гепатитом С. Клиническая фармакология и терапия. 2016;25(3):5–10.
3. Акимкин В.Г., Семененко Т.А., Никитина Г.Ю., Годков М.А., Скворцов С.В. Эпидемиология и профилактика вирусных гепатитов В и С в лечебнопрофилактических учреждениях. М.: Бионика; 2013.
4. Милованова С.Ю., Милованов Ю.С., Козловская Л.В., Комягин Ю.В. Профилактика и лечение вирусных гепатитов В и С у больных на программном гемодиализе. Гепатологический форум. 2009;(4):19–26.
5. Ярош Л.В., Семененко Т.А., Никитина Г.Ю., Шутов Е.В., Эльгорт Д.А., Фельдшерова А.А. и др. Распространенность маркеров инфицирования вирусами гепатитов В и С в отделениях гемодиализа. Нефрология и диализ. 2013;15(4):293–298.
6. Гумилевская О.П., Гумилевский Б.Ю. Инфекционные осложнения заместительной почечной терапии. Лекарственный вестник. 2011;6(4):27–33.
8. Ивашкин В.Т. Иммунная система и повреждения печени при хронических гепатитах В и С. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2009;19(6):4–10.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.

Бесплатная горячая линия юридической помощи

- Главная
- ПРИКАЗ Минздрава СССР от 12.07.89 N 408 "О МЕРАХ ПО СНИЖЕНИЮ ЗАБОЛЕВАЕМОСТИ ВИРУСНЫМИ ГЕПАТИТАМИ В СТРАНЕ"

ПРОФИЛАКТИКА ГЕПАТИТА В ПРИ ПРОВЕДЕНИИ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКИХ ПАРЕНТЕРАЛЬНЫХ ВМЕШАТЕЛЬСТВ
С целью предупреждения возможности заражения ГВ артифициальным путем во всех ЛПУ необходимо максимально применять медицинский и лабораторный инструментарий одноразового пользования; строго соблюдать правила использования, дезинфекции, предстерилизационной очистки и стерилизации медицинского и лабораторного инструментария, оборудования, используемого при проведении манипуляций, связанных с нарушением целостности кожных покровов и слизистых.
Повсеместно должны использоваться специальные иглы-копья одноразового пользования. Запрещается проводить какие-либо инъекции, вакцинации, внутрикожные пробы и другие манипуляции нескольким лицам одним шприцем при смене только игл. Для любой манипуляции (внутривенной, внутримышечной, подкожной, внутрикожной и т.д.) каждому больному должен применяться отдельный стерильный инструментарий. Запрещается производить взятие крови из пальца одной микропипеткой у нескольких лиц. Забор крови из пальца проводится индивидуальной стерильной микропипеткой. Не допускается промывание микропипетки в общем сосуде .
- При недостаточном количестве микропипеток емкостью 0.02 мл рекомендуется взятие крови способом "часовых стекол" или "лунок", когда кровь у каждого больного берется стерильной индивидуальной пипеткой для РОЭ и выливается на часовое стекло или в отдельную лунку, из которых она забирается для того или другого исследования.
Медицинский лабораторный инструментарий всех видов после каждого использования должен подвергаться дезинфекции, тщательной предстерилизационной очистке и стерилизации согласно ОСТ 42-21-2-85, приложению N 3 и официальным инструктивнометодическим документам.
В каждом лечебно-профилактическом учреждении выделяются лица, ответственные за проведение дезинфекции, предстерилизационной очистки и стерилизации медицинского и лабораторного инструментария.
В лечебно-профилактических учреждениях, в том числе во всех стационарах, необходимо создать централизованные стерилизационные со специально подготовленным персоналом для проведения предстерилизационной очистки и стерилизации инструментария.
Дезотделы (дезотделения) санитарно-эпидемиологических станций, дезинфекционные станции осуществляют методическое руководство и систематический контроль за качественным проведением дезинфекции, предстерилизационной очистки и стерилизации всего медицинского и лабораторного инструментария во всех лечебно-профилактических учреждениях, централизованных стерилизационных и других объектах.
Каждый случай достоверно установленного заражения ГВ при проведении медицинских манипуляций подлежит обязательному разбору с участием руководителей органов здравоохранения и привлечением виновных к административной ответственности.
При выявлении лиц с HBsAg в лечебных учреждениях проводится комплекс противоэпидемических мероприятий, которые, в первую очередь, должны быть направлены на прерывание механизма передачи вируса ГВ. Необходимо маркировать истории болезни и амбулаторные карты "носителей" HBsAg и больных ХГВ.
В стационарах и отделениях гемодиализа и отделениях с искусственными системами кровообращения проводится комплекс профилактических и противоэпидемических мероприятий, предусматривающий качественное проведение дезинфекции, предстерилизационной очистки, имеющейся в таких отделениях аппаратуры и ее деталей специально выделенным и обученным персоналом, хорошо знакомым с правилами профилактики аутоинокуляции; рациональное использование аппаратуры для гемодиализа и искусственного кровообращения с индивидуальным закреплением отдельных аппаратов для гемодиализа или за определенной группой больных; обслуживание больных ОГВ, ХГВ и носителей HBsAg только на аппаратах индивидуального пользования; смена постельных принадлежностей после каждого гемодиализа; немедленное удаление пятен крови со всех предметов тампонами, смоченными в 3%-ном растворе хлорамина; проведение влажной уборки полов, поверхностей столов и аппаратуры в отделениях и кабинетах, где осуществляется гемодиализ с использованием дезрастворов.
В случае выявления больных ОГВ, ХГВ и "носителей" HBsAg в отделениях гемодиализа рекомендуется их размещение в отдельные палаты с обеспечением индивидуальным медицинским инструментарием и предметами ухода.
Санкт-Петербургское государственное бюджетное учреждение здравоохранения "Николаевская больница"
Отделение гемодиализа
Гемодиализное отделение было открыто 1 сентября 1994 года. За годы своей работы отделение неуклонно развивается. В момент открытия оно располагало одним залом с четырьмя диализными местами.
Сегодня отделение имеет три диализных зала, палату интенсивной терапии для больных с острой почечной недостаточностью, кабинет экстракорпоральной детоксикации.
Работа ведется в круглосуточном режиме. В отделении развернуто 13 диализных мест, что позволяет проводить гемодиализ 33 пациентам в сутки.
Гемодиализное отделение Николаевской больницы является одним из современных, крупных центров гемодиализа в Санкт-Петербурге. Имеет в своем арсенале диализное оборудование ведущих мировых производителей позволяющее выполнять высокотехнологичные методы заместительной почечной терапии, современную систему очистки воды, что обеспечивает высокое качество гемодиализа. Для выполнения лечебных процедур используется только одноразовый расходный материал.
Гемодиализ — метод внепочечного очищения крови. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, нормализация нарушений водного и электролитного балансов организма. Метод применяется для лечения как хронической, так и острой почечной недостаточности.
Методы экстракорпоральной детоксикации – используются для проведения интенсивной детоксикации при таких острых, угрожающих жизни заболеваниях и состояниях как: острый панкреатит, холецистит, перитонит, сепсис, инфекционные заболевания, отравления ядами и токсическими веществами. Данные методы применяются также в комплексной терапии целого ряда хронических заболеваний: при ревматических, аллергических и аутоиммунных болезнях, хроническом гепатите, атеросклерозе и многих других болезнях, сопровождающихся избыточным накоплением биологически активных веществ и токсинов в организме.
Лечебные процедуры, используемые в отделении:
1. Хронический гемодиализ
2. On-line гемодиафильтрация
3. Гемодиализ в сочетании с плазмосорбцией и реинфузией плазмы
4. Острый гемодиализ
5. Продленные заместительные процедуры для лечения острой почечной недостаточности.
6. Плазмаферез мембранный
7. Фотогемотерапия - ультрафиолетовое и лазерное облучение крови
Оказываются консультативные услуги:
1. Консультация заведующего отделением
2. Консультация врача нефролога высшей квалификационной категории
3. Консультация врача кабинета экстракорпоральной детоксикации
В отделении разработаны и поэтапно внедряются программы лечения, направленные на улучшение качества жизни пациентов. Так для диализных больных открыта программа психологической реабилитации, действующая на базе Центра восстановительного лечения.
Используя возможности многопрофильной больницы, в основу работы с гемодиализными пациентами положен принцип мультидисциплинарного подхода, т.е. с каждым больным работают врачи разных специализаций. Комплексный подход даёт возможность более эффективно проводить лечение.
В работе активно используется программа международного диализного туризма, в рамках которой достаточно часто услугами отделения пользуются пациенты из дальнего зарубежья.
Разрабатывается программа домашнего диализа, которая позволит пациентам проводить процедуры самостоятельно в домашних условиях.
Правила приема в отделение гемодиализа:
Для пациентов из других регионов, планирующих поездку в Санкт-Петербург на короткий период, для оказания помощи в рамках ОМС необходимо заблаговременно (не менее 30 дней) до прибытия уточнить по телефону отделения наличие свободных диализных мест. Прислать по факсу или электронной почте выписку из истории болезни. При поступлении иметь при себе страховой полис ОМС и паспорт.
Для пациентов кабинета экстракорпоральной детоксикации необходимо иметь при себе направление от лечащего врача поликлиники по месту жительства, паспорт и страховой полис ОМС, результаты следующих лабораторных анализов: клинический анализ крови, анализ крови на общий белок, альбумин, анализ крови на вирусные гепатиты (HBsAg, ATHVC), форму 50, RW.
При отсутствии страхового полиса ОМС РФ медицинская помощь оказывается платно.
Телефон/Факс отделения +7(812)409-76-68.
e-mail: anvspb@mail.ru, vbeket@inbox.ru
Контактные лица:
Бекетов Владимир Викторович, врач нефролог высшей квалификационной категории, заведующий отделением
Ан Владимир Сергеевич, врач нефролог высшей квалификационной категории, врач кабинета экстракорпоральной детоксикации
Введение и статистика.
Ежегодно увеличивается регистрируемое количество пациентов с хронической патологией печени, вызываемой вирусными гепатитами, в частности вирусами гепатита B и C (ВГВ и ВГС) (Рис.1). Вирусные гепатиты остаются основной причиной хронических заболеваний печени.
До сих пор сохраняется большая доля заражений вирусным гепатитом С, связанных с медицинскими манипуляциями. Отечественными авторами отмечаются случаи хронической инфекции микст-гепатитами, например, высокие уровни инфицирования отмечены в Республике Тыва, в том числе среди медицинских работников [1,3,4,5,8].
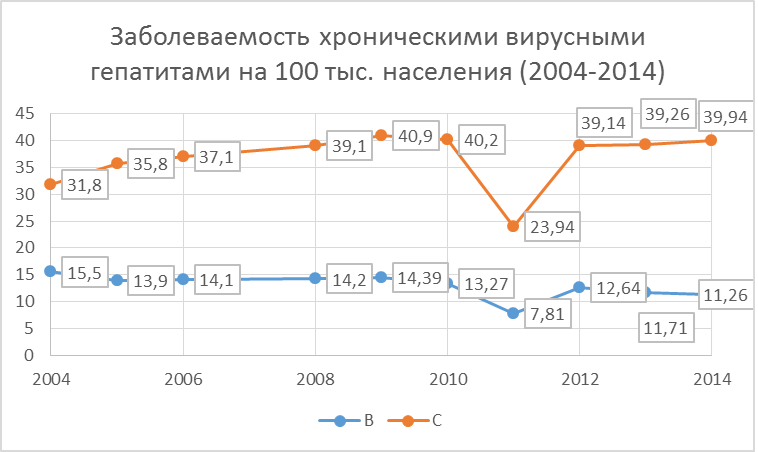
Рис. 1 Заболеваемость хроническими вирусными гепатитами В и С на 100 тыс. нас. среди совокупного населения в России в период с 2004 по 2014 год.
Уровень заболеваемости острыми вирусными гепатитами в России снизился за последние 10 лет, в частности вирусным гепатитом А (ВГА) – в 2 раза и достиг уровня 7,27 на 100 тыс. нас., ВГВ – в 10 раз (1,27 на 100 тыс. нас.), а ВГС – в 3 раза (1,55 на 100 тыс. нас.) (Рис.2) [1].
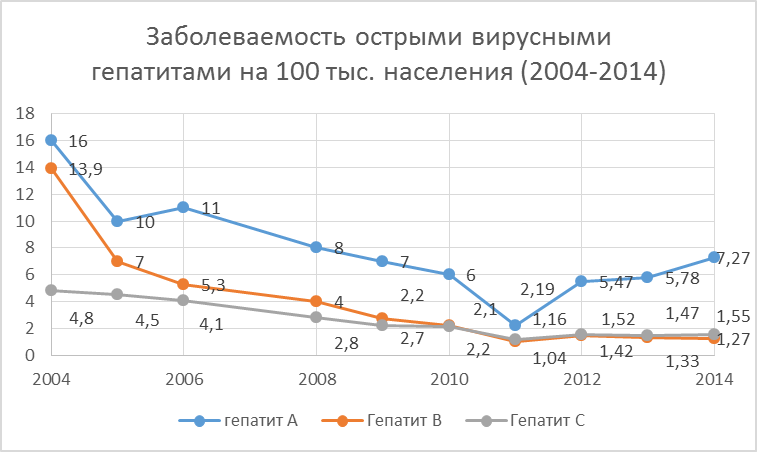
Рис. 2 Заболеваемость острыми вирусными гепатитами А, В, С на 100 тыс. нас. среди совокупного населения в России в период с 2004 по 2014 гг.
Причины этого снижения могут быть различными. Так немаловажную роль в снижении уровня заболеваемости ВГА и ВГВ играет вакцинация. Вакцина против ВГВ была включена в Национальный календарь профилактических прививок в 1997 году. Вакцина против ВГА включена в календарь профилактических прививок по эпидемическим показаниям, однако, ряд территорий включило вакцинацию против гепатита А в региональные календари профилактических прививок (в том числе в Москве, Свердловской области). В Росси в обязательной вакцинации против ВГА подлежат лица, подверженные профессиональному риску заражения: врачи, персонал по уходу за больными, работники сферы обслуживания населения, занятые на предприятиях пищевой промышленности, в организациях общественного питания, а также обслуживающие водопроводные и канализационные сооружения, оборудование и сети, кроме того - лица, выезжающие в неблагополучные регионы и страны, где регистрируется вспышечная заболеваемость [4, 9, 10, 13, 15, 16].
Необходимо также отметить роль неспецифической профилактики вирусных гепатитов на уровне организаций, осуществляющих медицинскую деятельность.Важной составляющей развития эпидемического процесса остается фактор передачи вирусов гепатита В и С – переливание крови, неправильно обработанный инструментарий, и другие факторы артифициальной передачи. В настоящее время наблюдается положительный эффект скрининга донорской крови на HbsAg и антитела к ВГС. Тем не менее остаются актуальными проблемы, связанные с отсутствием или неправильным использованием и утилизацией одноразового инструментария, нарушением правил техники безопасности, как следствие низкого уровня информированности медицинских работников и населения [3,4,5,7,9,10,11].
Гепатит А остается актуальной и широко распространенной инфекцией в РФ, несмотря на снижение количества случаев заболевания. В настоящее время заболеваемость ВГА связана, чаще всего, со вспышками водного или пищевого характера. Большая часть случаев ВГА не регистрируется, так как протекает в безжелтушной форме. Нередки случаи гепатитов сочетанной этиологии.
Увеличивается значимость гепатита E, так как регистрируются вспышки заболеваемости в не эндемичных странах, доказана возможность заражения от животных, существуют случаи хронизации инфекции у лиц с иммунодефицитными состояниями. У беременных женщин ВГА протекает со большим количеством летальных исходов. Общая картина распространенности ВГЕ в РФ, к сожалению, отсутствует, так как он не представляется социально-значимой для РФ проблемой, какой он является для стран тропического пояса [3,4].
Сохраняются недостаточная оснащенность медицинских учреждений ЦСО, недостаточная обеспеченность современными средствами дезинфекции, предстерилизационной очистки и стерилизации. Имеются существенные недостатки в стерилизации эндоскопов, стоматологического инструментария [3,7].
Высокий уровень заболеваемости вирусными гепатитами, их хрониогенный потенциал с возможным исходом в цирроз и рак печени, частое поражение лиц трудоспособного возраста определяют огромную медикосоциальную значимость проблемы гепатотропных инфекций для здравоохранения.
Данные о выживаемости ВГЧ во внешней среде
Вирусы гепатита характеризуются различной устойчивостью к факторам внешней среды, в том числе к средствам и методам обеззараживания в условиях ЛПУ.
Так, ВГВ обладает высокой устойчивостью к высушиванию и остается вирулентным более недели при 25 °C и относительной влажности воздуха 42% во внешней среде. Но при 98 °C вирулентность полностью исчезает в течение 2 минут, а для полной инактивации достаточно одной минуты кипячения. Также полная инактивация достигается воздействием 70-80% спиртовых растворов, 1% раствора гипохлорита калия. Вирус не проявляет классовой устойчивости к дезинфицирующим средствам. Устойчивость ВГС с учетом биологических особенностей в окружающей среде классифицирована недостаточно. В его отношении считают эффективными все распространенные дезинфицирующие средства с доказанной вирулицидной активностью. Вирусы парентеральных гепатитов отнесены к 3 классу – низкой устойчивости в Федеральных клинических рекомендациях по выбору химических средств дезинфекции и стерилизации для использования в медицинских организациях 2014 года [1,17].
Вирус гепатита А демонстрирует высокую термоустойчивость и стабильность в отношении дезинфицирующих средств. Эффективным методом инактивации вируса считается воздействие 85-90°C в течение 1,5 минут. Наибольшей активностью в отношении ВГА обладают моно препараты, основой которых являются альдегиды, кислородсодержащие соединения и галогены. Спирты, фенолы, поверхностно активные соединения и бигуанидины обладают вирулицидной активностью, но не столь выраженной. Различные комплексы действующих веществ, в том числе на основе различных ЧАС в целом ряде исследований показали свою эффективность в отношении различных вирусов, в том числе ВГА. Эксперименты in vitro показали, что ВГА обладает более высокой устойчивостью ко многим дезинфектантам, в том числе к препаратам на основе четвертичных аммониевых соединений, по сравнению с полиовирусом, являющимся стандартным тест-вирусом для оценки вирулицидной активности дезинфицирующих препаратов в отношении безоболочечных вирусов. Однако в вышеупомянутых ФКР в полиовирус и вирус ГА отнесены к одному классу устойчивости (класс 2 - средняя устойчивость) [1,2,14,17].
Неспецифическая профилактика парентеральных вирусных гепатитов в рамках ЛПО
Профилактические мероприятия проводятся исходя из положения, что каждый пациент расценивается как потенциальный источник гемоконтактных инфекций. При плановом поступлении на стационарное лечение все пациенты на догоспитальном этапе подлежат профилактическому обследованию, в том числе на наличие маркеров гепатитов B и C. Пациенты, находящиеся на хроническом гемодиализе, должны быть привиты против гепатита B [10,11,12].
Важными составляющими профилактики ВГВ и ВГС являются инактивация остаточной инфекционности в продуктах донорской крови с использованием различных химических агентов, дезинфекция и стерилизация, в первую очередь, медицинского оборудования многоразового использования, максимальное применение одноразового медицинского инструментария, тщательное и правильное мытье рук, использование соответствующих защитных приспособлений (перчатки, маски, халаты, очки, влагонепроницаемая одежда и т.д.), правильная утилизация использованного материала. Данные мероприятия призваны снизить вероятность инфицирования ВГВ и ВГС в результате медицинских манипуляций [7,8,13].
Работу с кровью осуществляют в медицинских перчатках. При повреждении кожных покровов необходимо немедленно обработать перчатки кожным антисептиком и снять их, выдавить кровь из места повреждения; затем под проточной водой тщательно вымыть руки с мылом, обработать их 70% спиртом и смазать повреждение 5% раствором йода. При загрязнении рук кровью следует немедленно обработать их в течение не менее чем 30 секунд тампоном, смоченным кожным антисептиком, разрешенным к применению, вымыть их двукратно теплой проточной водой с мылом и насухо вытереть индивидуальным полотенцем (салфеткой). При попадании крови на слизистые глаз их следует сразу же промыть водой или 1% раствором борной кислоты; слизистую носа -обработать 1% раствором протаргола; слизистую рта – прополоскать 70% раствором спирта или 0.05% раствором марганцевого кислого калия или 1% раствором борной кислоты [7,8,11,12].
Обработка рук антисептиком должна производиться до и после проведения манипуляций. Для получения эффективного результата обработки рук достаточно 30 сек и 2-3 мл качественного средства с содержанием изопропилового спирта не меньше 60%, если он используется в качестве действующего средства. Для композиционных средств концентрация смесей разных спиртов должна достигать 60-70% [2].
После любой процедуры проводят тщательное двукратное мытье рук в теплой проточной воде с мылом. Руки вытирают индивидуальным полотенцем или салфеткой одноразового пользования [7,8,13].
Разборку, мойку и прополаскивание медицинского инструментария, использованных пипеток, лабораторной посуды, приборов и аппаратов, соприкасавшихся с кровью и сывороткой людей, проводят в резиновых перчатках после предварительной дезинфекции любым дезинфицирующим средством, обладающим подтвержденным вирулицидным действием [7,8,11,12,13].
Поверхности рабочих столов в конце каждого рабочего дня и в случае загрязнения кровью следует обрабатывать рабочими растворами дезсредств с подтвержденной вирулицидной активностью. При загрязнении кровью или сывороткой процедуры выполняют дважды: немедленно и с интервалом в 15 мин [7,8,11,12,13].
Неспецифическая профилактика энтеральных вирусных гепатитов.
Учитывая фекально-оральный механизм передачи ВГА, при проведении текущей дезинфекции в очагах ВГА проводят мероприятия, направленные на обеззараживание выделений больного, его столовой посуды, игрушек, нательного и постельного белья, полотенец, а также предметов ухода за больным. Раковины и стены возле них подлежат орошению дезрастворами. После каждого осмотра больного ВГА, соприкосновения с его выделениями, загрязненным бельем тщательно моют руки, используя рекомендованные для этой цели дезсредства. При заключительной дезинфекции, проводимой после удаления из очага ВГА источника инфекции, учитывая возможность длительного сохранения жизнеспособности ВГА, обеззараживанию подлежат помещения, где он находился, экскременты, рвотные массы, нательное и постельное белье, предметы бытовой обстановки и другие контаминированные объекты [5,7,9,10,13].
Профилактические меры по борьбе с ВГЕ носят общегигиенический и санитарный характер. К ним относят: защиту источников водоснабжения от возможного загрязнения ВГЕ; усовершенствование системы водоснабжения и канализации; обеспечение населения доброкачественной водой в достаточных количествах; усовершенствование системы общественного питания; строгое выполнение противоэпидемических мероприятий в организованных коллективах; разъяснение лицам, выезжающим в эндемичные по ВГЕ регионы, правил поведения, соблюдение которых направлено на снижение риска заражения; повышение санитарной культуры населения [5,7,13].
Вывод
За счет низкого уровня охвата прививками в отношении ВГА и ВГБ и отсутствия разработанной вакцины против гепатита Е, С значительную роль играют методы неспецифической профилактики. Важной составляющей эпидемического процесса вирусных гепатитов остаются случаи инфекции, связанные с оказанием медицинской помощи (ИСМП). Для снижения рисков инфицирования в ЛПО на сегодняшний день комплекс дезинфекционных мероприятий остается одним из ведущих путей профилактики. В отношении вирусных гепатитов могут мыть использованы любые дезинфицирующие средства, зарегистрированные в установленном порядке на территории РФ или таможенного союза и обладающие подтвержденной испытаниями вирулицидной активностью с обязательным указанием экспозиции и концентрации в отношении объекта вирусной этиологии. Отдельное внимание следует уделять гигиене рук персонала, дезинфекции многоразовых инструментов, медицинского оборудования, качеству текущей и заключительной дезинфекции и утилизации одноразового инструментария и медицинских отходов.
Список литературы
4) Михайлов М.И., К.К. Кюрегян Молекулярно-биологические основы контроля вирусных гепатитов. /К.К. Кюрегян, М.И. Михайлов. — М.: Издательство Икар, 2013. — 336 с.: ил.
6) Михайлов М. И., Шахгильдян И. В., Онищенко Г. Г. Парентеральные вирусные гепатиты (эпидемиология, диагностика, профилактика). — М.: ГОУ ВУНМЦ МЗ РФ, 2003. – 384 с.
8) Инфекционная безопасность в ЛПУ : учебное пособие / автор-сост. Е.Ю. Шкатова [и др.] — Ростов н/Д: Феникс, 2008. — 235 с.
13) Приказ Минздрава СССР от 12 июля 1989 г. N 408 "О мерах по снижению заболеваемости вирусными гепатитами в стране"
14) Приказ Министерства здравоохранения РФ от 21.03.2014 г. № 125н "Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям"
15) Приказ Департамента здравоохранения г. Москвы от 4 июля 2014 г. N 614 "Об утверждении регионального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям"
16) Приказ МЗ СО от 05.05.2015 года №599-п "Об утверждении сводного плана профилактических прививок населения Свердловской области в 2015 году".
17) Федеральные клинические рекомендации по выбору химических средств дезинфекции и стерилизации для использования в медицинских организациях – М., 2015. – 58 с.
Читайте также:


