Папилломавирус гортани у детей

Оглавление диссертации Мицконас, Алексеюс :: 2003 :: Москва
Список сокращений используемых в диссертации
§ Глава 1. Современное состояние вопроса о папилломатозе гортани (обзор литературы)
1.1 История вопроса
1.3 Вирус папилломы человека
1.4 Эпидемиология и патогенез папилломатоза гортани
1.5 Факторы риска
1.7 Клиника папилломатоза гортани
1.9 Малигнизация папиллом гортани
Глава 2. Характеристика клинических наблюдений
Глава 3. Методы исследования
3.1 Анамнез и осмотр
3.2 Непрямая микроларингоскопия
3.5 Прямая микроларингоскопия
3.6 Рентгенологическое исследование
3.7 Тестирование на ВПЧ, типирование ВПЧ методом ПЦР
Клиника и диагностика папиллом гортани
Глава 5. Оценка иммунного статуса и комплексное лечение с применением препарата изопринозина
5.1 Оценка иммунного статуса до начала лечения
5.2 Динамика иммунного статуса при комплексном лечении
Глава 6. Эндоларингеальная микрохирургия, лазерная деструкция папиллом гортани и выбор метода обезболивания
6.1 Эндоларингеальная микрохирургия и выбор способа ИВЛ в лечении папиллом гортани
6.2 Лазерная деструкция папиллом гортани с помощью Nd:YAG - лазера
Глава 7. Результаты лечения папиллом гортани и его эффективность
Введение диссертации по теме "Болезни уха, горла и носа", Мицконас, Алексеюс, автореферат
Папиллома - одна из наиболее часто встречающихся доброкачественных опухолей JIOP-органов. Опухоль поражает как детей, так и взрослых, а среди JIOP-органов наиболее часто встречается в гортани, что нередко чревато тяжелыми угрожающими жизни больного осложнениями.
Папиллома является доброкачественной опухолью, развивающейся из плоского или переходного эпителия. По своему клиническому течению папиллома гортани близка к злокачественному процессу и у взрослых считается облигатным предраком. Нарушение дыхания и голосообразования, склонность к генерализации процесса, рецидивированию и малигнизации -делают папилломатоз гортани одной из самых актуальных и во многом неразрешенных проблем современной оториноларингологии.
ПГ у взрослых до сих пор остается мало исследованной проблемой, недостаточно изучен этиопатогенез заболевания и как следствие в должной мере не разработаны действенные меры диагностики, лечения и профилактики. Существует утверждение, что солитарные папилломы гортани у взрослых в отличие от папиллом детей чаще всего не связаны с ВПЧ-инфекцией и имеют выраженный потенциал малигнизации. Но, остается неясным, как часто наступает малигнизация, и какие папилломы таят в себе такую опасность?
Определение вероятности малигнизации папиллом и факторов её обуславливающих, как и способы прогноза результатов лечения с учетом возраста, пола, иммунного статуса больного, гистологической структуры опухоли с учетом возможной ВПЧ этиологией требуют дальнейшего научного исследования. Вовремя уловить малигнизацию папилломы, произвести дифференциальный диагноз с раком гортани - задача сложная не только для клиницистов владеющих методом микроларингоскопии, но и для гистологов. Раннее выявление малигнизации считается самым трудным в процессе диагностики опухоли и является в настоящее время почти единственным путем повышения эффективности лечения больных. В связи с этим трудно переоценить значение микроскопии гортани, которую широко применяют для осмотра гортани и глотки, а также в целом ряде хирургических эндофарингеальных и эндоларингеальных вмешательств. Плодотворно и целенаправленно в этой области медицинской науки и практики работали и продолжают трудиться В.С.Погосов (1967, 1986), И.И.Потапов (1973, 1975), В.Ф.Антонив и соавт. (1973, 1979, 1991), И.Г.Триантафилиди (1968), Д.Г.Чирешкин (1968, 1980, 1990), Ю.С.Василенко (1976), Ю.Б.Преображенский и соавт., (1980), P.Kitzing (1985), V.Uloza (2000) и др.
Пришло время оценить диагностическую ценность комплекса методов: фиброскопии, непрямой и прямой ларингоскопий, микроларингоскопии, микроларингостробоскопии, исследований для диагностики и дифференциальной диагностики папиллом.
Результаты лечения больных папилломой гортани остаются сравнительно низкими. Основным методом лечения папилломатоза гортани до настоящего времени остается хирургический. В мировой медицинской литературе до сих продолжается дискуссия о преимуществе тех или иных видов эндоларингеального хирургического лечения; криохирургии, электрокоагуляции, ультразвуковой дезинтеграции, эндоларингеальной микрохирургической операции (ЭМО), лазерной хирургии. Эндоларингеальная хирургия отличается целым рядом особенностей, связанных со сложностью топографии и физиологии гортани (перекрест дыхательных и пищепроводных путей, сложность автоматизма защитных механизмов и голосообразования). Эти особенности требуют новых подходов в решении вопроса анестезиологического обеспечения метода.
Несмотря на все разнообразие применяемых хирургических видов лечения, остается не решенной главная проблема ПГ - проблема рецидивирования. Данные об эффективности различных способов хирургического лечения ПГ противоречивы и требуют проверки в клиническом исследовании. Остаются нерешенными вопросы терапевтического воздействия на основное звено патогенеза ПГ -выраженную иммуносупрессию. Очевидно, что назрела необходимость разработки комплексных методов лечения ПГ у взрослых.
Именно эти вопросы обозначают контуры сложной и малоизученной проблемы. Именно эти вопросы и направления пока остаются без однозначного решения, они и подчеркивают актуальность и значимость проблемы для науки и практики. Цель работы
Целью исследования является повышение эффективности диагностики, лечения папиллом гортани у взрослых, путем совершенствования методов микроларингохирургии с применением NdiYag-лазера и иммунокоррекции изопринозином, а также применения в клинике метода ПЦР для определения и типирования ДНК ВПЧ.
1. Изучить особенности клиники и диагностики папиллом гортани у взрослых в зависимости от возраста и пола больного, гистологической структуры опухоли, типа выделенного ВПЧ.
2. Усовершенствовать методы ранней диагностики ПГ и малигнизированных папиллом, уточнив диагностическую ценность фиброскопии, микроларингостробоскопии и микроскопии гортани.
3. Исследовать возможность ПЦР для уточнения вирусной этиологии папиллом гортани.
4. Усовершенствовать методики хирургического удаления папиллом с применением NdiYag-лазера и определить оптимальный способ ИВЛ у больных ПГ.
5. Разработать способы прогнозирования малигнизации папиллом.
6. Оценить значение иммунного статуса для клинического течения ПГ, предложить способ его контроля и коррекции в процессе лечения.
7. Изучить эффективность различных методов лечения ПГ. Оценить эффективность Nd-Yag лазера и препарата изопринозин в комплексном лечении больных ПГ.
Применен тест для определения и типирования ДНК ВПЧ с помощью ПЦР в папилломах и малигнизированных папилломах, определена его клиническая значимость.
Определен характер иммунологических нарушений при папилломах гортани у взрослых, установлена зависимость между глубиной иммунодефицита и клиническим течением процесса (рецидивы, малигнизация).
Разработан способ прогнозирования возможной малигнизации папиллом с учетом возраста, пола больного, локализации опухоли, её гистологической структуры и типа выделенного ВПЧ.
Определены показания к комбинированному применению луча лазера при хирургическом лечении ПГ у взрослых.
Проведен сравнительный анализ эффективности существующих, и предложенного нами комплексного методов лечения.
Практическая значимость работы и реализация ее результатов
В работе проведен всесторонний анализ клиники, диагностики, диферинциальной диагностики и лечения, больных ПГ. Основное внимание уделено ранней диагностике малигнизации папиллом и повышению эффективности лечения ПГ у взрослых.
В диссертации описаны показания и дана оценка комплекса диагностических методов: фиброскопии, стробоскопии, микроскопии у больных ПГ. Впервые применен метод ПЦР на ДНК ВПЧ в исследовании ПГ у взрослых и уточнена диагностическая ценность метода для прогноза малигнизации.
Разработанный способ прогнозирования возможной малигнизации папиллом гортани у взрослых является основанием к профилактике озлокачествления путем активного мониторинга в группе повышенного риска.
Комплексное лечение состоящие из хирургического вмешательства и иммуномодуляции не связано с техническими трудностями, а применяемый в процессе лечения препарат изопринозин, доступен и не вызывает побочных эффектов при учете противопоказаний к его применению.
Основные положения, выносимые на защиту
1. Комплексное обследование больных с использованием фиброскопии, микроскопии, стробоскопии, рентгеноскопии, КТ повышает эффективность ранней диагностики папилломатоза и малигнизированных папиллом гортани.
2. Целесообразность использования метода ПЦР для определения и типирования ВПЧ в диагностике папиллом гортани и их малигнизации.
3. Эндоларингеальная микрохирургия с применением Nd:Yag-лазера является высокоэффективным методом лечения ПГ у взрослых.
4. Целесообразность исследования иммунного статуса у больных ПГ и иммунокоррекции у лиц с иммунодефицитами.
5. Для снижения числа рецидивов ПГ у взрослых и повышения эффективности комплексного лечения целесообразным является использование изопринозина в в курсовой дозе 42 г., что позволяет достичь клинического выздоровления у 80% больных.
Диссертация изложена на 150 страницах машинописного текста и состоит из 7 глав, выводов, практических рекомендаций, библиографического указателя, содержащего 214 источников на русском, литовском и английском языках. Иллюстрированный материал представлен 20 таблицами, 10 рисунками и 7 фотографиями.
По теме диссертации опубликовано 6 научных работ из них 3 в центральной печати.
Заключение диссертационного исследования на тему "Папилломатоз гортани - клиника, диагностика и лечение"
1. Папилломы гортани у взрослых склонны к малигнизации. Папиллома гортани у лиц мужского пола старше 40 лет малигнизировалась у 33.3% больных, старше 50 в 51,2 % случаев. Наибольший риск малигнизации отмечен у больных с плоскоклеточной ороговевающей папилломой.
3. Эндоларингеальная микроскопия и микрохирургия способствуют дальнейшему развитию и усовершенствованию методов ранней диагностики малигнизации и лечения папиллом гортани у взрослых.
4. Фиброскопия и микростробоскопия гортани и глотки значительно повышают диагностическую и лечебную значимость эндоларингеальной микроскопии и микрохирургии ПГ.
5. Эндоларингеальная микрохирургия и адекватное анестезиологическое обеспечение (выбор способа ИВЛ) позволяют при любой степени обструкции гортани избежать трахеостомы.
6. Изучение иммунного статуса больных папилломами и при малигнизированных формах позволяет констатировать изменения в клеточном и гуморальных звеньях иммунитета. Клеточный иммунитет у этих больных характеризуется снижением всех популяций Т-лимфоцитов, гуморальный - количественным дефицитом В-клеток и снижением основных классов иммуноглобулинов, что делает обоснованным применение иммуномодуляторов у этих больных.
7. Повышению эффективности эндоларингеальных хирургических вмешательств по поводу папиллом и злокачественных опухолей гортани способствует адекватное анестезиологическое обеспечение, сочетание инструментального удаления опухоли с лазерной коагуляцией, что позволяет во всех без исключения случаях произвести радикальное удаление ПГ.
Клиническая оценка эффективности комплексного лечения папиллом гортани у взрослых, включающей Nd:Yag лазеродеструкцию с последующей иммуномодулирующей терапией изопринозином, позволяет улучшить результаты лечения, проявляющиеся в уменьшении более чем в двое числа рецидивов и удлинении безрецидивного периода по сравнению с инструментальным методом удаления папиллом.
Папилломы гортани у взрослых таят в себе опасность малигнизации. Больных мужского пола с папилломами гортани старше 50 лет, курящих и употребляющих алкоголь следует отнести к группе повышенного риска.
Учащение рецидивов и появление признаков возможной малигнизации (нарушение подвижности голосовых складок, появление болевых ощущений и кровянистых выделений, появление воспалительного венчика и изменение сосудистого рисунка) являются показанием к биопсии.
Несоответствие клинической картины заболевания данным гистологического исследования является показанием к повторной микроларингоскопии, биопсии или полному удалению опухоли.
Необходимо согласованное взаимодействие анестезиолога и хирурга, оперирующего с помощью Nd:Yag-na3epa. Для предотвращения возгорания газонаркотической смеси по команде хирурга должна прекращаться вентиляция легких.
Больные ПГ нуждаются в дополнительном лабораторном исследовании иммунного статуса, что является необходимым для проведения дифференцированной иммунокоррекции.
Показанием для повторного курса лечения изопринозином через 6 месяцев после лечения с целью профилактики рецидивов является снижение показателей клеточного и гуморального иммунитета, а также иммунорегуляторного индекса ниже установленных норм для здоровых людей.
Лечением папилломатоза в ФГБУ НМИЦО ФМБА России занимаются специалисты научно-клинического отдела заболеваний гортани под руководством к.м.н. Нажмудинова Ибрагима Исмаиловича, одного из лучших хирургов-оториноларингологов России.

Возвратный папилломатоз верхних дыхательных путей – это одновременно самое частое доброкачественное заболевание гортани у детей и вторая по частоте причина детской охриплости. Лечение данного заболевания зачастую представляет большую проблему из-за его тенденции к частым рецидивам и распространению по верхним дыхательным путям. Хотя наиболее часто вовлекаемым анатомическим образованием является гортань, возвратный папилломатоз может поражать все верхние дыхательные пути и пищевод. Течение заболевания папилломатоз вариабельно – у некоторых пациентов наблюдаются длительные ремиссии, у других – агрессивный рост, требующий множественных хирургических вмешательств в течение многих лет.
Связь между ВПЧ-инфекцией в шейке матки у матери и возвратным папилломатозом у ребенка в настоящее время установлена. Вирусная ДНК была обнаружена в области нормальной слизистой вокруг папилломатозных масс, что может являться одной из причин рецидива после хирургического вмешательства. Имеющийся ВПЧ может проявиться в течение всей жизни, начиная с рождения.
Ювенильный (детский) папилломатоз встречается у детей младше 5 лет. Следующий пик заболевания приходится на возраст от 20 до 40 лет. Папилломатоз детей встречается чаще и протекает более агрессивно, чем у взрослых.
В Соединенных Штатах около половины всех пациентов с папилломатозом взрослых перенесли менее чем 5 вмешательств в течение их жизни, в то время как у детей количество таких пациентов составляет менее 25% от общего числа. Процент агрессивных форм папилломатоза (более 40 вмешательств в течение жизни) у детей и у взрослых практически равен (17% у детей, 19% - у взрослых). В то время как взрослые набирали необходимое количество операций в течение намного более длительного периода времени.
Типичный папилломатоз верхних дыхательных путей выглядит как сочные, бородавчатые образования с экзофитным ростом. Наиболее часто папилломатоз появляется в местах, где цилиарный эпителий переходит в плоскоклеточный — преддверье носа, носоглоточная поверхность мягкого неба, гортанная поверхность надгортанника, верхний и нижний края желудочков гортани, нижняя поверхность голосовых складок, бифуркация трахеи.
Путь передачи ВПЧ инфекции на настоящий момент до конца не выяснен и отличатся у детей и взрослых. Ювенильный папилломатоз передается от матери к ребенку при рождении.
Детские дыхательные пути чаще всего заражаются ВПЧ при родах. Ретроспективные исследования подтвердили возможность вертикальной (от матери к ребенку) передачи ВПЧ. Ученые также предположили, что приобретенный генитальный папилломатоз имеет больше шансов заразить ребенка, чем длительно персистирующий папилломатоз в организме. Вышеупомянутое исследование подтверждаются данными о более частой встречаемости ювенильного папилломатоза от матерей с генитальным папилломатозом.
Так как большинство симптомов папилломатоза гортани связаны с обструкцией дыхательных путей, нет ничего необычного, что у детей папилломатоз ложно принимается за астму, круп или хронический бронхит. Признаком папилломатоза у детей является триада из постепенно прогрессирующих осиплости, стридора и ухудшения дыхания. Хотя на осиплость у детей часто не обращают внимания или смиряются с ней, пока она не достигнет значительной степени, любой новорожденный или ребенок с симптомами изменения голоса должен подвергаться ларингоскопии для исключения любых новообразований и, в частности, папилломатоза гортани как наиболее часто встречающегося заболевания.
Наиболее часто папилломатоз детей начинает проявляться с изменения голоса, дисфонии, в той или и ной степени. Несмотря на это, в детском возрасте изменения голоса довольно часто не замечают.
Вторым симптомом, характеризующим развитие папилломатоза, зачастую является стридор. Он начинается как простой шум при вдохе и становится двухфазным при развитии заболевания.
Реже встречаются хронический кашель, постоянно рецидивирующая пневмония, ухудшение состояния, диспноэ, дисфагия и разные острые угрожающие жизни состояния. Продолжительность заболевания до установления заболевания варьируется.
Вследствие редкости и медленного развития заболевания некоторые случаи могут оставаться нераспознанными вплоть до развития обструкции дыхательных путей папилломатозными массами. В этих случаях возникает необходимость в проведении трахеотомии. Папилломатоз у трахеотомированных пациентов проявляется в более раннем возрасте и распространяется шире, вовлекая дистальные дыхательные пути.
Большинство авторов согласно с тем, что трахеотомия – это процедура, которую надо максимально избегать и проводить только в случае острой необходимости. В случае, когда трахеотомии избежать не удалось, декануляцию следует проводить как можно быстрее. Пациенты, нуждающиеся в длительной эндотрахеальной интубации также находятся в группе риска. Повреждение интубационной трубкой слизистой трахеи на большом протяжении может сыграть такую же роль в диссеминации или развитии папилломатоза, как и трахеостома.
Распространение папилломатоза за пределы гортани наблюдается у 30% детей и 16% взрослых. Наиболее частыми местами экстраларингеального распространения являются (по частоте встречаемости): ротовая полость, трахея, бронхи.
Техника удаления папиллом эволюционирует. Использование операционного микроскопа впервые позволило улучшить функциональные результаты путем улучшения обзорности. Использование лазерной техники позволяет удалять папилломы без кровотечения. В настоящее время большую перспективу имеет использование шейвера, исключающего возможность возгорания дыхательной смеси или случайного повреждения. Также шейвер (микродебридер) дешевле, уменьшает время операции и, согласно некоторым исследованиям, приводит к лучшим результатам по сравнению с лазером.
Фотодинамическая терапия это новый и один из наиболее многообещающих методов в лечении папилломатоза и других заболеваний области поражений головы и шеи.
Основные преимущества ФДТ перед химио- и лучевой терапией - это 100% специфичность, отсутствие нежелательных системных эффектов и возможность повторного использования в той же анатомической области в случае рецидива заболевания. Все эти свойства основаны на способности опухолевых клеток аккумулировать фотосенсибилизатор лучше, чем нормальная ткань и свойстве фотосенсибилизаторов не накапливаться в клеточном ядре. Эти две опции дают нам возможность использовать ФДТ в области предраковых и злокачественных заболеваний.
При помощи и поддержке Департамента оториноларингологии и хирургии головы и шеи Phillips-University, Марбург, Германия мы разработали наш собственный метод в лечении папилломатоза гортани с применением 5-аминолевулиновой кислоты, который позволил нам добиться увеличения межрецидивного периода на срок более года у 70% больных.
Считается, что чаще всего заболевают дети до 5 лет, так называемый Ювенильный папилломатоз гортани. Далее идет группа пациентов в возрасте от 20 до 30 лет, и более редко заболевают в возрасте старше 40 лет.
В этой статье мы расскажем о комбинированном методе лечения рецидивирующего папилломатоза гортани у детей и взрослых, который позволяет выйти в стойкую ремиссию, избавить пациентов, особенно детей, от многочисленных операций в течение жизни, вернуть голос.
Для начала, если вы впервые столкнулись с таким диагнозом у себя или своего ребенка, коротко разберемся в терминах и понятиях:
Доброкачественные образования в горле, многочисленные папилломы, нарастающие на внутренних стенках горла, поражающие голосовые связки, гортань, трахею.
Наличие вируса папилломы человека 6 и 11 типов.
Осиплый, охрипший голос, затрудненность дыхания. Перекрытие 1/3 голосовой щели – это ограниченный процесс заболевания, перекрытие 2/3 голосовой щели с двух сторон – распространенный процесс.
Чаще всего подвержены дети до 5 лет, ювенильный рецидивирующий папилломатоз гортани. Реже взрослые от 20 лет и старше. У детей заболевание проявляется более агрессивно, так как гортань маленькая и вирусные клетки папиллом распространяются быстрее.
Единственный на сегодня эффективный способ лечения – это хирургического удаление папилломы в горле с последующей противовирусной терапией.
Хирургическое удаление и лечение папилломатоза гортани не всегда гарантирует долгосрочной ремиссии. В среднем, рецидив, то есть повторный рост папиллом, возникает через несколько месяцев после операции. В агрессивных случаях развития папилломатоза гортани у детей могут проводить от 6 и более операций в год.
Лечение папилломы в горле в России
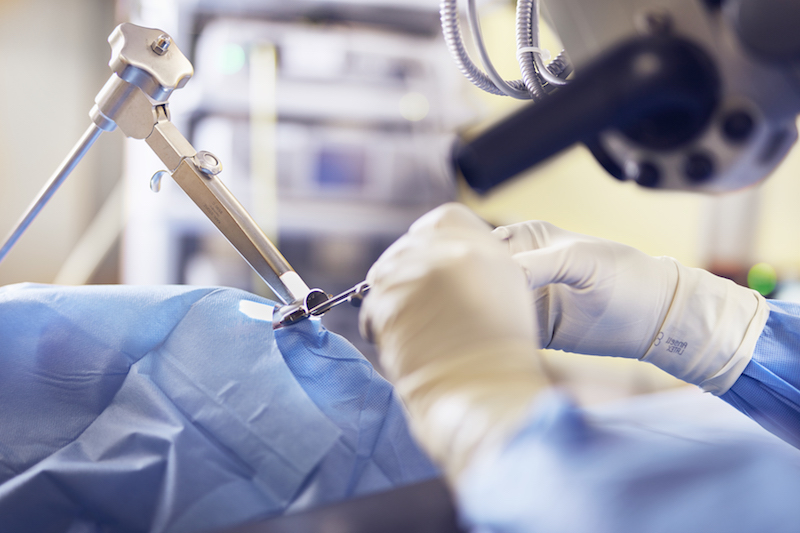
В настоящее время в России принят золотой стандарт эндоларингеальной микрохирургии горла по удалению папиллом с помощью СО2-лазера или микродебридера. Дополнительно есть методики комбинированного лечения: микрохирургия и противовирусные препараты и иммуномодуляторы. Считается, что удаление папиллом с помощью СО2-лазера является безопасным хирургическим вмешательством, сокращает кровопотерю и рубцевание тканей. То есть папилломы удаляются не хирургическим острым инструментом, а с помощью выжигания их лазером.
Однако, так как СО2-лазер действует через нагревание тканей, а значит коагуляцию (обугливание тканей), он вызывает последующее формирование рубцов. При обследовании пациентов, которым проводились несколько таких операций по удалению повторных папиллом, фиксировался обширный спаечный и рубцовый послеоперационный процесс. Именно шрамы и рубцы являются причиной как потери качества голоса, так и стеноза, и самих последующих рецидивов. Более того, недостатками данного метода считается серьезный риск травмирования ротовой полости и даже воспламенения газовой смеси внутри горла во время операции.
Папилломатоз гортани рецидивирует из-за способности папиллом к инфильтрации, инвазии, то есть клеточному распространению внутри тканей, что обосновано гистологическими характеристиками папилломатоза и подтипами вируса. В связи с этим РПГ считается заболеванием неизлечимым, но управляемым.
Если лечение папилломатоза гортани не проведено вовремя, папилломы в горле могут перейти в злокачественную форму, то есть в онкологию.
Микрораспространение зараженных клеток в слизистой оболочке гортани, ограниченность доступа микроскопом в труднодоступные зоны горла и, как следствие, ограниченность визуализации мест поражения папилломами, невозможность подобраться обычными инструментами в сложные зоны горла – это все причины, по которым чаще всего и происходит неполное удаление папиллом или зараженных тканей во время операции. Если удаление папиллом произошло не полностью, возрастает риск распространения клеток папилломы в подслизистые железы.
Laryngoscope 126: June 2016 Kim and Baizhumanova: Recurrent Respiratory Papillomatosis and Its Treatments. Page 1363
Заключение из научного исследования нового метода, разработанного в Южной Корее:
Laryngoscope 126: June 2016 Kim and Baizhumanova: Recurrent Respiratory Papillomatosis and Its Treatments. Page 1359
Уникальный метод лечения папилломатоза гортани у детей с восстановлением голосовых связок и предотвращением последующих рецидивов.
Laryngoscope 126: June 2016 Kim and Baizhumanova: Recurrent Respiratory Papillomatosis and Its Treatments. Page 1359
| Полный цикл | 1 операция | 2 операция | 3 операция |
| Срок | 1 день | 4 день | 8 день |
| Микрохирургия | ✅ | ✅ | |
| PDL или КТР лазер | |||
| Инъекция Цидофовира | |||
| Ушивание голосовых связок | |||
| Удаление фибрина |