Острый вирусный миелит что это
Миелит – это воспаление спинного мозга. Поражается при этом и белое, и серое вещество. Обычно в веществе спинного мозга есть один или несколько очагов воспаления, однако бывает и так, что воспаление захватывает весь спинной мозг.
Болезнь начинается остро, с повышения температуры до 38-39°, озноба, недомогания, слабости. Через некоторое время начинают болеть ноги, спина и грудь. Через 1-3 дня начинаются проблемы с органами малого таза – то задержка мочи и кала, то, наоборот, их недержание. Нарушается и координация движений. Также возможно онемение и нарушение чувствительности рук и ног, слабость их мышц или, наоборот, чрезмерное напряжение мышц в ногах. Позже развиваются параличи рук и ног.
Как и при любом воспалении, при миелите в очаг воспаления приливает кровь, развивается отек, воспаленные ткани постепенно разрушаются. Вещество спинного мозга становится дряблым, в нем обнаруживаются мелкие кровоизлияния. Воспаление и, как следствие, разрушение спинного мозга приводит к нарушению связи между органами и головным мозгом. А это нарушение приводит, в свою очередь, к параличам, парезам и расстройству функций различных органов.
Существует множество классификаций миелитов. По течению они могут быть острыми, подострыми и хроническими. По этиологии (причине заболевания) их делят на инфекционные (вирусные и бактериальные), травматические и аутоиммунные. По распространенности они бывают диффузные, многоочаговые и ограниченные. Кроме того, миелит может быть первичным или вторичным.
Чаще всего встречаются миелиты инфекционные. Они развиваются после гриппа, кори, краснухи, ветряной оспы, эпидемического паротита. Причиной заболевания могут быть вирус Эпштейна-Барр, простого герпеса, цитомегаловирус. Инфекционный паротит может развиться и после вакцинации. Однако это не повод не делать прививки детям.
Аутоиммунный миелит развивается при рассеянном склерозе, многих ревматических болезнях.
Травматические миелиты могут развиться при открытых и закрытых переломах позвоночника с присоединением инфекции.
Делятся миелиты и по месту возникновения очага. Причем от места воспаления часто зависят и симптомы заболевания. Так, миелит грудного отдела спинного мозга проявляется спастическим параличом ног, нарушением их чувствительности, нарушением потоотделения, питания тканей и органов. При этой форме миелита пролежни развиваются быстрее. Кроме того, нарушается работа сфинктеров прямой кишки и мочевого пузыря.
Если поврежден поясничный отдел спинного мозга, развивается парез или паралич обеих ног, снижается их чувствительность, нарушается работа органов малого таза.
При повреждении спинного мозга в шейном отделе развивается паралич не только рук и ног, но и диафрагмы. Из-за этого нарушается дыхание. Также нарушается и работа органов малого таза.
Пик заболевания обычно наступает через несколько дней после появления первых симптомов. Потом состояние пациента стабилизируется на длительный срок. А вот на восстановление после болезни может понадобиться от нескольких месяцев до нескольких дней. Причем сначала восстанавливается чувствительность, потом функция дыхания, если она была утрачена. А вот параличи и парезы, к сожалению, часто не исчезают.
При диагностике нужно не только определить, что это за болезнь, но и узнать, что именно стало причиной миелита. Для этого нужно сделать общий и биохимический анализы крови, иммунограмму, магнитно-резонансную томографию (МРТ), электронейромиографию.
Главное в лечении этого заболевания – правильно определить его причину, ведь от этого зависит дальнейшее лечение. В любом случае назначается антибактериальная или противовирусная терапия.
Обязательно вводят противовоспалительные гормональные препараты внутривенно.
Очень важен правильный уход за пациентом. Он нуждается в тщательном дренировании мочевого пузыря, его нужно часто поворачивать в постели, чтобы не появлялись пролежни. Показана также лечебная гимнастика и массаж рук и ног.
Если у пациента наблюдается спазм мышц рук или ног, ему назначают миорелаксанты.
Когда стихает острая фаза заболевания, пациенту показано лечение в специализированном спинальном отделении, где ему будут лечить нарушения работы органов малого таза. Показано страдающим миелитом и санаторно-курортное лечение
Прогноз заболевания: по некоторым данным, летальность около 30 %. Парезы и параличи рук и ног, а также дисфункции сфинктеров часто сохраняются до конца жизни.
С первого дня с пациентом нужно проводить лечебную физкультуру. Важно правильно укладывать ноги, для этого используют специальные валики и шины. Ноги должны быть разогнуты в тазобедренных суставах и согнуты в голеностопных.
Страдающим миелитом присваивается инвалидность.
Миелит является воспаление в спинном мозге , которые могут нарушить нормальные ответы от мозга к остальной части тела, и от остальной части тела к мозгу. Воспаление в спинном мозге, может привести к миелина и аксон , чтобы быть повреждены в результате чего такие симптомы, как паралич и потеря чувствительности. Миелит классифицируются на несколько категорий в зависимости от местности и причин поражения; Однако, любая воспалительная атака на спинном мозге часто упоминаются как поперечный миелит .
содержание
Типы миелит


Миелит поражение обычно происходит в узкой области, но может распространяться и влиять на многую области.
- Острый миелит вялый : полиомиелита как синдром , который вызывает слабость мышц и паралич.
- Полиомиелит : заболевание , вызванное вирусной инфекцией в сером веществе с симптомами паралича мышц или слабости
- Поперечный миелит : вызванный аксонов демиелинизации , охватывающая обе стороны спинного мозга
- Leukomyelitis: очаги в белом веществе
- Менингококковая миелит (или менингомиелит): повреждения , происходящие в области мозговых оболочек и спинного мозга
Остеомиелит позвоночных костей , окружающих спинной мозг (то есть, позвоночный остеомиелит ) является отдельным условием, хотя некоторые инфекции (например, стафилококк инфекция) могут иногда вызывать оба сразу. Сходство слов отражает , что сочетание формы myel (о) - имеет множество ( гомонимное ) воспринимает со ссылкой на костный мозг или спинной мозг.
симптомы
В зависимости от причины заболевания, такие клинические состояния проявляются различные скорости прогрессирования симптомов в течение нескольких часов до нескольких дней. Наиболее миелит проявляется быстрый прогресс в мышечной слабости или паралича , начиная с ног , а затем оружия с различной степенью тяжести. Иногда дисфункция рук или ног вызвать неустойчивость позы и трудности при ходьбе или любое движение. Также симптомы обычно включают в себя парестезии , который является ощущение щекотки, покалывание, жжение, покалывание или онемение кожи человека без очевидного долгосрочного физического эффекта. Взрослые пациенты часто сообщают о боли в спине, конечностях, или животе. Пациенты также представляют учащенные позывы, кишечник или мочевой пузырь дисфункция , такие как недержание мочевого пузыря, затруднение или неспособность к мочеиспусканию, и неполной эвакуация кишечника или запора. Другие также сообщают лихорадку, проблемы с дыханием и неразрешимой рвотой.
Состояния, связанные с миелитом включают:
- Острый рассеянный энцефаломиелит : аутоиммунная демиелинизация мозга вызывают серьезные неврологические признаки и симптомы
- Рассеянный склероз : демиелинизация головного мозга и спинного мозга
- Оптиконевромиелит или болезнь Девич в : иммунная атака на зрительный нерв и спинного мозга
- Синдром Шегрена : разрушение экзокринной системы организма
- Системная красная волчанка : системное аутоиммунное заболевание , показывая широкий спектр неврологических признаков и симптомов
- Саркоидоз : хронические воспалительные клетки образуют в наростов в различных органах
- Атопия : иммунное заболевание детей , проявляющихся в виде экземы или других аллергических состояний. Он может включать в себя атопический миелит, что вызывает слабость.
- Иммуноопосредованные миелопатии , гетерогенная группа воспалительных заболеваний позвоночника мозга в том числе аутоиммунных заболеваний с известными антителами
причина
Миелит возникает из - за различных причин , таких как инфекции. Прямая инфекция вирусами, бактерий, плесени или паразитов , таких как вирус иммунодефицита человека ( ВИЧ ), Т-лимфотропный вирус человека типов I и II (HTLV-I / II), сифилис , болезнь Лайма, и туберкулез может вызвать миелит , но она может также быть вызвано из - за неинфекционный или воспалительный путем. Миелит часто следует после инфекции или после вакцинации. Эти явления могут быть объяснены с помощью теории аутоиммунной атаки , которая гласит , что аутоиммунные тела атакуют его спинной мозг в ответ на иммунную реакцию.
Теория аутоиммунной атаки утверждает , что человек с neuroimmunologic расстройствами имеют генетическую предрасположенность к аутоиммунным расстройством, а также факторы окружающей среды будут вызывать заболевание. Конкретные генетики в миелите не полностью изучены. Считается , что иммунная реакция системы может быть вирусные, бактериальные, грибковые или паразитарные инфекции; Однако, не известно , почему иммунная система атакует себя. В частности, для иммунной системы , чтобы вызвать воспалительную реакцию в любом месте в центральной нервной системе, клетки из иммунной системы должны проходить через гематоэнцефалический барьер . В случае миелит, не только иммунная система дисфункциональной, но дисфункция также пересекает этот защитный гематоэнцефалический барьер , чтобы воздействовать на спинной мозг.
Наиболее вирусный острый миелит, но ретровирусы (такие как ВИЧ и HTLV) могут вызвать хронический миелит. Полиомиелит , или серое вещество миелит, как правило , вызван инфекцией переднего рога спинного мозга по энтеровирусам ( полиовирусы , энтеровирусы (EV) , 70 и 71, Эховирусы , Coxsackieviruses А и В) и флавивирусах (Западный Нил, японский энцефалит , клещевой энцефалит ). С другой стороны, поперечный миелит или leukomyelitis или белого вещества миелит , часто вызваны вирусом герпеса и вируса гриппа . Это может быть из - за прямое вирусное вторжение или с помощью механизмов иммунных опосредованного.
Бактериальный миелит включает в себя микоплазму пневмонию , который является общим средством для дыхательных путей. Исследования показали , инфекцию дыхательных путей в течение 4-39 дней до начала поперечного миелита. Или, туберкулез , сифилис и бруцеллез также известны, вызывают миелит в ослабленном иммунитете лиц. Миелит это редкое проявление бактериальной инфекции.
Грибы , как сообщается, причина спинного мозга заболевания либо путем формирования абсцессов внутри кости или от гранулемы . В общем, есть две группы грибов , которые могут заразить ЦНС и вызвать миелит - первичных и вторичных патогенов. Первичные патогены включают в себя следующее: Cryptococcus neoformans , Coccidioides черви , Blastomyces дерматиты и Hystoplasma capsulatum . Вторичные патогенные условно - патогенные агенты , которые в первую очередь заражают иммунодефициты , такие как виды Candida , Aspergillus видов и зигомицеты .
Паразитические виды инфицировать человека хозяев через личинки , которые проникают в кожу. Затем они попадают в лимфатическую и кровеносную систему, и мигрируют в печень и легкие. Некоторые достигают спинной мозг. Паразитарные инфекции было зарегистрировано с Schistosoma видов, Тохосага Canis , Echinococcus видов, свиной цепень , трихинеллы Spiralis и Plasmodium видов.
В 2016 году было идентифицирована в Mayo клинике аутоиммунной формы миелита из - за присутствие анти - GFAP аутоантител. Иммуноглобулины , направленные против альфа-изоформы глиальных фибриллярного кислого белка (GFAP-IgG) предсказал специальные meningoencephalomyelitis называют аутоиммунный GFAP Astrocytopathy , который впоследствии был найден также , чтобы иметь возможность выступать в качестве миелита.
диагностика
Миелит имеет обширный дифференциальный диагноз. Тип начала ( по сравнению с острым / подострым хроническим) наряду с сопутствующими симптомами , такими как наличие боли, конституциональные симптомы , которые охватывают лихорадку, недомогание , потерю веса или кожную сыпь может помочь определить причину миелита. Для установления диагноза миелита, необходимо локализовать уровень спинного мозга, а также исключить церебральные и нервно - мышечные заболевания. Кроме того, подробный анамнез, тщательное неврологическое обследование, а также исследование изображений с помощью магнитно - резонансной томографии (МРТ) необходимы. В отношении причины этого процесса, дальнейшее Обработку поможет определить причину и направлять лечение. Полный позвоночника МРТ является оправданным, особенно с острым началом миелит, чтобы оценить для структурных повреждений , которые могут потребовать хирургического вмешательства, или диссеминированного заболевания. Добавление гадолиния дополнительно повышает диагностическую чувствительность. МРТ головного мозга могут быть необходимы , чтобы определить степень участия центральной нервной системы (ЦНС). Поясничный прокол имеет важное значение для диагностики острого миелита , когда опухолевый процесс, воспалительная или инфекционная причина подозревается, или МРТ является нормальным или неспецифическим. Дополнительные анализы крови также ценны в создании прочной диагноз. Редко, биопсия массового поражения может стать необходимой , когда причина является неопределенной. Тем не менее, в 15-30% людей с подострым или хроническим миелит, явная причина никогда не раскрыта.
лечение
Так как каждый случай индивидуален, следующие возможные методы лечения, пациенты могут получать в управлении миелита.
Высокие дозы внутривенного введения метил-преднизолон в течение 3-5 дней рассматривается в качестве стандарта лечения пациентов с подозрением иметь острый миелит, если нет убедительных причин в противном случае. Решение предложить продолжающиеся стероиды или добавить новый метод лечения часто основывается на клиническом течении и МРТ появление в конце пяти дней стероидов.
Пациенты с умеренным и агрессивной формой заболевания, которые не показывают значительное улучшения после лечения с внутривенными и оральными стероидами будут лечить с помощью PLEX. Ретроспективный анализ пациентов с ТМ, обработанной IV стероидов с последующим PLEX показали положительный результат. Кроме того, было показано, чтобы быть эффективными с другими аутоиммунными или воспалительных заболеваний центральной нервной системы. Особое преимущество было показано у пациентов, которые находятся в острой или подострой стадии миелита, показывая активное воспаление на МРТ. Тем не менее, из-за рисков, вытекающих из процедуры поясничного прокола, это вмешательство определяется лечащим врачом на основе случая к случаю.
Миелита без определенного дела редко рецидивирует, но и для других, миелит может быть проявлением других заболеваний, которые упомянуты выше. В этих случаях, продолжается лечение с помощью лекарств, которые модулируют или подавляют иммунную систему, может быть необходимым. Иногда нет никакого специального лечения. В любом случае, агрессивное восстановление и долгосрочное управление симптомом является неотъемлемой частью плана здравоохранения.
Восстановление центральной нервной системы нерва будет в состоянии отремонтировать или регенерировать ущерб, причиненный спинного мозга. Это позволит восстановить функции утраченных в результате болезни.
- Инжиниринг эндогенный ремонт
В настоящее время существует гидрогель на основе строительных лесов , который действует в качестве канала для доставки нервных способствующего роста субстратов, обеспечивая структурную поддержку. Эти факторы будут способствовать нервные ремонтам к целевой области. Макропористые свойства гидрогелей позволит прикрепление клеток и повышения ионов и питательных веществ обмена. Кроме того, биоразлагаемость или bioresolvability гидрогелей предотвратит необходимость хирургического удаления гидрогеля после доставки лекарственного средства. Это означает , что она будет распущена естественным путем ферментативной реакции организма.
- биохимический ремонт
- Нейротропный фактор терапия и генная терапия
- Нейротропные факторы роста регулируют рост, выживание и пластичность в аксона . Они пользуются регенерации нерва после травмы нервной системы. Они являются мощным инициатором сенсорного роста аксонов и вверх регулируются на месте повреждения. Непрерывная доставка фактора роста нейротропного (NGF) приведет к увеличению регенерации нервов в спинном мозге. Однако чрезмерное дозирование NGF часто приводит к нежелательному пластичности и прорастания неповрежденных сенсорных нервов. Генная терапия будет иметь возможность повысить эффективность NGF контролируемой и длительной доставкой в сайте-специфическим образом.
- Стволовые терапии на основе клеток
Рассматривалась возможность для регенерации нерва после повреждения спинного мозга должно быть ограничено из - за отсутствия крупных нейрогенеза . Тем не менее, Джозеф Альтман показал , что деление клеток имеет место в головном мозге , который позволил потенциал стволовых клеток для регенерации нерва. Клеточная-терапия на основе стволовых используются для того , чтобы заменить клетки утерянных и поврежденные из - за воспаления, модулировать иммунную систему, а также для усиления регенерации и ремиелинизации аксонов. Нервные стволовые клетки (НСК) имеют потенциал для интеграции с спинным мозгом , потому что в последнее время исследований показали их потенциал дифференцировки в различные типы клеток , которые имеют решающее значение для спинного мозга. Исследования показывают , что были найдены NSCs , которые были пересажены в поражение демиелинизирующего спинного мозга к регенерации олигодендроцитов и клетке Шванн и полностью remyelinated аксонов.
Случаи острого поперечного миелита: особенности клиники, трудности диагностики
В статье дана характеристика клинической картины острого поперечного миелита, показаны трудности его диагностики, особенности восстановления утраченных функций спинного мозга, определен прогноз заболевания. Приведено описание двух клинических случаев. Полученные данные отражают тяжесть заболевания, но не исключают возможность его успешного лечения.
Острый поперечный миелит, клиника, диагностика, лечение.
Острый поперечный миелит (ОПМ) в качестве самостоятельной формы встречается редко. Значительно чаще ОПМ является одним из проявлений рассеянного склероза, но может быть и как идиопатическое заболевание после вакцинаций или инфекций (бактериальных, вирусных, грибковых), либо как осложнение ВИЧ-инфекции, системной красной волчанки, сифилиса. Выделяют первичные и вторичные формы заболевания, при которых ОПМ является результатом гематогенного заноса инфекции из любого воспалительного очага в организме или поражения контактным путем (остеомиелит позвоночника или эпидуральный абсцесс). Наиболее часто поражается тораколюмбальный отдел. Различают собственно поперечный и многоочаговый миелиты, отличающиеся размером и количеством очагов воспаления в отдельных сегментах спинного мозга.
Заболевание начинается, как правило, в возрасте 15–35 лет с появления парестезий или болей в конечностях, спине или животе. Спустя несколько дней развиваются вялые парезы, которые к концу второй недели приобретают характер спастических, нарушения чувствительности по сегментарному или проводниковому типу, присоединяются тазовые и трофические нарушения. Характер клинической картины ОПМ определяется уровнем и распространенностью зоны поражения спинного мозга. Диагностика основывается главным образом на клинических данных. Для исключения давления спинного мозга, нарушения спинального кровообращения или опухоли проводят КТ или МРТ шейного и грудного отдела спинного мозга. В связи с вероятностью рассеянного склероза показана МРТ головного мозга. Известны варианты герпетического миелита с синдромом Броун-Секара или сирингомиелии, встречаются симптомы сочетанного поражения центральной и периферической нервной системы. Изменения в составе спинно-мозговой жидкости (СМЖ) при рассеянном склерозе и идиопатическом поперечном миелите сходны. Лечение ОПМ всегда консервативное.
Ниже приводим описание двух случаев заболевания у молодых женщин, находившихся на лечении в отделении ангионеврологии ИНВХ.
Заболела остро, внезапно почувствовав резкую боль в грудной клетке слева, с практически сразу развившимися неврологическими симптомами, опускающимися сверху вниз.
В анамнезе у больной рецидивирующая герпетическая инфекция, нарушение менструального цикла, гипотиреоз. Накануне заболевания в течение трех дней жидкий стул, субфебрилитет.
В клинической картине — быстрое прогрессирование тетрапареза, до плегии в левой ноге и правой руке, невозможность самостоятельного мочеиспускания, развитие трофических нарушений в виде обширного пролежня крестца и левого бедра с глубоким некрозом тканей. Показатели крови и мочи в первые дни госпитализации в норме, со второго дня — лейкоцитоз, ускорение СОЭ, воспалительные изменения в моче — к концу третьей недели. В анализе СМЖ — белково-клеточная диссоциация, преимущественно нейтрофильный плеоцитоз. На МРТ шейно-грудного отдела позвоночника от С4- до ТН1-позвонков — изменения воспалительного характера. Консервативная терапия включала дегидратирующие препараты (лазикс, L-лизин, манит), противовирусные средства (вальтрекс, панавир по 5 мл внутривенно струйно по схеме: первые три дня с интервалом 48 часов, последующие две инъекции — с интервалом 72 часа), кортикостероиды (солумедрол в суммарной дозе 5000 мг внутривенно капельно), сосудистые препараты, антибиотикотерапия со второго дня болезни. Хирургическое лечение пролежней проводилось на 2–3-м месяце заболевания. Проводилась катетеризация мочевого пузыря, в последующем в связи с сохраняющейся задержкой мочи наложена эпицистостома.
Медленное восстановление двигательных функций началось к исходу первого месяца лечения. К исходу четвертого месяца больная с посторонней помощью встает с постели, делает несколько шагов по палате, бросает и ловит мяч, хотя мелкие движения в кистях еще нарушены, самостоятельное мочеиспускание невозможно.
Клинический диагноз — острый поперечный миелит с выраженным тетрапарезом, нарушением тазовых функций и трофическими нарушениями.
Таким образом, у больной остро развилась клиническая картина очагового миелита на уровне нижнешейных-верхнегрудных сегментов спинного мозга. Быстрое прогрессирование заболевания в течение первых суток привело к формированию тяжелого неврологического дефицита. Проведенная патогенетическая и симптоматическая терапия пока еще не позволила полностью восстановить утраченные функции спинного мозга, что, возможно, станет инвалидизирующим фактором в дальнейшем.
2. Второе наблюдение связано с особенностями дифференциальной диагностики поперечного миелита и рассеянного склероза.
Ниже приводится история болезни женщины, 47 лет, у которой в течение суток остро развилась выраженная слабость в руках и ногах, онемение туловища с уровня молочных желез, задержка мочеиспускания. В дебюте заболевания отмечались выраженные боли опоясывающего характера в грудной клетке. В неврологическом статусе — легкие глазодвигательные расстройства, горизонтальный нистагм при крайних отведениях, снижение карпорадиальных рефлексов, оживление коленных и ахилловых рефлексов, проводниковые расстройства чувствительности от ТН2 книзу.
При МРТ-исследовании шейного отдела позвоночника выявлено множественное очаговое поражение спинного мозга демиелинизирующего характера на уровне С5-С6-С7-ТН1-позвонков и на уровне ТН8-ТН9-позвонков. При ЭНМГ-исследовании определяется снижение проводимости на правой руке по типу аксонопатии, в ногах — по типу аксономиелинопатии. Отмечалось снижение вибрационной чувствительности в ногах до 6–7 секунд. В анализе СМЖ выявлено повышение уровня антител i gG.
На глазном дне определяется побледнение диска зрительного нерва обоих глаз. МРТ-исследование головного мозга — без очаговых изменений. Проводилось лечение кортикостероидами (пульс-терапия солу-медролом в суммарной дозе 5000 мг внутривенно с переходом на преднизолон внутрь по известной схеме), использовались сосудистые препараты (трентал, реосорбилакт, актовегин), противоотечные средства, препараты, улучшающие обменные процессы, и другие симптоматические средства.
Довольно быстро у больной стали восстанавливаться утраченные функции — двигательные, расстройства чувствительности, самостоятельное мочеиспускание. К моменту выписки из стационара (3–4-я неделя болезни) передвигается самостоятельно, парез восстановился до степени легкого, уровень чувствительных расстройств снизился до ТН10 и продолжает восстанавливаться, мочится самостоятельно.
Была проведена дифференциальная диагностика между острым миелитом, спинальным инсультом и рассеянным склерозом. В результате диагностики установлен клинический диагноз — острый рассеянный энцефаломиелит (вероятный рассеянный склероз) с тетрапарезом, выраженным в левой руке, умеренным в ногах, проводниковыми расстройствами чувствительности, тазовыми расстройствами в стадии продолжающегося восстановления функций.
Таким образом, вышеописанные клинические наблюдения отражают острое начало заболевания, быстрое прогрессирование тяжелых неврологических расстройств, трудности дифференциальной диагностики. Исход заболевания у этих больных варьирует от полного восстановления функций до отсутствия даже минимальной положительной динамики. Прогноз чаще благоприятный при подостром развитии болезни, в молодом возрасте, либо в том случае, когда первоначальный диагноз поперечного миелита после завершения обследований больного трансформируется в иное, более легкое в прогностическом плане заболевание.
С учетом вышеизложенного острый миелит — тяжелое, но курабельное заболевание, успех лечения которого зависит от распространенности процесса и своевременной диагностики.
1. Аверьянов Ю.Н., Котова О.В., Шашкова Е.В. Острый поперечный миелит // Неврологический журнал. — 2002. — № 2. — С. 17-21.
Миелит – воспаление спинного мозга, которое чаще всего локализуется в поясничном и крестцовом отделах. Заболевание обычно сопровождается значительным ослаблением чувствительных, двигательных и трофических функций. Воспаление спинного мозга часто происходит параллельно с воспалением его оболочек (менингомиелит). Эти состояния очень схожи, поэтому иногда очень сложно установить точную географию воспаления.
Миелит может развиваться различно – локально, захватив только один сегмент позвоночного столба, или диффузно – при более тяжелых случаях заболевания. Захват патологическим процессом половины поперечника спинного мозга приводит к развитию синдрома Броун-Секара – нарушения кровообращения артерии, снабжающей одну половину спинного мозга.
Миелиты подразделяют на первичные, вызванные поражением спинного мозга вирусами (чума плотоядных), и вторичные – осложнения общеинфекционных заболеваний (септицемия, сепсис, дискоспондилиты).
Травматические миелиты – осложнения после переломов позвоночника. Миелиты, вызванные смещением межпозвонковых дисков.
Токсические миелиты вызваны тяжелыми отравлениями.
При заболевании миелитом макроскопическое исследование спинного мозга показывает его дряблость, сосудистые реакции. Микроскопически – отек оболочек и вещества мозга, мелкие кровоизлияния, инфильтративные реакции, некроз сосудов, гибель клеток. Изменения обычно касаются также оболочек и корешков, в этом случае можно говорить о менингорадикуломиелите.
В зависимости от локализации и степени распространения процесса наблюдаются различные симптомы: тетраплегия, спастическая параплегия, синдром Броун-Секара и т.д. Некротические миелиты дают картину поперечного перерыва спинного мозга с захватом нескольких сегментов или иногда спинного мозга на всем его протяжении.
Симптомы
Симптомы болезни проявляются по-разному и зависят от локализации воспалительного процесса и причин его появления. При заболевании миелитом в результате вирусного поражения животное проявляет беспокойство, взвизгивает от боли при движениях. Мышцы конечностей при этом напряжены, проявляется их дрожание, подергивание и судороги. Походка собаки становится шаткой, животное быстро утомляется и часто лежит. Появляются сердечная и дыхательная аритмии, непроизвольные мочеиспускания и дефекации. Возникают парезы и параличи, приводящие к развитию пролежней и мышечной атрофии.
При травматическом миелите в начале заболевания наблюдается паралич задних конечностей, появляются плавательные движения, собака находится преимущественно в сидячем положении.
При поражении шейного отдела возникает паралич мышц туловища и всех конечностей, вялость и слабость кожи позади патологического фокуса; при поражении грудного отдела появляются одышка, паралич задних конечностей и потеря чувствительности кожи позади повреждения отдела спинного мозга. Патологические процессы, возникающие в поясничной области, обусловливают параличи задних конечностей, мочевого пузыря, прямой кишки и анального сфинктера.
Диагностика миелитов:
- неврологическое исследование;
- исследование ликвора;
- миелография;
- магниторезонансная и компьютерная томография;
- визуальная оценка спинного мозга при операции;
- цитологическое исследование;
- гистология.
При неврологическом исследовании определяют:
- cтепень неврологических расстройств;
- локализацию поражения.
Определение степени неврологических расстройств важно для прогноза заболевания.
По нашим данным (более 100 животных) у собак, имевших 2–3-ю степень неврологических расстройств, восстановление функции спинного мозга возможно вплоть до полного. Пациенты с 4-й степенью неврологических расстройств также имеют шанс на восстановление функции спинного мозга. У таких собак обычно не происходит полного восстановления спинного мозга, тем не менее двигательная функция конечностей может восстановиться почти до нормальной. Собаки с 5-й степенью неврологических расстройств, с синдромом поперечного поражения спинного мозга, особенно если речь идет о вялом параличе, не имеют шансов на восстановление функции спинного мозга.
Важно определить локализацию поражения. Если повреждение ограничено 5–10 сегментами и степень неврологических расстройств 2–4, то можно рассчитывать на восстановление функции спинного мозга частично или полностью. При поражении 10–20 сегментов полного восстановления мы не наблюдали. У таких животных наблюдался некротический миелит (миеломаляция) с синдромом поперечного поражения мозга.
Исследование ликвора
По литературным данным, первичные заболевания ЦНС редко приводят к изменениям в общем анализе крови и биохимическом анализе сыворотки, а если они есть, то это указывает на вероятность системных нарушений и вторичных к ним заболеваний ЦНС (Willard М. D., Tvedten H., Turnald G. H., 1999). Поэтому в нашей практике анализ ликвора мы проводим даже при отсутствии отклонений в анализах крови перед проведением миелографии.
В образце ликвора определяются физико-химические свойства (цвет, прозрачность, содержание белка, глюкозы), проводится подсчет клеточных элементов в камере Горяева (эритроцитов и ядерных клеток). Далее обязательно проводится анализ цитограммы в окрашенном препарате (окраска по Май-Грюнвальду) для определения содержания каждого вида клеток.
В норме спинномозговая жидкость прозрачная и бесцветная, содержание альбумина составляет 0.1–0.3 г/л, количество клеток не превышает 5 клеток в мкл. Цитограмма скудная, можно обнаружить единичные эритроциты и мононуклеары. Ликвор стерилен.
При менингитах наблюдается помутнение спинномозговой жидкости, сопровождающееся плеоцитозом (увеличением содержания клеточных элементов). В наших исследованиях при острых воспалительных процессах ЦНС концентрация белка в ликворе превышала 100 мг % (1 г/л), цитоз – от 25 до нескольких тысяч ядерных клеток в мкл. В цитограмме преобладают нейтрофильные лейкоциты, нередко обнаруживается микрофлора (чаще кокковая). При затухании воспалительного процесса число клеточных элементов часто бывает вполне нормальное, содержание белка может быть в норме или несколько повышено, но, как правило, не превышает 3 г/л. В этом случае цитограмма представлена нейтрофилами, лимфоцитами, макрофагами. При менингите вирусной этиологии ликвор, как правило, прозрачный, содержание белка несколько повышено (до 100 мг %), цитоз – 10–500 клеток в мкл, присутствуют в основном лимфоциты/мононуклеары.
Надо отметить, что спинномозговая жидкость находится в непосредственном контакте с оболочками мозга, поэтому больше отражает интенсивность воспалительного процесса именно оболочек. В связи с этим при глубоких нарушениях паренхимы спинного мозга и отсутствии поражения оболочек анализ спинномозговой жидкости может не выявить значительных отклонений.
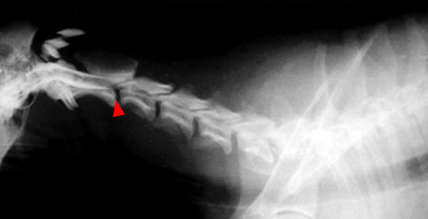
Рис. 1. Ликвор при гнойном миелите.
Рис. 2. Отек спинного мозга у стаффордширского терьера при миелите. Блок ликворных путей в области С2. Причиной миелита была хроническая бактериемия, которая в свою очередь могла быть вызвана нарушением работы печени. У данной собаки выявлен цирроз печени. После проведенного лечения в течение 3 лет признаков повреждения спинного мозга не наблюдалось.
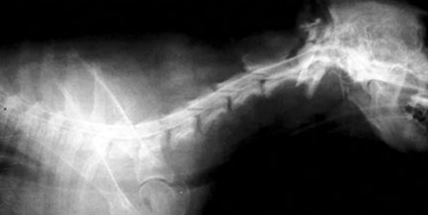
Рис. 3. Повторная (через неделю) миелография стаффордширского терьера после проведенного курса лечения. На момент проведения миелографии клинических проявлений улучшения состояния не наблюдалось. Восстановление функции спинного мозга произошло в течение 1.5 месяцев.
Миелография
Перед миелографией всем животным вводятся антибиотики и метилпреднизолон в дозе 30 мг/кг. Благодаря миелографии можно точно оценить размеры отека спинного мозга. Иногда это исследование может показать причину миелита в тех случаях, когда миелит развился как осложнение нестабильности либо в результате компрессии спинного мозга межпозвонковым диском или опухолью. Начинать миелографию необходимо с атланто-окципитальной пункции. Одновременно берется проба ликвора. В том случае, если контраст не проходит в грудной и поясничный отделы позвоночника, в обязательном порядке проводится люмбальная пункция для контрастирования всего субдурального пространства, даже если кажется, что диагноз очевиден. Из нашего опыта важной оказывается следующая последовательность проведения пункций: сначала проводится атланто-окципитальная, а затем люмбальная. Связано это с тем, что при миелитах развивается значительный отек спинного мозга, это вызывает уменьшение субдурального пространства, что делает невозможным получение ликвора. При атланто-окципитальной пункции практически всегда можно получить ликвор, даже если поражен шейный отдел позвоночника. Исследование ликвора при миелитах может иметь решающее значение.
Визуальная оценка спинного мозга во время операции в ряде случаев может оказаться решающей. При проведении гемиламинэктомии или ламинэктомии при значительном отеке спинного мозга необходимо проводить дуротомию. После вскрытия твердой оболочки в ряде случаев происходит вытекание спинного мозга. В этом случае можно говорить о невозможности восстановления спинного мозга. Для подтверждения некротического миелита можно взять отпечаток для цитологического исследования.
МРТ при миелите
Важное значение для прогноза имеет диагностика миелита и миеломаляции. Поперечный миелит относится к заболеваниям, характеризующимся быстрым развитием симптомов поражения спинного мозга. На МРТ в острой стадии может отмечаться некоторое утолщение спинного мозга в размерах с определением интрамедуллярно расположенной области повышения сигнала на Т2-взвешенных МРТ, захватывающего обычно несколько сегментов спинного мозга. В поздней стадии процесса МРТ выявляет нисходящую атрофию спинного мозга
Оценка состояния при травматическом миелите
– Объективная оценка тяжести повреждения спинного мозга при посттравматическом миелите затруднена. Неврологические расстройства в остром периоде обусловлены в первую очередь спинальным шоком. Для спинального шока характерным является обратимый характер неврологических нарушений, возникающих в остром и раннем периодах травмы. Установлено также, что глубина и продолжительность спинального шока зависит от тяжести травмы; его проявления наиболее выражены в зонах, прилежащих к очагу повреждения.
– При более тяжелой травме с размозжением спинного мозга некроз распространяется на весь поперечник и несколько сегментов спинного мозга, может сопровождаться разрывом его оболочек. Сдавление ликворопроводящих путей, сосудов и самого спинного мозга усугубляет течение травматической болезни и способствует развитию травматического миелита.
– Неврологическое исследование в первые сутки не дает истиной картины повреждения, хотя наличие симптомов поражения нижних двигательных нейронов, а также наличие симптомов поперечного повреждения спинного мозга должны насторожить лечащего врача и могут служить признаком неблагоприятного прогноза.
– В раннем периоде неврологическое исследование может оказаться более объективным, прогрессирование неврологических нарушений указывает на развитие миелита. При неврологическом обследовании можно выявить поражения других отделов спинного мозга. Как правило, при травматическом миелите захватывается значительный участок спинного мозга вплоть до вовлечения в патологический процесс всего спинного мозга и его оболочек.
– И, конечно, МТР может дать наиболее объективные данные о степени разрушения спинного мозга.
– Наряду с неврологическим исследованием важную диагностическую роль при травматическом миелите играет контрастная миелография. Проведение данного исследования помогает оценить размеры отека спинного мозга по длине, наличие фрагментов позвоночника, вызывающих компрессию спинного мозга, что, в свою очередь, существенно влияет на выбор лечения. При наличии фрагментов, вызывающих компрессию, необходимо оперативное лечение.
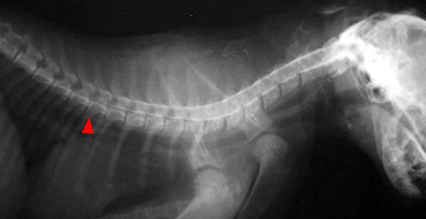 | 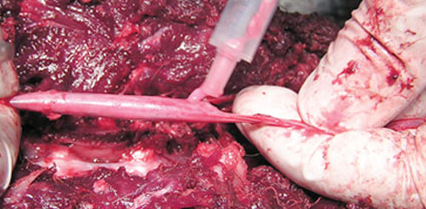 | 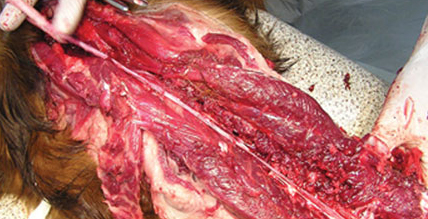 |
| Рис. 4. Травматический миелит у котенка после падения. Блок ликвора в грудном отделе. Рис. 5. Восходящая миеломаляция. Рис. 6. При вскрытии – разжижение всего спинного мозга. | ||
Профилактика миелита
Профилактика миелита заключается в предупреждении бактериальных инфекций, токсикозов, аллергических и вирусных заболеваний, в обеспечении животного полноценной пищей, ограждении его от травм спинного мозга.
Лечение
Выбор лечения и его прогнозы зависят от многих факторов, в том числе от состояния животного, его возраста и локализации поражения спинного мозга. Но в любом случае это сложный и длительный процесс. При определенных случаях заболевания и своевременном обращении в ветеринарную клинику можно рассчитывать на полное восстановление функций спинного мозга. Но даже при более сложном состоянии пациента длительное лечение и забота смогут поддерживать его жизнь на удовлетворительном уровне.
Читайте также:


