Острый алкогольный гепатит индекс мадрея
Выступление профессора Огурцова Павла Петровича на II Международном Интернет Конгрессе специалистов по внутренним болезням (15 февраля 2013 г.).
Академик Ивашкин В.Т.: – Павел Петрович, теперь ваша очередь, прошу вас.
Профессор Огурцов П.П.: - Благодарю вас, Владимир Трофимович, спасибо, Оксана Михайловна.
(00:07) Заставка: Лечение и комплексная реабилитация больных с алкогольной болезнью печени
Профессор Огурцов П.П.: - Прежде всего, большое спасибо за возможность принять участие в Интернет Сессии, которая, безусловно, является очень рейтинговым и известным мероприятием. Я хотел бы развить некоторые тезисы моего коллеги профессора Юрия Павловича Сиволапа, с которым мы уже второй раз вместе выступаем. Вот основные краткие тезисы моей презентации.
Гены-кандидаты в этом в значительной мере повинны. Существует генетический полиморфизм генов, который осуществляет предиспозицию к алкогольному поражению печени.
Вот наиболее изучаемые из них. Среди них есть, например, ген алкогольдегидрогеназы, у некоторых он суперактивен, диктуется суперактивной формой этого фермента, которая быстро в ответ на употребление алкоголя в достаточно высоких концентрациях из алкоголя синтезирует ацетальдегид, который является достаточно токсичным продуктом, вступает в активные окислительные процессы и обладает максимальным поражающим действием.
Естественное течение алкогольной болезни печени известно, это фактически калька с МКБ: от стеатоза к стеатогепатиту, гепатиту нетяжелого течения, затем через субклиническую стадию образования фиброза к явному циррозу, декомпенсированному циррозу и развитию на этом фоне достаточно часто атаки острого алкогольного гепатита тяжелого течения, который сопровождается весьма высокой летальностью, от 60% и выше. И вершиной эволюции алкогольной болезни печени может быть гепатоцеллюлярная карцинома, которая развивается, как правило, на стадии цирроза печени, если нет сопутствующего инфицирования, например, вирусами гепатита, особенно ДНК, содержащими вирусы гепатита B, когда это заболевание может развиться гораздо раньше.
Каковы международные рекомендации по лечению алкогольной болезни печени? Прежде всего, AASLD (Американская ассоциация по изучению болезней печени) рекомендует этиологическое лечение. Здесь я совершенно согласен с Юрием Павловичем, абстиненция – это номер один, что мы должны добиваться от наших пациентов, убеждать их встать на трезвый путь.
Далее идет применение препаратов с антицитокиновой активностью, прежде всего это глюкокортикоиды, и пентоксифиллин в частности, который является ингибитором провоспалительного цитокина, чтобы погасить воспалительный пожар в печени. И если дело зашло достаточно далеко, до цирроза печени, декомпенсированного цирроза печени, то единственным способом помочь этому пациенту является трансплантация печени.
Есть ли тут место для гепатопротекторов? Сейчас мы об этом поговорим, но самое главное – все-таки ориентация на трезвость, ориентация на трезвость и попытка убедить пациента бросить употребление алкоголя. Если мы это все перекладываем сразу, не убедившись в том, что пациент самостоятельно может бросить употребление алкоголя, сразу пытаемся переложить на плечи коллег психиатров-наркологов, то еще в 80-е годы проводилось исследование Минздравом, на пике антиалкогольной кампании. Было показано, что даже при действии административной системы в те годы направить на лечение к психиатру-наркологу удавалось не более 5% пациентов, которые поступали в общемедицинские стационары по поводу алкогольной патологии.
И что может в этих условиях сделать врач общей практики? Здесь мы приводим исследование достаточно свежее. Их не так уж и мало, но это одно из последних.
И те усилия по связи медицинским персоналом, даже сестринским персоналом, где показывалось, что алкогольная проблема, алкогольная травма, алкогольная сопутствующая патология, поражение печени, других органов и позитивная динамика лабораторных показателей на фоне облигатной абстиненции, вынужденной абстиненции в стационаре, – делали свое дело, привело к следующему результату.
Вот сравнение: нижняя синяя линия – это пациенты, которые уменьшили употребление алкоголя на 20%, но просто в силу того, что они, конечно, получили определенную психотравму. Они попали в общемедицинский стационар, и действительно пятая часть из них отказались от употребления алкоголя.
Исследование проводилось, вторая точка, спустя некоторое время, несколько месяцев спустя. И верхняя кривая – динамика тех пациентов, которым действительно показывалась связь их заболевания с алкогольной проблематикой. Мы видим, что 70% этих пациентов соблюдали трезвость. То есть, динамика отказа от алкоголя в этой группе значительно больше. Это о тех 75%, которые упоминал Юрий Павлович в своей презентации. Не надо пренебрегать такой возможностью, это может быть эффективным, потому что на стадии далеко зашедшего алкоголизма находятся далеко не все наши пациенты, и мы можем оказать достаточно мощное психотерапевтическое воздействие.
Однако это не так, и существует с доказанным действием определенный спектр веществ, лекарств, которые на определенные звенья доказательным образом благоприятно воздействуют, прерывая патогенетические процессы.
Что можно сделать при стеатозе печени? Это очень проблематичная зона применения гепатопротекторов, потому что здесь существует проблема конечных точек, нет грубых биохимических изменений. Пациенты, как правило, находясь на такой субклинической обратимой стадии и употребляющие алкоголь, не видя реальных проблем, у них часто отсутствует приверженность к лечению.
И, к сожалению, здесь большой дефицит доказательных исследований, и мы пользуемся лишь рекомендации по гепатопротекции, по снижению интенсивности жирового гепатоза при других нозологиях, при эффекте определенных средств, например, при жировой дистрофии печени на фоне сахарного диабета.
Но ситуация меняется коренным образом, и актуальность гепатопротекции значительно возрастает, когда наши пациенты с нашими усилиями либо через наши усилия с родственниками, либо людей, имеющих влияние на данного пациента, все-таки попадают на прием к наркологу. И здесь мы можем выступить существенными помощниками в тандеме с нашими коллегами, психиатрами-наркологами, потому что начинается комплексная реабилитация, используются достаточно гепатотоксичные препараты, антиконвульсанты, дисульфирам и его аналоги, антагонисты опиоидных рецепторов и даже нейролептики – почему-то они очень у нас популярны, меньше на Западе, но с этим мы должны считаться.
Очень важно еще отдавать себе отчет в том, что это группа часто антисоциальная, бывают пациенты, которые сопутствующим образом инфицированы, часто у них пневмония, аспирационная пневмония, часто пациенты с низким социальным статусом, и им показано противотуберкулезное лечение, сопутствующее инфицирование туберкулезом.
Следующая стадия – это алкогольный гепатит, алкогольный гепатит нетяжелого течения, который, как правило, возникает на субстрате жировой печени. Морфологически может характеризоваться также воспалительной инфильтрацией, клинически мы видим в основном лабораторные показатели появления цитолиза, увеличение гамма-ГТ, несколько измененные, увеличенные размеры печени.
Упоминая, конечно, о том, что и адеметионин, и гептрал обладают эффектами, которые снижают холестаз, при холестатических формах алкогольного гепатита доказанным большим эффектом обладает урсодезоксихолевая кислота, которая обладает доказанным действием при алкогольном холестазе. Вот исследования, которые проводились на этот счет, и эффект по снижению активности АЛТ, АСТ, щелочной фосфатазы, гамма-ГТ по сравнению с плацебо доказан.
Морфологические признаки алкогольного фиброза печени – это чаще всего находка при случайном обследовании, при биопсиях, выполняемых у пациентов, у которых мы порой и не ожидаем получить продвинутый фиброз печени. Чаще всего это молчащая стадия, и определяется она неинвазивными методами, при скрининговых обследованиях, в частности, фиброэластографии или малоинвазивными методами с помощью сывороточных маркеров.
Тем не менее, что делать при этих состояниях, как предотвратить прогрессирование фиброза? В комплексе с усилиями психотерапевтическими и коллег-наркологов. Если у пациента есть продвинутый фиброз и надо все-таки стабилизировать ситуацию, а чаще бросившего потребление алкоголя пациента, он еще, к несчастью, инфицирован вирусом гепатита B и C, то здесь очень важны данные мета-анализа 12 медицинских учреждений в Японии с высоким числом набранных в него пациентов (более 2 000), которые достоверно показали снижение активности АЛТ, АСТ и прогрессирование фиброза в результате длительного наблюдения у данной группы пациентов при внутривенном употреблении глицирризиновой кислоты.
Мы видим, что глицирризиновая кислота может быть в виде оригинального препарата и в виде отечественного аналога фосфоглива, который вводится внутривенно. Здесь следует подчеркнуть, что биодоступность капсулированной, пероральной формы этих препаратов очень низка, и в Японии ее просто не применяют.
Фиброз и ранняя и компенсированная стадия цирроза печени, как я уже говорил, определяются с помощью скрининговых методов фибросканирования, сывороточных тестов, и, к сожалению, часто это является субстратом для развития атаки острого алкогольного гепатита. Это состояние, которое характеризуется неблагоприятным прогнозом, высокой летальностью.
Яркая картина: гиперлейкоцитоз вплоть до лейкемоидных реакций, желтуха, высокие цифры билирубина, лихорадка, асцит. Действительно, надо на этой стадии гасить этот пожар, эту ядерную реакцию, которая запускается, прежде всего, ацетальдегидом. Перекисное окисление липидов, повышается цитокиновая активность и с высоким поражающим действием активация фиброзирующих процессов.
Здесь препараты нужны с антицитокиновой активностью, в первую очередь среди которых можно выделить преднизолон. Ранние исследования эффектов преднизолона на прогноз при остром алкогольном гепатите не были столь однозначны, как в последующие, в 2000-е годы: французские исследования, Mathurin Ph. и соавторы, показали, что если делить по дискриминантной функции больных, - а не всех вместе смотреть этих пациентов эффекты, а делить на тяжелые и нетяжелые формы, - то при тяжелых формах (дискриминантная функция больше 32), наблюдается явный терапевтический эффект преднизолона.
Также у пациентов, где невозможно, есть противопоказания к назначению кортикостероидных препаратов, проводились другие исследования по другим ингибиторам цитокинов, в частности, пентоксифиллином, которые действительно показали внутрибольничную выживаемость в связи с тем, что при тяжелых формах острого алкогольного гепатита такое тяжелое осложнение, как гепаторенальный синдром, наблюдалось реже при лечении пентоксифиллином.
Вот индекс Маддрея. Существует много шкал оценки тяжести острого алкогольного гепатита, но индекс Маддрея достаточно удобен и воспроизводим повсеместно, как в столичных клиниках, так и в глубинке.
Простая шкала пересчета: коэффициент – разница в протромбиновом времени пациента и контроля плюс общий билирубин с коэффициентом на 17. И Маддрей в свое время показал значение дискриминантной функции больше 32 – стационарная смертность составляет более 50%.
С того времени минуло немало лет, и мы видим, что все-таки наши терапевтические усилия приводят к тому, что – это данные обычных наших московских городских стационаров – что лишь при дискриминантной функции больше 90 смертность действительно высокая, и мы бессильны в этом отношении.
Вот типичная яркая клиническая картина: лихорадка, асцит, желтуха – основные клинические симптомы, которые должны нас настораживать в плане неблагоприятного прогноза помимо индекса Маддрея выше 32.
С чего начинать? Начинать мы можем терапию, если нет противопоказаний, кортикостероидами. Назначаем преднизолон 40 мг, можно и выше, на 7 дней и смотрим за динамикой билирубина. Если ее не происходит, то, как показали исследования, лечение не будет эффективно. Существует верхний предел назначения кортикостероидов по шкале Маддрея. Как показали исследования, в частности, в скоропомощных клиниках у нас, при индексе Маддрея больше 90 неэффективно назначение в принципе кортикостероидов и даже может наносить вред. Обязательное условие, что и прописано в инструкции по препарату, это нормальный уровень креатинина, при котором их назначать нельзя.
Здесь мы видим данные наших московских стационаров, что при индексе Маддрея от 50 до 90, конечно, мы наблюдаем достаточно отчетливый, достоверный эффект, а при индексе Маддрея при респективном анализе больше 90 преднизолон не был эффективен и не оправдывал своих ожиданий.
Пентоксифиллин – мы приближаемся к концу презентации – действительно улучшает микроциркуляцию в печени при атаках острого алкогольного гепатита, является ингибитором провоспалительных цитокинов и, как показало исследование, проведенное в Греции на почти 40 пациентах, выживаемость стационарная была достоверно выше, так как вдвое реже встречался гепаторенальный синдром, тяжелое осложнение у данной группы пациентов. Применение пентоксифиллина действительно приводит к благоприятному прогнозу там, где нет показаний к назначению стероидов.
Это данные наших московских клиник, мы видим, как пентоксифиллин влиял на выживаемость больных, которая оценивалась с помощью статистических кривых Каплана-Мейера, на относительно большой контингент больных. Действительно, стационарная выживаемость достоверно была лучше у пациентов, получавших пентоксифиллин.
Рациональный подход к лечению алкогольной болезни печени – это, прежде всего, этиологический подход. По возможности, создать абстиненцию, очень важны пищевые рекомендации, адекватный калораж, симптоматическое патогенетическое лечение алкогольного цирроза печени, тщательный отбор кандидатов на кортикостероиды, чтобы действительно не было противопоказаний, не было склонности к кровоточивости, эрозивных изменений в пищеводе и желудке. И при невозможности назначения стероидов использовать пентоксифиллин.
Отбор кандидатов для трансплантации печени очень важен, все-таки это должны быть пациенты, которые в состоянии соблюдать абстиненцию, иначе это лечение будет неэффективным. Рецидивы употребления алкоголя, как уже говорилось, после трансплантации печени весьма вероятны, если нет уверенности, что пациент может соблюдать абстиненцию. И на стадии цирроза печени, когда действительно цирроз печени уже сформировался, что делать пациентам?
К сожалению, единственное исследование по выживаемости на фоне гептрала – его не повторяли, поэтому, несмотря на всю высокую достоверность, которая здесь есть, опять же статистическая выживаемость представлена в виде кривых Каплана-Мейера – мы должны с ним считаться. Единственное, что оно одно в своем роде и поэтому принимается как высокая степень доказательности, но оно не подтверждено в других исследованиях. Трансплантация печени, о которой мы сказали, если нет уверенности в том, что не будет рецидива. Остро и быстро возникает и злокачественно течет алкогольная болезнь печени у пациентов в трансплантате, так как сопутствующая терапия еще достаточно токсическая.
Рекомендации Американской ассоциации по изучению болезней печени: пищевые добавки, фитотерапия неэффективны, применение гептрала, если мы говорим о гепатопротекторах, возможно в рамках клинических исследований при остром алкогольном гепатите тяжелого течения.
Суммарно, резюмируя все исследования, которые были цитированы, следует отметить, что, в частности, у гептрала, адеметионина есть важные точки, как в начале, так и в конце алкогольной болезни печени. Адеметионин способен предотвращать лекарственную гепатотоксичность некоторых препаратов, особенно в комплексной реабилитации больных алкоголизмом, где наблюдается неизбежная полипрагмазия. И на финальных этапах, на стадии формирования цирроза печени длительное назначение гептрала достоверно улучшает выживаемость пациентов. Спасибо, благодарю за внимание.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья посвящена проблеме алкогольного гепатита и современным алгоритмам его диагностики и лечения
Для цитирования. Костюкевич О.И. Алкогольный гепатит: современные алгоритмы диагностики и лечения // РМЖ. 2016. № 3. С. 177–182.
Патогенетические аспекты алкогольного повреждения печени
В основе ПП лежат сразу несколько механизмов.
1. Прямое гепатотоксическое воздействие этанола.
Слабо поляризованный растворитель, этанол может растворять фосфолипиды мембран гепатоцитов и митохондрий. Именно повреждение митохондрий лежит в основе жировой дистрофии печени, т. к. последние теряют способность метаболизировать триглицериды.
2. Токсическое действие ацетальдегида.
Ацетальдегид является крайне токсичным субстратом для гепатоцитов. Он накапливается в гепатоцитах и приводит к разрушению плазматических мембран путем деполимеризации белков и активации продуктов перекисного окисления липидов (ПОЛ). Кроме того, ацетальдегид активирует клетки, что приводит к избыточной продукции коллагена. Именно этим объясняется развитие фиброза печени при ХАИ.
3. Задержка белков и воды в гепатоцитах.
Этанол подавляет секрецию из гепатоцитов вновь синтезированных белков, что приводит к накоплению белка, а вслед за этим и воды, – это ведет, наряду с жировой дистрофией, к развитию гепатомегалии.
4. Иммунное ПП.
Именно иммунными механизмами можно объяснить случаи прогрессирования АБП, несмотря на прекращение употребления алкоголя.
Клиническая картина АГ
Различают 4 основные клинические формы АГ: латентную, желтушную, холестатическую и фульминантную.
1. Латентная форма не дает самостоятельной клинической картины и диагностируется по умеренному повышению трансаминаз у злоупотребляющего алкоголем пациента. Могут иметь место такие неспецифические жалобы, как слабость, снижение аппетита, неустойчивый стул, тупая боль в правом подреберье и т. д.
2. Желтушная форма встречается наиболее часто. У пациентов отмечаются выраженная слабость, анорексия, тупая боль в правом подреберье, тошнота, рвота, диарея, похудание, желтуха, у половины больных наблюдается лихорадка.
3. Холестатическая форма характеризуется значительным повышением гамма-глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ), сопровождается мучительным кожным зудом. Довольно редко, уже на стадии гепатита могут проявляться признаки транзиторной портальной гипертензии с развитием асцита.
4. Фульминантный (тяжелый) острый АГ характеризуется нарастающей энцефалопатией, выраженной желтухой, отечно-асцитическим и геморрагическим синдромами. Риск развития фульминантного АГ возникает при одновременном приеме гепатотоксичных лекарств (например, парацетамол). Характерен нейтрофильный лейкоцитоз до 15–25×109/л, повышение СОЭ до 30–50 мм/ч. Билирубин повышается преимущественно за счет прямой фракции. Уровень трансаминаз повышается в 5–10 раз. Возрастает активность ГГТП и ЩФ, повышена концентрация иммуноглобулина А (IgA).
Диагностика АГ
Диагностика АГ складывается из 4-х этапов:
1) верификация ПП (факт гепатита);
2) подтверждение факта злоупотребления алкоголем;
3) оценка тяжести гепатита и прогноз;
4) оценка степени фиброза.
Оценка состояния печени включает в себя определение структурных (УЗИ, КТ и МРТ брюшной полости, биопсия печени) и функциональных (лабораторная диагностика, сцинтиграфия печени) изменений. Основными критериями гепатита являются гепатомегалия и повышение сывороточных трансаминаз.
При УЗИ, КТ и МРТ печени выявляется гепатомегалия различной степени выраженности, в случае транзиторной портальной гипертензии может верифицироваться асцит, спленомегалия.
Золотым стандартом диагностики АГ по-прежнему остается биопсия печени. Показаниями к биопсии печени служит необходимость дифференциальной диагностики между алкогольным и иными ПП, определения стадии АПБ, выявления перивенулярного фиброза как прогностически неблагоприятного фактора перехода заболевания в цирроз у лиц, продолжающих злоупотреблять алкоголем.
На сегодняшний день точность диагноза алкогольного стеатогепатита может быть подтверждена только на основании биопсии печени (класс рекомендаций 1A).
Морфологическими признаками острого АГ являются:
• некрозы гепатоцитов;
• воспалительная инфильтрация;
• жировая и балонная дистрофия;
• алкогольный гиалин (тельца Мэллори);
• поражение центролобулярной области.
Для острого АГ характерны признаки острой воспалительной реакции: лейкоцитоз, ускорение скорости оседания эритроцитов (СОЭ) (20–50 мм/ч), повышение С-реактивного белка.
У пациентов с АГ можно выделить следующие клинико-лабораторные синдромы:
1) синдром цитолиза – собственно отражает факт повреждения гепатоцитов. Характеризуется повышением трансаминаз: аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), лактатдегидрогеназы. Степень повышения ферментов, как правило, коррелирует со степенью тяжести гепатита;
2) синдром холестаза – верифицируется как минимум при 3-кратном увеличении ЩФ и ГГТП;
3) желтуха – повышение билирубина преимущественно за счет прямой фракции;
4) синдром печеночно-клеточной недостаточности – прогрессирует параллельно с тяжестью заболевания, его маркерами являются снижение альбумина, протромбина, нарастающая энцефалопатия;
5) портальная гипертензия – также имеет место при остром АГ и, как правило, носит обратимый характер. Наличие стойкой портальной гипертензии свидетельствует о возможном цирротическом поражении печени.
Следующим важнейшим этапом диагностики является определение этиологического фактора гепатита. У всех без исключения пациентов, даже с указанием на злоупотребление алкоголем в анамнезе, обязательным является определение маркеров вирусных гепатитов и тщательный сбор лекарственного анамнеза.
Факт употребления этанола, истинные дозы алкогольных напитков часто скрываются самими пациентами, что порой направляет лечащего врача по ложному пути и приводит к постановке ложного диагноза. Знание объективных критериев ХАИ помогает не только в диагностике АБП, но и многих других соматических заболеваний.
Выявление ХАИ
I. Существуют несколько опросников, позволяющих с высокой достоверностью не только выявить факт злоупотребления алкоголем, но и учесть вклад ХАИ в генез соматической патологии.
1. Опросник CAGE (Cut down, Annoyed, Guilty, Eye-opener) – состоит всего из 4-х вопросов (табл. 1).

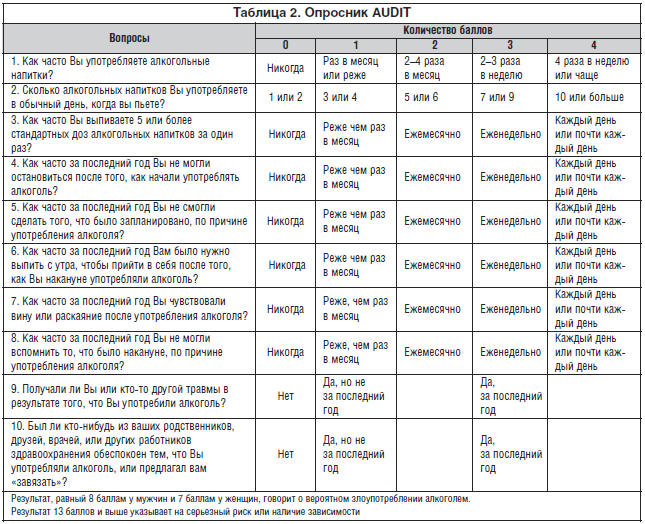
2. Опросник AUDIT (Alcohol Use Disorders Identification Test) – имеет международную стандартизацию, состоит из 10 вопросов (табл. 2).
Оценка степени тяжести и прогностические критерии АГ
Для оценки степени тяжести АГ и прогноза используют различные шкалы. Наибольшей популярностью пользуются следующие (табл. 6):

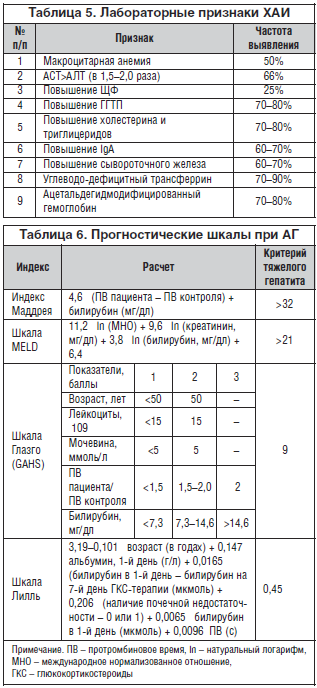
1. Индекс Маддрея, или дискриминантная функция (mDF) [5]. Показатель более 32 свидетельствует о тяжелом течении АГ и характеризуется высоким риском летального исхода в текущую госпитализацию (>50%).
2. Шкала MELD (Model for End-Stage Liver Disease), первоначально разработанная для определения очередности трансплантации печени.
3. Шкала Глазго оценки тяжести АГ (Glasgow alcoholic hepatitis score – GAHS). При значениях более 9 баллов к 28-му дню выживают 46% [6].
4. Шкала Лилль используется, как правило, для оценки целесообразности продолжения лечения кортикостероидами, т. к. при расчете используются лабораторные показатели до начала и через неделю терапии. При значении менее 0,45 выживаемость больных в течение 6 мес. составляет в среднем 25%.
Оценка степени фиброза
Выделяют инвазивные (биопсия печени) и неинвазивные методики: фибротест (определение сывороточных маркеров фиброза) и фиброскан, которые обладают довольно высокой чувствительностью и специфичностью.
Лечение АГ
Выбор лечебной тактики лечения АГ зависит, прежде всего, от степени тяжести заболевания. Поэтому перед началом терапии необходимо провести оценку тяжести и прогноза гепатита (индекс Маддрея).
Рациональные подходы к лечению АГ:
1) отказ от алкоголя;
2) нутритивная поддержка;
3) тщательный подбор кандидатов для короткого курса кортикостероидов;
4) назначение пентоксифиллина при невозможности приема кортикостероидов;
5) назначение поддерживающей терапии при легком и среднетяжелом течении АГ;
5) лечение осложнений АГ (портальная гипертензия, печеночная энцефалопатия, инфекционные осложнения).
Отказ от алкоголя. Обязательным условием лечения любой стадии АБП является абстиненция.
Нутритивная поддержка. Показано, что питательная недостаточность присутствует в той или иной степени у всех пациентов с АБП. В случае выраженных нарушений питательного статуса решается вопрос о нутритивной поддержке специализированными энтеральными питательными смесями.
Всем пациентам рекомендовано питание с суточной калорийностью 2000–3000 ккал, с содержанием белка не менее 1 г на 1 кг массы тела. Ограничение количества белка вводится только при явлениях печеночной энцефалопатии, в этом случае рекомендовано использовать аминокислоты с разветвленной цепью. Увеличение потребления белка с пищей способствует снижению катаболических процессов, нормализации иммунного статуса и непосредственно улучшению функции печени. Диета должна содержать достаточное количество витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена. Установлено, что дефицит цинка (40% больных с АБП) занчительно усиливает проявления печеночной энцефалопатии. Известно также, что алкогольдегидрогеназа – цинкозависимый фермент, следовательно при дефиците цинка ее активность снижается.
Глюкокортикостероиды
Метаанализ 13 рандомизированных исследований, проведенный Mathurin в 2002 г., показал, что терапия глюкокортикоидными препаратами достоверно улучшает выживаемость пациентов с тяжелым острым АГ.
На сегодняшний день ГКС являются препаратами первой линии терапии тяжелого АГ при индексе Маддрея более 32 (уровень доказательности 1В) [7].
Преднизолон назначается перорально 40 мг/cут сроком до 4-х нед. с последующей быстрой заменой на 5 мг/нед.; обязательное условие – нормальный уровень креатинина.
Если в течение 7 дней снижения билирубина не произошло (оценка по шкале Лилль – 0,45), ГКС отменяют (уровень доказательности 1В).
При наличии противопоказаний к назначению ГКС целесообразно назначение пентоксифиллина (1В) 1200 мг/сут per os или 400–600 мг/сут внутривенно. Терапия пентоксифиллином имеет меньшую доказательную базу и используется только при невозможности терапии ГКС.
- КЛЮЧЕВЫЕ СЛОВА: гепатит, печень, гепатология, алкоголизм, гастроэнтерология
АСП встречается наиболее часто у больных, злоупотребляющих алкоголем, – до 90% от всех случаев и может формироваться за короткий период – около 3–4 недель. АСП подвергается регрессу в течение нескольких недель или месяцев либо трансформируется в фиброз и АЦП (30–50% случаев). Возможен летальный исход на фоне острой алкогольной интоксикации. Жалобы носят неспецифический характер: снижение аппетита, ощущение тяжести в правом подреберье, метеоризм, плохая переносимость пищи, напитков, повышенная утомляемость, импотенция. Перечисленные признаки наблюдаются в 60–80% случаев.
Иногда присоединяются геморрагический синдром, почечная недостаточность, гипогликемия, развиваются инфекционные осложнения, отек мозга. В тех случаях, когда атака АГ развивается на фоне сформировавшегося ЦП, летальность достигает 90%. Ее причиной, как правило, является печеночная недостаточность [1, 2]. Лабораторные данные: в клинических анализах крови отмечается макроцитарная анемия, связанная с токсическим действием алкоголя на мембрану эритроцитов (анемия обычно носит смешанный характер, поскольку у больных отмечается дефицит витамина В12, фолиевой кислоты), лейкоцитоз с палочкоядерным сдвигом, умеренное увеличение количества тромбоцитов. В биохимических показателях характерно преимущественное повышение уровней аспартатаминотрансферазы (АСТ), гамма-глутамилтранспептидазы (ГГТ), билирубина за счет обеих фракций. К признакам печеночной недостаточности относят снижение уровня сывороточного альбумина, протромбинового индекса. Эта форма гепатита, особенно у больных АЦП, определяет высокий риск летального исхода, приводит к прогрессированию фиброза в случаях регрессии клинической симптоматики. В настоящее время для определения прогноза заболевания и тактики лечения используется ряд различных прогностических индексов и шкал.
Субъективные ощущения при АЦП: усиление диспепсического синдрома, слабости. Объективные: формирующийся habitus potatoris – расширение сосудистой сети на коже носа и склер, увеличение околоушных желез, атрофия мышц плечевого пояса, множественные сосудистые звездочки, гинекомастия, контрактура Дюпюитрена, атрофия яичек, выраженная гепатомегалия. Достаточно рано развивается отечно-асцитический синдром, энцефалопатия смешанного генеза. Характерно полиорганное поражение, включающее периферическую полинейропатию, энцефалопатию, миокардиодистрофию, хронический панкреатит, нефропатию. Прогноз заболевания во многом обусловливается наличием и тяжестью осложнений (кровотечения из варикозно-расширенных вен пищевода, асцит, спонтанный бактериальный перитонит, гепаторенальный синдром) [6, 7]. Лабораторные данные: макроцитарная анемия, нейтрофильный лейкоцитоз, ГГТ (не более чем в 6 раз). Развиваются признаки гепатодепрессии в виде удлинения протромбинового времени, гипоальбуминемии. При декомпенсации ЦП, развитии отечно-асцитического синдрома выявляются электролитные нарушения – гипокалиемический алкалоз, у 33% больных – метаболический алкалоз, гипонатриемия, повышение содержания аммиака в крови. Энцефалопатия носит смешанный характер, возможно развитие комы. В качестве маркера алкогольной интоксикации предложен безуглеводистый трансферрин, повышение концентрации которого в крови происходит при регулярном приеме 60 г и более этанола в сутки. Данные инструментальных исследований: при УЗИ – гепатомегалия, характерные для ЦП изменения эхоструктуры печени, спленомегалия, асцит, признаки портальной гипертензии в виде расширения воротной и селезеночной вен, выявления коллатералей; при эзофагогастроскопии – расширение вен пищевода и желудка.
В основе лечения АБП лежит полный отказ от употребления алкоголя. Во многих случаях выполнение только этого условия приводит к обратному развитию патологических изменений в печени, улучшению гистологической картины, снижению давления в воротной вене, замедлению прогрессирования цирроза, повышению выживаемости и улучшению жизненного прогноза.
Диета. Из-за нарушения нутритивного статуса, дефицита массы тела при АБП показана диета, богатая белками (> 1 г на 1 кг массы тела) с высокой энергетической ценностью и достаточным содержанием витаминов (группы В, фолиевой и липоевой кислот) и микроэлементов – цинка, селена. Данные о частоте нутритивной недостаточности при ЦП у разных авторов отличаются, но совпадают в том, что она напрямую зависит от степени тяжести ЦП. По данным ЦНИИГ, встречаемость и степень нутритивной недостаточности при ЦП коррелируют со степенью выраженности печеночно-клеточной недостаточности по классификации Чайлда – Пью (Child – Pugh): при циррозе класса A около 15% больных имеют трофологическую недостаточность 1–2-й степени; у больных с ЦП класса B трофологическая недостаточность 1-й степени встречается в 58,5% случаев, 2-й степени – в 34,5%, 3-й степени – в 7% случаев. При этом наблюдаются нарушения водно-электролитного баланса и других видов обмена. Распространенность белковой недостаточности увеличивается с 20% у больных ЦП класса A по Чайлду – Пью до 60% и более у больных ЦП класса C [8].
В мультицентровом рандомизированном двойном слепом плацебоконтролируемом исследовании, проведенном J.M. Mato и соавт., было изучено влияние адеметионина в дозе 1200 мг/сут. Исследования показали, что при алкогольном ЦП снижение смертности и отсрочка трансплантации в группе плацебо и адеметионина соответственно составили 29% против 12%, что было достоверно значимым (p = 0,025) [13]. Применение адеметионина позволяет снизить накопление и отрицательное воздействие токсических метаболитов на гепатоциты, стабилизировать вязкость клеточных мембран, активизировать работу связанных с ними ферментов. Адеметионин обладает антинейротоксическими свойствами, проникает через гематоэнцефалический барьер, что особенно важно при АБП, поскольку его применение способствует улучшению функции рецепторов нейронов, стабилизации миелиновой оболочки, стабилизирует активность фосфалинэргических и серотонинэргических систем. Сочетание гепатопротективных и антидепрессивных свойств определяет применение препарата при депрессивных расстройствах в случаях токсического поражения печени.
По данным лабораторных исследований в клиническом анализе крови обращали на себя внимание признаки гиперхромной макроцитарной анемии (эритроциты 2,9 × 1012/л, гемоглобин 91 г/л, MCН (среднее содержание гемоглобина в эритроците) 33 пг, MCV (средний объем эритроцитов) 102 фл, отмечался лейкоцитоз 22,0 × 109/л с палочкоядерным сдвигом до 12%); при биохимическом исследовании крови определялись синдромы цитолиза (АЛТ 103,1 ЕД/л, АСТ 201,0 Ед/л), холестаза (ГГТ 386 ед/л, ЩФ 195 ед/л, общий билирубин 49 мкмоль/л, прямой билирубин 19 мкмоль/л), белково-синтетической недостаточности (альбумин 29 г/л, протромбиновый индекс 56%). По данным УЗИ отмечалось расширение воротной вены до 14 мм, размеры селезеночной вены в норме. При эзофагогастродуоденоскопии варикозно-расширенных вен пищевода не обнаружено.
Таким образом, основанием для установления диагноза алкогольного цирроза печени стали наличие астенического синдрома, желтухи, гепатомегалии, асцита, характерный профиль показателей крови (гиперхромная анемия, лейкоцитоз, синдром холестаза, гепатодепрессии, цитолиза). Для определения лечебной тактики была проведена оценка тяжести алкогольного поражения печени и жизненного прогноза пациентки по нескольким наиболее популярным шкалам. Индекс Маддрея составил 24, расчет по шкале MELD – 15, по шкале Глазго – 5, что позволило оценить краткосрочный жизненный прогноз как относительно благоприятный. Согласно существующим международным рекомендациям пациентке не показано назначение гормональной терапии. Она нуждается в абстиненции, удовлетворительном питании и врачебном наблюдении. С учетом анализа результатов проведенных исследований ей был назначен адеметионин (препарат Гептор в дозе 800 мг внутривенно в течение 10 дней, затем 800 мг/сут перорально еще в течение 3 месяцев). Через 2 недели от начала лечения отмечались улучшение самочувствия, постепенное разрешение желтухи и купирование астенического синдрома, нормализация всех лабораторных показателей крови (эритроцитов, гемоглобина, маркеров холестаза, сывороточных трансаминаз). Выписана в удовлетворительном состоянии.
Через год больная была повторно госпитализирована в МКНЦ ЦНИИГ для планового обследования. В течение года она соблюдала диетические рекомендации, воздерживалась от приема алкоголя. При обследовании показатели общего и биохимического анализов крови были в норме. По данным УЗИ отмечались сонографические признаки диффузных изменений печени, данных за наличие портальной гипертензии не получено. Восстановилась менструальная функция. Больной проведена пункционная биопсия печени, по данным которой архитектоника печени не нарушена, соответствует портальному, перипортальному, лобулярному гепатиту. Клинический диагноз сформулирован следующим образом: хронический гепатит алкогольной этиологии, неактивный. Таким образом, на фоне воздержания от употребления алкоголя, адекватной гепатопротективной терапии отмечался регресс заболевания.
Читайте также:


