Мраморная кожа у ребенка после гриппа
Тяжелый, изнуряющий, коварный, подчас смертельно опасный… Такими эпитетами наделяют не какой-нибудь экзотический заморский недуг, а одну из самых распространенных в мире вирусных инфекций — грипп. Ежегодно заболевание переносят 10–15% населения планеты. При этом грипп нередко становится причиной серьезных осложнений, которые, в свою очередь, могут привести к смертельному исходу. Эта вирусная инфекция особенно опасна для детей, людей пожилого возраста, беременных и людей, страдающих различными хроническими заболеваниями
Грипп (от французского grippe — схватить) относят к группе острых респираторных вирусных инфекций (ОРВИ), однако это тяжелое заболевание имеет ряд особенностей. Так, при ОРВИ, симптомы, как правило, развиваются постепенно, температура тела редко поднимается выше 38 °С, больных беспокоят катаральные явления (насморк, боль в горле и кашель). Грипп же начинается стремительно: резко повышается температура, отмечаются признаки общей интоксикации организма.
Резервуаром вируса гриппа является заболевший человек. Больной заразен с конца инкубационного и в течение всего лихорадочного периода. Особую эпидемическую опасность представляют больные со стертыми и субклиническими формами гриппа, которые, продолжая вести активный образ жизни, заражают окружающих.
Попадая в верхние дыхательные пути, вирусы гриппа внедряются в слизистую оболочку и вызывают ее разрушение. При дыхании, кашле, чихании, разговоре вирус с капельками слюны, носовой слизи, мокроты попадает в воздух, где может находиться в виде аэрозоля несколько минут, что способствует заражению окружающих. Кроме того, инфекция распространяется через предметы обихода: посуду, белье, игрушки и т.д. Эпидемии гриппа чаще возникают зимой, когда иммунная реактивность снижена вследствие низкой температуры окружающей среды и недостатка витаминов, а скученность людей в закрытых помещениях способствует распространению вируса.
Гриппом болеют люди всех возрастов, в том числе новорожденные. После перенесенного заболевания формируется стойкий иммунитет к вызвавшему его штамму вируса. Повторные заболевания гриппом обусловлены заражением новыми серотипами возбудителя.
Симптомы гриппа
При гриппе нарушение общего состояния, лихорадочная реакция и поражение верхних дыхательных путей у детей более выражены и продолжительны, чем у взрослых. Инкубационный период при гриппе длится от нескольких до 48 часов. Заболевание начинается внезапно. Дети жалуются на головную боль в области висков, лба, надбровных дуг, глазных яблок. У них пропадает аппетит, ухудшается сон, возможна рвота. Обычно заболевание сопровождается слабо выраженными покашливанием, заложенностью носа, болью или першением в горле. При тяжелой форме могут возникать носовые кровотечения, фебрильные судороги, кратковременная потеря сознания. На фоне гриппозной интоксикации происходят специфические изменения в легких, обусловленные повышенной проницаемостью капилляров, которые сопровождаются одышкой и наличием рассеянных хрипов. При гипертоксической форме гриппа возможен геморрагический отек легких.
У детей в возрасте до 3 лет заболевание протекает особенно тяжело и сопровождается выраженной интоксикацией. В частности, у малышей нередко наблюдаются опасные расстройства дыхания, связанные с отеком воспалившейся слизистой оболочки гортани.
Резкое снижение иммунитета приводит к обострению имеющихся хронических заболеваний, а также к возникновению вторичных бактериальных осложнений (в любые сроки от начала болезни). Примерно у каждого третьего ребенка, больного гриппом, развиваются острый средний отит, синусит, бронхит, гнойный ларинготрахеобронхит, очаговая или сегментарная пневмония.
Опасность гриппа в детском возрасте заключается еще и в том, что заболевание часто приводит к неврологическим осложнениям вплоть до тяжелых поражений головного мозга — менингита и энцефалита. Чем младше ребенок, тем выше риск развития осложнений.
Уход за ребенком при гриппе
При появлении у малыша тревожных симптомов — повышении температуры тела до 39–40 °С, общей слабости, головной боли, кашля, боли в горле и др. — необходимо сразу вызвать на дом врача. Больной ребенок должен соблюдать постельный режим и оставаться в постели еще как минимум два дня после нормализации температуры тела. В противном случае многократно возрастает риск развития осложнений.
Пища должна быть молочная и растительная, обогащенная витаминами. Рекомендуется обильное питье: теплые компоты, морсы, соки, чай с лимоном, отвар шиповника. Выпитая жидкость способствует повышенной теплоотдаче за счет усиленного потоотделения, а также выведению вирусных токсинов через почки.
Важнейшей задачей при уходе за ребенком, больным гриппом или другими ОРВИ, является контроль 
неадекватной температурной реакции. При инфекционных заболеваниях повышение температуры тела — это защитная реакция организма на внедрение инфекции. Большинство вирусов прекращают размножаться при температуре выше 38 °С. Кроме того, при повышении температуры тела в организме ребенка активизируется обмен веществ, усиливается иммунный ответ, повышается синтез интерферона и т.д. В то же время повышение температуры тела выше 38,5 °С может приводить к нарушению функций различных органов и систем: ослаблению сократительной способности миокарда, отеку головного мозга, нарушению сознания, судорогам. Чем меньше возраст ребенка, тем выше вероятность отрицательного воздействия высокой температуры на организм. Для детей в возрасте до 2 месяцев, а также страдающих хроническими заболеваниями сердечно-сосудистой или нервной системы, нарушениями обмена веществ, с указанием в анамнезе на фебрильные судороги опасным может быть повышение температуры даже на 1°С по сравнению с нормой.
Первый шаг к снижению температуры тела у ребенка — удаление лишней одежды и проветривание помещения. Некоторому снижению температуры может способствовать очистительная клизма водой комнатной температуры. При гриппе этих мероприятий обычно недостаточно, и возникает необходимость приема жаропонижающего лекарственного средства, зачастую — до прихода врача. У детей с повышенным риском развития осложнений антипиретики применяют при температуре выше 37,5–38°С, у исходно здоровых — выше 38,5–39°С. Какие препараты следует применять при лечении лихорадки и гипертермического синдрома у детей?
При выборе лекарственного средства для применения в педиатрической практике особое внимание уделяют безопасности препарата. Например, такой широко применяемый у взрослых антипиретик, как ацетилсалициловая кислота (аспирин), детям в возрасте до 15 лет при вирусных инфекциях не назначают в связи с опасностью развития синдрома Рея — токсической энцефалопатии с жировой дегенерацией внутренних органов, преимущественно печени. Летальность при синдроме Рея достигает 50%. Кроме того, применение ацетилсалициловой кислоты у детей может вызвать опасные для жизни кровотечения, бронхоспазм, изменения слизистой оболочки желудка, нарастание токсикоза.
При выборе лекарственного средства для применения в педиатрической практике особое внимание уделяют безопасности препарата
В качестве жаропонижающих средств эксперты ВОЗ рекомендуют использовать в педиатрической практике парацетамол (10–15 мг/кг массы тела) и ибупрофен (5–10 мг/кг массы тела), эффективность и безопасность которых при использовании у детей доказаны в многочисленных клинических испытаниях и подтверждены многолетним опытом применения. Среди препаратов, содержащих парацетамол или ибупрофен в качестве активного вещества, предпочтение следует отдавать лекарственным формам для детей. Их состав, дозировка, вкусовая отдушка и особенности упаковки ориентированы на применение в педиатрии.
Другие лекарственные препараты, помимо жаропонижающих, назначает врач после осмотра ребенка. В схемы лечения гриппа могут быть включены противовирусные препараты (инозин пранобекс, препараты интерферона и др.), препараты аскорбиновой кислоты и рутина, иммуномодуляторы, при необходимости — средства для лечения насморка, боли в горле, кашля. Антибиотики назначают при развитии бактериальных осложнений. Комплексное лечение больных с тяжелыми формами гриппа включает специфическую этиотропную терапию — введение противогриппозного донорского иммуноглобулина в ранние сроки болезни, а также дезинтоксикационную терапию.
Вирусы гриппа в разгар эпидемии не щадят никого, а в особенности малышей. Детский иммунитет несовершенен, в раннем возрасте организм еще не умеет справляться с инфекцией, и ему нужна помощь. Между тем препаратов, которые можно давать малышам, совсем немного. Как лечить грипп у детей? Какие лекарства способны победить вирус, но при этом не принесут вред организму ребенка? Ответы на эти вопросы — в статье.
Что такое грипп — узнаем врага в лицо
Гриппом называется острое инфекционное заболевание вирусного происхождения, поражающее главным образом верхние отделы дыхательных путей. Другими словами, это разновидность ОРВИ, вызванная особым типом вирусов. Но из-за более тяжелого течения и частых осложнений грипп рассматривают отдельно от остальных инфекций.
Ученым известно три варианта вирусов гриппа: A, B и C (эпидемии провоцируются, как правило, первыми двумя). При этом внутри каждого из них выделяется множество подтипов. Отличительная черта вирусов гриппа (в первую очередь А) — вариабельность свойств белков в их структуре. Несмотря на то, что после выздоровления формируется иммунитет на всю жизнь, это не исключает вероятности заболеть снова. Только в следующий раз болезнь будет вызвана другим, уже изменившимся, подтипом вируса. Этим и объясняется регулярность эпидемий.
Подобно всем ОРВИ грипп передается:
- воздушно-капельным путем от людей с явными и стертыми формами гриппа — при чихании, кашле, разговоре больные выделяют во внешнюю среду вирусные частицы;
- контактным путем при рукопожатиях с больными, а также при соприкосновениях с поверхностями (например, в общественных местах, транспорте), которых ранее касались заболевшие: с немытых рук вирус переносится на слизистые рта, носа, глаз.
Заболевшие заразны в течение пяти–семи дней с того момента, как появились первые симптомы. Грипп — сезонная болезнь: эпидемии случаются в основном в холодный период.
Гриппу подвержены все без исключения, но особенно он опасен для пациентов из групп риска. Это люди с хроническими заболеваниями, пожилые, а также дети до пяти лет: их иммунная система не в состоянии бороться с вирусами, поэтому у них грипп зачастую проходит с осложнениями и даже несет угрозу летального исхода.
Учитывая, как опасен грипп для самых маленьких, важно вовремя распознать болезнь и начать правильное лечение. Это не всегда просто, потому что по клиническим проявлениям заболевание напоминает обычные ОРВИ, и постановка точного диагноза возможна только по результатам анализов. Но все же есть и характерные отличия, по которым можно определить, что ребенок заболел гриппом.
Теперь о различиях. Первое из них — это начало заболевания. Если простая ОРВИ прогрессирует медленно, иногда незаметно, то симптоматика гриппа развивается стремительно. Самочувствие резко ухудшается в течение нескольких часов. У детей быстро появляются признаки инфекционного токсикоза: вялость, плохой аппетит, нарушение сна. Общая слабость, появляющаяся с самого начала болезни, нарастает. Ребенок становится апатичным, замкнутым, раздражительным, вялым или, наоборот, возбужденным. Сильный жар — еще один типичный признак гриппа. В первые же часы температура поднимается до 38°С и выше). При обычных инфекциях дыхательных путей температура редко превышает 38,5°С, в то время как при гриппе она может достигать 39–40°С. В неосложненных случаях повышенная температура держится три–четыре дня, постепенно возвращаясь к норме. Если жар сохраняется дольше, это повод срочно обратиться к врачу для исключения пневмонии и других осложнений.
Как мы уже обозначили, при гриппе выражена сильная интоксикация. Она проявляется не только лихорадкой, но и слабостью, головными, мышечными болями. Головной боли иногда сопутствуют светобоязнь и неприятные ощущения при движении глаз.
Течение гриппа у детей раннего возраста
В силу возрастных особенностей иммунной системы у малышей до трех лет все заболевания, в том числе и грипп, развиваются иначе, чем у взрослых. Болезнь начинается не так резко, и симптоматика обычно неяркая. Малыш становится беспокойным, затем вялым, у него ухудшается аппетит. Сильной лихорадки нет: температура лишь слегка повышается (до 37,5°С) или вовсе остается нормальной. Признаки воспаления дыхательных путей выражены незначительно. Иногда родители замечают небольшое покашливание, чихание. Кожа ребенка бледнеет, на ней появляется мраморный рисунок. При гриппе у малышей часто бывает рвота. Токсическое поражение нервной системы может также проявляться в виде судорог.
Хотя симптоматика и неявная, болезнь у детей раннего возраста протекает тяжело и чревата опасными последствиями. Вирусная инфекция часто осложняется бактериальной, на фоне гриппа может развиться пневмония. Поэтому заболевшие дети должны находиться под неусыпным вниманием родителей и педиатра. Если врач заподозрит, что ребенок болеет гриппом, вполне вероятно, что он предложит госпитализацию.
Это важно
Клинические проявления гриппа зависят и от формы заболевания. Чаще всего она бывает легкой или среднетяжелой. Но иногда болезнь протекает тяжело. При этом все симптомы выражены ярче. Редко, но встречаются молниеносные формы гриппа. Болезнь развивается стремительно и быстро приводит к осложнениям, которые представляют серьезную угрозу для жизни.
Первый вопрос, который задают себе родители, если ребенок заболел гриппом: чем лечить? Наиболее правильный ответ на него даст врач. Но внимательные родители тщательно проверяют назначения даже опытных и уважаемых специалистов. Поэтому ниже будут приведены клинические рекомендации по лечению гриппа у детей.
В отношении гриппа давно разработана этиотропная, то есть направленная на причину, терапия. Но число препаратов, разрешенных к применению у детей до трех лет, ограничено. Ниже расскажем, что можно дать ребенку при гриппе, чтобы помочь неокрепшему иммунитету победить вирус. Однако сначала — немного о немедикаментозных методах.
Нелекарственные способы борьбы с болезнью
При лечении гриппа у детей очень важно, чтобы они соблюдали постельный режим. Это поможет облегчить самочувствие малыша, приблизить выздоровление и избежать осложнений.
Также необходимо обеспечить в помещении подходящие условия. Вирусы гриппа быстрее размножаются в сухом и теплом воздухе, поэтому следует чаще проветривать комнату, проводить влажную уборку. Лучше теплее одеть ребенка, но в комнате создать прохладу (18–20°С).
Стоит давать малышу как можно больше жидкости, чтобы вывести из организма токсины. Оптимальная температура питья для ребенка соответствует температуре его тела. Кроме того, не нужно кормить детей насильно, если у них отсутствует аппетит.
Педиатры рекомендуют при гриппе промывать ребенку нос солевыми растворами. Они увлажняют слизистую, что способствует повышению местного иммунитета. Боль в горле можно облегчить полосканиями (используйте теплые настои трав).
Фармакотерапия
Основное лечение гриппа у детей направлено на устранение причины болезни, то есть на уничтожение вирусов. Чем раньше удается приступить к противовирусной терапии, тем лучше. В идеале ее следует начать уже в течение суток после момента появления первых признаков заболевания, поскольку именно в этот период возбудители наиболее активны. По прошествии 72 часов противовирусная терапия, как правило, малоэффективна.
Средства от гриппа для детей в зависимости от принципа лечебного действия делятся на несколько групп. Ниже — краткое описание каждой из них.
Противовирусные препараты прямого действия. Они влияют непосредственно на возбудителей заболевания, подавляя их активность. К этой группе относятся римантадин, осельтамивир и умифеновир.
Средства против гриппа для детей на основе римантадина производят в виде сиропов. Малышам в возрасте до года давать их запрещено. Согласно инструкции, данное средство активно в отношении штаммов вируса гриппа A. Римантадин и его аналоги в прошлом широко использовались в сезон эпидемий, однако в настоящее время подтверждено, что вирусы гриппа часто проявляют устойчивость к ним.
Осельтамивир сегодня считается эффективным против всех известных штаммов вирусов гриппа A и B. По принципу действия он представляет собой блокатор нейраминидазы — одного из поверхностных белков в структуре возбудителя. Средства на основе осельтамивира активны против всех вирусов гриппа (в частности, редких и эндемичных штаммов), но не эффективны при других ОРВИ. В России осельтамивир недоступен в формах, предназначенных специально для детей. Малышам старше одного года можно давать суспензию, приготовленную путем растворения содержимого капсул.
Умифеновир — еще один противогриппозный препарат прямого противовирусного действия. Он работает и при гриппе, и при некоторых других видах ОРВИ. Препараты на основе умифеновира выпускают в виде порошка для приготовления суспензии (можно применять у детей с двух лет), в виде таблеток (с трех лет), в виде капсул (с шести или 12 лет в зависимости от дозировки). Детям младше двух лет их давать нельзя.
Это важно
При подборе препарата против гриппа детям имеет значение не только эффективность его воздействия, но и наличие/отсутствие возрастных ограничений, а также удобство применения лекарственных форм. Большинство существующих на данный момент средств разрешено использовать только с определенного возраста.
Благодаря комбинированному составу средство оказывает комплексное действие: подавляет размножение вирусов и укрепляет иммунную систему. Эффективность препарата проявляется в отношении вирусов гриппа всех типов, а также возбудителей ОРВИ.
Суппозитории заключены в фольгу, а не в пластиковую оболочку. По сравнению с пластиком фольга является более экологичным и безопасным материалом, не выделяющим фталаты, адипаты, оловоорганические соединения в содержимое упаковки.
Внешне ливедо выглядит как синеватая или пурпурная подкожная сыпь с неправильным рисунком; сетчатый или кружевной узор образуется кольцами диаметром менее 3 см. Такая сыпь не чешется, не имеет четких границ. Ближайшие суставы могут отекать и быть болезненными.
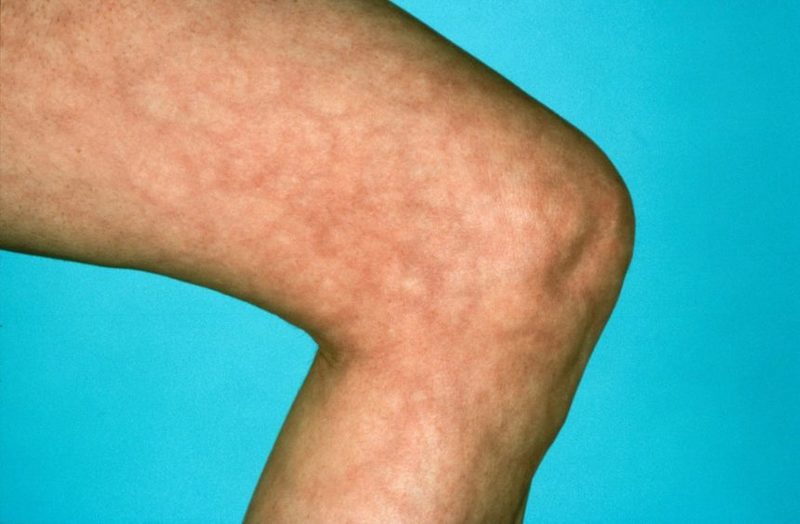
Почему возникает ливедо?
Это может быть отдельное состояние, причина которого неизвестна, либо симптом какого-либо заболевания. В некоторых случаях ливедо является побочным эффектом лекарственных препаратов, например, при болезни Паркинсона. Ливедо обычно располагается на ногах, руках или верхней части туловища. Пятна могут выглядеть как сетчатый узор или подкожные пурпурные образования.Некоторые пациенты могут жаловаться на боль и дискомфорт в нижних конечностях с последующим развитием язв на коже. Другие возможные симптомы — онемение, лихорадка, парестезии, слабость конечностей. Все же в большинстве случаев ливедо не вызывает никаких симптомов, но может обостриться при воздействии сильного холода.
- Что такое ливедо
- Возможные причины ливедо
- Классификация
- Что делать при появлении ливедо
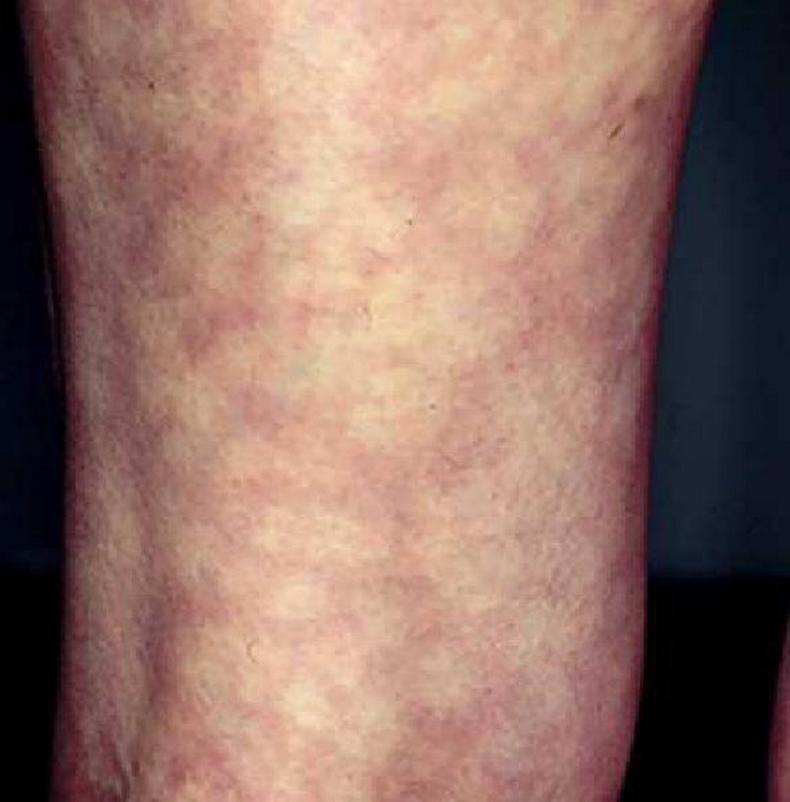
Сосуды, расположенные в коже, по каким-либо причинам патологически расширяются и переполняются кровью, а некоторые их участки, напротив, спазмируются и бледнеют; на коже формируется характерный рисунок — это и есть сетчатое ливедо.
Место возникновения сетчатого ливедо – верхний слой кожи, где находятся мелкие кровеносные сосуды и капилляры. При паралитическом расширении отдельных участков этих сосудов в них скапливается кровь, образуя пурпурные или синюшные петли. Другие участки в это время спазмируются и бледнеют. Обычный пример такого состояния – переохлаждение у детей и взрослых. После согревания тела ливедо в норме исчезает.
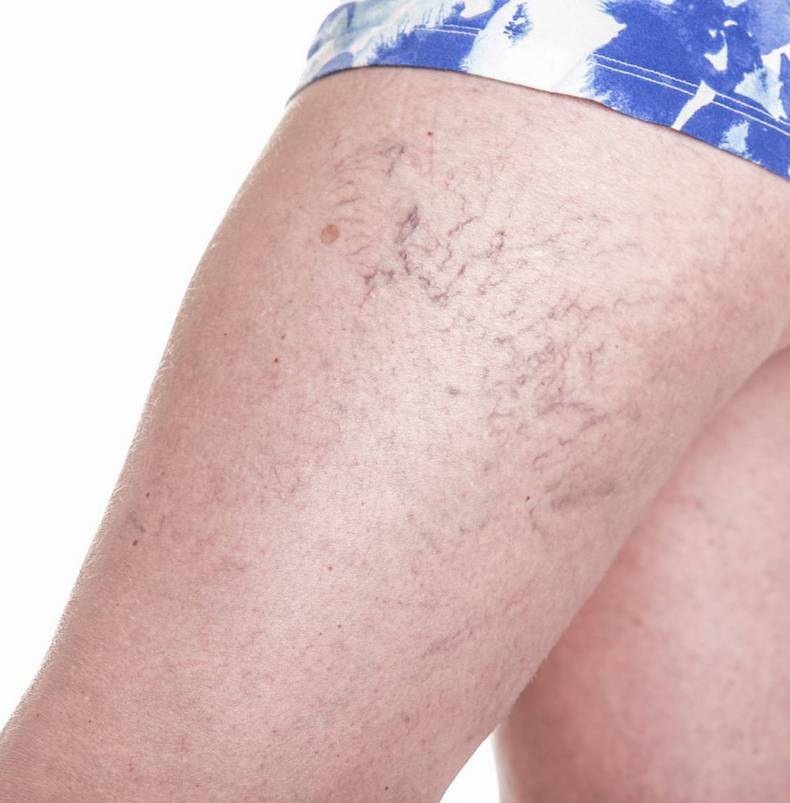
Наличие сетчатого ливедо также может быть результатом более или менее серьезного основного заболевания, например, аутоиммунного или онкологического. Такая сыпь характерна для васкулитов и сосудистых тромбозов, в том числе при инфекциях. Она встречается при поражении крупных артериальных стволов атеросклерозом либо при врожденных аномалиях строения сосудистых стенок.
Сетчатое ливедо с неизвестной причиной чаще всего регистрируется у женщин среднего возраста, а также оно наблюдается у молодых девушек и новорожденных детей. У младенцев такое состояние может наблюдаться после рождения, затем оно проходит самостоятельно. У детей первых дней жизни появление ливедо обычно связано с переохлаждением.
Появление синюшно-пятнистой окраски кожи часто сопровождает умирание человека. Одновременно появляются и другие признаки приближающейся смерти: нарушение глотания, отказ от пищи и воды, отсутствие сознания, крайняя слабость, замедление пульса.
- Системная красная волчанка
Это достаточно редкое аутоиммунное заболевание, которое может сопровождаться ливедо, чаще на ногах. Волчанка сопровождается повышенной чувствительностью к солнечному свету, поэтому ее другое кожное проявление – сыпь в виде бабочки на переносице и лице. Кроме кожных проявлений, волчанка вызывает постоянную усталость, боли и отек суставов, сухость глаз, лихорадку, одышку, зябкость пальцев рук и ног.
Ливедо возникает при состояниях, связанных с плохой циркуляцией крови либо с недостаточным насыщением ее кислородом. Сюда относятся все случаи сердечной и дыхательной недостаточности, анемия, атеросклероз периферических артерий, варикозная болезнь.
Это распространенное аутоиммунное заболевание, основной симптом которого – воспаление суставов. При ревматоидном артрите нередко отмечается ливедо и потемнение кожи на конечностях, что связано с распространенным воспалительным поражением кровеносных сосудов. Другие симптомы ревматоидного артрита: усталость, боль и скованность в суставах, потеря веса, плотные узелки под кожей в области лодыжек, локтей.
Это аутоиммунное заболевание, поражающее взрослых людей молодого и среднего возраста. Основное внешнее проявление этого заболевания – сетчатое ливедо. Его появление связано с нарушением кровообращения, образованием тромбов в сосудах. Ливедо при антифосфолипидном синдроме часто сопровождается образованием кожных язв на голенях.
Это состояние пониженной выработки гормонов щитовидной железы. Эти вещества влияют на скорость обмена веществ. При гипотиреозе возникает увеличение веса, депрессия, постоянная усталость.
Острый панкреатит часто сопровождается появлением сетчатого ливедо на коже живота. Симптомы воспаления поджелудочной железы включают сильную боль в животе, тошноту и рвоту. Ливедо возникает через 2-3 дня после развития этих признаков.
Шок – опасное для жизни состояние, вызванное травмой, кровопотерей, инфекцией, отравлением и другими причинами. Помимо ливедо, симптомы шока включают быстрое затрудненное дыхание, потливость, поверхностный частый пульс, тошноту, рвоту, потерю сознания. Без лечения шок опасен для жизни.
Другие состояния, о которых может свидетельствовать появление ливедо:
- синдром Снеддона: невоспалительная артериопатия, при которой пятнистое изменение цвета кожи связано с цереброваскулярным заболеванием; некоторые наследственные факторы при синдроме Снеддона могут приводить к системным сосудистым заболеваниям, в том числе инсультам;
- врожденная мраморная телеангиэктазия;
- узелковый полиартериит, фибромиалгия, дерматомиозит;
- лимфома, тромбоцитоз, полицитемия;
- криоглобулинемия;
- гомоцистинурия;
- синдром Элерса-Данло;
- повреждение вегетативного нерва при травме или ушибе конечности;
- гиперкальциемия, острая почечная недостаточность;
- инфекции – сифилис, туберкулез, болезнь Лайма;
- побочные эффекты оральных контрацептивов, амантадина;
- алкоголизм;
- сахарный диабет;
- синдром Дауна.
В зависимости от причин и клинических проявлений различают несколько разновидностей ливедо.
| название ливедо | причины | внешние проявления |
| Racemosa (рацемоза) | Ревматологические заболевания, хронические инфекции, алкоголизм, опухоли, болезни сердца | На разгибательных частях конечностей и на ягодицах появляются ветвящиеся синюшно-багровые пятна; при охлаждении видны четче, но при нагревании полностью не исчезают; существую в течение многих лет; могут сопровождаться кожными язвами |
| Racemosa universalis (рацемоза универсалис) | Черепно-мозговая травма | Те же проявления распространяются на всю поверхность тела, сочетаются с неврологическими или психическими нарушениями |
| Reticularis a frigore (ретикулярис а фригоре) или Cutis marmorata (кутис мармората, мраморная кожа) | Гипотиреоз, другие гормональные нарушения | Нестойкие синюшные пятна или кольца, исчезающие при надавливании, расположенные на боковых сторонах тела и на конечностях |
| Reticularis a calore (ретикулярис а калоре, от тепла), или Cutis marroorata pigmentoza (кутис марроората пигментоза) | Постоянное нагревание участка кожи | Стойкое покраснение с появлением сетчатой пигментации |
| Lenticularis (лентикулярис, ленточное) | Туберкулез | Мраморный рисунок в виде сетки на голенях |
Если у человека появляются синюшные, красноватые или фиолетовые пятна на коже в виде сети или паутины, он должен обратиться к терапевту. Ливедо обычно является одним из признаков какого-то заболевания. После врачебного осмотра и необходимых анализов специалист установит диагноз.
Дифференциальная диагностика проводится среди таких групп заболеваний:
- аутоиммунные;
- гематологические;
- кардиологические;
- эндокринные;
- онкологические.
Достаточно информативен обычный анализ крови, в котором определяются изменения. Дополнительно берется кровь на антинуклеарные антитела, антинейтрофильные цитоплазматические антитела и криоглобулины. Для исключения рака кожи из пурпурно-сетчатого участка может быть взята биопсия.
Лечение ливедо зависит от его причины:
- при шоке необходима экстренная медицинская помощь, вентиляция легких, внутривенное введение лекарственных средств;
- аутоиммунные заболевания требуют назначения противовоспалительных и иммуносупрессивных препаратов;
- лечение острого панкреатита включает внутривенное введение лекарств, в том числе обезболивающих и противовоспалительных препаратов;
- при плохой циркуляции крови необходимо лечение основного заболевания, лечебная физкультура, дыхательная гимнастика;
- при антифосфолипидном синдроме назначаются препараты для разжижения крови (аспирин) и гидроксихлорохин;
- в случае криоглобулинемии могут проводиться сеансы плазмафереза;
- при васкулитах назначаются антитромбоцитарные препараты и антикоагулянты, такие как пентоксифиллин;
- при сердечно-сосудистых заболеваниях используются ингибиторы АПФ, бета-блокаторы, препараты для снижения уровня холестерина и так далее.
Дополнительно назначают курсы витаминотерапии (аскорбиновая и никотиновая кислоты), теплые ванны, массаж, сеансы диатермии, УФО кожи.
Снижают вероятность появления ливедо простые меры профилактики:
- отсутствие переохлаждений кожи;
- хорошее питание;
- регулярные неинтенсивные физические упражнения;
- отказ от курения.
ОРВИ — группа из пяти вирусов. Человек заболевает после заражения одним из них. Из-за слабого иммунитета ОРВИ часто болеют дети. С возрастом риск заболеть снижается.
К заболеванию приводят пять вирусных инфекций.
Вирус гриппа поражает слизистую трахеи (орган между бронхами).
Аденовирус атакует лимфоидную ткань (есть во всём теле человека, помогает иммунитету).
RS-вирус размножается в слизистой бронхов, вызывает сильный кашель.
Пара-грипп живёт в гортане
Риновирус вызывает насморк из-за размножения в слизистой носа.
Инкубационный период ОРВИ колеблется от нескольких часов до трёх дней. Появление симптомов зависит от типа вируса в организме.
Грипп повышает температуру, ослабляет организм. Больной быстро устаёт, кашляет и мучается от насморка. Горло краснеет на 2-3 день болезни.
Аденовирус атакует кишечник. Другое название аденовируса — кишечный грипп. Характерные симптомы — рвота и диарея.
RS-вирус в первые дни развивается скрытно. Температура повышается незначительно. Инфицированный тяжело дышит, появляется кашель. В бронхах скапливается мокрота. RS-вирус возбуждает бронхит и пневмонию.
Пара-вирус похож на обычный грипп. Вирус провоцирует ларингостеноз. Это сужение просвета гортани. В тяжелой форме просвет может забиться мокротой. Тогда воздух не сможет попасть в легкие.
Риновирус вызывает насморк, слезотечение и кашель. При этом температура тела практически нормальная.
Менингизм — повышение внутричерепного давления. Проявляется рвотой, которая не приносит облегчения, сильной головной болью, менингеальными симптомами, общей гиперестезией.
Отек головного мозга — сильные головные боли, изменение сознания от состояния оглушенности до развития комы. Менингеальные симптомы, повышение артериального давления.
Инфекционно–токсический шок — лихорадка, сменяющаяся снижением температуры. Кожа становится бледной, мраморного цвета. Появляется тахикардия, резкое падение артериального давления, развитие почечной недостаточности (снижение диуреза), геморрагический синдром.
Респираторный дистресс–синдром — резко учащается дыхание, нарастает одышка, тахикардия. Падает давление, больной впадает в депрессию.
Дети часто болеют ОРВИ осенью и зимой. Это объясняется ослабленным иммунитетом. Ребёнок идёт в детский сад или школу, где постоянно контактирует с другими детьми. Переболеть вирусом лучше в раннем возрасте. В этом случае организм выработает иммунитет. В начале учебного года и с наступлением холодов следите за своим здоровьем и здоровьем ребёнка.
Соблюдать постельный режим. Его прописывает врач до нормализации температуры. Можно пользоваться жаропонижающими.
Пить много воды. Вирус обезвоживает организм.
Не есть тяжелую пищу — жаренное, печеное, жирное.
Принимать антибиотики. Но только в случае осложнений.
Одевайте тёплую одежду и не забывайте есть здоровую пищу. Это поможет иммунитету защитить вас от вирусов.
Регулярно пейте теплую воду. Это защитит организм от обезвоживания.
Увлажняйте слизистую оболочку носа. Для этого в аптеке продается морская вода для промывания.
Проводите влажную уборку комнаты. Не реже двух раз в неделю проводите влажную уборку дома и проветривайте комнату по вечерам.
Вирус можно вылечить антибиотиками. Антибиотики не действуют против вирусов. Как было сказано выше, врачи прописывают такие препараты только при осложнениях.
Любую температуру надо сбивать. В небольшой температура ничего страшного нет. Есть люди, которые спокойно переносят ее увеличение. Не рассчитав дозу жаропонижающего можно слишком сильно понизить температуру. Это приведет к слабости.
Насморк можно не лечить. Если насморк не лечить, он перерастет в хроническую форму. На протяжении нескольких лет насморк станет частью жизни больного. Возможны осложнения: отит, гайморит, синусит, фронтит.
Вакцинация вызывает грипп. На введение вакцины действительно может быть так называемая гриппоподобная реакция: озноб, повышение температуры тела, головная боль. Если у ребенка повышенная чувствительность к яичному белку или он не так давно перенес какое-либо острое заболевание, то риск развития таких реакций возрастает. Любое заболевание в острой форме — противопоказание для вакцинации. Прививку надо делать только тогда, когда ребенок абсолютно здоров. Сначала надо избавиться от болезни и после этого прививаться. Именно поэтому так необходим осмотр врача перед вакцинацией.
Полный ребёнок простужается чаще худого. Всё наоборот. Жир — теплоизолятор. Следовательно, полный ребёнок сохраняет тепло лучше, чем ребёнок худой.
Кашель надо подавлять. Учитывая, что кашель — защитная реакция организма, направленная на удаление из бронхов и трахеи слизи, инородных тел, его лучше не подавлять. Исключение — случай, когда кашель сухой, непрерывный, не дающий возможности заснуть. В этом случае можно короткое время использовать противокашлевые препараты, желательно по назначению врача.
Читайте также:


