Может ли быть сонливость при гепатите с
Печень можно сравнить с огромным заводом. Его работники — клетки-гепатоциты, организованные в своеобразные бригады. Таких функциональных единиц в печени очень много, и они могут принимать на себя работу погибших коллег. Поэтому при повреждении этой железы симптомы могут проявиться не сразу.
Основные заболевания печени
Большинство заболеваний печени незаметно на том этапе, когда их можно вылечить. Они выявляются тогда, когда печень уже значительно пострадала и наступил период выраженных нарушений. В запущенных случаях болезни печени приводят к гибели человека.
По данным Госкомстата, в России в 2016 году среди причин смерти выявлены [1] :
- 328 000 случаев — цирроз/фиброз печени неалкогольной природы;
- 119 000 случаев — алкогольная болезнь печени (гепатит, фиброз, цирроз);
- 48 000 случаев — другие болезни печени;
- 19 000 случаев — вирусные гепатиты.
Какие бывают болезни печени? Единой классификации заболеваний печени нет. Как нет пока и отдельной специальности, занимающейся этими проблемами. Чаще всего пациентов с жалобами на боли в печени принимают гастроэнтерологи, инфекционисты и терапевты.
Заболевания печени можно условно разделить на несколько групп.
- Гепатиты и гепатозы:
- вирусные гепатиты;
- неалкогольная жировая болезнь печени;
- алкогольный гепатит;
- аутоиммунный гепатит;
- токсические поражения печени (лекарства, ядовитые грибы, химикаты).
- Опухоли печени или метастазы.
- Дистрофические повреждения печени:
- фиброз печени;
- цирроз печени;
- первичный билиарный цирроз.
- Травмы печени.
- Другие инфекционные заболевания печени:
- туберкулез печени, сифилитические поражения;
- паразитарные инвазии (альвеококкоз, эхинококкоз, описторхоз, лептоспироз, аскаридоз);
- абсцесс печени.
- Наследственные болезни:
- гемохроматоз;
- болезнь Вильсона-Коновалова;
- врожденные аномалии развития печени;
- синдром Жильбера.
Что же может привести к повреждению клеток печени?
- Нарушение липидного обмена. В результате в клетках печени происходит накопление жиров. В итоге развивается сначала стеатоз, затем стеатогепатит.
- Алкоголь. Алкоголь и продукты его переработки (ацетальдегид) повреждают клетки печени. Чувствительность к действию алкоголя зависит от генетики и сочетания других факторов. Риск повреждения печени увеличивается при употреблении более 30 граммов этанола в сутки. Доза в 120–160 граммов этанола в сутки считается абсолютно ядовитой для печени.
- Отравления. Способность химических веществ нарушать работу клеток печени называется гепатотоксичностью. Сюда относятся лекарства, промышленные химикаты, яды грибов и бактерий.
- Вирусы. Выделяют вирусы гепатита А, B, C, D, E. Самыми распространенными являются гепатит В и С. Заражение происходит при половых контактах, при инъекциях и медицинских процедурах, от матери к ребенку. Болезнь может никак себя не проявлять, при этом человек остается источником инфекции.
- Застой желчи и воспаление желчевыводящих путей в результате холецистита, панкреатита, желчекаменной болезни.
- Нарушение кровоснабжения печени. Это может быть застой крови при болезнях сердца и сосудов, сдавление сосудов опухолями и так далее.
- Новообразования в печени, которые сдавливают окружающие ткани и нарушают их питание.
- Иммунные реакции, направленные на клетки печени, а также системные заболевания соединительной ткани.
Часто причины болезни печени являются одновременно факторами риска, то есть при комбинации нескольких причин происходит их усиление.
- Сахарный диабет 2 типа. Повышение уровня инсулина при инсулинорезистентности способствует внутриклеточному накоплению липидов, в том числе в печени.
- Ожирение сопровождается нарушением обмена липидов и может способствовать развитию жировой дегенерации печени.
- Незащищенные половые акты, инъекции наркотиков способствуют распространению вирусных гепатитов.
- Резкая потеря веса, активное расщепление периферических жировых запасов под действием кофеина, никотина, гормонов. При этом свободные жирные кислоты могут активно захватываться печенью.
- Употребление в пищу большого количества глюкозы и фруктозы. Из всех углеводов чистая глюкоза и фруктоза быстрее всего могут превращаться в жирные кислоты и сохраняться в печени.
- Наследственные болезни накопления. Например, при болезни Вильсона-Коновалова нарушается обмен меди и она скапливается в клетках печени.
- Наследственная слабость ферментных систем печени.
Гепатит — это воспаление клеток печени. Воспаление является универсальной реакцией организма на повреждение. При воспалении организм стремится ограничить пораженное место и уничтожить причину заболевания, например болезнетворные бактерии. Вместе с этой борьбой могут повреждаться стенки клеток — клеточные мембраны, при этом ферменты печени попадают в кровь, а сами клетки гибнут. Гепатит разделяют на вирусный — вызванный возбудителем (самые опасные — вирусы гепатита B и С), и невирусный — алкогольный, неалкогольный, аутоиммунный и т. д.
Также гепатит может быть острым и хроническим. Острое, быстро протекающее воспаление может пройти без последствий, если убрать причину повреждения. Если воспалительный процесс затягивается на 6 и более месяцев и переходит в хроническую форму, то постепенно на месте погибших гепатоцитов формируется фиброз.
Фиброз — замещение тканей печени волокнами соединительной ткани. Так же, как и при заживлении любых ран, на месте повреждения образуется рубец. Он состоит из прочной ткани, богатой коллагеном, эластином и другими веществами, обычно содержащимися в межклеточном пространстве. Только в процессе фиброза этих веществ накапливается в 10 раз больше, чем обычно. Выполнять задачи погибших клеток печени рубцовая ткань уже не может. Процесс фиброза может быть быстрым и может растянуться очень надолго. Конечным результатом фиброза является цирроз.
Оставшиеся клетки печени могут попытаться исправить ситуацию и начать активно делиться. Однако это, в сочетании с другими факторами, чаще приводит к развитию рака печени — гепатоцеллюлярной карциномы.
Выраженное нарушение функций печени называется печеночной недостаточностью.
К сожалению, печень может очень долго не подавать никаких сигналов. Если нет никаких симптомов болезни печени, это не значит, что с органом все в порядке. Проявления заболеваний печени крайне разнообразны. Многие симптомы встречаются при нескольких болезнях, поэтому лучше всего посоветоваться с лечащим врачом. Он, с большой долей вероятности, назначит дополнительное обследование или посоветует, к какому специалисту обратиться.
Профилактика заболеваний печени может быть медикаментозной и немедикаментозной. Сюда относится изменение питания и образа жизни. Только лекарственные средства, без изменения привычного образа жизни, не могут защитить от проблем с печенью.
Питание
При заболевании печени питание построено на основе диеты №5. Основные принципы — регулярность. Прием пищи 4–5 раз в день, необходимость питаться умеренно, запрет на голодание. Пищу рекомендуется варить, тушить или запекать.
Не рекомендовано употреблять:
- Раздражающие, острые, пряные блюда.
- Жирные сорта мяса, рыбы, субпродукты.
- Алкоголь в любом виде.
- Шоколад.
- Крепкий чай, кофе.
- Торты, пирожные.
Можно употреблять в пищу при проблемах с печенью:
- Супы вегетарианские, молочные или приготовленные на вторичном бульоне.
- Подсушенный черный и белый хлеб, сухари, несладкое печенье и галеты.
- Разнообразные овощи в сыром и приготовленном виде.
- Нежирное мясо, птица и рыба.
- Нежирное молоко, творог, неострый сыр.
- Яйца (только белок).
- Разнообразные фрукты и ягоды.
- Сахар, мед, варенье — в небольших количествах.
Образ жизни
Для сохранения здоровья печени необходимо:
- Отказаться от вредных привычек, снизить или исключить употребление алкоголя.
- Сдать анализы на вирусные гепатиты В и С, использовать барьерные методы контрацепции.
- Контролировать вес.
- Не принимать лекарства без назначения врача.
Медикаментозные препараты
Для лечения болезней печени используются противовирусные препараты, противовоспалительные средства, симптоматическая терапия. Также существует довольно большой выбор гепатопротекторов. В группу гепатопротекторов входят:
- растительные вещества (силибинин);
- аминокислоты (адеметионин);
- жирные кислоты (альфа-липоевая кислота);
- аналоги желчных кислот (урсодезоксихолевая кислота);
- фосфолипиды.
Препараты для защиты печени могут сочетать в себе несколько действующих веществ. Действие большинства препаратов направлено на уменьшение повреждения клеточной стенки, однако идеальный гепатопротектор содержит не только вещества, которые помогают восстанавливать структуру клеток печени, но и те, что уменьшают уровень воспаления (например, глицирризиновую кислоту). За назначение препаратов отвечает лечащий врач, ему же стоит доверить и контроль за лечением.
Для того чтобы позаботиться о своем здоровье, вовсе не нужно ждать симптомов заболевания. Предотвратить болезни печени проще, чем их лечить. Но если болезнь уже диагностирована — не стоит отчаиваться. Современные препараты позволяют во многих случаях остановить развитие патологии и вернуть здоровье.
При поражениях печени необходимо бороться с причиной заболевания и уменьшать воспаление. Подавление воспаления помогает предотвратить фиброз и цирроз печени, уменьшает повреждение клеток и способствует улучшению состояния печени. Таким действием обладает, например, глицирризиновая кислота. Она не только оказывает противовоспалительное действие, но и применяется при вирусных гепатитах. Подавление репродукции вирусов в печени и других органах происходит за счет стимуляции продукции интерферонов, повышения фагоцитоза, увеличения активности естественных клеток-киллеров. Оказывает гепатопротекторное действие благодаря антиоксидантной и мембраностабилизирующей активности. Потенцирует действие эндогенных глюкокортикостероидов, оказывая противовоспалительное и противоаллергическое действие при неинфекционных поражениях печени. Притом при выборе препаратов для восстановления функций печени необходимо помнить, что назначением лекарственных средств должен заниматься только специалист.


Некоторые гепатопротекторы имеют благоприятный профиль и могут применяться для лечения детей с 12 лет.


Среди широкого выбора гепатопротекторов можно найти отечественные препараты по доступной цене.

- гепатозе;
- алкогольных поражениях;
- токсических, в том числе лекарственных, поражениях;
- вирусных гепатитах;
- циррозе.

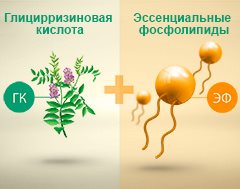
Фосфолипиды и глицирризиновая кислота могут способствовать устранению причин повреждения, а также восстановлению клеток печени.

Для лечения заболеваний печени следует применять препараты, прошедшие клинические исследования.
Не забывайте о дополнительных мерах — приеме витаминов, полезных для печени. Это в первую очередь рибофлавин, омега-3 жирные кислоты, витамины A и E. Зачастую в рационе не содержится достаточного количества этих веществ. Будьте аккуратны — передозировка витаминов также нежелательна.
Доктор медицинских наук Т. ЧЕРЕДНИЧЕНКО, профессор кафедры детских инфекций Российского государственного медицинского университета (Москва). Записала О. БЕЛОКОНЕВА.
Впервые предположение об инфекционной природе "желтухи" (гепатит А) высказал в 1888 году С. П. Боткин. В 1937 году американские ученые Дж. Финдлей и Ф. Мак Коллюм доказали вирусную природу этого заболевания. Однако сам вирус был выделен сравнительно недавно - в 1973 году. Вирус другого распространенного заболевания - гепатита В был впервые обнаружен в крови человека и в клетках печени в 1970 году. Вирус же гепатита С - самый "молодой". Группе американских исследователей его удалось выделить лишь в 1989 году.
Гепатит A и редко встречающийся гепатит E, которые также называют энтеральными гепатитами, протекают только в острой форме. В Россию гепатит E привозят зарубежные гости. Вирусы энтеральных гепатитов попадают в организм человека исключительно через рот (оральным путем): с немытых рук, овощей и фруктов, при употреблении зараженной воды, а иногда - контактно-бытовым путем. Симптомы заболевания проявляются не сразу, а через 2-7 недель после попадания вируса в желудочно-кишечный тракт. Именно поэтому пик заболеваемости детей приходится на осенние и зимние месяцы. Ребенок "подхватывает" вирус летом на южных курортах, а заболевает осенью, заражая других детей.
Гепатит А "представлен" в нашей стране особенно широко. В обиходе это заболевание часто именуют "желтухой", но так называть его не совсем правильно. Желтуха - один из симптомов всех разновидностей острого гепатита, который выражается в желтой окраске наружной оболочки глаза, слизистых оболочек ротоглотки и кожи. Причем желтуха возникает далеко не всегда, а всего лишь в 30-40% случаев острых форм гепатита. А вот при хроническом течении гепатита желтухи не бывает никогда.
Отличить острую форму гепатита от других инфекционных заболеваний желудочно-кишечного тракта не представляет труда. При гепатитах никогда не бывает диареи. Больной жалуется на плохое самочувствие, сильную слабость, все время норовит прилечь. Обычно у него на 1-2 дня повышается температура до 38-39 о С, но признаков простуды нет никаких: вирусы гепатита поражают исключительно печень, не затрагивая слизистые оболочки ротоглотки. Затем возникает тошнота, а иногда и однократная рвота. Печень увеличивается в размерах. Боль в животе бывает настолько сильной, что порой больного госпитализируют в стационар с диагнозом "острый живот". На этой, начальной стадии заболевания врачи частенько ошибаются с диагнозом, что в основном связано с их невнимательностью: отсутствие диареи и значительное увеличение печени сразу должны навести терапевта на мысль, что у больного не обычная желудочно-кишечная инфекция. Желтуха развивается далеко не всегда, но на второй-четвертый день у пациента обязательно резко темнеет моча. И хотя температура к этому моменту спадает, нарастает слабость и пропадает аппетит.
Все эти симптомы позволяют заподозрить вирусный гепатит и госпитализировать больного. В России стационары для таких пациентов есть в каждом, даже небольшом городе или поселковой больнице. В стационаре больного тщательно обследуют: проведут биохимическое исследование крови и серологический анализ, с помощью которого установят разновидность вируса гепатита. Серологическое исследование основано на методе иммуноферментного анализа. Реактивы, необходимые для его проведения, сегодня есть практически в любой больнице. В результате уже через сутки становится совершенно ясно, какая разновидность вируса гепатита вызвала симптомы болезни.
Довольно часто встречается так называемая субклиническая форма заболевания, когда при биохимическом и серологическом исследованиях обнаруживается наличие вируса гепатита, но никаких симптомов заболевания при этом не наблюдается. В таких случаях человек обычно и не подозревает, что переболел гепатитом A или E.
Как правило, гепатиты A и E заканчиваются полным выздоровлением. Но само заболевание длится очень долго - от полутора до трех месяцев. Это не означает, что все это время человек должен находиться в больнице. Острый гепатит заразен только в течение недели до проявления симптомов и 10-12 дней после начала болезни. Поэтому, как только самочувствие улучшится, больного могут выписать под наблюдение врача в поликлинике. Но человек считается выздоровевшим лишь тогда, когда нормализуются биохимические показатели крови, исчезает вирус в крови и нормализуются размеры печени. Возможное осложнение - нарушение работы желчевыводящей системы, например дискенезия желчных путей. А это впоследствии может привести к возникновению желчно-каменной болезни.
Но, несмотря на высокий процент выздоровления, у некоторых взрослых пациентов наблюдается тяжелое течение энтерального гепатита, а иногда даже злокачественные формы болезни. У таких больных начинается тотальный некроз (омертвление) печеночной ткани. Участок печени, подвергшийся некрозу, уже не восстанавливается. Если пациент все же выкарабкивается (а летальность при злокачественном гепатите достигает 70-80%), то на его печени остаются рубцы из отмершей соединительной ткани (цирроз). К счастью, у детей злокачественной формы гепатита А не бывает.
У переболевших гепатитами A и E формируется стойкий пожизненный иммунитет. Именно это дало возможность создать вакцину против гепатита A. Прививку рекомендуется делать призывникам, детям в районе, где зафиксирована вспышка заболеваемости, а также людям, намеревающимся совершить поездку в Африку, Среднюю Азию и другие районы, эндемичные по гепатиту А. Но не следует забывать, что иммунитет формируется только через две недели после прививки. Профилактической вакцины против гепатита E пока нет.
Эпидемиологическая обстановка по энтеральным гепатитам в России сравнительно спокойная. В прошлом, 2003 году уровень заболеваемости по сравнению с предыдущими годами существенно снизился. Небольшие вспышки возникают там, где плохо работает канализация и вода оттуда попадает в водопровод. Чтобы полностью уничтожить возбудителей вирусного гепатита, воду достаточно прокипятить. Ни в коем случае нельзя пить воду из открытых водоемов.
Наиболее восприимчивы к вирусам энтеральных гепатитов дети. Дело осложняется еще и тем, что у них обычно слабо развиты санитарно-гигиенические навыки: дети плохо моют руки и пьют сырую воду. Кроме того, они контактируют между собой больше, чем взрослые. по тем же причинам к группе риска относятся и новобранцы.
Возбудители остальных, так называемых парентеральных гепатитов (B, C, D, G), проникают в печень исключительно через кровь: при повреждении кожи или слизистой оболочки, половым путем, при внутривенных инъекциях, особенно при переливании донорской крови. В России наиболее распространены гепатиты В и С. Этими вирусами часто заражаются те, кто регулярно пользуется внутривенными инъекциями каких-либо препаратов. Нередко ребенок получает вирус гепатита от инфицированной матери во время родов. Передача вируса гепатита во время беременности случается редко.
Парентеральные гепатиты могут протекать как в острой, так и в хронической форме. Если болезнь проходит в острой форме, то это практически гарантирует полное выздоровление больного. Хроническая форма гепатитов обычно не является продолжением острого варианта болезни, а с самого начала протекает практически без симптомов, тянется долго и проявляет себя совершенно неожиданно. Хотя иногда (в случае заболевания гепатитами C, D, G) острая форма болезни переходит в хроническую. Это происходит в 60-80% случаев гепатита С. Гепатит D тоже переходит в хроническую форму довольно часто, но, к счастью, эта разновидность вируса в России не распространена (около 1-2% от всех случаев), обычно ее привозят к нам выходцы из Средней Азии и Африки.
В отличие от А и Е, в случае вирусов гепатитов В и С часто наблюдается состояние вирусоносительства - когда вирус циркулирует в крови, вообще никак себя не проявляя, но представляя опасность для окружающих, особенно для самых близких. Носительство вируса гепатита С может неожиданно проявиться в виде хронического гепатита. И предсказать, случится это или нет, врачи пока не могут.
Инкубационный период парентеральных гепатитов длится от одного до шести месяцев с момента инфицирования. У некоторых людей после его окончания наступает острая фаза: кратковременно поднимается температура, пропадает аппетит, появляется тошнота, болит живот. То есть по клиническим проявлениям острые формы гепатитов B и C практически не отличаются от гепатита А. Правда, недомогание длится несколько дольше, чем в случае энтеральных гепатитов. Острый гепатит В чаще всего заканчивается полным выздоровлением, а гепатит С - переходит в хроническую форму.
Иногда болезнь сразу начинается в хронической форме, которую распознать не так-то просто. Как уже говорилось выше, хронические гепатиты могут довольно долго протекать без каких-либо проявлений. После окончания инкубационного периода особого всплеска недомогания не наблюдается - симптомы заболевания сглажены. Так (без острой фазы) обычно возникают хронические формы гепатитов В и С. Ребенок или взрослый жалуется на сильную утомляемость, слабость. Увеличивается печень. Иногда происходит потеря веса. При физической нагрузке болит правый бок. Человек просто не понимает, что с ним происходит и поэтому к врачу обращается далеко не всегда. Часто наличие вируса обнаруживают случайно, например, при каком-либо обследовании в стационаре. А ведь если у вас появились упорные боли в правом боку, обратиться к врачу просто необходимо. Выявление увеличенной печени у пациента в сочетании с недомоганием, особенно астенизацией, обязательно наведет врача на мысль о возможном вирусном поражении печени. А биохимический и серологический анализы крови, а также ультразвуковое обследование позволят однозначно подтвердить или опровергнуть этот диагноз.
Если хроническую форму гепатита у пациента все-таки обнаружили, его ставят на учет в специализированном центре. за здоровьем больного в дальнейшем следит врач-специалист, назначающий лечение. Вероятность полного выздоровления от хронического гепатита В очень невысока - около 10%. Но состояние относительного здоровья (ремиссии), при котором вирус больного практически не беспокоит, может быть достигнуто в более чем 80% случаев. Гепатит С по симптомам похож на гепатит В, но более "тихий" и "мягкий", не дает бурных всплесков. И при этом он отличается "упорством": течет длительно , и никогда нельзя сказать, когда наступит ремиссия. Пока случаи излечения от этого "тихого" гепатита неизвестны.
Утверждение, что гепатит С рано или поздно приводит к раку печени - преувеличение роли этого заболевания в злокачественном перерождении печеночных клеток. Можно лишь сказать, что у взрослых больных гепатитом С, злоупотребляющих алкоголем и ВИЧ-инфицированных, часто возникает цирроз печени. Поэтому СПИДа и алкоголизма стоит бояться гораздо больше, чем гепатита С. Тем не менее диагноз "гепатит С" обычно очень пугает пациента. В действительности же статистические данные по исследованию течения гепатита С пока недостаточны, поскольку с момента его открытия прошло менее 15 лет. Но и сейчас врачи понимают, что вирус гепатита С не так страшен, как это принято считать.
Из всех парентеральных гепатитов наиболее тяжелым можно считать гепатит D. Начинается он остро, а затем переходит в хроническую форму. Именно этот хронический гепатит с высокой частотой вызывает цирроз печени. У гепатита D есть одна важная особенность - им, как правило, заболевают люди, страдающие хронической формой гепатита В.
Вакцины против гепатита С нет, и, видимо, появится она нескоро из-за высокого числа различных вариантов вируса. Прививку же от гепатита В во многих странах делают делают давно. И в России начиная с 2002 года ребенку в первые часы его жизни вводят вакцину против гепатита В. Повторные введения проводят в возрасте одного и шести месяцев жизни. Детям, родившимся до 2002 года, делают обязательную бесплатную прививку в возрасте 11 лет в школе. Вакцинация против гепатита В целесообразна в любом возрасте. Ведь вирусы гепатитов В и С зачастую передаются от одного человека другому через мельчайшие порезы на коже и слизистой оболочке. Поэтому источниками инфекции в принципе могут быть чужая зубная щетка, маникюрные ножницы, расческа, стоматологические инструменты и пр. Причем хозяин расчески или бритвы зачастую сам может и не знать о вирусе гепатита, циркулирую щем у него в крови.
Если сравнить уровень заболеваемости гепатитами В и С в развитых странах и в России, то окажется, что перед гепатитом С все равны или, вернее, одинаково бессильны. А вот что касается гепатита В, уровень заболеваемости им в Западной Европе и Америке существенно ниже, поскольку в этих странах проводится иммунизация, и случаи заболевания гепатитом В там единичные, привозные, в основном из стран третьего мира. Случаи острого гепатита А на Западе и в США тоже крайне редки, поскольку там нет проблем с канализацией и водопроводом.
Диета при всех формах вирусных гепатитов должна способствовать уменьшению нагрузки на печень, снижению общей интоксикации. Запрещаются острые, соленые, жареные блюда, приправы, шоколад, алкоголь. Исключается также жирная пища. Нужно побольше пить, есть овощи и фрукты.
Общепринятый метод лечения хронических гепатитов - противовирусная терапия. Чаще всего используется рекомбинантный интерферон- a, который выпускается в виде ректальных свечей "Виферон", а также в виде ампул для инъекций.
Подписи к иллюстрациям
Илл. 1. Вирус гепатита В (частица Дейна), изображенный на рисунке, содержит ДНК и фермент ДНК-полимеразу. Вирус состоит из внешней оболочки и сердцевины (нуклеокапсид). На внешней оболочке и нуклеокапсиде представлены свои поверхностные антигены, которые служат индикаторами различных стадий инфекционного процесса. Вирусы же гепатитов А и С представляют собой РНК-содержащие частицы, покрытые оболочкой.
Илл. 2. В настоящее время можно выделить регионы с высокой (Африка, Ближний Восток, Центральная Америка, Россия и страны СНГ), средней (Китай, Южная Америка, Юго-Восточная Азия) и низкой (Западная Европа, Северная Америка, Австралия, Япония) интенсивностью циркуляции вируса гепатита А. Уровень заболеваемости определяется санитарно-гигиеническим состоянием водопровода и канализации.
Илл. 3. Гепатит В - одно из самых распространенных инфекционных заболеваний. Ежегодно в мире от этой инфекции умирает более 1 млн человек. К территориям с низкой частотой выявления этой инфекции относятся Западная и Центральная Европа, Центральная и Северная Америка, Австралия; со средней - Россия и страны СНГ, Северная Африка, Бразилия, Индия; с высокой - Юго-Восточная Азия и Африка. Интенсивность циркуляции вируса гепатита В на сегодняшний день во многом зависит от состояния вакцинопрофилактики.
Илл. 4. По-видимому, вирусоносителей еще больше, многие люди просто не подозревают, что они инфицированы, так как никаких симптомов заболевания у них нет. Обычно носители гепатитов В и С выявляются случайным образом: в стационаре, во время обследования беременных или по контакту с заболевшими вирусным гепатитом.
28 июля мир отмечает День борьбы с гепатитом. По данным ВОЗ, более 3,5 миллиарда жителей Земли переболели или болеют вирусными гепатитами. Ежегодно от этой болезни умирают около двух миллионов человек.

Фото: ТАСС/Максим Шеметов
Российская фармацевтическая компания "Р-Фарм" объявила о начале работы над новым высокоэффективным препаратом для лечения хронического гепатита С даклатасвир. Лекарство, которое будет выпускаться в России по технологиям глобальной биофармацевтической компании "Бристол-Майерс Сквибб", уже называют инновационным. Выпуск первой партии назначен на вторую половину 2016 года.
Разве против гепатита С нет лекарств? Зачем нужно новое?
Препараты, которые борются с гепатитом С, есть, но не очень эффективные. Сейчас в России применяется терапия, основанная на альфа-интерфероне и противовирусном препарате рибавирине. Ее эффективность по разным данным составляет от 40 до 70 процентов в зависимости от генотипа вируса. Курс лечения составляет примерно год.
Длительное применение альфа-интерферона может вызывать серьезные побочные эффекты. Среди них – анемия, лейкопения, сердечная недостаточность и депрессия.
Инновационность даклатасвира для России состоит в том, что в его составе нет интерферона.
Поиски безинтерфероновой альтернативы давно занимают фармацевтов всего мира. Клинические исследования многих препаратов без интерферона показывают хорошие результаты.
Например, эффективность такого лечения в 2013 году доказали исследования, проведенные специалистами из Национального института аллергических и инфекционных болезней США (NIAID) в сотрудничестве с клиническим центром Национальных институтов здоровья (NIH).
Американские исследователи в течение полугода давали препарат безинтерфероновый софосбувир в сочетании с рибавирином пациентам с вирусом генотипа 1 – наиболее сложно поддающегося лечению. У всех добровольцев была тяжелая хроническая форма заболевания, в результате которого у них развился фиброз печени. В крови девяти пациентов из 10-ти после окончания курса не обнаруживались антитела к вирусу даже спустя полгода после прекращения терапии.
По данным "Р-Фарм", эффективность безинтерфероновой терапии достигает от 90 до 100 процентов при сокращении продолжительности курса лечения до 3-6 месяцев.
Гепатит С вызывает фиброз печени? Кстати, что это?
Фиброз – это рубцы, которые остаются на печени после перенесенного воспаления. Ведь любой гепатит – это воспаление печени. Эти рубцы не так безобидны, как, например, шрамы на коже. Паталогический процесс, который приводит к фиброзу, может стать причиной цирроза.
Сегодня известны пять типов гепатита: A, B, C, D и E. Наиболее распространены первые три. Первые два, A и B, могут проходить в острой форме достаточно легко, не требуя применения противовирусных препаратов, однако наблюдение врача нужно в любом случае. Острый гепатит B может перейти в хроническую форму и привести к циррозу и раку печени и летальному исходу.
Если против гепатитов A, B, D и E есть вакцины (в отношении типа D эффективна вакцина против типа B, вакцина против типа Е существует, однако ее нет в широком доступе), то против типа С вакцины нет – этим он и опасен. Обезопасить себя с помощью укола не получится – вся ответственность за сохранность собственного здоровья на вас.
Сегодня в календарь прививок в России и многих странах включена вакцина против гепатита В – ее делают грудным детям.
Определить, показана ли лично Вам вакцинация против гепатита А и В можно, сдав соответствующие анализы. Если защитных антител против вируса не обнаружено, прививка вам нужна.
Как избежать гепатита С?
Основная защита от гепатитов В и С – не допускать заражения крови, а также использовать презервативы с партнером, состояние здоровья которого вам не известно.
Чаще всего заражение вирусом гепатита C происходит при инъекциях общей иглой. Риск заразиться есть во время пирсинга или нанесения татуировки, а также при совместном использовании бритв, маникюрных принадлежностей, и даже зубных щеток (попавшая на них инфицированная кровь может стать причиной заражения), при укусе.
При незащищенном половом контакте с носителем вируса вероятность передачи составляет 3-5 процентов. В условиях моногамного брака риск передачи инфекции минимален. От инфицированной матери плоду вирус передается редко, не более, чем в 5 процентах случаев.
Гепатит С не передается воздушно-капельным путем, при рукопожатии, объятиях, пользовании общей посудой, едой или напитками. Тем не менее, инфицированные вирусным гепатитом С мужчины в России освобождаются от призыва в армию.
Кому обязательно нужно сдать анализ на антитела к вирусу?
Самый высокий риск заражения имеют люди, употребляющие инъекционные наркотики, а также те, кому переливали факторы свертывания крови до 1987 года.
Средне-повышенный риск заражения имеют пациенты на гемодиализе ("искуственная почка"), те, кому были пересажены органы или которым переливали кровь до 1992 года, а также все, кому была перелита кровь от донора, впоследствии оказавшегося зараженным, пациенты с заболеваниями печени, младенцы, родившиеся от инфицированных матерей.
Слабый риск заразиться есть у медицинских работников и работников СЭС, а также людей, имеющих половые контакты с разными партнерами либо с одним инфицированным партнером.
А вдруг он у меня уже есть?

Сомневаетесь? Сдайте анализ на наличие антител к вирусу.
Самое страшное в гепатите С то, что он часто протекает бессимптомно. Симптомы гепатита С неспецифичны – это вялость, повышенная утомляемость, сонливость. Они могут говорить о наличии множества самых разных болезней.
Чаще всего его диагностируют случайно – во время обследований по поводу других заболеваний. Какие-либо проявления инфекции могут вообще быть обнаружены только тогда, когда гепатит перейдет в цирроз.
Инкубационный период при гепатите С составляет в среднем 50 дней, но известны случаи развития заболевания спустя и 20, и 140 дней.
Читайте также:


