750–1000 мг каждые 8 ч a,б
500–1000 мг каждые 6–8 ч (1,5–4 г/сут) б,в
600 мг каждые 8 ч a,г
600 мг каждые 8 ч (1200–2400 мг) в,г
0,5 мг (1×в день д или 2×в день е ) ж,з
0,5 мг (2 × в день е или 1 × в день д,и ) з,к
25–50 мг каждые 8 ч в,л,м
доза, зависит от конкретного препарата н,о
a в течение 1–2 недель
б Дозу следует снижать на 250–500 мг каждые 1–2 недели; при рецидивирующем ПК, у более рефрактерных к лечению пациентов, можно рассмотреть вопрос о постепенном прекращении приема препарата в течение длительного периода времени.
в При рецидивирующем ПК, у более рефрактерных к лечению пациентов можно рассмотреть вопрос о постепенном прекращении приема препарата в течение более длительного периода времени (недель/месяцев)
г Дозу следует снижать на 200–400 мг каждые 1–2 недели.
д у пациентов с массой тела е у пациентов с массой тела ≥70 кг
ж в течение 3-х мес
з Постепенное снижение дозы не является необходимым, возможно снижение на 0,5 мг каждый второй день у лиц с массой тела и У больных, которые не переносят более высокие дозы.
к в течение ≥6 мес.
л Начинать следует с малых доз, постепенно увеличивая их, чтобы избежать головной боли и головокружения.
м Дозу следует снижать на 25 мг каждые 1–2 недели; у рефрактерных к лечению пациентов можно рассмотреть вопрос о постепенной отмене препарата в течение длительного периода времени.
н Начальная доза преднизолона 0,25–0,50 мг/кг/сут; 25 мг преднизолона соответствуют 20 мг метилпреднизолона; следует избегать более высоких доз, за исключением особых случаев (тогда более высокие дозы следует применять в течение нескольких дней и быстро снижать их до 25 мг/сут).
о Дозу преднизолона можно уменьшать (в частности 2. ГКС — средство второй линии; показаны в низкой дозе (в сочетании с колхицином) при неэффективности или противопоказаниях к АСК/НПВП. Не следует применять ГКС, если нельзя исключить инфекционную этиологию, особенно бактериальную, в том числе туберкулез. Исходная доза должна поддерживаться до разрешения симптомов или нормализации СРБ с последующей постепенной отменой.
3. Ограничение физической нагрузки — при остром перикардите до разрешения симптоматики и нормализации диагностических показателей (СРБ, ЭКГ и данных эхокардиограммы); у спортсменов — на срок не менее 3 месяцев.
1. Гнойный перикардит : открытый дренаж полости перикарда (с промыванием 0,9 % р-ром NaCl) путем подмечевидной перикардиотомии, адекватная парентеральная антибактериальная терапия. Следует рассмотреть интраперикардиальное введение фибринолитиков и проведение перикардэктомии при наличии массивных спаек, локализованной или густой гнойной жидкости, рецидивирующей тампонаде, персистирующей инфекции или прогрессировании заболевания в направлении констриктивного перикардита.
2. Туберкулезный перикардит : обязательно назначение 4-х противотуберкулезных препаратов →разд. 3.15.1. У больных, проживающих в неэндемических районах, не рекомендуют применять эмпирическую противотуберкулезную терапию, если не диагностирован туберкулезный перикардит. Такое лечение показано в случае проживания больного в эндемичных районах и после исключения других причин. Ряд экспертов рекомендуют применение ГКС, в частности, преднизолон 1–2 мкг/кг/сут в течение 5–7 дней с последующим постепенным снижением дозы до полной отмены препарата в течении 6–8 недель.
3. Уремический перикардит : увеличение частоты диализов приводит к редуцированию симптомов обычно в течение 1–2 недель. В случае сохранения симптомов → НПВП и ГКС. В случае большого количества выпота в перикарде, помимо соответствующего лечения → введение ГКС в полость перикарда.
4. Перикардит при системных заболеваниях соединительной ткани и саркоидозе : регрессирует в результате адекватного лечения основного заболевания; иногда наблюдается хороший эффект при интраперикардиальном введении ГКС. Колхицин противопоказан больным с выраженным нарушением функции почек.
5. Постинфарктный перикардит : ибупрофен (дозировка →см. выше) или ацетилсалициловая кислота 650 мг каждые 4 часа на протяжении 2–5 дней.
6. Перикардит после перикардиотомии : НПВП или колхицин на протяжении нескольких недель или месяцев (даже после исчезновения выпота в полости перикарда), в случае неэффективности → перикардиоцентез с введением ГКС в сердечную сумку на протяжении 3–6 месяцев.
7. Неопластический перикардит: при новообразовании, чувствительном к химиотерапии → системная химиотерапия; в случае значительного выпота → дренирование полости перикарда; при рецидивировании выпота → склерозирующее ЛС интраперикардиально, например, тетрациклиновый антибиотик, блеомицин, либо цитостатик, не вызывающий склеротизации, например, цисплатин (особенно эффективен у пациентов с неопластическим перикардитом при немелкоклеточном раке легких). Облучение перикарда с успехом применяется в лечении неопластического выпота в >90 % случаев новообразований, чувствительных к радиотерапии (лимфомы, лейкозы), но само по себе может вызвать миокардит и перикардит. В качестве паллиативных вмешательств применяется перикардиотомия или создание перикардиально-плеврального окна.
8. Постлучевой перикардит : ГКС.
9. Перикардит при гипотиреозе : лечение основного заболевания.
10. Хронический перикардит : в случае безуспешного консервативного лечения → перикардиоцентез, создание перикардиально-плеврального окна, чрескожная баллонная перикардиотомия или перикардэктомия.
11. Рецидивирующий перикардит. ЛС первой линии:
1) АСК или НПВП до полной ремиссии;
2) колхицин в течение 6 месяцев в комбинации с АСК или НПВП;
3) низкие дозы ГКС как при остром перикардите (→см. выше).
В зависимости от клинического ответа терапия колхицином может быть продлена. Регулярный контроль концентрации СРБ в сыворотке необходим для оценки ответа на лечение и определения продолжительности терапии. После нормализации концентрации СРБ следует постепенно снизить дозу в зависимости от клинической симптоматики и концентрации СРБ; нельзя одновременно отменять все ЛС. В случае рецидива симптомов перикардита при постепенной отмене ЛС, не увеличивайте дозу ГКС, но увеличьте до максимальных (разделенных на несколько приемов, обычно каждые 8 ч) дозы АСК или НПВП и применяйте внутривенно (в случае необходимости) в комбинации с колхицином. Для купирования боли — анальгетики. При рецидивирующем стероидозависимом перикардите у больных без реакции на колхицин рассмотрите применение иммуноглобулинов, анакинры или азатиоприна.
При рецидивирующем и хроническом перикардите, а также после оперативных вмешательств на перикарде, показан эхокардиографический мониторинг с целью ранней диагностики тампонады сердца и констриктивного перикардита.
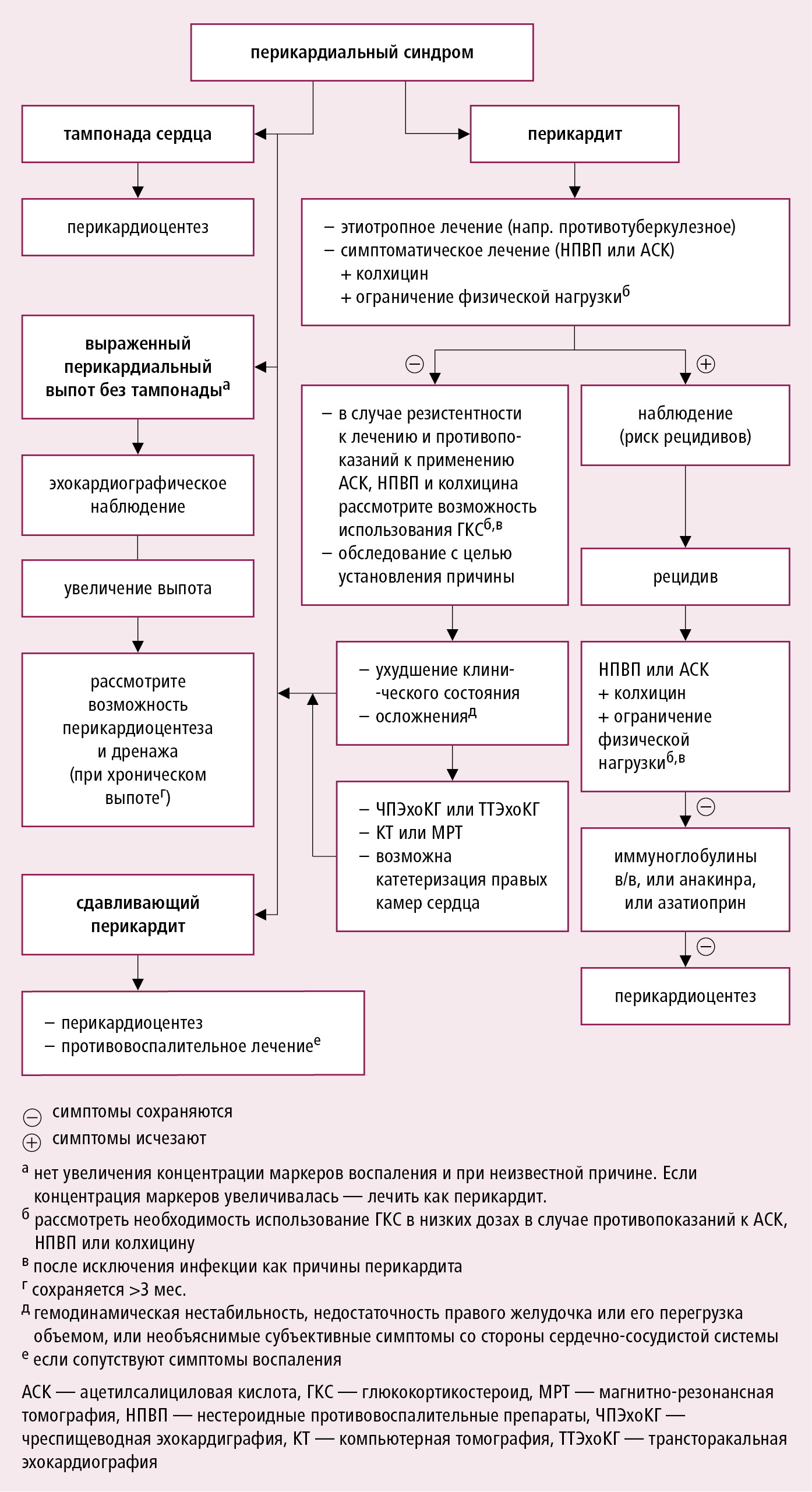
1. Тампонада сердца : →см. ниже.
2. Констриктивный перикардит : редкое, но серьезное осложнение хронического перикардита (особенно часто бактериального или туберкулезного), характеризующееся утратой эластичности сердечной сумки (фиброзное утолщение листков перикарда и облитерация перикардиальной полости, приводящие к сдавлению сердца и нарушению диастолического наполнения желудочков).
Симптомы: прогрессирующая слабость, боль в грудной клетке, ощущение неритмичного сердцебиения; признаки хронического венозного застоя в большом круге кровообращения — расширение яремных вен, отсутствие спадения яремных вен во время вдоха (симптом Куссмауля), асцит, увеличение и пульсация печени, отеки; протодиастолический щелчок (перикард-тон); гипотензия с малым пульсовым давлением.
Диагностика основана на данных визуализирующих методов — рентгенографии органов грудной полости (кальцинаты в перикарде, увеличение предсердий, жидкость в плевральных полостях), КТ, МРТ, эхокардиографии; в ряде случаев необходимо измерение давления в полостях сердца. ЭКГ: низкая амплитуда комплексов QRS, генерализированная инверсия или сглаженность зубцов T, расширение зубцов P, иногда фибрилляция предсердий, нарушение внутрижелудочкового и АВ проведения; иногда — в норме. Дифференцировать следует с рестриктивной кардиомиопатией →разд. 2.16.3 с помощью эхокардиографии, в т. ч. тканевого допплеровского анализа, а также КТ и МРТ.
У большинства пациентов с острым перикардитом (главным образом, вирусным или идиопатическим) долгосрочный прогноз благоприятен. Тампонада сердца и констриктивный перикардит развиваются чаще при специфическом основном заболевании (злокачественные опухоли, ТБ или гнойный перикардит). Примерно у 15–30 % пациентов с идиопатическим острым перикардитом, не получающих колхицин, разовьётся рецидив заболевания и его персистирующая форма. Частота рецидивов может достигать 50 % после первого рецидива, если не применялся колхицин, особенно после лечения ГКС.
![]()
Не все случаи перикардита требуют активного медикаментозного вмешательства. В некоторых ситуациях достаточно наблюдения.
![]()
Перикард состоит из двух листков: один из них внутренний, который плотно прилежит к сердцу, а другой наружный. Между этими листками – полость, заполненная умеренным количеством жидкости (в норме - 10-50 мл), которая по составу напоминает плазму крови. Жидкость эта необходима для уменьшения силы трения при сердечных сокращениях.
Перикардиальная жидкость вырабатывается внутренним перикардиальным листком. Любое воздействие на перикард сопровождается усилением продукции жидкости, которая не успевает эвакуироваться из полости и накапливается в ней, что также является проявлением перикардита.
Функция перикарда и перикардиальной полости велика.
- Во-первых, за счёт отрицательного внутриполостного давления предотвращается спадение лёгочных вен, которые не имеют эластического каркаса в своей стенке и которые впадают в левое предсердие, доставляя обогащённую артериальную кровь.
- Во-вторых, перикард отграничивает сердце от других органов, расположенных рядом.
- В-третьих, перикард препятствует распространению инфекции на сердце, если таковая разовьётся в лёгких или плевральных полостях.
- В-четвёртых, перикард предохраняет сердце от его чрезмерного растяжения в фазу диастолы.
Болезни перикарда (перикардиты) встречаются не только в практике кардиолога. С симптомами перикардитов могут столкнуться врачи любых специальностей, поскольку чаще всего поражение листков перикарда является симптомом и даже осложнением других заболеваний.
Мужчины до 65 лет больше женщин подвержены развитию перикардитов.
Основные причины перикардитов можно разделить на 2 большие группы: инфекционные и неинфекционные.
Воздействие специфических агентов зачастую могут спровоцировать чрезмерную выработку перикардиальной жидкости и её избыточное накопление в полости перикарда с различной скоростью. Чем интенсивнее и быстрее происходит увеличение объёма жидкости, тем быстрее развивается ситуация, которая может быть опасна для жизни.
Инфекционные перикардиты могут быть спровоцированы любым вирусным или бактериальным агентом, паразитами или грибками.
Перикардиты могут быть острыми, хроническими и рецидивирующими, в зависимости от сроков развития и длительности сохранения симптоматики. Отдельная группа заболеваний перикарда – экссудативный перикардит (он же отёчный, выпотной), который характеризуется чрезмерным накоплением жидкости между листками перикарда.
Симптомы перикардита также можно разделить на 2 группы: симптомы основного заболевания и симптомы поражения перикарда.
В зависимости от специфической причины, спровоцировавшей развитие перикардита, симптомы основного заболевания могут варьироваться: от признаков вирусного и бактериального воспаления до эндокринологического дефицита при патологии щитовидной железы.
Всегда нужно выяснять возможную причину перикардита, поскольку симптоматическая терапия оказывает лишь временный эффект, а добиться полного разрешения заболевания можно только, воздействуя на его причину.
Симптомы поражения листков перикарда могут быть следующими.
- Боли в области сердца, не связанные с дыханием, иногда усиливающиеся в горизонтальном положении, ослабевающие в положении сидя, с наклоном вперёд.
- Иногда может появляться одышка, снижение артериального давления.
- В тяжёлых случаях развивается потеря сознания.
Как распознать перикардит?
В стандарт обследования пациентов при подозрении на перикардит входят следующие методы диагностики:
- ЭКГ
- УЗИ сердца
- МРТ сердца
- рентгенография органов грудной клетки
- анализ крови для определения наличия воспаления и повреждения сердечной мышцы
Как лечить перикардит?
Не все случаи перикардита требуют активного медикаментозного вмешательства. В некоторых ситуациях достаточно наблюдения. Если же речь идёт о тяжелых острых клинических проявлениях, сопровождающихся системной воспалительной реакцией, выраженным накоплением жидкости в перикардиальной полости, недостаточной эффективностью от приёма противовоспалительных средств и некоторыми другими неблагоприятными признаками, то в таких ситуациях может потребоваться госпитализация.
Как мы уже обсуждали выше, в таких случаях следует искать причину и воздействовать на неё.
Помимо причинно-связанной терапии, используется неспецифическая терапия, эффективная в большинстве случаев перикардитов.
Если речь идёт о наличии большого количества жидкости в перикардиальной полости, то может потребоваться пункция перикарда для её эвакуации. Если же количество жидкости небольшое, то ограничиваются активным наблюдением и лечением основного заболевания.
Будьте внимательны к своему сердцу! Берегите его!
![]()
![]()
Перикардит - заболевание сердечной “сумки”, причины которого часто неизвестны. В ⅓ случаев болезнь возвращается. Без лечения перикардит может вызвать тампонаду сердца - потенциально смертельное осложнение.
Воспаление наружной оболочки сердца называют перикардитом. Сердце расположено в двухслойном “мешке” - перикарде, который защищает и удерживает орган в правильном положении. Между двумя слоями сердечной сумки есть небольшое количество жидкости, она облегчает трение, выполняя роль смазки. При перикардите воспаленные листки перикарда могут увеличить выработку жидкости, вызывая сдавление сердца. Или наоборот, из-за малого количества смазки трение усилено, что вызывает слипание оболочек и образование спаек.
Кто чаще болеет перикардитом?
Заболевание встречается у людей всех возрастов. Однако мужчины в возрасте от 20 до 50 более склонны к его развитию. Среди пациентов, которые попадают в отделение реанимации с острой болью в грудной клетке, 5% составляют люди с острым перикардитом. В 15-30% болезнь возникает повторно.
Во многих случаях причины неизвестны. Так, в 90% случаев острого перикардита нет явной причины заболевания.В этом случае говорят об идиопатическом перикардите. Наиболее частой установленной причиной считают вирусные инфекции, так как перикардит нередко возникает после респираторных инфекций. Однако возбудителя инфекции в месте воспаления, как правило, не обнаруживают. Реже развитие заболевания провоцируют бактерии и грибки. Хронические и повторяющиеся перикардиты нередки при аутоиммунных болезнях:
- системной красной волчанке;
- склеродермии;
- ревматоидном артрите. В этих случаях иммунная система ошибочно вырабатывает антитела, которые атакуют ткани организма, в том числе и перикард. Другие возможные причины перикардита:
- инфаркт миокарда;
- злокачественные опухоли;
- раздражение перикарда после операции на сердце;
- тяжелые травмы грудной клетки, например, при автомобильных авариях;
- почечная недостаточность;
- сниженная функция щитовидной железы - гипотиреоз;
- туберкулез;
- ВИЧ;
- лучевая терапия, при в лечении рака груди и рака легких;
- прием противосудорожных средств (фенитоин), препаратов для разжижения крови (варфарин, гепарин), антиаритмических средств (прокаинамид).
- острый, при котором симптомы длятся менее трёх месяцев. При правильном лечении симптомы исчезают приблизительно за неделю. повторяющийся или рецидивирующий. В этом случае возникают повторные эпизоды острого перикардита.
- хронический, когда симптомы сохраняются более, чем три месяца.
В МКБ-10 выделяют острый перикардит с кодом I30 с подразделением на:
- острый неспецифический идиопатический - I30.0
- инфекционный перикардит - I30.1
- другие формы острого перикардита - I30.8
- острый перикардит неуточненный - I30.9.
Кроме того, международная классификация болезней подразумевает:
- острый ревматический перикардит - I01.0
- хронический ревматический перикардит - I09.2
- хронический адгезивный перикардит - I31.0
- хронический констриктивный перикардит - I31.1
- перикардит при бактериальных болезнях - I32.0
- перикардит при других инфекционных и паразитарных болезнях - I32.1
- перикардит при других болезнях, классифицированных в других рубриках - I32.8
Самый распространенный признак болезни - боль в грудной клетке. Большинство людей описывают ее как внезапную и резкую, обычно за грудиной или в левой части тела. Иногда боль тупая или же есть чувство сдавливания. Боль также может распространяться от груди вверх в левое плечо и шею. Состояние ухудшается при вдохе, кашле, во время еды и в положении лежа. Пациенты отмечают облегчение, если они сидят или стоят, наклонившись вперед.
Другие признаки перикардита:
- лихорадка;
- учащенное сердцебиение;
- кашель;
- затрудненное дыхание.
При хроническом воспалении перикарда могут быть:
- одышка;
- общая слабость, недомогание;
- отеки в области ног и живота;
- снижение артериального давления.
Врач-кардиолог расспрашивает, не было ли недавних инфекционных заболеваний или травм грудной клетки, выясняет, есть ли какие-то хронические состояния. Также специалист может спросить о симптомах, о том, когда они появляются, связаны ли они с дыханием, кашлем и положением тела. Затем с помощью стетоскопа прослушивает тоны сердца: при поражении перикарда характерен грубый скрипящий шум. Он возникает из-за трения листков перикарда.
Инструментальные исследования при перикардите
- Электрокардиография (ЭКГ). Метод выявляет изменения электрической активности сердца.
- Эхокардиография (Эхо-КГ). С помощью ультразвуковых волн врач получает подробную информацию о всех слоях сердца. Исследование помогает оценить функцию мышцы сердца, определить жидкость в сердечной сумке.
- Магнитно-резонансная томография (МРТ).
- Компьютерная томография (КТ).
- Рентген грудной клетки.
- Анализ крови для выявления вирусов или бактерий, антител к ним.
Терапию чаще всего проводят лекарствами, операция нужна крайне редко. Обычно лечение перикардита проводят в домашних условиях. Госпитализация нужна, если:
- температура выше 38 градусов по Цельсию;
- есть выраженный лейкоцитоз, то есть значительное повышение лейкоцитов в общем анализе крови;
- симптомы появились после внезапной травмы грудной клетки;
- пациент принимает антикоагулянты;
- в анализах выявлено повышение тропонина - белка, указывающего на повреждение сердечной мышцы;
- существует риск тампонады сердца;
- лечение, проведенное ранее дома, не дало эффекта.
В случае, если в сердечной сумке скопилось много жидкости, проводят удаление последней с помощью иглы. Эта манипуляция называется перикардиоцентез.
- Нестероидные противовоспалительные препараты (НПВП). Они уменьшают воспаление в области перикарда, облегчают боль. Препаратом выбора считают ибупрофен. Лекарство имеет серьезные противопоказания, его нельзя использовать после инфаркта миокарда. В этих случаях предпочтителен аспирин. Так как НПВС могут вызывать язвы желудка и двенадцатиперстной кишки, врач дополнительно назначит ингибиторы протонного насоса. Эти препараты обеспечат защиту слизистых оболочек желудочно-кишечного тракта.
- Колхицин, который используют самостоятельно или в комбинации с НПВП. Средство применяют, если есть противопоказания к приему нестероидных средств или же они не работают. Колхицин в настоящее время не имеет зарегистрированных показаний в лечении перикардита. Однако исследования показали, что он может быть эффективен, если преимущества перевешивают любые потенциальные риски.
- Кортикостероиды используют при неэффективности лечения колхицином и НПВС, при скоплении жидкости в перикарде. Препараты блокируют некоторые звенья иммунного воспаления, но имеют серьезные побочные эффекты. Это может быть увеличение веса, перепады настроения, потливость, образование язв желудка.
Используют крайне редко, когда состояние очень тяжелое, а лекарства неэффективны. Проводят перикардэктомию - иссечение спаек и необратимо поврежденных листков перикарда. Операция рискованная - один из двадцати пациентов во время нее умирает, поэтому она рассматривается только как крайнее средство.
Это опасное, но редкое осложнение возникает, когда в сердечной сумке накапливается слишком много жидкости. Это приводит к сдавлению сердца и нарушению наполнения камер кровью. В итоге при сокращении сердечной мышцы в сосуды поступает меньше крови, что вызывает резкое снижение артериального давления. Для лечения тампонады проводят перикардиоцентез. Без медицинской помощи высока вероятность летального исхода.
- тревога, беспокойство;
- резкая боль в груди, которая отдает в шею, плечо, спину или живот; боль усиливается при глубоком дыхании или кашле;
- проблемы с дыханием;
- обморок, головокружение, сонливость;
- резкая бледность, синеватый или серый оттенок кожи;
- сердцебиение;
- учащенное дыхание;
- тошнота;
- отек ног и живота;
- слабый или отсутствующий пульс.
Если когда-то у пациента уже был перикардит и возникли данные симптомы, нужно немедленно вызвать скорую помощь.
Эта проблема формируется длительное время. В области перикарда возникают рубцы, это увеличивает его жесткость и нарушает движение. В результате рубцово-измененные ткани словно панцирем сдавливают сердце и мешают его сокращениям.
Большинство случаев имеют легкое или среднетяжелое течение и проходят даже без лечения. В тяжелых ситуациях отсутствие терапии может привести к хроническому воспалению и развитию сердечной недостаточности. Лечение обычно длится до нескольких месяцев, после которых необходим щадящий режим для полного восстановления.
Нет способов, которые могут полностью предотвратить острое воспаление перикарда. Однако есть возможно избежать рецидива, если следовать плану лечения и своевременно выполнять диагностические тесты.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции