Хронический лекарственный гепатит клинические рекомендации
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Ключевые слова: лекарственные поражения печени, гепатопротекторы, силибинин, Легалон.
Для цитирования: Логинов А.Ф., Буторова Л.И., Логинов В.А. Лекарственные поражения печени: диагностика, лечение // РМЖ. Гастроэнтерология. 2016. № 11. С. 721–727.
Для цитирования: Логинов А.Ф., Буторова Л.И., Логинов В.А. Лекарственные поражения печени: диагностика, лечение. РМЖ. 2016;11:721-727.
Drug-induced liver injury: diagnosis and treatment
Loginov A.F. 1 , Butorova L.I. 2 , Loginov V.A. 3
1 Faculty of Postgraduate Education, N.I. Pirogov National Medical Surgical Center, Moscow, Russia
2 I.M. Sechenov First Moscow State Medical University, Russia
3 Outpatient Clinic No. 2 of the Department of Presidential Affairs, Moscow, Russia
Drug-induced liver injury (DILI) is a heterogeneous group of clinical morphological variants of liver damage caused by the drugs in recommended standard therapeutic doses due to the direct toxic (usually predictable), toxic immunological (idiosyncratic) or allergic effect. The range of clinical presentations is wide and often similar to "classic" liver disorders. The diagnosis is based on a detailed history of the drugs used by a patient. Patients with moderate liver damage undergoing long-term treatment with hepatotoxic drugs in outpatient care units should take silymarin to protect their liver against pharmaceuticals as early as possible.
In most cases, hepatoprotective silymarin-containing drug with high bioavailability (Legalon) effectively prevents liver damage (in patients receiving drugs with known hepatotoxic properties) or treats verified mild-to-moderate DILI. This agent inhibits liver fibrosis, recovers intrinsic liver antioxidant systems, and provides anti-inflammatory, regenerative, and metabolic effects. Legalon should be taken throughout the treatment with hepatotoxic drug.
Key words: drug-induced liver injury, hepatoprotector, silybin, Legalon.
For citation: Loginov A.F., Butorova L.I., Loginov V.A. Drug-induced liver injury: diagnosis and treatment // RMJ. Gastroenterology. 2016. № 11. P. 721–727.
В статье освещены вопросы диагностики и лечения лекарственных поражений печени

Диагностика лекарственных поражений печени
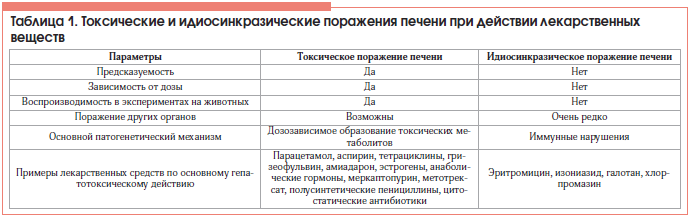
Ранняя диагностика ЛПП представляет особую важность из-за высокого риска прогрессирования заболевания без отмены препарата. Возможность поражений такого рода учитывается при нарушении функции печени у пациентов, принимающих различные лекарственные препараты и препараты альтернативной медицины.
В связи с большим количеством малосимптомных лекарственно-ассоциированных заболеваний печени у больных, получающих гепатотоксичные лекарственные препараты, и при полипрагмазии целесообразно регулярно (не реже 1 р./2 нед., а при длительной терапии – 1 р./мес.) определять активность аминотрансфераз, ЩФ и уровень билирубина в сыворотке крови. Если активность трансаминаз повышена более чем в 3 раза, препарат отменяют. Альтернативой отмены препарата, а также при необходимости продолжения лечения гепатотоксичным препаратом, является снижение дозы гепатотоксиканта с приемом перорального гепатопротектора. Препаратом выбора в такой ситуации являются лекарства на основе силимарина (Легалон). Показание к немедленной отмене препарата – появление у больного лихорадки, сыпи или зуда.
Основу диагностики ЛПП составляет тщательно собранный анамнез о применяющихся лекарственных препаратах с оценкой длительности и дозы получаемых средств, выяснением возможности их приема в прошлом. Следует обязательно уточнить ближайший анамнез, узнать, не имел ли место прием биологических активных добавок к пище. Они формально не являются лекарственными препаратами, однако обычно позиционируются в качестве средств лечения широкого спектра заболеваний, в т. ч. и болезней печени, при этом субстанции, входящие в состав подобных средств, нередко обладают выраженными гепатотоксичными свойствами (табл. 4).

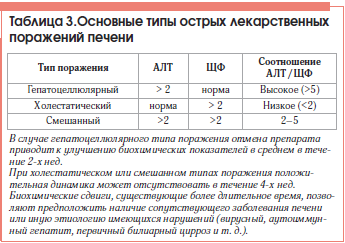
Диагноз поражений печени, ассоциированных с лекарственными средствами, является в большинстве случаев диагнозом исключения. Вариант диагностического алгоритма представлен в таблице 5.

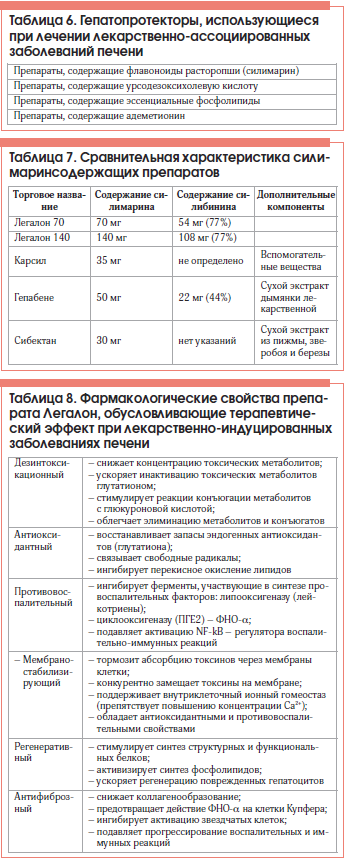
Легалоном следует сопровождать лекарственную терапию с первых дней лечения, т. к., по данным многочисленных исследований, более ранний старт гепатопротективной защиты значительно снижает риск хронизации заболевания.
Препарат целесообразно применять у больных с ЛПП с клиническими и биохимическими признаками активности профилактическими курсами при необходимости длительного приема гепатотоксичных препаратов (например, цитостатиков, НПВП, антиаритмических средств, антидепрессантов, контрацептивов и т. д.), при вынужденной полипрагмазии (особая группа риска – женщины после 40 лет). Лекарственную терапию пациентам с указанием в анамнезе на диффузные заболевания печени любой этиологии или страдающим алкогольной и никотиновой зависимостью следует также проводить в сочетании с приемом Легалона. Работникам вредных химических производств рекомендуется профилактический прием препарата.
Способы применения:
1. При ЛПП с умеренно выраженным цитолитическим синдромом: по 70 мг 3 р./сут в течение 3–4 мес.
2. При тяжелых ЛПП: 140 мг 3 р./сут 3–4 нед., с переходом на поддерживающие дозы 70 мг 3 р./сут 3–4 мес.
3. При хронических интоксикациях печени (лекарствами, промышленными, бытовыми гепатотоксичными соединениями): по 70 мг 3 р./сут курсами по 3–4 мес. 2–3 р./год.
4. При необходимости медикаментозной терапии пациентам с диффузными заболеваниями печени любой этиологии: 140 мг 3 раза на время проведения лечения и далее по 70 мг в течение 3–4 мес.
5. Для профилактики ЛПП работникам вредных производств: по 70 мг длительно.
Лечение ЛПП остается традиционно трудной проблемой для практических врачей. Отмена гепатотоксичного препарата зачастую невозможна без создания непосредственной или отсроченной угрозы для жизни пациента, либо без существенного ухудшения качества его жизни. Вместе с тем широко известные данные о способности ткани печени к регенерации позволяют достаточно оптимистично оценивать перспективы и потенциальные возможности патогенетической терапии лекарственно-индуцированных повреждений печени гепатопротекторами.
1 Управление по контролю за качеством пищевых продуктов и ле-
карственных препаратов (FDA, Food and Drug Administration) – пра-
вительственное агенство, подчиненное Министерству здравоохра-
нения США.
2 Европейское агентство лекарственных средств (EMEA, European
Medicines Agency) – агентство по оценке лекарственных препара-
тов на их соответствие требованиям, изложенным в Европейской
фармакопее.
Поражение печени лекарственным средством, фитопрепаратом или пищевой добавкой, вызывающее повышение уровня биохимических показателей функции печени (АЛТ, ЩФ, билирубин); может быть результатом постоянной гепатотоксичности препарата (зависимой от дозы, предсказуемой, относительно частой — напр. парацетамол) или идиосинкразии к лекарству или его метаболиту (непредсказуема, проявляется у немногих лиц (1/1000–1000000), может развиться почти к каждому лекарству).
Главные клинические формы:
1) преходящее, бессимптомное увеличение активности аминотрансфераз (напр. изониазид, статины, фибраты);
2) острая печеночно-клеточная недостаточность (напр. парацетамол, клоксациллин, диклофенак, галотан, изониазид, ловастатин, растительные препараты, кокаин, амфетамин) — симптомы как при остром вирусном гепатите; обычно купируется в течение 1–2 мес. после отмены препарата, но может привести к печеночной недостаточности, вынуждающей трансплантировать орган. Прогностические факторы возникновения острой или подострой печеночной недостаточности: тяжелая желтуха, задержка воды (асцит, отеки), глубокая коагулопатия, энцефалопатия и/или печеночная кома при небольшом повышении активности аминотрансфераз в плазме. наверх
3) острое холестатическое поражение печени (холестаз может удерживаться до 6 мес. после отмены ЛС):
а) внутрипеченочный холестаз (напр. оральные контрацептивы, анаболические стероиды, тамоксифен, цитарабин, азатиоприн) — наблюдаются зуд и желтуха, активность аминотрансфераз обычно в пределах нормы;
б) острый холестатический гепатит (напр. карбамазепин, котримоксазол, эритромицин, каптоприл, тиклопидин) — наблюдаются зуд, желтуха, боль в правой подреберной области или болевая чувствительность печени, увеличение активности аминотрансфераз (в меньшей степени, чем ЩФ); если является результатом гиперчувствительности, могут возникать лихорадка, экзантема, боль или артрит;
4) смешанная форма лекарственного поражения печени (напр. амоксициллин с клавулановой кислотой, карбамазепин, циклоспорин) — наиболее распространенный тип лекарственного поражения печени;
5) хронические поражения печени — часто клинически напоминают аутоиммунный гепатит; особенные формы хронических заболеваний печени, вызванные лекарственными препаратами:
а) синдром исчезновения желчных протоков (напр. хлорпромазин , карбамазепин, трициклические антидепрессанты) — клиническая картина напоминает первичный билиарный цирроз, прогрессирующее заболевание, приводит к хроническому холестазу и к циррозу печени;
б) веноокклюзионная болезнь печени →разд. 7.15 (цитостатики, напр. бусульфан, также после пересадки гемопоэтических клеток) — быстро нарастающий асцит, болезненное увеличение печени и желтуха;
в) аденомы печени (эстрогены);
г) очаговая узловая гиперплазия или печеночная пурпура (тиопурины, цитостатики).
Основное значение имеет исключение других причин, прежде всего:
1) ВГ типа А, В, С или D;
2) непроходимости желчных путей;
3) алкогольной болезни печени;
4) сердечной недостаточности или недавно перенесенного шока;
5) аутоиммунного гепатита;
6) болезни Вильсона-Коновалова;
7) первичного холангита.
Диагностические критерии основных форм повреждения печени и методы обследования, рекомендованные для дифференциальной диагностики →табл. 7.4-1.
| Клиническая форма |
Основные принципы лечения лекарственного гепатита:
Отмена лекарственного препарата, вызвавшего гепатит
Подбор соответствующей ему замены
Патогенетическая терапия (восстановление печени с помощью препаратов, улучшающих обмен в печеночных клетках и способствующих их восстановлению)
Диета - стол №5 по Певзнеру (дробное питание, ограничение жиров, но достаточное содержание в пище углеводов, белков, витаминов; запрещаются жирная, жареная и острая пища, алкоголь)
Трансплантация печени проводится пациентам с острой печеночной недостаточностью.
Что необходимо знать пациенту перед началом приема любого лекарственного препарата?
Показания для назначения того или иного препарата.
Как и когда принимать лекарственное средство.
Имеет ли значение пропуск дозы препарата и что следует предпринять в данном случае.
Как долго предполагается принимать лекарственное средство.
Как распознать неблагоприятные побочные реакции.
Риск взаимодействия препарата с алкоголем и курением
Риск взаимодействия препарата с другими лекарственными средствами.
Не откладывайте - обращайтесь за квалифицированной медицинской помощью!
Помните, что правильно и своевременно поставленный диагноз гарантирует эффективность лечения!
Мы подберём лечение для каждого!
Объем исследований определяет врач после очной консультации.
В нашем Центре используются доказанные в клинической практике инновационные методы диагностики и проверенные схемы лечения заболеваний печени.
Эффективность нашей работы связана с разработкой и внедрением в практику современных методов обследования и лечения.
Читайте также:









