Антитела к гепатиту с роддома
 |
| designer491 / Depositphotos.com |
Роддом не смог доказать свою непричастность в заражении своей пациентки гепатитом С. Суд – фактически применив "бритву Оккама" – признал медучреждение виновным в оказании некачественной медуслуги и присудил молодой женщине треть миллиона рублей в виде компенсации морального вреда (апелляционное определение Судебной коллегии по гражданским делам Нижегородского областного суда от 11 декабря 2018 г. по делу № 33-14830/2018).
Пациентка узнала о своем заражении гепатитом, когда через полтора месяца после родов (путем кесарева сечения) "загремела" в больницу с желтухой, где ей и диагностировали гепатит С. Во время беременности она была здорова (антитела к гепатитам в крови беременных контролируются каждый триместр). Стало ясно, что заражение произошло совсем недавно.
Тогда молодая мама предъявила иск о возмещении морального вреда из-за некачественных медуслуг сразу ко всем медорганизациям, в которые она обращалась в "подозрительный" период: в государственный роддом, где она рожала ребенка, в частную гинекологию, где у нее брали мазок и осматривали незадолго до родов, и в стоматологическую клинику.
Стоматология "отбилась" от обвинений почти сразу же: зубные врачи доказали, что они лишь осмотрели ротовую полость пациентки, абсолютно никаких инвазивных процедур не проводили, а следовательно, заразить гемоконтактными гепатитом они никак не могли – при стоматологических осмотрах отсутствуют пути заражения вирусом.
Частная гинекология доказала, что осмотр проводился и мазок брался одноразовыми инструментами, поэтому самой возможности заражения гепатитом категорически не было. Кроме того, источника инфекции ни у медиков, ни у иных пациентов этой гинекологии не обнаружено.
Ну и роддом, в свою очередь, заявил, что возможность заражения вирусом при родоразрешении и нахождении в стационаре исключена, потому что при оказании истцу медицинских услуг не нарушались законодательство и обязательные требования.
Однако выяснилось, что в тот же день, когда истица родила ребенка, в роддоме рожала и другая роженица, с подтвержденным хроническим гепатитом С с умеренной биохимической активностью. Возможности заражения от нее гепатитом через родовые пути, по правде говоря, абсолютно не было: она рожала позже истицы, и была хоть и в том же родовом зале, но час спустя. Однако и ей акушеры сделали операцию кесарева сечения. А после обе женщины находились в одном отделении анестезиологии и реанимации, и обслуживали их одни и те же медсестры.
Роддом – как и полагается – провел эпидемиологическое расследование заболевания парентеральным вирусным гепатитом "своей" родильницы. Специальная комиссия проверила всю медицинскую документацию и установила:
- связь заболевания острым вирусным гепатитом С с проведенными ей медицинскими манипуляциями в акушерском физиологическом отделении (до родов) не установлено;
- потенциальных источников инфекции, больных и носителей вируса гепатита С среди персонала отделения анестезиологии и реанимации комиссией нет;
- все манипуляции проводились медперсоналом в стерильных перчатках после гигиенической обработки рук одноразовыми изделиями медицинского назначения и стерильным расходным материалом;
- на момент обследования нарушений дезинфекционно-стерилизационных мероприятий не выявлено;
- внутримышечные и внутривенные инъекции в послеоперационном периоде проводились этим двум пациенткам в разное время, соблюдалась очередность по СП 3.1.3112-13, перед каждой процедурой проводилась гигиеническая обработка рук по инструкции к кожному антисептику, соблюдались и требования асептики и антисептики при работе со стерильным материалом, и требования по дезинфекции и утилизации медицинских отходов класса Б;
- следовательно, не установлен факт эпидемиологической связи инфицирования вирусом гепатита С между предполагаемым источником инфекции в виде роженицы с гепатитом С и предположительно заразившейся от нее истицы, при условии одновременного пребывания в отделении анестезиологии-реанимации, получения одноименных медицинских манипуляций через медицинский инструментарий и другие изделия медицинского назначения в отделении, операционной, процедурной и т. д.
Таким образом, и перед судом, и перед экспертом (судом были назначены комплексная, а потом еще дополнительная экспертизы) стояла крайне сложная задача. Вопросы эксперту были сформулированы так: возможно ли заражение истицы при ведении беременности в частной гинекологии, лечении зубов и при родоразрешении в роддоме при совместном и раздельном нахождении в палате с носителем вирусного гепатита "С"? Если да, то в какой из указанных организаций произошло заражение?
Между тем, в деле появился еще один документ – акт эпидемиологического обследования роддома сотрудниками Роспотребнадзора. Обследование имело место через неделю после того, как истица узнала о своем заражении гепатитом. В этом акте зафиксированы небольшие нарушения дезинфекционно-стерилизационных мероприятий:
- в нарушение требований п. 2.32 главы 2 СанПиН 2.1.3.2630-10 в операционной на момент обследования отсутствовала отметка о дате и времени накрытия стерильного стола;
- в нарушение требований п. 12.5.2 главы 1 СанПиН 2.1.3.2630-10 на момент обследования хирургическая обработка рук проводилась не в соответствии с рекомендациями, изложенными в инструкции по применению кожного антисептика "Стеризол". Старшую медсестру ОРИТ даже наказали за эти упущения по ст. 6.3 КоАП (нарушение санитарного законодательства).
Именно этот документ Роспотребнадзора и перевесил чашу весов. Экспертиза ответила на вопросы суда следующим образом:
- ни у стоматологов, ни у частных гинекологов заражения произойти не могло;
- оно не могло произойти в роддоме во время родоразрешения, и не могло произойти – воздушно-капельным путем и через общие предметы – позже, при нахождении в обеих родильниц в одной палате реанимационного отделения;
- однако, учитывая, что в историях родов обеих дам отсутствуют данные о постановке и обработке периферических венозных катетеров, а также принимая во внимание акт эпидобследования Роспотребнадзора о нарушении санитарных правил и норм, – нельзя исключить возможность передачи возбудителя гемоконтактного гепатита.
Опираясь на этот вывод, суд счел, что в отношении молодой мамы имело место нарушение стандарта медицинской помощи, несмотря на то, что виновное поведение, приведшее к заражению вирусным заболеванием, у роддома – по мнению суда – отсутствует.
Упомянем еще один важный нюанс – медперсонал роддома утверждал, что обе пациентки были хотя и в одном отделении реанимации, но в разных палатах. Этот же тезис был упомянут комиссией роддома, которая проводила внутреннее эпидрасследование заражения. Сама же истица горячо утверждала обратное. Суд – оценивая иные доказательства, в том числе техпаспорт здания, – пришел к выводу, что персонал просто лжет.
Итог: роддом оказал потребителю-истице медуслугу ненадлежащего качества, что является основанием для возложения на него обязанности по компенсации истице морального вреда в размере 300 тыс. руб., и 150 тыс. руб. сверху – в виде "потребительского" штрафа.
Когда мы говорим о тяжёлых инфекционных заболеваниях, приводящих к смерти и подвергающихся наибольшей стигматизации, обычно имеется в виду ВИЧ. Среди других же заболеваний особенно выделяется гепатит C. Большая часть людей, инфицированных вирусом гепатита C, приобретают хроническую инфекцию, протекающую бессимптомно и приводящую к циррозу и раку печени, а впоследствии, соответственно, смерти. Из-за этих своих особенностей гепатит C получил прозвище „ласковый убийца“.
Гепатит C и ВИЧ часто упоминаются вместе, и это не случайность: сегодня они являются наиболее опасными стремительно распространяющимися инфекционными заболеваниями. Оба этих заболевания передаются через контакт крови; однако заражение гепатитом C через половой контакт гораздо менее вероятно.
Немного истории
Инфекционную природу некоторых заболеваний печени обнаружил ещё С. П. Боткин в XIX веке: описанная им болезнь сегодня называется гепатитом A; следующий описанный, соответственно – гепатитом B. После выделения возбудителей этих болезней стало ясно, что они не единственные, существует гепатит „ни A, ни B“. РНК возбудителя этой болезни – флавивируса гепатита C – была обнаружена в 1989 году в крови больных.
В большом количестве случаев гепатит C протекает бессимптомно, и человек может долгие годы не подозревать о своём заболевании. Лабораторный способ – единственный, позволяющий надёжно определить наличие инфекции. Для определения наличия инфекции используется анализ на антитела (Anti-HCV-total), если результат положительный – ПЦР и генотипирование.
С течением времени болезнь приводит к фиброзу печени (степень фиброза можно определить с помощью эластометрии). Степень F0 – это отсутствие фиброза, F4 – цирроз. Дальнейшее прогрессирование болезни приводит к невозможности печени выполнять свои функции (декомпенсированный цирроз) и к развитию рака печени.
Интерфероновая терапия
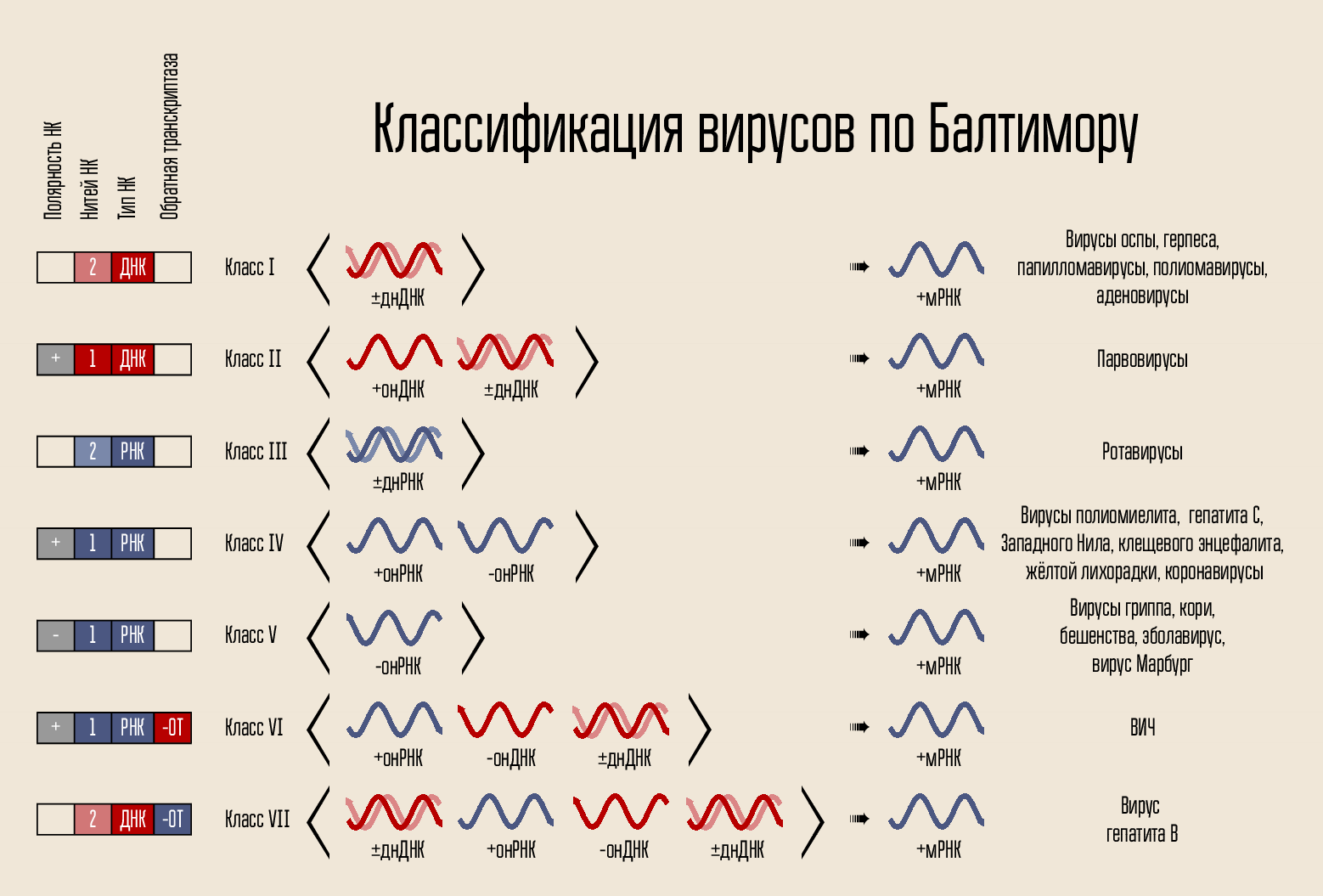
Вирус гепатита C – РНК-содержащий вирус, в жизненном цикле которого отсутствует ДНК-фаза. Соответственно, его генетический материал не может неограниченно долгое время храниться внутри ядра клетки (так, как это делает ВИЧ, к примеру). Это сильно упрощает подход к лечению болезни – если репликация вируса будет подавлена на протяжении некоторого времени, то возможно полное излечение.
Первым успешным подходом к лечению болезни стала терапия интерферонами (интерферон альфа-2a) и рибавирином.
Интерфероны – это белки, которые производит организм и которые сами по себе не умеют бороться с инфекцией. Они активируют механизмы защиты в клетках, и именно поэтому побочные эффекты от применения интерферонов напоминают гриппоподобное состояние – организм „считает“, что он болен, и начинает бороться с инфекцией доступными ему методами. Чтобы увеличить период нахождения интерферона в организме, он связывается с полиэтиленгликолем (пегилирование).
Другой компонент этой терапии – рибавирин – похож на нуклеозиды аденозин и гуанозин. Он состоит из сахара (D-рибозы) и части, похожей на пуриновое азотистое основание, но не являющейся им. Вирусная полимераза пытается построить РНК, комплементарную РНК вируса, но не может, потому что использует рибавирин вместо нужных нуклеозидов.
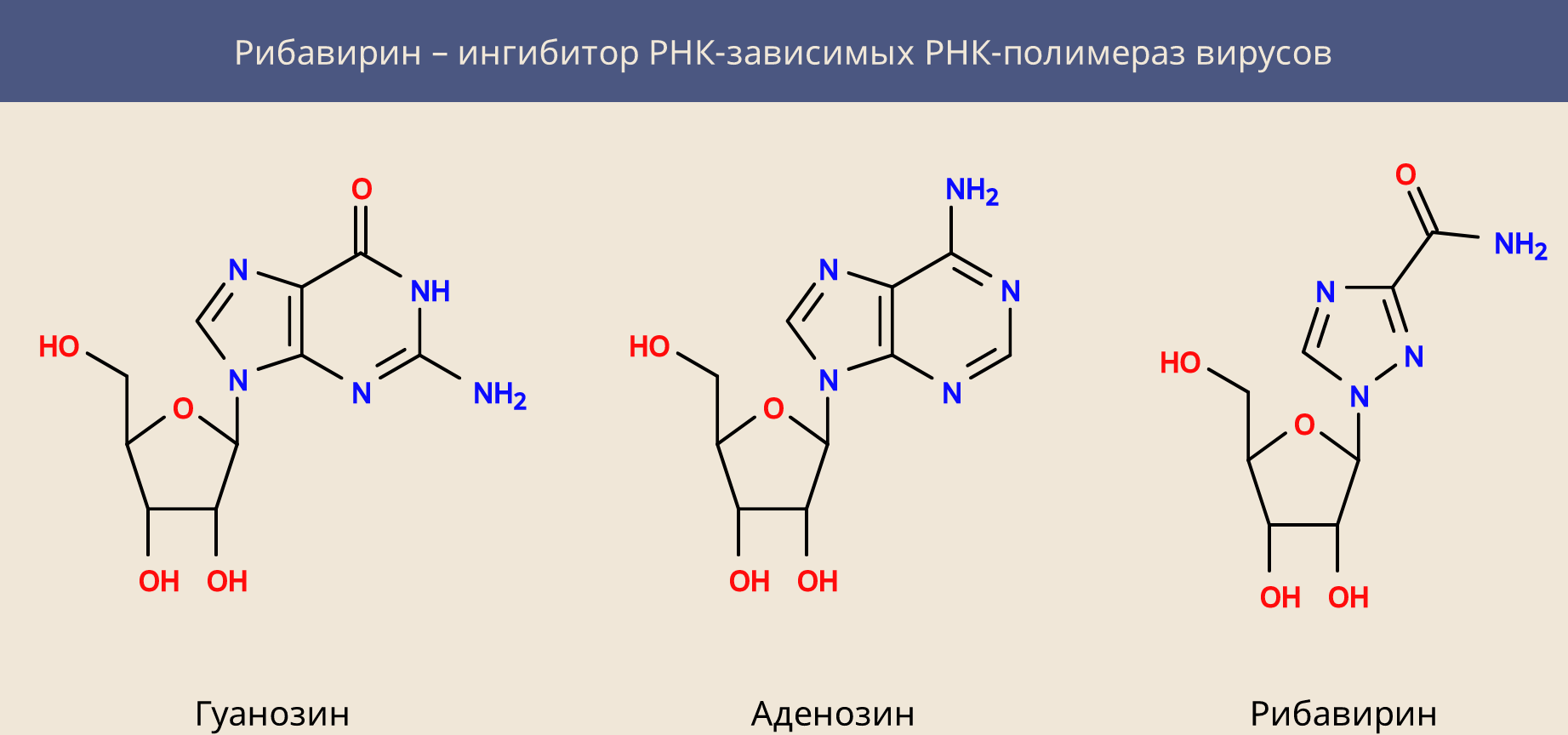
Рибавирин не является специфическим лекарством от гепатита C, он активен в отношении многих других РНК-содержащих вирусов, нарушая процесс переписывания их генома. Однако у него есть и другое свойство: он ингибирует клеточную дегидрогеназу монофосфата инозина и снижает внутриклеточную концентрацию гуанозинтрифосфата. Это объясняет и его активность в отношении ДНК-содержащих вирусов, и его общую цитотоксичность.
Безинтерфероновая терапия
К сожалению, интерфероновая терапия могла (в зависимости от генотипа вируса) излечить только от 45 до 70 процентов пациентов. Сегодня на смену ей пришла прямая, безинтерфероновая терапия.
РНК вируса гепатита C кодирует несколько белков, необходимых вирусу для осуществления своего жизненного цикла. В их числе структурные белки E1 и E2 (необходимые для сборки оболочки вируса) и неструктурные NS (выполняющие определённые функции).
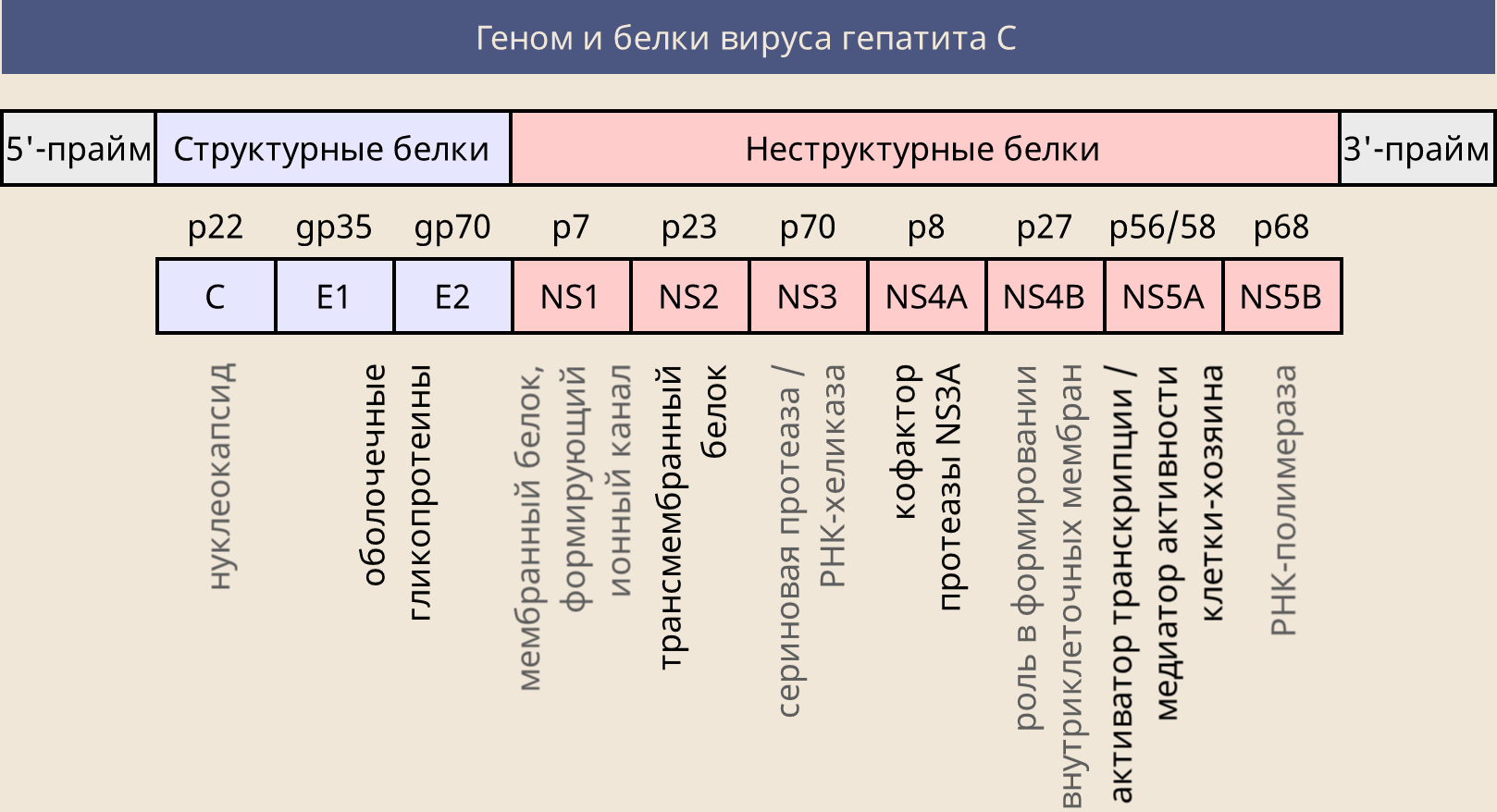
Первой мишенью атаки (как и для рибавирина) стала вирусная полимераза NS5B, но на этот раз удалось атаковать её более направленно, создав аналог нуклеозида уридина – софосбувир. Это пролекарство, по своей структуре схожее с уридинмонофосфатом, к которому прицеплены дополнительные части – эти части позволяют ему беспрепятственно проникать в клетку, где с помощью клеточных ферментов софосбувир превращается в метаболит GS-461203 (трифосфат).
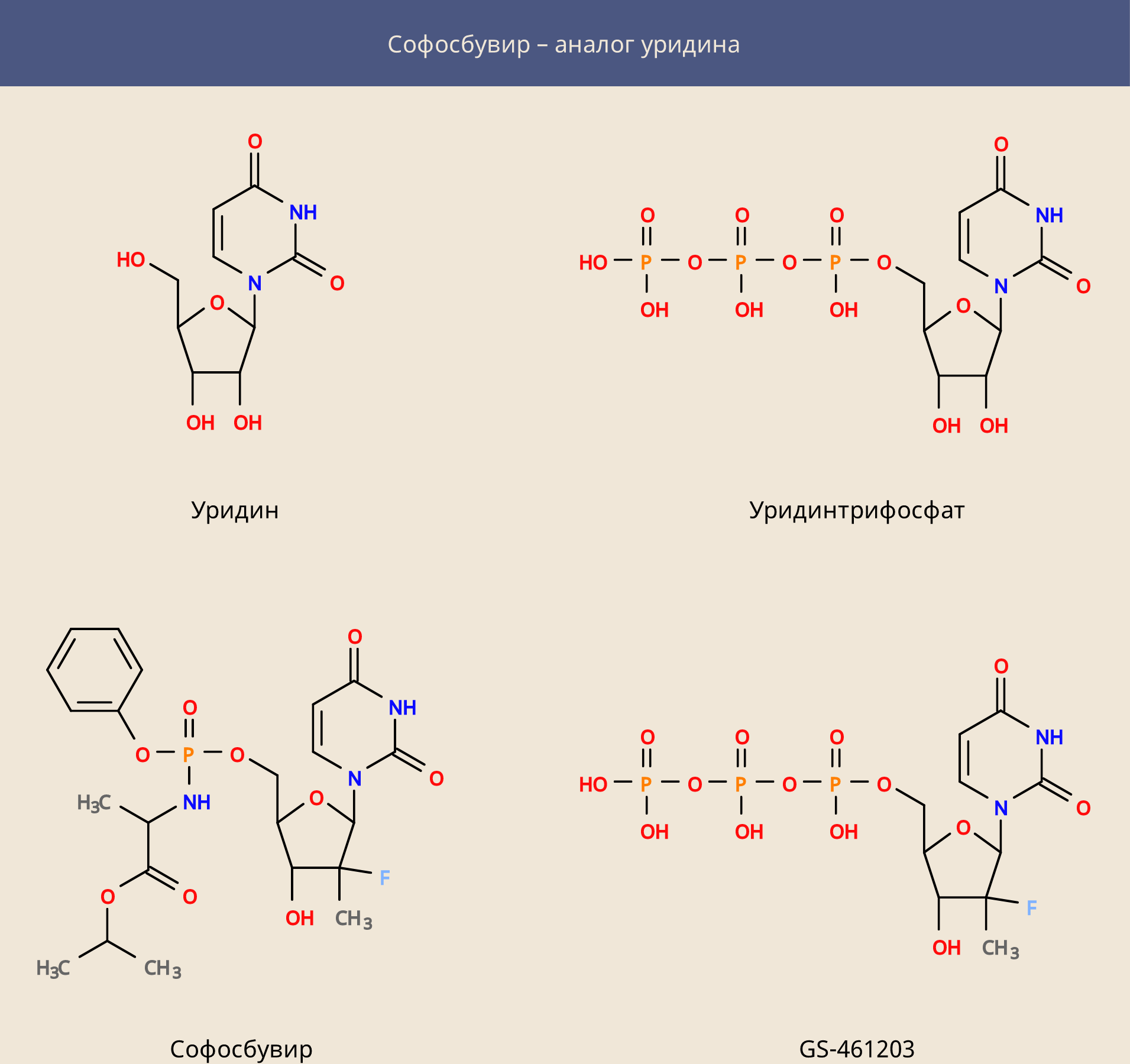
Софосбувир оказался сам по себе крайне эффективным лекарством, однако не мог излечить все случаи инфекции. Сегодня существует большой набор препаратов, позволяющий в большинстве случаев излечить гепатит C.
Помимо полимеразы NS5B целями лекарств против вируса гепатита C служат:
- белок NS5A, не имеющий прямой ферментной активности, однако играющий важную роль в жизненном цикле вируса (названия лекарств заканчиваются на -асвир, типичные примеры – ледипасвир и даклатасвир). Схемы софосбувир+ледипасвир и софосбувир+даклатасвир являются крайне эффективными;
- вирусная протеаза NS3 и её кофактор NS4A (названия лекарств заканчиваются на –превир, например, симепревир). Согласно последним руководствам по лечению гепатита C, применение ингибиторов протеазы не рекомендуется при декомпенсированном циррозе.
Какие лекарства не помогут, и как выбрать правильные?
Помогут только вышеописанные типы лекарств. Никакие гепатопротекторы и народные средства не помогут избавиться от гепатита C. Применение безинтерфероновых схем показывает гораздо больший процент излечения и меньшее количество побочных эффектов, но, к примеру, в России реальность такова, что пациенту в большинстве случаев приходится самому заботиться о покупке лекарств.
Правильную схему лечения и её продолжительность должен подбирать исключительно врач-инфекционист. Он руководствуется в первую очередь тем, какова степень фиброза печени и каков генотип вируса (поскольку определение генотипа вируса может давать сбои на рекомбинантных типах, то рекомендуется применение пангенотипичных препаратов), но не только. Важную роль играет сочетаемость препаратов с другими, которые принимает пациент, наличие коинфекции ВИЧ и/или гепатита B, функция почек и многое другое.
К сожалению, вакцины от гепатита C пока что не существует, однако болезнь излечима – главное, начать терапию вовремя, до наступления тяжких последствий.
Все новости
Беременность и гепатит С
Гепатит С у беременных – заболевание, требующее непростого лечения и внимательного наблюдения за женщиной. Как предотвратить болезнь и эффективно лечить гепатит, чтобы вирус не передался ребенку? Все подробности читайте в материале.
Вирус сидит тихо
Вирус попадает в организм в основном через кровь, может передаваться и половым путем. Но риск заразиться существует как в салонах красоты, так и в медицинских учреждениях, когда манипуляции сопровождаются повреждением кожи или слизистых оболочек. Группы риска составляют люди с высоким риском травмы, в том числе микротравмы.
Будущая мама может не знать о своем диагнозе – и это самое сложное. Чаще всего болезнь выявляют при первичном скрининге беременной.
Гепатит С практически никак себя не проявляет очень долгое время, в редких случаях женщины отмечают недомогание, бессонницу, утомляемость и небольшую болезненность в правом боку, что мамы могут списать на усталость или переедание. Однако вирус постепенно развивается. Кроме того, беременность может стать провокатором обострения гепатита C. В таких случаях симптомы носят выраженный характер, заставляя будущих мам обращаться к специалисту. В остальном заболевание обнаруживается перед планированием беременности (если женщина приходит на обследование).
Чтобы гепатит С не стал для женщины неприятным сюрпризом во время вынашивания, необходимо проверяться у специалиста и принимать все возможные меры диагностики и защиты организма.
Меры предосторожности
Риск инфицирования можно снизить, избегая таких действий, как:
– проведение не являющихся необходимыми и небезопасных инъекций;
– переливание небезопасных продуктов крови;
– совместное пользование, сбор и утилизация загрязненных остроконечных предметов и осколков;
– незащищенный секс с лицами, инфицированными гепатитом;
– осуществление татуировок, пирсинга и акупунктуры загрязненным оборудованием.
Источник: по материалам Всемирной организации здоровья (ВОЗ)
Если болен папа
А что делать, если носителем вируса является отец, а будущая мать здорова? Как стоит поступить в этом случае? Гепатит С не является генетическим заболеванием, поэтому не наследуется. Репродуктивные технологии для зачатия (ЭКО) в данном случае обычно применяются при высоком риске инфицирования будущей матери. Но зачатие может произойти естественным путем и без заражения женщины. Дело в том, что одной только инфицированной жидкости мужчины недостаточно для проникновения вируса в женский организм.
Существует ряд важных предрасполагающих факторов: наличие большого количества копий вируса в смазке, сперме, крови (включая период вирусоносительства); травмы слизистой оболочки половых органов (трещины, эрозии и пр.); наличие других половых инфекций (патогенные бактерии, вирусы, грибы).
Когда есть такие условия и не они подлежат устранению или контролю, то у женщины имеется высокий риск заражения во время половых контактов, в том числе возможно последующее инфицирование ребенка. Если будущую маму волнуют эти вопросы, необходимо посоветоваться с инфекционистом, который поможет определиться с наиболее безопасным методом оплодотворения.
Обследование до беременности
Существует стандартное обследование для будущих родителей. Начинается обследование у женщины с гинеколога, у мужчины – с уролога. Врачи назначают анализы супругам на гепатиты С, В, сифилис и ВИЧ-тестирование. Важным анализом является кровь на TORCH-комплекс для своевременного выявления возможных внутриутробных инфекций (токсоплазмоз, краснуха, цитомегаловирус и герпес). Будущей матери также нужно определить группу крови и резус-фактор, сдать кровь на свертываемость и общий анализ крови и мочи. Гинеколог у женщины берет мазок, проводит исследование на урогенитальные инфекции методом ПЦР (хламидиоз, уреаплазмоз, кандидоз, микоплазмоз и др.). С гинекологом женщине нужно обсудить прием фолиевой кислоты и препаратов йода, это полезно для будущего малыша. Будущему папе уролог помимо обследования на урогенитальные инфекции может рекомендовать сдать спермограмму для выяснения концентрации, количества, подвижности и строения сперматозоидов. При обнаружении каких-либо структурных изменений в предстательной железе уролог предложит мужчине исследование секрета простаты для обнаружения воспалительных явлений. Обоим супругам может потребоваться анализ крови на половые гормоны и биохимический комплекс, поэтому параллельно можно пройти обследование у эндокринолога и терапевта.
Пострадает ли малыш?
Многих мам волнует два главных вопроса: влияет ли гепатит на зачатие и может ли вирус передаться ребенку?
Хорошая новость: вирусная инфекция напрямую не влияет на репродуктивную систему женщины. Но воспалительные процессы могут повредить фертильности (способности женского организма зачать и выносить ребенка).
Заражение плода возможно внутриутробно, но более вероятно во время родов и независимо от метода родоразрешения. Однако оперативное родоразрешение (кесарево сечение) считается более безопасным для малыша в плане снижения риска заражения гепатитом, так как исключает прохождение ребенка по родовым путям и сокращает время его контакта с биологически опасными средами матери. Поэтому врачи часто рекомендуют женщинам, в чей крови содержится вирус, отказаться от самостоятельных родов. Ради здоровья ребенка придется пожертвовать принципами естественного родительства.
Стоит также знать, что наличие инфекции у будущей мамы не является показанием для прерывания беременности.
Женщина, у которой во время беременности выявили гепатит С, должна обязательно наблюдаться у врача-гепатолога.
Инфицирование при грудном вскармливании – редкость. Врачи назначают искусственное вскармливание, если имеется нарушение целостности кожи молочных желез у матери и/или кожи и слизистых рта у малыша.
Сразу после рождения у ребенка берут кровь на гепатит. Всем новорожденным, появившимся на свет от инфицированных матерей (если нет противопоказаний), проводится вакцинация и внутримышечно вводится гипериммунный гамма-глобулин в течение первых суток, а затем через 30 дней.
Благодаря современным методам профилактики и препаратам, которые назначит специалист, вероятность развития острого процесса и осложнений болезни резко снижается.
Если инфицированная женщина вынашивает ребенка, как узнать, есть ли у малыша гепатит?
По данным сайта Gepatit.ru, риск передачи вируса от матери ребенку оценивается как низкий и по разным данным не превышает 5%. Материнские антитела могут предотвращать развитие хронического вирусного гепатита у ребенка.
По свидетельству специалистов, у таких детей в крови часто обнаруживаются антитела к вирусу, которые могут исчезнуть к середине второго года жизни ребенка. Однако если они выявляются после 18 месяцев с момента рождения, то это может означать заражение. На гепатит C у малыша также укажут повышение печеночных ферментов, косвенно отражающих воспаление печеночной ткани; дважды положительный тест на РНК-вируса (проводится в возрасте трех и шести месяцев). Одинаковый генотип вируса гепатита С у матери и ребенка может служить подтверждением перинатального инфицирования.
Чем и как лечить?
Главное – во время беременности инфицированной женщине нужно внимательно следить за своим здоровьем и проходить обследование на наличие антител к вирусу и вирусных маркеров в сыворотке крови. Это позволит выявить активность вируса гепатита C, назначить необходимую терапию, которая поможет легче перенести заболевание при беременности и предотвратить вероятность заражения ребенка.
При гепатите беременной женщине и кормящей маме также следует уделять внимание питанию, при котором запрещается питаться жареными, острыми, жирными и солеными блюдами, а также употреблять алкоголь.
Среди препаратов, которые могут назначаться в комплексном лечении гепатита С, противовирусные средства и препараты, направленные на укрепление иммунитета. Во время беременности женщинам с гепатитом также могут быть рекомендованы средства для поддержания функции печени, улучшения пищеварения и прочие препараты.
Врач определяет необходимость их применения, дозировки, длительность приема и сроки, на котором беременная мама может принимать препараты, учитывая противопоказания.
Важный момент – лечение гепатита C у беременных назначается только при выраженных признаках заболевания, так как разгар болезни сопровождается тяжелой интоксикацией, которая может привести к потере малыша. В остальных случаях врачи придерживаются тактики наблюдения за состоянием матери и ребенка.
Такая патология, как гепатит С (HCV), возникает вследствие вирусного повреждения гепатоцитов. Наличие гепатита нельзя определить, основываясь только на симптоматике, так как у данного заболевания нет специфичных клинических признаков. Его возбудители выявляются путем проведения анализа крови. Для лабораторных исследований характерна высокая информативность, в том числе, в отношении обнаружения антител к вирусу гепатита С в крови.

Развитие гепатита С
Заражение человека происходит при циркуляции в крови возбудителя заболевания – РНК-содержащего вируса. Существует несколько способов распространения инфекции:
- переливание крови от инфицированного донора;
- проведение гемодиализа, который помогает очистить кровь при недостаточном функционировании почек;
- инъекционное употребление лекарств, в том числе, наркотиков;
- заражение плода от беременной женщины.
Для гепатита С характерно хроническое течение, это заболевание подразумевает длительную терапию. Человек, в крови которого присутствует вирус, становится источником заражения для других людей. Инкубационный период протекает без клинических симптомов, при этом, возбудитель размножается в крови, увеличиваясь в количестве. Когда происходит повреждение печеночной ткани микроорганизмом, появляются явные клинические признаки болезни. Сначала это общая слабость, затем у больного возникают болезненные ощущения в правом подреберье. Печень при ультразвуковом исследовании оказывается увеличенной, биохимия крови говорит о повышении активности ферментов печени. Для установления окончательного диагноза проводят специальные тесты для выявления штамма возбудителя.

Антитела к вирусу гепатита С
После попадания возбудителя болезни в организм, иммунная система вступает с ним в противодействие. У вируса есть антигены — белковые соединения, распознаваемые иммунной системой. У всех возбудителей белки разные, что обуславливает и различную иммунную реакцию на инфекцию. Идентифицировав вирус по структурным белкам, защитная система организма в ответ выделяет иммуноглобулины, которые еще называют антителами. Обнаружение таких антител помогает в постановке точного диагноза.
Для разных стадий заболевания характерны разные антитела. Одни возникают сразу после попадания вируса в организм, они сопровождают острый период болезни. Затем образуются другие антитела гепатита C в крови, отвечающие за хроническую фазу заболевания. Некоторые остаются в организме даже после полного излечения человека.
Иммуноглобулины фракции G (Anti-HCV IgG) сохраняются в крови дольше всего. Образуются на 11—12 неделе после заражения и остаются до пребывания в организме возбудителя. Наличие IgG говорит о хроническом или вялотекущем процессе, идущем без очевидных симптомов. Они могут быть обнаружены у носителей вируса.
Иммуноглобулины фракции М (Anti-HCV core IgM) относятся к ядерным белковым соединениям HCV.

Отдельно выделяют группу антител, особенно активных в остром периоде болезни. Их выявляют в крови через 4-6 недель после инфицирования. Увеличение количества таких иммуноглобулинов говорит об интенсивной борьбе иммунной системы с возбудителем. При переходе гепатита С в хроническую стадию концентрация антител уменьшается, а при рецидиве болезни их снова становится больше.
Суммарные иммуноглобулины IgG и IgM (Anti-HCV total)
Обычно антитела гепатита С в крови определяют суммарно. То есть, одновременно учитывают антитела фракций G и M. Иммуноглобулины класса М могут обнаруживаться через месяц после заражения. Приблизительно через столько же времени определяются антитела фракции G. Метод обнаружения суммарных иммуноглобулинов в крови универсален, он помогает установить наличие возбудителя даже при небольшом содержании.
Anti-HCV NS – иммуноглобулины к неструктурным белковым соединениям HCV. Кроме иммуноглобулинов к структурным белкам вируса, есть и соединяющиеся с неструктурными. Их тоже выявляют в плазме крови при диагностировании гепатита С:
- Anti-NS3 – антитела, сопровождающие острую стадию болезни.
- Anti-NS4 – иммуноглобулины, выявляемые в крови при продолжительном хроническом течении заболевания. По их количеству опосредованно определяют степень повреждения гепатоцитов.
- Anti-NS5 – антитела, которые также говорят о присутствии вируса. Они обычно проявляют активность в хронической форме болезни.

Лабораторное определение наличия антител к гепатиту
Иногда при проведении анализа на наличие антител к вирусу гепатита С получается ошибочно положительный результат. Точный результат получают при проведении сразу нескольких исследований:
- биохимического анализа крови;
- иммуноферментного анализа (для обнаружения антител);
- ультразвукового исследования печени;
- ПЦР-диагностики, проводимой для выявления РНК возбудителя.
Если исследования показывают присутствие вируса, то определяют его концентрацию и на основании полученных данных назначают терапию. Случается, что при расшифровке различных анализов возникают расхождения. Например, положительное определение антител к вирусу гепатита С и отрицательный ПЦР-анализ может говорить о наличии возбудителя в крови в небольшой концентрации.
Антитела к гепатиту C выявляют путем иммуноферментного анализа, этот метод считается главным в диагностике данного заболевания. Для его выполнения используют кровь, взятую из вены натощак. Важно, чтобы за несколько дней до проведения исследования пациент отказался от жареной и жирной пищи, копченых продуктов, мучных блюда и алкоголя. Взятую кровь очищают от ненужных для исследования элементов. То есть, при анализе используют сыворотку крови, в которой отсутствуют лишние клетки.
В лаборатории предварительно готовят лунки с антигеном возбудителя и добавляют к ним сыворотку. При отсутствии реакции крови делают вывод, что человек здоров. Если крови содержатся иммуноглобулины, это сопровождается образованием комплекса антиген-антитело. Потом взятый материал исследуют с помощью специальных инструментов с целью определения ее оптической плотности. По результатам исследования больному сообщают о выявлении иммуноглобулинов или их отсутствии.

Что делать, если анализ подтвердил присутствие иммуноглобулинов
Отрицательный анализ говорит об отсутствии в организме вируса, положительный указывает на размножение микроорганизма с его распространением на неповрежденные гепатоциты. При отсутствии специфических иммуноглобулинов диагноз сразу не ставят. Во избежание лабораторных неточностей больному предлагают сделать повторный анализ, особенно при отсутствии жалоб. Делается такой анализ через полгода.
Окончательный диагноз ставят только после детального обследования. Необходимо обнаружение РНК вируса гепатита С.
Положительный результат на наличие антител к гепатиту С не рассматривается как однозначное указание на болезнь. Следует изучить имеющуюся клиническую картину пациента. Как бы там ни было, даже обнаруженная инфекция не является приговором, так как сегодня на вооружении медицины есть разнообразные эффективные противовирусные препараты. Своевременная диагностика и грамотное лечение позволяют избежать тяжелых осложнений.
Читайте также:


