Туберкулез органов дыхания презентация
Диссеминированный туберкулез легких.
дифференциальная диагностика легочных диссеминаций, осложнения.
Доцент А.В. Козлова

Клиническая классификация туберкулеза
1. Клинические формы:
Туберкулезная интоксикация у детей и подростков
Туберкулез органов дыхания
Первичный туберкулезный комплекс
Туберкулез внутригрудных лимфатических узлов
Диссеминированный туберкулез легких. Милиарный туберкулез легких.
Очаговый туберкулез легких Инфильтративный туберкулез легких Казеозная пневмония Туберкулема легких Кавернозный туберкулез легких
Фиброзно-кавернозный туберкулез легких Цирротический туберкулез легких Туберкулезный плеврит (в том числе эмпиема)
Туберкулез бронхов, трахеи, верхних дыхательных путей и др

Клиническая классификация туберкулеза
1. Клинические формы:
Туберкулез других органов и систем
Туберкулез мозговых оболочек.
Туберкулез кишечника, брюшины и брыжеечных лимфатических узлов.
Туберкулез костей и суставов. Туберкулез мочевых и половых органов. Туберкулез кожи и подкожной клетчатки.
Туберкулез периферических лимфатических узлов. Туберкулез глаз.
Туберкулез прочих органов.

Клиническая классификация туберкулеза
2. Характеристика туберкулезного процесса
Локализация и протяженность
в легких – по долям и сегменттам
в других органах – по локализации поражения
инфильтрация, распад, обсеменение рассасывание, уплотнение, рубцевание, обызвествление
с выделением микобактерий туберкулеза (МБТ+) без выделения микобактерий туберкулеза (МБТ-)

Клиническая классификация туберкулеза
Кровохарканье, легочное кровотечение, спонтанный пневмоторакс, легочно- сердечная недостаточность, ателектаз, амилоидоз, почечная недостаточность, свищи торакальные, бронхиальные и др.

Клиническая классификация туберкулеза
4. Остаточные изменения после излеченного туберкулеза
Органов дыхания: фиброзные, фиброзно- очаговые, буллезно-дистрофические, кальцинаты в легких, лимфатических узлах, плевропневмосклероз и др.
Других органов: рубцовые изменения, обызвествления, состояние после операции.
Диссеминированный туберкулез легких.
• Диссеминированный туберкулез легких –
это клиническая форма туберкулеза органов дыхания, характеризующаяся наличием в легких очаговых или фокусно- очаговых изменений без распада или сопровождающихся фазой распада.
• Диссеминированный туберкулез легких это
собирательное понятие, предполагающее различные пути распространения МБТ :
гематогенный лимфогенный бронхогенный

Диссеминированный туберкулез легких.
• Среди впервые выявленных диссеминированный туберкулез легких диагностируется в 5-10-15%, среди состоящих на учете -15-20%.
• Дети и подростки заболевают этой формой туберкулеза значительно реже взрослых.
• Как причина смерти среди других форм туберкулеза – 3-10%.
Патогенез диссеминированного туберкулеза легких.
диссеминированных форм туберкулеза
• Источником бацилемиии при первичном туберкулезе являются пораженные лимфатические узлы.
Слайды и текст этой презентации

Выполнил: Исканов А.А. 629 В
Проверил: Потапчук М.Г.

-является осложнением туберкулеза легких или внутригрудных лимфатических узлов. Только в отдельных случаях туберкулез дыхательных путей бывает изолированным поражением, без клинически установленного туберкулеза органов дыхания. Среди всех локализаций туберкулеза дыхательных путей в основном встречается туберкулез бронха. У больных с различными формами внутригрудного туберкулеза он диагностируется в 3—10 % случаев. Крайне редко возникает туберкулез гортани и особенно ротоглотки. По данным аутопсий, туберкулез бронха обнаруживают в основном у больных фиброзно-кавернозным туберкулезом в 1 —2 % случаев.


Туберкулез бронхов и гортани является осложнением туберкулеза органов дыхания, который в основном и определяет клиническое состояние больного. Туберкулез бронха возникает постепенно и протекает бессимптомно или с жалобами на сухой упорный кашель, боль за грудиной, одышку. Инфильтрат на слизистой оболочке может полностью закрыть просвет бронха, в связи с чем подостро или остро возникают одышка и другие симптомы обтурационной вентиляционной недостаточности. Симптомами туберкулеза гортани являются охриплость вплоть до афонии, сухость и першение в горле, боль при глотании. Заболевание развивается медленно на фоне прогрессирования основного туберкулезного процесса в легких. Симптомы поражения гортани могут быть первой клинической манифестацией заболевания туберкулезом и чаще всего диссеминированным туберкулезом легких, протекающего нередко бессимптомно. В этом случае выявление туберкулеза легких подтвердит диагноз туберкулеза гортани.

Рентгенологическое исследование как метод непосредственной диагностики туберкулезного поражения бронха и других отделов дыхательных путей малоинформативно. На компьютерной томограмме выявляются деформация и сужение бронхов. Характерна рентгенологическая картина при осложнении туберкулеза бронха ателектазом. Поскольку туберкулез гортани, бронха, трахеи, ротоглотки не является единственной локализацией туберкулеза, то во всех случаях их поражения необходимо провести рентгенографию легких и томографию средостения.


Туберкулинодиагностика. Туберкулиновые пробы не дают дополнительной информации, реакция на туберкулин в большей степени характеризует основное заболевание. Туберкулиновые пробы имеют диагностическое значение при неясной этиологии заболевания органов дыхания: положительная и тем более гиперергическая реакция указывают на возможность туберкулеза.
Лабораторные исследования. При язвенных формах туберкулеза дыхательных путей у больных в мокроте могут быть обнаружены МБТ. При отсутствии деструктивного туберкулеза легких тщательное эндоскопическое исследование позволяет определить источник МБТ, которым может быть туберкулезный очаг в бронхе, трахее. Изменения гемограммы соответствуют сдвигам цитологических и биохимических показателей крови при основном заболевании.

Должно быть направлено на основное заболевание. Эффективное общее лечение специфическими препаратами в соответствии с характером туберкулезного процесса в легких приводит через 1—2 мес к излечению туберкулеза гортани, бронха. Для ускорения репаративных процессов показаны ингаляции аэрозолей противотуберкулезных препаратов, бронхиальные вливания лекарственных средств. Во время бронхоскопии проводят санацию слизистой оболочки бронхов, свищевых ходов, удаляют казеоз, прижигают грануляции трихлоруксусной кислотой, облучают лазером.
Презентация была опубликована 5 лет назад пользователемМария Девятова
Презентация на тему: " Осложнения туберкулеза органов дыхания Лекция Зимина В.Н." — Транскрипт:
1 Осложнения туберкулеза органов дыхания Лекция Зимина В.Н.
2 Осложнения вторичного туберкулеза: Неспецифические (встречаются при любой легочной патологии): Кровохарканье Легочное кровотечение Спонтанный вторичный пневмоторакс Бронхо-плевральные свищи Ателектаз Вторичное абсцедирование Амилоидоз внутренних органов ХЛС
3 Осложнения вторичного туберкулеза: Специфические (характерны только для туберкулезного поражения): Туберкулез бронхов, трахеи, гортани, корня языка (спутагенный ход инфекции из каверны) Туберкулезный плеврит Туберкулезная эмпиема, пиопневмоторакс
4 Легочное кровотечение, кровохарканье ?
6 Классификации ЛК 1.- Однократное. - Рецидивирующее. 2. По объему крови: - Малое (до 300 мл.) - Средние ( мл.) - Обильное (профузное, удушающее кровотечение) более 500 мл.
7 3. По механизму возникновения: - аррозивные (per rhexin) - при повреждении сосуда. - диапедезные (per diapedesin) (при повышении давления в малом круге кровообращения (легочных сосудах) или повышенной проницаемости сосудистой стенки). 4. По времени возникновения туберкулезного процесса: -Ранние - воспалительно-аллергического характера. -Поздние – связанные с нарушением целостности аневризматические измененных сосудов (аневризмы Расмуссена), аррозии сосуда спец. процессом, разрыва сосуда в стенке каверны. -Метатуберкулезные – поражение сосудов в зоне массивного пневмофиброза. Классификации ЛК
8 Клинические проявления ЛК Клинические проявления ЛК довольно яркие. При кашле появляется ощущение сдавления за грудиной, чувство удушья, затем с характерным клокотанием изо рта выделяется алая пенистая кровь без сгустков. В ряде случаев, особенно у тяжелых больных, происходит заглатывание крови и отхождение ее в виде рвоты. В данном случае необходимо проводить дифференциальную диагностику с желудочно-кишечным кровотечением и кровотечением из варикозно -расширенных вен пищевода. В ряде случаев необходимо исключить носовое кровотечение, кровоточивость десен.
9 План обследования при ЛК: ?
10 1. Обзорная и боковая рентгенограмма (по показаниям КТ ОГК). 2. ФБС лечебно-диагностическая. 3. В крупных клиниках в ряде случаев проводят селективную ангиографию.
11 Лечебная тактика при легочном кровотечении, кровохарканье Экстренная Плановая
13 Плановая: При продолжающемся либо рецидивирующем кровотечении – ФБС, легочно-хирургическая консультация Клапанная бронхоблокация Коллапсотерапия Хирургические методы АБТ – профилактика аспирационной пневмонии. В дальнейшем постельный режим строгий до 5 дней, полупостельный до 2-х недель после последнего эпизода кровохарканья. Питание охлажденное. При появлении лихорадки через 2-3 дня после ЛК исключаем аспирационную пневмонию. Постгеморрагичкая анемия встречается редко лишь при рецидивирующих средних и обильных кровотечениях – следовательно ее лечение.
14 Медикаментозная терапия легочного кровотечения Медикаментозная гипотония: уровень систолического давления мм.рт.ст. длительность поддержания не менее 2-х суток. Ганглиоблокаторы: Пентамин 5,0% 0,5-2,0 в/в струйно под контролем АД. Нитраты: нитроглицерин 1,0 -1% в/в капельно. Или нитросорбид 0,01 х 3-4 раза в день Коррекция факторов свертывания и фибринолиза: СЗП, ингибиторы фибринолиза, активаторы тромбоцитарного звена: АКК 5,0% - 100, в/в к или лучше Транексамовая кислота: 250 мг х 2-3 раза в день в/в. Дицинон 12,5% 4,0 х 4 раза в день. Эндобронхиальные методы: Санационные ФБС с ледяным физ.раствором мл, АКК мл, Дицинон 2,0 мл. Лечение аспирационной пневмонии: Цефепим 1-2,0 г. в/в 2 раза + метронидазол 500,0 в\в к х 3 раза в день 10 дней.
15 Спонтанный пневмоторакс Развивается вследствие плевропульмональной перфорации или ранения грудной клетки с образованием сообщения между плевральной полостью и воздухоносными путями. Различают : 1. Идиопатический (первичный) – развивается на фоне неизмененной легочной ткани. Факторами риска являются дефицит альфа 1- антитрипсина, экологические моменты, физическая нагрузка. 2. Вторичный СП – при воспалительных и разрушающих легкие процессах. Причиной СП при ТБ ОД чаще является перфорация субплевральной расположенного очага или каверны; если каверна сообщается с дренирующим бронхом, это приводит к формированию бронхо-плеврального свища и практически всегда заканчивается развитием туберкулезной эмпиемы
16 Классификация СП: По объему: Ограниченный (пристеночный). Малый – легкое коллабировано не более чем на 1/3. Средний - на ½. Большой – на 2/3. Тотальный – легкое у корня. По характеру осложнений: Напряженный (клапанный) – попадание и нарастающее увеличение объема воздуха в плевральной полости, обусловленное развитием клапанного механизма, пропускающего воздух из окружающей среды или легкого в полость плевры, и препятствующего его выходу в обратном направлении. Ситуация ургентная, требует незамедлительной тактики Гемопневмоторакс (при травмах) Пиопневмоторакс (эмпиема) Гидропневмоторакс (реактивный плеврит) По длительности: Более 2-х месяцев – хронический. По времени возникновения: Первичный. Рецидивирующий.
17 Виды клапанного пневмоторакса В зависимости от механизма образования различают внутренний и наружный клапанный пневмоторакс: При внутреннем клапанном пневмотораксе имеет место одновременное повреждение крупного бронха и лоскутная рана легкого. Воздух поступает в плевральную полость через дефект в висцеральной плевре. Роль клапана при этом выполняет лоскут легочной ткани: на вдохе он пропускает воздух в полость плевры, а на выдохе перекрывает путь для выхода газа обратно в легкое. Крайней степенью проявления закрытого клапанного пневмоторакса служит напряженный пневмоторакс. Он характеризуется высоким давлением воздуха в плевральной полости, резким смещением органов средостения в здоровую сторону, коллабированием легкого, быстрым нарастанием подкожной эмфиземы, дыхательных и сердечно-сосудистых осложнений.
18 Наружный клапанный пневмоторакс О наружном клапанном пневмотораксе говорят в том случае, если раневой канал, через который воздух поступает в легкое, сообщается с окружающей средой через дефект париетальной плевры. В этом случае клапаном служат мягкие ткани поврежденной грудной стенки. В момент вдоха края раны расширяются, воздух свободно проникает в плевральную полость, а во время выдоха раневое отверстие спадается, не выпуская воздух обратно. При клапанном пневмотораксе развивается патологический симптомокомплекс! В результате повышения внутриплеврального давления (оно становится резко положительным), сдавливается и выключается из дыхания поврежденное легкое; + Происходит раздражение нервных окончаний плевры, что в совокупности обеспечивает развитие плевропульмонального шока; + Смещение средостения в противоположную сторону вызывает нарушение центральной гемодинамики, а коллабирование легкого приводит к острой дыхательной недостаточности.
20 План обследования: 1. Обзорная рентгенография на выдохе. 2.Рентгеноскопия. 3. По показаниям торакоскопия, ФБС
21 Лечебная тактика при СП: 1. При напряженном СП – перевод в открытый (плевральная пункция с оставлением толстой иглы, затем дренирование с активной аспирацией. 2. При неосложненном СП – первоначально пункционное ведение, если в течении 2-х дней ведение неэффективно - наложение дренажа. Чаще 5-6 м/реберье по средне-подмышечной линии. Обязательно параллельно АБТ. 3. Критерии снятие дренажа – расправленное легкое, отсутствие газа по дренажу более 2-х суток. Показания к хирургическому лечению: 1. Продолжающееся кровотечение в плевральную полость. 2. Неэффективное дренирование на активной аспирации более суток, пассивной аспирации – суток. 3. Признаки начала инфицирования плевральной полости. 4. Рецидивирующий СП.
22 Особенности СП при ТБ ОД: Нередко без болевое начало, болевой синдром нарастает в динамике. Практически всегда осложняется эмпиемой плевры. Обязательно дренирование плевральной полости + комбинированная АБТ (ПТТ и неспецифическая).
24 Состояние после двустороннего СП после эффективного дренирования плевральных полостей у больного с большими остаточными пост туберкулезными изменениями
25 Туберкулез бронхов, трахеи, гортани Трахеобронхиальный туберкулез чаще развивается в следствии спутогенного или интраканикулярного проникновения туберкулезной инфекции из легких или ВГЛУ, значительно реже гематогенным путем. Будучи вовлеченными в процесс, бронхи сами по себе могут явиться источником последующего бронхогенного распространения инфекции. Так образуется порочный круг, где следствие превращается в причину. Поэтому осмотр ЛОР врача и ФБС входит в минимум диагностического обследования даже при доказанном легочном туберкулезе. По данным различных исследований встречаемость активного туберкулеза бронха варьирует от 4 до 15%, а неактивного (рубцов, стенозов) от 4,7 до 26,6%.
26 Классификация: Активный туберкулез бронхов: Локальный туберкулезный эндобронхит. Инфильтративная форма. Язвенная форма. Язвенно-свищевая, бронхо-фистульная (бронхолитиаз). - Клинически характеризуется синдромом бронхиального раздражения большей или меньшей степени выраженности. При бронхолите нередко легочные кровотечения. Неактивный туберкулез бронхов (стеноз): Концентрический рубцовый стеноз. Пристеночный рубцовый стеноз. Стеноз может быть истинным (рубцовым) и функциональным (при воспалении). По степени обтурации бронха делится на 3 степени.
27 Эндоскопическая картина ТБ бронха Инфильтративный ТБ характеризуется ограниченным округлым или полуовальным невысоким инфильтратом с достаточно четкими контурами, с преобладанием экссудативной или пролиферативной реакцией, в ряде случаев с наличием функционального стеноза. – Преимущественная локализация – устье бронха вентилирующего пораженный сегмент. Язвенный ТБ – инфильтрат распадается, в центре его образуется язва, края ее обычно неровные, рыхлые, подрытые, дно гладкое, либо покрыто фибрином, слизистая вокруг отечна, гиперемирована. В дальнейшем появляются грануляции, исходящие из дна язвы. Они напоминаю множественные небольшие легко кровоточащие полипы.
28 Инфильтративно-язвенный туберкулез бронха Туберкулез гортани
29 Эндоскопическая картина ТБ бронха Язвенно-свищевая форма – осложнение бронхоаденита (первичный генез). Макросопическая картина представляет выбухающий инфильтрат (по типу фурункула), со временем формируется кратерообразный свищ, иногда с бронхолитом. Рубцовые стенозы являются исходом тяжелых поражений ТБ бронха, и формируются если воспалительный процесс глубоко проникает в стенку бронха, поражает хрящ. Эндоскопически бронх деформирован, слизистая над ним не изменена.
30 Туберкулез гортани, глотки, корня языка, голосовых связок Инфильтративная форма. Язвенная форма. - Характерны осиплостью голоса и боль при глотании. - Для оценки состояния гортани используют: наружный осмотр; пальпацию шеи; ларингоскопию; фиброларингоскопию
31 Патогенез развития туберкулеза гортани Мокрота из бронхов и трахеи, попадая в гортань, может надолго задерживаться и межчерпаловидном пространстве, гортанных желудочках, вызывая мацерацию поверхностного слоя слизистой оболочки гортани, разрыхление и слущивание эпителии. Таким образом, микобактерии через повреждённый (и даже неповреждённый) эпителии проникают в замкнутое лимфатическое пространство субэпителиального слоя голосовых складок и межчерпаловидного пространства и вызывают там специфический туберкулёзный процесс.
32 Инфильтративный туберкулез гортани Инфильтративно-язвенный туберкулез гортани, голосовых связок
33 Исход туберкулез гортани с поражением хряща после курсового лечения разрушен надгортанник и левый черпаловидный хрящ
35 Лечебно-диагностическая тактика при туберкулезе бронхов и гортани При ФБС – обязательно шеточная и по возможности щипцовая биопсия (макроскопически картина очень бывает похожа на рак) При ИТБ – интратрахеальные заливки + ингаляционная терапия При ЯТБ – то же + леченые ФБС или наложение микротрахеостомы с введением ПТП 3-4 раза в день При рубцовом стенозе терапевтические мероприятия малоэффективны. При формировании ателектаза -проведение ЛХК Лечение ТБ гортани у ЛОР врача Эффективность лечения ТБ дыхательных путей при адекватной терапии высокая.
Презентация была опубликована 2 года назад пользователемДенис Головин
2 Туберкулёз лёгких Туберкулёз лёгких (устар. чахотка) является местным проявлением общего инфекционного заболевания, возникающего вследствие заражения микобактериями туберкулёза. Поражение лёгких проявляется в различных формах, зависящих от свойств возбудителя, иммунобиологического состояния организма, путей распространения инфекции и других факторов.инфекционного заболеваниязаражениямикобактериями туберкулёза инфекции
3 Первичный и вторичный туберкулёз лёгких Туберкулёз лёгких может быть первичным и вторичным. Первичный туберкулёз лёгких развивается после первичного заражения (обычно в раннем возрасте). В этот период имеется склонность к гиперергическим реакциям, возникновению параспецифических изменений, лимфагенному и гематогенному распространению процесса с частым поражением лимфатических узлов, плевры и возникновению туберкулёзных изменений в различных органах. В подавляющем большинстве случаев с первичным туберкулёзом организм человека справляется самостоятельно без специального лечения. После этого, однако, остаются следы перенесённого заболевания петрификаты, в которых остаются жизнеспособные микобактерии туберкулёза.плевры специального леченияпетрификаты Вторичный туберкулёз обычно развивается в результате обострения первичных очагов. Но иногда может быть следствием вторичного заражения после излечения от первичного туберкулёза, так как иммунитет при туберкулёзе имеет нестерильный характер. Для вторичного туберкулёза характерно лимфа- и бронхогенное распространение.
4 Первичный и вторичный туберкулёз лёгких Первичный туберкулёзный комплекс (очаг туберкулёзной пневмонии + лимфангит, лимфаденит средостения)Первичный туберкулёзный комплекс лимфангит лимфаденит средостения
5 Первичный и вторичный туберкулёз лёгких Вторичный комплекс: туберкулёзный бронхоаденит, изолированный лимфаденит внутригрудных лимфатических узлов.туберкулёзный бронхоаденит лимфаденит
6 Формы туберкулёза лёгких Острый милиарный туберкулёз Эта форма может развиваться как при первичном заражении, так и во вторичной фазе. Является мелкоочаговой гематогенной генерализацией туберкулёза в результате прорыва инфекции из очага в кровяное русло первичном заражении вторичной фазе
7 Формы туберкулёза лёгких Гематогенный диссеминированный туберкулёз лёгких Эта форма может развиваться как при первичном заражении, так и во вторичной фазе. Характеризуется появлением туберкулёзных очагов по ходу сосудистых ветвей, располагающихся, как правило, симметрично в обоих лёгких.первичном заражении вторичной фазе
8 Формы туберкулёза лёгких Очаговый туберкулёз лёгких Как правило является вторичным. Характеризуется наличием групп очагов размером от нескольких миллиметров до сантиметра, чаще в одном легком.вторичным
9 Формы туберкулёза лёгких Инфильтративно-пневмонический туберкулёз лёгких Эта форма является обострением очаговых изменений при вторичном туберкулёзе.вторичном туберкулёзе
10 Формы туберкулёза лёгких Туберкулома лёгких Основная статья: Туберкулома Туберкулома Туберкулома (лат. tuberculum бугорок, - ωμα от γκωμα опухоль), или казеома лёгких своеобразная форма туберкулёза лёгких, на рентгеновском снимке имеющая сходство с опухолью, отсюда и её название.лат.
11 Формы туберкулёза лёгких Казеозная пневмония Казеозная Тяжёлая форма туберкулёза, может развиваться как при первичном заражении, так и во вторичном туберкулёзе. Характеризуется быстрым казеозным некрозом сливающихся участков специфической пневмонии со склонностью к расплавлению и образованию каверн.первичном заражении вторичном туберкулёзеказеозным некрозом
12 Формы туберкулёза лёгких Кавернозный туберкулёз лёгких Развивается в тех случаях, когда прогрессирование других форм (первичный комплекс, очаговый, инфильтративный, гематогенный диссеминированный туберкулёз) приводит к формированию каверны, т. е. стойкой полости распада лёгочной ткани.
14 Формы туберкулёза лёгких Туберкулёзный плеврит Туберкулёзные плевриты делят на сухие и экссудативные. По характеру плеврального выпота экссудативные плевриты могут быть серозными и гнойными. Плеврит, как правило, является осложнением туберкулёза лёгких. Переход туберкулёзного процесса на плевру возможен контактным, лимфагенным и гематогенным путём
15 Формы туберкулёза лёгких Цирротический туберкулёз Разрушение лёгкого туберкулёзной этиологии. Это конечный этап развития туберкулёза лёгких. Разрушенное лёгкое это цирротический или кавернозно-цирротический процесс, возникший как следствие гипервентиляции лёгкого в сочетании с туберкулёзными и нетуберкулёзными воспалительными изменениями или в результате тотального поражения лёгкого туберкулёзом с вторичным фиброзом.
16 Миллиарный туберкулёз История Клиническая форма - милиарный туберкулез существовала ранее в классификации туберкулеза, в то же время, в последующем ввиду его редкости и близости патогенеза к диссеминированному туберкулезу - она была включена в эту форму под названием "острый диссеминированный туберкулез". Однако,отрицательный патоморфоз туберкулеза и более частое появление его тяжелого остро прогрессирующего течения привели к необходимости восстановления данной формы в классификации / в России в 1994 г., в Беларуси - в 1996 г. - приказ N 266 МЗ РБ/. Милиарный туберкулез был описан еще Лаэннеком. Клиническое и морфологическое описание этой формы было сделано также Н. И. Пироговым.
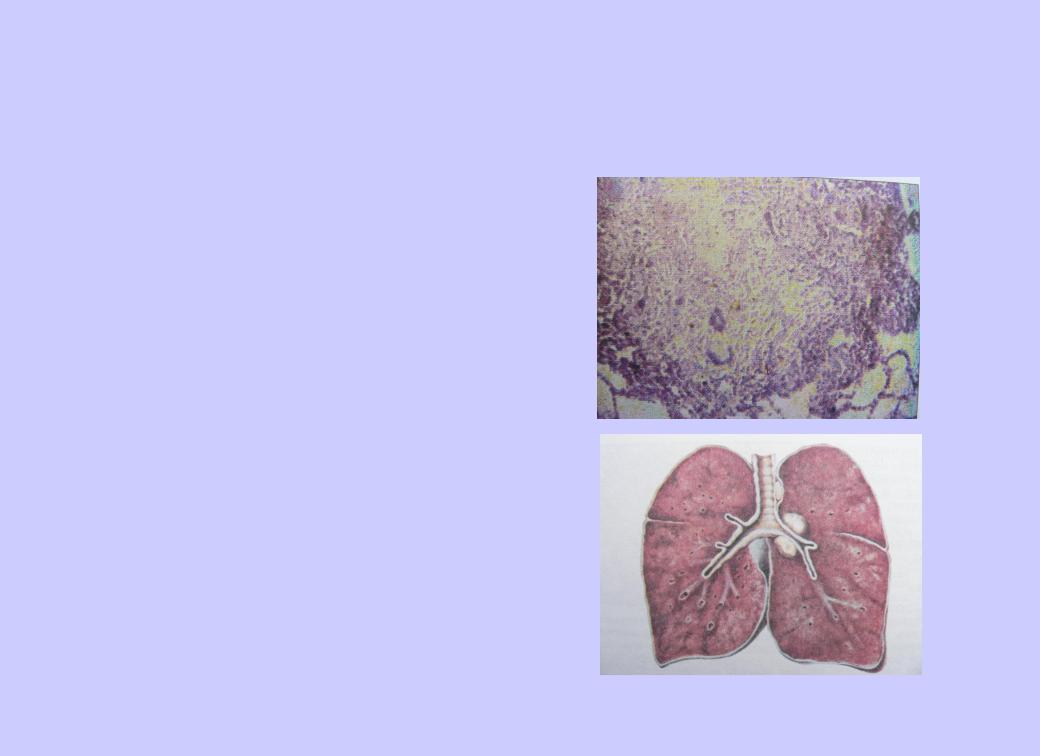
17 Milium- просо Патанатомия Признаки: мелкие до 2 мм однотипные очаги (просовидные) расположены в интерстиции периваскулярно преобладает продуктивная реакция очаги не сливаются локализованы симметрично диффузная эмфизема Изредка встречаются и генерализованные процессы с экссудативно-казеозными очагами в различных органах с клинической картиной септического состояния.
18 Патогенез ранняя генерализация - прогрессирование первичной туберкулезной инфекции с распространением и развитием бактериемии. Источник - казеозно измененные внутригрудные лимфатические узлы. поздняя генерализация - активация остаточных изменений во внутригрудных лимфаузлах, кальцинатах происходит через различные сроки / нередко годы и десятилетия/ после их заживления. Механизм – реверсия L-форм МБТ в патогенные, рост и размножение, гематогенная (90%) диссеминация, реже – лимфагематогенная Способствующие факторы: суперинфекция иммунодефицит ослабление противотуберкулезного иммунитета (гиперинсоляция, переохлаждение, голодание, гиповитаминоз, стрессовые состояния, лечение гормонами, физиотерапия, интоксикации, эндокринные расстройства, аллергии, нарушения обмена веществ…)
19 Условия возникновения диссеминированного туберкулеза Бактериемия Бактериемия – поступление МБТ из обострившегося очага в прилежащую ткань с вовлечением в воспалительный процесс стенок мелких сосудов Гиперсенсибилизация Гиперсенсибилизация капилляров и периваскулярной ткани – приводит к повышению проницаемости сосудистой стенки Нарушения микроциркуляции крови Нарушения микроциркуляции крови - приводит к замедлению кровотока, облегчая проникновение МБТ в ткани
20 Клиническая картина Начало острое (3-5 дней) Различают 3 формы милиарного туберкулеза тифоидная легочная менингиальная Повышается температура до °С, резко выражены симптомы интоксикации - слабость, потеря аппетита, выраженная потливость, недомогание, диспепсические расстройства. При высокой температуре – иногда бред, функциональные расстройства ЦНС. Характер лихорадки может быть ремиттирующим или гектическим. Характерна одышка, тахикардия, цианоз. В легких может выслушиваться небольшое количество сухих хрипов или жесткое дыхание. Преобладающим симптомом является выраженные одышка асфиктического типа,тахикардия, цианоз, сухой кашель, увеличение печени. Сопровождается развитием менингита. Появляются сильные головные боли, нарушение сознания, менингеальный синдром, изменения в спиномозговой жидкости.
21 Диагностика Анамнез (сведения о вакцинации БЦЖ, контакт, перенесенный туберкулез, отягощающие и провоцирующие факторы) Проба Манту – отрицательная анергия или сомнительная, на фоне лечения становится нормергической Обнаружение МБТ в мокроте – крайне редко ввиду отсутствия деструкции Обнаружение МБТ в крови – 15-18% случаев ОАК -небольшой лейкоцитоз, лимфапения, повышение СОЭ, сдвиг лейкоцитарной формулы влево ФБС – нередко множественные бугорки на слизистой бронхов ФВД – нарушения рестриктивного характера
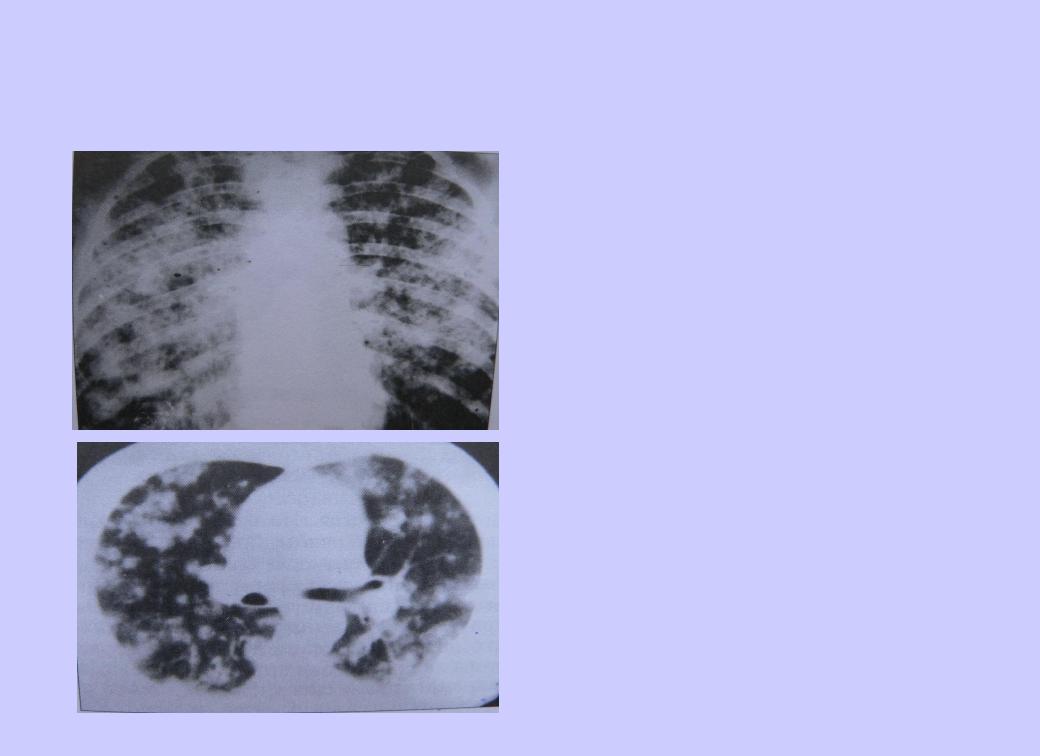
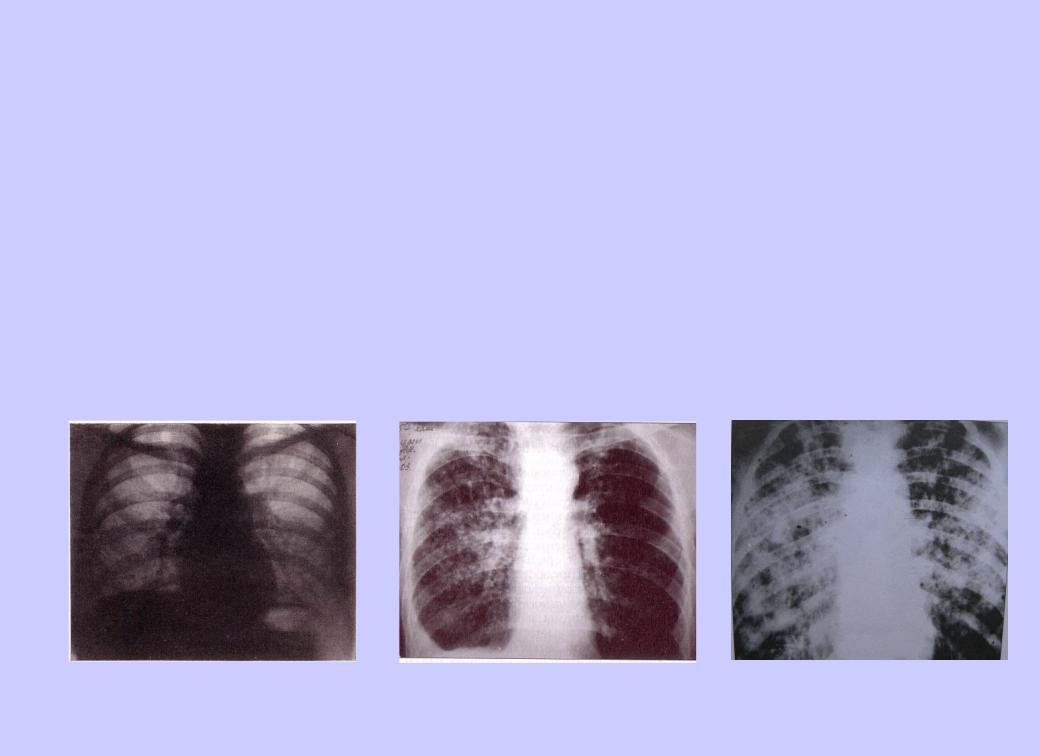
22 Рентгенологическая картина Спустя дней болезни появляются множественные мелкие / до 2 мм/ однотипные очаги на всем протяжении легких, создается впечатление о более массивной диссеминации в средних отделах. Очаги округлой формы, малой интенсивности, контуры нечеткие, часто расположены в виде цепочки вдоль сосудов. Сосудистый рисунок обеднен
29 Леченее Основой лечения туберкулёза сегодня является поликомпонентная противотуберкулёзная химиотерапия (J04 Противотуберкулёзные препараты). Трёхкомпонентная схема лечения На заре противотуберкулёзной химиотерапии была выработана и предложена трёхкомпонентная схема терапии первой линии: - стрептомицин - изониазид - пара-аминосалициловая кислота (ПАСК). Эта схема классическая. Она царствовала во фтизиатрии долгие десятилетия и позволила спасти жизни огромного числа больных туберкулёзом.
30 Исход Без лечения быстро прогрессирует, присоединяются осложнения. Развивается туб менингит или казеозная пневмония. Смерть наступает от нарастающей интоксикации и дыхательной недостаточности в течение 2 месяцев. При своевременно начатой терапии может почти полностью рассасываться. Эмфизема исчезает, эластичность легкого восстанавливается.
31 Диссеминированный туберкулез легких Удельный вес его среди других клинических форм туберкулеза органов дыхания составляет %, став более частым в последние годы Патогенез в значительной степени сходен с таковым при милиарном туберкулезе - лимфагематогенный и лимфагенный путь - процесс может быть не только двусторонним, но и односторонним - в старческом возрасте может наблюдаться лимфа- бронхогенная диссеминация (старческий туберкулез) Два клинико-морфологических варианта: подострый и хронический
32 Подострый диссеминированный туберкулез легких более или менее равномерная и симметричная диссеминация в обоих легких /хотя, может быть и односторонний процесс лимфагенного генеза/ очаги крупнее (5-10 мм), чаще, но не всегда, имеют однотипный характер, находятся в большем числе в верхних отделах легких, субплеврально, преимущественно продуктивный характер очаги имеют тенденцию к слиянию Могут возникать полости распада с тонкими стенками и без инфильтративного вала, т. н. " штампованные" каверны. Нередко они располагаются симметрично в верхних отделах обоих легких - "очковые" каверны или "симптом очков« развиваются также лимфангиты, периваскулиты, перибронхиты, эмфизема патоморфология
34 Диагностика Анамнез ( контакт, перенесенный туберкулез, отягощающие и провоцирующие факторы) Проба Манту –чаще нормергическая, при осложненом течении – отрицательная анергия Обнаружение МБТ в мокроте – возможно при прогрессировании и возникновении деструкции (50% всех случаев), желательно люминесцентным или культуральным методом ОАК -небольшой лейкоцитоз, лимфапения, снижение эритроцитов, повышение СОЭ, сдвиг лейкоцитарной формулы влево ФБС – БАС - преобладание лимфацитов – косвенный признак туберкулеза ФВД – нарушения рестриктивного характера
35 Рентгенологическая картина множественные крупные / до 10 мм/ однотипные очаги преимущественно в верхних и средних отделах легких Очаги округлой формы, малой и средней интенсивности, контуры нечеткие, часто расположены в виде цепочки вдоль продольных сосудов Сливаясь, очаги образуют фокусы затемнения с участками просветления (распад) При распаде в нескольких отдельных очагах формируются кольцевидные тени – штампованные каверны При лимфагенной диссеминации очаговые тени с одной стороны, в средних и нижних отделах на фоне лимфангита, в корне кальцинаты
40 Лечение Четырёхкомпонентная схема лечения В связи с повышением устойчивости выделяемых от больных штаммов микобактерий возникла необходимость усиления режимов противотуберкулёзной химиотерапии. В результате для лечения диссеминированного туберкулёза была выработана четырёхкомпонентная схема химиотерапии первой линии (DOTS - стратегия, используется при инфицировании достаточно чувствительными штаммами): - рифабутин или рифампицин - стрептомицин или канамицин - изониазид или фтивазид - пиразинамид либо этионамид
41 Исход Без лечения постепенно прогрессирует, вовлекаются другие органы, чаще верхние дыхательные пути, гортань. Переходит в хроническую форму. Может развиться казеозная пневмония с летальным исходом. При своевременно начатой терапии: Полностью очаги не рассасываются. Эмфизема носит необратимый характер. Эластичность легких снижается ввиду фиброзно-атрофических изменений в межальвеолярных перегородках.
Читайте также:


