Туберкулез и гепатиты по фтизиатрии
В настоящее время очень важно в полном объеме информировать врачей-фтизиатров о сочетанном поражении больных туберкулезом вирусным гепатитом В (ГВ). Слишком часто им приходится сталкиваться с разнообразными формами этого вирусного заболевания и слишком тяжелыми могут быть последствия данного сочетания. Следует подчеркнуть, что эти последствия имеют отношение не только к пациентам, но и к медицинским работникам. Малоизвестными остаются данные о различном характере течения туберкулеза в зависимости от формы вирусного поражения, о соответствии различных сывороточных маркеров вируса этим формам. Вследствие этого нет четкой клинико-эпидемиологической тактики фтизиатра при обнаружении у больных тех или иных маркеров вируса ГВ (HBV).
Актуальность проблемы в целом связана с неуклонным повышением во всем мире изолированной и сочетанной заболеваемости туберкулезом и вирусным ГВ. Эти инфекционные заболевания приобрели в последнее время всепланетарное значение. Еще в 1993 г., в связи с развивающейся пандемией туберкулеза, Всемирной Организацией Здравоохранения туберкулез объявлен проблемой "всемирной опасности". ГВ признан аналогом туберкулеза по глобальности распространения, а также обилию трудно решаемых проблем. По решению ВОЗ прошедший 1997 год был объявлен годом борьбы с инфекционными заболеваниями, среди которых особо выделялись туберкулез и ГВ.
Уникальной эпидемиологической особенностью ГВ является, с одной стороны, наличие разнообразных источников заражения, с другой - множественных естественных и искусственных путей передачи возбудителя, которые определяют распространенность вирусной инфекции. По мнению специалистов, наиболее частым вариантом заболевания является острая бессимптомная ГВ-инфекция, или "вирусоносительство". Число носителей вируса (поверхностного антигена HBV - HBsAg) в 100-200 раз превосходит число больных с диагностированной манифестной формой инфекции, а всего в мире насчитывается более 350 млн. носителей HBV. Термин "носители" в отношении HBV понимается весьма условно. Доказано, что носительство вируса ГВ есть в подавляющем большинстве случаев персистенция возбудителя, соответствующая бессимптомной или манифестной форме того или иного варианта хронического гепатита В (ХГВ).
Специфические маркеры HBV в сыворотке крови больных туберкулезом определяются в среднем в 10-25 раз чаще, чем у населения в целом. Отмечается повсеместный рост сочетанного течения туберкулезной и ГВ-инфекции как в туберкулезных стационарах, так и вне их. Не является секретом и то, что именно в стационарах существует наибольшая эффективность реализации множественных путей передачи вируса: парентерального (гемоконтактного) и контактно-бытового (гемоперкутанного) при наличии многочисленных источников инфекции (зараженные пациенты и медицинские работники).
Кстати, значительный уровень зараженности медицинских работников ГВ-инфекцией подтверждают, например, следующие данные. В Москве среди этой категории лиц маркеры HBV определяются методом иммуноферментного анализа (ИФА) в сыворотке крови у 62,7% обследованных. Распределяются они так: врачи - 63,0%, средний медицинский состав - 75%, младший медицинский состав - 32% и вспомогательный состав - 26%. Высокий риск заражения HBV медицинских работников подчеркивает их большую потенциальную роль в качестве источника инфекции.
Реализации путей передачи ГВ-инфекции в медицинских учреждениях способствуют продолжительная и интенсивная вирусемия у источников инфекции, чаще не имеющих внешних признаков заболевания, а также длительность нахождения больных в стационаре. С другой стороны, применение в стационарах лекарственных иммуносупрессоров может индуцировать латентный ГВ, а пациенты с иммунодефицитным состоянием склонны к длительному носительству HBV.
Сотрудниками кафедры фтизиатрии Военно-медицинской академии в течение нескольких лет проводятся исследования по проблемам сочетанного поражения туберкулезом и гепатитами с гемоконтактным механизмом передачи возбудителя. Исследования показали, что при первичной серодиагностике методом ИФА пораженность вирусами больных по всем маркерам с учетом микстовых случаев составляет: гепатит В - 49,7%, гепатит С - 7,4% и гепатит D - 1,3%. Маркеры только HBV определяются у 43,0% больных. При этом пораженность вирусом ГВ по изолированному определению HBsAg составляет 12,1%, что в 5,0-6,7 раза выше, чем среди населения в целом. Длительный срок лечения больных туберкулезом в стационаре с множественными парентеральными вмешательствами, все более частая передача HBV при реализации естественных механизмов заражения (гемоперкутанные контакты) приводит к тому, что до 18% ранее не пораженных вирусом больных заражаются в лечебном учреждении. Это происходит, как правило, на 3-6 месяцах стационарного лечения без типичных клинических признаков заболевания ГВ.
Среди больных туберкулезом с серологическими маркерами вирусов гемоконтактных гепатитов доминируют лица с признаками вируса ГВ (96,1 %). Среди этих больных состояние после перенесенного ГВ определяется в 82,8%, а текущая ГВ-инфекция - 17,2% случаев. Установлено, что в эпидемиологическом и клиническом плане важно выделение именно этих двух групп среди всех пораженных HBV. В первой группе выявляются только маркеры инфицирования вирусом (антитела к антигенам поверхностному - anti-HBs, пресердцевинному - anti-HBe и сердцевинному класса иммуноглобулинов G - anti-HBc-JgG), что свидетельствует о наличии HBV-постинфекции, то есть состояния после перенесенного ГВ. Эти лица не являются источниками ГВ-инфекции и не требуют специальной изоляции, а при сочетании туберкулеза с HBV-постинфекцией эффективность клинического излечения специфического заболевания не ухудшается. Во второй группе дополнительно определяются маркеры активной репликации вируса (антигены поверхностный - HBsAg, пресердцевинный - HBeAg и антитела к сердцевинному антигену класса иммуноглобулинов М - anti-HBc-JgM). Эти лица страдают острым ГВ (ОГВ) или ХГВ, то есть являются источниками ГВ-инфекции и нуждаются в срочной изоляции. Сочетание туберкулеза с любой формой текущей ГВ-инфекции ведет к ухудшению эффективности лечения больных туберкулезом.
Общей особенностью противотуберкулезной терапии лиц данных групп является в 4 раза более частое развитие и значительно более тяжелое течение медикаментозных гепатотоксических реакций (ГТР) с закономерно более существенным повреждением органов гепатобилиарной системы, чем у не инфицированных HBV. Это обусловлено суммационным эффектом неблагоприятного влияния ГВ-инфекции или HBV-постинфекции и противотуберкулезных препаратов. Кроме этого, для больных туберкулезом с признаками активной репликации вируса ГВ характерен более тяжелый специфический процесс (выраженный экссудативно-некротический характер воспаления) и замедленный регресс специфических изменений в легких, что определяет неблагоприятный прогноз и требует внесения существенных корректив в противотуберкулезную терапию.
Взаимное влияние туберкулеза и ГВ чрезвычайно разнообразно и, видимо, зависит от особенностей иммунного ответа, состояния неспецифической защиты при более или менее одновременном течении заболеваний в своих разнообразных формах и фазах. В определенной степени судить о форме (острой, хронической) и фазе вирусного процесса позволяет анализ различных сочетаний специфических маркеров HBV (табл.).
Таблица. Интерпретация клинических ситуаций при наличии в сыворотке крови специфических маркеров вируса ГВ
| Клинические формы, периоды инфекции | Серологические маркеры | |||||
| HBsAg | anti-HBs | anti-HBc-IgG | anti-HBc-IgM | HBeAg | anti-HBe | |
| ОГВ, ранняя фаза | + | - | - | + | + | - |
| ОГВ, поздняя фаза | +/- | -/+ | -/+ | + | - | + |
| ОГВ, реконвалесценция | - | + | + | +/- | - | + |
| ХПГ-В | +/- | -/+ | + | +/- | +/- | -/+ |
| ХАГ-В | +/- | - | + | + | + | - |
| HBV-постинфекция | - | + | + | - | - | +/- |
| "Здоровые носители" | +/- | -/+ | + | - | - | - |
ХАГ-В - хронический активный ГВ
Однако перед фтизиатром в связи с проблемами ГВ при госпитализации больного в туберкулезный стационар первоначально стоит, прежде всего, только один, но очень важный вопрос: болен ли пациент ГВ - и тогда необходим его срочный перевод в отделение микст-инфекции - или текущей ГВ-инфекции нет, и он может находиться в обычной туберкулезной больнице?
Для решения этого и других вопросов предлагается следующая последовательность действий (алгоритм) фтизиатра. При госпитализации всех больных обязательно проведение серологической диагностики маркеров вируса ГВ методом ИФА в максимально возможном объеме. Минимальным объемом серодиагностики является поиск HBsAg (желательно с диагностикой anti-HBc-JgM) и anti-HBc-JgG.
По результатам определения маркеров HBV (см. табл.) обследованные разделяются на три группы:
1. С маркерами (одним или несколькими) активной репликации вируса (HBsAg, HBeAg, anti-HBc-JgM) - источники инфекции (ОГВ или ХГВ). Необходимо обследование инфекционистом, перевод в отделение микстинфекции инфекционного стационара, где должны решаться вопросы этиотропной терапии гепатита. До перевода - изоляция в палатах для больных с текущей ГВ-инфекцией.
2. С маркерами (одним или несколькими) инфицирования вирусом (anti-HBs, anti-HBc-JgG, anti-НВе) - перенесшие ГВ (HBV-постинфекция). Госпитализация возможна в палаты для больных без текущей ГВ-инфекции, допускается совместное размещение с вакцинированными против ГВ. Эту категорию лиц в первую очередь следует считать группой повышенного риска возникновения и тяжелого течения медикаментозных ГТР. Показано проведение превентивной гепатопротективной терапии (в том числе - фитотерапии по оригинальной методике кафедры фтизиатрии Военно-медицинской академии и группы фитотерапии Института мозга человека РАН) в течение всего курса стационарного лечения, а также усиленного антиоксидантного лечения. При планировании этиотропной терапии следует, по возможности, воздерживаться от применения наиболее гепатотоксичных препаратов и их комбинаций.
3. Отсутствие маркеров - не инфицированные вирусом. Госпитализация в палаты для больных туберкулезом без текущей ГВ-инфекции. Показана немедленная вакцинопрофилактика гепатита по оригинальной методике кафедры фтизиатрии Военно-медицинской академии для предупреждения внутрибольничного заражения вирусом гепатита В. Терапия туберкулеза по обычным схемам. При развитии медикаментозных ГТР через 3-6 месяцев после госпитализации необходима повторная серодиагностика ГВ для исключения внутрибольничного заражения вирусом.
Отдельно следует подчеркнуть назревшую необходимость и возможность проведения вакцинации против ГВ больным туберкулезом, а также всем лицам медицинского и вспомогательного персонала туберкулезных стационаров неинфицированным вирусом. Вакцинацию целесообразно проводить современными рекомбинантными дрожжевыми вакцинами. Однако современное состояние этой проблемы, а также вопросы гепатопротективной терапии (фитотерапии) больных с сочетанным поражением возбудителями туберкулеза и ГВ требуют специального освещения.
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 |

У пациентов группы реаферона чаще обнаруживали зрелую капсулу туберкулёзного очага, наблюдали меньшую выраженность воспаления вокруг капсулы, а в окружающей легочной ткани реже встречали проявления хронического бронхита, обструкции бронхов и туберкулёза бронхов с места отсечения, чем в группе сравнения. Полученные морфологические результаты свидетельствуют о том, что использование реаферона наряду с внутривенной интермиттирующей химиотерапией у пациентов с туберкулезом сопровождается уменьшением проявления воспаления как непосредственно в очаге туберкулеза, так и на отдалении.
Вышеперечисленные клинико-биохимические, иммунологические и морфологические данные демонстрируют высокую терапевтическую эффективность и хорошую переносимость реаферона у больных туберкулёзом лёгких с сопутствующими хроническими вирусными гепатитами и позволяют рекомендовать его к практическому применению.
1.Доля пациентов противотуберкулезных стационаров, у которых были обнаружены маркеры вирусных гепатитов В и С, варьирует от 32 до 48 %. Впервые выявленный туберкулез легких ассоциирован с повышенным относительным риском HBV-инфицирования, а длительно текущий – HCV - и HCV + HBV-инфицирования.
2. Выявлены медико-социальные факторы, ассоциированные с неблагоприятным течением туберкулеза легких:
2.1. У пациентов с туберкулёзом лёгких и признаками социальной дезадаптации (отсутствие постоянной работы; злоупотребление алкоголем, курение, употребление наркотиков; пребывание в местах лишения свободы в прошлом; слабая приверженность к противотуберкулёзной терапии) повышены относительные риски наличия хронических вирусных гепатитов.
2.2. Сочетание туберкулёза легких и хронических гепатитов В и С характеризуется преимущественно слабовыраженными симптомами туберкулёзной интоксикации с отсутствием температурной реакции, высокой частотой бактериовыделения с относительным риском развития лекарственной устойчивости к этамбутолу и канамицину, малосимптомным клиническим течением гепатитов с повышенными уровнями АЛТ, АСТ и ГГТП.
2.3. Наличие вирусного гепатита у пациентов с туберкулёзом лёгких в 2 раза уменьшает вероятность раннего (до 3-х месяцев) прекращения бактериовыделения и в 2,3 раза – вероятность благоприятной рентгенологической картины по завершению стационарного этапа лечения.
4. Внутривенная интермиттирующая противотуберкулезная терапия не ингибирует активность монооксигеназной системы печени в сравнении с ежедневным традиционным лечением, что клинически ассоциировано с уменьшением количества токсических лекарственных осложнений (ОШ 4,3; ДИ 95 % 1,8–10,5).
5. Частота развития вторичной лекарственной устойчивости была сравнимой при различных режимах терапии (внутривенном интермиттирующем и ежедневном традиционном). При внутривенной интермиттирующей химиотерапии риск возникновения вторичной множественной лекарственной устойчивости снижен, ВЛУ появляется медленнее, чем при ежедневном приеме химиопрепаратов, в среднем через 3 месяца от начала химиотерапии, что совпадает со временем прекращения бактериовыделения у пациентов обеих групп.
6. При анализе результатов лечения туберкулеза легких у больных моно - и микст-инфекцией с учетом разных режимов терапии получены следующие данные:
7. Сочетание внутривенной интермиттирующей химиотерапии с ректальным капельным введением реаферона 2 раза в неделю при туберкулёзе лёгких с сопутствующими хроническими гепатитами В и С повышает эффективность лечения, что выражается в укорочении сроков прекращения бактериовыделения и закрытия полостей распада, нормализации показателей гемограммы, снижении проявлений цитолиза и холестаза, восстановлении содержания иммунокомпетентных клеток в крови пациентов.
8. Комплексная внутривенная интермиттирующая химиотерапия в сочетании с реафероном приводит к уменьшению морфологических проявлений специфического и неспецифического воспаления в лёгочной ткани.
1.С целью оценки функциональных нарушений регулирующих систем, определяющих характер течения сочетанных инфекций (туберкулёза легких и хронических гепатитов В и/или С) необходимо использовать ряд показателей: биохимический анализ крови (билирубин и его фракции, АЛТ, АСТ, ЩФ, ГГТП, тимоловая проба), HBsAg, aHBcIgG, aHBcIgM, aHCV-суммарные методом иммуноферментного анализа, морфологическое исследование биоптатов печени, показатели иммунного статуса.
2.Для прогнозирования течения, исходов туберкулёза лёгких и побочных реакций противотуберкулёзной терапии, в начале и в процессе проведения химиотерапии пациентам с микст-инфекцией необходимо оценивать фармакокинетические показатели метаболизма антипирина, обращать внимание на нарастание периода полувыведения и на уменьшение клиренса и константы элиминации.
5.С целью повышения терапевтической эффективности лечения больных туберкулёзом легких с сопутствующими хроническими гепатитами В и С необходимо с первых дней лечения назначать реаферон-ЕС в дозе 3 млн. МЕ, растворенного в 50 мл физиологического раствора ректально капельно спустя 15–20 минут после внутривенного введения химиопрепаратов 2 раза в неделю, в дни проведения противотуберкулёзной терапии. Курс лечения реафероном должен быть 6 месяцев и более с учетом клинико-биохимических, рентгенологических данных.
Список работ, опубликованных по теме диссертации
1. Петренко лимфотропной и эндолимфатической терапии у больных с заболеваниями лёгких / , , // Бюллетень Сибирского отделения РАМН. – 1995. – № 2. – С. 96-98.
2. Петренко липосомальной лекарственной формы антибактериальных препаратов в ингаляционной терапии экспериментального туберкулёза / , , // Проблемы туберкулёза. – 1995. – № 1. – С. 38-40
3. Петренко поступление в малый круг кровообращения перорально вводимого в обычной и липосомальной формах рифампицина / , , // Проблемы туберкулёза. – 1995. – № 3. – С. 53-54.
4. Петренко возможности лимфогематогенного поступления в легочную ткань перорально вводимого липофильного антибиотика / , , // Бюллетень Сибирского отделения РАМН. – 1999. – № 2. – С. 52-54.
6. Амбулаторная терапия больных туберкулёзом лёгких. Бактерицидный метод / , , .– Новосибирск. : типография института теплофизики СО РАН, 2001. – 124 с.
14. Петренко течения туберкулёза лёгких в сочетании с патологией печени / , , // 12 Национальный конгресс по болезням органов дыхания. – 2002. – № 000.
15. Петренко лечение больных туберкулёзом на современном этапе / , , // 12 Национальный конгресс по болезням органов дыхания. – 2002. – № 000.
16. Петренко морфологических изменений у больных туберкулёзом лёгких в сочетании с гепатитами / , , // 12 Национальный конгресс по болезням органов дыхания. – 2002. – № 000.
17. О раннем переводе на амбулаторное лечение впервые выявленных больных туберкулёзом лёгких / , , // Проблемы туберкулёза – 2003. – № 2. – С. 25-27.
18. Петренко течения туберкулеза легких у больных с патологией печени / , , // Проблемы туберкулёза. – 2003. – № 4. – С. 26-28.
19. Петренко продукции ФНОа в моноцитах у пациентов с туберкулёзом лёгких / , , // 13 Национальный конгресс по болезням органов дыхания. - Санкт-Петербург. – 2003. – С. 289 – № 000.
23. Петренко статус больных туберкулёзом лёгких и в сочетании с поражениями печени различной этиологии ( хроническими гепатитами В, С, В+С) / , // Сборник науч. трудов Новосибирского НИИ туберкулёза Минздрава России ( гг.) – Новосибирск. – 2003. – С. 86-102.
24. Petrenko T. I. Influence Liv-52 on activity of the liver monooxygenase systems at patients with pulmonary tuberculosis / T. I. Petrenko, U. M. Charlamova, N. S. Kisilova // European Respiratory Journal. – 2004. – Vol. 24. – Supp. 34. – P. 340
31. Пат. 2228197 Российская Федерация, МПК7 А 61 К 38/21, А 61 Р 31/06. Способ лечения туберкулёза лёгких / ; заявитель и патентообладатель Новосиб. НИИ туб-за. – № /14 ; заявл. 20.11.02 ; опубл. 10.05.04, Бюл. № 13. – 420 с. : ил.
32. Пат. 2243776 Российская Федерация, МПК7 А 61 К 35/10, А 61 Р 31/06. Способ лечения туберкулёза легких / ; заявитель и патентообладатель Новосиб. НИИ туб-за. – № /14 ; заявл. 08.07.03; опубл. 10.01.05, Бюл. № 1. – 615 с. : ил.
34. Petrenko T. I. Estimation of phenotype of hydroxylation in patients with pulmonary tuberculosis as a method for forecasting the results of polychemotherapy / T. I. Petrenko, U. M. Charlamova, N. S. Kisilova // European Respiratory Journal. – 2005. – Vol. 26. – Supp. 49. – P. 656.
35. Петренко -биохимический статус больных туберкулёзом лёгких с сопутствующими хроническими гепатитами В и/или С / , , // Проблемы туберкулёза и болезней легких. – 2006. – № 3. – С. 42-45.
36. Петренко -биохимическая характеристика больных туберкулёзом лёгких с сопутствующими хроническими гепатитами В и/или С / , , // Инфекционные болезни. – 2006. – т. 4. – № 1. – С. 41-44.
37. Petrenko T. I. Clinical and morphological outcomes of pulmonary tuberculosis concurrent with chronic hepatitis / T. I. Petrenko, P. N. Filimonov, N. S. Kisilova, T. A. Hudiakova // European Respiratory Journal. – 2006. – Vol. 28. – Supp. 50. – P. 13. – E 194.
38. Petrenko T. I. Interferon-a and the liver monooxygenas system in patients with pulmonary tuberculosis / T. I. Petrenko, N. S. Kizilova, U. M. Harlamova // European Respiratory Journal. – 2006. – Vol. 28. – Supp. 50. – P. 140. – P 876.
39. Petrenko T. I. The influence phenotype of hydroxylation on antituberculosis drug-induced hepatotoxicity / T. I. Petrenko, U. M. Harlamova, N. S. Kizilova // European Respiratory Journal. – 2006. – Vol. 28. – Supp. 50. – P. 505. – E 2913.
40. Пат. 2272286 Российская Федерация, МПК7 G 01 N 33/48. Способ определения антипирина в слюне / ; заявитель и патентообладатель Новосиб. НИИ туб-за. – № /15 ; заявл. 16.09.04; опубл. 20.03.06, Бюл. – № 8. – 673 с. : ил.
41. Петренко клинико-морфологическая характеристика течения и исходов легочного процесса у больных туберкулёзом в сочетании с хроническими гепатитами / , , // Сибирский Консилиум. – 2006. – № 3. – С. 25-31.
45. Петренко профиль гепатитов В и С у пациентов с впервые выявленным и хроническим туберкулёзом лёгких / , , // Сибирский Консилиум. – 2007. – № 8. – С. 70-72.
ВГ – вирусы гепатитов
ВЛУ – вторичная лекарственная устойчивость
ДИ – доверительный интервал
ИФА – иммуноферментный анализ
К-М – метод Каплана-Майера
МБТ – микобактерия туберкулёза
МОС – моноксигеназная система
ННИИТ – Новосибирский научно-исследовательский институт туберкулёза

Дата публикации: 19.01.2018 2018-01-19
Статья просмотрена: 1576 раз
Среди ПР при туберкулезе легких особое место занимает поражение печени [5, с.357; 7, с.17; 2, c.68], Туберкулезная инфекция создает предпосылки для поражения печени, угнетая ферментативную активность и гликогенобразование [3, с.5; 9, с.280], вызывая различного вида морфологические изменения [8,40]. Побочные реакции со стороны печени наблюдаются у 11–46,5 % больных туберкулезом. [9, с.15; 10, с.16],
Клинико-лабораторная характеристика состояния печени до химиотерапии трудна, так как изменения в печени, вызванные самим туберкулезным процессом, наслаиваются на изменения, обусловленные возможными последствиями перенесенного вирусного гепатита [6, с.19; 4, с.12].
С целью изучения состояния печени у больных с туберкулезом легких при побочных реакциях проведено наблюдение и комплексное обследование 226 больных туберкулезом легких, находившихся на лечении в терапевтических отделениях клиники РСНПМЦФиП 2001–2011 гг. Для оценки функционального состояния печени определяли в крови активность ферментов: аспартатаминотрансферазы — АсТ (N — 0,43±0,05 ммоль/ч.л.) и аланинаминотрансферазы — АлТ (N — 0,20±0,03 ммоль/ч.л.) методом S.Rautman — S.Frenkel (1957); холинэстеразы методом В. Г. Колба (1972; N — 74,98±10,15мкм/ч.л.), содержание общего билирубина и его фракций методом Йендрашека (1972; N — 7,4±0,25 мкмоль/л). [1 ,с.180],
Из общего числа обследованных мужчин было 111 (49,1 %), женщин — 115 (50,9 %) в возрасте от 17 до 65 лет. Инфильтративный туберкулез легких установлен у 134 (59,2 %) больных, фиброзно-кавернозный туберкулез легких у 30 (13,3 %), кавернозный и диссеминированный туберкулез легких 18 (8 %). Впервые выявленных больных было 194 (85,8), т. е. абсолютное большинство, ранее леченых — 32 (14,1 %).
Сопутствующие заболевания выявлены у 177 (77,8) больных: ХОБЛ — у 31 %, анемии — у 33,8±3,1 %, заболевания ЖКТ и печени — у 11,3 %, сахарный диабет — у 19,7 %.
В процессе химиотерапии побочные реакции отмечены у 145 больных (64,5 %). В своей работе мы применяли по синдромную классификацию побочных реакций от противотуберкулезных препаратов [9, с.31]. Частота и характер ПР представлены на рис. 1.
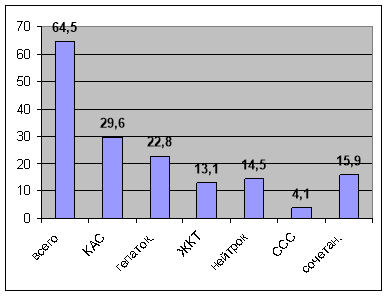
Рис. 1. Частота и характер побочных реакций от противотуберкулезных препаратов у больных туберкулезом легких
Как видно из рис 1, побочные реакции со стороны печени отмечены у 33 (22,8±3,4 %) больных.
Анализ характера клинических симптомов поражения печени при гепатоксических реакциях (рис.2) показывает преобладание диспепсического синдрома.
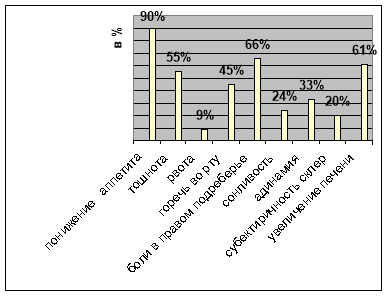
Рис 2. Клинические симптомы гепатотоксических реакций у больных туберкулезом легких
С целью установления взаимосвязи частоты и характера отдельных синдромов ПР с поражением печени и почек было изучено динамика нарушений функции печени на основе определения индикаторных ферментов в крови и моче.
Характеризуя функциональное состояние печени у больных нужно, прежде всего, отметить, что сама туберкулезная интоксикация сопровождается интоксикационным синдромом. Печень при этом обеспечивает удаление из крови продуктов микробных и поврежденных клеток, а также обезвреживание эндогенных метаболитов.
Кроме того, необходимо учитывать локализацию ферментов АсТ и АлТ в субклеточных структурах. Известно, что АсТ значительно в большей степени связана с митохондриями и ядерными структурами, чем АлТ, которая сосредоточена в гиоплазме. Поэтому АлТ легче попадает в кровь, и повышение ее активности при повреждении клеток печени определяется раньше.
Коэффициент Де Ритиса у всех больных особенно с гепатоксическими реакциями, был меньше 1,0, билирубиновый показатель также не превышал 50 %, что указывает на наличие нарушения на уровне мембраны гепатоцитов.
Функциональное состояние печени убольных туберкулезом при развитии побочных реакций от противотуберкулезных препаратов
Сопредседатели школы: А.К. Иванов – профессор, д.м.н., А.А. Яковлев - профессор, д.м.н.


В последние десятилетия актуальность проблемы туберкулеза все чаще обуславливается вовлечением в эпидемический процесс больных ВИЧ-инфекцией. В 2011 году в мире из 8,7 млн. случаев заболевания туберкулезом 13,0% имели сочетание с ВИЧ-инфекцией и из 1,4 млн. умерших от туберкулеза 430 000 человек были ВИЧ-серопозитивными.
В России заболевание туберкулезом больных ВИЧ-инфекцией имеет выраженную тенденцию к росту, достигнув 11839 человек в 2011 году, против 5985 в 2007 году и все чаще основной причиной смерти больных на поздних стадиях ВИЧ-инфекции становится генерализированный туберкулез.
Разобщенность и низкая преемственность в работе медицинских и других, заинтересованных в проблеме ВИЧ-инфекции и туберкулеза структур, психосоциальная дезадаптация и стигматизация пациентов, атипичность клинического течения туберкулеза у ВИЧ-инфицированных лиц и прочие причины значительно осложняют все звенья (профилактика, скрининг, диагностика, лечение и др.) адекватного ведения больных с сочетанной патологией. Специалисты противотуберкулезных учреждений недостаточно ориентированы в клинических и других вопросах ВИЧ-инфекции, врачи и сотрудники Центров СПИД, общей лечебной сети – в проблемах туберкулеза.
Целью школы является расширение конкретных знаний и практических навыков в комплексном подходе к ведению больных с сочетанием туберкулеза и ВИЧ-инфекции, с учетом особенностей клинического течения, диагностики и лечения других заболеваний, сопровождающих ВИЧ-инфекцию.
Школа рассчитана на врачей-фтизиатров, врачей-инфекционистов и других специалистов противотуберкулезных учреждений, Центров СПИД, общей лечебной сети и других медицинских структур. На школе присутствуют врачи-интерны, клинические ординаторы и профессорско-преподавательский состав, задействованные и заинтересованные в вопросах ВИЧ-инфекции, туберкулеза и их сочетания. Всего – около 75-80 человек.
В результате обучения слушатель должен знать и ориентироваться в вопросах о:
- особенностях клинического течения туберкулеза, в том числе при поражении центральной нервной системы, у больных ВИЧ-инфекцией;
- современных подходах к комплексному лечению больных с сочетанием туберкулеза и ВИЧ-инфекции;
- влиянии СПИД-индикаторных заболеваний, в том числе туберкулеза и сопутствующих патологий (вирусные гепатиты) на развитие ВИЧ-инфекции;
- диагностике и лечении оппортунистических, вторичных и сопутствующих заболеваний у больных с сочетанием туберкулеза и ВИЧ-инфекции.
Прозвучат следующие доклады:
В лекции будет представлено обобщение клинического опыта туберкулезной больницы №11 г. Москва по ведению больных туберкулезом центральной нервной системы на фоне ВИЧ-инфекции. Будут рассмотрены общие закономерности течения туберкулезного менингоэнцефалита при сочетании с ВИЧ-инфекцией, атипичность клинических проявлений, трудности диагностики, в том числе лабораторной, преморбидное состояние больного, важность своевременного и адекватного начала этиологического лечения туберкулеза у таких пациентов.
В лекции будут освещены клинические проявления, диагностика и лечение оппортунистических и вторичных заболеваний (в т.ч. туберкулез) у больных ВИЧ-инфекцией. Будут затронуты основные сопутствующие заболевания, которые чаще всего сопровождают ВИЧ-инфекцию (вирусные гепатиты, заболевания, передающиеся половым путем и др.)
Лекция будет посвящена современным подходам к комплексному лечению сочетания туберкулеза и ВИЧ-инфекции в зависимости от исходного уровня CD 4+лимфоцитов, распространенности туберкулезного поражения, лекарственной чувствительности МБТ, длительности приема АРВТ, наличия IRIS и пр. в соответствии с международными и национальными рекомендациями
Читайте также:


