Папулонекротического туберкулеза кожи симптомы
Группа различных по клинической картине поражений кожи,
обусловленных внедрением в нее микобактерий туберкулеза (бактерий Коха).
Возбудитель попадает в кожу или слизистую оболочку рта чаще всего через кровь
или лимфу из какого-либо туберкулезного очага во внутренних органах (т.н.
вторичный туберкулез). Возникновению туберкулеза кожи способствуют
гормональные дисфункции, состояние нервной системы, астения, инфекционные
заболевания и другие факторы.
Люпоцидный туберкулез кожи (туберкулезная или обыкновенная волчанка)
встречается чаще у детей в возрасте 5-15 лет, реже у пожилых людей.
Характеризуется длительным и упорным течением. Возникает преимущественно на
лице, сочетаясь иногда с поражением слизистых оболочек. На коже появляется
бугорок (люпома) величиной от булавочной головки до горошины, безболезненный,
мягкой консистенции, бледно-красного цвета с желтоватым оттенком. При
надавливании стеклом покраснение исчезает и на побледневшем фоне отчетливо
выступают пятна цвета "яблочного желе". Люпома растет очень медленно,
месяцами, годами. В последующем распадается с образованием язвы, после
заживления которой остается белый рубец. На нем вновь может развиться люпома.
Иногда волчанка осложняется рожистым воспалением, слоновостью и раком.
Колликвативный туберкулез кожи (скрофулодерма) -- самая частая форма
туберкулеза кожи. Возникает у детей, подростков, взрослых. В подкожной
клетчатке возникают глубокие узлы разной величины, тестоватой консистенции,
синюшно-багрового цвета, слегка болезненные. Вскоре они размягчаются и при
вскрытии их возникаютузкие свищевые ходы. Несколько ходов могут сливаться,
образуя язвы с мягкими нависающими краями и дном, покрытым некротическими
массами. При их заживлении остаются грубые, бахромчатые ("лохматые") рубцы. У
больных скрофулодермой нередко находят активный туберкулезный процесс в
легких.
Индуративный туберкулез кожи наблюдается в подавляющем большинстве у женщин
16-40 лет и локализуется преимущественно симметрично на голенях. Глубоко в
дерме и в подкожной клетчатке возникают плотные узлы, кожа над которыми
постепенно приобретает розово-синюшный цвет.
Узлы, вскрываясь, образуют язвы. Заживают они медленно, оставляя гладкий
втянутый рубец. Заболевание склонно к рецидивам в осеннее и зимнее время.
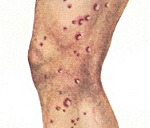
Папулонекротический туберкулез кожи возникает преимущественно у девушек и
молодых женщин. Плотные, полушаровидные, изолированные папулы
розоватосинюшного цвета, размером от просяного зерна до горошины располагаются
в толще предплечий, голеней, бедер, реже туловища и лица. В центре папулы
обнаруживается очажок некроза, постепенно подсыхающий в буроватую или
грязно-серого цвета корочку.
После заживления остаются вдавленные, как бы "штампованные" рубчики.
Заболевание склонно к рецидивам в осеннее и зимнее время.
Лихеноидныи туберкулез кожи (лишай золотушных). Болеют дети и подростки,
страдающие туберкулезом легких и лимфатических узлов. Обычно на коже груди,
спины, живота и боковых поверхностях туловища появляются мелкие
сгруппированные бугорки, покрытыелегко снимаемыми серого цвета корочками.
После их заживления остается пигментация, иногда точечные рубчики.
Лечение. Должно быть направлено на ликвидацию туберкулезной инфекции в
организме, устранение факторов, способствующих развитию кожного поражения,
улучшение общего состояния больного. Оптимальный вариант-комбинированная
терапия антибиотиками (стрептомицин, рифампицин) и препаратами гидразида
изоникотиновой кислоты (изониазид, или тубазид, фтивазид, салюзит и др.). При
отдельных разновидностях туберкулеза кожи указанную терапию комбинируют с
пара-аминосалициловой кислотой (ПАСК) и витамином Д2. Большое значение
придается бессолевой, богатой белками и витаминизированной диете,
светолечению, общеукрепляющей терапии.
Лечение лучше проводить в специализированных учреждениях санаторного типа
(люпозориях). В дальнейшем на протяжении 2-3 лет больные весной и осенью
должны получать 3-месячное противорецидивное лечение. Пластические операции по
поводу обезображивающих рубцов, оставляемых иногда туберкулезной волчанкой,
делают не ранее 2 лет после выздоровления.
Папулонекротический туберкулез кожи – инфекционное заболевание кожных покровов туберкулёзной этиологии, отличительными особенностями которого являются приступообразный характер высыпания первичных элементов и распространённость патологического процесса. Клинически папулонекротический туберкулёз характеризуется появлением плотных множественных узелков – полусфер диаметром от 1 до 4 мм всех оттенков фиолетового цвета с центральным некрозом. Патологический процесс диагностируют на основании типичных проявлений и подтверждают результатами гистологии. Лечение проводят противотуберкулёзными препаратами, витаминами, УФО.
МКБ-10
Общие сведения
Папулонекротический туберкулез кожи – разновидность хронической рецидивирующей инфекции кожи, вызванной микобактериями туберкулёза и характеризующейся диссеминацией патологического процесса. Впервые папулонекротический туберкулез кожи был описан австрийским педиатром Ф. Гамбургером. Заболевание чаще возникает у детей и молодых женщин, не имеет расовых различий, неэндемично. Может развиваться в любое время года, но рецидивы обычно наблюдаются весной и осенью.
Несмотря на то, что заболевание относится к группе дерматозов с установленной причиной возникновения, в эпидемиологии папулонекротического туберкулёза кожи остаётся много неясностей. Согласно данным официальной статистики, на долю патологического процесса приходится всего 1% в структуре заболеваемости туберкулезом, что сопоставимо со статистической погрешностью. Поскольку речь идёт о визуально диагностируемой форме туберкулёзной инфекции, возникают сомнения в достоверности таких данных. По всей вероятности, проблема заключается в низкой регистрации папулонекротического туберкулёза кожи из-за недостаточной туберкулёзной настороженности практикующих врачей, недооценки значимости заболевания и ошибочной диагностики неспецифических форм поражения кожи вместо специфической туберкулёзной инфекции. Косвенным доказательством большой вероятности диагностических ошибок служит незначительный процент патологии в структуре заболеваемости.
Некорректная диагностика патологического процесса, недооценка его распространённости, рост количества пациентов с папулонекротическим туберкулёзом кожи в Европе и России в сочетании с необходимостью тщательной дифференциальной диагностики заболевания с другими дерматозами делает проблему особенно актуальной на современном этапе.

Причины
Возбудитель заболевания – микобактерия туберкулёза человеческого типа, или палочка Коха - аэробный микроорганизм, развивающийся только в присутствии кислорода. Однако кожа, отлично снабжаемая кислородом, из-за особенности кислой среды дермы является неблагоприятной средой для размножения микобактерий. Поэтому заражение в результате первичного попадания микобактерий непосредственно на поверхность дермы при папулонекротическом туберкулёзе кожи происходит редко.
Несмотря на то, что в структуре микобактерий есть специальные антигены, стимулирующие сенсибилизацию кожных покровов, необходимо сочетание большого количества и высокой вирулентности микробов. Только в этом случае возможно снижение местного Т-клеточного иммунитета кожи с развитием аллергической реакции и формированием первичных элементов, что происходит крайне редко. Кроме того, большую роль играет состояние общего иммунитета.
Патогенез
Основу патологического процесса составляет воспалительная реакция внутренней оболочки капилляров, вызванная аллергической реакцией антиген-антитело. Роль антигена выполняет микобактерия, гематогенным путём попавшая в кожу из очага туберкулёзной инфекции, уже существующего в организме, в том числе и в латентном варианте. В качестве очагов инфекции могут выступать регионарные лимфатические узлы, кишечник, поражённые суставы и внутренние органы.
В ответ на внедрение антигена в кожу иммунная и ретикулярная системы дермы начинают выработку антител, сенсибилизируя слои кожи и располагающиеся в ней структуры, в том числе – капилляры. Клетки, вовлечённые в аллергический процесс, начинают продуцировать биологически активные вещества, изменяющие сосудистую проницаемость. Во внутренней оболочке мелких сосудов возникают явления воспаления, что облегчает попадание возбудителя патологического процесса из кровотока в кожу и становится причиной развития васкулита, являющегося основой папулонекротического туберкулёза кожи.
Классификация
- Папулёзная разновидность – первичным элементом является папула воспалительного генеза, мелкая, плотная на ощупь.
- Пустулёзная разновидность – первичным элементом является пустула, возникающая на месте папулы, наполненная полупрозрачным содержимым, которое выделяется при надавливании.
Симптомы папулонекротического туберкулеза
При разрешении поверхностных форм рубчики не образуются. Весь цикл занимает от одного до двух месяцев. Внешне первичные элементы напоминают юношескую угревую сыпь. Общее самочувствие пациентов при развитии заболевания обычно не нарушается, у ослабленных больных возможны явления продромы.
Диагностика
Дифференциальную диагностику проводят с юношескими угрями, кольцевидной гранулёмой, масляными фолликулитами, узелковым васкулитом, злокачественным пустулёзом, бугорковым сифилидом, каплевидным парапсориазом, узелковым пруриго (почесухой), лимфоматоидным папулёзом.
Лечение папулонекротического туберкулеза кожи
Терапия комплексная, проводится фтизиатром после консультации с дерматологом и инфекционистом, включает использование противотуберкулёзных препаратов по индивидуальным схемам (в расчёте на килограмм веса пациента) в комплексе с витаминотерапией, препаратами железа и иммуностимуляторами. Эффективно применение УФО. При локализации процесса на лице может потребоваться консультация косметолога.
Прогноз при отсутствии серьёзной первичной туберкулёзной патологии благоприятный. Профилактика заключается в хорошем питании, закаливании, раннем выявлении и своевременном лечении патологии. Обязательно диспансерное наблюдение.
Туберкулез кожи является хроническим инфекционным заболеванием, вызываемым микобактериями туберкулеза.
Возбудитель . Микобактерии туберкулеза — палочки 2,5 мкм в длину — являются кислотоустойчивыми. Они не образуют спор, для них характерен полиморфизм, через каждые 20 часов их число увеличивается.
Среди возбудителей туберкулеза кожи известно 3 вида микобактерий:
– Micobacteriuм tuberculosis hominis (человеческий) — 94–95 %;
– Micobacteriuм tuberculosis bovis (бычий) — 4–5 %;
– Micobacteriuм tuberculosis avis (птичий) — менее 1 %.
Патогенез . Микобактерии туберкулеза попадают в кожу или первично, т. е. экзогенно, или вторично, т. е. эндогенно: гематогенно, лимфогенно или per continuitatem — из первичных или вторичных очагов, при легочном или внелегочном туберкулезе.
Кожа является далеко не идеальной тканью человеческого организма для развития микобактерий туберкулеза. Во-первых, температура поверхности кожи на несколько градусов ниже, чем в легких; во-вторых, содержание кислорода существенно ниже, а СО 2 — выше, чем в ткани легкого; и, наконец, ткань легкого почти на 95 % состоит из воды, а содержание воды в коже не более 76 %.
Поэтому туберкулез кожи и слизистых оболочек, в отличие от туберкулеза легких, почек, других внутренних органов, костей и суставов, встречается намного реже. В настоящее время 1 случай туберкулеза кожи в Беларуси приходится почти на 1000 случаев туберкулеза легких. Среди провоцирующих факторов называют острые инфекции, травмы, эндокринные расстройства, особенно сахарный диабет, гиповитаминозы, неполноценное питание, другие состояния, приводящие к снижению неспецифической резистентности организма. Существенную роль в патогенезе туберкулеза кожи играют массивность инфицирования, вирулентность микобактерий, состояние иммунитета. Туберкулезное воспаление рассматривается как классический пример воспаления на иммунной основе. Ведущую роль при туберкулезе кожи отводят Т-клеточному иммунитету, а значение гуморального звена иммунитета, равно как и роль аутоиммунных реакций, остается дискутабельной.
При первом внедрении микобактерий в кожу развивается первичный аффект, а затем в процесс вовлекаются лимфатические узлы, т. к. формируется первичный туберкулезный комплекс. Входными воротами в этом случае являются травмы и дефекты кожи, особенно при ее гнойничковых заболеваниях. Уже через 3–4 недели после заражения на месте внедрения микобактерий формируется вначале крупная папула красно-бурого цвета, а затем поверхностная болезненная язва диаметром до 1–2 см с зернистым

дном с гнойным отделяемым, мягкими и подрытыми краями. У отдельных больных язва носит шанкриформный характер с уплотнением краев. В течение второго месяца возникают лимфангит и регионарный лимфаденит. Лимфоузлы, вначале подвижные и изолированные, вскоре спаиваются между собой и кожей, нередко вскрываются с образованием язв, напоминая склофулодерму. Язва рубцуется в течение нескольких месяцев, одновременно процесс репарации приводит к петрификации лимфатических узлов. Туберкулиновые пробы при первичном туберкулезе кожи чаще отрицательные.
Классификация туберкулеза кожи . В течение многих лет мы пользу-
емся классификацией, согласно которой все формы кожного туберкулеза делятся на локализованные и диссеминированные.
К локализованным формам относятся: туберкулезная волчанка, колликвативный туберкулез кожи, бородавчатый туберкулез кожи, язвенный туберкулез кожи и слизистых оболочек.
Среди диссеминированных форм туберкулеза кожи называют папулонекротический туберкулез, индуративный туберкулез кожи, лихеноидный туберкулез, или лишай золотушных, миллиарная диссеминированная волчанка лица.
Туберкулезная волчанка (люпозный туберкулез кожи, или обыкновенная волчанка). Если в послевоенные годы она поражала в основном детей, то в настоящее время встречается преимущественно у взрослых, чаще у женщин, страдающих туберкулезом легких или лимфатических узлов.
Туберкулезная волчанка может протекать по одному из следующих клинических вариантов:
– язвенная, или мутилирующая;

– бородавчатая, или папилломатозная;
– псориазиформная туберкулезная волчанка с обилием сероватобелых чешуек на поверхности.
Известны случаи изолированного поражения слизистой рта и носовой перегородки с перфорацией последней.
Течение вульгарной волчанки многолетнее, ухудшение — зимой. Возможны осложнения, рожистое воспаление и люпус-карцинома (плоскоклеточный рак с быстрым метастазированием).
Патоморфология . В основе бугорков — инфекционная гранулема с преобладанием эпителиоидных клеток с казеозным некрозом в центре, вокруг которого обилие лимфоцитов и гигантских клеток Лангханса. Обнаруживаются туберкулезные палочки.
Дифференциальная диагностика проводится с серпигинирующим,
или ползущим, бугорковым сифилидом, сгруппированным бугорковым сифилидом, туберкулоидной лепрой, хромомикозом, кожным лейшманиозом, туберкулоидной формой.
В пользу бугоркового сифилида будет говорить бледно-красный цвет
Для очагов туберкулоидной лепры характерны отрицательные волчаночные симптомы, ранняя потеря температурной и болевой поверхностной чувствительности, потоотделения в очаге.
При туберкулоидной форме кожного лейшманиоза бугорки болезненные при пальпации, оставляют втянутые рубчики.
Очаги хромомикоза чаще локализуются на туловище и конечностях, волчаночные симптомы — отрицательные, в биопсированных кусочках кожи из очага обнаруживаются черные овальные или сферические тельца возбудителя.
Колликвативный туберкулез кожи, или скрофулодерма. Различают первичную скрофулодерму, развивающуюся вследствие гематогенного распространения микобактерий из первичного очага при резком снижении иммунитета, и более часто регистрируемую вторичную скрофулодерму, возникающую вследствие лимфогенного распространения возбудителя из пораженных туберкулезом лимфатических узлов.
Первичная скрофулодерма характеризуется появлением в подкожной клетчатке (преимущественно в области конечностей) небольших подвижных и безболезненных узлов, которые в дальнейшем увеличиваются в размерах и вскрываются с образованием вяло гранулирующих язв. Язвы заживают медленно с образованием мостиковидных рубцов с неровной поверхностью.

Излюбленной локализацией вторичной скрофулодермы является шея, область грудины, ключиц. Первичный элемент — узел в подкожной клетчатке, кожа над которым постоянно краснеет. После распада узлов образуются глубокие язвы с мягкими подрытыми краями, а дно покрыто желтоватыми казеозными массами, после отторжения которых образуются втянутые мостикообразные рубцы.
Гистологически в глубоких слоях дермы определяется клеточный инфильтрат в виде узла, который состоит из массы эпителиоидных клеток, образующих бугорок, окруженный лимфоидными элементами, в центре — творожистый некроз. Микобактерии обнаруживаются по периферии казеозного участка.
Дифференциальная диагностика скрофулодермы проводится:
– с сифилитической гуммой (отличия: другая локализация, наличие некротического стержня в язве, звездчатый рубец по заживлению, положительные трепонемные серореакции);
– актиномикозом (отличия: инфильтрат деревянистой плотности, жидкое гнойное и гнойно-кровянистое отделяемое с наличием друз желтого цвета);
– инфильтративно-абсцедирующей пиодермией (отличия: локализация в области подмышечных и паховобедренных складок, на ягодицах; плотные инфильтраты, множественные сообщающиеся свищи с яркой гиперемией вокруг).
Бородавчатый туберкулез кожи — это суперинфекция, при которой микобактерии попадают в кожу уже инфицированных людей, или аутоинокуляция, хотя не исключается и гематогенный путь попадания. Основной контингент — хирурги, патологоанатомы, ветеринарные врачи, мясники. Основной возбудитель — M. tuberculosis bovis (бычий тип).
Первичный элемент — папула. Локализация — открытые участки тела, преимущественно тыл кистей. Очаги поражения различной формы и размеров, с четкими границами, коричневато-красного цвета, с папилломатозной, шероховатой поверхностью. Можно выделить 3 зоны очага: в центре — бородавчатые разрастания высотой до 1 см, затем зона корок, трещин с синюшно-красноватым валиком по периферии, самая крайняя зона — синеватый венчик в виде каймы на границе со здоровой кожей. Очаг обычно одиночный.
Гистология . Наблюдается гиперкератоз, папилломатоз, сочетание воспалительной и гранулематозной реакций в дерме, микобактерии обнаруживаются с трудом. Типичные бугорки в биоптате выявляются не всегда, особенно в застарелых элементах сыпи.

Дифференциальная диагностика бородавчатого туберкулеза проводится:
– с язвенно-вегетирующей пиодермией (отличия: островоспалительная реакция вокруг язв, чаще поражены нижние конечности, неприятно пахнущее серозно-гнойное отделяемое, склонность к развитию новых язвенных дефектов);
– хромомикозом (отличие: очаги на туловище и конечностях, обнаружение возбудителя при микологическом исследовании или биопсии);
– бородавчатым красным лишаем (отличия: преимущественная локализация очагов на голенях, отсутствие трех зон в очаге поражения, отсутствие рубцевания, интенсивный зуд, разная гистологическая картина).
Язвенный туберкулез кожи и слизистых оболочек. Встречается редко. Является результатом массивной аутоинокуляции при экссудативном туберкулезе легких или желудочно-кишечного тракта, реже мочеполовых органов. Болезнь манифестирует появлением милиарных узелков розового или желтоватого цвета на слизистых оболочках полости рта или половых органов, вокруг естественных отверстий, которые сравнительно быстро распадаются с образованием небольших болезненных язв с фестончатыми очертаниями, подрытыми краями и неровным зернистым дном (некротические бугорки серовато-желтого цвета — зерна Треля). Язвочки могут сливаться в долго существующие обширные язвенные поверхности. Регионарные лимфоузлы увеличены и болезненны.
Гистология . В глубоких слоях дермы наблюдаются туберкулоидные гранулемы, в более поверхностных — воспалительная реакция вокруг изъязвления; легко обнаруживаются микобактерии туберкулеза.
Туберкулиновые реакции чаще отрицательные, но могут быть и гиперэргическими.
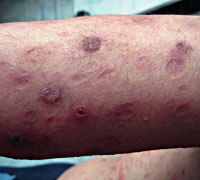
Папуло-некротический туберкулез кожи — это фактически аллерги-
ческий васкулит вследствие сенсибилизации микобактериями туберкулеза. Проявляется симметрично расположенными на коже лица, разгибательных поверхностей конечностей, локтей, колен, ягодиц папулами округлых очертаний размером 2–6 мм, синюшно-красного цвета, в центре которых развивается псевдопустула с некрозом. Небольшая язвочка покрыта плотноприлегающей корочкой, вокруг — возвышающийся ободок. На месте язвочки остаются штампованные рубчики. Болезнь длится месяцы и годы, ухудшение — зимой. Туберкулиновые пробы положительные. Поверхностная пустулезная форма папулонекротического туберкулеза называется Acnitis, напоминает вульгарные угри и встречается у детей школьного возраста. У подростков и юношей описана глубокая пустулезная разновидность папулонекротического туберкулеза, называемая Folliclis. Папулонекротический туберкулез обычно сочетается с туберкуле-
зом лимфатических узлов, туберкулезом легких, костей.

Гистология . В дерме — неспецифические воспалительные изменения, затем выявляется центральный некроз, вокруг него — неспецифический, гранулематозный инфильтрат. В эпидермисе — акантоз, паракератоз. Микобактерии обнаруживаются с трудом.
Дифференциальная диагностика проводится:
– с папуло-некротическим васкулитом (отличия: острое течение, отрицательные туберкулиновые реакции, процесс разрешается за 2–3 недели);
– лимфатоидным папулезом (отличия: появляются синюшно-розо- вые папулы, бляшки, цикл развития — 4–6 недель, болезнь длится годами. Гистологически — картина истинной лимфомы).
Индуративная эритема Базена (индуративный туберкулез кожи) — это васкулит глубоких сосудов дермы туберкулезной этиологии. Чаще болеют женщины среднего возраста. Преимущественная локализация — голени. Первичный элемент — узел в сетчатом слое дермы и подкожной жировой клетчатки. Узлы немногочисленные, симметрично расположенные, размером 2–5 см в диаметре, плотноэластической консистенции. Кожа над ними постепенно краснеет (красно-синюшный цвет), холодная на ощупь. У каждого 4–5-го больного узлы изъязвляются (язвенная форма Гетчинсона). Края язв крутые или подрытые, уплотнены. После заживления остается гладкий, втянутый рубец.
Гистология . Воспалительный инфильтрат характеризуется гранулематозной и лимфоцитарно-плазмоклеточной реакцией, наблюдается набухание и пролиферация эндотелия кровеносных сосудов, тромбоз и облитерация их просвета. В дальнейшем формируется специфическая гранулематозная реакция.
Дифференциальная диагностика проводится:
– с узловатой эритемой, хронической формой (отличия: более яркий цвет узлов, болезненность, узлы не изъязвляются, локализация — нередко боковые поверхности голеней);
– саркоидозом крупноузловатым (отличия: один или несколько полушаровидных узлов до 3 см в диаметре, плотноватой консистенции, си- нюшно-розового или красно-коричневого цвета, с гладкой поверхностью, при диаскопии видны желто-бурые пылинки. Узлы регрессируют с центра, оставляя временную гиперпигментацию).
Лихеноидный туберкулез, или лишай золотушных. В настоящее вре-
мя эта форма туберкулеза встречается крайне редко и чаще среди ослабленных детей и подростков с активным туберкулезом внутренних органов.
На коже груди, боковых поверхностей туловища появляются симметрично расположенные лихеноидные, фолликулярные или плоские папулы
и бугорки желтовато-красноватого или коричневатого цвета, которые могут группироваться, образуя кольцевидные очаги. Высыпания оставля-

ют поверхностные рубчики. Течение заболевания хроническое, приступообразное.
Туберкулиновые пробы положительные.
Гистология . Выявляются эпителоидно-клеточные гранулемы, расположенные перифолликулярно, при наличии небольшого количества лимфоцитов, гигантских клеток.
Дифференциальная диагностика проводится:
– с красным плоским лишаем (полигональные блестящие зудящие папулы с центральным вдавлением, с преимущественным расположением на внутренней поверхности верхних конечностей, на голенях и туловище,
с положительным феноменом Кебнера, частым поражением слизистых оболочек и ногтей; отсутствие данных о наличии туберкулеза внутренних органов);
– блестящим лишаем (отличия: множественные изолированные плоские папулы диаметром 1–2 мм с блестящей нешелушащейся поверхностью, бледно-розового цвета или нормальной окраски; туберкулиновые реакции отрицательные).
Милиарная диссеминированная волчанка лица. По мнению одних ученых, это редкая форма туберкулеза кожи, является папулезным вариантом локализованного папулонекротического туберкулеза, по мнению других — это люпоидная форма розацеа.
Гистология . Обнаруживается инфильтрат бугоркового строения с развитием очагового некроза, окруженного большим количеством эпителиоидных клеток, встречаются гигантские клетки, большое количество палочек туберкулеза.
Дифференциальная диагностика проводится:
– с розацеа (отличия: на отечной и гиперемированной коже лица имеется большое количество угревых, папуло-пустулезных элементов, телеангиэктазий, отсутствуют указания на наличие туберкулеза внутренних органов);
– мелкоузелковым саркоидозом (отличия: множественные, резко отграниченные, симметрично расположенные, плотные бугорки и папулы величиной до горошины, с гладкой поверхностью, цвет которых меняется от бледно-розового до фиолетового и бурого. Феномен пылинок положительный. Реакции на туберкулин, как правило, отрицательные).
Диагностика туберкулеза кожи . При установлении диагноза следует учитывать данные анамнеза, клинические, микробиологические и гистоло-

Дата публикации: 02.05.2019 2019-05-02
Статья просмотрена: 1593 раза
В статье представлен клинический случай туберкулеза кожи у пациентов 5 и 17 лет. Приводятся литературные данные о частоте встречаемости и особенностях туберкулеза кожи, данные истории болезни, включая анамнез, иллюстративный материал. Особенностью данного случая является редкость клинической формы данного заболевания.
Ключевые слова: туберкулез кожи, поддерживающая фаза, интенсивная фаза, язвенно-некротическая форма, папуло-некротическая форма.
Актуальность:Туберкулезное заболевание кожи — редкая форма туберкулеза, к которой относятся различные по клинической картине, патоморфологии и патогенезу поражение, вызванные Mycobacterium tuberculosis (МБТ). [3]
Заболеваемость туберкулезом кожи в России ежегодно выявляется в среднем 0,43 больных туберкулезом кожи на 100 000 населения (в зонах курации СПБНИИФ от 0–0,6), что составляет 5,6 % всего внелегочного туберкулеза. Поражения кожи наблюдаются у 7 % больных туберкулезом.
Туберкулезом кожи чаще заболевают женщины (порядка 70 % больных) в возрасте от 20 до 40 лет. В группу риска входят, прежде всего лица, находящиеся в контакте с больными туберкулезом, мясники и фермеры, больные диабетом, контактирующие с больными животными, ВИЧ-инфицированные, наркозависимые, злоупотребляющие алкоголем, бездомные, заключенные, сезонные рабочие, иммигранты. У детей, как и у подростков чаще встречается склерофулодерма. У грудных детей чаще развивается первичный и милиарный туберкулез кожи. Преимущественное развитие туберкулезно-аллергических васкулитов происходит у лиц среднего возраста при наличии высокой специфической реактивности сосудистой стенки. [1,4]
Туберкулез кожи в подавляющем большинстве случаев (почти 70 %) является вторичным туберкулезом и развивается только у отдельных больных активным туберкулезом лимфатических узлов, костей, внутренних органов. МБТ попадают в кожу гематогенным, реже лимфогенным путем. Но возможен и непосредственный путь распространения в кожу контактом. [4]
Классификация туберкулеза кожи:
I. Хронически текущий первичный туберкулез:
1) колликвативный туберкулез: скрофулодерма первичная, скрофулодерма вторичная, фунгозный туберкулез;
2) рассеянные формы туберкулеза кожи: папулонекротический туберкулез, уплотненная эритема, лишай золотушный.
II. Вторичный туберкулез:
1) туберкулезная волчанка (плоская, язвенная, гипертрофическая, папилломатозная);
2) бородавчатый туберкулез кожи;
3) милиарно-язвенный туберкулез кожи. [2,3]
Клинический случай №1
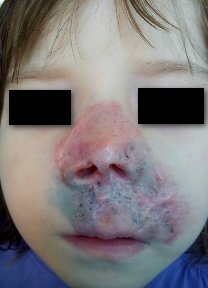
Рис.1. Ребенок Б. Туберкулез кожи. Язвенно-некротическая форма
Жалобы при поступлении: на высыпания на коже в виде гнойных корочек, покраснение и раздражение кожи вокруг высыпаний.
Анамнез заболевания: Выявлен при обращении. Направлена ДО№ 3. Туберкулезный контакт с мамой, у которой туберкулез с множественной лекарственной устойчивостью с июля 2014г. Бацилла Кальмета-Жерена (БЦЖ) рубчик 5 мм. Реакция Манту с 2 ТЕ от 09.01.2015г. — 15 мм. Диаскин-тест от 03.02.2015г. — 8мм. Впервые ребенок перенес туберкулез в 2012г. Находилась на стационарном лечении в детском отделении с 28.05.2012г. по 27.09.2012г. 04.09.2012г. операция — лимфаденэктомия шейных лимфоузлов с обеих сторон. Гистологическое заключение от 04.09.2012г. № 1778–85 — туберкулезный лимфаденит. Альтернативно-продуктивная тканевая реакция. Лечение получала по 1 категории. Исход — лечение завершено. Жалобы на высыпания на коже под крыльями носа появились в апреле 2014г. неоднократно получала лечение у дерматолога, ЛОР-врача, без эффекта. После результата гистологического исследования в национальном центре проблем туберкулёза Республики Казахстан (НЦПТ РК) от 01.07.2015г. № 1821(26.06.2015г.– открытая биопсия кожи лица) — туберкулезное воспаление кожи, язвенно-некротическая форма, ребенок был направлен в детско-подростковое отделение ОПТД.
Центральная врачебно-контрольная комиссия (ЦВКК) от 24.07.2015г. д/зТуберкулез кожи. Язвенно-некротическая форма. Активная стадия. Микобактерии туберкулеза (МБТ) — Тип Д (Рецидив МБТ-). 4 категория из туб. контакта с МЛУ ТБ. Интенсивная фаза по 4 категории 180 доз с 24.07.2015г. по 19.01.2016г. ЦВКК от 20.01.2016г.- диагноз тот же. Учитывая положительную динамику, переведена на поддерживающую фазу в течение 12 месяцев. Поддерживающая фаза по 4 категории с 20.01.2016г.
Анамнез жизни: 2-й ребенок в семье. Привит по календарю. На диспансерном учете у специалистов не состоит. Питание полноценное. В 3-комнатной квартире проживают 7 человек. Аллергологический анамнез:спокоен.
Общее состояние при поступлении: Состояние средней степени тяжести за счет симптомов интоксикации. Самочувствие нарушено. Сознание ясное. Телосложение астеническое. Питания пониженного. Тургор мягких тканей снижен. Кожа бледно-розовая, на коже лица очаг поражения расположен носовой, подносовой, верхнегубной областях и щечной области слева, очаг гиперемирован, так же имеются обширная язвенная поверхность, язвочки до 0,4 мм с неровным дном покрытых гнойными корочками, края язв приподняты в виде валика. В носовой области участки минус ткань, в щечной области участки плюс ткань.
Видимые слизистые чистые, физиологической окраски, суховаты. Периферические лимфатические узлы: подчелюстные, паховые, подмышечные до 1 размера, плотно-эластичные, подвижные, безболезненные, неспаянные. Носовое дыхание свободное. Зев спокоен. Аускультативно дыхание в легких везикулярное, хрипов нет. Тоны сердца громкие, ритмичные. Живот при пальпации мягкий, безболезненный. Печень не увеличена. Селезенка не увеличена. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Стул оформленный, 1 раза в день.
Рентгенография легких: Легочные поля чистые, корни структурны. Купол диафрагмы ровный. Синусы плевры свободные. Границы сердца в норме. Заключение: данных за активный туберкулез в легких нет.
Противотуберкулезное лечение: Интенсивная фаза по 4 категории с 24.07.2015г. по 19.01.2016г.- Левофлоксацин -0,125 Капреомицин -0.4 Pro — 0.25 Циклосерин -0,75 Пиразинамид -0.5 Этамбутол -1,2 Pas-1,0 Поддерживающая фаза с 20.01.2016г. по 24.01.2016г. Левофлоксацин -0,125 Pro — 0.25 Циклосерин -0,75 Этамбутол -1,2 Pas-1,0
Патогенетическое исимптоматическое лечение: витамины В1, В6, гепадиф, дезинтоксикационная терапия.
Результаты иобсуждения: После результата гистологического исследования в НЦПТ РК от 01.07.2015г. № 1821(26.06.2015г.– открытая биопсия кожи лица) был установлен следующий клинический диагноз: Туберкулез кожи. Язвенно-некротическая форма. Активная стадия. МБТ- Тип Д (Рецидив МБТ-). 4 категория из туб. контакта с МЛУ ТБ.
Клинический случай №2
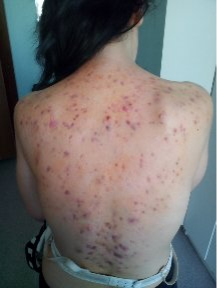
Рис.2. Подросток К.Туберкулез кожи. Папуло-некротическая форма
Жалобы при поступлении на высыпания на коже спины.
Анамнез заболевания: Пациентка выявлена при обращении. Туберкулезный контакт не установлен. БЦЖ рубчики 5 и 6 мм. Проба Манту с 2 ТЕ от 22.06.2015г. — 14 мм. Впервые высыпания в виде узелков без зуда на коже спины появились в 2014 г. К врачу не обращалась, занимались самолечением. В июне 2015 г. обратились к дерматологу, который направил пациентку к фтизиатру. В амбулаторных условиях пациентке 29.06.2015г. проведена биопсия кожи и подкожной клетчатки. Проведено гистологическое исследование в ОПТД г. Караганды — Заключение №1384–85 от 07.07.2015г.: В присланном материале ткань кожа, под эпидермисом участки лимфоидной инфильтрации с примесью эпителиоидных клеток и клетками Пирогова-Лангханса. Специфическое воспаление кожи туберкулезной этиологии, экссудативная тканевая реакция. 27.07.2015г. стеклопрепараты были переданы вг. Алматы вНЦПТ РК для подтверждения гистологического заключения. Выдано было заключение — туберкулез кожи и подкожной ткани. Девочка направлена на стационарное лечение в детско-подростковое отделение Областного противотуберкулезного диспансера г. Караганды, где находилась на лечении с 17.07.2015г. ЦВКК от 18.07.2015г. выставлен клинический диагноз — Туберкулез кожи. Папуло-некротическая форма. Активная стадия. МБТ- I категория. Новый случай 1А группа Д-учета. Получала препараты первого ряда: интенсивная фаза с 18.07.2015г. по 15.09.2015г. 60 доз — изониазид 0,3, рифампицин 0,6, пиразинамид 2,0, этамбутол 1,2. Поддерживающая фаза закончена 20.04.2016г. получала изониазид 0,3 и рафампицин 0,6.
Анамнез жизни: 2 ребенок в семье.Росла и развивалась соответственно возрасту. На Д-учете не состоит. Социально-бытовые условия удовлетворительные. Родители и старший брат ежегодно проходят флюорографию. Аллергологический анамнез: со слов мамы без особенностей.
Общее состояние при поступлении: средней степени тяжести за счет симптомов интоксикации. Сон спокоен, аппетит снижен. На коже спины и частично на груди распространенные высыпания в виде узелков синюшно-красного цвета, местами сливающиеся в сплошные очаги с изъязвлениями, рубцовыми изменениями. Зуд умеренный. Видимые слизистые чистые, бледные. Периферические лимфатические узлы: подмышечные до 1–2 размера, плотно- эластичной консистенции, безболезненные, подвижные. Носовое дыхание свободное. Перкуторно-легочный тон. Аускультативно дыхание в легких везикулярное, хрипов нет. Тоны сердца громкие, ритмичные. Живот мягкий, безболезненный при пальпации, не вздут. Печень и селезенка не увеличены. Стул и диурез в норме.
Рентгенография легких: Легочные поля чистые, корни структурны. Купол диафрагмы ровный. Синусы плевры свободные. Границы сердца в норме. Заключение: данных за активный туберкулез в легких нет.
Противотуберкулезное лечение: Получала препараты первого ряда: интенсивная фаза с 18.07.2015г. по 15.09.2015г. 60 доз — изониазид 0,3, рифампицин 0,6, пиразинамид 2,0, этамбутол 1,2.
Поддерживающая фаза с 16.09.2015г. по 20.04.2016г., получала изониазид 0,3 и рафампицин 0,6(получила 153 дозы). Патогенетическое исимптоматическое лечение: Витамины В1 и В6, дезинтоксикационная терапия, ферменты.
Результаты иобсуждения: После результата гистологического исследования в НЦПТ РК № 1384–85 от 07.07.2015г. был установлен следующий клинический диагноз: Туберкулез кожи. Папуло-некротическая форма. Стадия рассасывания. МБТ- I категория. Новый случай. 1А группа Д-учета.
Оба пациента были выписаны в удовлетворительном состоянии. С положительной клинической динамикой, под наблюдение участкового фтизиатра.
Выводы:
- Туберкулез кожи редкая форма заболевания, является одним из проявлений туберкулезной инфекции и нередко сопутствует туберкулезу легких, лимфатических узлов и других органов, что послужило для обсуждения данных клинических случаев.
- Причиной позднего выявления туберкулеза кожи является трудность диагностики, нужна настороженность для врачей общей лечебной сети, чтобы вовремя диагностировать данное заболевание.
- Диагноз подтверждается гистологическими и бактериологическими исследованиями биоптата из пораженного участка кожи.
- Тщательное исследование эпидемического анамнеза, инфицированности, вакцинации детей БЦЖ, проведение рентгенологического обследования детям и подросткам, поможет снизить позднюю диагностику внелегочного туберкулеза кожи.
Читайте также:


