Операция при туберкулезе брюшной полости

Приоритетными направлениями медицинской деятельности является оказание экстренной и плановой хирургической помощи больным туберкулезом различной локализации, как при туберкулезе различных органов и систем, так и при наличии хирургических заболеваний органов брюшной полости и сопутствующем туберкулезе органов дыхания. Хирургическая помощь оказывается, в том числе и ВИЧ-инфицированным пациентам.
Больница оснащена современным диагностическим оборудованием (ультразвуковые аппараты, фиброэндоскопы, компьютерные томографы, современные комплексы для лапаро- и торакоскопических вмешательств), что дает возможность высокоточной диагностики в типичных и сложных случаях.
Следуя тенденциям развития мировой хирургии к снижению инвазивности хирургических вмешательств, приоритет в работе отделения имеют щадящие, малотравматичные методики операций. Хирургическая служба оснащена самым современным оборудованием, которое позволяет выполнять обширные вмешательства с минимальным риском для жизни больных, что расширяет возможности безопасной хирургии. Операционный блок представляет собой современный операционный комплекс, который позволяет выполнять сложнейшие оперативные вмешательства. Палаты оборудованы современными функциональными кроватями и необходимым медицинским оборудованием.

Основными направлениями в работе хирургического отделения являются применение инновационных методов оперативных вмешательств с использованием видеолапароскопической аппаратуры и малоинвазивных способов лечения (малотравматичные и без разрезов). Наряду с этим успешно применяются классические методики оперативных вмешательств.


Помимо торакоскопических операций, широко применяются анатомические классические операции по поводу туберкулеза легких (лоб- и пневмонэктомии), внеплевральные корригирующие операции силиконовыми протезами.
1. Хирургическое лечение и диагностика осложненных форм туберкулеза кишечника, брюшины;
2. Хирургическое лечение острого и хронического калькулёзного (каменного) холецистита – лапароскопическим методом;
3. Хирургическое лечение грыжи пищеводного отверстия диафрагмы – лапароскопическим методом;
4. Лапароскопические вмешательства при заболеваниях желудка, кишечника, поджелудочной железы и желчевыводящей системы, в том числе реконструктивные операции по удалению колостом;
5. Диагностика и радикальное хирургическое лечение доброкачественных и злокачественных заболеваний желудка, печени, поджелудочной железы, кишечника;
6. Хирургическое лечение паховых, бедренных, пупочных, вентральных и обширных послеоперационных грыж с применением синтетических материалов (сетка), преимущественно - лапароскопическим методом;
7. Хирургия эндокринных органов – операции при патологии щитовидной железы;
8. Оперативная флебология – хирургия вен нижних конечностей.
9. Биопсия периферических лимфоузлов для верификации диагноза.
10. Экстренная хирургия лапароскопическими методами – хирургическое лечение острого аппендицита, ушивание перфоративной язвы, операции при ущемлении грыжи, острой кишечной спаечной непроходимости и т.д.;
11. Минимальноинвазивные пункционные и дренирующие оперативные вмешательства при абсцессах брюшной полости, при невозможности выполнения эндоскопического лечения механической желтухи и т.д.;
12. Удаление липомы, атеромы различных локализаций
13. Торакоскопические, мини-инвазивные вмешательства при гнойно-воспалительных заболевания легких, плевральной полости, грудной стенки, такие как абсцесс легкого, бронхоэктазы, эмпиема плевры, медиастинит, остеомиелит ребер, грудины;
14. Торакоскопическая диагностика и лечение плевритов неясной этиологии;
15. Торакоскопическая резекция кисты перикарда
16. Мини-инвазивная и стандартная диагностика и радикальное лечение при доброкачественных и злокачественных новообразованиях легких, средостения, пищевода, грудной стенки, в том числе местнораспространенные опухоли (Т4) и метастатическое поражение легких, плевры;
17. Комбинированное лечение постожоговых и пептических рубцовых стриктур пищевода;
18. Торакоскопическое или комбинированное хирургическое лечение релаксаций и грыж диафрагмы;
· Туберкулез органов брюшной полости и периферических лимфоузлов
· Грыжи различных локализаций
· Болезни желчного пузыря
· Диагностика и лечение заболеваний щитовидной железы
· Заболевания желудка и 12-перстной кишки
· Заболевания желчного пузыря и других органов панкреато-дуоденальной зоны
· Заболевания тонкой и толстой кишки, а также анального канала
· Язвенная болезнь желудка или двенадцатиперстной кишки
· Эпителиальный копчиковый ход (киста копчика, свищ копчика)
· Варикозная болезнь вен нижних конечностей
· Анальная трещина, геморрой
· Лимфаденопатия неясного генеза
Патология органов грудной клетки:
· Туберкулез легких различных форм и локализаций
· Доброкачественные и злокачественные новообразования легких, средостения, пищевода, грудной стенки, в том числе местнораспространенные опухоли (Т4) и метастатическое поражение легких, плевры;
· Дифференциальная диагностика различных заболеваний органов грудной клетки (торакоскопическая биопсия легкого, плевры, лимфоузлов средостения).
· Плеврит неясной этиологии;
· Постожоговые и пептические рубцовые стриктуры пищевода;
· Последствия травм грудной клетки и её внутренних органов;
· Релаксация и грыжи диафрагмы;
· Гнойно-воспалительные заболевания легких, плевральной полости, грудной стенки, такие как абсцесс легкого, бронхоэктазы, эмпиема плевры, медиастинит, остеомиелит ребер, грудины;
Барский Борис Григорьевич. Заведующий отделением. к.м.н. Врач-хирург высшей категории, стаж 18 лет. Врач-торакальный хирург высшей категории, стаж 10 лет.
Беленцева Ольга Викторовна. к.м.н. Врач-хирург высшей категории, стаж 27 лет.
Гафаров Умед Олимович. к.м.н. Врач-хирург первой категории, стаж 17 лет
Плоткин Дмитрий Владимирович. к.м.н. Врач-хирург высшей категории, доцент кафедры общей хирургии РНИМУ им. Н.И.Пирогова. Стаж 21 год
Филиппов Андрей Николаевич. к.м.н. Врач-хирург высшей категории. Стаж 29 лет
Соколович Алексей Георгиевич. д.м.н. Врач-хирург. Стаж 33 года
Вирский Николай Юрьевич. Врач-торакальный хирург высшей категории. Стаж 21 год
АбуАркуб Тамила Исмаиловна. Врач-торакальный хирург. Стаж 4 года
Мазурова Наталья Викторовна. Врач-торакальный хирург. Стаж 6 лет.
Емельянов Михаил Николаевич. Врач-торакальный хирург высшей категории. Стаж 31 год
Плановые консультации хирурга осуществляются на базе Клинико-диагностического центра (15 корпус, 1 этаж) по направлению ПТД. Консультации торакального хирурга – в ординаторской торакальной хирургии (15 корпус, 3 этаж).
Телефон ординаторской 12 корпуса: 8(499)268-28-11
Телелефон ординаторской 15 корпуса: 8(499)268-26-80
Для плановой госпитализации необходимый минимум: Паспорт, полис, направление из ПТД, анализы на RW, ВИЧ, HBS, HCV (менее 3-х мес), Имунный статус до 2-х мес (при ВИЧ+).
Клиника №2 круглосуточный стационар, специализирующийся на оказании плановой и экстренной медицинской помощи больным с легочным и внелегочным туберкулезом (хирургической, урологической, нефрологической, акушерско-гинекологической, офтальмологической), в том числе при сочетании туберкулеза с ВИЧ-инфекцией.
1. Коечный фонд Клиники №2 Центра имеет следующую специализацию. Диагностическое отделение, специализируется на проведении дифференциальной диагностики болезней органов дыхания. Дифференциальная диагностика проводится с использованием рентгенологических, эндоскопических и хирургических методов. Выполняется исследование бронхо-альвеолярного секрета на выявление возбудителя туберкулеза различными методами в т.ч. ПЦР, биопсия бронхов, чрезбронхиальная биопсия легкого под двойной визуализацией, трансторакальная тонкоигловая биопсия образований в легких под контролем КТ, торакоскопическая биопсия легкого и лимфоузлов средостения, медиастиноскопия. Кроме стандартного рентгенологического исследования выполняется компьютерная томография (КТ) с контрастированием. Так же проводятся исследования функции внешнего дыхания, Эхо-кардиография, холтеровское мониторирование. Приемное отделение производит госпитализацию больных в отделения Клиники.
2. При необходимости происходит госпитализация в боксы приемного отделения, для динамического наблюдения и проведения диагностических мероприятий. Функции отделения: прием и регистрация больных, оказание экстренной медицинской помощи. В штате приемного отделения 5 врачей имеют высшую квалификационную категорию, во главе с зав. отделением Кузнецовой Л.М. В Туберкулезном легочном отделении проводится интенсивное лечение больных туберкулезом легких с применением современных схем противотуберкулезной химиотерапии.
3. В хирургическом отделении выполняются операции на органах грудной клетки и брюшной полости. Оказывается весь объем плановой и экстренной хирургической помощи при различных заболеваниях легких, пищевода, желудка, тонкого и толстого кишечника, печени, селезенки, желчного пузыря, поджелудочной железы, заболеваниях артерий и вен, а так же при грыжах брюшной стенки. Хирургическое лечение проводится у больных с различной локализацией туберкулёзных изменений, в том числе ВИЧ-инфицированным лицам.
4. Выполняется в полном объеме плановая и экстренная хирургическая помощь при туберкулезе легких, сочетании туберкулеза и опухолевого поражения, плевритах, пневмотораксе. Операции выполняются с использованием торакоскопического оборудования, т.н. видеоассистированные операции (VATS): резекции легких различного объема от сегментарных до пневмонэктомии, удаление образований с применением прецизионной техники (электронож, лазер), плеврэктомии, органосохраняющие операции по созданию коллапса легкого (экстраплевральная торакопластика и экстраплевральный пневмолиз с пломбировкой).
5. Проводится эндоскопическое лечение туберкулеза бронхов, посттуберкулезных рубцовых стенозов бронхов, бронхиальных, пищеводных и бронхо-пищеводных свищей с применением самораскрывающихся стентов, Выполняется клапанная бронхоблокация для лечения туберкулеза, т.ч. осложненного кровохарканьем и эмпиемой плевры с бронхо-плевральными свищами. 6. Диагностика и оперативное лечение больных туберкулезом почек, половых органов; проводятся также онкоурологические операции (радикальная нефрэктомия, резекция почки, простатэктомия, цистопростатвезикулэктомия); лапароскопические нефрэктомии, иссечение кист почки, уретеролиз, пластика лоханочно-мочеточникового сегмента; пункционные технологии в лечении урологических заболеваний; реконструктивно-пластические операции на нижних и верхних мочевыводящих путях, в т.ч. кишечная реконструкция мочеточника и мочевого пузыря; восстановление проходимости мочевыводящих путей с применением стентов из никелид титана с памятью формы; пластика мочеиспускательного канала при рецидивных протяженных сужениях лоскутами слизистой ротовой полости.
6. Нефрологическая помощь пациентам со следующими заболеваниями: острый и хронический гломерулонефрит, необструктивный пиелонефрит; интерстициальные заболевания почек; амилоидоз; острое почечное повреждение; хроническая болезнь почек (хроническая почечная недостаточность). Осуществляется совместное ведение с фтизиатрами пациентов с трансплантированной почкой и туберкулезом легких получающих сочетанную иммуносупресивную и туберкулостатическую терапию.
7. Фтизиоофтальмологическая помощь лицам, страдающим туберкулезом органа зрения и другими глазными заболеваниями, сочетающиеся с туберкулезом других органов и систем.
8. Родильный дом с гинекологическим отделением оказывает специализированную медицинскую помощь больным туберкулёзом, в том числе при сочетании ВИЧ-инфекции и туберкулеза; В гинекологическом отделении проводится дифференциальная диагностика туберкулеза с неспецифическими воспалительными заболеваниями женских половых органов. Диагностическое обследование и хирургическое лечение выполняется с использованием эндоскопической аппаратуры. Выполняется весь спектр операций от диагностической лапароскопии до экстирпации матки с придатками.
9. Детское отделение оказывает фтизиатрическую помощь детям, имеются палаты интенсивной терапии.
10. Лечение сочетанной ВИЧ/туберкулез инфекции проводится в специализированном отделении. Применяются современные схемы химиотерапии туберкулеза в комплексе с антиретровирусной терапией, проводится лечение других вторичных заболеваний. Используются экстракорпоральные методы дезинтоксикации и лечения, нутритивная поддержка. Оказывается психологическая помощь.

Дата публикации: 26.04.2018 2018-04-26
Статья просмотрена: 441 раз
Актуальность. За последнее десятилетие в условиях миграции населения, социально-экономических потрясений, снижения уровня жизни, роста иммунодефицитных состояний, развития резистентности к препаратам существенно ухудшилось качество жизни населения [1, с. 36; 2, с. 45; 6, с. 895].
К социально обусловленным заболеваниям современности относят ВИЧ/СПИД, вирусные гепатиты, туберкулез. Высокой остается смертность от инфекционных болезней, на которую, по данным ВОЗ, на территории земного шара приходится 25–45% случаев. Основными причинами данных смертей являются туберкулез, вирусные гепатиты, пневмония, корь, диареи и ВИЧ-инфекция [3, с. 24].
Повсеместно регистрируются рост заболеваемости туберкулезом как легочных, так и внелегочных локализаций и смертности от него. Ухудшению эпидемиологической ситуации по туберкулезу, кроме прочих факторов, способствуют его позднее выявление, наличие сопутствующей соматической патологии. Неблагоприятное влияние на эпидемиологическую ситуацию по туберкулезу оказывает также рост лекарственной устойчивости возбудителя [1, с. 36; 2, с. 48; 3, с. 24; 5, с.29].
Вместе с тем изменилась структура клинических форм туберкулеза как легочных, так и внелегочных локализаций. У половины больных внелегочным туберкулезом диагностируют запущенные формы заболевания, каждый второй-четвертый пациент с внелегочным туберкулезом становится инвалидом, что свидетельствует о крайне неудовлетворительном его выявлении и лечении [5, с. 28; 6, с. 895].
Абдоминальный туберкулез (АТ) занимает особое положение среди других форм внелегочного туберкулеза, поскольку он представляет значительные сложности в диагностике и считается до настоящего времени редкой патологией. Сложности проблемы АТ определены еще и тем, что клиническая классификация включает в себя различные формы: туберкулез кишечника, брюшины и туберкулезный мезаденит [4, с.351].
Диагноз АТ устанавливается по морфологическим критериям при обнаружении специфических туберкулезных гранулем (87,3%), по комплексу клинических параметров с использованием рентгенологических, ультрасонографических, микробиологических методов, а также туберкулинодиагностики и пробного лечения (12,7%). В трети случаев АТ диагностируется постмортально [1, с.36; 2, с. 45; 3, с. 23].
Говоря о диагностике и тактике лечения АТ, остаются нерешенными ряд проблем: заболевание диагностируется поздно, даже у лиц группы риска; сложна дифференциальная диагностика с другими заболеваниями органов брюшной полости и малого таза; не определены предпочтительные методы верификации АТ; не всегда очевиден выбор метода хирургического лечения АТ; сложности представляет профилактика послеоперационных осложнений. В этой связи, усовершенствование существующих и поиск новых диагностических методов, а также определение адекватного хирургического, терапевтических методов лечения является актуальной проблемой в лечении АТ [3, с. 32; 5,с. 29].
Цель исследования: улучшение результатов диагностики и лечения больных абдоминальным туберкулом путем применения видеолапароскопических вмешательств.
Материалы и методы. Нами проанализирован опыт лечения 64 больных с верифицированным диагнозом и подозрением на АТ, находившихся на стационарном лечении в отделении внелегочного туберкулеза Республиканского специализированного научно-практического медицинского центра фтизиатрии и пульмонологии Министерства здравоохранения Республики Узбекистан в период 2016-2017 гг.
Мужчин было 41 (64,1%), женщин – 23 (35,9%). Возраст пациентов варьировал от 18 до 44 (24,7±4,7) лет.
Все пациенты госпитализировались с жалобами на умеренные боли в животе, слабость, снижение аппетита, подъемы температуры тела, диарею, сменяющуюся запорами.
При направлении пациентов с подозрением на АТ, проводился тщательный сбор жалоб и анамнеза заболевания. Такие признаки как боли в эпигастрии, по ходу тонкого, толстого кишечника, тошнота, рвота, запоры, жидкий стул, давали основание заподозрить спец. Процесс в брюшной полости. При физикальном осмотре обращали внимание на наличие болей в животе, выпячиваний передней брюшной стенки, флюктуации, определение перитониальных симптомов.
При проявлении одного из симптомов заболевания, наряду с лабораторными анализами, исследование дополнялось УЗИ органов брюшной полости, при котором особо обращали внимание на лимфатические узлы брюшной полости, забрюшинного пространства и органов малого таза; прослойки или скопление свободной жидкости в брюшной полости и малом тазу, наличие или отсутствие перистальтики кишечника, диаметр портальной и селезеночных вен, и диаметр общего желчного протока, с целью исключения цирроза печени.
При отсутствии косвенных УЗИ признаков, и имеющейся клиники АТ, исследование дополняли мультислайсной компьютерной томографией (МСКТ) органов брюшной полости. При этом также определяли реакцию, увеличение лимфоузлов органов брюшной полости и забрюшинного пространства, наличие свободной жидкости, отсутствие объемного образования брюшной полости.
При наличии косвенных признаков кишечной непроходимости всем пациентам выполнялся пассаж бариевой взвеси по желудочно-кишечному тракту, а при положительных лабораторных данных, подтверждающих спец. процесс, а так же одного из признаков УЗИ или МСКТ (л/у и свободной жидкости брюшной полости) и исключении злокачественного процесса, наличие или отсутствие реакции туберкулиновых проб, пациентов госпитализировали в отделение, которым выполняли диагностическую лапароскопию (ДЛ).
ДЛ проводили на лапароскопической стойке фирмы KarlStоrz (Германия) с набором инструментария для диагностических манипуляций. Видеолапароскопия выполнялась под общей анестезией в положении Фовлера. После предварительного наложения карбоксиперитонеума с помощью иглы Veress, в нижней точке Калька, вводился десятимиллиметровый троакар с 30 градусной торцевой оптикой (фирмы KarlStorz) и осуществлялся осмотр брюшной полости.
Ревизия органов брюшной полости начиналась с осмотра правой доли печени, желчного пузыря, гепатодуоденальной и круглой связки печени, луковицы двенадцатиперстной кишки. После чего, наклонив операционный стол вправо на 15 градусов, осматривались левая доля печени, желудок, селезенка, левый боковой канал. Для отведения, удержания, инструментальной пальпации и взятия биопсии вводился дополнительный пятимиллиметровый троакар в левой или правой подвздошных областях. Для осмотра органов малого таза, сигмовидной кишки, брюшины малого таза больным придавали положение Тренделенбурга. В последнюю очередь осматривались большой сальник, мезоколон и брыжейку тонкой кишки с висцеральной брюшиной во всех отделах.
Во время ДЛ тщательно осматривалось: наличие спаечного процесса брюшной полости, наличие увеличенных лимфоузлов ворот печени, большого сальника, брыжейки тонкого и толстого кишечника, имелось ли поражение париетальной брюшины малого таза, поражение спец. процессом гениталий у женщин, наличие асцита.
Во всех случаях производился забор биоптата: париетальная брюшина, лимфоузлы из брыжейки тонкого или толстого кишечника для гистологической верификации природы заболевания. При необходимости диагностический этап сопровождался лечебными манипуляциями: лапароскопической санацией брюшной полости, лапароскопическим адгезиолизисом, дренированием брюшной полости.
Результаты исследований и их обсуждение
Комплексное исследование показало, что в 42 (65,2%) наблюдениях при подозрении на АТ был дополнительный спец. процесс легких, диагностированный в 36 случаях, и в 6 наблюдениях было поражение периферических лимфоузлов.
10 (15,6%) больных были госпитализированы с верифицированным диагнозом АТ, это пациенты, которым были ранее выполнены операции на органах брюшной полости в других клиниках, с морфологической верификацией спец. процесса, причем в 10 случаях операции выполнялись по поводу острых хирургических заболеваний и диагноз абдоминальный туберкулез был выставлен после морфологического исследования удаленных органов. Этим пациентам проводилась стандартная терапия 1 и 2 линии.
В остальных случая нами выполнена диагностическая и лечебная лапароскопия. Так, в 14 (21,9%) наблюдениях, исследования носили диагностический характер и ограничивались лишь визуальным осмотром органов брюшной полости с обязательным забором лимфатических узлов из брыжейки тощей кишки, патологических образований брюшины и забора асцитической жидкости брюшной полости (рис. 1-3).
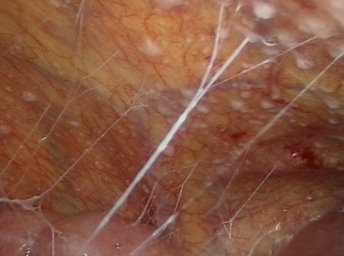
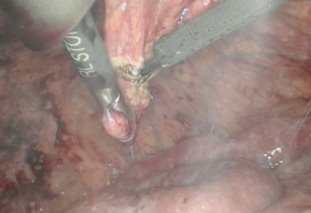
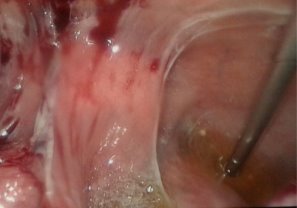
Рис. 2-3. Забор биоптата при диагностической лапароскопии с листка париетальной брюшины (рис. 2), а также забор асцитической жидкости для цитологического исследования во время ДЛ (рис. 3).
40 больным были выполнены лечебные лапароскопические вмешательства. Так в 23 (35,9%) наблюдениях были выполнены лапароскопические санации брюшной полости. Причиной 1 (1,6%) лапароскопической санации явился туберкулезный перитонит. Для этого, после предварительной ДЛ и биопсии выполнялась аспирация перитониального экссудата брюшной полости. Для санации брюшной полости использовался раствор Декасана, в разведении 1:3 с физиологическим раствором. При этом использовалось от 2 до 4,5-5 литров дез. раствора. Операции заканчивались дренированием полостей малого таза и подпеченочного пространства при необходимости (рис. 4-5).
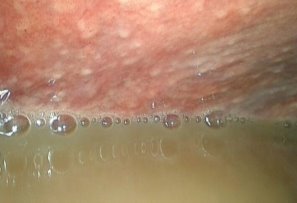
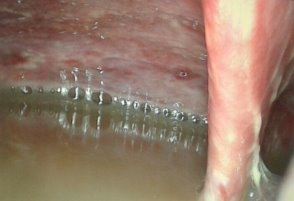
Рис. 4-5. Большое скопление перитониального экссудата в левом боковом кармане (рис. 4.), а также надпеченочной области (рис. 5).
17 (26,5%) больным выполнен лапароскопический адгезиолизис. Показанием к данному виду вмешательства явился спаечный процесс брюшной полости и кишечника, активная кишечная перистальтика, отсутствие пареза и выраженной дилатации кишечника, данные, которых представлены на рис. 6-8.
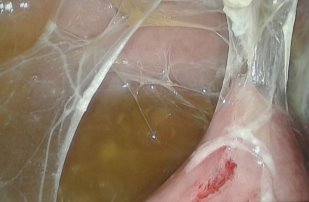
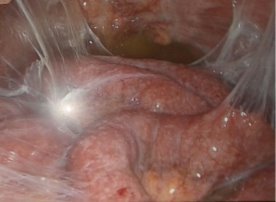
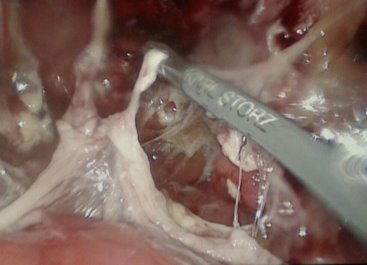
Рис. 6-7. Рыхлый спаечный процесс между передней брюшной стенкой (рис. 6) и петлями тонкого кишечника (рис. 7)
Рис. 8. Удаление спаек с поверхности кишечника при лапароскопическом адгезиолизисе
Сравнительный анализ клинической эффективности проводимого лечения контролировали по количеству отделяемого по дренажам из брюшной полости, восстановлении полной перистальтики кишечника, снижению общей интоксикации.
Активизация пациентов после видеолапароскопических вмешательств производилась в тот же день. Дренажи из брюшной полости удалялись на 3-4-е сутки после предварительного УЗИ-контроля брюшной полости, отсутствию свободной жидкости в брюшной полости.
Анализ морфологических результатов исследований после лапароскопических вмешательств позволил в 34 (85%) наблюдениях не только подтвердить диагноз абдоминальный туберкулез, но и сделать заключение о генерализованной форме спец. процесса.
В 1 (2,5%) случае был установлен диагноз мезотелиомы брюшной полости, у 2 (5%) больных верифицирован генитальный туберкулез, а 3 (7,5%) исключен спец. процесс органов брюшной полости и пациенты были выписаны в профильные стационары (табл. 1).
Характер оперативных вмешательств у больных с подозрением на АТ
В комплексной терапии туберкулеза легких особое значение приобретают хирургические методы. Ведь у ряда пациентов достичь ремиссии или полного излечения без радикального вмешательства попросту невозможно.
Современное состояние проблемы таково, что не менее 40% всех операций на легких проводится именно по фтизиатрическим причинам. А благодаря совершенствованию методов хирургии и применению новых технологий удается достичь очень высоких показателей эффективности.
Любая операция должна иметь позитивный исход. Хирургическое лечение туберкулеза преследуют такие цели:
• Ликвидация очагов разрушения (деструкции) легочной ткани.
• Устранение опасных осложнений (кровотечения, пневмоторакса, эмпиемы).
• Повышение качества жизни пациентов и снижение их опасности для окружающих.
Выполнение этих пунктов было бы невозможным без комплексного подхода в лечении туберкулеза. Операция не даст эффекта без применения современных специфических препаратов, убивающих возбудители – микобактерии.
Показания
Поступая в стационар, каждый пациент, страдающий туберкулезом, предупреждается о вероятности оперативной коррекции. Ведь хирургические методы лечения имеют очень широкие показания. В список возможных состояний входит практически любая форма патологического процесса:
• Первичный туберкулезный комплекс и поражение внутригрудных лимфоузлов (частые обострения, длительная интоксикация, сдавление соседних тканей, ателектаз, рубцовая деформация, каверна и туберкулома).
• Инфильтративный туберкулез (зоны распада).
• Казеозная пневмония (особенно при быстром прогрессировании).
• Туберкулома (большие размеры очага, каверны, выделение микобактерий).
• Кавернозный туберкулез (неэффективность консервативной терапии, лекарственная резистентность микобактерий, стеноз бронха, полости распада).
Оперативное лечение показано и при различных осложнениях заболевания. Хирурги предлагают свою помощь пациентам с бронхоэктазами, стенозами крупных бронхов, эмпиемой, панцирным плевритом. Указанные состояния требуют плановой коррекции, однако есть и те, которые нуждаются в неотложной хирургической помощи: выраженное легочное кровотечение, клапанный пневмоторакс, резкое прогрессирование инфекционного процесса.
Операции на легких из-за туберкулеза показаны при различных формах болезни и ее осложнениях.
Противопоказания
Помимо широких показаний к хирургическому вмешательству, при туберкулезе следует учитывать и факторы, ограничивающие назначение оперативного лечения. А таковые могут присутствовать в двух ситуациях:
• Распространенный характер патологического процесса в легких.
• Выраженные функциональные расстройства со стороны дыхательной, кардиоваскулярной систем, почек и печени.
Но в связи с последним аспектом стоит отметить, что после ликвидации туберкулезного очага зачастую происходит восстановление нарушенных функций, а состояние пациентов улучшается. Так происходит в частности при казеозной пневмонии, эмпиеме, пневмотораксе или кровотечении. Поэтому каждый клинический случай и возможность радикального лечения туберкулеза рассматриваются индивидуально.
Виды операций
После рассмотрения основных показаний и ограничений, стоит перейти к вопросу о том, какие делают операции при туберкулезе легких. А их существует довольно много:
• Резекция.
• Пульмонэктомия.
• Торакопластика.
• Плеврэктомия.
• Операции на каверне (рассечение, дренирование, пластика).
• Удаление лимфоузлов.
• Манипуляции с бронхами (резекция, окклюзия, пластика).
Кроме операций из открытого доступа, широко применяют эндоскопические методики. Так, например, при бронхоскопии выполняют извлечение бронхиальных камней и удаление грануляций. Остановить кровотечение стараются путем эндоваскулярной окклюзии поврежденной артерии.
Любое хирургическое вмешательство на легких при туберкулезе требует прочного диагностического основания и качественной терапевтической подготовки. Во-первых, нужно исключить другую пульмонологическую патологию (рак, саркоидоз, паразитозы и пр.). Во-вторых, оперативное лечение выполняется на фоне предварительной и продолжающейся химиотерапии специфическими препаратами. Но зачастую возникает необходимость в назначении других средств (дезинтоксикационных, антигистаминных, иммуностимулирующих). Обширные вмешательства с торакотомией проводятся под наркозом с интубацией и искусственной легочной вентиляцией.
Резекция
Широко распространены резекции легкого при туберкулезе. Они составляют основную массу всех операций у этой категории пациентов. Суть хирургического вмешательства заключается в удалении части легкого с расположенным здесь патологическим очагом.
Объем резекций широко вариабелен. Существуют так называемые экономные операции, когда удаляют один или несколько сегментов, выполняют клиновидное, краевое или плоскостное иссечение очага. Существенно помогают механические аппараты, сшивающие ткани танталовыми скобами. Кроме того, большинство экономных резекций может осуществляться миниинвазивно – с помощью видеоторакоскопии.
При большей распространенности процесса приходится прибегать к лобэктомии, которая характеризуется вырезанием доли легкого. Обычно ее выполняют при фиброзно-кавернозной форме болезни, крупных туберкуломах, цирротических изменениях. Удаление доли легкого зачастую дополняют манипуляциями, уменьшающими объем грудной полости с соответствующей стороны:
• Резекция двух или трех верхних ребер.
• Интраплевральная торакопластика.
• Перемещение диафрагмы.
• Создание искусственного пневмоперитонеума (воздух в брюшной полости).
Если поражаются участки соседних долей или отдаленные сегменты, то производят комбинированную резекцию. А самой обширной из подобных операций считается билобэктомия. Она предполагает удаление части легкого в объеме двух долей. Резекция патологического очага с минимальным объемом здоровой ткани рассматривается как операция выбора для многих пациентов с туберкулезом.
Пульмонэктомия
Иногда необходима гораздо более обширная операция на легком при туберкулезе. Показаниями для пульмонэкетомии становятся: распространенный процесс с кавернозными изменениями, множественные отсевы или гигантская полость распада. Удаляется все пораженное легкое с бронхами, а при эмпиеме заодно вырезают и нагноившийся плевральный мешок.
Торакопластика
Суть торакопластики определяется уменьшением объема, занимаемого легким в грудной полости. Из-за ограничения экскурсий и снижения тканевого натяжения наблюдается спадение и зарастание полости распада. Такое лечение показано пациентам, у которых есть противопоказания к резекции или распространенные деструктивные формы болезни. Из методов торакопластики чаще всего применяют удаление верхних ребер (полностью или только задних участков). Подобное вмешательство более обосновано в молодом и среднем возрасте.
Операции на каверне
Санировать каверну можно с помощью ее дренирования. Прокалывая грудную клетку, в полость распада вводят катетер, а через него сначала отсасывают содержимое, а затем впрыскивают лекарственные растворы. Объем экссудата уменьшается, он становится серозным и освобождается от микобактерий. Да и сама каверна уменьшается в размерах. Правда полного заживления все же не происходит.
Кавернотомию проводят в случаях, когда гигантская полость распада становится постоянным и единственным источником бактериального обсеменения и интоксикации. Ее вскрывают и лечат открытым способом – через отверстие в грудной стенке. После того, как стенки каверны спадаются, проводят второй этап операции – торакопластику.
Если полость деструкции хорошо санирована и не содержит микобактерии, то можно провести ее одномоментную пластику. Каверна вскрывается, очищается, коагулируется, обрабатывается антисептическими растворами и ушивается. Такая щадящая методика является альтернативой более радикальным, как, например, удаление легкого при гигантской каверне. Она также дает неплохие результаты и лучше переносится пациентами.
Плеврэктомия
В качестве восстановительных операций может применяться плеврэктомия с декортикацией легкого. Она применима при эмпиеме или хроническом гнойном плеврите. Удаляется пристеночная плевра с фибринозными отложениями и спайками на висцеральном листке. Это приводит к тому, что легкое, в отличие от ситуаций с торакопластикой, расправляется, что способствует улучшению его функциональных показателей.
Манипуляции с бронхами
Если после туберкулеза у пациента образовался рубцовый стеноз бронха, то хирурги выполняют его иссечение и пластику с наложением анастомоза. Это позволяет улучшить функцию легочной ткани. Гораздо реже используют обратные методы – создание искусственного ателектаза путем обтурации или прошивания долевого бронха (с целью прекращения бактериовыделения из очага и заживления каверны).
Существуют разнообразные методы хирургического лечения туберкулеза. Какое вмешательство показано конкретному пациенту, решает врач.
Реабилитация
Восстановление после операции занимает разное время, что зависит от объема хирургического вмешательства. При экономных резекциях с использованием миниинвазивных технологий для этого потребуется 2–3 недели. А вот пульмонэктомия требует более длительного периода (несколько месяцев). Восстановление или стабилизация функциональных способностей могут задержаться до года. В реабилитационном периоде пациентам рекомендованы питание, богатое основными нутриентами и витаминами, дыхательная гимнастика и лечебная физкультура.
Хирургическое вмешательство при туберкулезе зачастую становится методом выбора. Когда другие средства неэффективны, предпочтение отдается именно операции. Она позволяет устранить патологический очаг и улучшить функциональную способность легких, что для многих пациентов становится залогом успешного выздоровления.
Для отправки комментария вам необходимо авторизоваться.
Читайте также:


