Онкология и туберкулез мочевого пузыря у

Если у вас диагностировали неинвазивный (поверхностный) рак мочевого пузыря, остановить рост опухоли и предотвратить рецидивы можно с помощью БЦЖ-терапии. Это революционный альтернативный метод лечения онкологических заболеваний, который на ранних стадиях рака позволяет обойтись без полостной операции, а также эффективно используется в качестве основной профилактики рецидива после хирургического вмешательства.

Как вакцина БЦЖ влияет на раковые клетки
При онкологических заболеваниях аномальные клетки зачастую маскируются под здоровые. Иммунная система не может их распознать, и злокачественное новообразование растет быстрее. Вакцина БЦЖ запускает естественную защитную реакцию организма. Размножаясь, бациллы Кальметта-Герена стимулируют местный иммунитет и делают раковые клетки видимыми для лейкоцитов, которые отвечают за уничтожение инородных для организма структур.
БЦЖ-терапия дает хорошие результаты при неинвазивном раке мочевого пузыря, когда опухоль еще не вышла за пределы слизистой оболочки органа и не успела распространиться в мышечные ткани. Эта методика стала общепринятым мировым стандартом профилактики рака мочевого пузыря.
Онкологию мочевого пузыря в 70-80% случаев диагностируют на ранней стадии и, если лечение начато своевременно, БЦЖ в 5 раз эффективнее, чем химиотерапия.
Как проходит лечение
Препарат для терапии по поводу злокачественной опухоли вводят непосредственно в мочевой пузырь с помощью автосмазывающегося катетера, так как при процедуре нельзя использовать другие смазывающие вещества, которые могут снижать эффективность БЦЖ-вакцины.
Какие бывают противопоказания
У иммунотерапии с помощью препарата БЦЖ есть ряд противопоказаний:
- повышенная чувствительность к компонентам вакцины или их непереносимость;
- наличие у пациента туберкулеза;
- иммунодефицитные состояния (в том числе СПИД, лимфома, лейкемия);
- беременность и период лактации.
В большинстве случаев у пациентов после БЦЖ-терапии не проявляются побочные действия. Изредка процедура может спровоцировать воспаление слизистой мочевого пузыря (цистит), абсцесс и другие осложнения. Но в сравнении с последствиями химиотерапии и ЛТ эти побочные действия значительно легче переносятся организмом, а терапевтический и противорецидивный эффекты вакцинации делают все ее недостатки незначительными.
При инвазивной стадии вакцина БЦЖ не используется.
2. Если после первой процедуры иммунотерапии в моче появилась кровь, это нормально?
Поскольку иммунотерапию проводят внутрипузырно, стенки мочевого пузыря могут воспалиться. У некоторых пациентов в моче может появиться кровь на 1-2 день после процедуры (в большинстве случаев этого не происходит), и в норме это проходит самостоятельно.
3. Не может ли туберкулезная палочка из вакцины вызвать туберкулез?
Препарат изготавливают из специально обработанной микобактерии, которая неспособна привести к заболеванию. Она интенсивно стимулирует местный иммунитет, не заражая организм.
30 ноября в городской поликлинике мне поставили предварительный диагноз: множественные образования в мочевом пузыре (оухоль мочевого пузыря) . 3 декабря я пришла на консультацию к доктору Шакиру, 5-го он сделал операцию. Заключение после операции: карцинома мочевого пузыря . Операция была проведена эндоскопическим методом в урологическом отделении клиники, современнейшее техническое оснащение которого заслуга доктора Шакира. Благодаря всему этому через 2 дня я самостоятельно отправилась домой. Восстановление было быстрым: через 5 дней после операции я села за руль автомобиля, еще через неделю приступила к работе в офисе. Через месяц после операции доктор Шакир провел дополнительный тур (операция через мочеиспускательный канал) мочевого пузыря, еще раз пройдя по всем очагам опухолей лазером. Далее последовал, рекомендованный при таком диагнозе, курс БЦЖ. "Обычная рутинная операция"- заметил доктор Шакир Фуад. Для этого врача, да, она может и рутинная, но на фоне общего нашего уровня медицины- блестящая ! Отличные аналитические способности, огромный опыт, знание современных технологий , методов лечения и умение их использовать на практике, дают пациентам Фуада Шакира не надежду на выздоровление, а реальную возможность справиться с болезнью и жить качественной полноценной жизнью. Веселый, с отличными чувством юмора , легкий в общении Фуад становится сверх внимательным и сосредоточенным непосредственно во время работы с вами.
Ничто не проходит мимо его внимательного взгляда, никакой нюанс не будет пропущен. На этого доктора можно полностью положиться и быть уверенным, что метод лечения , выбранный Фуадом будет наилучшим в вашей ситуации, а операционное вмешательство будет им проведено не просто сверх аккуратно и точно, но и с заботой о том как для вас пройдет послеоперационный период и последующая жизнь.
Рак мочевого пузыря: диагностика, лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Содержание:
Получить бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
Общие сведения о раке мочевого пузыря
Мочевой пузырь представляет собой полый орган, расположенный в полости малого таза, являющийся частью мочевыводящих путей.
Моча, содержащая конечные продукты обмена веществ, вырабатывается почками и через мочеточник попадает в мочевой пузырь. В мочевом пузыре моча накапливается, а затем при мочеиспускании выводится наружу через уретру (мочеиспускательный канал).
Стенка мочевого пузыря состоит из трех слоев:
- внутренний слой называется слизистой оболочкой. Он постоянно соприкасается с мочой, накапливающейся в мочевом пузыре, обеспечивает герметичность и защиту от проникновения инфекций;
- средний слой состоит из мышечной ткани. За счет этого слоя мочевой пузырь имеет возможность сокращаться, изгоняя мочу;
- наружный слой, покрывающий мочевой пузырь включает фиброзную и жировую ткань, а также кровеносные сосуды.
Какие бывают опухоли мочевого пузыря?
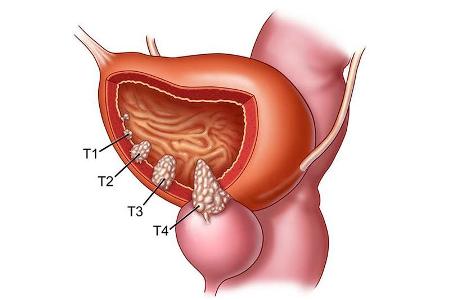
Переходно-клеточный рак (transitional cell carcinoma) – самый распространенный тип рака мочевого пузыря, на долю которого приходится 90 % всех случаев. Около 70 % случаев переходно-клеточного рака составляют поверхностные опухоли ограниченные слизистой мочевого пузыря.
Эти опухоли редко метастазируют и в большинстве случаев не представляют угрозы для жизни. В 30 % случаев развивается инвазивный рак, прорастающий в мышечный слой мочевого пузыря. Инвазивные опухоли могут прорастать в соседние органы, метастазировать и представляют опасность для жизни.
Плоскоклеточный рак (squamous cell carcinoma) – встречается редко и составляет 1-2 % всех случаев рака мочевого пузыря. Этот тип рака мочевого пузыря распространен в странах Африки и Среднего Востока. В 75 % случаев плоскоклеточный рак вызывается распространенным в данных районах паразитом Schistosoma haematobium.
Аденокарцинома (adenocarcinoma) – составляет около 2 % случаев и развивается как правило из урахуса, мочевого протока по которому внутриутробно моча плода выводится в околоплодные воды).
Как часто встречается рак мочевого пузыря?
Рак мочевого пузыря относится к одной из частых опухолей, и преимущественно выявляются в возрасте 60- 80 лет. В Республике Беларусь ежегодно выявляется более 1000 новых случаев рака мочевого пузыря. Мужчины болеют раком мочевого пузыря в 4 раза чаще, чем женщины. Такое различие объясняется более частым контактом у мужчин с внешними канцерогенами (это горюче-смазочные материалы, продукты переработки нефти, обработка металлов), а также нарушением оттока мочи из мочевого пузыря из-за увеличения предстательной железы. Распространенность курения также наблюдается чаще у мужчин, чем у женщин.
Какие факторы предрасполагают к развитию рака мочевого пузыря?
К сожалению, далеко не всегда удается ответить на вопрос – почему один человек заболевает раком мочевого пузыря, а другой нет. Однако, известно, что люди с определенными факторами риска более подвержены этому заболеванию.
- курение. Доказано, что курение является самым важным фактором риска рака мочевого пузыря. Люди, которые курят на протяжении многих лет имеют значительно более высокий риск, чем некурящие или те, кто курит в течение короткого периода времени. Доказано, что вероятность заболеть раком мочевого пузыря возрастает с увеличением количества сигарет, выкуриваемых ежедневно;
- химические вещества. Более высокий риск развития рака мочевого пузыря имеют работники лакокрасочной, химической, металлургической, текстильной, кожевенной промышленности. Кроме того, повышенный риск имеют парикмахеры, машинисты, печатники, художники и водители грузовиков;
- некоторые методы лечения рака. Риск развития мочевого пузыря повышен у пациентов, получавших лечение по поводу других злокачественных новообразований, например, после лечения циклофосфамидом или после проведения лучевой терапии на область живота или таза.
Как проявляется рак мочевого пузыря
Основные симптомы рака мочевого пузыря:
- наличие крови в моче (гематурия) – наиболее типичный, часто первый и важный симптом, особенно если кровь появляется без болевых ощущений (моча может быть ржавого или темно-красного цвета);
- ощущение настоятельной необходимости опорожнить мочевой пузырь;
- необходимость напрягаться, когда вы пытаетесь опорожнить мочевой пузырь;
- чувство боли при попытке опорожнения мочевого пузыря.
Эти симптомы могут быть связаны не только с наличием рака мочевого пузыря, но и другими заболеваниями (инфекция, мочекаменная болезнь). При наличии вышеуказанных симптомов следует безотлагательно обратиться к врачу для выявления заболевания на раннем этапе и своевременного начала лечения.
Однако следует знать, что моча может окрашиваться в красный цвет при употреблении свеклы, некоторых ягод, продуктов питания, содержащих пищевые красители и некоторых лекарств, таких как рифампицин (антибиотик, применяемый для лечения туберкулеза).
Диагностика рака мочевого пузыря
Заподозрить опухоль мочевых путей можно по наличию повышенного количества эритроцитов при неоднократных исследованиях мочи. Однако нужно помнить, что такие изменения могут наблюдаться при других заболеваниях мочеполовой системы, сосудов, при нарушении свертываемости крови и др.
Выявить опухоль в мочевом пузыре можно с помощью ультразвукового исследования. Обязательным условием выполнения УЗИ мочевого пузыря, является хорошо наполненный мочевой пузырь, для чего за 30-60 мин до исследования следует постепенно выпить около 500 мл жидкости.
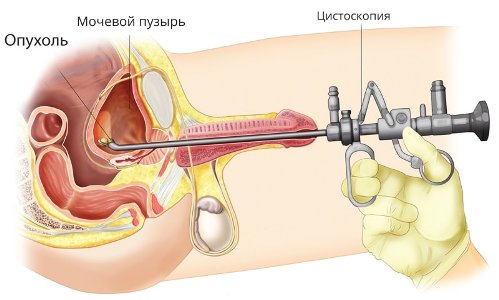
Цистоскопия – основной метод диагностики рака мочевого пузыря. Это процедура, в ходе которой уролог с помощью специального оптического прибора производит осмотр внутренней поверхности мочевого пузыря.
Цистоскопия позволяет врачу увидеть опухоль, а также взять кусочек опухоли для гистологического исследования. Это исследование может быть не очень приятным, так как необходимо ввести цистоскоп в мочевой пузырь через мочеиспускательный канал.
Перед проведением исследования может потребоваться местная анестезия.
Лечение рака мочевого пузыря
Вид применяемого лечения зависит от:
- глубины проникновения опухоли в стенку мочевого пузыря;
- возраста и общего состояния здоровья пациента;
- расположения опухоли в мочевом пузыре;
- гистологического типа опухоли;
- наличия отдаленных метастазов.
Хирургическое лечение рака мочевого пузыря
Существует несколько видов операций, применяемых для лечения рака мочевого пузыря. На ранних стадиях можно сохранить мочевой пузырь, удалив только опухоль и часть стенки мочевого пузыря в непосредственной близости от опухоли.
Такая операция может быть выполнена эндоскопически (без разреза) – трансуретральная резекция (ТУР) или открытым способом – открытая резекция мочевого пузыря.
Трансуретральная резекция мочевого пузыря – применяется при лечении ранних форм рака мочевого пузыря.
При этом на теле не делается разрезов и операцию осуществляют с помощью специального инструмента (резектоскопа), который вводят в мочевой пузырь через мочеиспускательный канал:
- Через канал резектоскопа в полость мочевого пузыря вводят специальная оптику и изображение выводится на экран монитора.
- Опухоль удаляют с помощью проволочной петли на конце резектоскопа, через которую проходит электрический ток большой мощности.
Открытая резекция мочевого пузыря – может выполняться при наличии большой поверхностной опухоли или единичной небольшой инвазивной опухоли:
- Открытая операция предусматривает разрез в нижней части живота, от лонного сочленения до пупка, для доступа к мочевому пузырю.
- В ходе операции удаляют часть мочевого пузыря с опухолью и расположенные рядом лимфатические узлы.
- Иногда требуется резекция участка мочевого пузыря в месте соединения с мочеточником и пересадкой мочеточника в другой участок мочевого пузыря (уретероцистонеоанастомоз).
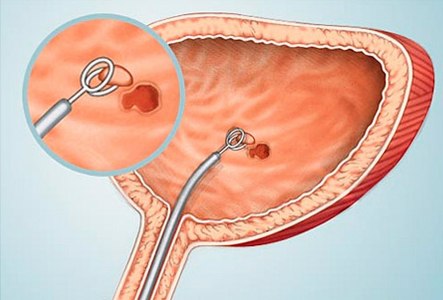
При инвазивном раке единственным методом радикального лечения является удаление всего мочевого пузыря – радикальная цистэктомия. Радикальная цистэктомия предполагает удаление не только мочевого пузыря, но и прилежащих к нему тканей.
У женщин обычно удаляется матка, яичники, фаллопиевы трубы, часть влагалища и мочеиспускательный канал.
У мужчин – предстательная железа и иногда мочеиспускательный канал.
После удаления мочевого пузыря хирургу необходимо создать новые пути в организме для хранения и выделения мочи. Операция по созданию нового пути для вывода мочи из организма называется отведением мочи.
Имеется несколько способов отведения мочи:
- Одним из наиболее предпочтительных способов отведения мочи с точки зрения восстановления функции "естественного" мочеиспускания является создание резервуара для мочи из участка тонкой кишки, который соединяется с мочеиспускательным каналом и мочеточниками и работает как новый мочевой пузырь (илеоцистопластика);
- Иногда для отведения мочи используют участок тонкой кишки, один конец которого соединен с мочеточниками, а второй выведен на кожу передней брюшной стенки в виде стомы, вокруг которой наклеивают специальные плоские мочеприемники для ношения под одеждой – операция Бриккера (ileum conduit);
- Мочеточники могут быть выведены на кожу живота с оставлением в них трубок, по которым моча выделяется в пакет для сбора мочи (мочеприемник) – уретерокутанеостомия.
Трубки могут забиваться слизью и кровяными сгустками, потому надо внимательно следить за их состоянием и периодически промывать. Также трубки могут выпадать из мочеточника. В этом случае нужно срочно обращаться к урологу.
Иммунотерапия (БЦЖ-терапия)
При поверхностном раке мочевого пузыря проводится лечение, называемое иммунотерапией. Суть лечения заключается во ведении в мочевой пузырь раствора специально созданной вакцины БЦЖ. Изначально БЦЖ была разработана как вакцина против туберкулеза, но в дальнейшем была выявлена активность против опухолей мочевого пузыря.
Ослабленные бактерии, входящие в состав вакцины стимулируют собственную иммунную систему организма, которая разрушает опухолевые клетки. Применение вакцины БЦЖ снижает вероятность повторного возникновения опухоли в два раза.
Химиотерапия
Химиотерапия – это использование лекарств, убивающих раковые клетки. При раке мочевого пузыря применяют несколько различных способов введения химиопрепаратов – внутрипузырная химиотерапия, когда лекарство вводят непосредственно в мочевой пузырь, и системная химиотерапия, когда химиопрепараты вводят внутривенно:
- Внутрипузырная химиотерапия действует на раковые клетки находящиеся в мочевом пузыре и проводится при поверхностных опухолях для предотвращения повторного образования опухоли. При введении химиопрепарата в мочевой пузырь, побочные эффекты обычно незначительны. В течение нескольких дней после лечения может наблюдаться наличие крови в моче более частое и болезненное мочеиспускание. Эти симптомы обычно исчезают после лечения.
- Системная химиотерапия позволяет убивать раковые клетки во всем организме, а не только в мочевом пузыре, и проводится при инвазивном раке или при наличии метастазов. Химиотерапия обычно проводится циклами. Каждый цикл имеет период лечения и период отдыха. Побочные эффекты зависят от химиопрепарата и индивидуальной его переносимости.
Лучевая терапия
При лучевой терапии используются высокие дозы рентгеновского или других видов облучения для уничтожения клеток рака и уменьшения опухоли. Этот метод лечения используют при инвазивном раке мочевого пузыря.
Сеансы облучения проводятся на специальных аппаратах обычно один раз в день пять раз в неделю кроме выходных. Лечение обычно длится 6-7 недель.
Лучевая терапия может применяться самостоятельно или в сочетании с химиотерапией.
Какое наблюдение требуется после проведенного лечения?
После проведенного лечения может наблюдаться повторное возникновение опухоли (рецидив), вероятность которого при поверхностных формах достигает 70 %. Новая опухоль может появиться в том же самом месте, где и первичная, а нередко рецидивы возникают на другом участке слизистой мочевого пузыря. Поэтому пациентам, прошедшим лечение по поводу рака мочевого пузыря каждые 3-6 месяцев необходимо проходить обследование. Одним из наиболее важных компонентов обследования является выполнение цистоскопии и цитологическое исследование мочи. Также обследование включает осмотр, анализы крови и мочи, может быть назначено УЗИ или компьютерная томография.
В структуре онкологических заболеваний населения России рак мочевого пузыря занимает 8-е место среди мужчин и 18-е среди женщин. Отмечается сохранение тенденции к постоянному увеличению числа заболевших. Заболеваемость раком мочевого пузыря в настоящее время составляет 11,9 у мужчин, и 1,7 на 100 тыс. населения у женщин. Около 80% пациентов относятся к возрастной группе 50-80 лет, а пик заболеваемости приходится на 7-ое десятилетие жизни. Опухоли мочевого пузыря превалируют среди новообразований мочевых органов и составляют 70% от их числа. Уровень смертности от этого заболевания во многих индустриально развитых странах составляет от 3% до 8,5%.
Причина рака мочевого пузыря неизвестна. Наиболее часто рак мочевого пузыря поражает мужчин в возрасте 60 лет. Ряд авторов отмечает корреляцию между вероятностью заболевания и наличием воспалительных заболеваний мочевыводящих путей, сопровождающихся признаками нарушения оттока мочи из мочевого пузыря. Остается спорным вопрос о специфической роли папилломовируса человека в развитии рака мочевого пузыря.
Доказано значительное увеличение риска появления рака мочевого пузыря у лиц, длительное время контактирующих с вторичными ароматическими аминами. Установлено около 40 потенциально опасных профессий, предрасполагающих к развитию этой болезни. Установлено, что курильщики страдают раком мочевого пузыря в 2-3 раза чаще, чем некурящие. Курение черного табака, содержащего канцерогены, повышает риск развития данного заболевания в 2 раза по сравнению со светлым. Риск развития заболевания снижен у лиц использующих при приготовлении пищи растительные масла, содержащие полиненасыщенные жирные кислоты, а также потребляющие большое количество бета-каротина, калия, витамина С. Потребление хлорированной воды увеличивает возможность развития онкопроцесса в 1,6-1,8 раза.
Рак мочевого пузыря является генетически детерминированным процессом, связанным с цепью хромосомных изменений. Доказано наличие семейной предрасположенности к заболеванию.
СИМПТОМЫ РАКА МОЧЕВОГО ПУЗЫРЯ
Начальные стадии заболевания зачастую протекают бессимптомно, не вызывая беспокойств у больного. Одним из первых признаков болезни чаще всего является гематурия (окрашивание мочи кровью), интенсивность которой может быть различной. От незначительного, когда моча приобретает розовый оттенок и вплоть до образования сгустков крови, что приводит к тампонаде мочевого пузыря и острой задержки мочи. В начале болезни кровотечение иногда бывает однократным, не повторяясь длительное время, не настораживая больного и задерживая необходимое обследование. Поэтому при любом эпизоде гематурии необходимо выявление ее причин путем проведения комплексного обследования.
По мере увеличения стадии процесса и объема поражения присоединяются другие симптомы. Начинает беспокоить частое болезненное, иногда затрудненное мочеиспускание, присоединяются боли в нижних отделах живота, затем в промежности, в паховых областях и крестце. Сначала боли возникают при наполнении мочевого пузыря, а позднее приобретают постоянный характер. Интенсивность болей зависит от степени прорастания стенки мочевого пузыря.
По мере развития заболевания уменьшается емкость мочевого пузыря, учащаются эпизоды кровотечений, что приводит к анемии и ухудшению общего самочувствия больного. При поражении шейки мочевого пузыря и мочеточников постепенно ухудшается функция почек, развивается хроническая почечная недостаточность, присоединяется мочевая инфекция, что может привести к гибели больного без своевременного хирургического вмешательства.
Важно знать, что вышеперечисленные признаки (нарушение акта мочеиспускания, боли, а также кровотечение) могут являться симптомами других болезней мочевых путей. Они характерны для инфекций мочеполовой сферы (циститы, простатиты), туберкулеза, мочекаменной болезни, доброкачественной гиперплазии предстательной железы, склероза шейки мочевого пузыря и др. Зачастую больные раком мочевого пузыря проходят длительное и неэффективное лечение в условиях поликлиники, характеризующееся сохранением симптомов или их частыми рецидивами. Ориентируясь только на лабораторные показателями (анализы мочи и крови) и данные ультразвуковой диагностики специалисты догоспитального этапа зачастую не имеют возможность выставить правильный диагноз, что приводит к позднему началу необходимого лечения.
ДИАГНОСТИКА РАКА МОЧЕВОГО ПУЗЫРЯ
С целью установления диагноза рак мочевого пузыря, оценки стадии поражения и распространенности онкопроцесса необходимо комплексное обследование, включающее объективный осмотр, пальпацию, лабораторные и инструментальные исследования.
Объективный осмотр и пальпация в большинстве случаях не результативны.
Лабораторные исследования:
- Общий анализ мочи - при отсутствии активного кровотечения в осадке мочи зачастую обнаруживаются свежие эритроциты.
- Бактериологический посев мочи – необходим для исключения инфекции мочевых путей.
- Цитологическое исследование – простой метод, позволяющий в 40% случаев в осадке мочи выявить опухолевые клетки. Возможность выявления атипичных клеток затруднена при наличии сопутствующих процессов мочевых путей.
- Онкомаркеры - в настоящее время применяются ряд лабораторных тестов, позволяющих заподозрить рак мочевого пузыря на основании выявления в моче ряда веществ: тест на наличие специфического антигена ВТА (blader tumor antigen) – чувствительность (достоверность) метода 67%, BTA TRAK тест -чувствительность метода 72%, тест на ядерный матриксный протеин (NMP-22) - чувствительность метода 53%, определение хемилюминисценции гемоглобина - чувствительность метода 67%.
Большинство указанных тестов разработаны недавно и еще не нашли широкого применения в клинической практике. Достоинством теста BTA служит его простота, возможность проведения в амбулаторных условиях, а также самим больным. Заслуживает внимание также метод определения гиалуроновой кислоты и гиалуронидазы в моче, так как достоверность метода достигает 92,5%. В связи с большой стоимостью тест-систем, наличия определенной доли ложных результатов, невозможностью диагностировать стадию, распространенность процесса и определить тактику дальнейшего лечения данные методы уступают инструментальным исследованиям (указаны ниже).
Инструментальные исследования:
- Ультразвуковая диагностика (УЗИ) – данный метод, обладающий большой информативностью и нетравматичностью, позволяет определить локализацию опухоли, ее размеры, структуру, особенности кровоснабжения, выявить признаки поражения мочеточников и оценить распространенность опухолевого процесса на окружающие органы. Используются как наружные методы диагностики, так и внутриполостные. Точность исследования зависит от размеров опухоли и особенностей поражения стенки мочевого пузыря (поверхностный, инфильтративный рак, рак in situ). Достоверность исследования достигает 82% при новообразовании размером более 5 мм и 38% при размерах опухоли менее 5 мм. Точность диагностики и оценки внутриорганной распространенности значительно ухудшается при инфильтративной форме заболевания и тем более невозможна при наличии внутриэпителиального рака (carcinoma in situ). Данный метод также позволяет определить отдаленные метастазы (печень) и поражение тазовых лимфоузлов.
- Компьютерная томография, магнитно-резонансная томография – данные методы в настоящее время в основном применяются с целью оценки состояния регионарных лимфатических узлов, хотя не позволяют отличить метастатическое их поражения от воспалительных изменений. Диагностические возможности КТ и МРТ возрастают по мере роста опухоли, поэтому степень поражения стенки мочевого пузыря определяется только при поздних стадиях онкопроцесса.
- Рентгеновское исследование - необходимость выполнения внутривенной урографии с нисходящей цистографией в последнее время оспаривается в связи с низкой диагностической ценностью при оценке новообразований мочевого пузыря.
- Цистоскопия (осмотр мочевого пузыря через мочеиспускательный канал с помощью эндоскопической аппаратуры) в сочетании с биопсией в настоящее время является основным и обязательным методом диагностики рака мочевого пузыря. Цистоскопия позволяет выявить опухоль мочевого пузыря на ранних стадиях заболевания. При осмотре определяют локализацию, количество, величину образований и характер их роста. Чаще выявляются ворсинчатые (растущие в просвет мочевого пузыря) и “стелющиеся” по стенке структуры. Оценить их строение и злокачественность только при осмотре не возможно, так как воспалительные процессы (хронический цистит), а также доброкачественные новообразования дают схожую картину изменений. Окончательный диагноз возможно выставить только с помощью биопсии (взятие маленьких кусочков ткани) и последующего гистологического исследования материала. Наиболее информативна мультифокальная биопсия, когда исследуется материал взятый не только из опухоли и прилежащих тканей, но и со всех стенок мочевого пузыря и мочеиспускательного канала. Данная методика позволяет оценить распространенность процесса и определить оптимальную тактику хирургического лечения.
- Рентгенография грудной клетки, радиологическое исследование (остеосцинтиграфия) – применяются при подтверждении диагноза рак мочевого пузыря с целью определения метастатического поражения легких и костей скелета.
В настоящее время алгоритм диагностики рака мочевого пузыря при наличии симптомов следующий:
- Общий анализ мочи,
- посев мочи,
- УЗИ,
- цистоскопия,
- биопсия (при выявлении изменений слизистой оболочки мочевого пузыря).
При гистологической верификации злокачественного процесса применяются исследования, направленные на диагностику местного и отдаленного распространения онкопроцесса :
- рентгенография грудной клетки,
- УЗИ органов брюшной полости,
- МРТ малого таза,
- сцинтиграфия костей скелета.
ЛЕЧЕНИЕ РАКА МОЧЕВОГО ПУЗЫРЯ
При решении вопроса о тактике лечения важно знать, что рак мочевого пузыря это болезнь всей слизистой. Данный тезис подтверждается многочисленными научными исследованиями, наличием многоочаговости опухолевого поражения и частого его рецидивирования. Из сказанного следует, что принцип лечения больных раком мочевого пузыря должен складываться не только из локального воздействия на опухоль при органосохранящем хирургическом вмешательстве, но и на всю слизистую путем применения химио-, лучевой и иммунотерапии.
При выборе метода лечения рак мочевого пузыря условно подразделяют на поверхностный (растущий в просвет), который поражает только слизистую оболочку и инвазивный, т.е. вовлекающий в процесс мышечный слой стенки мочевого пузыря.
Оптимальным методом лечения поверхностного рака является ТУР (трансуретральная резекция) мочевого пузыря. Этот метод подразумевает использование специальной эндоскопической техники, позволяющей ликвидировать опухоль через мочеиспускательный канал. При этом производится последовательное удаление опухоли с помощью электрической петли инструмента. ТУР выполняется таким образом, чтобы максимально сохранить соотношение опухоли со всеми ее слоями для гистологического исследования и правильного установления стадии онкопроцесса, что важно для прогноза и дальнейшей тактики лечения. Однако с точки зрения онкологии имеется ряд требований, ограничивающих показания к этому виду вмешательства. Поэтому абсолютные показания для резекции мочевого пузыря имеются у 5-10% больных, а вопрос о возможности применения ТУР при инвазивном раке не решен оканчательно. При наличии мелких опухолей возможно проведение электровапоризации (испарение патологической ткани при применении высоких температур).
Открытая резекция (удаление части мочевого пузыря с опухолью) при поверхностном раке в настоящее время применяется редко и только при наличии опухоли, удаление которой с помощью ТУР сопряжено с высоким риском кровотечения или перфорации. К данной группе новообразований относятся большие опухоли верхушки мочевого пузыря. Резекция мочевого пузыря может быть выполнена незначительному числу тщательно отобранных пациентов при наличии одиночной первичной инвазивной опухоли не более 5-6 см в диаметре, локализующейся на подвижных стенках на расстоянии не менее 3 см от шейки и отсутствии carcinoma in situ в окружающей слизистой. Выполнение операций большого объема с удалением половины пораженного органа и более, пластическим замещением дефекта стенки мочевого пузыря, применение резекции при поражении шейки мочевого пузыря не оправдано из-за высокой частоты рецидивов и ухудшения выживаемости.
Радикальная цистэктомия является золотым стандартом лечения инвазивных (поражающих мышечный слой) опухолей. Другими показаниями служат часто рецидивирующие поверхностные опухоли, не излеченный внутриполостной химио- и иммунотерапией рак insitu, опухоли высокого риска прогрессирования, распространенные поверхностные новообразования, при которых невозможно добиться излечения с помощью консервативных (терапевтических) методов.
Радикальная цистэктомия подразумевает удаление мочевого пузыря единым блоком с простатой и семенными пузырьками у мужчин или маткой с придатками у женщин. Также удаляется часть мочеиспускательного канала.. В настоящее время полное удаление мочеиспускательного канала считается необходимым при поражении шейки мочевого пузыря у женщин и простатического отдела у мужчин. Радикальная цистэктомия также включает двустороннее удаление тазовых лимфатических узлов.
На сегодняшний момент существует три основных метода замещения мочевого пузыря после радикальной цистэктомии:
- Наружное отведение мочи (выведение мочеточников на кожу, имплантация мочеточников в изолированный сегмент кишки, выведенный на кожу живота);
- Внутреннее отведение мочи в непрерывный кишечник (в сигмовидную кишку);
- Создание кишечных резервуаров, выполняющих функцию мочевого пузыря и обеспечивающих возможность самостоятельного контролируемого мочеиспускания (ректальный мочевой пузырь, ортотопический мочевой пузырь).
Ортотопический искусственный мочевой пузырь является оптимальным для больного методом отведения мочи, так как при этом сохраняется возможность самостоятельного мочеиспускания. Удержание мочи при создании ортотопического мочевого пузыря осуществляется за счет наружного сфинктера мочеиспускательного канала, сохраненного при удалении мочевого пузыря.
Для формирования искусственного мочевого пузыря используются тонкая кишка, желудок, илеоцекальный угол кишечника, толстая кишка. При этом используемый участок желудочно-кишечного тракта рассекается и с учетом используемого метода сшивается, формируя округлый замкнутый резервуар, который соединяется с мочеточниками и мочеиспускательным каналом. Наиболее предпочтительным материалом для замещения мочевого пузыря считается сегмент подвздошной и сигмовидной кишки, так как в результате многочисленных научных исследований выявлено их идеальное соответствие для выполнения функции мочевого резервуара: низкое внутрипросветное давление, не превышающее 20 мм рт ст, емкость не менее 400-500 мл, отсутствие обратных току мочи перистальтических сокращений, удержание мочи, функциональная и морфологическая адаптация к постоянному воздействию мочи, защита верхних мочевыводящих путей с помощью адекватного антирефлюксного механизма, минимальный риск опухолевого поражения.
При сравнении с другими методами отведения мочи выявлено, что пациенты со сформированным артифициальным резервуаром имели наиболее высокое качество жизни, включая 5 аспектов – общее здоровье, функциональный статус, физическое состояние, активность и социальную адаптированность.
Читайте также:


