Клинический случай туберкулеза легких
студент 4 курса, кафедра фтизиопульмонологии и торакальной хирургии им. ак. М.И. Перельмана, ПМГМУ им. И.М. Сеченова,
студент 6 курса, кафедра фтизиопульмонологии и торакальной хирургии им.ак. М.И. Перельмана, ПМГМУ им. И.М. Сеченова,
канд. мед. наук, доцент, кафедра фтизиопульмонологии и торакальной хирургии им. ак. М.И. Перельмана, ПМГМУ им. И.М. Сеченова,
канд. мед. наук, доцент, кафедра фтизиопульмонологии и торакальной хирургии им. ак. М.И. Перельмана, ПМГМУ им. И.М. Сеченова,

Сочетание туберкулёза и сахарного диабета (СД) остаётся одной из наиболее актуальных проблем современной фтизиатрии. Распространённость туберкулёза среди больных сахарным диабетом в 4-11 раз выше, чем в популяции. При сочетанной патологии прогноз и течение заболевания протекают тяжелее. Из этого следует, что СД формирует состояние организма повышенного риска заболеваемости туберкулезом. [1] По данным литературы, обычно в 70—85 % СД предшествует туберкулёзу легких, в 15—20 % оба заболевания диагностируются одновременно и в 5—10 % диабет присоединяется к туберкулёзу. [3, 6]
По данным отечественных и зарубежных авторов [5,7], у подавляющего большинства больных СД 1-го типа (70%) туберкулёз выявляется через 5-10 и более лет после развития СД. Факторы риска развития туберкулёза у людей с СД 1-го типа включают низкую массу тела, молодой возраст и недостаточный гликемический контроль. Характерными особенностями туберкулёза легких у больных СД 1-го типа является более острое начало и бурное прогрессирование, быстрое формирование обширных инфильтративных поражений с множественными небольшими полостями распада. [4]
Экспираторный стеноз дыхательных путей представляет собой ограничение воздушного потока вследствие чрезмерного сужения трахеи и крупных бронхов на выдохе. Одной из основных причин стеноза является сужение хрящевой части трахеи в результате деструкции и атрофии хрящевых колец, что встречается при ассоциированной с туберкулёзом трахеобронхомаляции. [2] Клинические проявления этого состояния неспецифичны, что затрудняет своевременное выявление и создаёт проблемы при проведении диагностических исследований.
Цель исследования - показать особенности предоперационной подготовки и послеоперационного ведения пациентки с хроническим двусторонним туберкулёзным процессом, отягощённым СД 1-го типа.
Пациентка с двусторонним туберкулёзом в сочетании с сахарным диабетом 1-го типа в стадии субкомпенсации проходила лечение в туберкулёзном лёгочно-хирургическом отделении Университетской клинической больницы фтизиопульмонологии ПМГМУ им. И.М. Сеченова Клинического центра в 2016 году.
Больная К., 32 года, поступила в ТЛХО с диагнозом туберкулёмы с распадом нижних долей легких, МБТ (-) и сопутствующим СД 1-го типа в ТЛХО для хирургического лечения.
Из анамнеза: болеет с 2009 г., когда при плановой рентгенографии ОГК выявлены изменения в нижней доле правого легкого. Была дообследована в ПТД по месту жительства, где установлен диагноз инфильтративный туберкулёз нижней доли правого легкого с распадом. Проводилось лечение по первому режиму в течение 9 месяцев с положительной рентгенологической динамикой - рассасывание инфильтрата, формирование уплотнения легочной ткани округлой формы. Далее была переведена на амбулаторный режим долечивания, на котором находилась в течение 5 лет. В 2016 г. больной была рекомендована операция.
В послеоперационном периоде у больной исчезли жалобы, связанные с одышкой, уровень сахара крови колебался в пределах нормы. Пациентке были назначены противотуберкулёзные лекарственные препараты: Изониазид, Лефлобакт, Пиразинамид, (Рифампицин, Этамбутол отменены в связи с наличием сопутствующего СД 1-го типа). Пациентка была выписана домой на 15 сутки с рекомендацией повторной госпитализации через два месяца для заключительного этапа хирургического лечения на левом лёгком.
Рентгенологическое исследование при поступлении: в S6 правого легкого размерами 17х9 мм, левого легкого размерами 11х10 мм с неровными четкими контурами - определяются мягкотканные образования с участками распада в центральных отделах (рис. 1)
а. 
б. 
в. 

Рисунок 1. Обзорная рентгенограмма органов грудной клетки (а), томосинтез (б); компьютерные томограммы (в) при поступлении
При выполнении диагностической бронхоскопии у пациентки был выявлен экспираторный стеноз трахеи и главных бронхов II-IIIй степени.
Первым этапом больной была выполнена операция - ВТС костная пластика трахеи, левого и правого главного бронхов с одномоментной резекцией части S6 справа.
Рентгенологическое исследование после операции: справа состояние после резекции части S6. Оперированное легкое расправлено полностью, занимает весь объём плевральной полости, в противоположном лёгком без очаговых и инфильтративных изменений. В S6 левого лёгкого туберкулёмы в прежнем объёме. Трахея по срединной линии, синусы свободны.

Рисунок 2. Обзорная рентгенограмма органов грудной клетки после операции
Рост заболеваемости сахарным диабетом и туберкулёзом, а также трудности в лечении сочетанной патологии создают медико-социальную проблему здравоохранения. Особенности течения туберкулёза у больных сахарным диабетом и неблагоприятное влияние туберкулёза на диабет требуют от врача умелого сочетания лечебных мероприятий, неординарной хирургической тактики лечения. При лечении сочетания сахарного диабета 1-го типа и двустороннего туберкулёза, осложнённого экспираторным стенозом трахеи, целесообразно выполнение оперативного вмешательства.

Туберкулез является одной из основных социально значимых и социально зависимых инфекционных болезней во всем мире. Туберкулез остается глобальной проблемой здравоохранения не только стран Азии и Африки, несущих основное бремя туберкулеза, но и государств Европы [1]. В настоящее время в России отмечаются улучшение и стабилизация эпидемиологических показателей по туберкулезу, но развитие эпидемии ВИЧ-инфекции и рост туберкулеза с множественной лекарственной устойчивостью возбудителя требуют совершенствования методов диагностики и лечения и при их несовершенстве могут привести к росту заболеваемости и смертности. Возрастная структура заболеваемости туберкулезом среди взрослого населения в России и по регионам показывает преобладание лиц молодого работоспособного возраста. В структуре выявляемого туберкулеза до настоящего времени лидирует туберкулез легких как наиболее эпидемически опасная локализация, на долю которой приходится до 90,4% случаев [1, 2].
Клиническая классификация туберкулеза, применяемая в Российской Федерации, включает несколько основных принципов – это клинико-рентгенологические особенности туберкулезного процесса (в том числе локализация и распространенность), фазы течения и наличие бактериовыделения. Выделяют туберкулез с выделением микобактерий туберкулеза (МБТ(+)) и без выделений микобактерий туберкулеза (МБТ(–)) [3].
К бактериовыделителям МБТ(+) относятся больные, у которых МБТ найдены в выделяемых во внешнюю среду биологических жидкостях или патологическом отделяемом одним из стандартных лабораторных методов исследования при наличии клинико-рентгенологических данных, свидетельствующих об активности процесса. Безусловно, бактериовыделители представляют наибольшую опасность для общества.
Однако проблема туберкулеза легких без бактериовыделения остается не менее актуальной в настоящее время. Доля впервые выявленных больных туберкулезом легких без деструкции легочной ткани и бактериовыделения составила 47,5% и 47,7% соответственно. По данным Всемирной организации здравоохранения в 2013 г. в мире было зарегистрировано 5 719 753 новых случая и рецидивов туберкулеза, и только в 47,4% случаев среди впервые выявленных больных туберкулез легких был подтвержден бактериологическими методами. В Российской Федерации в 2013 г. туберкулез впервые был диагностирован у 90 427 больных, доля бактериовыделителей среди всех впервые выявленных больных составила 42,3%. В 2014 г. было 22 734 впервые выявленных случая туберкулеза легких с бактериовыделением, что составило 34,0% от всех случаев [4, 5].
Провести исследование и сравнительный анализ структуры пациентов с впервые выявленным туберкулезом легких с бактериовыделением и без бактериовыделения за 3 года (с 2014 по 2016 гг. включительно).
Материалы и методы исследования
Материалом исследования послужили статистические данные методического кабинета КУЗ ВО ВОКПТД им. Н.С. Похвисневой г. Воронежа, а именно 30 и формы 089у (экстренного извещения на инфекционное заболевание), утвержденные Министерством здравоохранения Российской Федерации.
Результаты исследования и их обcуждение
Проведен детальный анализ структуры пациентов с впервые выявленным туберкулезом легких с 2014 по 2016 гг. включительно по следующим категориям: гендерный признак, социальный статус на момент заболевания, место проживания, метод выявления заболевания, сроки предыдущего флюорографического исследования, наличие вредных привычек, туберкулезного контакта, полости распада в легком. Дан сравнительный анализ больных туберкулезом легких с бактериовыделением и без бактериовыделения в каждой категории, а также определено наличие бактериовыделения в различных клинических формах туберкулеза легких с 2014 по 2016 гг.
В 2014 г. в Воронежской области выявлено 526 новых случаев туберкулеза легких, при этом бактериовыделение не подтверждено у 217 пациентов (41,25%). Анализ клинических форм показал следующую картину: у пациентов с очаговым туберкулезом легких отсутствие бактериовыделения зафиксировано в 100% случаев, диссеминированным туберкулезом легких – в 61,29%, инфильтративным туберкулезом легких – в 36,59%, с туберкулемой легкого – в 88,89%. Бактериовыделение наблюдалось в 100% случаев при фиброзно-кавернозном туберкулезе легких и казеозной пневмонии. В 2015 г. в Воронежской области диагностировано 518 новых случаев туберкулеза легких. Туберкулез без бактериовыделения выявлен у 222 пациентов (42,86%). У больных очаговым туберкулезом легких бактеровыделение отсутствовало в 97,3% случаев, диссеминированным туберкулезом легких – в 67,74%, инфильтративным туберкулезом легких – в 36,3%, туберкулемой легкого – в 100%. Бактериовыделение подтверждено в мокроте в 100% случаев при фиброзно-кавернозном туберкулезе легких и казеозной пневмонии. В 2016 г. наблюдалась аналогичная статистическая картина. Выявлен 491 новый случай туберкулеза легких, при этом бактериовыделение не подтверждено у 214 пациентов (43,58%). У больных очаговым туберкулезом легких отсутствие бактериовыделения зафиксировано в 100% случаев, диссеминированным туберкулезом легких – в 61,54%, инфильтративным туберкулезом легких – в 39,95%, с туберкулемой легкого – в 90,91%. Бактериовыделение наблюдалось в 100% случаев при кавернозном, фиброзно-кавернозном туберкулезе легких и казеозной пневмонии.
С каждым годом соотношение случаев туберкулеза легких с бактериовыделением и без бактериовыделения оставалось относительно постоянным (процент отсутствия бактериовыделения в 2014 г. – 41,25%, в 2015 г. – 42,86%, в 2016 г. – 43,58%). В структуре заболеваемости туберкулезом преобладали мужчины. Отмечено, что у неработающего контингента достоверно чаще выявлялся туберкулез с бактериовыделением (119 случаев заболевания с МБТ(–) и 222 с МБТ(+) в 2014 г., χ 2 = 16,17, р 2 = 13,37, р 2 = 13,6, р 2 = 12,81, р 2 = 9,2, р 2 = 10,39, р 2 = 15,51, р 2 = 21,84, р 2 = 21,14, р 2 = 0,84, р>0,05; 13 новых случаев ТЛ с МБТ(–) и 24 с МБТ(+) в 2015 г., χ 2 = 0,84, р>0,05; 12 с МБТ(–) и 20 с МБТ(+) в 2016 г., χ 2 = 0,51, р>0,05).
Неоспоримый факт, что бактериовыделению сопутствует деструктивный процесс в легких, подтверждается и в данном исследовании. В 2014 г. выявлено 43 новых случая туберкулеза легких без бактериовыделения и с полостью распада в легком против 265 случаев с МБТ(+) (χ 2 = 228,43, р 2 = 153,27, р 2 = 142,37, р 2 = 12,71, р 2 = 15,68, р 2 = 30,20, р 2 = 31,39, р 2 = 12,19, р 2 = 12,63, р

Дата публикации: 02.05.2019 2019-05-02
Статья просмотрена: 1625 раз
В статье представлен клинический случай туберкулеза кожи у пациентов 5 и 17 лет. Приводятся литературные данные о частоте встречаемости и особенностях туберкулеза кожи, данные истории болезни, включая анамнез, иллюстративный материал. Особенностью данного случая является редкость клинической формы данного заболевания.
Ключевые слова: туберкулез кожи, поддерживающая фаза, интенсивная фаза, язвенно-некротическая форма, папуло-некротическая форма.
Актуальность:Туберкулезное заболевание кожи — редкая форма туберкулеза, к которой относятся различные по клинической картине, патоморфологии и патогенезу поражение, вызванные Mycobacterium tuberculosis (МБТ). [3]
Заболеваемость туберкулезом кожи в России ежегодно выявляется в среднем 0,43 больных туберкулезом кожи на 100 000 населения (в зонах курации СПБНИИФ от 0–0,6), что составляет 5,6 % всего внелегочного туберкулеза. Поражения кожи наблюдаются у 7 % больных туберкулезом.
Туберкулезом кожи чаще заболевают женщины (порядка 70 % больных) в возрасте от 20 до 40 лет. В группу риска входят, прежде всего лица, находящиеся в контакте с больными туберкулезом, мясники и фермеры, больные диабетом, контактирующие с больными животными, ВИЧ-инфицированные, наркозависимые, злоупотребляющие алкоголем, бездомные, заключенные, сезонные рабочие, иммигранты. У детей, как и у подростков чаще встречается склерофулодерма. У грудных детей чаще развивается первичный и милиарный туберкулез кожи. Преимущественное развитие туберкулезно-аллергических васкулитов происходит у лиц среднего возраста при наличии высокой специфической реактивности сосудистой стенки. [1,4]
Туберкулез кожи в подавляющем большинстве случаев (почти 70 %) является вторичным туберкулезом и развивается только у отдельных больных активным туберкулезом лимфатических узлов, костей, внутренних органов. МБТ попадают в кожу гематогенным, реже лимфогенным путем. Но возможен и непосредственный путь распространения в кожу контактом. [4]
Классификация туберкулеза кожи:
I. Хронически текущий первичный туберкулез:
1) колликвативный туберкулез: скрофулодерма первичная, скрофулодерма вторичная, фунгозный туберкулез;
2) рассеянные формы туберкулеза кожи: папулонекротический туберкулез, уплотненная эритема, лишай золотушный.
II. Вторичный туберкулез:
1) туберкулезная волчанка (плоская, язвенная, гипертрофическая, папилломатозная);
2) бородавчатый туберкулез кожи;
3) милиарно-язвенный туберкулез кожи. [2,3]
Клинический случай №1
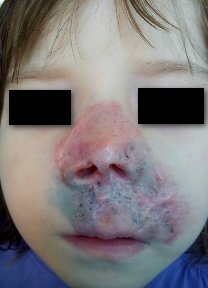
Рис.1. Ребенок Б. Туберкулез кожи. Язвенно-некротическая форма
Жалобы при поступлении: на высыпания на коже в виде гнойных корочек, покраснение и раздражение кожи вокруг высыпаний.
Анамнез заболевания: Выявлен при обращении. Направлена ДО№ 3. Туберкулезный контакт с мамой, у которой туберкулез с множественной лекарственной устойчивостью с июля 2014г. Бацилла Кальмета-Жерена (БЦЖ) рубчик 5 мм. Реакция Манту с 2 ТЕ от 09.01.2015г. — 15 мм. Диаскин-тест от 03.02.2015г. — 8мм. Впервые ребенок перенес туберкулез в 2012г. Находилась на стационарном лечении в детском отделении с 28.05.2012г. по 27.09.2012г. 04.09.2012г. операция — лимфаденэктомия шейных лимфоузлов с обеих сторон. Гистологическое заключение от 04.09.2012г. № 1778–85 — туберкулезный лимфаденит. Альтернативно-продуктивная тканевая реакция. Лечение получала по 1 категории. Исход — лечение завершено. Жалобы на высыпания на коже под крыльями носа появились в апреле 2014г. неоднократно получала лечение у дерматолога, ЛОР-врача, без эффекта. После результата гистологического исследования в национальном центре проблем туберкулёза Республики Казахстан (НЦПТ РК) от 01.07.2015г. № 1821(26.06.2015г.– открытая биопсия кожи лица) — туберкулезное воспаление кожи, язвенно-некротическая форма, ребенок был направлен в детско-подростковое отделение ОПТД.
Центральная врачебно-контрольная комиссия (ЦВКК) от 24.07.2015г. д/зТуберкулез кожи. Язвенно-некротическая форма. Активная стадия. Микобактерии туберкулеза (МБТ) — Тип Д (Рецидив МБТ-). 4 категория из туб. контакта с МЛУ ТБ. Интенсивная фаза по 4 категории 180 доз с 24.07.2015г. по 19.01.2016г. ЦВКК от 20.01.2016г.- диагноз тот же. Учитывая положительную динамику, переведена на поддерживающую фазу в течение 12 месяцев. Поддерживающая фаза по 4 категории с 20.01.2016г.
Анамнез жизни: 2-й ребенок в семье. Привит по календарю. На диспансерном учете у специалистов не состоит. Питание полноценное. В 3-комнатной квартире проживают 7 человек. Аллергологический анамнез:спокоен.
Общее состояние при поступлении: Состояние средней степени тяжести за счет симптомов интоксикации. Самочувствие нарушено. Сознание ясное. Телосложение астеническое. Питания пониженного. Тургор мягких тканей снижен. Кожа бледно-розовая, на коже лица очаг поражения расположен носовой, подносовой, верхнегубной областях и щечной области слева, очаг гиперемирован, так же имеются обширная язвенная поверхность, язвочки до 0,4 мм с неровным дном покрытых гнойными корочками, края язв приподняты в виде валика. В носовой области участки минус ткань, в щечной области участки плюс ткань.
Видимые слизистые чистые, физиологической окраски, суховаты. Периферические лимфатические узлы: подчелюстные, паховые, подмышечные до 1 размера, плотно-эластичные, подвижные, безболезненные, неспаянные. Носовое дыхание свободное. Зев спокоен. Аускультативно дыхание в легких везикулярное, хрипов нет. Тоны сердца громкие, ритмичные. Живот при пальпации мягкий, безболезненный. Печень не увеличена. Селезенка не увеличена. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Стул оформленный, 1 раза в день.
Рентгенография легких: Легочные поля чистые, корни структурны. Купол диафрагмы ровный. Синусы плевры свободные. Границы сердца в норме. Заключение: данных за активный туберкулез в легких нет.
Противотуберкулезное лечение: Интенсивная фаза по 4 категории с 24.07.2015г. по 19.01.2016г.- Левофлоксацин -0,125 Капреомицин -0.4 Pro — 0.25 Циклосерин -0,75 Пиразинамид -0.5 Этамбутол -1,2 Pas-1,0 Поддерживающая фаза с 20.01.2016г. по 24.01.2016г. Левофлоксацин -0,125 Pro — 0.25 Циклосерин -0,75 Этамбутол -1,2 Pas-1,0
Патогенетическое исимптоматическое лечение: витамины В1, В6, гепадиф, дезинтоксикационная терапия.
Результаты иобсуждения: После результата гистологического исследования в НЦПТ РК от 01.07.2015г. № 1821(26.06.2015г.– открытая биопсия кожи лица) был установлен следующий клинический диагноз: Туберкулез кожи. Язвенно-некротическая форма. Активная стадия. МБТ- Тип Д (Рецидив МБТ-). 4 категория из туб. контакта с МЛУ ТБ.
Клинический случай №2
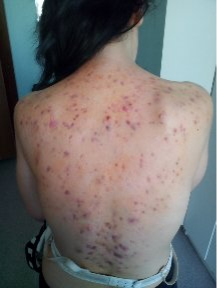
Рис.2. Подросток К.Туберкулез кожи. Папуло-некротическая форма
Жалобы при поступлении на высыпания на коже спины.
Анамнез заболевания: Пациентка выявлена при обращении. Туберкулезный контакт не установлен. БЦЖ рубчики 5 и 6 мм. Проба Манту с 2 ТЕ от 22.06.2015г. — 14 мм. Впервые высыпания в виде узелков без зуда на коже спины появились в 2014 г. К врачу не обращалась, занимались самолечением. В июне 2015 г. обратились к дерматологу, который направил пациентку к фтизиатру. В амбулаторных условиях пациентке 29.06.2015г. проведена биопсия кожи и подкожной клетчатки. Проведено гистологическое исследование в ОПТД г. Караганды — Заключение №1384–85 от 07.07.2015г.: В присланном материале ткань кожа, под эпидермисом участки лимфоидной инфильтрации с примесью эпителиоидных клеток и клетками Пирогова-Лангханса. Специфическое воспаление кожи туберкулезной этиологии, экссудативная тканевая реакция. 27.07.2015г. стеклопрепараты были переданы вг. Алматы вНЦПТ РК для подтверждения гистологического заключения. Выдано было заключение — туберкулез кожи и подкожной ткани. Девочка направлена на стационарное лечение в детско-подростковое отделение Областного противотуберкулезного диспансера г. Караганды, где находилась на лечении с 17.07.2015г. ЦВКК от 18.07.2015г. выставлен клинический диагноз — Туберкулез кожи. Папуло-некротическая форма. Активная стадия. МБТ- I категория. Новый случай 1А группа Д-учета. Получала препараты первого ряда: интенсивная фаза с 18.07.2015г. по 15.09.2015г. 60 доз — изониазид 0,3, рифампицин 0,6, пиразинамид 2,0, этамбутол 1,2. Поддерживающая фаза закончена 20.04.2016г. получала изониазид 0,3 и рафампицин 0,6.
Анамнез жизни: 2 ребенок в семье.Росла и развивалась соответственно возрасту. На Д-учете не состоит. Социально-бытовые условия удовлетворительные. Родители и старший брат ежегодно проходят флюорографию. Аллергологический анамнез: со слов мамы без особенностей.
Общее состояние при поступлении: средней степени тяжести за счет симптомов интоксикации. Сон спокоен, аппетит снижен. На коже спины и частично на груди распространенные высыпания в виде узелков синюшно-красного цвета, местами сливающиеся в сплошные очаги с изъязвлениями, рубцовыми изменениями. Зуд умеренный. Видимые слизистые чистые, бледные. Периферические лимфатические узлы: подмышечные до 1–2 размера, плотно- эластичной консистенции, безболезненные, подвижные. Носовое дыхание свободное. Перкуторно-легочный тон. Аускультативно дыхание в легких везикулярное, хрипов нет. Тоны сердца громкие, ритмичные. Живот мягкий, безболезненный при пальпации, не вздут. Печень и селезенка не увеличены. Стул и диурез в норме.
Рентгенография легких: Легочные поля чистые, корни структурны. Купол диафрагмы ровный. Синусы плевры свободные. Границы сердца в норме. Заключение: данных за активный туберкулез в легких нет.
Противотуберкулезное лечение: Получала препараты первого ряда: интенсивная фаза с 18.07.2015г. по 15.09.2015г. 60 доз — изониазид 0,3, рифампицин 0,6, пиразинамид 2,0, этамбутол 1,2.
Поддерживающая фаза с 16.09.2015г. по 20.04.2016г., получала изониазид 0,3 и рафампицин 0,6(получила 153 дозы). Патогенетическое исимптоматическое лечение: Витамины В1 и В6, дезинтоксикационная терапия, ферменты.
Результаты иобсуждения: После результата гистологического исследования в НЦПТ РК № 1384–85 от 07.07.2015г. был установлен следующий клинический диагноз: Туберкулез кожи. Папуло-некротическая форма. Стадия рассасывания. МБТ- I категория. Новый случай. 1А группа Д-учета.
Оба пациента были выписаны в удовлетворительном состоянии. С положительной клинической динамикой, под наблюдение участкового фтизиатра.
Выводы:
- Туберкулез кожи редкая форма заболевания, является одним из проявлений туберкулезной инфекции и нередко сопутствует туберкулезу легких, лимфатических узлов и других органов, что послужило для обсуждения данных клинических случаев.
- Причиной позднего выявления туберкулеза кожи является трудность диагностики, нужна настороженность для врачей общей лечебной сети, чтобы вовремя диагностировать данное заболевание.
- Диагноз подтверждается гистологическими и бактериологическими исследованиями биоптата из пораженного участка кожи.
- Тщательное исследование эпидемического анамнеза, инфицированности, вакцинации детей БЦЖ, проведение рентгенологического обследования детям и подросткам, поможет снизить позднюю диагностику внелегочного туберкулеза кожи.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Цель. Изучить случаи прерывания беременности у женщин с активным туберкулезом легких в г. Красноярске.
Материалы и методы. Методом сплошной выборки проведен ретроспективный анализ 53 историй болезней женщин с активными формами туберкулеза легких за период 2006–2011 гг.
Результаты и их обсуждение. В г. Красноярске прерывание беременности у женщин с туберкулезным процессом легких осуществляется в городской больнице № 4 и Краевом противотуберкулезном диспансере № 1, где имеются как гинекологическая, так и реанимационная службы. За 5 лет выполнено 53 прерывания беременности. На сроке до 12 нед. – 50 прерываний, на поздних сроках (после 12 нед.) беременность прервана у 3 женщин. По медицинским показаниям прерывание произведено в 44 случаях. Все женщины имели активную форму туберкулезного процесса легких с бактериовыделением. В 9 случаях выполнен артифициальный аборт.
По клиническим формам туберкулезного процесса легких женщины распределились следующим образом:
• инфильтративная – 25;
• диссеминированная – 11;
• туберкулема – 9;
• фиброзно-кавернозная – 6;
• казеозная пневмония – 2.
Активными бактериовыделителями (МБТ +) были 44 женщины.
Беременные женщины с туберкулезным процессом легких, которым проводилось прерывание беременности, были в возрасте от 16 до 41 года.
Основная часть женщин (37) были жительницами села, а 16 женщин – г. Красноярска. Роды в анамнезе были у 45 женщин, у 8 данная беременность была первой, прерывание беременности в анамнезе по медицинским показаниям имелось у одной женщины. При поступлении в стационар дыхательная недостаточность установлена у 8 женщин, в т.ч. у 7 беременных диагностировалась ДН 1–2 степени тяжести и в одном случае – ДН 2–3 степени тяжести.
Прерывание беременности осуществлялось путем операции малого кесарева сечения и медицинского аборта на сроке до 12 нед. Малое кесарево сечение выполнено на сроке 23–24 нед. у 3 женщин. Медицинский аборт на сроке до 12 нед. беременности был произведен у 50 женщин.
Для пациенток с активным туберкулезным процессом легких прерывание беременности производится по причине назначения химиотерапии комбинацией противотуберкулезных препаратов, обладающих эмбриотоксическим и тератогенным эффектами, нарастания дыхательной недостаточности, легочной гипертензии – это еще и состояние, сопряженное с риском для жизни самой женщины. Примером служит следующий клинический случай.
Пациентка Б., 29 лет, инвалид II группы, жительница Енисейского района Красноярского края. Из анамнеза известно, что туберкулезом легких болеет с 2006 г., с мая по август 2006 г. находилась на стационарном лечении по поводу диссеминированного туберкулеза легких в фазе инфильтрации и распада в ККПТД № 1. МБТ (+), противотуберкулезные препараты перестала принимать в связи с первой предстоящей беременностью (роды 11.04.2007 г.). С февраля по июль 2007 г. повторно находилась на стационарном лечении в ККПТД № 1 в связи с инфильтративным туберкулезом S1+2 левого легкого в фазе распада. МБТ (+). МЛУ. После выписки из стационара находилась на амбулаторном лечении, препараты принимала постоянно. Ухудшение состояния наступило в конце декабря 2008 г. на фоне повторной беременности.
Данная беременность вторая, желанная. В связи с ухудшение состояния была направлена на госпитализацию в ККПТД № 1 для прерывания беременности.
Диагноз при поступлении.
Основной: Инфильтративный туберкулез левого легкого, в фазе обсеменения и распада (рис. 1, 2 ). МБТ (+). МЛУ. Беременность 9–10 нед.
Сопутствующий: Хронический обструктивный бронхит в стадии обострения. Эмфизема. Пневмосклероз.
Осложнение: Хроническое легочное сердце в стадии субкомпенсации, ДН – II ст., СН I–IIА ст. Интоксикационный синдром. Вторичная железодефицитная анемия. Кахексия III ст.
04.02.2009 г. было произведено abrasio cavi uteri. Несмотря на проводимую интенсивную терапию схемой, состоящей из 5 противотуберкулезных препаратов, состояние больной оставалось тяжелым, через 2 мес. наступила смерть женщины в результате прогрессирования основного заболевания с нарастающей клиникой интоксикационного синдрома и легочно-сердечной недостаточности.
Патолого-анатомический диагноз (протокол патолого-анатомического вскрытия № 127 от 16.04.2009 г.)
Основной: Диссеминированный туберкулез легких – по всем бронхолегочным сегментам обоих легких множественные ацинозные, ацинозно-нодозные очаги продуктивно-некротического и преимущественно некротического типа с распадом легочной ткани и формированием острых каверн в области верхних долей по типу казеозной пневмонии. Туберкулезный лимфаденит бифуркационных лимфатических узлов.
Фон: Хронический катарально-гнойный бронхит в фазе обострения. Эмфизема. Пневмосклероз.
Осложнение: Хроническое легочное сердце в стадии декомпенсации (толщина стенки правого желудочка – 0,8 мм, толщина левого желудочка – 1,2 см, периметр трехстворчатого клапана – 19,5 мм, мускатная печень, цианотическая индурация селезенки и почек, гидроторакс справа и слева по 200,0 мл). Двусторонняя полисегментарная фиброзно-гнойная пневмония. Отек легких. Отек и набухание вещества головного мозга. Дистрофические и некробиотические изменения внутренних органов. Кахексия.
Сопутствующий: Хронический атрофический гастрит в стадии обострения. Хронический двусторонний сальпингоофорит в стадии обострения, состояние после abrasio cavi uteri от 04.02.2009 г.
Таким образом, беременные женщины с туберкулезным процессом легких относятся к группе высокого риска перинатальной и материнской смертности и требуют индивидуального подхода, правильной тактики ведения беременности, заключающейся в совместном наблюдении акушера-гинеколога и фтизиатра, с адекватной и своевременной коррекцией возможных осложнений.
Литература
1. Гошовская А.В. Современные подходы к лечению беременных, больных туберкулезом
(обзор лит.) // Буковинский мед. вестн. 2009. № 1. С. 114–116.
2. Зайков С.В. Беременность и туберкулез // Мед. аспекты здоровья женщины. 2010. № 3. С. 5–11.
3. Инфекции в акушерстве и гинекологии / под ред. О. В. Макарова, В. А. Алешкина, Т. Н. Савченко. – М.: МЕДпресс-информ, 2007. 464 с.
Читайте также:


