Какие лимфоузлы увеличиваются при туберкулезе легких
Туберкулез периферических лимфатических узлов.
Туберкулез периферических лимфатических узлов (лимфаденит) является проявлением общей туберкулезной болезни.
По частоте поражения занимает 3 место среди внелегочных форм туберкулеза (после мочеполового и костно-суставного) занимая от них 20 %.
По генезу туберкулезный лимфаденит может быть как первичный, так и вторичный после перенесенного туберкулеза легких. Микобактерии туберкулеза (МБТ) попадая в организм аэрогенным и очень редко-алиментарным путем, проникает в лимфатическую систему, оседая в лимфатических узлах, являющихся барьером на пути всякой инфекции. В ответ на внедрение МБТ лимфатический узел отвечает гиперплазией ткани (как впрочем и на любую инфекцию). Но в дальнейшем в нем развиваются специфические для туберкулеза морфологические изменения,
появляются эпителиоидные клетки, клетки Пирогова-Ланганса,туберкулезные гранулемы с казеозным некрозом. Подвергаться казеозному перерождению может вся ткань лимфоузла. Пораженные туберкулезом лимфатические узлы могут в своем течении гнойно расплавиться, рубцово уплотниться и кальцинироваться.
Различают следующие формы туберкулеза периферических лимфатических узлов:
1. Инфильтративная форма-
при цитологическом исследовании л/у обнаруживается гиперплазия лимфоидной ткани, где могут быть эпителиоидные клетки и клетки Пирогова- Ланганса.
2. Казеозная форма-
Эта форма подразделяется на свищевую и закрытую форму. Встречаются обе формы , примерно, одинаково часто. В пунктате лимфоузлов обнаруживается казеоз с наличием специфических элементов туберкулезной гранулемы.
3. Индуративная форма.
Диагностика этой формы особенно затруднена и для гистологов.В рубцово переродившийся ткани л/у не всегда удается найти гнезда и элементы туберкулезной гранулемы. Эта форма является исходом затянувшегося течения казеозной формы и реже инфильтративной формы.
Преимущественно поражаются туберкулезом шейные л/у ( 90 %.). Выделяют 15 групп л/у :
Входными воротами чаще являются миндалины, первичный эффект часто протекает под маской ангины. Генерализованные формы с поражением всех групп л/у встречаются до 15-20 % случаев. Реже встречается изолированное поражение подмышечных и паховых л/у.Иногда наблюдается одновременное поражение внутригрудных и внутрибрюшных л/у ( хронически текущий первичный туберкулез). Абсцедирование и вскрытие свищей у больных туберкулезным лимфаденитом встречается до 20%.
Туберкулез периферических л/у чаще встречается в возрасте до 20 лет, хотя может иметь место у пожилых людей. Клиническая картина зависит от вида возбудителя, формы и генеза туберкулезного процесса.
Выделяют виды (типы) возбудителей туберкулеза:
Указанные виды микобактерий различаются между собой морфологическими, культуральными,патогенными свойсвами.Туберкулез периферических л/у вызывается чаще бычьим типом.
Бычий тип МБТ вызывает обычно острое с высокой температурой, течение туберкулезного лимфаденита. Однако чаще встречается хроническая прогрессирующая форма туберкулеза периферических л/у (80-90 %) от общего числа туберкулезных лимфаденитов. Начало обычно медленное, незаметное или после простуды. Наблюдается постепенное увеличение периферических л/у ( в норме л/у от 0,1 см до 3 см у взрослых в паховой области).
Л/у появляются в одной ( шейной чаще) или нескольких группах до 0,5- 1 см в диаметре. Эти л/у, вначале мягкие и безболезненные , не спаянные друг с другом и кожей, могут быть расценены как неспецифическая полиадения.Общее состояние почти не страдает. При прогрессировании может наблюдаться контактное поражение соседних групп л/у. Появляются симптомы туберкулезной интоксикации: повышенная температура, головные боли, слабость, потливость и т. д. В крови ускорение РОЭ и умеренный лейкоцитоз.
При переходе процесса в хроническое течение характерно вовлечение в воспалительный процесс окружающих л/у капсулы и тканей, что приводит к образованию довольно крупных пакетов спаянных друг с другом и кожей л/у, грубых келоидных рубцов. Эти конгломераты малоподвижны, безболезненны. Нередко туберкулезный процесс в л/узлах осложняется нагноением. При этом кожа над ними становится гиперемированной , появляется флюктуация и гной, расправляя ткани, прорывается наружу, образуя долго незаживающие свищи, язвы рубцы. Склонность вызывать перифокальную инфильтрацию окружающих тканей, образование свищей, язв, келоидов является патогномоничным признаком туберкулезных лимфаденитов.
Инфильтративные формы туберкулезных лимфаденитов является наиболее ранними и благоприятно протекающими формами. Л/у мягкие, безболезненные, обычно не спаяны с кожей. Симптомы интоксикации отсутствуют, показатели крови нормальные.
Туберкулиновая проба Манту с 2 ТЕ при туберкулезных лимфоаденитах положительная в 60 % ( в 40% отрицательная). Проба с диаскинтестом чаще бывает отрицательной или сомнительной.
С целью установления диагноза во всех случаях делается биопсия л/у (пункционная или инцизионная). Может использоваться пробное лечение при неясных лимфаденитах. Эффект от двухнедельной терапии говорит о неспецифической природе лимфаденита.
Дифференцировать туберкулез периферических лимфоузлов приходится со многими заболеваниями.
1. Острый неспецифический лимфаденит возникает из какого-то очага инфекции. Увеличиваются регионарные лимфатические узлы (необходим осмотр полости рта, миндалин, состояние зубов).Характерно острое начало заболевания с высокой температурой и быстрым увеличением лимфатических узлов. При отсутствии лечения могут быть свищи, оставляющие после себя нежные рубцы. Хороший эффект наблюдается от антибиотиков широкого спектра действия.
2. Хронический неспецифический лимфаденит.
Клиника нередко сходная с туберкулезным лимфаденитом. Эффект от неспецифического лечения не всегда хороший. Необходима биопсия.
Характерно поражение внутренних лимфоузлов или медиастинальных лимфоузлов. Быстрый их рост в глубь, не прорастая ткани, часто со сдавлением органов средостения. Лимфоузлы вначале мягкие, затем могут изъязвляться, вскрываться в виде грибовидных образований белого цвета.
5. Метастатические поражения лимфоузлов.
В шейные лимфоузлы часто метастазируют опухоли волосистой части головы, шеи, легких и пищевода.
В подключичные - опухоли молочной железы, желудочно - кишечного тракта гениталий.
В подмышечные - опухоли молочной железы. При увеличении подмышечных лимфоузлов обязательным является исследование молочных желез (у мужчин тоже может быть подобное поражение).
В паховые-опухоли прямой кишки и шейки матки.
6. Сифилитический лимфаденит.
Локализация может быть самая разная. Лимфоузлы эластической консистентности, никогда не спаиваются, безболезненные,никаких неприятных ощущений не вызывают.
При всех неясных лимфаденитах необходима постановка Р W .
7. Инфекционный мононуклеоз.ъ
Увеличивается задняя группа шейных лимфоузлов,начало заболевания острое, с высокой температурой 39-40 градусов, боли в суставах, мышцах. В крови: лейкоцитоз до 20-25 тыс., моноцитоз, РОЭ до 50.Эффект от противовоспалительной терапии хороший.
8. Актиномикоз- очень плотные лимфоузлы с участком размягчения ,который может вскрываться с крошковидным выделением друз грибов.
Лихорадка, боли в суставах, увеличена печень и селезенка, на фоне повышения температуры- увеличение лимфоузлов, кожная сыпь, геморраги, узелки в подкожной клетчатке, апоневрозах. Специфические серологические реакции положительные.
10. Болезнь кошачей царапины- очень трудная диагностика гистологически клинически- тяжелое состояние, острое начало с высокой температурой, сыпью, головной болью, рвотой. Увеличенные лимфоузлы безболезненные.
Возбудители- хламидии, проникающие в кожу чаще через царапины кошек.
11. Боковая киста шеи- четкие границы, малоподвижна, мягко-эластична, при пункции жидкость молочного цвета. Лечение оперативное .
Аннотация научной статьи по клинической медицине, автор научной работы — Папков А. В.
В статье анализированы результаты исследования внутригрудных лимфатических узлов удаленных при операциях по поводу деструктивного туберкулез легких у 274 пациентов. Установлено, что при туберкулёзном процессе в лёгких в зависимости от его локализации, формы, фазы воспаления варьировала частота, распространенность и характер поражения ВГЛУ. Выявлено закономерное сопровождение распространенного деструктивного туберкулеза легких поражением внутригрудных лимфатических узлов активным туберкулезом, что диктует целесообразность выполнения селективной лимфаденэктомии у этой категории больных.
Похожие темы научных работ по клинической медицине , автор научной работы — Папков А. В.
Morphological substantiation of the removal of the intrachests lymph nodes at the pulmonary tuberculosis
The results of research of the intrachest lymph nodes removed during the operations concerning the destructive pulmonary tuberculosis at 274 patients were analysed. It was established, that the pulmonary tuberculosis frequency, prevalence and character of the defeat of intrachests lymph nodes are varied depending of on its localization, the form, a phase of an inflammation. It was revealed the accompaniment of the widespread destructive pulmonary tuberculosis by defeat of intrachest lymph nodes by an active tuberculosis that dictates expediency the performance selective lymphadenectomy at this category of patients.
МОРФОЛОГИЧЕСКОЕ ОБОСНОВАНИЕ УДАЛЕНИЯ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ ПРИ ТУБЕРКУЛЕЗЕ ЛЕГКИХ
ГУ Центральный НИИ туберкулеза РАМН Москва
В статье анализированы результаты исследования внутригрудных лимфатических узлов удаленных при операциях по поводу деструктивного туберкулез легких у 274 пациентов. Установлено, что при туберкулёзном процессе в лёгких в зависимости от его локализации, формы, фазы воспаления варьировала частота, распространенность и характер поражения ВГЛУ. Выявлено закономерное сопровождение распространенного деструктивного туберкулеза легких поражением внутригрудных лимфатических узлов активным туберкулезом, что диктует целесообразность выполнения селективной лимфаденэктомии у этой категории больных.
Поражение внутригрудных лимфатических узлов (ВГЛУ) имеет огромное значение в патогенезе туберкулеза, как в фазу прогрессирования, так и в фазу стабилизации процесса.
Целью настоящего исследования является уточнение характера туберкулезного поражения в различных группах ВГЛУ и сопоставление данного поражения с формой, фазой, локализацией и распространенностью туберкулезного процесса в легких.
Удаление казеозно расправленных ВГЛУ в ходе резекций легких по поводу туберкулеза является общепринятой тактикой, однако подобные изменения встречаются не часто. Увеличение, уплотнение и спаянность с окружающими тканями ВГЛУ при распространенном деструктивном туберкулезе отмечается во много раз чаще, однако медиастинальная лимфаденэктомия у таких больных не практикуется.
Материалы и методы.
Нами проанализированы результаты хирургического лечения 274 пациентов с деструктивным туберкулезом легких, резекция легкого у которых сопровождалась удалением макроскопически измененных внутригрудных лимфатических узлов (ВГЛУ), из них в 29 случаях туберкулез легких был осложнен эмпиемой или плевритом, в 31 - кровотечением.
Характер и распространенность процесса представлены в таблице 1.
Показанием к лимфаденэктомии являлись следующие макроскопические изменения: увеличение лимфатического узла более 1.5см, инфильтрация, сращение с окружающими тканями или картина казеозного поражения (желтые включения казеоза, просвечивающие через капсулу лимфатического узла, участки флюктуации).
Активным туберкулез ВГЛУ (ТВГЛУ) считали при обнаружении казеозного некроза и клеток Пирогова - Лангханса во время морфологическом исследовании, а также в случае обнаружении МБТ при микроскопии или посеве ткани лиматического узла.
Из 274 операций пневмонэктомии и плевопневмонэктомии выполнены в 128 (46,7%) случаях, билобэктомии и лобэктомии с резекцией сегмента 48 (17,5%) случаях, лобэктомии в 44 (16,1%), комбинированные сегментарные резекции легкого в 31 (11,3%), и сегментарные резекции в 23 (8,4%).
Результаты и их обсуждение.
Изучение мазков-отпечатков и гистологических препаратов выявило ряд изменений, отражающих патогенез туберкулезного поражения ВГЛУ и представляющих, очевидно, различные стадии его развития, а именно:
1) Гиперпластической (увеличение лимфоузла) с гиперплазией ретикулярных и лимфоидных клеток, отеком стромы (рис. 1)
2) Продуктивной (обнаружение множественных эпителиоидных клеток, гигантских клеток Пирогова - Лангханса в виде гранулем, некоторые с участками казеозного некроза) (рис. 2)
3) Творожисто - гнойной в виде микроабсцессов (расплавление казеозных очагов за счет распадающихся нейтрофилов в центре, окруженных
Рис. 1 Гиперплазия ЛУ: множество крупных фолликулов с широкими реактивными центрами, пролиферация ретикулярных клеток в синусах мозгового вещества. Окраска гематоксилином и эозином. х 100.
Рис. 2 Эпителиоидноклеточные гранулемы в близи лимфатических фолликулов ЛУ. Окраска гематоксилином и эозином. х 150.
Рис. 3 Солитарные и сливные
эпителиоидно-гигантоклеточные гранулемы с центральным казеозом в ЛУ. Окраска гематоксилином и эозином. х 150.
4) Творожисто-казеозной (обнаружение сухого аморфного детрита с лимфоидными элементами и единичными эпителиоидными клетками по периферии). (рис. 4).
Рис. 4 Казеозно-некротическая
стадия с абсцедированием в зоне туберкулезного воспаления. Окраска гематоксилином и эозином. х 100.
5) Фиброзной или индуративной (преобладание процессов
фиброзирования в очаге воспаления).
Частота поражения ВГЛУ активным туберкулезом в зависимости от распространенности и активности легочного процесса (среднее число пораженных групп) представлены в таблице 2.
Распространенность легочного процесса Частота поражения в % (среднее количество пораженных групп ЛУ)
Остро прогрессирующий процесс n=123 Медленно прогрессирующий процесс n=1Q5 Относительно стабильный процесс n=46
1 - 2 сегмента 21%/2,1 16%/1,8
3 сегмента 84%/3,5 53%/2,9 23%/2,2
4 - 5 сегментов 91 %/4,3 85%/4,1 49%/3,8
6 - 8 сегментов 98%/5,2 9Q%/4,9 71%/4,2
Целое легкое 99,1 %/5,8 94%/5,3 8Q%/5,Q
Морфологическая картина различных групп пораженных ЛУ бывала пестрой. У одного больного могли встречаться все 5 вариантов поражения. Более частыми изменениями были гиперплазия лимфоидной ткани и наличие продуктивных гранулем. При этом наблюдалось увеличение размеров ЛУ, отечность стромы, расширение синусов, крупные фолликулы, пролиферация лимфоцитов в Т- и В-зависимых зонах, гиперплазия ретикулярных клеток.
У части больных активный продуктивный процесс в одном из ЛУ сочетался с инкапсуляцией казеозных очагов с формированием перифокальной широкой фиброзной капсулы в других ЛУ. В казеозных массах нарастало количество солей кальция в виде отдельных участков и вкраплений.
При относительно стабильном течении туберкулёза слившиеся гранулёмы подвергались фибротизации, трансформировались в рубцовые поля, в которых сохранялись единичные гигантские клеткаи Пирогова - Лангханса. В рубцовых полях, относящихся к остаточным туберкулёзным изменениям (ОТИ), могут длительное время сохраняться МБТ и их измененные формы - зернистые и L -формы, что подтверждается бактериологическим исследованием ткани.
При сопоставлении туберкулёзных изменений в лёгких и ЛУ выявлено, что у всех оперированных больных с деструктивным туберкулезом легких независимо от формы и фазы процесса в каких либо группах ВГЛУ обнаруживались специфические поражения. Однако их локализация, распространенность и выраженность воспаления зависит от распространенности поражения и локализации процесса в легком.
При изучении локализации пораженных ЛУ применялась анатомическая кодировка ВГЛУ по наиболее распространенной сегодня в мировой литературе схеме принятой Американским объединенным комитетом по раку [Martini N., Mc Cormack P. 1993].
Для поражения тех или иных групп ЛУ имеет значение локализация основного участка поражения в лёгких и его распространенность. Так, локализация прогрессирующей каверны или туберкулемы в верхней и средней долях лёгких обусловливает более значительное поражение 4, 5, 7 групп ЛУ, а в нижних долях -регионарные к ним ЛУ 8 и 9 группы. Однако, если процесс, локализующийся в верхней доле, является распространенным с массивной бронхогенной или лимфо -гематогенной диссеминацией, то поражаются и нижние группы ЛУ - 7, 8 и 9.
Это соответствие сохраняется при поражении как правого, так и левого лёгкого (табл. 3)
Локализация основного деструктивного процесса в легком Номера групп наиболее пораженных ЛУ
Левое легкое тотально 4, 5, 7, 8, 9
Верхняя доля левого легкого 4, 5, 7
Нижняя доля левого легкого 7, 8, 9
Правое легкое тотально 4, 7, 8, 9
Верхняя доля правого легкого 4, 7
Средняя доля правого легкого 7, 8
Нижняя доля правого легкого 7, 8, 9
Обнаружено, что при остропрогрессирующем деструктивном туберкулезе, сопровождающимся МЛУ бактерий, в какой бы доле лёгкого ни локализовалась бы каверна, в процесс вовлекались почти все или все ипсилатеральные, а иногда и некоторые контрлатеральные группы ВГЛУ. По тяжести и частоте поражения при распространенных процессах различные группы лимфатических узлов средостения можно построить в следующей последовательности: справа - 4, 7, 8, 9, 2; слева - 5, 7, 8, 9, 6, 3а, 4 групп. При наиболее тяжелых изменениях в каждом ЛУ насчитывалось до 20 и более гранулём, а в некоторых преобладали казеозно-некротические изменения.
При поражении деструктивным процессом верхней или средней доли наибольшее поражение выявлялось в 4 и 7 группе, менее выраженное - в 5-6, 8-9 группах. В случаях локализации каверны в нижних долях наибольшие поражения при прогрессировании туберкулёза обнаруживались в 9 группе (ЛУ лёгочной связки), а затем по убыванию специфических изменений - в 7, 8 группе, в группах, а в 4, 5,6 группах туберкулёзные изменения могли отсутствовать.
В фазу относительной стабилизации туберкулёзного воспаления ЛУ становились более плотными, приобретали серый или черный цвета, уменьшались в размерах. Капсула ЛУ была плотной, фиброзной, не встречались явления периаденита. Более значительные остаточные изменения с наличием мелких эпителиоидноклеточных гранулём можно было обнаружить в 4,7 и 9 группах. МБТ в таких ЛУ определялись реже.
Первые 3 стадии поражения ЛУ обычно наблюдаются при остро прогрессирующем туберкулезе. Воспаление, как правило, выходит за пределы капсулы лимфатических узлов с развитием специфического периаденита и вовлечением в процесс соседних ЛУ. Формируются крупные конгломераты, затрудняющие дренирование легких и утяжеляющие тем самым течение заболевания.
Визуальная оценка состояния ЛУ в момент оперативного лечения имеет существенное значение для определения степени активности в них туберкулёзного процесса. Следует удалять уплотненные и увеличенные более 1,5см ЛУ, узлы с явлением периаденита спаянные в конгломераты, а также ЛУ с желтоватыми включениями и флюктуацией. Вышеописанные макроскопические признаки по нашему опыту с высокой степенью достоверности соответствовали их активному туберкулезному поражению (до 98,9%).
1) Анализ исследуемого материала позволил установить, что при туберкулёзном процессе в лёгких в зависимости от его локализации, формы, фазы воспаления варьировала частота, распространенность и характер поражения ВГЛУ.
2) Распространенный деструктивный туберкулез легких закономерно сопровождается поражением внутригрудных лимфатических узлов активным туберкулезом, что диктует целесообразность выполнения селективной лимфаденэктомии у этой категории больных.
1. Абрикосов А.И.. Частная патологическая анатомия. - М., 1947. - Т.3.
2. Пузик В.И., Уварова О.А. Морфологический анализ прогрессирования туберкулезного процесса при неэффективной антибактериальной терапии // Пробл. туб. - 1961. - № 5. - С. 86-94.
3. Струков А.И., Соловьева И.П. Морфология туберкулеза в современных условиях. М.: Медицина. - 1986. - 224 с.
4. Чистович А.Н.Патологическая анатомия и патогенез туберкулеза. Медгиз 1961.-120с.
5. Martini N., Mc Cormack P. Therapy of stage III (non metastatic disease)// Jemir. Oncol. - 1993. - Vol. 10. № 1 - P. 95 - 110.
MORPHOLOGICAL SUBSTANTIATION OF THE REMOVAL OF THE INTRACHESTS
LYMPH NODES AT THE PULMONARY TUBERCULOSIS
The results of research of the intrachest lymph nodes removed during the operations concerning the destructive pulmonary tuberculosis at 274 patients were analysed. It was established, that the pulmonary tuberculosis frequency, prevalence and character of the defeat of intrachests lymph nodes are varied depending of on its localization, the form, a phase of an inflammation.
It was revealed the accompaniment of the widespread destructive pulmonary tuberculosis by defeat of intrachest lymph nodes by an active tuberculosis that dictates expediency the performance selective lymphadenectomy at this category of patients.
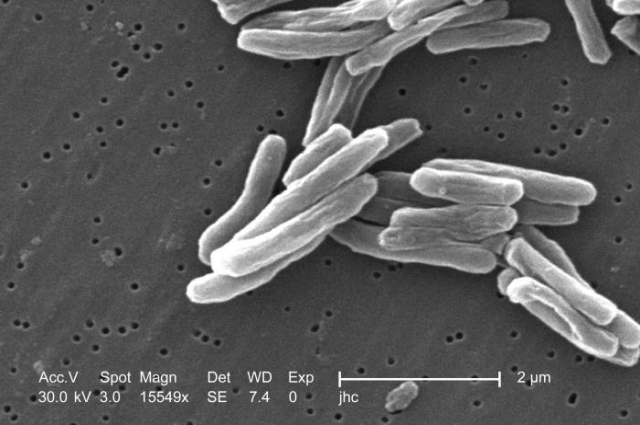
Туберкулез - инфекционное заболевание, вызываемое несколькими разновидностями кислотоустойчивых микобактерий (род Mycobacterium) (устаревшее название - палочка Коха). Устаревшее название туберкулёза лёгких - чахотка (от слова чахнуть), в древней Руси называлась сухотная.
Туберкулез легких - инфекционное заболевание, характеризующееся образованием в пораженных тканях очагов специфического воспаления и выраженной общей реакцией организма. Во многих экономически развитых странах, в частности в России, значительно снизились заболеваемость туберкулезом и смертность от него. В соответствии с информацией ВОЗ, около 2 миллиардов людей, треть общего населения Земли, инфицировано туберкулезом. В настоящее время туберкулёзом ежегодно заболевает 9 миллионов человек во всём мире, из них 3 миллиона умирают от его осложнений. Отмечено, что заболеваемость туберкулёзом зависит от неблагоприятных условий (тюрьмы), а также от индивидуальных характеристик организма человека (например, от группы крови). Существует несколько факторов, вызывающих повышенную восприимчивость человека к туберкулёзу, одним из наиболее значимых в мире стал СПИД.
Первичное инфицирование микобактериями туберкулеза и скрытое течение туберкулёзной инфекции. Первичное заражение человека МБТ обычно происходит аэрогенным путем. Другие пути проникновения - алиментарный, контактный и трансплацентарный - встречаются значительно реже. Система дыхания защищена от проникновения микобактерий мукоцилиарным клиренсом (выделение бокаловидными клетками дыхательных путей слизи), Нарушение мукоцилиарного клиренса при остром и хроническом воспалении верхних дыхательных путей, трахеи и крупных бронхов, а также под воздействием токсических веществ делает возможным проникновение микобактерий в бронхиолы и альвеолы, после чего вероятность инфицирования и заболевания туберкулёзом значительно увеличивается.
Микобактерии задерживаются в органах с наиболее развитым микроциркуляторным руслом (лёгкие, лимфатические узлы, корковый слой почек, эпифизы и метафизы трубчатых костей, ампуллярно-фимбриональные отделы маточных труб, увеальный тракт глаза). Поскольку возбудитель продолжает размножаться, а иммунитет ещё не сформировался, популяция возбудителя значительно увеличивается. При ослаблении иммунитета возникает угроза активизации сохранившейся популяции МБТ и заболевания туберкулёзом. Приобретенный иммунитет к МБТ снижается при СПИДе, сахарном диабете, язвенной болезни, злоупотреблении алкоголем и длительном применении наркотиков, а также при голодании, стрессовых ситуациях, беременности, лечении гормонами или иммунодепрессантами. В целом риск развития туберкулёза у впервые инфицированного человека составляет около 8 % в первые 2 года после заражения, постепенно снижаясь в последующие годы.
Диагностика. Лабораторные методы диагностики - материал полученный при бронхоскопии; исследования плевральной жидкости; биопсия плевры, легкого; микроскопия мокроты; генетические методы бактериальной диагностики (метод полимеразной цепной реакции (ПЦР), серологические методы;
Рентгенологические методы - рентгеноскопия; рентгенография; томография; флюорография; компьтерная томография.
Трахеобронхоскопия, торакоскопия (плевроскопия);
Трансбронхиальная биопсия (прямым показанием для ее проведения является наличие патологии в главных, долевых, сегментарных или субсегментарных бронхах); трансторакальная игловая биопсия; плевральная пункция и пункционная биопсия плевры.
Лечение - медикаментозное; хирургическое лечение туберкулёза легких (удаление пораженной части легкого).
Профилактика. В целях профилактики необходимо проведение следующих мероприятий:
- проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
- раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
- проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
- увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
- своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.

В 1882 году в Германии ученый Роберт Кох обнаружил возбудителя туберкулеза – сегодня эта бацилла известна как палочка Коха. Именно 24 марта он во всеуслышание объявил о своем открытии. И лишь в 20-х годах в Европе получила распространение вакцинация против туберкулеза с помощью штамма бациллы Кальметта-Герена. Сегодня прививку от туберкулеза делают в России практически всем детям в первые дни их жизни. Туберкулез многим кажется отголоском прошлого, однако опасность заразиться им по-прежнему высока.
Незаметный враг
Туберкулез – инфекционное заболевание. Чаще всего поражаются легкие, реже в процесс могут вовлекаться другие органы человека (лимфатические узлы, кожа, кости, глаза, мозг). По статистике, ежегодно около миллиарда человек инфицируются туберкулезом, 8-10 миллионов заболевают и до трех миллионов умирают от этой болезни.
В России уровень заражения туберкулезом из года в год снижается, но все-таки остается довольно высоким. В 2007 году было зарегистрировано 117 738 больных инфекцией в активной форме (82 человека на 100 тысяч населения), из них в течение года умерли около 25 тысяч человек. В 2009 году показатель упал до 105 530 случаев (74 человека на 100 тысяч).
Среди смертельных инфекционных и паразитарных заболеваний в России туберкулез лидирует – 70% умерших болели именно им.
Первые признаки
Распространено ошибочное мнение, что главный симптом туберкулеза – кровохарканье. Как правило, оно проявляется на одной из последних стадий при очень запущенной форме заболевания. Иногда туберкулез легких протекает и бессимптомно, но часто распознать инфекцию можно на ранних стадиях по неочевидным признакам.
Быстрая утомляемость и общая слабость – самые первые симптомы. Обычно на них не обращают внимания, либо считают проявлением какой-нибудь более безобидной болезни. Между тем, слабость, бледность, вялость, апатия, субфебрильная температура (около 37 °C, редко выше 38°), потливость, особенно по ночам – первые поводы для беспокойства.
Боли в груди – проявляются, если не озаботиться лечением на начальной стадии заболевания. Боль в груди сопутствует легочному (самому распространенному) туберкулезу. Она также сопровождается кашлем с мокротой или без, который наблюдается неделями, кровохарканьем – выделением мокроты с кровью. Характерна также одышка при небольших физических нагрузках.

Как избежать заражения
Основным источником заражения является больной человек. В каждой капле мокроты, выделяемой при кашле, содержится до трех миллионов бацилл – возбудителей болезни. Но заразиться можно не только через воздух. Инфекция может попасть в организм при контакте с предметами обихода, которым пользовался больной человек, при употреблении немытых овощей и фруктов, сырого молока и молочных продуктов от больных туберкулезом коров.

В естественных условиях при отсутствии солнечного света туберкулезные бациллы сохраняют жизнеспособность в течение нескольких месяцев. В уличной пыли – в течение 10 дней, на страницах книг – трех месяцев, в воде – до 150 дней.
Риск заражения туберкулезом усиливается при стрессе (когда организм истощен и ослаблен), злоупотреблении спиртным, курении табака, неправильном питании, несоблюдении правил личной гигиены.
Для профилактики туберкулеза нужно избегать всех этих факторов и проветривать комнату или офис – бациллы часто кроются в пыли. Избежать заражения помогает, прежде всего, вакцинация детей и подростков, а также проба Манту, которую обычно проводят в школах.
У взрослых выявить туберкулез на ранних стадиях помогает флюорография, а избежать его – исключение наркотиков, табака и алкоголя, сбалансированное питание и умеренные физические нагрузки. Шансы заболеть возрастают в 2-4 раза у ВИЧ-положительных людей, диабетиков и заядлых курильщиков (тех, кто выкуривает 20 сигарет в день и больше).
Читайте также:


