Фиброзно-кавернозный туберкулез легких в фазе инфильтрации и обсеменения
Определение: Фиброзно-кавернозный туберкулез легких – хроническая форма со значительной давностью существования толстостенной каверны с фиброзной капсулой, выраженным развитием фиброза в окружающей легочной ткани и плевре, обширным бронхогенным обсеменением, волнообразным течением и разнообразием клинических проявлений.
Фиброзно-кавернозный туберкулез относится к запущенным формам, развивается постепенно, медленно, годами. Формируется из ранних форм туберкулеза легких, поздно выявленных или плохо леченных (кратковременная, бессистемная химиотерапия, отсутствие регулярного наблюдения за больными).
Патоморфологически каверны трехслойные при фиброзно-кавернозной форме, на внутренней поверхности каверны нередко видны беловато-серые образования размером в несколько миллиметров (так называемые линзы Коха), представляющие собой скопления колоний МБТ. Кроме фиброза в легких появляется эмфизема, бронхоэктатические изменения, поражаются сосуды, т.е. наступает дезорганизация легочной ткани. Все больные являются массивными постоянными бактериовыделителями.
Клиническая картина обусловлена разнообразными морфологическими изменениями в легких и характеризуется волнообразным течением со сменой периодов обострения и затихания процесса. В периоды обострения ведущими симптомами являются симптомы интоксикации: слабость, быстрая утомляемость, повышение температуры тела, потливость, снижение аппетита, похудание. Часто отмечается усиление кашля, увеличение выделения мокроты, иногда с примесью крови.
При объективном обследовании больных фиброзно-кавернозным туберкулезом легких редко можно наблюдать нормальный внешний вид, правильную форму грудной клетки, удовлетворительное питание. В большинстве случаев клинические признаки этой формы отчетливо выступают уже при внешнем осмотре больного. Определяется общая астенизация организма, атрофия грудных мышц, отставание одной половины грудной клетки при дыхании, одышка, цианоз. При перкуссии грудной клетки выявляются распространенные участки укорочения или притупления легочного звука в местах утолщения плевры и массивного фиброза в легких, зоны тимпанита над большими кавернами.
Аускультативно выслушиваются бронхиальное, амфорическое дыхание, разнокалиберные влажные и сухие хрипы. Иногда выслушиваются скрипучие хрипы, обусловленные разлипанием воспалительных стенок бронхов.
По клиническому течению различают три варианта фиброзно-кавернозного туберкулеза легких: ограниченный, прогрессирующий, фиброзно-кавернозный туберкулез легких с различными осложнениями.
Ограниченный фиброзно-кавернозный туберкулез легких является относительно стабильным и характеризуется наличием фиброзной каверны и ограниченным фиброзом в пределах сегмента или доли легкого. Под влиянием длительной химиотерапии процесс стабилизируется, воспалительная реакция в стенке каверны несколько угасает, частично или полностью рассасываются очаги бронхогенной диссеминации. Интервалы между обострениями растягиваются на несколько месяцев и лет. Бактериовыделение может быть непостоянным и скудным.
Такое течение фиброзно-кавернозного туберкулеза легких наблюдается у дисциплинированных больных, соблюдающих режим, длительно лечащихся. При несоблюдении режима, злоупотреблении алкоголем процесс сменяется прогрессированием.
Для прогрессирующего фиброзно-кавернозного туберкулеза легких характерны длительные обострения, короткие интервалы между ними. В период обострения резко выражена интоксикация. Отмечаются кашель с мокротой, боли в грудной клетке, в дальнейшем развивается одышка. У некоторых больных появляются обширные инфильтративно-казеозные изменения, приводящие к казеозной пневмонии с образованием многокамерных полостей, гигантских каверн.
При прогрессирующем течении фиброзно-кавернозного туберкулеза легких, как правило, имеется постоянное массивное бактериовыделение, лекарственная устойчивость микобактерий, которая препятствует стабилизации процесса. Чаще всего такое течение фиброзно-кавернозного туберкулеза легких наблюдается у асоциальных больных или больных, плохо переносящих химиопрепараты, с тяжелыми сопутствующими заболеваниями.
Фиброзно-кавернозный туберкулез легких с осложнениями характеризуется прогрессирующим, волнообразным течением. Ведущее место в клинической картине занимают симптомы легочно-сердечной недостаточности. Может присоединиться амилоидоз внутренних органов, хроническая почечная недостаточность, наблюдаются повторные легочные кровотечения, иногда принимающие затяжной характер (гемофтиза). Может возникнуть спонтанный пневмоторакс, сопровождающийся гнойным плевритом.
К осложнениям фиброзно-кавернозного туберкулеза легких относят также артралгии и неспецифический полиартрит, нарушения эндокринной системы. Последние могут проявляться синдромом Иценко-Кушинга, гипофизарной кахексией, сахарным диабетом.
Для рентгенологической картины фиброзно-кавернозного туберкулеза легких характерна хроническая сформированная толстостенная каверна, полиморфные очаги, фиброз легочной ткани, плевры. Каверны могут быть одиночные, множественные, крупные или средних размеров, неправильной кольцевидной формы, ширина стенки каверны неодинакова. Фиброзные изменения легочной ткани отображаются в виде сетчато-тяжистых структур и участков уплотненной легочной ткани с уменьшением объема легочных полей. Отмечается смещение, перетягивание трахеи, крупных бронхов и сосудов в сторону поражения, подтягивание корней легких кверху, буллезные образования в легочной ткани, плевральные наслоения, смещение междолевой плевры, скошенность ребер. При прогрессирующем течении фиброзно-кавернозного туберкулеза легких и его осложненном течении выделение МБТ постоянное, часто отмечается лекарственная устойчивость МБТ.
Основной метод лечения фиброзно-кавернозного туберкулеза легких – хирургический, который не всегда можно применить из-за большой протяженности процесса и других причин, приведших к формированию такого запущенного туберкулеза.
Оформление диагноза согласно клинической классификации: Фиброзно-кавернозный туберкулез верхней доли правого легкого в фазе инфильтрации и обсеменения, БК+ легочное кровотечение, легочно-сердечная недостаточность II степени.
Med-books.by - Библиотека медицинской литературы . Книги, справочники, лекции, аудиокниги по медицине. Банк рефератов. Медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, монографии, лекции, презентации по медицине.
История болезни: Фиброзно-кавернозный туберкулез левого легкого в фазе инфильтрации, распада и обсеменения, бактериовыделение
Ф.И.О:
Возраст: 49 лет.
Место жительства: г.Чехов Моск.обл.
Профессия: слесарь аэродрома, в прошлом - инспектор уголовного розыска.
Дата поступления: 16 ноября 1999 года.
Anamnesis vitae
Больной родился в 1950 году единственным ребенком в семье. В детстве в развитии не отставал от сверстников, материально-бытовые условия были удовлетворительными. Травм в течение жизни не было, была аппендэктомия в 1972 году, отмечал частые ангины до 1980 г., ОРЗ 1-2 раза в год. Результаты проб Манту в детстве больной не помнит. С 1970 года работал инспектором уголовного розыска, работа была связана с контактом с заключенными, в том числе больными туберкулезом. С 1995 года работает слесарем на аэродроме, работа связана с частыми переохлаждениями. В настоящее время проживает в частном доме с женой, материально-бытовые условия удовлетворительные. Курил с 1969 по 1998 годы по 5-7 сигарет в день, с 1994 по 1998 годы злоупотреблял алкоголем. В феврале 1999 года проходил профилактическую флюорографию, патологических изменений обнаружено не было.
Заключение 1.
У данного больного имеются факторы, способствующие заболеванию туберкулезом: длительный (25 лет) контакт с заключенными, в том числе больными туберкулезом, переохлаждения на работе в последнее время.
Anamnesis morbi
Около 1 года отмечает периодическое покашливание. В конце сентября 1999 года после переохлаждения остро повысилась температура тела до 39C, усилился кашель, появились боли в грудной клетке слева. Был госпитализирован в терапевтическое отделение больницы по месту жительства с диагнозом "Острая пневмония". Проводился двухнедельный курс антибиотиками широкого спектра действия без эффекта. После консультации фтизиатра по месту жительства направлен в НИИ фтизиатрии.
Заключение 2
Предположительный диагноз - туберкулез легких - можно поставить на основании оценки факторов условий жизни и истории заболевания: длительный (25 лет) контакт с заключенными, в том числе больными туберкулезом, переохлаждения на работе в последнее время, заболевание с симптомами туберкулеза (кашель, повышение температуры, одышка), отсутствие эффекта от лечения антибиотиками широкого спектра действия.
Жалобы на момент курации: кашель, одышка при физической нагрузке, повышения температуры.
Status praesens
Общий осмотр
Состояние средней тяжести. Положение активное. Сознание ясное. Питание нормальное, рост 175 см, вес 72 кг. Кожа бледная, умеренной влажности. Отеков нет. Ногти на руках изменены по типу "часовых стекол". Волосы густые, сухие, блестящие, не секутся. Тип оволосения соответствует полу и возрасту. Подкожная жировая клетчатка развита умеренно, распределена равномерно. Мышечная система развита умеренно, тонус и сила мышц ослаблены, одинаковы с обеих сторон. Гиперкинетических расстройств не выявлено. При пальпации мышцы безболезненны. Изменений размеров и формы костей туловища при осмотре не выявлено. Болезненность при поколачивании по костям отсутствует. Суставы правильной формы, симметричные, движения в них в полном объеме, безболезненные. Деформаций, припухлостей суставов нет. При пальпации болезненности в суставах не отмечается. Состояние позвоночного столба без патологических изменений. Лордоз в шейном и поясничном отделе и кифоз в грудном и крестцово-копчиковом отделах выражены умеренно.
Осмотр органов дыхания
Частота дыхания - 18 в минуту. Форма грудной клетки асимметричная, ее левая сторона несколько западает, отстает при дыхании. Носовое дыхание не затруднено. Болей в области гортани в покое и при разговоре нет. Носовых кровотечений, патологических выделений из носа нет.
Перкуторный звук легочный по всей поверхности правой половины грудной клетки. В области верхних отделов левого легкого перкуторный звук тупой.
Дыхание над поверхностью левого легкого с бронхиальным оттенком, в верхних отделах левого легкого выслушиваются влажные мелкопузырчатые и сухие свистящие хрипы.
Нижние границы лёгких
Топографические
линии слева справа
окологрудинная 6 межреберье —
среднеключичная 7 межреберье —
передняя подмышечная 8 ребро 8 межреберье
средняя подмышечная 9 ребро 9 межреберье
задняя подмышечная 10 ребро 10 ребро
лопаточная 11 ребро 11 ребро
околопозвоночная остистый отросток 11 грудного позвонка остистый отросток 11 грудного позвонка
Осмотр органов кровообращения
Пульс - 85 ударов в минуту. Пульс на магистральных артериях конечностей не ослаблен. Артериальное давление - 120/80 мм.рт.ст. Область сердца при осмотре не изменена. Границы сердца в норме. Сердечный горб, сердечный толчок, эктопическая пульсация отсутствуют. Верхушечный толчок на 1 см влево от среднеключичной линии в пятом межреберье. Тоны сердца ясные, шумов нет. При аускультации крупных артерий шумов нет.
Осмотр органов пищеварения и гепатобилиарной системы
Губы сухие, красная кайма губ бледная, сухая. Язык влажный, обложен серым налетом. Десны не кровоточат, без воспалительных явлений. Патологических отрыжки, изжоги не отмечал. Живот симметричный с обеих сторон, брюшная стенка в акте дыхания участвует. Кожные покровы живота обычной окраски. Коллатералей на передней и боковых поверхностях брюшной стенки нет. Поверхностная пальпация живота безболезненная, мягкая, ненапряженная, диастаза прямых мышц живота нет. Грыжевых выпячиваний не отмечается. Видимой перистальтики нет. Симптомы Щёткина - Блюмберга, Менделя отрицательные. Данные глубокой методической скользящей пальпации по Образцову - Стражеско - Василенко: 1. Сигмовидная кишка: ширина 3 см, плотная, гладкая, безболезненная, смещаемая на 3-5 см, не перистальтирует, не урчит. 2. Слепая кишка : диаметр 4 см, умеренной плотности с гладкой поверхностью, безболезненна, смещается на 1 см, не перистальтирует, урчит при пальпации. Остальные части кишечника не пальпируются.
При перкуссии живота отмечается тимпанит различной степени выраженности. Признаков нахождения свободной жидкости нет. При аускультации живота выслушиваются перистальтические кишечные шумы.
Размеры печени по Курлову: 9 х 8 х 7 см. Сосудистые звёздочки на коже отсутствуют, ксантом и ксантелазм нет, симптома печеночных ладоней нет. Кожный зуд отсутствует. Желчный пузырь не пальпируется.
Осмотр органов мочевыделения
Дизурических расстройств нет. Выбухания, гиперемии в поясничной области нет. Почки не пальпируются. Болезненность в мочеточниковых точках отсутствует. Мочевой пузырь над лоном не пальпируется, перкуторно не определяется. Симптом Пастернацкого отрицательный с обеих сторон.
Осмотр органов системы кроветворения
Перкуторно определяется длинник селезенки между 9 и 11 ребрами. Размер селезенки - 9 на 5 см. Селезёнка не пальпируется. При поколачивании по костям болезненности не определяется. Повышенной кровоточивости, гематом на коже нет.
Осмотр эндокринной системы
Щитовидная железа не увеличена, мягкая, подвижная.
Симптомы гипертиреоидизма отрицательные. Экзофтальма нет, ретробульбарная резистентность не определяется.
Заключение 3.
При объективном обследовании выявлены следующие патологические изменения: ногти на руках изменены по типу "часовых стекол", форма грудной клетки асимметричная, ее левая сторона несколько западает, отстает при дыхании, в области верхних отделов левого легкого перкуторный звук тупой, дыхание над поверхностью левого легкого с бронхиальным оттенком, в верхних отделах левого легкого выслушиваются влажные мелкопузырчатые и сухие свистящие хрипы. Имеются жалобы на кашель, одышку. Все данные изменения позволяют предположить деструктивную форму туберкулеза легких.
Данные лабораторных и инструментальных исследований.
Клинический анализ крови от 17 ноября 1999 года.
Показатели и значения Норма Оценка
Hb – 116 г/л 140,0—160,0 г/л Ниже нормы
Эритроциты – 3.7*1012/л 3,9—4,7*1012/л Ниже нормы
Лейкоциты – 13.4*109/л 4,0—9,0*109/л Выше нормы
Миелоциты - отс. -- Соответствует норме
Метамиелоциты - отс. -- Соответствует норме
Палочкоядерные – 7% 1—6% Выше нормы
Сегментоядерные – 64% 47—72% Соответствует норме
Лимфоциты – 16% 19—37% Ниже нормы
Моноциты – 17% 3-11% Выше нормы
Базофилы – 0% 0—1% Соответствует норме
Эозинофилы – 1% 0,5—5% Соответствует норме
СОЭ – 49 мм/ч 2—15% Значительно больше нормы
Клинический анализ крови от 15 декабря 1999 года.
Показатели и значения Норма Оценка
Hb – 104 г/л 140,0—160,0 г/л Значительно ниже нормы
Эритроциты – 3.4*1012/л 3,9—4,7*1012/л Ниже нормы
Лейкоциты – 9.9*109/л 4,0—9,0*109/л Выше нормы
Миелоциты - отс. -- Соответствует норме
Метамиелоциты - отс. -- Соответствует норме
Палочкоядерные – 1% 1—6% Соответствует норме
Показатели и значения Норма Оценка
Сегментоядерные – 57% 47—72% Соответствует норме
Лимфоциты – 27% 19—37% Соответствует норме
Моноциты – 11% 3-11% Соответствует норме
Базофилы – 0% 0—1% Соответствует норме
Эозинофилы – 5% 0,5—5% Соответствует норме
СОЭ – 62 мм/ч 2—15% Значительно больше нормы
Общий анализ мочи.
Цвет соломенно - желтый
Прозрачность - мутная
Относительная плотность 1,019
Реакция - кислая
Белок - следы
Глюкоза - отсутствует
Кетоновые тела - нет
Реакция на кровь отрицательная
Эпителий: нет
Лейкоциты: нет.
Анализ мокроты на микобактерии туберкулеза:
положительный
Заключение 4.
Согласно данным клинико-лабораторного исследования, у больного отмечаются изменения, характерные для туберкулеза: наличие микобактерий туберкулеза в мокроте, значительное повышение СОЭ, увеличение количества лейкоцитов, анемия.
Данные рентгенографического обследования.
В верхней доле левого легкого визуализируется группа из 4-5 кольцевидных слившихся друг с другом теней (система каверн) неправильной формы размером до 4.5 на 3 см, отмечается "дорожка" от нее к корню левого легкого, вокруг группы теней - диффузное негомогенное затемнение средней интенсивности с размытыми границами. Стенки кольцевидных теней ровные, одинаковой толщины. По всей проекции левого легкого отмечаются полиморфные изменения в виде округлых затемнений средней интенсивности размером 0.5-1 см с нечеткой границей. На томограмме, проведенной через область кольцевидных теней, визуализируется система каверн, сообщающихся между собой.
Заключение 5.
Согласно данным рентгенографии и томографии, можно заподозрить фиброзно-кавернозный туберкулез легких (так как есть каверны, а также фиброз в окружающей ткани, проявляющийся диффузным негомогенным затемнением). По всей видимости, имеет место быть фаза распада (так как имеется деструктивное поражение - образование каверн) и обсеменения (так как имеются полиморфные округлые затемнения средней интенсивности размером 0.5-1 см с нечеткой границей по всей поверхности левого легкого), а также инфильтрации (так как границы у этих затемнений нечеткие).
Диагноз:
Фиброзно-кавернозный туберкулез левого легкого в фазе инфильтрации, распада и обсеменения, бактериовыделение.
Обоснование диагноза.
Фиброзно-кавернозный туберкулез - так как имеются каверны в легком по данным рентгенографии, имеется фиброз легкого вокруг каверн.
в фазе инфильтрации - так как имеется диффузное негомогенное затемнение средней интенсивности с размытыми границами вокруг каверн,
распада - так как имеет место быть образование туберкулезных каверн вследствие распада легочной ткани,
обсеменения - так как имеется диссеминация поражения по всему левому легкому,
бактериовыделение - так как есть микобактерии туберкулеза в мокроте.
Дифференциальный диагноз.
Данную патологию необходимо дифференцировать с кистой легкого, распадающимся раком, абсцессом легкого.
Для кисты легкого нехарактерно наличие микобактерий туберкулеза в мокроте, наличие дорожки к корню, ярко выраженная клиника, что имеет место у данного больного. При распаде рака легкого нехарактерно наличие микобактерий туберкулеза в мокроте, ровные границы полости. При абсцессе легкого обычно достаточно эффективно лечение антибиотиками широкого спектра действия, нехарактерно наличие микобактерий туберкулеза в мокроте, обычно абсцесс возникает после недостаточно эффективно леченной пневмонии.
Лечение.
Лечение по поводу фиброзно-кавернозного туберкулеза предусматривает проведение непрерывной специфической антибиотикотерапии в течении 6-9 месяцев в стационаре, а затем еще 3-6 месяцев в амбулаторных условиях. При безуспешности лечения на протяжении 6-10 месяцев рекомендуется частичная резекция легкого.
Противотуберкулезные препараты делят на 2 группы:
а) препараты I ряда (основные антибактериальные препараты);
б) препараты II ряда (резервные препараты).
К препаратам I ряда, являющимся основными химиотерапевтическими средствами для лечения разных форм туберкулеза, относят гидразид изоникотиновой кислоты (изониазид) и его производные, антибиотики (стрептомицин), ПАСК и ее производные. Высокоэффективным противотуберкулезным препаратом является рифампицин.
К препаратам II ряда относят этионамид, протионамид, этамбутол, циклосерин, пиразинамид, тиоацетазон, канамицин, флоримицин.
Препараты II ряда (резервные) менее активны по действию на микобактерии туберкулеза, чем изониазид и стрептомицин; их основная особенность состоит в том, что они действуют на микобактерии, ставшие устойчивыми к препаратам I ряда.
Противотуберкулезные препараты I ряда обладают высокой эффективностью, однако при их применении довольно быстро развивается устойчивость микобактерий туберкулеза. При изолированном применении одного препарата появление устойчивых форм микобактерий может наблюдаться уже через 2-4 мес.
Развитие устойчивости микобактерий наступает значительно медленнее при одновременном применении разных препаратов. Поэтому современная антибактериальная терапия туберкулеза является комбинированной. Больному одновременно назначают три или два препарата, причем комбинироваться могут препараты I ряда (например, изониазид со стрептомицином и ПАСК) или препараты I и II ряда (например, изониазид и циклосерин; изониазид и этионамид и др.).
В последнее время противотуберкулезные препараты распределяют по степени их эффективности. Наиболее высокой бактериостатической активностью обладает изониазид, он является основным препаратом, особенно при лечении впервые выявленных больных туберкулезом. Второе место по активности занимает рифампицин. Остальные препараты распределяются по активности следующим образом: стрептомицин > канамицин > пиразинамид > этионамид = протионамид > этамбутол > циклосерин > флоримицин> ПАСК > тиоацетазон.
Большинство противотуберкулезных препаратов действует на микобактерии туберкулеза бактериостатически, подавляя их размножение и уменьшая их вирулентность. Изониазид и рифампицин могут в больших концентрация действовать бактерицидно.
Для получения стойкого лечебного эффекта и предупреждения возможных рецидивов противотуберкулезные препараты должны применяться длительно.
При комбинировании препаратов следует сохранять в комбинации один или два препарата I ряда, особенно изониазид, если нет противопоказаний или лекарственной устойчивости к этому препарату. При комбинированном применении доза каждого из взятых препаратов обычно не уменьшается. Все противотуберкулезные препараты назначаются 1 раз в день.
Для неспецифической терапии назначают иммуностимуляторы (тималин, тимозин), витамины различных групп и т.д.
Данному больному необходимо назначить:
1. Изониазид 0.3 х 2р/д - основной противотуберкулезный препарат.
2. Стрептомицин 1.0 х 1р/д- основной противотуберкулезный препарат.
3. Рифампицин 0.6 х 1р/д - основной противотуберкулезный препарат.
4. Пиразинамид 1.5 х 1р/д - для воздействия на внутриклеточно расположенные микобактерии.
5. Витамин Е 300 мг утром натощак - для улучшения метаболизма, уменьшения количества свободных радикалов.
6. Витамин С 0.1 г 2р/д - - для улучшения метаболизма, улучшения регенерации тканей.
В случае безуспешности лечения больному показаны хирургические методы лечения - коллапсотерапия, пульмонэктомия.
Прогноз.
Прогноз для выздоровления неблагоприятный, так как фиброзно-кавернозный туберкулез - деструктивная форма туберкулеза, и даже в случае успешного лечения в легком останутся фиброзные изменения. Прогноз для жизни сомнительный, так как даже при условии проведения качественного и полного лечения возможен переход данной формы туберкулеза в цирротическую форму и развитие легочно-сердечной недостаточности.
Клиническое наблюдение применения Глутоксима у пациента с обострением туберкулеза легких с широкой лекарственной устойчивостью возбудителя в послеоперационном периоде
Диагноз при поступлении — фиброзно-кавернозный туберкулез верхней доли левого легкого, фаза инфильтрации и обсеменения. МБТ(+). ШЛУ S H R E Ofl Pt.
При поступлении предъявлял жалобы на слабость, кашель с мокротой, ночную потливость.
Туберкулез легких выявлен в январе 2016 года, трактовался как инфильтративный туберкулез верхней доли левого легкого в фазе распада и обсеменения. МБТ (+). Лекарственная устойчивость к R (GeneXpert). В течение 15 месяцев пациент получал IV режим химиотерапии. В посеве мокроты от 27.10.2016 определялась устойчивость микобактерий к S H R E Ofl Pt. Был перерегистрирован на лечение по V режиму с диагнозом: фиброзно-кавернозный туберкулез верхней доли левого легкого. МБТ (+). ШЛУ. При осмотре торакальным хирургом определены показания к оперативному лечению.

Рис. 1. Компьютерная томограмма органов грудной клетки перед оперативным лечением.
На рис. 1 представлены данные компьютерной томографии органов грудной клетки до оперативного лечения. Слева в верхней доле левого легкого определяется фиброзная каверна 5,0*3,0 см с толщиной стенки 0,4 см. В окружении определяются фиброзированные очаги.
После необходимого дообследования 30.05.2017 выполнена левосторонняя верхняя лобэктомия. Ранний послеоперационный период протекал без осложнений.
При рентгенологическом контроле в июле 2017 года выявлено обострение специфического процесса.

Рис. 2. Контрольная рентгенограмма органов грудной клетки через 1,5 месяца после оперативного лечения.
На рис. 2 представлена обзорная рентгенограмма органов грудной клетки. Определяется состояние после удаления верхней доли левого легкого по поводу фиброзно-кавернозного туберкулеза. В верхней доле правого легкого — появление двух фокусов инфильтрации с участками распада, в окружении которых и в левом легком обнаружены изменения очагового характера.
Врачебная комиссия рекомендовала коррекцию химиотерапии на Z 2,0; Mfl 0,4; Линезолид 0,6; ПАСК 12,0; Циклосерин 0,75; бедаквилин по схеме; в качестве адъюванта химиотерапии — Глутоксим 30 мг/мл 2 мл внутримышечно 10 инъекций ежедневно, далее — 30 инъекций через день (всего 40 инъекций на курс).
Контрольное рентгенологическое исследование проводилось каждые два месяца.

Рис. 3. Контрольная рентгенограмма органов грудной клетки (сентябрь 2017 года).

Рис. 4. Контрольная компьютерная томограмма органов грудной клетки (сентябрь 2017 года.)
При контрольном обследовании органов грудной клетки (рис. 3, 4) отмечена выраженная положительная динамика специфического процесса через два месяца от регистрации обострения и коррекции химиотерапии. Определяется состояние после удаления верхней доли левого легкого по поводу фиброзно-кавернозного туберкулеза. В верхней доле правого легкого прослеживается рассасывание фокусов инфильтрации, уменьшение их размеров. Деструктивные изменения сохраняются. Ранее определявшиеся очаги в обоих легких — с тенденцией к рассасыванию.
На фоне проводимого лечения также зафиксирована положительная киническая динамика: пациент окреп, прибавил в весе 3 кг, полностью купированы симптомы интоксикации. На фоне применения препарата Глутоксим пациент отметил улучшение переносимости противотуберкулезных препаратов, в частности, — уменьшение диспепсии (тошноты, изжоги).
В ноябре 2017 года дальнейшая положительная клиническая динамика подтверждена данными контрольной компьютерной томографии органов грудной клетки: отмечена положительная динамика за счет рассасывания очагов в обоих легких, уменьшения фокусов инфильтрации и деструктивных изменений в правом легком.

Рис. 5. Контрольная компьютерная томограмма органов грудной клетки через 4 месяца от обострения (5,5 месяцев от операции).
Заключение
Данное клиническое наблюдение наглядно демонстрирует, что применение препарата Глутоксим в качестве адъюванта полихимиотерапии обострения туберкулеза легких с широкой лекарственной устойчивостью возбудителя способствует как лучшей переносимости противотуберкулезной терапии, так и вносит свой вклад в улучшение её результатов в достаточно сложной клинической ситуации.
Глутамил-цистеинил-глицин динатрия (Глутоксим) как адъювант химиотерапии включен в Федеральные клинические рекомендации в качестве обязательного средства лечения лекарственно-устойчивого туберкулеза с целью увеличения эффективности терапии и преодоления МЛУ. Препарат, с одной стороны, обладает механизмом действия, отличным от механизма действия традиционно применяемых противотуберкулезных средств, с другой ― способствует улучшению переносимости терапии, что обеспечивает непрерывность курса лечения.
Контакты
Отделение №1 для больных туберкулезом с множественной лекарственной устойчивостью возбудителя.
Заведующая отделением — Беляева Екатерина Николаевна, врач-фтизиатр.
Способ прогнозирования течения туберкулеза
Изобретение относится к медицине, в частности к фтизиатрии, и может быть использовано для прогнозирования течения туберкулеза легких.
Известен способ прогнозирования течения туберкулеза, включающий определение концентрации таурина в плазме крови (Патент RU 2305286, з. 22.08.2005, оп. 27.02.2007).
Недостатком является низкая степень достоверности прогнозирования течения туберкулеза.
Задачей и техническим результатом заявляемого изобретения является повышение достоверности прогнозирования течения туберкулеза.
Для решения поставленной задачи в способе прогнозирования течения туберкулеза, включающем определение концентрации таурина в плазме крови, согласно изобретению дополнительно определяют концентрацию таурина в моноцитах, после чего анализируют отношение концентрации таурина в плазме к концентрации таурина в моноцитах, и при значении отношения от 0,5 до 0,69 прогнозируют вероятность развития инфильтративного туберкулеза, при значении отношения от 0,7 до 1 прогнозируют вероятность развития туберкулемы, при значении отношения выше 1 прогнозируют вероятность развития фиброзно-кавернозного туберкулеза.
В заявляемом способе учитывают особенности метаболических процессов в иммуннокомпетентных клетках (моноцитах), которые являются ключевыми в формировании иммунного ответа при туберкулезе. Перераспределение антиоксидантных ресурсов между плазмой крови и моноцитами более четко отражает степень реактивности организма на фоне туберкулезной инфекции, чем соотношение аминокислот только в плазме крови, как это было заявлено в прототипе.
Проведенный анализ показал, что в целом, при туберкулезе легких аминокислотный баланс моноцитов можно охарактеризовать как дефицитный по антиоксидантным ресурсам. В случае туберкулезного воспаления в большей степени критерием специфической резистентности организма являются не столько процессы окисления глутатиона, а способность накапливать необходимые концентрации таурина в иммунокомпетентных клетках. Показатели соотношения таурина в плазме и моноцитах обнаруживают различные значения в зависимости от клинической формы туберкулеза легких, что можно рассматривать в качестве фактора, отражающего течение инфекционного процесса.
Изобретение поясняется чертежами.
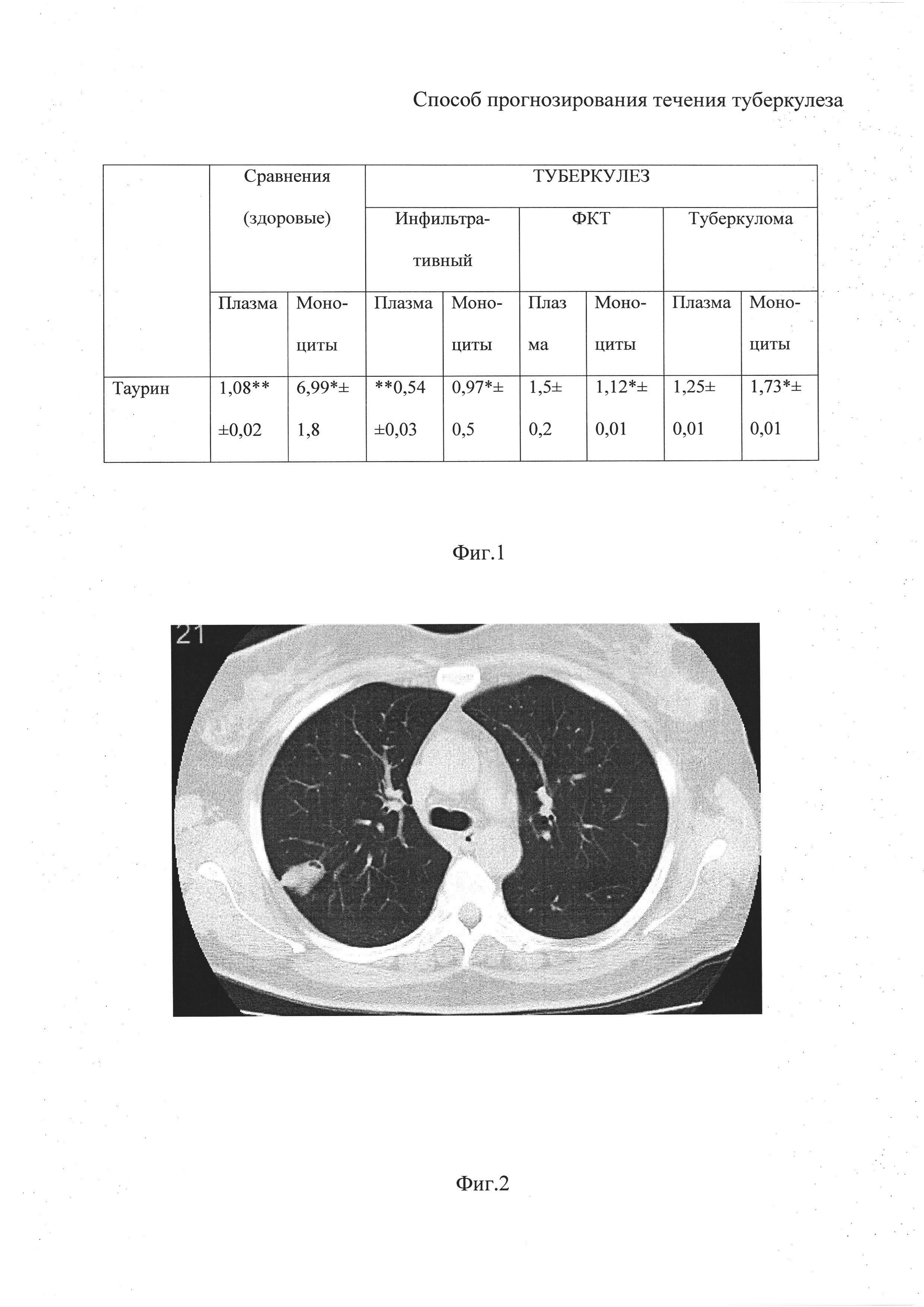
На фиг. 1 представлена таблица с показателями таурина в плазме (%) и моноцитах(%) у здоровых лиц и больных с инфильтративным туберкулезом, ФКТ и туберкулемами.
На фиг. 2 представлены данные компьютерной томографии пациента на этапе прогнозирования по заявляемому способу (Пример 1).
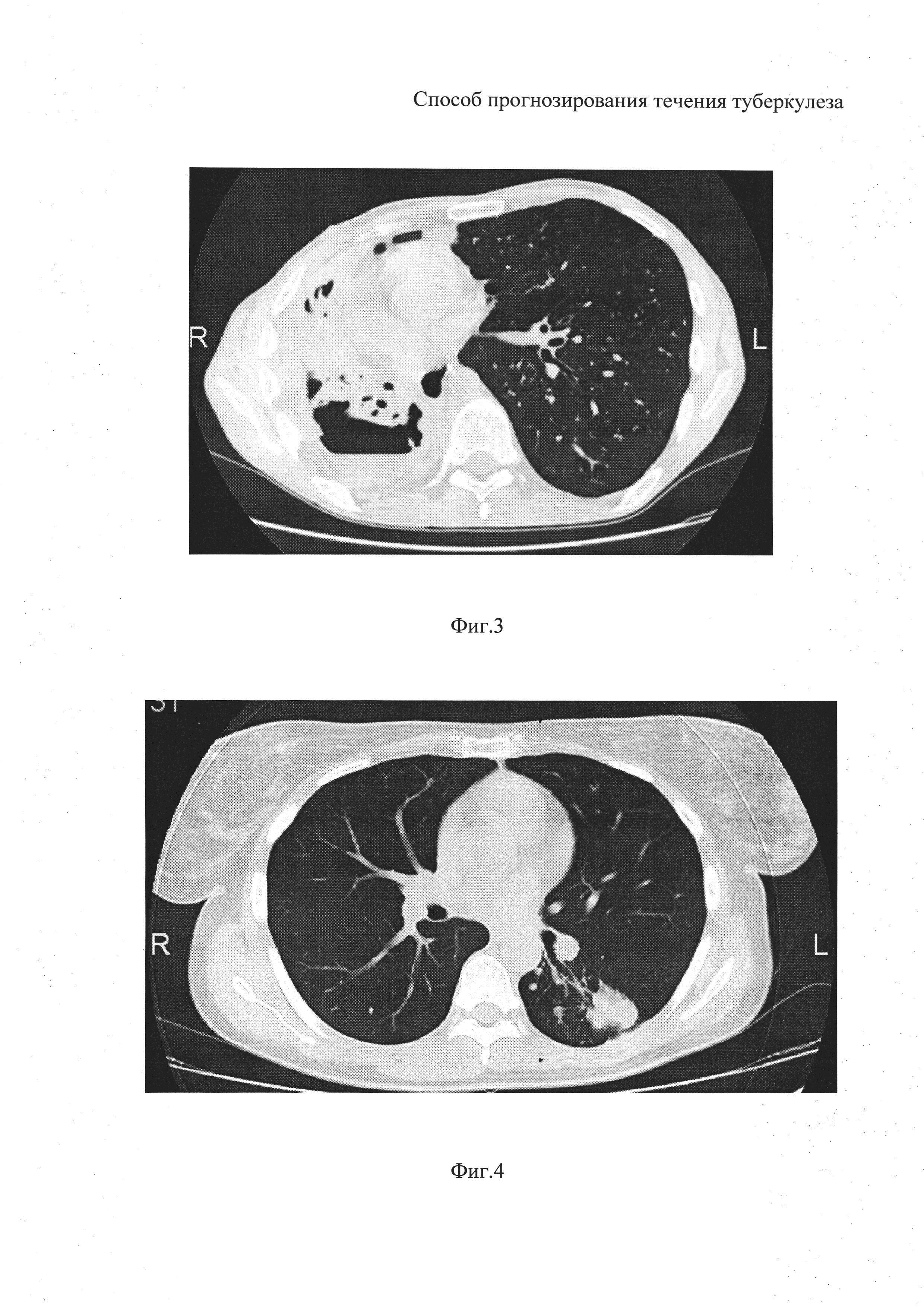
На фиг. 3 представлены данные компьютерной томографии пациента на этапе прогнозирования по заявляемому способу (Пример 2).
На фиг. 4 представлены данные компьютерной томографии пациента на этапе прогнозирования по заявляемому способу (Пример 3).
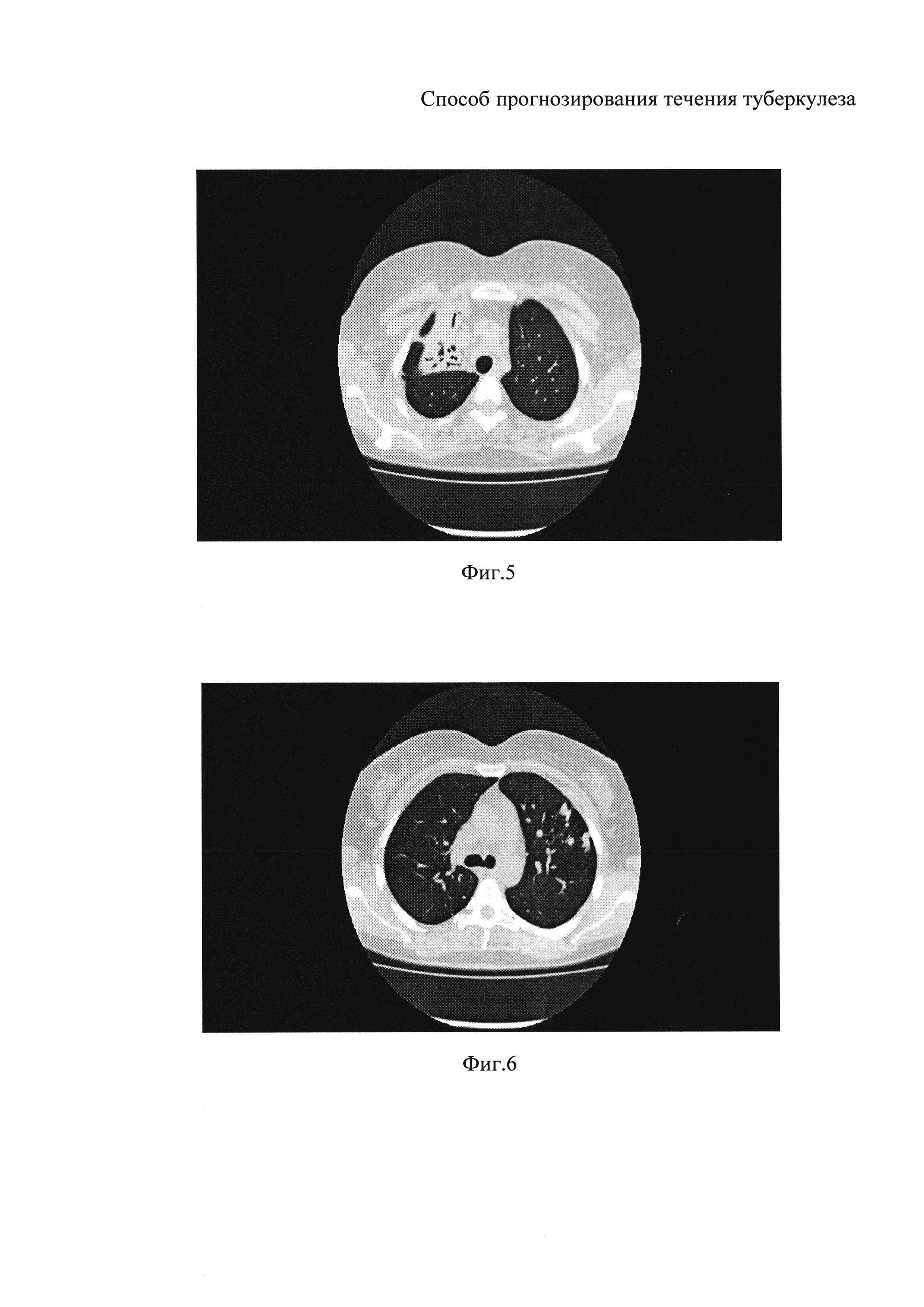
На фиг. 5, 6, 7 представлены данные компьютерной томографии пациента на этапе прогнозирования по заявляемому способу (Пример 4).
Способ осуществляют следующим образом.
У больного с установленным диагнозом туберкулеза легких производят забор проб крови по установленным стандартам. Производят определение процентного отношения таурина в плазме крови. Производят выделение моноцитов из сыворотки и определяют процентное отношение таурина в клеточной взвеси.
Анализируют отношение концентрации таурина в плазме к концентрации таурина в моноцитах и при значении отношения от 0,5 до 0,69 прогнозируют вероятность развития инфильтративного туберкулеза, при значении отношения от 0,7 до 1 прогнозируют вероятность развития туберкулемы, при значении отношения выше 1 прогнозируют вероятность развития фиброзно-кавернозного туберкулеза.
Заявляемый способ можно использовать на любом этапе лечения, но преимущественно его используют через 3-4 месяца после начала лечения туберкулеза легких для определения более четких показаний или противопоказаний для хирургического лечения, в том числе для оценки показаний к ранней хирургической коррекции.
Заявляемый способ позволяет повысить достоверность прогнозирования течения туберкулеза.
1. Пациентка П., 43 года
Туберкулез выявлен в мае 2013 г на профосмотре. Последнее флюорографическое обследование (ФЛГ) до выявления в 2012 г. - без патологии. Диагноз при выявлении: инфильтративный туберкулез верхней доли правого легкого, микобактерии туберкулеза (МБТ) (-). В июне 2013 г госпитализирована терапевтическое отделение УНИИФ (Уральский НИИ фтизиопульмонологии). Получала 1 режим химиотерапии (РХТ). Сопутствующая патология: сахарный диабет 2 типа, субкомпенсация. В связи с явлениями токсического гепатита, эпизодов кетоацидоза, непереносимости рифампицина, микобутина, левофлоксацина, офлоксацина был назначен индивидуальный РХТ (HEZ). В июне 2013 г.однократно в мокроте люминесцентным анализом выявлены МБТ(4+). В сентябре 2013 посевом установлена множественная лекарственная устойчивость (МЛУ) (HRS), в связи с чем была переведена на 4 РХТ (PasZProCsE). На фоне лечения рентгенологической динамики не отмечено, но с января 2014 года - МБТ(-) всеми методами. Консультирована торакальным хирургом. Диагноз: туберкулема С2 справа, фаза распада, МБТ (-), МЛУ(HRS). Показана резекция 2 сегмента правого легкого. Переведена в ЛХО УНИИФ 16.01.14 г. По данным лучевого обследования с описанием рентген-архива (обзорные рентгенограммы + компьютерная томография (КТ) от 2013 года; Обзорная рентгенограмма + КТ от 11.12.13 года; обзорная рентгенограмма + правый бок от 20.01.14 года. По рентген-КТ от 06.13 года Справа во 2 сегменте, субплеврально, определялся фокус овальной формы размерами 2,5×2,0×1,8 см, плотностью + 14,0 Н., с наличием небольших участков более высокой плотности до + 70,0 Н. В медиальном полюсе фокуса проходит мелкая ветвь бронха 2 сегмента. Контуры фокуса не везде четкие. Вокруг фокуса, во 2 сегменте справа, несколько мелких очагов, до 0,2 см, без признаков распада и кальцинации. В других отделах легких, с обеих сторон, без патологических теней. Трахея и видимые по КТ бронхи проходимы, не изменены. Внутригрудные лимфоузлы (ВГЛУ) не увеличены, без признаков обызвествления. Плеврального выпота нет.
В октябре 2013 года (по КТ), во 2 сегменте справа сохраняется фокус прежней формы и размеров. Контур его стал более четким. В передней части фокуса отмечается появление полости распада до 0,7×0,3 см, с четким ровным внутренним контуром, без уровня жидкости (по КТ от 06.13 года, на фоне фокуса прослеживалась мелкая ветвь бронха 2 Сегмента, полости распада не определялось!). Капсула у фокуса (более плотные участки) определяется не на всем протяжении. Вокруг фокуса, сохраняются несколько мелких очагов, до 0,2 см, без распада и кальцинации (фиг. 2). При КТ исследовании в декабре 2013 года динамики изменений в легких нет. Новых очагов и фокусов, с обеих сторон, не выявляется. Заключение: Инфильтративный туберкулез 2 сегмента правого легкого с распадом, с отграничением и формированием туберкулемы.
Перед оперативным вмешательством выполнено исследование аминокислотного баланса плазмы и клеточной взвеси (моноциты). Забор крови осуществлен утром натощак, в гепанизированный контейнер. Выделение моноцитов осуществлялось методом двойного градиента. Далее путем ионообменной хроматографии определен спектр аминокислот в плазме и моноцитарной взвеси, вычислено процентное содержание. Количество таурина плазмы составило 1,26 (%), а моноцитов 1,8 (%). Данные показатели (отношение концентрации таурина в плазме к концентрации таурина в моноцитах равно 0,7) соответствовали прогнозу развития туберкулемы. В дальнейшем, при гистологическом исследовании диагноз туберкулемы был подтвержден. Следует подчеркнуть, что наличие сопутствующей патологии (сахарный диабет, отличающийся нестабильным течением), а также реакции непереносимости противотуберкулезных препаратов, приводившие к необходимости отмены лечения, вызывало сомнение в благоприятном течении туберкулеза с реакциями отграничения. Таким образом, анализ ситуации по заявленному способу подтвердил возможность и необходимость хирургической коррекции туберкулеза легких у данной пациентки.
28.06.14 г. выполнена резекция 2 сегмента правого легкого. Послеоперационный период гладкий, герметичность легкого установилась сразу. Дренаж удален на 4-е сутки. Макропрепарат: субплеврально фокус казеозного некроза 2 см в диаметре, в тонкой серой капсуле, казеоз плотный. Линия резекции полностью ушита. Гистопрепарат: инкапсулированный фокус казеозного некроза с мелкими очагами нейтрофильной инфильтрации в казеозных массах. Капсула тонкая, фиброзная, с сохраняющейся ЭК-реакцией по внутреннему контуру, с умеренно-выраженными очаговыми лимфоцитарно-плазмоцитарными инфильтратами В окружающей респираторной ткани единичные макрофаги в просветах альвеол, полнокровные сосуды в межальвеолярных перегородках. Заключение: Умеренно-активная гомогенная туберкулема с микрораспадом.
2. Пациент Л., 33 года
Туберкулез выявлен в ноябре 2006 г. Диагноз при выявлении: инфильтративный туберкулез верхней доли правого легкого, фаза распада, МБТ(+). Получал лечение по 1 РХТ с крайней низкой приверженностью к приему противотуберкулезных препаратов. В 2010 г. проведено хирургическое лечение в объеме ограниченной резекции 1 и 3 сегментов справа. Гистологически. Гомогенная туберкулема в активной фазе процесса с массивным отложением солей извести, выраженным краевым распадом, участками деструкции капсулы и перифокальной очаговой эпителиоидно-клеточной (ЭК) - реакцией (реактивация процесса). В респираторной ткани неактивные фиброзно-казеозные очаги с отложением солей извести. По линии резекции ЭК-гранулемы без некроза, часть из них склерозирующиеся.
В июне 2012 г. выявлена МЛУ (HRS). Лечился по 4 РХТ. На фоне лечения: Фиброзно-кавернозный туберкулез (ФКТ) правого легкого в фазе инфильтрации и 2-стороннего обсеменения, МБТ(+), МЛУ (HRS). С 21.11.2012 г. пациент проходил курс лечения в терапевтическом отделении УНИИФ. При поступлении состояние больного расценивалось как тяжелое, обусловленное дыхательной недостаточность (ДН) 2 ст. и кахексией на фоне развившегося осложнения основного процесса в виде эмпиемы плевры справа. По данным лучевых методов обследования: правое легкое разрушено, гемоторакс резко уменьшен в объеме, имеются множественные очаги низкоинтенсивной инфильтрация слева с тенденцией к слиянию (фиг. 3).
Выполнено исследование аминокислотного баланса плазмы и клеточной взвеси (моноциты). Забор крови осуществлен утром натощак, в гепанизированный контейнер. Выделение моноцитов осуществлялось методом двойного градиента. Далее путем ионообменной хроматографии определен спектр аминокислот в плазме и моноцитарной взвеси, вычислено процентное содержание. Количество таурина плазмы составило 1,68 (%), а моноцитов 1,02 (%). Данные показатели (отношение концентрации таурина в плазме к концентрации таурина в моноцитах равно 1,65) соответствовали ФКТ. Полученные данные позволяют утверждать, что выбранная тактика с использованием хирургических методов у данного пациента была ошибочной. Вероятно, в данном случае требовалось только консервативное лечение.
Диагноз: ФКТ (множественные фиброзные каверны) правого легкого, в фазе инфильтрации и двухстороннего обсеменения, осложненный правосторонним экссудативным плевритом, МБТ(+), ЛУ (HS). Прогрессирование. Лечился по индивидуальному режиму (CapZPtLfxCsPas)+ПП. На фоне лечения без существенной клинико-рентгенологической динамики. В последующем уточнена МЛУ (HRSEOfl). Спустя 6 месяцев стационарного лечения на фоне купирования интоксикационного синдрома выписан на амбулаторный этап химиотерапии.
3. Пациентка К., 27 лет
Туберкулез выявлен в августе 2010 г. при обследовании по поводу остеохондроза поясничного отдела позвоночника. Диагноз при выявлении: инфильтративный туберкулез в/доли левого легкого, МБТ(-). Лечилась по 1 РХТ. На фоне лечения сформировалась туберкулема 2 сегмента левого легкого. 18.03.11 г. консультирована торакальным хирургом. Диагноз: конгломеративная туберкулема 2 сегмента левого легкого, МБТ (-). Показана ВАТС-резекция 1-2 сегментов левого. По данным КТ органов грудной клетки: справа патологических изменений нет. Слева в верхней зоне на границе 1-2 сегментов видна туберкулема конгломеративного типа размером 22×20×20 мм, плотностью 43HU, неправильной формы с четким ровным контуром, структура неоднородна за счет включения единичных мелких кальцинатов. Верхний полюс туберкулемы связан с апикальной плеврой посредством короткой толстой спайки. В окружающей ткани очаговых и фокусных изменений нет. Видимые бронхи проходимы, не изменены. Выпота в плевральных полостях нет. Лимфоузлы средостения не увеличены. Ствол и ветви легочной артерии не расширены. Костные структуры грудной стенки не изменены. Динамики в течение 8 месяцев наблюдения нет (фиг. 4). Заключение: Туберкулема верхней зоны (1-2 сегменты) левого легкого.
Перед оперативным вмешательством выполнено исследование аминокислотного баланса плазмы и клеточной взвеси (моноциты). Забор крови осуществлен утром натощак, в гепанизированный контейнер. Выделение моноцитов осуществлялось методом двойного градиента. Далее путем ионообменной хроматографии определен спектр аминокислот в плазме и моноцитарной взвеси, вычислено процентное содержание. Количество таурина плазмы составило 1,43 (%), а моноцитов 2,01 (%). Данные показатели (отношение концентрации таурина в плазме к концентрации таурина в моноцитах равно 0,71) соответствовали прогнозу развития туберкулемы. Гистологическое исследование подтвердило диагноз туберкулемы и возможность использования предлагаемых авторами показателей для подтверждения клинико-рентгенологических данных.
Оперативное лечение: ВАТС-резекция 2 сегмента левого легкого. Послеоперационное течение: герметичность устойчивая, дренаж удален на 4-е сутки. Легкое расправлено. Гистологически. Конгломеративная туберкулома в фазе стихающей активности с очагами отложения солей извести в казеозных массах и умеренной, ЭК-реакцией в тонкой отечной капсуле. В респираторной ткани (и по линии резекции) интраальвеолярные скопления макрофагов "курильщика табака". На 13-е сутки в удовлетворительном состоянии из отделения выписана.
4. Пациентка Ч., 44 года
Туберкулез легких с 1991 года, с диспансерного учета снята в 1995 году. В 2012 году при профосмотре выявлены изменения в легких - инфильтративный туберкулез верхней доли правого легкого в фазе распада. Предъявляет жалобы на слабость, кашель с небольшим количеством слизистой мокроты, субфебрильную температуры тела. XT по индивидуальному режиму - Н, R, Cs, Е, Fo, Ра (в связи с прогрессированием процесса). КТ органов грудной клетки от 14.11.12 года: В верхней доле правого легкого имеются фокусные и очаго-сливные тени и полость распада до 3 см в диаметре.
При поступлении в клинику УНИИФ в январе 2013 года - Диагноз: Инфильтративный туберкулез верхней доли правого легкого в фазе распада и обсеменения, МБТ(+), МЛУ. КТ органов грудной клетки от 1405.2013 г.: Инфильтративный туберкулез верхней доли правого легкого с распадом и двухсторонним обсеменением, фаза рассасывания и рубцевания. Правосторонний адгезивный плеврит (Фиг. 5, 6, 7).
Проведено обследование по стандартам оказания медицинской помощи больным туберкулезом. Также выполнено исследование количества таурина в моноцитах и плазме. Забор крови осуществлен утром натощак, в гепанизированный контейнер. Выделение моноцитов осуществлялось методом двойного градиента. Далее путем ионообменной хроматографии определен спектр аминокислот в плазме и моноцитарной взвеси, вычислено процентное содержание. Количество таурина плазмы составило 0,62 (%), а моноцитов 1,02 (%). Данные показатели (отношение концентрации таурина в плазме к концентрации таурина в моноцитах равно 0,6) соответствовали прогнозу развития инфильтративного туберкулеза, хотя учитывая длительность заболевания и прогрессирование процесса в начале позднего рецидива, вероятность инфильтративного процесса была невелика.
При выписке диагноз: Инфильтративный туберкулез верхней доли правого легкого с двухсторонним обсеменением в фазе рубцевания полости и рассасывания, МБТ(-), МЛУ (HREEtoPASOfx).
Таким образом, продемонстрирована возможность использования предлагаемых авторами показателей для подтверждения клинико-рентгенологических данных.
Способ прогнозирования течения туберкулеза, включающий определение концентрации таурина в плазме крови, отличающийся тем, что дополнительно определяют концентрацию таурина в моноцитах, после чего анализируют отношение концентрации таурина в плазме к концентрации таурина в моноцитах и при значении отношения от 0,5 до 0,69 прогнозируют вероятность развития инфильтративного туберкулеза, при значении отношения от 0,7 до 1 прогнозируют вероятность развития туберкулемы, при значении отношения выше 1 прогнозируют вероятность развития фиброзно-кавернозного туберкулеза.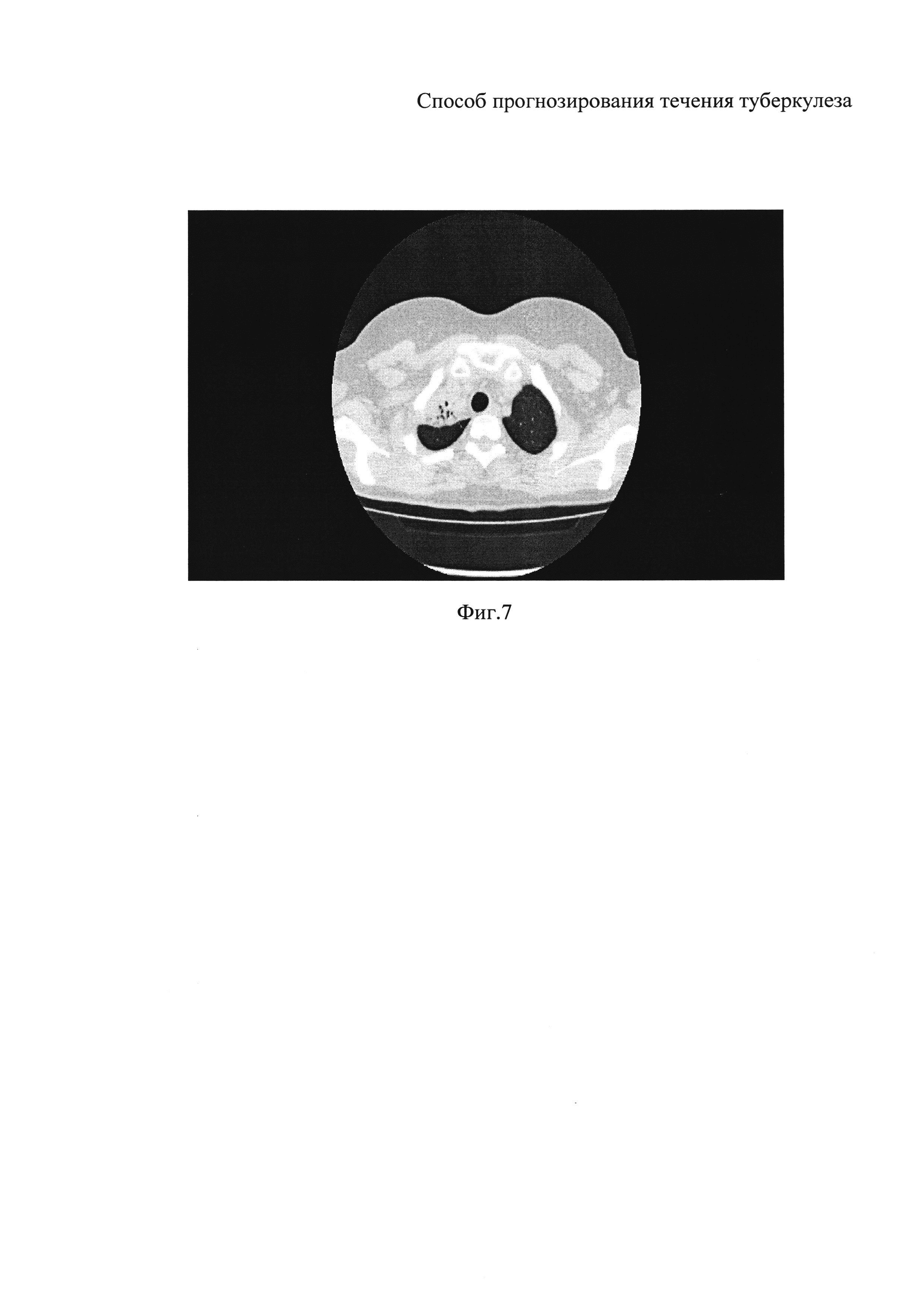
Читайте также:


