Эпидемия туберкулеза в начале 20 века
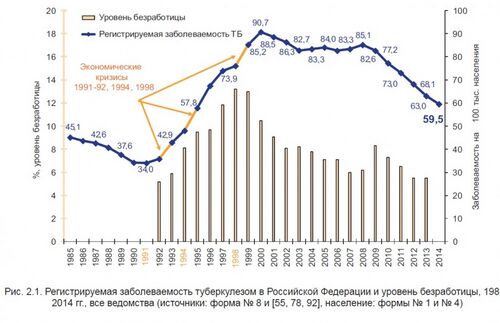
В Российской Империи и в СССР до 60-х годов прошлого века туберкулёз [1] был распространённым и смертельно опасным заболеванием, представлявшим значительную проблему для общества. В 1960—1970-е годы последовательная борьба государства против туберкулёза стала приносить плоды, и в 80-е годы возникла реальная перспектива в конце века приблизиться к показателям наиболее благополучных стран [2] . Однако в результате распада государства, политического и социально-экономического кризиса 90-х при полном бездействии правительства заболеваемость туберкулёзом за 10 лет выросла почти в 3 раза. Страна была отброшена на десятилетия назад и вошла в число мировых лидеров по заболеваемости туберкулёзом.
Содержание
[править] Туберкулёз
Всемирно распространённое опасное инфекционное заболевание, вызываемое микобактериями или палочками Коха [3] . Во многих странах, включая Россию, болезнь вносит заметный вклад в смертность населения. Заболевание является социально зависимым [4] , в большей степени оно поражает малообеспеченные и социально неблагополучные слои населения, более подверженные неблагоприятным и вредным воздействиям в быту и на работе. В 2010 году почти треть населения Земли была заражена микобактерией туберкулёза.
[править] Бремя туберкулёза

В 1993 году туберкулёз объявлен Всемирной организацией здравоохранения глобальной проблемой. Ситуация по туберкулёзу остается весьма напряженной. По статистике ВОЗ, ежегодно в мире туберкулезом заболевает около 9 000 000 и умирает от болезни 2 000 000 человек. [5]
Лечение туберкулёза требует длительного времени. Около четверти больных становятся инвалидами [6] . Продолжительная нетрудоспособность больных и значительные затраты на лечение являются заметным бременем для государства и общества.
В прошлом активный туберкулёз был неизлечим. Сегодня при своевременном лечении летальность туберкулёза относительно невелика. Но в силу большой заболеваемости, ненадлежащего лечения, сочетания с ВИЧ инфекцией в 2007 голу в России от туберкулеза ежедневно умирало 88 человек [7] . Если не исключать из статистики смертности людей с иммунодефицитом, то и в современной России смертность от туберкулёза сопоставима со смертностью от 4 основных причин смертности людей среднего возраста — ДТП, самоубийств, убийств и алкогольных отравлений.
[править] Проблемы борьбы с туберкулёзом
В 1921 году Альбер Кальметт и Камиль Герен разработали вакцину против туберкулёза — БЦЖ. Впоследствии многочисленные исследования давали противоречивые результаты о её эффективности. В итоге было доказано, что эффективность прививки сильно зависит от географии и конкретных условий жизни в разных странах. Например, в конце 20 века в Индии было проведено обширное 15-летнее исследование по самым высоким научным стандартам. Оно показало, что в условиях южной Индии прививка БЦЖ практически бесполезна. [8] . Поскольку прививка часто приводит к осложнениям, во многих странах с низкой заболеваемостью туберкулёзом она отменена. В России детей прививают, однако в наших условиях прививка современной вакциной также недостаточно эффективна [7] .
После заражения в большинстве случаев болезнь протекает в скрытой форме и у человека вырабатывается иммунитет. Однако часто иммунитет является не стерильным. Микобактерии сохраняются в организме внутриклеточно на протяжении многих лет или всю жизнь, и при ухудшении условий жизни и ослаблении иммунитета болезнь переходит из скрытой в активную форму. В странах, где туберкулёз распространён, к 40 годам большая часть населения подвергается инфицированию. Часть населения при отсутствии каких-либо признаков заболевания является скрытым резервуаром инфекции. На современном уровне развития медицины это делает невозможной полную победу над этой болезнью.

[править] Борьба с туберкулёзом в новой России
В 90-е годы, после объявления декларации о суверенитете начался катастрофический рост заболеваемости туберкулёзом. Однако Президент и правительство в этот период не считали борьбу с распространением туберкулёза первоочередной проблемой и до конца века не предпринимали никаких мер. За последнее десятилетие ХХ века по основным эпидемиологическим показателям туберкулеза страна была отброшена на 30 лет назад — к середине 1960-х гг. [5]
В последние годы в Российской Федерации заболеваемость туберкулезом продолжает снижаться. В 2017 году показатель заболеваемости данной инфекцией составил 48,1 на 100 тысяч человек (в 2016 году — 53,2, в 2015 году — 57,39, в 2014 году — 58,97). [10] Однако при всех успехах показатель заболеваемости конца 80-х годов — 34 - 38 на 100 тысяч человек не достигнут.
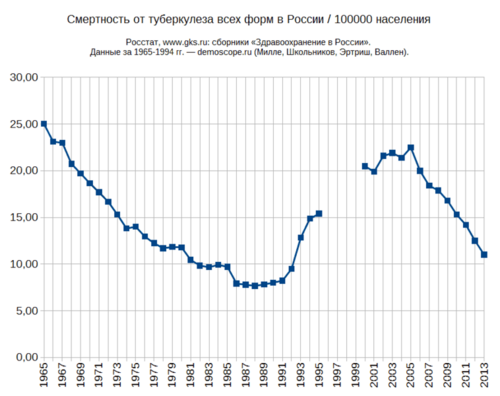
Среди класса инфекционных и паразитарных болезней в первой половине 2000-х годов доля умерших от туберкулеза превышала 80 %, и до 2014 года на туберкулёз приходилось больше половины смертей. В 2015 году доля туберкулёза в этом классе причин смертности снизилась до 41 %, а в 2016 до 34 % [11]
Если верить некоторым СМИ [12] , то смертность от туберкулёза в 2015 году достигла 9 умерших на 100 тысяч человек, а в 2016 году 7.5 на 100 тысяч человек, и, таким образом, снижена до советского уровня. К сожалению, ситуация сложнее и приводимые данные о смертности являются той самой статистикой, которая в силу небольшого умолчания может быть хуже большой лжи.
[править] TBC [13] и ВИЧ [14]
Изучение подробной статистической справки [6] [15] показывает, что российские фтизиатры, предоставляя данные в Росстат, исключают из числа умерших от TBC значительную часть людей, инфицированных ВИЧ. Приведём данные о смертности за 2015 год в графах 14 — 16.
- 14. Умерли ТВС — от ТВС (Росстат) [16] ………………… 13484 (9.2 на 100 000)
- 15. Умерли ТВС — от ВИЧ в 4б, 4в, 5 ст. …………….. 7394 (5,1 на 100 000)
- 16. Умерли ТВС — от ТВС + ВИЧ поздние стадии …. 20878 (14,3 на 100 000)
Первая зарегистрированная мировая эпидемия чумы началась во время правления византийского императора Юстиниана I и проявлялась в течение двух веков с 541 по 750 годы. Чума пришла в Константинополь по средиземноморским торговым каналам и распространилась по Византии и соседним странам. В 544 году в столице умирало до 5 тысяч человек в день, иногда смертность достигала 10 тысяч человек. Всего погибло около 10 миллионов человек, в самом Константинополе умерли 40% жителей. Чума не жалела ни простой народ, ни королей — с тем уровнем развития медицины и гигиены ничего не зависело от наличия денег и образа жизни.
Важную роль в распространении болезни кроме экономического фактора, а именно торговли, влияли социальный: войны, нищета и бродяжничество, и экологический: засухи, ливни, прочие погодные напасти. Недостаток пищи вызывал ослабление иммунитета у людей, а также служил поводом для миграции грызунов, переносивших блох с бактериями. И, конечно, гигиена во многих странах была ужасающей (или, попросту, отстутстовала), с точки зрения современного человека.
Третья пандемия чумы зародилась в китайской провинции Юньнань в 1855 году. Она длилась несколько десятилетий — к 1959 году число жертв во всём мире упало до 200 человек, но заболевание продолжало регистрироваться. В конце XIX и начале XX века вспышки чумы происходили в Российской Империи и СССР, в США, Индии, Южной Африке, Китае, Японии, Эквадоре, Венесуэле и многих других странах. Всего за этот период болезнь унесла около 12 миллионов жизней.
В 2015 году учёные обнаружили следы yersinia pestis в блохе из куска янтаря возрастом 20 миллионов лет. Палочка похожа на своих потомков и располагается в той же части блохи, что и у современных распространителей бактерии. На хоботке и на передних ламках насекомого обнаружили пятна крови. То есть распространитель чумы предположительно существует уже 20 миллионов лет, и передавался тем же способом в течение всего этого времени.
Хотя мы стали чаще мыть руки и меньше обниматься с заражёнными крысами, болезнь не исчезла. Каждый год чумой заболевают около 2,5 тысяч человек. К счастью, смертность с 95% снизилась до 7%. Отдельные случаи регистрируются практически ежегодно в Казахстане, Монголии, Китае и Вьетнаме, Африке, Сша и Перу. В России с 1979 по 2016 год не было зарегистрировано ни одного заболевания чумой, хотя под риском заражения на территории природных очагов находятся десятки тысяч человек. Последний случай зарегистрирован 12 июля — десятилетний мальчик поступил в инфекционное отделение с температурой 40 градусов.
Смертность от чёрной оспы составляет до 40%, но выздоровевшие люди теряют зрение полностью или частично, на коже остаются рубцы от язв. Болезнь вызывают два вида вирусов Variola major и Variola minor, причём летальность последней составляет 1-3%. Вирусы передаются от человека человеку без участия животных, как в случае с чумой. Болезнь, вызывающая множество язв на теле — пустул, была известна с начала нашей эры.
Метод попал в Европу к 1718 году, его привезла супруга британского посла в Константинополе. После опытов над преступниками и сиротами оспу привили семье британского короля, а затем — другим людям в более массовом порядке. Прививка давала 2% смертности, тогда как натуральная оспа убивала в десятки раз больше людей. Но была и проблема: сама прививка иногда вызывала эпидемии. Позже оказалось, что сорок лет вариоляции вызвали на 25 тысяч смертей больше, чем чёрная оспа за такой же период до начала применения этого метода.
В конце XVI века учёные обнаружили, что коровья оспа, проявляющаяся в виде пустул у коров и лошадей, предохраняет человека от заражения чёрной оспой. Кавалерия гораздо реже страдала от оспы, чем пехота. Гораздо реже умирали от заболевания доярки. Впервые публичное прививание коровьей оспы состоялось в 1796 году, тогда восьмилетний мальчик Джемс Фиппс получил иммунитет, и привить натуральную человеческую оспу через полтора месяца ему не удалось. Солдат и моряков в 1800 года стали прививать в обязательном порядке, а в 1807 году Бавария стала первой страной, где прививка была обязательной для всего населения.
Для прививки материал из оспины у одного человека переносился на другого человека. Вместе с лимфой переносили сифилис и другие заболевания. В итоге решили в качестве исходного материала спользовать оспины телят. В XX веке вакцину стали высушивать, чтобы сделать её устойчивой к температуре. До этого приходилось использовать в том числе детей: чтобы доставить из Испании в Северную и Южную Америку оспы для вакцины, в начале XIX века использовали 22 детей. Двоим прививали оспу, и после появления пустул заражали следующих двоих.
Болезнь не обошла стороной Российскую Империю, она истребляла людей с 1610 года в Сибири, от неё погиб Пётр II. Первую в стране прививку сделали в 1768 году Екатерине II, решившей подать подданным пример. Ниже — родовой герб дворянина Александра Маркова-Оспенного, получившего дворянство за то, что с его руки был взят материал для прививки. В 1815 году был образован специальный оспопрививательный комитет, следивший за составлением список детей и подготовку специалистов.
В РСФСР декрет об обязательных прививках от оспы ввели в 1919 году. Благодаря этому решению количество заболевших значительно снижалось с течением времени. Если в 1919 году зарегистрировали 186 тысяч больных, то в 1925 году — 25 тысяч, в 1935 году — чуть больше 3 тысяч. К 1936 году натуральную оспу в СССР ликвидировали полностью.
В XX веке в Америке, Азии и Европе от оспы умерли до 500 миллионов человек. Последний раз заражение оспой регистрировали 26 октября 1977 года в Сомали. О том, что болезнь побеждена, Всемирная организация здравоохранения заявила в 1980 году.
На данный момент как чума, так и оспа, остались в основном в пробирках. Заболеваемость чумой, которая до сих пор угрожает некоторым регионам, сократилась до 2,5 тысяч человек в год. Оспа, тысячелетиями передававшаяся от одного человека другому, побеждена более тридцати лет назад. Но угроза остаётся: из-за того, что от этих болезней прививают крайне редко, их легко можно использовать в качестве биологического оружия, что уже делали люди более тысячи лет назад.
В следующих статьях мы поговорим о других болезнях, унёсших жизни десятков и сотен миллионов людей: о холере, тифе, туберкулёзе, марялии, различных штаммах гриппа, проказе и ВИЧ.
Мы говорили о чуме и оспе, холере и тифе. На очереди — вирусное инфекционное заболевание под названием грипп, один из штаммов которого только в 1918-1919 годах унёс жизни более 50 миллионов человек из заразившейся трети населения планеты, и туберкулёз, из-за которого каждый год даже сейчас умирают 2 миллиона человек.
Грипп — вирусное заболевание, а вирусы очень хорошо умеют мутировать. Всего учёные выявили более двух тысяч вариантов вируса. Несколько различных штаммов только в последнюю сотню лет убивают людей сотнями тысяч и даже миллионами. Каждый год от эпидемий умирают до полумиллиона человек.
К гриппу восприимчивы люди любого возраста, но наиболее опасен он может быть для детей и людей пожилых. Чаще всего болезнь заканчивается летальным исходов, когда пациенту более шестидесяти пяти лет. Эпидемии начинаются в основном в холодное время года, при температуре от +5 до -5, когда влажность воздуха снижается, что создаёт благоприятные условия для проникновения вируса в организм человека через дыхательные пути.
После инкубационного периода, который длится до трёх дней, начинается заболевание. Когда во время болезни вы чувствуете раздражение в носу, трахее или бронхах — это значит, вирус проник в клетки мерцательного эпителия и сейчас разрушает их. Человек кашляет, чихает и постоянно сморкается. Затем вирус попадает в кровь и распространяется по всему организму. Температура повышается, появляются головные боли и озноб. Через три-пять дней болезни больной выздоравливает, но у него сохраняется усталость. При тяжёлых формах грипп может доводить до отёка мозга и различных осложнений, включая развитие бактериальных инфекций.
Вирус H1N1 был мутировавшим вирусом, распространённым среди диких птиц. Это произошло из всего двух мутаций в молекуле гемагглютинина — поверхностного белка вируса гриппа, который обеспечивает способность вируса присоединяться к клетке-хозяину.
В 1918 году в Испании гриппом заразились 39% населения страны, среди которых — люди двадцати-сорока лет, наименее подверженные риску подхватить это заболевание. У людей синели лица, развивалось воспаление лёгких. Больные кашляли кровью, которой могли захлебнуться на поздних стадиях. Но чаще всего болезнь проходила бессимптомно. При этом некоторые люди умирали на следующий же день после заражения.
Но зачем перечислять страны, где вирус убивал людей? Лучше сказать, где он этого не делал. Он не дошёл до острова Маражо в Бразилии. В других местах он иногда выкашивал всех врачей. Людей хоронили без отпеваний и гробов, закапывая в братские могилы.
Испанский грипп стал официальной версии причины смерти известнейшей русской актрисы немого кино — Веры Холодной. В феврале 1919 года она упала в снег с перевернувшихся саней, а на следующий день у неё поднялась температура. Через несколько дней, 16 февраля 1919 года, Вера Холодная умерла. Сестра актрисы вспоминала:
Азиатский грипп вызвал вторую пандемию гриппа в XX веке. Вирус H2N2 обнаружили в Китайской Народной Республике в 1956 году. Пандемия дошла до Сингапура и США. В США количество погибших достигло шестидесяти шести тысяч человек. Во всём мире вирус убил до четырёх миллионов человек. Разработанная вакцина помогла остановить распространение болезни к 1958 году.
Вирус азиатского гриппа мутировал. В 1968-1969 годы он вызвал эпидемию гонконгского гриппа: H3N2. Тогда болезнь унесла жизни от миллиона человек.
Ещё один штамм гриппа, способный перекинуться с животного на человека при ряде мутаций, называется свиным гриппом. Вспышки этого гриппа возникали в 1976, в 1988, в 2007 годах. Серьёзную обеспокоенность Всемирная организация здравоохранения и Центры по контролю и профилактике заболеваний США выразили из-за этого штамма в 2009 году, когда болезнь вызвала высокую смертность в Мексике. Уровень пандемической угрозы 29 апреля подняли с 4 до 5 баллов из 6 возможных. К августу 2009 года по всему миру были зарегистрированы более 250 тысяч случаев заражения и 2 627 случаев смерти. Инфекция разошлась по всему миру.
11 июня 2009 года ВОЗ объявила о первой пандемии за последние сорок лет — пандемии свиного гриппа.
Этой зимой, в 2016 года, свиной грипп снова угрожает нам. В Екатеринбурге на 1 ноября 2016 года зарегистрированы уже четыре случая заболевания у людей. К эпидемии готовятся медики в Омске. В Астрахани готовятся и к гонконгскому гриппу, и к свиному.
Бытует мнение, что прививки от гриппа делать бесполезно, так как у этого заболевания слишком много штаммов. Именно поэтому прививаться нужно не сразу от всего, а от потенциально угрожающих в данный период времени вирусов. Например, если соответствующие службы уже обнаружили свиной грипп и прогнозируют его распространение по стране — тогда имеет смысл задуматься о прививке. Но когда у нас каждый год гуляет H1N1, то, быть может, стоит на всякий случай подготовиться к нему заранее?
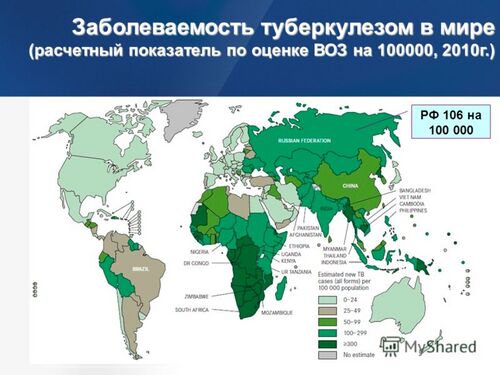
Туберкулёз — широко распространённое в мире заболевание. Чтобы понять масштабы: ею инфицированы треть населения Земли. Каждый год ей заражаются восемь миллионов человек. Для двух миллионов из них болезнь станет смертельной.
Возбудитель туберкулёза — палочка Коха. Это бактерии из группы Mycobacterium tuberculosis complex. Бактерия поражает лёгкие, иногда затрагивает другие органы. Передаётся она очень легко — воздушно-капельным путём во время разговора, из-за кашля или чихания заражённого. Протекает в бессимптомной форме, а затем из скрытой формы может перейти в активную. Пациенты кашляют, иногда с кровью, у них возникает лихорадка, слабость, они худеют.
При открытой форме возникают распады, или каверны, в лёгких. При закрытой форме микобактерии в мокроте не обнаруживаются, поэтому больные малоопасны для окружающих.
Сейчас туберкулёз научились выявлять и лечить на ранних стадиях, но болезнь продолжает убивать людей. В 2006 году в России на диспансерном учёте состояло 300 тысяч человек, умерли от болезни 35 тысяч человек.
В 2015 году смертность составила 11 человек на 100 тысяч населения страны, то есть умерли около 16 тысяч человек в течение года от туберкулёза, не включая комбинацию ВИЧ+туберкулёз. Всего за год было зарегистрировано 130 тысяч заражённых. Результаты по сравнению с 2006 годом ободряющие. Каждый год смертность от туберкулёза снижается на 10%.
Несмотря на то, что врачи пытаются бороться с туберкулёзом и снижают смертность и заболеваемость, остаётся важная проблема: устойчивость бактерии Коха к препаратам. Множественную лекарственную устойчивость отмечают в четыре раза чаще, чем десять лет назад. То есть теперь каждый пятый больной просто не реагирует на целый ряд сильнейших препаратов. Среди них — 40% тех людей, которые раньше уже лечились.
Наиболее остро сегодня проблема туберкулёза стоит в Китае, Индии и России. Всемирная организация здравоохранения планирует победить эпидемию к 2050 году. Если в случае чумы, оспы и гриппа мы говорили о неких эпидемиях и пандемиях, которые вспыхивали в разных местах, распространялись по миру и угасали, то туберкулёз — болезнь, которая постоянно находится рядом с нами десятки и сотни лет.
Туберкулёз тесно связан с социальным положением больного. Он распространён в тюрьмах и среди бездомных. Но не стоит думать, что это оградит вас, человека, работающего, например, в офисе, от болезни. Выше я уже писал, что передаётся палочка Коха воздушно-капельным путём: чих бездомного в метро — и менеджер или программист может попасть на больничную койку, рискуя остаться без лёгкого. Многое зависит от иммунитета, от силы организма, противодействующего заразе. Организм ослабляет плохое и непродуманное питание, отсутствие витаминов, постоянные стрессы.
Вакцинация от туберкулёза практикуется в России в первые 3-7 дней жизни новорожденного с помощью БЦЖ — вакцины, приготовленной из штамма ослабленной живой коровьей туберкулёзной палочки. Её выращивают в искусственной среде, и она практически не имеет вирулентности для человека. Ревакцинацию делают через семь лет.
Эпидемии гриппа вспыхивают повсеместно и постоянно, к ним привыкли заранее готовиться, проводить вакцинацию. В Москве это делали недавно бесплатно более двадцати мобильных пунктов, размещённых у станций метро. Смертность от гриппа и его распространение со временем уменьшается, но вирус постоянно мутирует, подкидывая вирусологам новые задачи по борьбе с ним.
В случае с туберкулёзом массовой истерии в СМИ не наблюдается. При этом болезнь распространена по всей планете и вызывает огромное количество смертей. Возможно, к 2050 году ВОЗ действительно сможет похвастаться прекращением эпидемии, длившейся десятилетиями. На данный же момент спасти от палочки Коха может только вакцинация и сильный иммунитет.
Болезнь вызывается вирусом натуральной оспы, передается от человека к человеку воздушно-капельным путем. Больные покрываются сыпью, переходящей в язвы как на коже, так и на слизистых внутренних органов. Смертность, в зависимости от штамма вируса, составляет от 10 до 40 (иногда даже 70) процентов.
В чем победа. Оспа — единственная инфекционная болезнь, полностью истребленная человечеством. История борьбы с ней не имеет аналогов.
Точно неизвестно, как и когда этот вирус начал терзать людей, но за несколько тысячелетий его существования поручиться можно. Первое время оспа накатывала эпидемиями, но уже в Средние века прописалась среди людей на постоянной основе. Только в Европе от нее умирало по полтора миллиона человек в год.
Бороться пробовали. Сметливые индусы еще в VIII веке поняли, что оспой болеют лишь один раз в жизни, а затем у человека вырабатывается невосприимчивость к болезни. Придумали вариоляцию — заражали здоровых от больных легкой формой: втирали гной из пузырьков в кожу, в нос. В Европу вариоляцию привезли в XVIII веке.
Но, во-первых, эта прививка была опасной: от нее умирал каждый пятидесятый пациент. Во-вторых, заражая людей настоящим вирусом, врачи сами поддерживали очаги болезни. В общем, штука настолько спорная, что некоторые страны, например Франция, официально ее запретили.
14 мая 1796 года английский врач Эдуард Дженнер втер в два надреза на коже восьмилетнего мальчика Джеймса Фипса содержимое пузырьков с руки крестьянки Сары Нельме. Сара была больна коровьей оспой — неопасной болезнью, передающейся от коров людям. 1 июля врач привил мальчику натуральную оспу, и оспа не привилась. С этого времени и началась история уничтожения оспы на планете.
Окончательный план уничтожения оспы в мире разработали советские медики, а приняли его на ассамблее Всемирной организации здравоохранения в 1967 году. Это то, что СССР может занести себе в безусловный актив наряду с полетом Гагарина и победой над фашистской Германией.
К тому времени очаги оспы оставались в Африке, Азии и нескольких странах Латинской Америки. Первый этап был самый дорогой, но и самый простой — провакцинировать как можно больше людей. Темпы поражали. В 1974 году в Индии было 188 тысяч больных, а уже в 1975-м — ни одного, последний случай зарегистрирован 24 мая.
Второй и заключительный этап борьбы — это поиск иголки в стоге сена. Нужно было обнаружить и подавить единичные очаги болезни и удостовериться, что оспой не болеет ни один человек из миллиардов, живущих на Земле.
8 мая 1980 года на 33-й сессии ВОЗ было официально объявлено, что оспа на планете ликвидирована.
Сегодня вирусы содержатся только в двух лабораториях: в России и США, вопрос об их уничтожении отложен до 2014 года.

Болезнь вызывается бактерией чумной палочки Yersinia pestis. У чумы две основных формы: бубонная и легочная. При первой поражаются лимфатические узлы, при второй — легкие. Без лечения через несколько дней начинается лихорадка, сепсис, в большинстве случаев наступает смерть.
Первую вакцину в конце XIX века создал Владимир Хавкин — человек фантастической биографии, одесский еврей, ученик Мечникова, бывший народоволец, трижды попадавший в тюрьму и отчисленный из-за политики из Одесского университета. В 1889 году следом за Мечниковым он эмигрировал в Париж, где устроился сначала библиотекарем, а потом ассистентом в Институт Пастера.
Вакцина Хавкина использовалась десятками миллионов доз по всему миру вплоть до 40-х годов XX века. В отличие от вакцины против оспы, она не способна истребить болезнь, да и показатели были значительно хуже: она снижала заболеваемость в 2–5 раз, а смертность в 10, но ее все равно использовали, поскольку ничего другого не было.
Настоящее лечение появилось только после Второй мировой войны, когда советские медики применили свежеизобретенный стрептомицин при ликвидации чумы в Маньчжурии в 1945–1947 годах.
Собственно, сейчас против чумы применяют все тот же стрептомицин, а население в очагах иммунизируют живой вакциной, разработанной в 30-е годы.
Сегодня ежегодно регистрируется до 2,5 тыс. случаев чумы. Смертность — 5–10%. Уже несколько десятков лет нет ни эпидемий, ни крупных вспышек. Сложно сказать, насколько серьезную роль в этом играет собственно лечение, а насколько — системное выявление больных и их изоляция. Ведь чума и раньше покидала людей на десятки лет.

Болезнь немытых рук. Холерный вибрион Vibrio cholerae попадает в организм с зараженной водой или через контакт с выделениями больных. Болезнь часто не развивается вообще, но в 20% случаев зараженные люди страдают поносом, рвотой, обезвоживанием.
В чем победа. Болезнь была страшной. Во время третьей пандемии холеры в России в 1848 году, по официальной статистике, отмечено 1 772 439 случаев, из которых 690 150 смертельных. Вспыхивали холерные бунты, когда испуганные люди сжигали больницы, считая врачей отравителями.
До появления антибиотиков серьезного лечения холеры не существовало, но все тот же Владимир Хавкин в 1892 году создал в Париже очень приличную вакцину из прогретых бактерий.
Испытал он ее на себе и троих друзьях, народовольцах-эмигрантах. Хавкин решил, что хоть из России он и бежал, но вакциной помочь должен. Лишь бы пустили обратно. Письмо с предложением наладить бесплатно прививку подписал сам Пастер, и Хавкин отослал его куратору российской науки принцу Александру Ольденбургскому.
В Россию Хавкина, как водится, не пустили, в результате он поехал в Индию и в 1895 году выпустил отчет о 42 тысячах привитых и снижении смертности на 72%. Теперь в Бомбее есть Институт Хавкина (Haffkine Institute), в чем всякий может убедиться, посмотрев соответствующий сайт. А вакцина, правда уже нового поколения, до сих пор предлагается ВОЗ как основное средство против холеры в ее очагах.
Сегодня ежегодно регистрируется несколько сотен тысяч случаев холеры в эндемических очагах. В 2010 году больше всего заболевших было в Африке и на Гаити. Смертность — 1,2%, сильно ниже, чем век назад, и это заслуга антибиотиков. Тем не менее главное — профилактика и гигиена.

Болезнь поражения слизистой желудка и двенадцатиперстной кишки под действием кислоты. Страдает до 15% людей на планете.
В чем победа. Язва всегда считалась хроническим заболеванием: обострится — подлечим, ждем следующего обострения. И лечили ее, соответственно, уменьшая кислотность в желудке.
До тех пор пока два австралийца в начале 80-х годов прошлого века не перевернули медицину так, что до сих пор на семинарах оппоненты рвут друг друга в клочья. (Кстати, это обычное явление в медицине: никогда внедрение нового лечения не проходило без жесткой полемики. Лет через пятьдесят после начала широкого применения осповакцины, например, еще публиковали карикатуры — людей с рогами, выросшими после прививок коровьей оспы.)
Робин Уоррен работал патологоанатомом в Королевской больнице города Перта. Много лет он досаждал медикам заявлениями, что в желудках язвенных больных он находит колонии бактерий. Медики его игнорировали, отвечая, что в кислоте никакие бактерии размножаться не могут. Может, он бы и сдался, если бы не настырный молодой интерн Барри Маршалл, который пришел к Уоррену с предложением культивировать бактерии и потом доказать их связь с язвой.
Эксперимент с самого начала не задался: микробы в пробирках не росли. Случайно их оставили надолго без присмотра — шли пасхальные каникулы. А когда исследователи вернулись в лабораторию, то обнаружили выросшие колонии. Маршалл поставил эксперимент: развел бактерии в мясном бульоне, выпил его и слег с гастритом. Вылечился он препаратом висмута и антибиотиком метронидазолом, полностью уничтожив бактерии в организме. Назвали бактерию Helicobacter pylori.
Оказалось также, что хеликобактером заражены от половины до трех четвертей всего человечества, но не у всех он вызывает язву.
Маршалл оказался на редкость пробивным человеком, ему удалось сломить сопротивление медицинского сообщества, которое привыкло, что пациент с язвой — пациент пожизненный. В 2005 году австралийцы получили за свое открытие Нобелевскую премию.
Сегодня основной схемой лечения язвы является уничтожение Helicobacter pylori антибиотиками. Однако, оказалось, что язва может вызываться и другими причинами, например некоторыми лекарствами. О том, какой процент всех случаев связан с бактериями, спорят до сих пор.

Болезнь чаще всего гнездится в легких, иногда в костях и других органах. Кашель, потеря веса, интоксикация организма, ночной пот.
В чем победа. Победа над туберкулезом довольно условна. С тех пор как Роберт Кох в 1882 году открыл возбудителя — микобактерию Mycobacterium tuberculosis, — прошло 130 лет. Первую вакцину создали в Институте Пастера в 1921 году и используют до сих пор. Это та самая БЦЖ, которой прививают новорожденных. Степень ее защиты оставляет желать лучшего и необъяснимо варьируется от страны к стране, от клиники к клинике вплоть до полной бесполезности.
Туберкулез сейчас в принципе излечим. Известны схемы и антимикробные препараты, если не помогает терапия первого ряда, назначают резервную… Но! Смотрим статистику ВОЗ за 2012 год: 8,6 млн выявленных больных, 1,43 млн умерли. И так из года в год.
В России все еще хуже: в 90-е годы начался неконтролируемый рост заболеваемости, который достиг пика в 2005-м. У нас заболеваемость и смертность в несколько раз выше, чем в любой развитой стране. Ежегодно от туберкулеза в России умирают около 20 тыс. человек. И еще — мы третьи в мире по так называемой множественной лекарственной устойчивости. Такие типы бактерий, которые не лечатся препаратами первого ряда, в среднем по миру составляют 3,6%. У нас — 23%. А 9% из них не лечатся и препаратами второго ряда. Вот и умирают.
Виновата система здравоохранения СССР: больных лечили нестандартными схемами, с запасом — надолго клали в больницу. А с микробами так нельзя: они модифицируются и становятся невосприимчивы к лекарствам. В больнице же такие формы с удовольствием переходят на соседей по палате. В результате все страны бывшего СССР — главный поставщик миру устойчивых форм туберкулеза.
Сегодня ВОЗ приняла программу борьбы с туберкулезом. За неполные 20 лет врачи снизили смертность на 45%. Россия в последние годы тоже пришла в себя, прекратила самодеятельность и приняла стандартные протоколы лечения. В мире сейчас испытывают 10 вакцин против туберкулеза и 10 новых препаратов. Тем не менее туберкулез — это болезнь номер два после ВИЧ.

В чем победа. Даже сейчас при мысли о случайном заражении проказой у любого из нас впрыскивается изрядная доза адреналина в кровь. И так было всегда — почему-то именно эта болезнь внушала людям ужас. Наверное, своей медлительностью и неотвратимостью. Лепра развивается от трех до сорока лет. Шаги Командора в исполнении микробов.
Бактерию открыл норвежский врач Герхард Хансен в 1873 году. Ее долго не могли культивировать вне человека, а это было нужно, чтобы найти лечение. В конце концов американец Шеппард стал размножать бактерии в подошвах лапок лабораторных мышей. Дальше методику усовершенствовали, а затем нашли еще один вид, кроме человека, который поражает лепра: девятипоясного броненосца.
Закончилось шествие проказы тем же, чем и у многих инфекций: антибиотиками. В 40-е годы XX века появился дапсон, а в 60-е — рифампицин и клофазимин. Эти три препарата и сейчас входят в курс лечения. Бактерия оказалась на редкость покладистой, не выработав механизмов сопротивления: не зря эту смерть в Средние века называли ленивой.
Главный антибиотик — рифампицин, его открыли итальянцы Пьеро Сенси и Мария Тереза Тимбал в 1957 году. Они были в восторге от французского гангстерского фильма Rififi, именем которого и назвали лекарство. Выпустили его на смерть бактериям в 1967 году.
А в 1981-м ВОЗ приняла протокол лечения лепры: дапсон, рифампицин, клофазимин. Полгода либо год в зависимости от поражения. Амбулаторно.
Сегодня, по статистике ВОЗ, лепрой болеют в основном в Индии, Бразилии, Индонезии, Танзании. В прошлом году было поражено 182 тыс. человек. Ежегодно это число уменьшается. Для сравнения: еще в 1985-м проказой болели больше пяти миллионов.

Болезнь вызывается вирусом Rabies virus после укуса больного животного. Поражаются нервные клетки, через 20–90 дней появляются симптомы: начинается водобоязнь, галлюцинации, паралич. Заканчивается смертью.
Способ излечения от бешенства как раз интересен тем, что это было впервые. В отличие от Эдуарда Дженнера, Пастер хорошо понимал, что есть какой-то инфекционный агент, но обнаружить его не мог: в то время вирусы еще не были известны. Но процедуру он выполнил идеально — обнаружил локализацию вируса в мозге, сумел культивировать его в кроликах, выяснил, что вирус ослаблен. А главное, выяснил, что слабая форма болезни развивается гораздо быстрее классического бешенства. Значит, и организм иммунизируется быстрее.
С тех пор после укусов так и лечат — побыстрее иммунизируют.
В России первая прививочная станция открылась, конечно же, в Одессе, в лаборатории Гамалеи в 1886 году.
Сегодня лечение от бешенства мало отличается от схемы, разработанной Пастером.

Болезнь вызывает маленький вирус Poliovirus hominis, открытый в 1909 году в Австрии. Он инфицирует кишечник, а в редких случаях — один на 500–1000 — проникает в кровь и оттуда в спинной мозг. Такое развитие вызывает паралич и часто смерть. Болеют чаще всего дети.
По США, к примеру, прокатилось несколько эпидемий: в 1916 году заболели 27 тыс. человек, детей и взрослых. Только в Нью-Йорке смертельных случаев насчитали больше двух тысяч. А во время эпидемии 1921 года заболел будущий президент Рузвельт, оставшийся после этого на всю жизнь калекой.
Болезнь Рузвельта положила начало борьбе с полиомиелитом. Он вкладывал свои средства в исследования и клиники, а в 30-е годы народная любовь к нему организовалась в так называемый марш десятицентовиков: сотни тысяч людей присылали ему конверты с монетами и так собрали миллионы долларов на вирусологию.
Первую вакцину создал в 1950 году Джонас Солк. Она была очень дорогой, потому что в качестве сырья использовались почки обезьян — на миллион доз вакцины требовалось 1500 обезьян. Тем не менее к 1956 году ею привили 60 миллионов детей, уморив 200 тысяч обезьян.
Примерно в это же время ученый Альберт Сабин изготовил живую вакцину, не требовавшую убийства животных в таких количествах. В США очень долго не решались ее использовать: все-таки живой вирус. Тогда Сабин передал штаммы в СССР, где специалисты Смородинцев и Чумаков быстро наладили испытания и выпуск вакцины. Проверяли на себе, своих детях, внуках и внуках друзей.
В 1959–1961 годах в Советском Союзе привили 90 миллионов детей и подростков. Полиомиелит в СССР исчез как явление, остались единичные случаи. С тех пор вакцины истребляют болезнь по всему миру.
Сегодня полиомиелит эндемичен для некоторых стран Африки и Азии. В 1988 году ВОЗ приняла программу борьбы с болезнью и к 2001 году сократила число случаев с 350 тысяч до полутора тысяч в год. Сейчас принята программа полного уничтожения болезни, как это сделали с оспой.

Болезнь вызывается бледной трепонемой Treponema pallidum — бактерией, передающейся главным образом половым путем. Сначала поражение локальное (твердый шанкр), потом — кожа, потом — любой орган. От начала заболевания до смерти больного могут пройти десятки лет.
В чем победа. «— Слушайте, дядя, — продолжал я вслух, — глотка — дело второстепенное. Глотке мы тоже поможем, но самое главное, нужно вашу общую болезнь лечить. И долго вам придется лечиться, два года.
Тут пациент вытаращил на меня глаза. И в них я прочел свой приговор:
“Да ты, доктор, рехнулся!”
Ртутные мази, успешно лечившие вторичный сифилис, ввел еще Парацельс, после чего их применяли 450 лет до середины прошлого века. Но болезнь распространялась главным образом из-за неграмотности населения. Да и лечение было долгим.
Сифилис лечили препаратами йода и мышьяка, пока не были открыты антибиотики. Причем первый же антибиотик, выделенный сэром Александром Флемингом в 1928 году, наповал убивал бледную трепонему. Она оказалась единственной бактерией, которой до сих пор не удалось выработать устойчивость к пенициллину, поэтому ее так и уничтожают. Впрочем, сейчас появилось несколько альтернативных антибиотиков. Курс — от шести дней.
Сегодня пошла очередная волна распространения сифилиса. В 2009 году в России было зафиксировано 52 случая на 100 тысяч населения. Как и во времена Булгакова, главная причина в том, что сифилис опять перестал быть страшным.

Болезнь возникает из-за вируса кори Measles virus — одного из самых заразных вирусов, передающихся воздушно-капельным путем. Болеют в основном дети: сыпь, кашель, температура, множество осложнений, часто смертельных.
В чем победа. Раньше корью болел чуть ли не каждый ребенок. Умирали при этом от 1 до 20% в зависимости от питания. Одно лишь добавление больным витаминов снижало смертность вдвое. Радикальное лечение так и не было найдено, да и сам возбудитель обнаружили очень поздно: в 1954 году. Выделил вирус американец Джон Эндерс с коллегами, и уже в 1960-м получил действующую вакцину. В это же время вакцину получили и советские микробиологи.
В развитых странах детей прививали поголовно, и корь лихо пошла на убыль — вирус, известный своей феноменальной заразностью, не пробивал иммунную блокировку.
Сегодня ВОЗ объявила глобальную программу борьбы с корью. К 2011 году смертность от нее удалось снизить до 158 тыс. в год против 548 тысяч в 2000-м. Однако это означает, что ежедневно на Земле от кори погибают 430 детей. Только потому, что не получают вакцину стоимостью 1 доллар.
P. S. Конечно, есть еще ВИЧ. Но он ведь совсем новый — описание болезни получено в 1981 году, а вирус выделен в 1983-м. На 2012 год в мире были инфицированы 35,2 млн человек, среди них новых случаев 2,7 миллиона, умерли 1,6 миллиона. За все время погибли около 30 млн человек, а заразились больше 60 миллионов. Это, конечно, не идет в сравнение с числом жертв оспы или чумы, но и времени с начала эпидемии прошло немного. Как показывает опыт, человек более свиреп в расправе с инфекциями, нежели инфекции — в расправе с человеком. Так что и с ВИЧ справимся. Ведь это всего лишь вирус.
Читайте также:



