Дифференциальная диагностика туберкулеза гортани
Туберкулез дыхательных путей является осложнением ту беркулеза легких или внутригрудных лимфатических узлов. Только в очень редких случаях туберкулез дыхательных путей бывает изолированным поражением без клинически установ ленного туберкулеза органов дыхания.
Среди всех локализаций туберкулеза дыхательных путей в основном наблюдается туберкулез бронха — у больных с раз личными формами внутригрудного туберкулеза его диагности руют в 5—10 % случаев. Реже наблюдается туберкулез гортани. Туберкулезное поражение ротоглотки (язычок, миндалины) и трахеи встречается редко.
Патогенез и патологическая анатомия. Как правило, тубер кулез дыхательных путей осложняет несвоевременно диагно стированный и нелеченый туберкулез легких либо процесс с устойчивыми к лекарствам МБТ.
Туберкулез бронха чаще возникает как осложнение первич ного, инфильтративного и фиброзно-кавернозного туберкуле за. У больных первичным туберкулезом грануляции из распо ложенных рядом казеозно-некротических лимфатических уз лов прорастают в бронх. Микобактерии могут проникнуть в стенку бронха и лимфогенным путем. При инфильтративном и фиброзно-кавернозном туберкулезе инфекция распростра няется из каверны в подслизистый слой бронха. Меньшее значение имеет гематогенное инфицирование бронхиальной стенки.
Туберкулез бронха бывает инфильтративным и язвенным. Процесс характеризуется преимущественно продуктивной, ре же экссудативной реакцией. В стенке бронха под эпителием формируются типичные туберкулезные бугорки, которые сли ваются между собой. Возникает нерезко очерченный ин фильтрат ограниченной протяженности с гиперемированной слизистой оболочкой. При казеозном некрозе и распаде ин фильтрата на покрывающей его слизистой оболочке образует ся язва, развивается язвенный туберкулез бронха. Иногда он сочетается с нодулобронхиальным свищом, который начина ется со стороны казеозно-некротического лимфатического уз ла в корне легкого. Проникновение инфицированных масс через свищ в бронх может быть причиной образования очагов бронхогенного обсеменения в легких.
Туберкулез гортани также бывает инфильтративным или
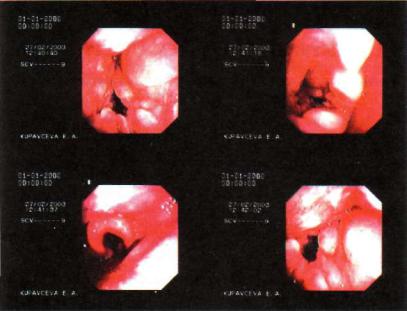
Рис. 17.1. Инфильтративный туберкулез гортани. Эндофотография.
язвенным с преимущественно продуктивной или экссудативной реакцией.
Поражение внутреннего кольца гортани (ложные и истин ные голосовые складки, подскладочное и межчерпаловидное пространства, морганиевы желудочки) происходит в результа те инфицирования мокротой, а поражение наружного кольца (надгортанник, черпаловидные хрящи) — путем гематогенного или лимфогенного заноса микобактерий.
Клиническая картина. Туберкулез бронха возникает посте пенно и протекает бессимптомно или с жалобами на сухой упорный кашель, кашель с выделением крошковатых масс, боль за грудиной, одышку. Инфильтрат в стенке бронха мо жет полностью закрыть его просвет, в связи с чем возможны одышка и другие симптомы нарушения бронхиальной прохо димости.
Симптомами туберкулеза гортани являются охриплость вплоть до афонии, сухость и першение в горле. Боль при гло тании — признак поражения надгортанника и задней полуок ружности входа в гортань. Заболевание развивается на фоне прогрессирования основного туберкулезного процесса в лег ких. Симптомы поражения гортани могут быть первым кли ническим проявлением заболевания туберкулезом, и чаше
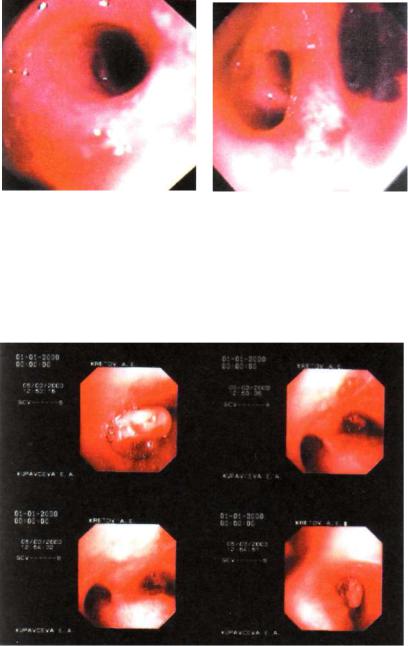
Рис. 17.2. Инфильтративный туберкулез бронха. Эндофотография.
всего — бессимптомно протекающим диссеминированным ту беркулезом легких. В таких случаях выявление туберкулеза легких дает основание для диагноза туберкулеза гортани.
Рис. 17.3. Нодулобронхиальный свищ с разрастанием туберкулезных грануляций в бронхе. Эндофотография.
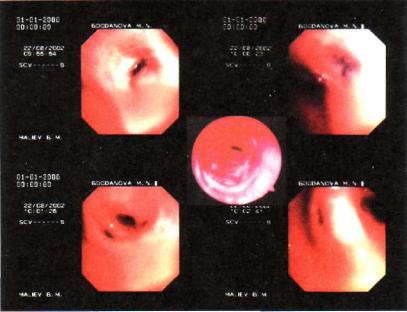
Рис. 17.4. Посттуберкулезный рубцовый стеноз бронха. Эндофотография.
Диагностика. В диагностике туберкулеза дыхательных пу тей важно учитывать связь его возникновения с прогрессированием туберкулеза легких и внутригрудных лимфатических узлов. Характерна ограниченность поражения слизистой обо лочки.
При рентгенологическом исследовании и особенно КТ вы являют деформацию и сужение бронхов. Характерная рентге нологическая картина возникает при осложнении туберкулеза бронха гиповентиляцией или ателектазом.
В случаях язвенных форм туберкулеза дыхательных путей у больных в мокроте могут быть обнаружены МБТ.
Основным методом диагностики туберкулеза дыхательных путей является эндоскопическое исследование с помощью гортанного зеркала, ларингоскопа и фибробронхоскопа, кото рый позволяет осматривать слизистую оболочку до устья суб сегментарных бронхов. При отсутствии деструктивного тубер кулеза легких эндоскопическое исследование может опреде лить источник бактериовыделения, которым оказывается ту беркулез бронха или, крайне редко, трахеи.
Туберкулезные инфильтраты в гортани и бронхах — от се ровато-розового до красного цвета, с гладкой или несколько бугристой поверхностью, плотной или более мягкой конси-
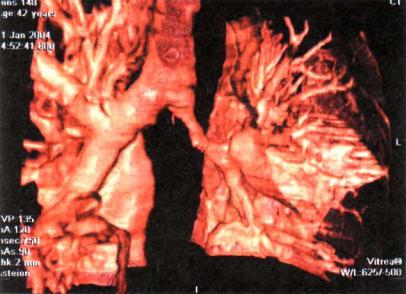
Рис. 17.5. Посттуберкулезный рубцовый стеноз левого главного брон ха. КТ, объемная реконструкция.
стенции (рис. 17.1, 17.2). Язвы бывают неправильной формы, с изъеденными краями, обычно неглубокие, покрыты грану ляциями. В случаях прорыва в бронх казеозно-некротических лимфатических узлов образуются нодулобронхиальные свищи, разрастаются грануляции (рис. 17.3).
Для морфологического и бактериологического подтвержде ния диагноза туберкулеза используют различные методы забо ра материала и биопсии. Исследуют на наличие МБТ отделяе мое язвы, отделяемое из свищевого отверстия, грануляцион ную ткань.
Инволюция туберкулеза бронха завершается образованием фиброзной ткани — от небольшого рубца до рубцового стено за бронха (рис. 17.4, 17.5).
Дифференциальная диагностика. Туберкулез верхних дыха тельных путей приходится дифференцировать с неспецифиче скими воспалительными процессами и злокачественными опухолями. Туберкулез чаще наблюдается у лиц молодого и среднего возраста с прогрессирующим туберкулезным пораже нием легких.
При неясной этиологии заболевания определенное значе ние имеют туберкулиновые пробы: положительная и тем бо лее гиперергическая реакция указывают на вероятность тубер кулеза.
Решающее значение в дифференциальной диагностике имеют бактериологическое и гистологическое исследования материала, полученного при эндоскопическом исследовании. При отсутствии МБТ обнаружение элементов неспецифиче ского воспаления, опухоли или туберкулезной гранулемы ве рифицирует диагноз.
Определение
Классификация туберкулеза гортани
Этиология туберкулеза гортани
Патогенез туберкулеза гортани
Клиника туберкулеза гортани
Характерная жалоба больных туберкулезом гортани - охриплость голоса, выраженная в той или иной степени, боли в области гортани. При локализации процесса в подголосовом пространстве развивается дыхательная недостаточность.
Туберкулезный процесс в гортани может начинаться и с поражения межчерпаловидного пространства. Начальные проявления туберкулеза в этой области, как и в случаях поражения голосовых складок, представлены ограниченными участками гиперемии и инфильтрации с последующим изъязвлением, появлением серогрязной окраски слизистой оболочки.
Туберкулезный очаг в гортанных желудочках, прогрессируя, распространяется на нижнюю поверхность вестибулярной, а затем - голосовой складки. Это так называемый признак наползания инфильтрата на складку. Для туберкулезного поражения вестибулярных складок характерна односторонность, а также частичность поражения. Процесс проявляется нерезкой гиперемией в отдельных участках вестибулярных складок, затем небольшой инфильтрацией всей вестибулярной складки или ее части. Последняя в этом случае практически полностью прикрывает голосовые складки. Процесс заканчивается изъязвлением с последующим рубцеванием. Крайне редко (3% случаев) туберкулезный процесс поражает подголосовое пространство. При этом определяют инфильтраты, которые могут изъязвляться.
Ранние проявления туберкулеза надгортанника - инфильтрация подслизистого слоя у стыка гортанной и язычной поверхности либо в области границы надгортанника и вестибулярных складок. Крайне редко туберкулезный процесс поражает лепесток надгортанника и черпаловидные хрящи. Следовательно, при туберкулезе гортани имеет место мозаичная, полиморфная клиническая картина.
Туберкулезный процесс в ротоглотке проявляет себя гиперемией, инфильтрацией и изъязвлением передних (редко задних) дужек, миндалин, мягкого неба и язычка. На слизистой оболочке определяют большое количество желтовато-серых узелков - туберкулем. При этом пальпируют увеличенные (до размера сливы) подчелюстные лимфатические узлы, твердые по консистенции поверхностные и глубокие лимфатические узлы шеи.
Туберкулезный процесс в носу может протекать как в преддверии носа (внутренняя поверхность крыльев носа), так и в хрящевой части носовой перегородки, а также в области передних концов нижней и средней носовых раковин. Как правило, бывает поражена одна половина носа. Клинические формы туберкулеза носа - инфильтративно-диффузная, ограниченная (туберкулема), язвенная (поверхностная и глубокая с перихондритом).
Для туберкулезного отита характерны множественные перфорации барабанной перепонки, которые, сливаясь, вызывают быстрый ее распад; обильные выделения с резким гнилостным запахом. При этом нередко в процесс вовлечена кость, образуются секвестры и развивается парез или паралич лицевого нерва.
Диагностика туберкулеза гортани
Анамнез. Особое внимание следует уделять:
• срокам появления и продолжительности беспричинного нарушения голосовой функции (охриплость), не поддающейся стандартным методам лечения;
• контактам с больными туберкулезом, принадлежности больного к группам риска;
• у лиц молодого возраста (до 30 лет) необходимо уточнить, проводилась ли им вакцинация и ревакцинация против туберкулеза:
• особенностям профессии и профессиональным вредностям, вредным привычкам;
• перенесенным болезням гортани и легких. Лабораторные исследования
В клиническом анализе крови к типичным изменениям следует отнести умеренный лейкоцитоз со сдвигом влево и анемию.
Микроскопическое исследование мокроты с окраской по Цилю-Нильсену и люминесцентную микроскопию считают наиболее информативными.
Используют также посев мокроты на питательные среды. К недостаткам культурального метода относят длительность исследования (до 4-8 нед). Тем не менее, метод довольно надежный. В некоторых случаях только с помощью этого метода можно выявить микобактерии туберкулеза.
При патоморфологическом исследовании биоптатов из гортани определяют эпителиоидные, гигантские клетки и другие элементы, характерные для туберкулезного воспаления, в том числе и очаги казеоза.
Применяют исследование костного мозга, лимфатических узлов.
Известно, что при туберкулезе имеет место значительное снижение общего иммунитета. Иммунная недостаточность всегда приводит к присоединению инфекций и появлению сопутствующих специфических заболеваний других органов, отягощающих основное заболевание и могущих иметь определяющее значение на течение и исход основного заболевания. Наиболее часто воспаление наблюдается в ЛОР-органах.
Целью нашего исследования явилось определение структуры специфических заболеваний ЛОР-органов у больных туберкулезом легкого.
Объектами исследования были 315 больных республиканского противотуберкулезного диспансера с различной формой туберкулеза легких, в возрасте от 32 до 65 лет, мужчин было 196 (62,2 %), женщин- 119 (37,8 %). У наблюдаемых нами больных у 184 (58,4 %) был диссеминированный процесс в легких, у 88 (27,9 %) – инфильтративный и у 26 (8,2 %) –очаговый и у 17 (5,5 %) фибринозно-кавернозный.
Нами изучен вопрос наличия и структуры у наблюдаемых больных специфических воспалительных заболеваний ЛОР-органов, а также особенности их течения.
Анализ результатов проведенного нами осмотра 315 больных туберкулезом легких, находившихся на лечении в республиканском противотуберкулезном диспансере, показал, что специфический процесс в ЛОРорганах, удалось выявить у 20 больных (6,3 %). В том числе туберкулез гортани у 13 больных, туберкулез глотки у 3 и туберкулез уха у 3 больных. При этом 14 больных со специфическим заболеванием ЛОРорганов были мужчины и 6 женщины. У всех больных туберкулезом верхних дыхательных путей и уха была активная форма легочного процесса. Причем, у 12 больных туберкулез ЛОР-органов протекал на фоне диссеминированного туберкулеза легких, у 5 -инфильтративного и у 3-х фиброзно-кавернозной.
Для постановки диагноза туберкулеза ЛОР-органов необходимо наличие не только характерных клинических симптомов, но и выявление микобактерий в соответствующих тканях, а также гистологическая верификация специфического поражения. Однако некоторые характерные особенности течения туберкулеза верхних дыхательных путей и уха имеются, и на них хотелось бы обратить внимание.
У большинства больных туберкулезом гортани преобладали продуктивные формы заболевания, сопровождающиеся воспалительной пролиферацией ткани. В связи, с чем у всех этих больных необходимо было проводить дифференциальную диагностику с раком гортани. Как, выяснилось в ходе диагностики у одного больного одновременно, был обнаружен и рак, и туберкулез гортани. Характерным для поражения гортани туберкулезом у всех наших больных была двусторонность поражения, утолщение надгортанника, бледность слизистой оболочки гортани, интактность преднадгортанникового пространства. У всех больных в той или иной форме отмечены нарушения голоса.
У трех больных с туберкулезом глотки отмечались ограниченные поверхностные очень болезненные язвочки с незначительной инфильтрацией, с неровными, подрытыми краями, которые располагались на слизистой оболочке задних небных дужек, а у одного и язычка мягкого неба. Поскольку поражение легких не всегда предрешает вопрос о характере заболевания глотки, диагностика туберкулеза глотки представляет определенные трудности. Это особенно актуально в случаях, когда лабораторные анализы не позволяют выявить туберкулезное поражение, и диагноз ставится на основании гистологического исследования.
Поражение туберкулезным процессом среднего уха встречается довольно редко. По данным зарубежной литературы такие случаи описаны как казуистика. Нам удалось выявить специфический характер заболевания среднего уха только у 3 больных туберкулезом легких. Ни характерных для специфического заболевания уха множественных перфораций барабанной перепонки, ни туберкулезной палочки в отделяемом из уха у больных обнаружено не было, не смотря на запущенный процесс в легких. Отмечено лишь быстрое, прогрессирующее снижение остроты слуха и вовлечение в процесс клеток сосцевидного отростка. У одной больной одновременно наблюдались явления пареза лицевого нерва. Диагноз заболевания установлен на основании гистологического исследования материала, удаленного во время проведения им операции на среднем ухе.
Наблюдаемый рост заболеваемости туберкулезом и высокая смертность от него должны настроить оториноларингологов на большую настороженность для своевременной диагностики этого заболевания.
Наиболее часто дифференциальный диагноз при этом заболевании приходится проводить между доброкачественными и злокачественными опухолями, инфекционными гранулемами (туберкулёз, склерома, сифилис) и пахидермиями.
Папиллома гортани
Из доброкачественных опухолей у взрослых пациентов однозначным поводом к подозрению на наличие или повышенный риск развития рака гортани является папиллома гортани. Отсутствие инфильтрирующего роста, воспаления и изъязвления в окружности, а также сохранение подвижности голосовой связки более свойственны папилломе гортани, однако диагноз в любом случае требует подтверждения через биопсию.
Важно отметить, что однократный отрицательный анализ на наличие рака не является достаточно убедительным, требуется проведение повторных биопсий. Исходя из этого, пациенты, страдающие от хронического рецидивирующего папилломатоза гортани, подлежат систематическому наблюдению. По одному из проведённых исследования среди 809 взрослых пациентов с папилломатозом гортани, данная патология перешла в рак у 86-и больных (10.6%).
Пахидермия, как правило, возникает на задней стенке гортани или задних концах голосовых связок, причем выпуклость выроста обращена в просвет гортани.
При дискератозе, проявляющемся в виде беловатых наслоений на участке слизистой оболочки с пахидермией, и особенно при лейкокератозе по истинной голосовой связки, установить верный диагноз можно только посредством проведения биопсии и систематического наблюдения.
Перихондрит
Существенные диагностические затруднения имеют место в случае, если онкологическое поражение гортани сопровождается перихондритом с высокой температурой и некрозом хрящей. Чаще всего это имеет место при опухоли, которая относится к IV стадии распространения. Ещё более сложной задачей является дифференциация развившегося после лучевой терапии перихондрита гортани от рецидива опухоли или же выявление рецидива опухоли на фоне перихондрита. Решающую роль в решении этой задачи имеет биопсия, которую необходимо проводить при назначении массивных доз антибиотиков. Само исследование выполняется путём послойной микроскопии.
Часто неправильный диагноз является следствием несовпадения клинической картины развития патологии с данными, полученными при гистологическом исследовании: клиника свидетельствует о типичной картине рака, а гистологическое исследование о туберкулезе, или наоборот: клинически – туберкулёз, а гистология говорит о раке. Ещё сложнее диагностировать развитие рака у пациента, страдающего от туберкулёза.
Туберкулез
При проведении дифференциального диагноза следует помнить, что начальные формы онкологических патологий локализуются преимущественно в передних отделах гортани, тогда как туберкулёзное поражение – в задних. Для туберкулёза характерным признаком является появление незначительной инфильтрации на некотором участке гортани, при этом на фоне имеет место бледно-розовая слизистая оболочка. С распространением процесса инфильтрация часто становится двусторонней.
В отличие от раковой, туберкулёзная язва располагается более поверхностно, имеет гладкое дно и извилистые края. Иногда дно и края язвы покрываются грануляциями, что придаёт ей определённую схожесть с папилломой. Туберкулёзный инфильтрат даёт картину неподвижности черпаловидного хряща и связки значительно позднее, чем раковый.
Правильному диагностическому заключению способствует тщательный сбор анамнеза, проведение клинического исследования крови, подробного исследования лёгких, мазков, мокроты, туберкулиновых реакций, а также биопсии на фоне лечения стрептомицином.
Сифилис
Значительные проблемы могут иметь место при дифференциальной диагностике рака гортани и сифилиса. Для гуммозного сифилиса считаются характерными ярко-красные язвы, гладкая поверхность инфильтрата, сальное дно и глубоко подрытые края. Но, к сожалению, указанные признаки далеко не всегда отчётливо выражены. Слабые болевые ощущения при глотании, подтверждающий заболевание сифилисом в прошлом анамнез, положительная реакция Вассермана и наличие прочих признаков сифилиса в некоторой степени облегчают постановку диагноза.
Также этому способствует быстрое рубцевание язвы при проведении пробного курса противосифилитического лечения. Тем не менее, отрицательные серологические реакции в крови и безуспешность проведённого противосифилитического лечения не являются однозначным свидетельством отсутствия сифилиса. В ряде случаев перихондрит, возникающий при распаде гуммы, также может затруднить постановку диагноза. Важно учитывать, что сифилитические рубцы часто служат почвой для развития онкологического процесса. Решить эту сложную задачу может помочь только проведение повторной биопсии.
Склерома
Дифференциальная диагностика между склеромой и раком базируется на том, что изолированное поражение гортани склеромой (без присутствия того же патологического процесса в глотке и носу) встречается крайне редко. При склероме, как правило, имеет место симметричное поражение гортани. Также важно то, что склерома обычно поражает молодых пациентов – у пожилых она является исключением. При раке гортани имеют место обратные соотношения.
Склеромные инфильтраты не изъязвляются, тогда как при раке распад опухоли и изъязвление начинаются достаточно рано. Чаще всего склеромные инфильтраты локализуются в подсвязочном отделе, тогда как рак имеет такую локализацию редко.
Туберкулез гортани – редкая патология, которая практически никогда не бывает самостоятельным заболеванием. Обычно развивается как осложнение туберкулезного процесса легочной локализации.
Проявляется изменениями голоса, осиплостью, нарушением глотания и другими специфическими симптомами, свойственными болезням этого органа. Но несмотря на это, поставить диагноз бывает не просто. Только грамотный врач туберкулез гортани определит на фоне легочных симптомов и поможет предотвратить его дальнейшее прогрессирование.
Причины туберкулеза гортани
Развитие туберкулеза гортани вызывает проникновение в ее ткани микобактерий из других органов, пораженных туберкулезным процессом. В большинстве случаев распространение инфекции осуществляется восходящим, гематогенным или лимфогенным путем из легких, почек, молочных желез и половых органов.
Чаще всего туберкулез гортани возникает при изначально легочной локализации. В этом случае инфекция распространяется вверх с помощью восходящего пути за счет откашливания мокроты, содержащей в себе микобактерии.
Лимфогенный и гематогенный пути передачи встречаются значительно реже, как и заражение из других органов.
К факторам, способствующим развитию туберкулезного процесса в гортани, относят:
воспалительные заболевания нижних дыхательных путей (трахеит, ларингит и др.);
частое употребление алкоголя;
регулярное вдыхание загрязненного воздуха из-за особенностей профессии или проживания в неблагополучных с точки зрения экологии районах.
Болеют этим заболеванием преимущественно взрослые люди от 20 до 40 лет. Мужчины подвержены этой болезни больше женщин, у которых распространение процесса происходит чаще всего во время беременности или в послеродовый период, то есть, когда сильно снижается иммунитет. У маленьких детей туберкулез гортани почти никогда не встречается.
Как проявляется туберкулез гортани
Симптомы туберкулеза гортани различаются в зависимости от вида процесса, который может носить хронический инфильтративный, острый милиарный, сверхострый, волчаночный характер.
Но у всех этих форм можно выделить три стадии:
поражение хрящевой ткани и ее деструкция.
Скорость их развития и перехода из одной в другую зависит от формы заболевания.
Хронический инфильтративный туберкулез
Это самая частая форма при поражении гортани. Начинается она с бессимптомного течения. Больные могут отметить только вечернее повышение температуры до субфебрильных цифр.
Постепенно, по мере нарастания обсемененности гортани микобактериями, появляются и усиливаются характерные симптомы – изменяется голос, появляется его осиплость (вплоть до афонии на поздних стадиях). Больные часто при употреблении жидкой пищи поперхиваются из-за нарушения запирательного рефлекса, а также жалуются на боль при глотании. Температура на этом этапе поднимается до высоких цифр, что сопровождается слабостью и ознобами.
Хронический инфильтративный туберкулез гортани может провоцировать развитие ее стеноза. В особо тяжелых случаях требуется проведение трахеостомии для обеспечения адекватного уровня ее просвета.
Если в процесс вовлекается хрящевая ткань, образуются свищи, что приводит к кровохарканью и профузным кровотечениям. Болевой синдром в этот период настолько выражен, что требует назначения наркотического обезболивания. Спасти таких больных очень сложно, поэтому важно своевременно обращаться к врачу и не доводить до таких состояний.
Острый милиарный туберкулез гортани
Эта форма туберкулеза гортани развивается чаще всего при гематогенном переносе инфекции. Характеризуется быстрым прогрессированием симптомов и развитием афонии в первые дни болезни.
Больные жалуются на резкую болезненность, мучительный кашель, парез гортани (что проявляется сложностями при проглатывании жидкой пищи, пациенты ей давятся). Без лечения быстро нарастает стеноз гортани и дыхательная недостаточность, которые приводят к летальному исходу в короткий срок.
Сверхострый туберкулез гортани
Самый неблагоприятный вариант туберкулеза гортани. Отличается молниеносным течением с развитием гнойных процессов (абсцессов, флегмон), изъязвлением слизистой оболочки и дальнейшим расплавлением и распадом тканей гортани. Быстро нарастает интоксикация, дыхательная и сердечная недостаточность. Без лечения в течение нескольких дней приводит к смерти.
Эта форма туберкулеза гортани, в отличие от предыдущих, чаще имеет нисходящий характер распространения инфекции. То есть, микобактерии попадают сюда из носа или носоглотки со слизистым отделяемым.
Волчанка характеризуется медленным нарастанием симптомов. Изменения голоса может не быть вплоть до запущенных стадий, как и других проявлений, из-за чего эта патология долгое время может оставаться не выявленной.
Диагностика туберкулеза гортани
Если диагноз туберкулеза других локализаций уже установлен, выявить распространение процесса на ткани гортани не составляет труда. Но довольно часто гортанные симптомы являются первым проявлением туберкулезного поражения. Тогда диагностика немного затрудняется, но осмотр слизистых оболочек и туберкулиновые пробы помогают прояснить истину.
При ларингоскопии врач выявляет ограничение подвижности голосовых складок и гиперемию слизистых оболочек с характерными туберкулезными бугорками (инфильтратами). В запущенных случаях можно обнаружить язвы и свищи.
При необходимости дополнительно проводят бронхоскопию, рентгенографию, биопсию с последующим гистологическим исследованием. Подтверждают туберкулезную природу заболевания с помощью проб, анализов крови и бактериологического и микроскопического исследования мокроты.
Лечение туберкулеза гортани
Лечением туберкулеза гортани занимаются отоларингологи, пульмонологи и фтизиатры. Они назначают классическую противотуберкулезную терапию и немедикаментозные методы лечения.
При длительном течении и выраженных нарушениях глотания больным туберкулезом гортани требуется госпитализация в стационар. В остальных случаях, если пациент не заразен, его могут оставить лечиться дома. Но постельный режим и ограничение контактов с другими людьми нужно соблюдать в любом случае.
Обязательно всем заболевшим назначается системная противотуберкулезная терапия. Для этого им на длительный срок (минимум 6 месяцев) прописывается на усмотрение врача два или три препарата из следующего списка:
Стрептомицин и др.
Выбирает врач препараты с учетом чувствительности микобактерий к ним.
Таблица 2. Противотуберкулезные препараты:
Противотуберкулезные препаратыВысокой эффективностиСредней эффективностиНизкой эффективности
Туберкулез миндалин и глотки: клинические проявления, диагностика, дифференциальная диагностика
В статье представлены клинические проявления, диагностика и дифференциальная диагностика туберкулеза миндалин и глотки.
У статті представлені основні клінічні прояви, діагностика і диференціальна діагностика туберкульозу мигдалин і глотки.
The article presents the clinical manifestations, diagnosis and differential diagnosis of tuberculosis of the tonsils and pharynx.
туберкулез, миндалины, глотка.
туберкульоз, мигдалини, глотка.
tuberculosis, tonsils, pharynx.
Статья опубликована на с. 97-99
Туберкулез миндалин встречается крайне редко. Туберкулезное поражение глотки возникает чаще у больных хроническим туберкулезом легких, при котором имеет место массивное выделение микобактерий туберкулеза (МБТ) с мокротой. Редко туберкулез глотки может быть проявлением первичного туберкулеза. Проявления туберкулеза глотки подобны туберкулезным поражениям слизистой оболочки, для которых характерны гиперемия, инфильтрация, отечность, милиарные бугорки, язвы на голосовых связках. Диагноз устанавливают с учетом анамнеза, на основании морфологических и бактериологических исследований, клинических данных, результатов рентгенологического исследования легких, туберкулиновой пробы [1, 2].
Туберкулез миндалин
Клинические проявления
— затруднение носового дыхания;
— першение в горле, хрипота, боль при глотании с последующим развитием дисфагии;
— при развитии заднеглоточных туберкулезных абсцессов на фоне затрудненного мучительного глотания наблюдается стенотическое дыхание [3].
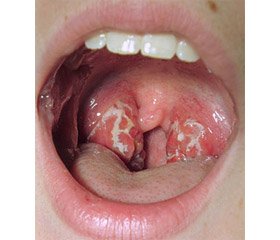
При осмотре определяется увеличение миндалин, чаще одностороннее, без отделяемого в криптах. Миндалины мягкоэластической консистенции. Носовые раковины выглядят отекшими.
Выделяют такие формы специфического поражения миндалин, как инфильтративная и язвенная.
При инфильтративной форме слизистая оболочка утолщена, фолликулы гипертрофированы. Инфильтрация в области лимфоидных фолликулов глотки мало склонна к распространению и деструкции.
Язвенная форма наблюдается в виде поверхностной язвы ограниченных участков, покрытых серо-розовыми грануляциями. Часто в процесс втягиваются лимфатические железы шеи, которые становятся увеличенными и болезненными.
К врачу больные обращаются в большинстве случаев в период появления язвы. Это плоские язвы, которые располагаются на небных дужках, задней стенке глотки, боковых валиках глотки, миндалинах. Язвы с подрытыми неровными краями, бледно-розового цвета.
В литературе описаны случаи туберкулезной волчанки миндалин как осложнения туберкулезной волчанки кожи [4]. Для специфической волчанки миндалин характерна инфильтративно-узелковая форма (реже язвенная) и наличие рубцов. При этом инфильтраты на миндалинах и дужках имеют вид отдельных ограниченных мелких или грубозернистых серо-розовых узелков, грануляций.
Дифференциальная диагностика туберкулеза миндалин [4–6]
Дифтерия
Для дифтерии характерны острое начало, 1–2-дневная субфебрильная температура тела, гнусавость и незначительная болезненность в горле при глотании, гиперемия миндалин с наличием пленчатого налета. Диагноз ставят на основании бактериологического и серологического исследования.
Ангина Симановского — Плаута — Венсана
Для ангины характерно: неприятный запах изо рта; слюнотечение и боль при глотании; увеличенные миндалины красного цвета; увеличение регионарных лимфатических узлов. Диагноз ставят на основании бактериологического и серологического исследования.
Сифилитическое поражение миндалин
Может возникнуть на любой стадии заболевания.
При первичном сифилисе поражается одна миндалина с развитием твердого шанкра, регионарного лимфаденита. Вторичный сифилис проявляется сифилитической ангиной: миндалины увеличены, с язвами, резко очерченными синюшно-красными очагами или овальными бляшками с красным ободком. При третичном сифилисе возможно образование гумм. Диагноз ставят на основании бактериологического и серологического исследования.
Опухоли миндалин (доброкачественные и злокачественные)
Доброкачественные опухоли (эпителиальные опухоли — папиллома и неэпителиальные — фиброма, ангиома, липома, невринома, хемодектома, миома) характеризуются медленным ростом, часто протекают бессимптомно. При значительном увеличении могут вызвать затруднения при глотании и дыхании.
Большинство злокачественных опухолей миндалин (лимфосаркома, ретикулосаркома, ангиосаркома, хондросаркома), за исключением переходноклеточного рака и лимфоэпителиомы, характеризуются медленным ростом. Клинически отмечается гиперемия миндалин и незначительное их уплотнение. При переходноклеточном раке и лимфоэпителиоме начальными симптомами являются затруднение глотания, ощущение в горле инородного тела, увеличение миндалин. Позже присоединяется боль с иррадиацией в шею, ухо, нижнюю челюсть. При появлении язв и распаде опухоли возникает кровотечение, быстрое развитие метастазов, распространение опухоли на окружающие ткани, прорастание в полость черепа. Диагноз основывается на результатах гистологического исследования биопсийного материала.
Туберкулез глотки
Проявления туберкулеза глотки подобны туберкулезным поражениям слизистой оболочки, для которых характерны гиперемия, инфильтрация, отечность, милиарные бугорки, язвы на голосовых связках [7].
Клинические проявления
Клинические проявления туберкулеза глотки зависят от стадии и локализации. Для острых форм характерны выраженные боли. При подостром и хроническом процессе болевой синдром менее выражен. Если процесс локализован в области боковой стенки глотки, то боль иррадиирует в ухо.
При туберкулезе глотки у больных отмечается повышение температуры тела до 39–40 °С. В большинстве случаев больные обращаются к врачу уже в период появления язв. Характерным симптомом для туберкулеза глотки является обильное слюнотечение.
В начале заболевания на гиперемированной, отечной и инфильтрированной слизистой оболочке мягкого неба, небных дужек и миндалин появляются высыпания милиарных бугорков в виде серовато-желтых точек величиной со спичечную головку. Через время на небных дужках, задней стенке глотки, боковых валиках глотки, миндалинах образуются плоские язвы бледно-розового цвета с подрытыми неровными краями.
Дифференциальная диагностика туберкулеза глотки [4–6]
Фарингит
Заглоточный абсцесс
Симптоматология зависит от локализации абсцесса: в носовой части глотки он обусловливает нарушение носового дыхания, в ротовой части — глотания, в гортанной — появление дыхания с характерным храпом. Основной симптом — дисфагия. Абсцесс препятствует принятию пищи. Нередко у больных отмечается кривошея, голова наклонена в сторону поражения и немного закинута. На задней стенке глотки определяется красного цвета шарообразное выпячивание тестоватой консистенции, которое флюктуирует и расположено по средней линии или же смещено в сторону. Нередко наблюдается припухлость на шее за углом нижней челюсти (впереди грудино-ключично-сосцевидной мышцы). Заглоточный абсцесс может вызвать асфиксию вследствие попадания гноя в гортань или же закрытия входа в нее.
Сифилис глотки
Первичное поражение может локализоваться на миндалине или на задней стенке глотки. Процесс односторонний, протекает подостро, миндалина уплотненная, увеличенная, безболезненная. Через определенное время развивается специфический, часто односторонний лимфаденит подчелюстных, шейных и затылочных лимфатических желез, безболезненных при пальпации.
Раковая опухоль глотки
При опухоли глотки вначале поражается небная миндалина, затем — задняя стенка глотки, мягкое и твердое небо. Самое раннее и объективное проявление опухоли — бугристое плотное увеличение миндалины, в ряде случаев в виде бородавки. Опухоль, разрастаясь, инфильтрирует окружающие ткани и подвергается распаду. При этом изменяется язык, затрудняется глотание из-за распространенного роста опухоли и отека окружающих тканей.
Саркома глотки
Опухоль развивается преимущественно в области небных миндалин, боковых и задних стенок глотки. Сначала опухоль имеет сходство с гипертрофией миндалин, но гипертрофию исключает односторонность поражения и насыщенный ярко-красный цвет. Больные отмечают жалобы на неприятные ощущения в глотке. В дальнейшем может появиться боль при глотании, нередко с иррадиацией в ухо. При осмотре можно заметить рост опухоли. С распадом опухоли появляется зловонный запах изо рта. Увеличение подчелюстных лимфатических желез нередко заставляет больного обратиться к врачу.
1. Герман А.К. Пособие по дифференциальной диагностике туберкулеза и других заболеваний легких / Под ред. А.К. Германа. — Запорожье: Премьер, 2001. — 168 с.
2. Фещенко Ю.І. Туберкульоз позалегеневої локалізації / За ред. Фещенка Ю.І. — К.: Логос, 1998. — 376 с.
3. Тимофеев А.А. Руководство по челюстно-лицевой хирургии и хирургической стоматологии / Тимофеев А.А. — К.: Червона рута–турс, 1997. — 350 с.
4. Митин А.В. Современные аспекты дифференциальной диагностики и лечения боли в горле / А.В. Митин // Здоров’я України. — 2007. — № 6. — С. 46–47.
5. Пальчун В.Т. Оториноларингология / В.Т. Пальчун, М.М. Магомедов, Л.А. Лучихин. — 2011. — 616 с.
6. Мчедлидзе Т.П. Симптомы и синдромы в оториноларингологии / Т.П. Мчедлидзе. — СПб.: Сотис, 2002. — 288 с.
7. Лихачев А.Г. Справочник по оториноларингологии. — 4-е изд., стереотипное / А.Г. Лихачев. — М., 1984. — 362 с.
Читайте также:


