Что такое туберкулез пятки

Стопы ног подвергаются регулярной нагрузке, поэтому часто травмируются. Боль в этой области знакома почти каждому. Но стоит различать дискомфорт, вызванный интенсивной физической нагрузкой и патологией. Для выявления причины неприятных симптомов, оценки состояния тканей и структур назначают рентген пяточной кости. Лучевые методы диагностики доступны и информативны, причем цифровой рентгеновский аппарат обеспечивает высокую диагностическую точность.
Особенности исследования
Пяточная кость образована губчатой тканью. Она — самая большая из костей стопы, поэтому берет на себя основную нагрузку во время движения. Особенности анатомического строения костно-мышечной системы приводят к регулярному травмированию пяточной кости, а также ее уязвимости для воспалительных, дегенеративных, онкологических поражений.
Рентген данной области бывает двух видов: прямой и с нагрузкой. Нужный вариант исследования пяточной кости выбирает врач.
Когда назначают рентген
Рентгеновское исследование пяточной кости назначают, если пациент обратился с жалобами на:
- боль и жжение;
- ограничение подвижности пятки;
- изменение походки — центр тяжести сместился вперед;
- отечность пяточной кости и лодыжки;
- гематому;
- сильный ушиб;
- некроз тканей;
- плоскостопие;
- подозрение на перелом;
- пяточную шпору.
Рентген пяточной кости используется не только как диагностический метод, но и для контроля за эффективностью лечения. Его обязательно проводят повторно после окончания курса назначенной терапии.
Рентген пяточной кости нередко применяют в случаях, когда есть подозрения на заболевания суставов, не связанные только с данной анатомической областью. Рентген назначают для выявления:
- фиброзита;
- бурсита;
- синовита;
- подагры;
- артрозов и артритов.
С помощью рентгеновского снимка можно диагностировать доброкачественные и злокачественные опухоли, туберкулез, остеохондропатию и ряд других патологий. Кроме того, рентген дает возможность оценить степень патологических нарушений в структуре пяточной кости.
Противопоказания
Рентген пяточной кости не имеет абсолютных противопоказаний. Относительными считаются:
- первый триместр беременности;
- неспособность пациента на время рентгена пяточной кости сохранять неподвижное положение;
- интенсивное кровотечение в исследуемой области.
Если рентген назначен ребенку до 1,5 лет, нужно, чтобы на исследовании присутствовали двое взрослых. Они успокоят малыша и помогут удерживать пяточную кость в нужном положении во время снимка.
Как проходит исследование
Для выполнения рентгена пяточной кости пациент снимает обувь, носки или чулки. Проекции снимка выбираются с учетом специфики заболевания. Для диагностики пяточной шпоры ограничиваются боковой проекцией:
- пациент садится на кушетку, фиксирует ногу на приемном устройстве:
- врач делает снимок за несколько секунд.
Для сравнения может быть проведен рентген здоровой кости: это позволит врачу лучше изучить характер повреждений.
При переломе пяточной кости рентген выполняют в 2-х проекциях. Помимо боковой, делают еще аксиальную — в вертикальном или горизонтальном положении:
- пациент занимает положение стоя, сгибает ногу в колене, прижимает пяточную кость к аппарату;
- пациент ложится на кушетку, поднимает стопу вверх, фиксирует пятку на приемнике.
Боковая проекция при травмах аналогична исследованию при пяточной шпоре.
Что покажет снимок
Результаты проведенного рентгена пяточной кости сохраняются в электронном виде или распечатываются. На снимках видна структура костной ткани, особенности ее анатомического строения, наличие и характер повреждений. Твердые объекты на рентгенограмме выглядят светлыми, а мягкие ткани — темными.
Рентген пяточной кости помогает оценить расположение отломков при переломах, увидеть подвывихи и трещины. Изучение степени деформации околокостных тканей, наличие инородных тел, изменений мягких тканей позволит врачу назначить уместное лечение.
Сделать рентген пяточной кости в двух проекциях в Нижнем Новгороде
В клинике доступен и ряд дополнительных услуг по приемлемым ценам. У нас можно пройти консультации узкопрофильных специалистов или оформить справку. Обращайтесь!
Такие ощущения причиняют человеку неудобства каждый день и значительно портят жизнь. Болит стопа чаще всего у пожилых людей, спортсменов и беременных.
Основные причины боли в пятке и боли в стоперазделяютна не связанные и связанные с болезнью. Первая группа включает:
- Лишний вес, когда вы резко поправились.
- Беременность, тоже ведет к увеличению массы тела.
- Большие физические нагрузки.
- Долгое нахождение на ногах.
- Высокие каблуки и тесная обувь.
- Атрофия подкожной жировой клетчатки в пятках.
Во вторую группу входят несколько типов заболеваний:
- Воспалительные — шпоры на пятках, бурсит, воспаление ахиллова сухожилия.
- Системные- болезнь Бехтерева, подагра, ревматоидный и псориатический артрит,
- Инфекционные — кишечные (дизентерия, сальмонеллез), урогенитальные (уреаплазмоз, хламидиоз),костный туберкулез, остеомиелит пяточной кости.
- Травмы с воспалением — ушибы и переломы кости, разрывы и растяжения сухожилий.
- Патологии костей и мышц — остеохондроз позвоночника, плоскостопие, появление новообразований.
Пяточная шпора
Одна из причин, почему болит пятка–пяточная шпора. Так называют плантарный или подошвенный фасциит являющимся воспалением подошвенного апоневроза, характеризующимся острой болью в пятке, особенно по утрам.
Каковы симптомы и лечение шпоры на пятке? На самом деле эти шпоры на пятках– фасция, окостеневшая в результате воспаления, которое возникает из-за микро разрывов волокон фасции. Значит мнение о том, что это заболевание результат разрастания костной ткани из-за отложения солей неверно.
В большинстве случаев возникает оно у женщин, после 50 лет имеется у каждой четвёртой женщины, после 75 лет страдает до 85% населения независимо от пола.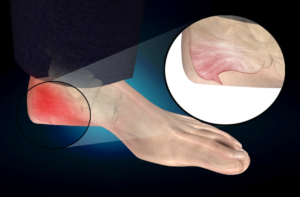
Врач ортопед или травматолог проведет диагностику и поставит диагноз. Если это шпоры на пятках, лечение стопы будет комплексным:
- подбор правильной обуви;
- ортопедические стельки;
- закаливание;
- лечебная физкультура;
- приспособления — кинезио-тейп, ночные ортезы, эластичный бинт, лечебный пластырь;
- в сложном случае — ударно-волновая терапия, инъекции.
Во время ходьбы стопа принимает всю нагрузку тела. Тогда её кожа все время сжимается и растягивается. Чтобы увеличилась площадь стопы и уменьшилась нагрузка, роговой слой начинает быстро расти. Чем слой толще, тем менее эластичен, и начинают возникать трещины пяток.
Нарушение процесса образования новых клеток и удаления старых появляется при некоторых заболеваниях:
- железодефицитная анемия;
- сахарный диабет;
- грибковая инфекция;
- гиповитаминоз ( витамины А и Е);
- дерматит.
Лечение трещин — в устранении причины боли в стопе, а это основное ваше заболевание.
Лечение заболеваний
- Суточный мониторинг артериального давления (СМАД)
- Суточное ЭКГ (Холтер)
- Гипертония
- Ларингит
- Стеноз гортани
- Ангина
- Фарингомикоз
- Опухоли глотки
- Тонзиллит
- Острый фарингит
- Хронический фарингит
- Гипертрофия миндалин
- Внутреннее ухо и его болезни
- Наружные отиты
- Средние отиты
- Искривление носовой перегородки
- Синусит
- Ринит
- Офисная гистероскопия
- Желчекаменная болезнь
- Специфическая иммунотерапия (СИТ)
- Аллергопробы
- Удаление вен
- Лечение варикоза лазером
- Депрессия
- Бессонница
- Боли в пятке и стопе
- Лечение коленного сустава
- Лечение тазобедренного сустава
- Спортивные травмы
- Боли в кисти
- Лечение локтевого сустава
- Боль в плечевом суставе
- Ишемическая болезнь сердца
- Стенокардия
- Ревматические поражения сердца
- Нарушения ритма сердца
- Ведение беременности
- Лечение бесплодия
- Лечение половых инфекций
- Эррозия шейки матки
- Миома матки
- Папиллома шейки матки
- Медикаментозное прерывание беременности
- КТГ (Кардиотокография) плода
- Эректильная дисфункция (импотенция)
- Урогенитальные инфекции
- Простатит
- Раннее семяизвержение
- Пиелонефрит
- Цистит
- Мочекаменная болезнь
- Недержание мочи
- Сахарный диабет
- Остеопороз
- Избыточный вес (индивидуальный подбор диеты)
- Заболевания щитовидной железы
- Остеохондроз
- Невралгия
- Головные боли
- Последствия острого нарушения мозгового кровообращения
- Удаление новообразований кожи
- Мастопатия
- Образования молочной железы
- Сужение сосудов нижних конечностей
- Варикозная болезнь
- Трофические язвы
- Диабетическая стопа
- Поллиноз
- Аллергический ринит
- Бронхиальная астма
- Крапивница
- Пищевая аллергия
- Аллергический дерматит
- УЗИ мочевого пузыря
- УЗИ предстательной железы
- УЗИ мягких тканей
- УЗИ лимфатических узлов
- УЗИ вен, артерий
- УЗИ мошонки
- Допплерография фето-плацентарного кровотока
- Пункция щитовидной и молочных желёз
- Нейросонография
- УЗИ органов брюшной полости
- УЗИ щитовидной железы
- УЗИ почек
- УЗИ тазобедренных суставов
- УЗИ сердца
- Проверка зрения
- Язва желудка
- Хронический холецистит
- Хронический панкреатит
- Хронический колит
- Гастрит
Причина болей в пятке – воспаление. Его в свою очередь могут вызывать разные факторы. Чаще всего боль в пятке возникает из-за воспаления, вызванного травмированием пяточных структур, – механических повреждений пяточной кости, сухожилий, синовиальных сумок или связок. Из-за этого могут развиться сопровождающиеся болевым синдромом патологии – трещины пяточной кости, ушибы, растяжения голеностопных связок и ахиллового сухожилия, пяточные шпоры и бурситы.
Вторая по распространенности причина воспаления и болей в пяточной области – нарушение обмена вещества: сахарный диабет и подагра. При сахарном диабете поражаются стенки кровеносных сосудов. Первыми от диабетической ангиопатии страдают вены на ногах. При подагре в суставах и околосуставных структурах скапливаются соли мочевой кислоты. Сосудистые нарушения при диабете и скопления мочевой кислоты при подагре – причины болевого синдрома.
Иногда пятки могут болеть при воспалениях, вызванных аутоиммунными заболеваниями – например, при реактивном артрите. Редко боли в пятке могут возникать из-за воспалительных поражений пяточных структур патогенными микробами. Как правило, гнойное воспаление пяточной кости наблюдается при туберкулезе и остеомиелите.
Что может болеть в пятке
Пяточная кость. Боль в ней возникает из-за воспаления при реактивном артрите, эпифизите, остеомиелите, туберкулезе, остеохондропатии бугра и переломах.
Кожа и подкожная клетчатка. Вовлекаются в патологические процессы при поражении структур под ними. Болят при диабетической ангиопатии, подагре, растяжении связок голеностопа, пяточной шпоре и т. д.
Синовиальные сумки. В пяточной области их две – ретрокальканеальная и поверхностная сумка ахиллова сухожилия. Болят при бурситах.
Связки и фасции. Чаще всего поражаются латеральные связки голеностопного сустава. Болят при ушибах и растяжениях тыльной поверхности стопы. Плантарная – подошвенная фасция – как правило, болит при плантарном фасциите – пяточной шпоре.
Ахиллово сухожилие. При его воспалении болит задняя поверхность пятки.
Нервы и сосуды. Нервы, как правило, воспаляются при любых патологиях пяточных структур. Поражение сосудов вызывает боль при ушибах, диабетической ангиопатии, остеомиелите и туберкулезе пяточной кости.
Межпредплюсневые суставы. Таранно-пяточно-ладьевидный и пяточно-кубовидный суставы, как правило, болят при подагре.
К какому врачу идти, когда болит пятка
В первую очередь при пяточной боли необходимо исключить более опасные заболевания, требующие неотложного лечения. Поэтому первый специалист, к которому нужно обратиться при боли в пятке, – врач-хирург.
Заболевания, при которых возможны пяточные боли:
- пяточная шпора, или плантарный фасциит;
- бурсит;
- деформация Хаглунда;
- тарзальный туннельный синдром;
- туберкулез пяточной кости;
- остеомиелит;
- реактивный артрит;
- остеохондропатия;
- эпифизит;
- диабетическая ангиопатия;
- подагра;
- ушибы;
- растяжения;
- воспаления сухожилий;
- трещины.
Распространенные жалобы
Если у вас боли с внутренней стороны пятки, в первую очередь необходимо исключить пяточную шпору – для этого делают рентген. Если шпоры нет, причиной боли сбоку могут быть травмы, деформации стопы или избыточные нагрузки – лишний вес, неудобная обувь, тяжелый физический труд.
Если пятка болит при ходьбе и на нее больно наступать, постарайтесь снизить нагрузки и обратитесь к врачу. При описанных симптомах в первую очередь подозревают пяточную шпору, ахиллит, остеохондропатию бугра пятки, бурсит либо нагрузочный периостит. Кроме них возможны инфекционные болезни, онкология и травмы. Тактику индивидуальной дифференциальной диагностики разрабатывает лечащий врач.
Чаще всего пятка болит поле сна при пяточной шпоре. Для заболевания характерна интенсивная боль в области пяток по утрам, во второй половине дня она стихает.
Методы лечения болей в пятке
Патологии пяточной области стараются лечить консервативно, но это не всегда возможно. Если консервативная терапия неэффективна – это показание к операции. Хирургическое лечение быстро и навсегда устраняет причину болей в области пятки. Современная хирургия основана на малоинвазивных амбулаторных техниках с минимальной травматизацией и коротким периодом восстановления.
Хирургическое лечение пяточной шпоры показано, если консервативная терапия не дает результата в течение 6 месяцев. Виды операций при пяточной шпоре – удаление остеофита и плантарная фасциотомия.
Вмешательства проводят под местной анестезией. Через небольшой разрез хирург вводит эндоскопический зонд и микрохирургические инструменты. Под контролем микровидеокамеры он иссекает костный нарост, а при необходимости – и воспаленный участок фасции. Чтобы в дальнейшем не сдавливался нерв, рассекают толстую часть приводящей мышцы большого пальца стопы.
Если боль при пяточной шпоре вызвана не остеофитом, а избыточным натяжением подошвенного апоневроза, делают тенотомию – частичное рассечение сухожилия. Операцию выполняют без разрезов – через проколы с помощью электрического тока высокой частоты (радиочастотная тенотомия).
Бурсэктомия – хирургическое удаления синовиальной сумки – показана при неэффективности консервативного лечения бурсита. Операцию делают без разрезов в артроскопической технике.
Через 2-3 прокола диаметром 4-5 мм в сустав вводят микрохирургические инструменты и миниатюрную видеокамеру. Суставную капсулу рассекают и извлекают. На разрезы накладывают стерильную повязку. Длительность процедуры – около 30 минут. Восстановительный период – 2 дня.
При неэффективности консервативного лечения деформации Хаглунда показано хирургическое вмешательство. В ходе эндоскопической операции – без разрезов – костный нарост удаляют с поверхности пяточного бугра, после иссекают ретрокальканеальную сумку. Таким образом восстанавливают механические функции ахиллова сухожилия и устраняют причину болей.
Тарзальный тоннельный синдром, вызванный объемными патологическими образованиями в тарзальном канале – как врожденных, так и приобретенных в результате деформации стопы – требует хирургического лечения. В ходе операции патобразования удаляют и восстанавливают нормальную проходимость канала.
На поздних стадиях туберкулеза, а также при неэффективности консервативной терапии показано хирургическое лечение. В ходе операции иссекают омертвевшие ткани пяточной кости и дезинфицируют образовавшиеся внутри нее полости.
При остеомиелите в ходе операции вскрывают гнойный очаг на пяточной кости, очищают его от гноя и мертвых тканей, после чего тщательно дезинфицируют область локализации воспаления.
На первичном приеме врач-хирург либо исключит неотложную патологию и направит вас к профильному специалисту, либо незамедлительно начнет лечение.
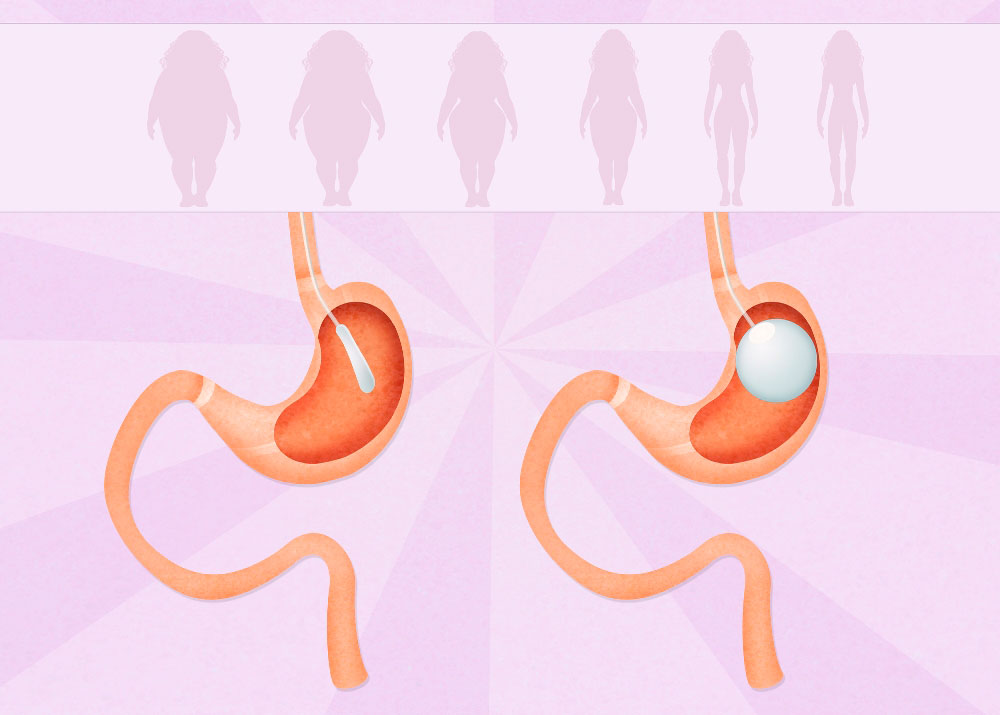
Баллонирование желудка – технически несложная нехирургическая немедикаментозная методика лечения ожирения. В желудочную полость с помощью эндоскопа – оптоволоконног.
- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Туберкулез костей стопы — редкое явление; если же он возникает, то обычно локализуется в пяточной и таранной костях.
Дегенеративно-дистрофическое поражение суставов стопы имеет некоторые особенности, чаще в процесс вовлекается 1 плюснефаланговое сочленение, что обусловлено вальгуспой деформацией большого пальца и длительной его травматизацией. У больного возникает боль, нарушающая опороспособность стопы и нормальный перекат во время ходьбы с пятки на носок, сустав деформируется, что препятствует ношению обычной обуви, развивается тугоподвижность. Возможна деформация и других пальцев стопы.
У подростков может встретиться остеохондропатия стопы в виде двух вариантов: II болезнь Келсра (I болезнь Келера бывает у детей 3-7 лет) и болезнь Хаглупда—Шинца. II болезнь Келера — остеохондропатия головки второй, реже третьей плюсневой кости, чаще бывает у девочек 13-18 лет. Она возникает при длительной нагрузке па стопы, ношении обуви на высоком каблуке. Появляются боли в передней части стопы и припухлость больше в дорсальной проекции 2го плюснефалангового сустава, усиливающиеся при ходьбе. Болезнь Хаглупда— Шинца — апофизип пяточного бугра клинически проявляется болями при ходьбе в области задней поверхности пятки в нижней ее части, при давлении этого места задником обуви возникает припухлость, отечность, появляется хромота. Болезнь обусловлена в основном травмами области пятки во время прыжка на пальцы стопы, когда чрезмерно перенапрягаются сухожилия подошвенных мышц у места их прикрепления к пяточной кости.
Боль со стороны подошвы может быть обусловлена фасциитом. Генез его травматический. Фасция поражается в месте ее прикрепления к медиальной бугристости пяточной кости. Боль отмечается при ходьбе, особенно в начале движения. При осмотре видимых изменений в зоне боли нет, имеется лишь умеренная болезненность при глубокой пальпации нижнемедиального отдела пяточной кости.
На поверхности пяточной кости и подошвенной стороны или в зоне прикрепления ахиллова сухожилия к пяточному бугру могут сформироваться шиловидные разрастания костной ткани, которые называются шпорами.
Чаще наблюдается подошвенная пяточная шпора. Основная причина ее возникновения — хроническая травматизация подошвенного апоневроза у места его прикрепления к медиальному краю пяточной кости при чрезмерных нагрузках па ноги, ожирение, ношение тесной обуви. В окружении шпоры мягкие ткани воспаляются, появляется подпяточный бурсит, периостит, что проявляется острыми болями при опоре на пятку (ощущение гвоздя в пятке — кальканодипия). Боль может распространяться па всю пяточную область, что называется таталгией. Больные при ходьбе ограничивают нагрузку на пятку, ходят на пальцах или наружном крае стопы. При задней шпоре из-за боли в пятке больные вынуждены носить обувь без задника, чтобы избежать механического раздражения этой области.
Боли в области пятки могут быть обусловлены атрофией или воспалительными изменениями жировой подушки, которая располагается с подошвенной стороны пятки. Такая патология встречается у пожилых и тучных пациентов, а также у молодых людей, которые интенсивно занимаются спортом. В подобных случаях болезненность бывает обычно более диффузной, чем при подошвенном фасциите. Боли при поражении жировой подушки распространяются на большую часть нагружаемого отдела пятки, тогда как при поражении фасции они локализуются главным образом вблизи ее прикрепления. В то же время, в отличие от подошвенного фасциита, боли при изменениях жировой подушки не иррадиируют кпереди и не усиливаются при тыльном сгибании пальцев.
Редкой причиной болей в области пятки является иевринома медиального пяточного нерва. Симптоматика этого заболевания практически не отличается от подошвенного фасциита. Невринома может быть обнаружена при пальпации подошвы и среднего отдела стопы, где она определяется в виде плотного болезненного узелка.
Боли и припухлость в области медиального и латерального отделов пятки могут быть связаны с воспалительными изменениями расположенных здесь сухожилий. Тендовагинит сопровождается также болезненностью при пальпации пораженных сухожилий и болями при движениях, которых выполняются с участием соответствующих мышц. Так, при тендовагините сухожилий малоберцовых мышц появляется боль в нижней трети голени или в области латеральной лодыжки, которая усиливается при супинации стопы через сопротивление. Отмечается болезненность при пальпации кзади и книзу от латеральной лодыжки.
Стопа нередко подвергается гнойным заболеваниям — панариций, паронихий, флегмона, остеомиелит, а также грибковым поражениям кожи и ногтей.
При сахарном диабете вследствие диабетической нейропатии, ангиопатии и остеопатии развивается атрофия мышц стопы, происходит боковое смещение передней части стопы и смена зон давления при ходьбе, что приводит к возникновению некротических изменений на подошве в области пяток и длетальных отделов стопы.
Больных беспокоят ночные боли в подошвах, плюсневых костях, на фоне латерального смещения передней части стопы пальцы приобретают клювовидную форму, ограничивается разгибание в проксимальных межфаланговых и плюспефаланговых сочленениях, кожа стоп сухая, багрово-циапотичная, имеются трещины, трофические язвы, мозоли.
Синдром тарзалъного канала — частая причина мышечных болей на медиальной поверхности стопы и пальцев, возникновения припухлости и болезненного уплотнения, нарушения болевой и тактильной чувствительности на тыле стопы. Он возникает вследствие сдавления заднего болынеберцового нерва в заднем связочном канале на внутренней поверхности голеностопного сустава за счет стенозирующего лигаментита и теидовагинита задней большеберцовой мышцы.
После перенесенного полиомиелита в результате вялых параличей, парезов и возникших па этом фоне трофических расстройств, мышечных и суставных контрактур возможно формирование полой стопы, пяточной стопы, конской стопы, варусного или вальгусного положения стопы, паралитической разболтанности суставов.
Плоскостопие — наиболее часто встречающийся вариант деформации стопы. Оно характеризуется разнообразием болевого синдрома и нарушением опороспособности конечности. Плоскостопие может быть врожденным, что наблюдается редко, чаще встречается приобретенное, которое может возникнуть вследствие следующих причин: статические перегрузки, перенесенные рахит, травма, полиомиелит. Статическое плоскостопие встречается чаще других, его появлению способствуют наследственно-конституциональная предрасположенность к слабости мышечно-связочного аппарата, дисплазия стоп и длительная нагрузка на стопы при некоторых профессиях (станочники, повара, парикмахеры), при ожирении, беременности, в пожилом возрасте. При слабости передней арки свода стопы возникает поперечное плоскостопие, при слабости продольных арок — продольное, оно встречается чаще. С нарастанием степени выраженности деформации стоп нарастает клиника.
При плоскостопии возникают утомляемость в ногах, боль при опоре на стопы, при надавливании на средину подошвы, походка теряет эластичность, иногда к вечеру появляются отеки на тыле стопы, что стимулирует сердечную недостаточность. В более выраженных вариантах плоскостопия боли в ногах усиливаются, локализуются они в стонах, голенях (рис. 216), часто в пояснице. Продольный свод стопы исчезает, стопа отклоняется кнаружи, голеностопный сустав отечен, контуры ахиллова сухожилия сглажены, пятка распластана, ходьба затруднена, суставы стопы тугоподвижны.
При поперечном плоскостопии поперечный свод исчезает, что приводит к деформации пальцев, появляются боли и омозолелость кожи подошв под головками плюсневых костей, пальцы приобретают молоткообразную форму, отклоняются наружу.
Опухоли встречаются редко.
Исследование, стопы. Проводится так же, как и голеностопного сустава в вертикальном положении больного при ходьбе, статической опоре на ноги, при подъеме на носки, а также лежа со свисающими над краем кушетки стопами. Стопы осматриваются со всех сторон, в том числе и со стороны подошвы. При осмотре пяточной области больного следует уложить на живот или поставить на колени на стул или кушетку.
Почти все виды патологии стоп сопровождаются болевым синдромом, что нарушает опороспособность ног, нормальный перекат при ходьбе с пятки на носок и формирует тцадящую хромоту. При заболеваниях пяточной области (травма, воспаление, ахиллодиния, шпоры) во время ходьбы больной опирается на носок. Если же процесс локализуется в передней части стопы (травма, мортоновская невралгия, метатарзалгия, ревматоидный и псориатический артрит, подагра, деформирующий артроз, панариций), то опора осуществляется на пятку или наружную боковую поверхность стопы. При плоскостопии походка становится неэластичной, иногда напоминает утиную. Очень характерна походка при косолапости, паратитической разболтанности суставов стопы, пяточной стопе.
Проводя осмотр стопы, необходимо учитывать взаимоотношение тех анатомо-топографических ориентиров, о которых говорилось при описании осмотра голеностопного сустава: соотношение голени и стопы, положение передней и затлей линии стопы, соотношение передней и задней части стопы. Обращается внимание на форму стопы, окраску кожных покровов, состояние естественных западений. передних и боковых арок свода и тыла стопы, величину и форму плюенсфаланговых и межфаланговых сочленений, положение пальцев стопы, состояние подошвы. Осматривается стопа во время функциональной нагрузки и при расслаблении. Можно осмотр сочетать с пальпацией.
При осмотре легко выявляются грубые изменения формы стопы и ее положения, обусловленные врожденными и приобретенными причинами (рис. 217):
• пяточная стопа — имеется стойкое фиксирование стопы в положении тыльного сгибания, опора только на пятку; возникает она на почве полиомиелита при параличе задней группы мышц голени;
• полая стопа - имеется чрезмерно высокий свод, подошвенный апоневроз укорочен, напряжен, нередко полая стопа сочетается с приведенной и конской стопой; возникает полая стопа при паралитических деформациях на почве полиомиелита, миелодисплазии, семейной атаксией, контрактуре Леддерхоза; полая стопа может сопровождаться сгибательно-разгибательной контрактурой пальцев в виде молотка, когтя с образованием когте-образной стопы;
• плоская стопа — имеется уплощение продольных и поперечных арок свода, она может быть врожденной и приобретенной (статические перегрузки, рахит, полиомиелит, травма);
• косолапость, она проявляется в трех вариантах:
1) супинированная стопа — стопа повернута внутрь;
2) приведенная стопа — стопа с приведенным передним отделом стопы;
3) конская стопа — стопа со стойким подошвенным сгибанием и ограниченным тыльным сгибанием в голеностопном суставе.Косолапость бывает врожденной и приобретенной (полиомиелит, спастический гемипарез, миелодисплазия, полиневрит, миопатия, ранение седалищного и малоберцового нерва, неправильно леченный перелом таранной кости, перелом лодыжек с подвывихом стопы, воспалительные процессы в голеностопном суставе, контрактура Леддерхоза):
• пропированная (вальгусная) стопа — имеется отведение переднего отдела стопы, пронация пятки, поднятие наружного края стопы; часто сочетается с плоскостопием, бывает врожденной и приобретенной (полиомиелит, спастический детский паралич, травма, статические перегрузки);
• паралитическая, разболтанная стопа возникает при полном выпадении функции всех мышц голени, имеется резкая отсталость в развитии стопы, стопа неуправляема;
• посттравматическая деформация стопы.Величина и форма стопы или ее отдельных частей меняется в результате травмы (ушиб, перелом, разрыв связок, гематома, раздавливание) или воспалительного процесса (ревматоидный артрит, болезнь Рейтера, псориатический артрит, флегмона). Обычно это касается тыла стопы, дистальных ее отделов, очень редко — подошвенной стороны.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Читайте также:


