Что такое туберкулез периферических лимфоузлов
Туберкулез периферических лимфатических узлов.
Туберкулез периферических лимфатических узлов (лимфаденит) является проявлением общей туберкулезной болезни.
По частоте поражения занимает 3 место среди внелегочных форм туберкулеза (после мочеполового и костно-суставного) занимая от них 20 %.
По генезу туберкулезный лимфаденит может быть как первичный, так и вторичный после перенесенного туберкулеза легких. Микобактерии туберкулеза (МБТ) попадая в организм аэрогенным и очень редко-алиментарным путем, проникает в лимфатическую систему, оседая в лимфатических узлах, являющихся барьером на пути всякой инфекции. В ответ на внедрение МБТ лимфатический узел отвечает гиперплазией ткани (как впрочем и на любую инфекцию). Но в дальнейшем в нем развиваются специфические для туберкулеза морфологические изменения,
появляются эпителиоидные клетки, клетки Пирогова-Ланганса,туберкулезные гранулемы с казеозным некрозом. Подвергаться казеозному перерождению может вся ткань лимфоузла. Пораженные туберкулезом лимфатические узлы могут в своем течении гнойно расплавиться, рубцово уплотниться и кальцинироваться.
Различают следующие формы туберкулеза периферических лимфатических узлов:
1. Инфильтративная форма-
при цитологическом исследовании л/у обнаруживается гиперплазия лимфоидной ткани, где могут быть эпителиоидные клетки и клетки Пирогова- Ланганса.
2. Казеозная форма-
Эта форма подразделяется на свищевую и закрытую форму. Встречаются обе формы , примерно, одинаково часто. В пунктате лимфоузлов обнаруживается казеоз с наличием специфических элементов туберкулезной гранулемы.
3. Индуративная форма.
Диагностика этой формы особенно затруднена и для гистологов.В рубцово переродившийся ткани л/у не всегда удается найти гнезда и элементы туберкулезной гранулемы. Эта форма является исходом затянувшегося течения казеозной формы и реже инфильтративной формы.
Преимущественно поражаются туберкулезом шейные л/у ( 90 %.). Выделяют 15 групп л/у :
Входными воротами чаще являются миндалины, первичный эффект часто протекает под маской ангины. Генерализованные формы с поражением всех групп л/у встречаются до 15-20 % случаев. Реже встречается изолированное поражение подмышечных и паховых л/у.Иногда наблюдается одновременное поражение внутригрудных и внутрибрюшных л/у ( хронически текущий первичный туберкулез). Абсцедирование и вскрытие свищей у больных туберкулезным лимфаденитом встречается до 20%.
Туберкулез периферических л/у чаще встречается в возрасте до 20 лет, хотя может иметь место у пожилых людей. Клиническая картина зависит от вида возбудителя, формы и генеза туберкулезного процесса.
Выделяют виды (типы) возбудителей туберкулеза:
Указанные виды микобактерий различаются между собой морфологическими, культуральными,патогенными свойсвами.Туберкулез периферических л/у вызывается чаще бычьим типом.
Бычий тип МБТ вызывает обычно острое с высокой температурой, течение туберкулезного лимфаденита. Однако чаще встречается хроническая прогрессирующая форма туберкулеза периферических л/у (80-90 %) от общего числа туберкулезных лимфаденитов. Начало обычно медленное, незаметное или после простуды. Наблюдается постепенное увеличение периферических л/у ( в норме л/у от 0,1 см до 3 см у взрослых в паховой области).
Л/у появляются в одной ( шейной чаще) или нескольких группах до 0,5- 1 см в диаметре. Эти л/у, вначале мягкие и безболезненные , не спаянные друг с другом и кожей, могут быть расценены как неспецифическая полиадения.Общее состояние почти не страдает. При прогрессировании может наблюдаться контактное поражение соседних групп л/у. Появляются симптомы туберкулезной интоксикации: повышенная температура, головные боли, слабость, потливость и т. д. В крови ускорение РОЭ и умеренный лейкоцитоз.
При переходе процесса в хроническое течение характерно вовлечение в воспалительный процесс окружающих л/у капсулы и тканей, что приводит к образованию довольно крупных пакетов спаянных друг с другом и кожей л/у, грубых келоидных рубцов. Эти конгломераты малоподвижны, безболезненны. Нередко туберкулезный процесс в л/узлах осложняется нагноением. При этом кожа над ними становится гиперемированной , появляется флюктуация и гной, расправляя ткани, прорывается наружу, образуя долго незаживающие свищи, язвы рубцы. Склонность вызывать перифокальную инфильтрацию окружающих тканей, образование свищей, язв, келоидов является патогномоничным признаком туберкулезных лимфаденитов.
Инфильтративные формы туберкулезных лимфаденитов является наиболее ранними и благоприятно протекающими формами. Л/у мягкие, безболезненные, обычно не спаяны с кожей. Симптомы интоксикации отсутствуют, показатели крови нормальные.
Туберкулиновая проба Манту с 2 ТЕ при туберкулезных лимфоаденитах положительная в 60 % ( в 40% отрицательная). Проба с диаскинтестом чаще бывает отрицательной или сомнительной.
С целью установления диагноза во всех случаях делается биопсия л/у (пункционная или инцизионная). Может использоваться пробное лечение при неясных лимфаденитах. Эффект от двухнедельной терапии говорит о неспецифической природе лимфаденита.
Дифференцировать туберкулез периферических лимфоузлов приходится со многими заболеваниями.
1. Острый неспецифический лимфаденит возникает из какого-то очага инфекции. Увеличиваются регионарные лимфатические узлы (необходим осмотр полости рта, миндалин, состояние зубов).Характерно острое начало заболевания с высокой температурой и быстрым увеличением лимфатических узлов. При отсутствии лечения могут быть свищи, оставляющие после себя нежные рубцы. Хороший эффект наблюдается от антибиотиков широкого спектра действия.
2. Хронический неспецифический лимфаденит.
Клиника нередко сходная с туберкулезным лимфаденитом. Эффект от неспецифического лечения не всегда хороший. Необходима биопсия.
Характерно поражение внутренних лимфоузлов или медиастинальных лимфоузлов. Быстрый их рост в глубь, не прорастая ткани, часто со сдавлением органов средостения. Лимфоузлы вначале мягкие, затем могут изъязвляться, вскрываться в виде грибовидных образований белого цвета.
5. Метастатические поражения лимфоузлов.
В шейные лимфоузлы часто метастазируют опухоли волосистой части головы, шеи, легких и пищевода.
В подключичные - опухоли молочной железы, желудочно - кишечного тракта гениталий.
В подмышечные - опухоли молочной железы. При увеличении подмышечных лимфоузлов обязательным является исследование молочных желез (у мужчин тоже может быть подобное поражение).
В паховые-опухоли прямой кишки и шейки матки.
6. Сифилитический лимфаденит.
Локализация может быть самая разная. Лимфоузлы эластической консистентности, никогда не спаиваются, безболезненные,никаких неприятных ощущений не вызывают.
При всех неясных лимфаденитах необходима постановка Р W .
7. Инфекционный мононуклеоз.ъ
Увеличивается задняя группа шейных лимфоузлов,начало заболевания острое, с высокой температурой 39-40 градусов, боли в суставах, мышцах. В крови: лейкоцитоз до 20-25 тыс., моноцитоз, РОЭ до 50.Эффект от противовоспалительной терапии хороший.
8. Актиномикоз- очень плотные лимфоузлы с участком размягчения ,который может вскрываться с крошковидным выделением друз грибов.
Лихорадка, боли в суставах, увеличена печень и селезенка, на фоне повышения температуры- увеличение лимфоузлов, кожная сыпь, геморраги, узелки в подкожной клетчатке, апоневрозах. Специфические серологические реакции положительные.
10. Болезнь кошачей царапины- очень трудная диагностика гистологически клинически- тяжелое состояние, острое начало с высокой температурой, сыпью, головной болью, рвотой. Увеличенные лимфоузлы безболезненные.
Возбудители- хламидии, проникающие в кожу чаще через царапины кошек.
11. Боковая киста шеи- четкие границы, малоподвижна, мягко-эластична, при пункции жидкость молочного цвета. Лечение оперативное .
Микобактерия туберкулеза (МБТ) инфицирует периферическую лимфатическую систему во время лимфогенной диссеминации, но не у всех пациентов развивается клиника поражения лимфоузлов. Макрофаги, фагоцитировавшие микобактерию, начинают экспрессировать поверхностные маркеры и продуцировать провоспалительные цитокины и хемокины, привлекающие в очаг воспаления лимфоциты и моноциты, которые в свою очередь блокируют инфекцию. Однако в случае одновременного заражения вирусом иммунодефицита человека (ВИЧ) эти сигналы значительно увеличивают восприимчивость клеток к инфицированию вирусом и его способность реплицироваться внутри клетки. В отсутствие эффективного иммунного ответа МБТ бесконтрольно размножается внутри макрофага, приводя в конечном итоге к его гибели. Как следствие, возникает очередная волна диссеминации с преимущественным поражением органов вне бронхолегочной системы [1]; особенно уязвима у ВИЧ-инфицированных периферическая лимфатическая система [2, 3]. На фоне распространения ВИЧ-инфекции в мире прогнозировалось смещение в структуре заболеваемости экстраторакальным туберкулезом в сторону лимфожелезистого; однако эти прогнозы оправдались только в отношении развитых стран с низкой заболеваемостью туберкулезом [4]. Анализ структуры заболеваемости экстраторакальным туберкулезом в Сибири и на Дальнем Востоке за 13 лет, проведенный ранее [5, 6], показал относительно стабильную кривую доли туберкулеза периферических лимфоузлов (ТПЛУ) и даже с некоторой тенденцией к понижению. Максимальный процент больных ТПЛУ (16,5 %) был выявлен в 2008 году, в следующем году он опустился до минимума (11,0 %), затем опять вернулся на средневзвешенную позицию 12–13 %.

Екатерина Валерьевна Кульчавеня
ТПЛУ, несмотря на кажущуюся относительную безопасность, одна из самых сложных для излечения форм экстраторакального туберкулеза, со склонностью к непрерывно рецидивирующему течению, абсцедированию, генерализации процесса — даже у иммунокомпетентных пациентов, не инфицированных ВИЧ. Наглядным примером является история болезни Г. В., 24 года.
Пациент Г. В.
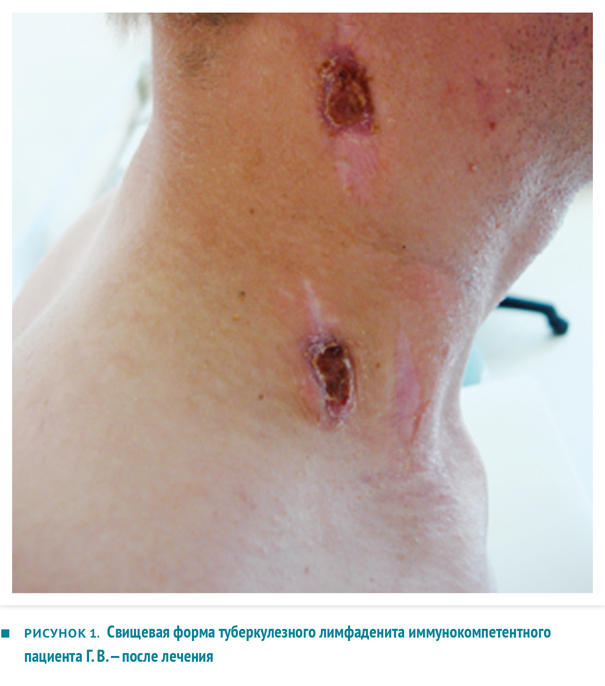
Анамнез жизни: контакт с больными туберкулезом отрицает. Простудные заболевания редко, алкоголем не злоупотребляет, материально-бытовые условия удовлетворительные. Непереносимости лекарственных веществ нет. St. localis: в надключичной области справа определяются два послеоперационных рубца. Под ними пальпируется группа увеличенных (2,5–3 см), плотных, умеренно болезненных лимфоузлов, отграниченных от окружающих тканей. В подчелюстной области — гиперемия вокруг старого послеоперационного рубца, пальпируется увеличенный несколько болезненный лимфоузел 1–1,5 см в диаметре с зоной размягчения. Диагноз при поступлении: туберкулез периферических лимфоузлов шейного отдела, абсцедирование.
Данные клинико-лабораторного обследования: кислотоустойчивые микобактерии (КУМ) в отделяемом свища люминесцентным методом 17.04.2008, 23.04.2008 не обнаружены. Посев на МБТ отделяемого свища от 17.04.2008, 16.06.2008 роста не дал. Роста неспецифической микрофлоры также не было получено.
Рентгенография органов грудной клетки в прямой проекции с томографией средостения от 22.07.2008: очаговых и инфильтративных изменений в легких не выявлено.
Пациенту была назначена индивидуальная схема лечения из шести противотуберкулезных препаратов резервного ряда в ежедневном режиме, комплексная патогенетическая терапия. На ее фоне 07.07.2008 выполнена лимфаденэктомия на шее справа, 26.01.2009 — слева. Послеоперационный период в обоих случаях протекал без осложнений. Гистологическое заключение в июле 2008 и в январе 2009 года — туберкулез, острое течение, экссудативная фаза. Только к апрелю 2009‑го года была достигнута относительная стабилизация процесса; полного заживления раны тем не менее достигнуто не было.
Внешний вид пациента Г. В. после двух лет консервативной терапии и шести хирургических вмешательств представлен на фото рисунка 1.
В противовес первому примеру мы наблюдали неожиданно благоприятное течение заболевания у ВИЧ-инфицированного пациента, что демонстрирует пример 2.
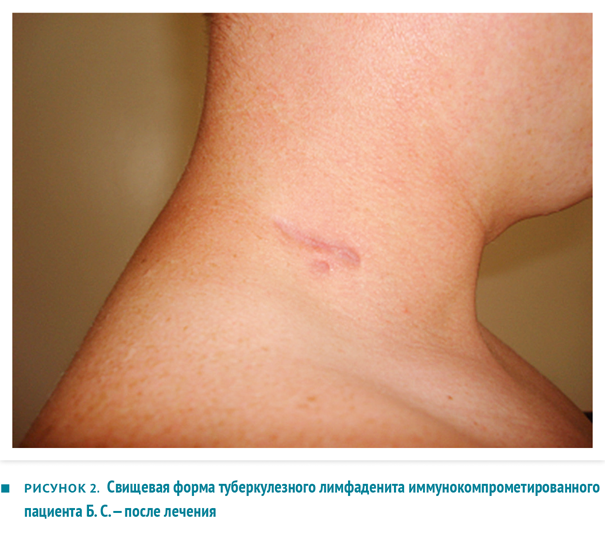
Пациент Б. С.
Анамнез жизни: контакт с больными туберкулезом в семье (гражданская жена), в местах лишения свободы. Материально-бытовые условия удовлетворительные. Перенесенные заболевания: часто респираторные вирусные заболевания. St. localis: по наружному краю кивательной мышцы с обеих сторон визуализируются резко увеличенные (до 3–4 см) пакеты шейных лимфоузлов, плотные, болезненные, с признаками размягчения в центре.
Диагноз при поступлении: двусторонний туберкулез шейных лимфоузлов (абсцедирование) без с выделения микобактерии туберкулеза.
Результаты проведенных исследований: КУМ при бактериоскопии мокроты и мочи (люминесцентный метод) от 20.05.2013 не обнаружены.
В мокроте получен рост Streptococcus viridans group 5×104 КОЕ/мл; Neisseria non-meningitidis 5×104 КОЕ/мл; CN Staphylococcus spp. 103 КОЕ/мл. Исследование Bactec 960 от 20.05.2013 — в мокроте М. tuberculosis не выделены. Бактериоскопия отделяемого свища от 05.04.2013–10–99 КУМ в препарате.
Томография органов грудной клетки от 20.05.13: выявлены единичные очаги в S6, средней доле справа, в S4 слева. Томография органов грудной клетки от 14.06.13: динамики нет. В обоих легких (в S6, средней доле справа, в S4 слева) сохраняются единичные очаговые уплотнения, имеющие прежние характеристики. Продолжают визуализироваться неувеличенные лимфоузлы в средостении и корнях легких, количество и размеры их не изменились. Жидкости в плевральных полостях нет. Проходимость бронхов 1–3 порядка не нарушена. Заключение: очаговый туберкулез S 6, 4 правого легкого в фазе рассасывания и уплотнения.
Пациенту проводилось лечение по индивидуальному режиму: изониазид 600 мг внутривенно капельно, офлоксацин 0,4 г внутрь, ПАСК 8000 мг внутрь, пиразинамид 1500 мг внутрь, рифабутин 600 мг внутрь, этамбутол 1,2 внутрь. Лечение было согласовано с инфекционистом, который одновременно назначил пациенту специфическую антивиральную терапию. 04.04.2013 выполнена абсцессотомия шейной области с обеих сторон, послеоперационный период протекал без осложнений, с быстрым заживлением раны. Исследование на гемокультиваторе Bactec 9050 (МБТ) от 05.04.2013 — из операционного материала выделены М. tuberculosis. Внешний вид пациента Б. В. представлен на рисунке 2.
Диагноз при выписке: очаговый туберкулез S 6, 4 правого легкого в фазе рассасывания и уплотнения, без выделения микобактерии туберкулеза. Туберкулез периферических (шейных) лимфатических узлов. Абсцедирующая форма, с выделением микобактерии туберкулеза. Состояние после вскрытия и дренирования абсцесса шейной области с обеих сторон. 1‑а ГДУ. ВИЧ-инфекция. Стадия вторичных заболеваний. Фаза: ремиссия. Хронические вирусные гепатиты В и С.
Таким образом, мы наблюдали злокачественное течение туберкулеза периферических лимфатических узлов у благополучного пациента без ВИЧ-инфекции — и неожиданно благоприятный исход аналогичного заболевания у ВИЧ-инфицированного больного. Эти примеры свидетельствуют о значительной роли компенсаторных возможностей организма, об индивидуальности иммунного ответа; какие‑либо прогнозы следует делать с осторожностью.
Туберкулез периферических лимфатических узлов
В структуре внелегочного туберкулеза поражение периферических лимфатических узлов составляет 22%, а у лиц молодого возраста (дети, подростки, молодые люди) – до 50%. Как правило, эта форма туберкулеза относится к первичному туберкулезу и часто является его единственным проявлением. Клиническая симптоматология туберкулеза периферических лимфатических узлов складывается из общих проявлений заболевания и локальных симптомов. Поражаются преимущественно шейные и подчелюстные группы (75%), на долю подмышечных падает 15%, на паховые и локтевые – 1%. Генерализованные формы встречаются у 10–15% больных. Абсцедирование и вскрытие свищей у больных туберкулезом периферических лимфатических узлов имеет место у 22% пациентов.
Возбудителем этой формы является преимущественно человеческий вид МБТ, но в эпидемически неблагополучных территориях заболевание нередко вызывает МБТ бычьего вида.
Наличие туберкулеза периферических лимфатических узлов у детей в большинстве случаев (80%) сочетается с ТВГЛУ, реже – с внелегочными локализациями. Изолированное поражение лимфоузлов встречается редко.
Различают инфильтративную, казеозную и индуративную формы специфического поражения периферических лимфоузлов. Клиническая картина может быть представлена различно: малосимптомно, подостро и остро. У пациента можно случайно обнаружить увеличенные безболезненные лимфоузлы (один или несколько) плотноэластической консистенции. В последующем нарастает синдром интоксикации, лимфоузлы увеличиваются в размерах, постепенно спаиваются друг с другом, образуя конгломераты. Развивается периаденит, и появляется болезненность, кожа над ним краснеет, появляется флюктуация – и при отсутствии диагностики заболевания и лечения в зоне гиперемии образуется свищ с гнойным отделяемым. Впоследствии при самозаживлении на этом месте формируются обезображивающие звездчатые рубцы, спаянные с подлежащими тканями. Возможны рецидивы туберкулеза периферических лимфоузлов.
Диагностика туберкулеза периферических лимфоузлов основывается на установлении инфицирования МБТ, давности болезни и контакта с больным туберкулезом, заболевания туберкулезом в прошлом или в настоящем. Проба Манту с 2ТЕ может быть гиперергической, нормергической и отрицательной. Необходимо проведение рентгено-томографического исследования средостения, большое значение имеют гистологическое, цитологическое и бактериологическое исследования пораженного лимфатического узла после его удаления с капсулой. При туберкулезном лимфоадените МБТ обнаруживают в 80% случаях.
Дополнительные методы исследования: реакция Манту со 100ТЕ при отрицательной пробе Манту с 2ТЕ, РНГА с фосфатидным антигеном или ИФА для определения специфических антител.
Лечение этой формы туберкулеза комплексное (химиотерапия 3 препаратами, десенсибилирующая и витаминотерапия в течение 15–18 мес), возможно местное введение препаратов (10% раствор изониазида, стрептомицина или канамицина) непосредственно в лимфоузлы после отсасывания гнойного содержимого. При абсцедирующих, рецидивирующих формах лимфоаденитов целесообразно использовать хирургическое вмешательство.
Наблюдение больных проводится по I группе диспансерного учета, затем они переводятся в III-Б группу. Пациенты с рецидивирующим течением переводятся из I во II группу диспансерного учета и наблюдаются в течение значительного времени. При обострении торпидно-текущего лимфоаденита происходит отложение солей кальция в центре узла. Расплавление пораженных туберкулезом периферических лимфатических узлов может наступить спустя годы после первичной инфекции, нередко – после перенесения интеркурентного заболевания.
Дифференциальная диагностика туберкулеза периферических лимфоузлов проводится с БЦЖ-лимфаденитом у детей первых 3–4 лет жизни; с лимфаденитами неспецифического генеза – при наличии очагов острой и хронической инфекции (ангины, отиты, кариес, поражение кожи); с инфекционным мононуклеозом, с пороками развития (жаберные рудиментарные образования на шее, тиреоглоссальные кисты); злокачественными новообразованиями (лейкемия, лимфосаркома, лимфогранулематоз), педикулезом; доброкачественным вирусным лимфаденитом (фелиноз). Характер изменения периферических лимфоузлов и динамика поражения отличаются от специфического поражения лимфоузла, но в ряде случаев убедительный диагноз можно поставить только на основании гистологического и бактериологического исследований.
Данный текст является ознакомительным фрагментом.

В организме лимфатическая система выполняет несколько функций: барьерная, лимфопоэтическая, антителообразующая, трофическая. В ее состав входят: лимфатические узлы, лимфатические сосуды и протоки, а также скопления лимфоидных клеток в миндалинах, глотке (глоточное кольцо), дыхательном тракте и ЖКТ (пейеровы бляшки, аппендикс).
По локализации лимфоузлы (ЛУ) разделяют на:
I. Поверхностные (периферические), которые расположены в подкожно - жировой клетчатке по ходу мышц и крупных сосудов:
- шейные: затылочные; сосцевидные и околоушные; подбородочные; подчелюстные; переднешейные (тонзиллярные); заднешейные; надключичные; подключичные;
подмышечные; локтевые (кубитальные); паховые; бедренные, подколенные.
II. Глубокие - расположены в грудной клетке, брюшной полости,
Болезненность в покое и при пальпации, указывает на неспецифический воспалительный процесс. Связь с окружающими тканями - нормальные ЛУ не спаяны друг с другом и с окружающими тканями, подвижны. Конгломерат - это группа ЛУ, которая пальпируется и смещается, как единое целое.
Причинами лимфаденопатии могут быть различные факторы: инфекции (вирусные, бактериальные, микобактериальные, протозойные, грибковые, паразитарные), аутоиммунные заболевания, болезни накопления, злокачественные опухоли и метастазы опухолей, иммунодефицитные состояния и другие (медикаментозные, поствакцинапьные и т.д.).
При выявлении у пациента лимфаденопатии необходим тщательный расспрос пациента для уточнения жалоб, наличия возможного контакта с больным туберкулезом, наличия интоксикационного синдрома. После проведения физикального обследования выполняются лабораторные исследования. В общем анализе крови обращают внимание на количество ретикулоцитов, тромбоцитов, лейкоцитарную формулу, СОЭ. Также выполняют биохимический анализ крови, УЗИ периферических лимфоузлов и УЗИ органов брюшной полости, рентгенографию органов грудной клетки. Для уточнения возможной этиологии лимфаденопатии показаны консультации следующих специалистов: инфекциониста, хирурга, оториноларинголога, фтизиатра, гематолога, онколога, дерматолога, а также других специалистов по показаниям.
Ввиду многообразия причинных факторов и сложностей диагностики лимфаденопатий необходимо стремиться к гистологической верификации диагноза. Особенно важно провести открытую биопсию лимфоузлов в следующих случаях:
- пальпируемые лимфоузлы плотные, безболезненные, размером более 2
- увеличение размеров лимфоузлов сохраняется в течение 2-х недель и более;
- отсутствует уменьшение размеров лимфоузлов после 1-2 курсов антибактериальной терапии;
- одновременно с увеличенными лимфоузлами выявлены изменения на рентгенограмме органов грудной клетки;
- лимфаденопатия, выявленная у пациентов старше 40 лет.
Биопсийный материал, полученный в результате открытой биопсии лимфоузлов подлежит цитологическому, гистологическому и бактериологическому исследованию. Помимо биопсии лимфоузлов из дополнительных методов обследования по показаниям назначают: серологическую диагностику (при подозрении на инфекционную природу лимфаденопатии), пункцию костного мозга (при подозрении на гематологические заболевания, болезни накопления), компьютерную томографию ЛУ надключичной зоны, грудной и брюшной полости.
Туберкулез периферических лимфатических узлов - это поражение туберкулезом одной или нескольких групп периферических ЛУ. В 30% случаев такое поражение ЛУ сопровождается туберкулезом другой локализации.
Стадии туберкулеза ЛУ:
I стадия - пролиферативная
II стадия - гранулематозная
III стадия - абсцедирующая
IV стадия - свищевая.
Клиника. Клинические проявления туберкулеза периферических лимфоузлов чаще появляются подостро с повышения температуры до 37 -38°С и увеличения одной или нескольких групп лимфоузлов до 1,5-2см, а также появления их отечности. Более чем в 50% случаев туберкулезом поражается шейная группа лимфоузлов (переднешейные, заднешейные, подчелюстные), несколько реже поражаются подмышечные (около 30% случаев), паховые и другие группы периферических лимфоузлов. Вначале пораженные лимфоузлы эластичные, безболезненные, подвижные - это инфильтративная форма туберкулезного лимфаденита.

В дальнейшем при несвоевременной диагностике формируется казеозная форма туберкулезного лимфаденита. Признаки интоксикации и воспаления при этом нарастают: появляется гиперемия, болезненность, отечность, спаянность ЛУ с кожей, подкожной клетчаткой, вовлекаются в процесс новые лимфоузлы, что ведет к образованию конгломератов.
Дальнейшее прогрессирование туберкулеза приводит к размягчению лимфоузлов, появлению флюктуации. В 10% случаев казеозно-некротические массы, образованные в результате расплавления пораженного ЛУ, могут прорываться наружу, т.е. формируется свищ. Свищевое отделяемое представляет собой густой сливкообразный гной серо-белого цвета, без запаха.

После опорожнения лимфатических узлов симптомы общей интоксикации уменьшаются, уменьшается также болезненность, постепенно медленно заживают свищи с образованием характерных рубцов в виде уздечек или сосочков. При неполном опорожнении ЛУ заболевание может приобретать хроническое течение с периодическими обострениями. В таком случае характерна сезонность обострений — осенью и весной. Провоцирующими факторами могут быть переохлаждение, стрессы, интеркурентные заболевания.
Диагностика. Для подтверждения туберкулезной этиологии лимфаденита важно:
- указание в анамнезе на наличие контакта с больным туберкулезом или перенесенный ранее туберкулез любой локализации;
- выявление признаков туберкулезной интоксикации и характерных изменений лимфоузлов при осмотре пациента;
- выявление туберкулеза органов дыхания при рентгенологическом обследовании;
- у детей и подростков имеет значение отсутствие вакцинации БЦЖ или отсутствие рубчика после проведенной БЦЖ-вакцинации;
- наличие тубинфицирования, подтвержденное диагностическими тестами (пр. Манту, Диаскинтест, квантифероновый тест);
- обнаружение МБТ при бактериологическом исследовании отделяемого свища;
- окончательный диагноз верифицируют после резекции пораженного лимфоузла с его последующим гистологическим и бактериологическим (обязательно!) исследованием.
Лечение туберкулеза переферических лимфоузлов проводится противотуберкулезными лекарственными средствами с учетом лекарственной чувствительности возбудителя в противотуберкулезных учреждениях.
Врач фтизиатр
Иванов В.П.
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Канцелярия
(+375 214) 50-15-39 (факс)
Posted September 15th, 2011 by renat & filed under Вестник КазНМУ, Русский, Фтизиатрия.
В статье представлены результаты комплексного лечения больных ТПЛУ с применением иммуномодулятора беталейкин. Использование данного нами разработанного способа позволило улучшить результаты консервативного лечения, уменьшить число оперативных вмешательств и избежать рецидивов заболевания. Хирургическое лечение ТПЛУ на ранних этапах в комплексе с ПТП приводит к быстрому купированию симптомов интоксикации, выраженной локальной положительной динамике процесса, что позволило добиться излечения больных с минимальными остаточными изменениями и без поражения других регионарных групп лимфатических узлов и в более короткий срок добиться санации организма. Кюретаж свищевого хода приводил к быстрому закрытию свищей и формированию менее грубых рубцов после свищей.
В течение последних лет туберкулез периферических лимфатических узлов (ТПЛУ) в структуре заболеваемости внелегочным туберкулезом в Республике Казахстан прочно занимает второе место. [1].
По данным национального регистра по туберкулезу (НРТБ), удельный вес больных с ТПЛУ среди всех больных с впервые выявленным туберкулезом внелегочной локализации в Республике Казахстан варьировал от 6,6 % в 2007г. до 8,7% в 2009г.
Основой комплексного лечения туберкулеза — является этиотропная терапия [2], что нашло доказательства во фтизиатрической практике [3]. При активном ТПЛУ назначается 4-5 препаратов (изониазид-H, рифампицин-R, пиразинамид-Z, этамбутол-E, стрептомицин-S) в интенсивной фазе основного курса, продолжительность которой в зависимости от стадии, распространенности процесса и наличия или отсутствия осложнений, составляет 2-5 месяцев. В поддерживающую фазу назначают 2-3 препарата длительностью не менее 4-5 и 7 месяцев, в зависимости от процесса и категории, в соответствии с приказом МЗ РК № 466 от 2007 г. [4]. Однако в настоящее время произошел значительный рост частоты сопутствующей патологии со стороны желудочно‑кишечного тракта (ЖКТ), центральной нервной системы (ЦНС) и связанной с этим плохой переносимости противотуберкулезных препаратов [5].
В связи с современными особенностями патоморфоза возбудителя, привело к необходимости усовершенствования комплексного лечения ТПЛУ для достижения более высокорезультативного терапевтического эффекта и в то же время обладающими наименьшим числом побочных эффектов.
Цель работы: Повышение эффективности комплексного лечения больных туберкулезом периферических лимфатических узлов.
Задачи исследования: Определить эффективность комплексного лечения больных туберкулезом периферических лимфатических узлов
Материалы и методы: Комплексное лечение ТПЛУ включала в себя этиотропное, хирургическое и патогенетическое лечение. Этиотропная терапия больным ТПЛУ проводилась в виде стандартной контролируемой химиотерапии. Хирургическое лечение заключалось в ранней лимфаденэктомии (ЛАЭ) т.е. в течение 1-1,5 месяца с момента назначения противотуберкулезных препаратов (ПТП). В качестве патогенетической терапии применен иммуномодулятор беталейкин.
Нами в отделении хирургического лечения внелегочного туберкулеза (ОХЛ ВЛТ) НЦПТ РК 35 — больным ТПЛУ с целью иммунокоррекции применен иммуномодулятор беталейкин и 34 больных (контрольная группа) которые не получали беталейкин. Способ заключался в следующем: через 2 недели после начала специфической терапии в комплексе с противотуберкулезной терапией применялся иммуномодулятор беталейкин. Назначался подкожно в нижнюю треть предплечья из расчета 1,5 н/г на кг веса больного. Содержимое ампулы разводили в 0,5-1,0 мл стерильного изотонического 0,9% раствора натрия хлорида и вводили подкожно в виде трех инъекций через 48 часов. Сравниваемые группы больных были идентичными и по клиническим формам туберкулеза периферических лимфоузлов и по данным лабораторных исследований.
Хирургическое лечение ТПЛУ зависело от клинико-морфологических особенностей патологически измененных лимфатических узлов (ЛУ).
Цель хирургического лечения – радикальное удаление пораженных ЛУ на ранней стадии заболевания. Показаниями для хирургического лечения являлись:
— увеличение периферического лимфатического узла III и более размера на ранних этапах химиотерапии. Проводилась ранняя ЛАЭ.
— казеозная стадия ТПЛУ, при неэффективности консервативного лечения. Проводилась поздняя ЛАЭ одиночных крупных или группы спаянных между собой казеозных лимфатических узлов.
-свищевая стадия ТПЛУ, наличие одного или нескольких свищей с выделением гноя или творожистого некроза. Проводился кюретаж казеозно-гнойных фокусов, стенок абсцессов и свищевых ходов.
-подкожное абсцедирование над пораженным лимфоузлом.
наблюдаемым больным хирургическое лечение ЛУ проводилось на разных фазах лечения ПТП. Так, 34 (49,3%) больным основной группы операция проводилась на интенсивной фазе в течение 1-1,5 месяца с момента назначения ПТП.
Напротив 31 (51,6%) больному в контрольной группе операция на лимфатических узлах проводилась в более поздние сроки с момента назначения ПТП на 4-4,5 месяце. Данный подход к хирургическому лечению ЛУ является ранее разработанным методом в лечении ТПЛУ.
Метод заключается в следующем: в ассептических условиях под общим наркозом после обработки операционного поля йодонатом трижды, прицельно над увеличенным лимфатическим узлом производился разрез кожи и подкожно-жировой клетчатки по ходу сосудов, во избежание кровотечения. При удалении глубоко расположенных ЛУ мышцы и сосуды раздвигали тупым путем и обнажали лимфатический узел. Удаление ЛУ, расположенных кпереди кивательной мышцы, сопряжено с техническими трудностями, связанными с отделением конгломерата узлов от сонной артерии и внутренней яремной вены. Верхний и нижний полюс узла высвобождали из окружающих тканей. В случае спаянности ЛУ с окружающими тканями, по необходимости, спайки разъединяли, мобилизовали и лигировали лимфатический узел, затем удаляли его вместе с капсулой. Образовавшаяся полость тщательно промывалась растворами антисептиков, и производился тщательный гемостаз. Рана ушивалась наглухо. При невозможности отделения конгломератов узлов от сосудов, то производили рассечение конгломерата, удаление казеозных масс и частичное иссечение капсулы.
В нашем исследовании свищевая форма ТПЛУ определялась у 13 (18,8%) больных основной группы и 15 (25,0%) больных контрольной группы. У больных отмечалось наличие одного или нескольких свищей с выделением гноя или творожистого некроза.
Свищевая форма ТПЛУ в основной группе больных в большинстве случаев характеризовалась гнойным отделяемым (61,5%) и несколько реже отмечалось выделение казеоза — (30,8%). В контрольной группе в большинстве случаев было выделение казеоза — (46,7%), гнойное отделяемое отмечалось в 40,0% случаев. В обеих исследуемых группах больных без отделяемого из свищевых ходов составило не большое количество, так в основной группе — 7,7%, в контрольной группе — 13,3% случаев.
Данным больным проводился кюретаж свищевого хода, который произведен 28 (21,7%) больным с лимфаденитами, осложненными свищами.
Результаты и обсуждения: Статистическая обработка материала произведена программой SPSS версия-16. 2006г.
Применения в качестве патогенетической терапии иммуномодулятора беталейкин статистически достоверно способствует:
1) уменьшению размеров патологически измененных лимфоузлов в 80,0% случаев через 1,5-2 месяца лечения до IV размера у 62,8%, до V размера у 37,2% больных (Р 0,05).
4) сокращению сроков исчезновения явлений периаденита в среднем на 0,5-1 месяца. В большинстве случаев явления периаденита исчезли на 1 месяце в 37,1%, на 1,5 месяце — 42,8% случаев (Р>0,05).
В большинстве случаев в иммунограммах наблюдалось повышение титра ПТП. Через месяц от начала иммунотерапии происходило достоверное снижение титра противотуберкулезных антител у лиц с повышенным титром и незначительное повышение их уровня в периферической крови у больных с низкими исходными показателями, что позволило говорить об иммунокорригирующем действии препарата.
Наше наблюдение подтверждает эффективность раннего хирургического вмешательства при лечении ТПЛУ. Так как, она позволяет радикально удалять патологические очаги и в более короткий срок добиться санации организма, и рецидивы заболевания ТПЛУ. Когда в поздние сроки хирургическое лечение ЛУ осложняется распространением туберкулезного процесса в другие регионарные лимфатические узлы. Также повышается риск оперативного вмешательства, так как образовавшийся конгломерат плотно срастается с окружающими тканями и сосудами, который усложняет ход операции. Не всегда удается удалить лимфатический узел с капсулой, в связи с его истончением за счет казеозного распада в нём. Поэтому раннее хирургическое лечение больных ТПЛУ следует применять в лечебной практике как необходимость.
Кюретаж свищевого хода приводил к быстрому закрытию свищей и формированию менее грубых рубцов после свищей.
Литература
- Статистический сборник по туберкулезу в Республике Казахстан / Под ред. Ш.Ш. Исмаилова. — Алматы, 2009. — Астана. — С.65
- Жангиреев А.А., Исмаилов Ш.Ш., Берикова Э.М. Лечение больных впервые выявленным туберкулезом легких в режиме DOTS-стратегии // Пробл. туб. – 2000. — № 3. – С.23-25.
- Иванова Л.А. Современные методы коррекции этиопатогенетической терапии деструктивных форм туберкулеза легких: Автореф. дис…. д-ра мед. наук: 16.02.95. – СПб., 1995.- 31с.
- Cборник приказов МЗ РК №245, №452, №466 и №467 от 3 августа 2007г. Алматы.
- Смаилова Г.А., Марданов С.К., Рудой Н.М. Лекарственная непереносимость противотуберкулезных препаратов и методы ее устранения // Пробл. туб. – 1991.-№6. – С.32-35.
Шеткі лимфа түйіндерінің туберкулезінің комплекстік емі
Бұл мақалада шеткі лимфа түйіндерінің туберкулезімен ауырған науқастардың иммуномодулятор беталйкинді қолданғандағы комплекстік емнің нәтижесі көрсетілген. Біз жасап шығарған осы тәсілді қолдану консервативті емнің нәтижесін жақсартуға, оперативтік араласудың санын азайтуға және ауру рецидивтерін болдырмауға мүмкіндік берді. Шеткі лимфа түйіндерінің туберкулезінің ерте сатысында хирургиялық еммен бәрге комплексті туберкулезге қарсы дәрілермен интоксикация симптомдарын тез басуға, процесстің айқын локальдық оң динамикасына және минимальды қалдық өзгерістері бар науқастарды өзгеде аймақтық лимфа түйіндерінің зақымдануынсыз емдеуге және өте қысқа мерзімде ағза санациясына жетуге мүмкіндік туғызды. Жыланкөз жолдалына кюретаж жасау жыланкөздердің тез жабылуына және жыланкөзден кейін кіші көлемді тыртық түзілуіне септігін тигізеді.
Complex treatment of tuberculosis peripheral lymph nodes
Chovdurbaev N. Zh.
The article presents the results of treatment of tuberculosis of peripheral lymph nodes with immunomodulator Betaleukin. Using this method we have developed improved the results of conservative treatment, to reduce the number of surgical interventions and to avoid relapses. Surgical treatment of tuberculosis of peripheral lymph nodes at early stages in combination with anti-TB drugs leads to rapid relief of symptoms of intoxication, severe local positive dynamics of the process that led to recovery of patients with minimal residual changes and without lesions of other regional groups of lymph nodes and in a shorter time to achieve readjustment of the organism. Curettage of the fistula led to a rapid closure of fistulas and the formation of less serious scars fistula.
Национальный центр проблем туберкулеза
Читайте также:


