Что такое натечник при туберкулезе








(по авторским материалам)
Костно-суставной туберкулез.
Костно-суставной туберкулез является одним из местных проявлений общего туберкулезного процесса, развивающегося в организме. Туберкулезный процесс в костной ткани, наиболее часто локализуется в отделах, богатых костным мозгом: в телах позвонков, эпифизарных отделах длинных трубчатых костей, в губчатых костях, и реже в диафизарных отделах коротких и длинных трубчатых костей. Туберкулезная инфекция попадает в позвонки гематогенным путем из первичного туберкулезного очага чаще всего в легких.
Синовиальная оболочка и хрящевая ткань суставов и позвонков не восприимчива к первичному гематогенному заражению, (поражается вторично при разрастании гранулемы из сформированного уже очага), наиболее устойчива и в определенной степени выполняет буферную роль, предупреждая переход процесса с кости на сустав.
Практически каждый туберкулезный артрит следует рассматривать как последующую фазу первично возникающего в околосуставных отделах костного фокуса-остита.
В течении костно-суставного туберкулеза выделяют следующие фазы:
1 фаза - преартритическая (первичный остит);
2 фаза - артритическая (вторичный артрит с тремя стадиями: начало, разгар и затихание);
3 фаза - постартритическая (последствия перенесенного туберкулезного артрита, его затяжное течение, обострения и рецидивы).
Спондилит - воспалительный процесс в позвоночнике, почти в 95% случаев имеет туберкулезную этиологию, значительно реже встречаются стафилококковый, сифилитический, послетифозный спондилит, актиномикоз позвоночника, хронический остеомиелит позвонков. Чаще туберкулезный спондилит локализуется в нижне-трудном и верхне-поясничном до 64% отделах позвоночника. Туберкулезный спондилит ранее наблюдавшийся главным образом в детском возрасте в настоящее время отмечается во всех возрастных группах и по частоте занимает одно из первых мест среди всех форм костно-суставного туберкулеза (см.рис.1).
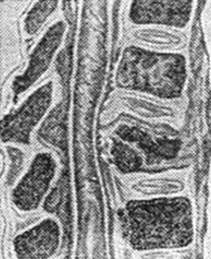
Рис.1 Разрушение позвонков при туберкулезном спондилите.
Классическая клиническая картина туберкулезного спондилита обусловливается степенью поражения позвонков и окружающих тканей. Наиболее ранним симптомом туберкулезного спондилита являются боли и ограничение подвижности позвоночника. Как правило, боли, возникающие вследствие сдавления корешков спинного мозга, локализуются в пояснице и спине, но нередко ребенок жалуется на боли в животе. Больной ребенок становится беспокойным, быстро утомляется, плохо спит. Походка меняется, делается осторожной, ребенок ходит с выпрямленной спиной, выпятив вперед живот (рис. 2). Больной всячески щадит позвоночник, испытывая боль при любом толчке, старается уменьшить нагрузку, постоянно поддерживая голову руками (рис. 3) — при спондилите шейного отдела позвоночника или упираясь руками в бедра — при спондилите грудного и поясничного отделов. Ограничение подвижности позвоночника особенно хорошо заметно, если предложить ребенку поднять какой-либо предмет с пола (рис. 4). Он выполняет это, присаживаясь на корточки с совершенно прямой спиной, опираясь рукой о бедро. Ограничение подвижности позвоночника, характерное для спондилита, определяется следующим образом (рис. 5).
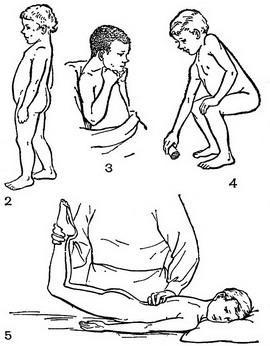
Рис. 2 Походка при поражении грудного отдела позвоночника.
Рис. 3. Характерная поза при поражении шейных позвонков.
Рис. 4. Поднимание предмета с пола больным туберкулезным спондилитом (ограничение подвижности позвоночника).
Рис. 5. Исследование ограниченности подвижности позвоночника.
Ребенка укладывают животом вниз на жесткую кушетку. Ноги медленно поднимают вверх, а другой рукой в это время осторожно проводят вдоль позвоночника. Таким приемом определяется мышечное напряжение в области пораженных позвонков и ограничение подвижности остистых отростков. При надавливании пальцем отмечается четкая локальная болезненность, а иногда и выстояние одного из остистых отростков.
Разрушение тел позвонков сопровождается их сплющиванием с деформацией позвоночника в виде горба. Остистый отросток разрушенного позвонка наиболее резко выступает и располагается на вершине горба, имеющего форму угла. Наличие горба является самым характерным признаком туберкулезного спондилита, свидетельствует о разрушении тел нескольких позвонков и указывает на далеко зашедший процесс. Деформация позвоночника при туберкулезном спондилите сопровождается значительными изменениями всего скелета, особенно грудной клетки, нередко с нарушением функции внутренних органов.
При запушенном спондилите появляются симптомы поражения спинного мозга и корешков спинномозговых нервов с развитием невралгических болей и параличей за счёт сдавления разрушенным позвонком или натечным абсцессом. Сдавление спинного мозга с выраженными неврологическими симптомами чаще встречается при спондилите грудного отдела позвоночника, где спинномозговой канал узок.
Важным признаком туберкулезного спондилита являются холодные абсцессы —натечники это некротические массы и гной из разрушенного тела позвонка перемещаются по межтканевым промежуткам вдоль позвоночника, подвздошных мышц, выходя наружу в подвздошной области, на бедре, пояснице.с образованием эластического выпячивания, кожа над которым вначале не изменена, но затем абсцесс прорывается наружу с образованием свища, через который выделяются гной и некротические массы.
Атипичные варианты течения весьма нередки, существуют реальные возможности заподозрить вместо туберкулеза дистрофическое поражение позвоночного сегмента. Иногда отсутствуют четкие изменения со стороны крови. У больного в начальных стадиях заболевания имеются лишь спинально-корешковые проявления. Повод заподозрить остеохондроз могут дать и формирующиеся зачастую полные ремиссии.
Клинические проявления туберкулезного спондилита с неврологическими осложнениями,: горб, натечник, паралич мышц ног который в выраженной форме встречается, от 6 до 20%.
Туберкулезный спондилит в 11-18% протекает без боли, пока специфический процесс остается в теле позвонка (Корнев П. Г., 1963). Болевой дебют, чаще всего развертывающийся исподволь, имеет место более чем у трети больных. Появление этих локальных болей указывает на далеко зашедший активный процесс, разрушивший кортикальный слой тела позвонка и достигший окружающих мягких тканей. Поэтому так сложна диагностика костно-суставного туберкулеза на ранних этапах и длительно лечение часто приводящее к инвалидизации больного.
Содержание
Статистика
Натёчник является характерной особенностью костно-суставного туберкулеза (см.Спондилит,Туберкулез костей и суставов). Частота образования Натёчника у больных костно-суставным туберкулезом широко колеблется в зависимости от локализации процесс и состояния больных. По материалам П. Г. Корнева (1959), Н. чаще всего наблюдается у больных туберкулезом позвоночника (60%), туберкулезным кокситом (38%), туберкулезом локтевого сустава (25%), коленного сустава (20%) и плечевой кости (19%).
Патогенез
Патологическая анатомия характерна для туберкулезного процесса. При гистол, исследовании находят специфические клеточные элементы по типу гранулемы с творожисто-некротическим распадом, гнойным расплавлением и образованием на ее месте полости, окруженной оболочкой из туберкулезных грануляций.
Клиническая картина
Клиническая картина характеризуется общими и местными симптомами. Общая симптоматика обусловлена интоксикацией продуктами распада пораженных туберкулезом тканей, особенно при больших скоплениях гноя, и проявляется снижением общего тонуса больного, ухудшением его состояния, потерей аппетита, падением веса, повышением температуры тела, иногда до 38,5°, нередко изменением гематол, показателей (анемия, ускоренная РОЭ, сдвиг лейкоцитарной формулы влево без заметного лейкоцитоза). Эти явления чаще возникают при формировании глубоко расположенного Н. с выраженной реакцией окружающих его тканей, напр, при коксите или спондилите.
Местные изменения при Н. характеризуются наличием безболезненной припухлости с положительным симптомом зыбления; кожа над припухлостью обычно не изменена. При наклонности Н. к прорыву кожа над ним приобретает глянцевитость и красноватый цвет без заметного повышения местной температуры. Глубоко расположенные Н., содержащие сгустившийся гной, пальпируются труднее, флюктуация в них выражена слабо, поэтому диагностика их затруднена.
Осложнения. Основная опасность в активном периоде развития натечника — возникновение наружногосвища (см.) и проникновение через него в очаг туберкулезного воспаления вторичной инфекции, отягощающей течение болезни и состояние больного. При проникновении Н. в полые органы грудной и брюшной полости (в трахею, бронхи, иногда в аорту, пищевод, слепую, сигмовидную, ободочную и прямую кишку, мочевой пузырь, влагалище), помимо тяжелого нарушения функции этих органов, образуется внутренний свищ, что усиливает воздействие гноя на организм и нередко приводит к амилоидозу паренхиматозных органов.
Диагноз и дифференциальный диагноз
Диагноз и дифференциальный диагноз не всегда легки. Наиболее часто приходится дифференцировать туберкулезные и нетуберкулезные абсцессы, особенно при скоплении жидкости и гноя в больших слизистых сумках, при воспалении распадающейся опухоли и др. Распознавание основывается на данных клин, обследования, диагностических пункций с цитол, исследованием, рентгенодиагностики. Типичная локализация Н. облегчает диагностику.
Рентгенол, выявляемость внутригрудных Н. зависит от их локализации и величины, а Н., располагающихся вне грудной клетки, также от содержания в них извести и от вторичного Схмещения соседних органов. Следует различать прямые и косвенные рентгенол, признаки Н. К прямым признакам относятся четко очерченные затемнения диам. 2 см и больше, при внутригрудной локализации — сливающиеся с тенью позвоночника и контрастно выделяющиеся на фоне легких (рис. 3, а). При иной локализации прямым признаком Н. является затемнение, чаще продолговатой формы, резко очерченное с периферической стороны, с бледно-пятнистой, крапчатой или зернистой структурой в зависимости от степени обызвествления его содержимого (рис. 3,6).
Косвенным признаком Н. вне легочной локализации может быть смещение смежных органов. Так, при локализации Н. кпереди от шейных позвонков трахея на боковых рентгенограммах будет смещена кпереди. Располагаясь паравертебрально в поясничной области, Н. ведет к выпячиванию внешнего контура пояснично-подвздошной мышцы на большем или меньшем протяжении кнаружи с одной или обеих сторон; в норме этот контур прямолинейный или пологовыпуклый. Такое выпячивание может быть обусловлено не только давлением Н., но и специфическимпсоитом (см.). При расположении в забрюшинном пространстве Н. может сместить соседние органы: мочеточники, кишки и др., что определяется при контрастном исследовании соответствующих органов.
К косвенным признакам Н., окружающего средние грудные позвонки, относится и деструкция гл. обр. передней поверхности тел этих позвонков, обусловленная пульсацией нисходящей части аорты, разрушающее действие к-рой передается на позвонки через жидкое содержимое Н. При этом верхние и нижние края тел позвонков сохраняются дольше благодаря более резистентным выступающим межпозвоночным хрящевым дискам.
При увеличении в размерах или рассасывании Н. тень его и степень смещения смежных органов меняются.
По мере затихания процесса, вызвавшего образование Н., содержимое последнего может подвергнуться обызвествлению. Тень Н. вначале гомогенная, постепенно приобретает пятнистый, затем крапчатый рисунок вследствие нарастающего обогащения содержимого Н. известковыми солями.
Форма Н. определяется его размерами и средой, в к-рой он залегает, а также эластичностью его стенок. Так, при небольшой величине и внутригруднои локализации тень Н., более или менее симметрично окутывая тела позвонков, выпячивается в стороны в форме части шара. При большем распространении вдоль позвоночника тень Н. из сферической может превратиться в овоидную и далее в цилиндрическую. При паравертебральном расположении Н., по форме близких к шару, овоиду или веретену (или части их), наибольший диаметр Н. часто соответствует наиболее пораженному позвонку (перифональный абсцесс). При локализации в клетчатке тень Н. обычно имеет форму гладкого вытянутого овала с каплеобразно закругленным дном; между мышцами овоидная тень Н. заканчивается коническим заострением. Н. может распространяться не только в силу тяжести вниз, но иногда и в краниальном направлении. Поэтому при спондилите нижних грудных позвонков рентгенол, поиски Н. следует проводить не только каудально, но и краниально; то же относится к коленному суставу и лонному сочленению.
Сам факт рентгенол, выявления Н. не всегда говорит об источнике и природе его; локализация и характер найденных при этом анатомических изменений костно-суставного аппарата (межпозвоночных дисков, костей, суставных хрящей и т. д.), а также клин, картина позволяют с большей уверенностью говорить об этиологии первичного заболевания скелета — туберкулезной, кокковой, метатифозной, бруцеллезной, сифилитической, микотической и т. д. Тень Н. на рентгенограмхмах нередко требует дифференциальной диагностики (в зависимости от локализации) с так наз. сопутствующими позвоночнику тенями, с аневризмами аорты, опухолями легких, органов средостения, таза, лимф, узлов, мягких тканей шеи, грудной клетки, живота и конечностей, экстравазатами, гидронефрозом, дистопией и поликистозом почек, кистами и др. При осложнениях в течении Н., напр, при прорыве в полость внутренних органов или наружу, необходимые диагностические уточнения могут быть получены с помощью соответствующих контрастных исследований.
Лечение
В период применения исключительно консервативной терапии костно-суставного туберкулеза борьба с Н. осуществлялась с помощью паллиативных средств. Т. П. Краснобаев (1947) и др. считали, что ведущая роль в лечении Н. принадлежит пункциям, к-рые выполняли по определенной методике (рис. 4) с последующим промыванием полости различными антисептическими средствами. Эта леч. тактика оказалась мало состоятельной даже в последующем, когда открылись широкие возможности применения специфических противотуберкулезных препаратов. Расчет на ликвидацию Н. без удаления основного очага в кости не оправдался, как и расчет на его спонтанное излечение. Кардинальное решение проблемы лечения Н. стало возможным только с развитием радикальной хирургии костно-суставного туберкулеза.
Большинство современных авторов рекомендует применять при Н. оперативное лечение с ликвидацией туберкулезного очага в кости — абсцессэктомию и абсцессотомию, к-рые проводят на фоне антибактериальной и общеукрепляющей терапии. Полное удаление Н. вместе с капсулой (абсцессэктомия) выполнимо не при всех его локализациях. Операция, как правило, не представляет трудностей на конечностях, но при спондилите, в частности поясничном, вследствие обширности вмешательства нельзя исключить опасности повреждения соседних органов. При нек-рых же локализациях Н. эта операция технически просто неосуществима. Абсцессотомия (удаление содержимого Н. и его пиогенной оболочки) — более щадящее вмешательство, она обеспечивает не худшие результаты и является менее опасной. В 1953 г. П. Г. Корнев впервые применил абсцессотомию по типу предложенной им ранее (1948) укорачивающей фистулотомии с одновременным кюрета-жем туберкулезных очагов в телах позвонков. Оперативные вмешательства такого рода оказались более эффективными, чем пункции Н.
Прогноз
Прогноз при радикальном оперативном лечении благоприятный. Он зависит от своевременной диагностики, точного определения локализации Н., комплексного использования основных методов лечения, в частности одновременного применения абсцессотомии (абсцессэктомии) и некрэктомии очага поражения кости с последующим проведением массивной антибактериальной терапии. Соблюдение этих условий почти во всех случаях гарантирует полное излечение Н. Так, по данным П. Г. Корнева (1971), из 575 больных, перенесших операции по поводу Н., лишь у 5 остались свищи, потребовавшие повторных вмешательств.
Библиография: Гусейнов Г. К. Забрюшинным натечный абсцесс при туберкулезе позвоночника, Хирургия, №11, с. 118, 1974; Заводчиков С. Г. и Аронский А. С. Роль ангиографии в дифференциальной диагностике внутригрудных абсцессов у больных туберкулезным спондилитом, Пробл, туб., № 6, с. 48, 1978; Зедгенидзе Г. А., Грацианский В. П. и Сивенко Ф. Ф. Рентгенодиагностика костно-суставного туберкулеза, с. 168, Л., 1958; Корнев П. Г. Хирургия костно-суставного туберкулеза, ч. 3, с. 57, Д., 1971; Краснобаев Т. П. Костно-суставной туберкулез у детей, с. 33, 203, М., 1947; Малевский А. М. Пневморетроперитонеум как метод диагностики псоас-абсцессов, Ортоп, и травмат., № 2, с. 79, 1973; Минeeв П. П. Анатомические пути распространения натечных абсцессов при туберкулезном спондилите, Вестн, хир., т. 74, № 6, с. 54, 1954; Сагалович В. Я. Особенности фистулографии при свищевых осложнениях туберкулеза позвоночника, Вестн, рентгенол, и радиол., № 3, с. 36, 1972; Степанов В. А. Эффективность хирургического лечения больных туберкулезом пояснично-крестцового отдела позвоночника, осложненного абсцессами и свищами, в кн.: Восстановительное лечение больных костно-суставным туберкулезом, под ред. E. Н. Варфоломеева и др., с. 52, Киев, 1972; Чистович А. Н. Патологическая анатомия и патогенез туберкулеза, с. 87, JI., 1973; Davi d-Chausse J. e. a. Mal de Pott dorsal, suppuration mediastinale, tuberculose de Toeso-phage avec fistules cutanees abces froids thoraciques, Rev. Rhum., t. 44, p. 193, 1977; Kastert J. u. Uehlinger E. Skelettuberkulose, Handb. d. Tuberk., hrsg. v. J. Hein u. a., Bd 4, S. 443, Stuttgart, 1964; Kremer W. u. Wies.se O. Die Tuberkulose der Knochen und Gelenke, B., 1930.
Д. K. Хохлов; С.И. Финкельштейн (рент.).
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание

















480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация - 480 руб., доставка 10 минут , круглосуточно, без выходных и праздников
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Цыбульская Юлия Александровна. Современная клинико-лучевая диагностика туберкулезного поражения позвоночника : диссертация . кандидата медицинских наук: 14.01.13 / Цыбульская Юлия Александровна;[Место защиты: Первый Московский государственный медицинский университет им.И.М.Сеченова - ГОУВПО].- Москва, 2016.- 176 с.
Содержание к диссертации
Глава 1. Современное представление о проблеме, этиологии, патогенезе, диагностике и лечении туберкулеза позвоночника (обзор литературы) 14
1. Эпидемиология туберкулеза позвоночника 14
2. Этиология и патогенез туберкулезного спондилита 15
3. Особенности лучевой диагностики туберкулеза позвоночника 21
4. Паравертебральные абсцессы, как осложнения при туберкулезном поражении позвоночника 28
5. Этиология возникновения клинических проявлений при туберкулезном спондилите 33
6. Изменение общего анализа крови при туберкулезном спондилите .36
7. Дифференциальная диагностика туберкулеза и гематогенного остеомиелита позвоночника 40
8. Методы лечения больных туберкулезом позвоночника 43
Глава 2. Клиническая характеристика обследованных больных и методы исследования 49
2.1. Клиническая характеристика обследованных больных 49
2.2. Методика настоящего исследования 55
2.3. Методика статистического анализа 60
Глава 3. Лучевая и лабораторная диагностика туберкулезного спондилита 62
3.1 Семиотика туберкулеза позвоночника при рентгеновских методах обследования 63
3.1.1 Признаки туберкулеза позвоночника при стандартной рентгенографии 66
3.1.2 Признаки туберкулеза позвоночника при компьютерной томографии 73
3.1.3 Признаки туберкулеза позвоночника при многосрезовой линейной рентгеновской томографии (томосинтезе) 82
3.2 Роль рентгеновских методов в дифференциальной диагностике туберкулеза и гематогенного остеомиелита позвоночника 96
3.3.1 Признаки гематогенного остеомиелита позвоночника при стандартной рентгенографии 96
3.3.2 Признаки гематогенного остеомиелита позвоночника при компьютерной томографии 103
3.3.3 Признаки гематогенного остеомиелита позвоночника при многосрезовой линейной рентгеновской томографии (томосинтезе) 108
3.3 Ультразвуковые признаки паравертебральных абсцессов при туберкулезном спондилите и гематогенном остеомиелите позвоночника 117
3.4 Диагностическая значимость различных методов лучевой диагностики в выявлении туберкулезного поражения позвоночника 123
3.5 Количественная лабораторная диагностика туберкулеза и остеомиелита позвоночника 128 Заключение 135
Практические рекомендации 158
Список сокращений 159
Паравертебральные абсцессы, как осложнения при туберкулезном поражении позвоночника
Туберкулезное воспаление развивается в телах позвонков. Начальные очаги возникают в краевых отделах тел позвонков вблизи межпозвонковых дисков. Считается, что туберкулезный процесс в костных структурах развивается из первичного железистого комплекса, поскольку в лимфатических узлах, несмотря на идентичность изменений в них и легочном очаге, процесс задерживается на более продолжительное время [8].
В костной системе (в том числе и позвоночнике) начало местного патологического процесса выражается в том, что вокруг возбудителя начинается реактивный воспалительный процесс и развивается инфекционная гранулема. С прогрессированием воспаления появляются участки некроза. Выдающиеся советские рентгенологи (Дьяченко В.А. и Рейнберг С.А.) указывают на то, что данная экссудативно-некротическая реакция сопровождается повышением внутриочагового давления и приводит к активации и пролиферации бласт-клеток эндоста. В результате в эндосте увеличивается количество кровеносных капилляров, появляются остеокласты, резорбирующие костное вещество трабекул. Далее соединительнотканные грануляционные элементы распространяются непосредственно на костные балки, что приводит к их частичному или полному рассасыванию, т.е. начинается истинный деструктивный хронический туберкулезный остит, или кариес кости [8, 47].
В итоге в связи с тем, что туберкулезный кариозный процесс начинается со специфического воспаления, поражаются именно те отделы скелета, которые наиболее богаты красным кроветворным (миелоидным) костным мозгом, т. е. в первую очередь губчатое костное вещество [152]. Туберкулезный очаг может развиваться в центральных участках тела позвонка – центральный тип поражения позвонка с небольшим захватом межпозвонковых дисков; но чаще процесс локализуется в прилежащих друг к другу участках тел позвонков и в межпозвонковом хрящевом диске – межпозвонковый тип туберкулезного спондилита.
На соседние позвонки туберкулезное воспаление распространяется двумя путями: внедисковым и внутридисковым [157]. Для внутридискового пути характерно вовлечение в процесс прежде всего межпозвонкового хрящевого диска с пограничной гиалиновой пластинкой. Пограничная пластинка играет роль буфера, но у взрослых она менее мощная и гомогенная, чем у детей, что способствует прорастанию из первичного очага туберкулезной грануломы, которая может распространяться при этом вертикально. При таком субхондральном распространении процесса нарушается связь кости с хрящом, нарушается питание пластинки, что снижает ее устойчивость. В результате происходит перерождение хрящевой пластинки, прорастание через нее элементов бугорковой ткани и переход процесса на пульпозное ядро, а через последнее на вторую пластинку и на соседний позвонок. Наблюдаемое при этом уменьшение высоты межпозвонкового хряща является одним из ранних признаков спондилита и зависит прежде всего от уменьшения упругости всех его элементов, в особенности пульпозного ядра, которое при прорастании или перфорации хрящевой пластинки окончательно лишается плотного покрова, растекается и размягчается. Сужению межпозвонковой щели способствует также рефлекторное повышение тонуса мышц, возникающее в связи с перифокальным воспалением. Изменения в диске носят по преимуществу некротический, творожистый характер [14].
Методика настоящего исследования
Оперативные вмешательства включают доступ к позвоночному столбу и манипуляции на позвоночнике (резекция тела позвонка, межпозвонкового диска; декомпрессия спинного мозга и нервных корешков; передний спондилолез) [43, 44, 60]. Кроме операций, выполненных непосредственно в зоне разрушенных позвонков, у больных туберкулезным спондилитом применяют лечебно-вспомогательные операции. Цель такого вмешательства – создание оптимальных условий для восстановления опорной функции позвоночника, коррекции его деформации, ликвидация вторичных осложнений и последствий заболевания [45, 78, 85, 97, 121].
Одной из задач предоперационного лечения является достижение компенсации туберкулезного процесса, что позволяет рассчитывать на более быструю ликвидацию остаточных активных проявлений туберкулеза силами самого организма. Применение терапевтических и хирургических методов лечения с учетом полученных данных при лучевых методах обследования позволяет предупредить развитие неврологических нарушений, выполнить радикальную операцию, обеспечить раннюю активизацию больных в послеоперационном периоде и предупредить развитие рецидива. Своевременная и точная лучевая диагностика дает возможность проводить необходимую коррекцию лечения и решить вопрос о повторной операции. Туберкулез позвоночника является социально-значимым заболеванием и занимает особое место в общей проблеме туберкулеза, поскольку несвоевременное выявление спондилита приводит к необратимым изменениям и инвалидности. При обследовании пациентов с подозрением на туберкулезное поражение позвоночника необходимо учитывать анамнез, клинические проявления и результаты лабораторных и лучевых методов исследования. Комплексное применение всех методов диагностики в значительной степени улучшает выявление туберкулезного спондилита. Точная диагностика изменений в позвоночнике при туберкулезном процессе (оценка локализации, распространённости, степени активности) позволит вовремя осуществить правильный выбор лечебной тактики и в дальнейшем предупредить развитие необратимых осложнений.
Проведенный анализ данных научно-практической литературы позволяет заключить, что: необходимо уточнить клинические проявления туберкулезного спондилита и гематогенного остеомиелита позвоночника на современном этапе в связи с возможным наличием атипичных или резистентных к лечению форм; несмотря на достаточно большое количество работ, посвященных изучению туберкулезного поражения позвоночника, нами не были выявлены показатели чувствительности и специфичности лучевых методов диагностики данного заболевания; в изученной литературе не было выявлено примеров применения многосрезовой линейной рентгеновской томографии (томосинтеза) позвоночника в выявлении туберкулезного спондилита; не было выявлено работ, посвященных применению ультразвукового исследования паравертебральных абсцессов при заднем расположении датчика (вдоль позвоночного столба) с оценкой характеристики кровотока в окружающих тканях в режиме цветового допплеровского картирования; в недостаточной мере изучены вопросы возможности комплексного клинико-лучевого обследования пациентов с туберкулезным спондилитом и гематогенным остеомиелитом позвоночника; необходимо уточнить рациональный алгоритм (диагностические стандарты), который позволил бы с большой эффективностью применять лучевые методы диагностики при обследовании пациентов с воспалительными заболеваниями позвоночника и способствовали бы оптимизации тактики лечения данной группы больных.
Изложенное выше диктует необходимость провести исследование, в котором был бы реализован комплексный клинико-диагностический подход, позволяющий разработать рациональный алгоритм обследования больных с подозрением на туберкулезное поражение позвоночника, повысить качество диагностики и оптимизировать тактику лечения.
Признаки туберкулеза позвоночника при стандартной рентгенографии
Передне-клиновидная деформация определялась в 41 (70,7%) пораженных позвонках. Выраженность клиновидной деформации варьировала от 1/3 до 2/3 высоты тел позвонков. При этом в большинстве позвонков (n=24, 41,4%) отмечалось снижение высоты на 2/3. В 3 (5,2%) позвонках снижение составило 1/3 высоты. В 14 (24,1%) позвонках – 1/3. Снижение высоты более 2/3 позвонка не было выявлено при томосинтезе, что было связано не с разрешающей способностью методики, а выборкой пациентов.
Методом томосинтеза фоновое разрежение структуры кости вокруг очагов было выявлено в 10 (17,2%) позвонках. Умеренно выраженный остеосклероз вдоль замыкательных пластин отмечался в 25 (43,1%) позвонках. Снижение высоты межпозвонкового диска нами было выявлено в 26 (78,8%) сегментах.
Многосрезовая линейная рентгеновская томография поясничного отдела позвоночника: а) прямая и б) боковая проекции; Очаговый тип литической деструкции в теле L4 позвонка, с формированием секвестров. Высота L4 позвонка не снижена. Межпозвонковый диск в сегменте L4-L5 снижен по высоте. Секвестрация определялась в 11 (19%) позвонках. Секвестры имели такие же типичные проявления, как и при классической рентгенографии, в виде участка костной плотности, окруженного зоной разряжения. Пример визуализации секвестра в теле позвонка при томосинтезе на рисунке 15.
Секвестрация при туберкулезе позвоночника встречалась чаще, чем при остеомиелите и была выявлена при стандартной рентгенографии в 12,7% позвонках (7 из 55), при КТ – 34,8% (24 из 69), при томосинтезе 20% (11 из 55). Для чистоты исследования оценка данного признака проводилась в относительно равных группах: при стандартной рентгенографии – 55 пораженных позвонков, при КТ – 69, при томосинтезе – 55. С этой целью из общей группы пациентов (105 пораженных позвонков), которым проводилась стандартная рентгенография, были исключены больные, у которых не был выполнен томосинтез. Таким образом, томосинтез превосходит стандартную рентгенографию в визуализации секвестров, но уступает компьютерной томографии.
С целью уточнения возможностей стандартной рентгенографии, КТ и многосрезовой линейной рентгеновской томографии в выявлении изменений структуры позвонков мы оценивали такие признаки, как форма и контуры литической деструкции, фоновое разряжение костной структуры, остеосклероз, секвестрация с помощью методов всех вышеперечисленных рентгенологических методик. Достоверных различий в визуализации формы деструкции, фонового разряжения костной структуры и остеосклероза при всех трех методах не было получено.
Пациент Д., 62 лет, с декабря 2013г. предъявлял жалобы на постоянную усиливающуюся боль в пояснице, которая появилась после травмы поясничного отдела позвоночника (падение с высоты) и на боль при дыхании в грудной клетке слева. Также из анамнеза известно, что больной за последние 5 лет не проходил профилактическое медицинское обследование (включая флюорографию).
С учетом жалоб на боль в поясничной области больной был госпитализирован в терапевтическое отделение по месту жительства, где был поставлен диагноз остеохондроз позвоночника. Рентгенологические исследования поясничной области и грудной клетки на данном этапе не проводились. Через 2 недели после неэффективного лечения по поводу остеохондроза была выполнена компьютерная томография пояснично-крестцового отдела позвоночника.
Отмечается очаговая с четким контуром литическая деструкция смежных замыкательных пластин на уровне Th12-L1(стрелка). Тело Th12 позвонка с передне-клиновидной деформацией на 1/3 его высоты. Тело L1 позвонка по высоте не снижено, без клиновидной деформации. Дуги, поперечные и остистые отростки не вовлечены в деструкцию. Секвестрация, фоновое разрежение костной структуры и зоны склероза в телах пораженных позвонков не определяются. Межпозвонковый диск в сегменте Th12-L1 снижен по высоте. По переднему контуру тел Th12, L1 позвонков выявляется утолщение превертебральных тканей (короткая стрелка) с четкими контурами, без обызвествления – абсцесс (пунктирная стрелка). При КТ (рис. 17) выявлена очаговая деструкция тел Th12, L1 позвонков, с паравертебральным абсцессом.
Так как ранее пациенту в течение длительного времени не проводилось рентгенологическое исследование грудной клетки, с диагностической целью была выполнена рентгенография грудной клетки в 2-х проекциях (рис. 18).
Ультразвуковые признаки паравертебральных абсцессов при туберкулезном спондилите и гематогенном остеомиелите позвоночника
Чувствительность в контексте данного исследования при оценке эффективности лучевых методов в диагностике изменений в околопозвоночных тканях – это вероятность положительного результата у больного, характеризующая способность метода выявлять абсцесс или инфильтрат паравертебральной области в тех случаях, когда он действительно имеется. Специфичность в контексте данного исследования – это способность метода выявлять наличие отсутствие изменений воспалительных изменений в паравертебральных мышцах и тканях.
Из таблицы 14 следует, что наиболее эффективным методом выявления изменений в паравертебральной области является КТ (чувствительность 90,2%; специфичность 93,1%, точность 91,3%, ПЦПР 95,8%, ПЦОР 84,4%). Низкие показатели были отмечены при проведении классической рентгенографии (чувствительность 71,6%; специфичность 79,2%, точность 72,6%, ПЦПР 79,6%, ПЦОР 66,7%). Показатели при многосрезовой линейной рентгеновской томографии: чувствительность 80%; специфичность 84%, точность 81,6%, ПЦПР 92,3%, ПЦОР 77,8%. Применение томосинтеза+УЗИ является высокоинформативным (чувствительность 88,5%; специфичность 81,8%, точность 86,5%, ПЦПР 92,0%, ПЦОР 75,0%) по сравнению с классической рентгенографией, но уступает КТ. Снижение специфичности при комплексе томосинтез+УЗИ связано с повышением количества случаев выявления изменений в паравертебральной области по сравнению с классической рентгенографией. Точная диагностика воспаления в околопозвоночных тканях при туберкулезном спондилите и остеомиелите позвоночника позволяет высказаться о распространенности процесса и влияет на тактику лечения.
Также одной из задач нашего исследования являлось повышение эффективности дифференциальной диагностики туберкулеза и гематогенного остеомиелита позвоночника. С учетом существующих сложностей дифференциальной диагностики данных заболеваний, для повышения вероятности установления правильного диагноза зачастую необходимо использовать несколько диагностических методов. С целью сокращения периода обследования больных и снижения соответствующих экономических затрат, необходимо применять наиболее информативные из них.
Читайте также:



