Что такое дст при туберкулезе
Туберкулез является широко распространенным инфекционным заболеванием, имеющим высокую социальную значимость. Часто заболевание не имеет выраженных проявлений. Поэтому так важна полноценная и своевременная диагностика туберкулеза, особенно у детей.
Какие методы диагностики туберкулеза существуют сегодня?
Уже более века туберкулиновая проба Манту является привычным методом выявления туберкулезной инфекции. Она используется в основном при массовой диагностике среди детей и подростков. Целью проведения туберкулиновой пробы (пробы Манту) является как раннее выявление туберкулеза, так определение необходимости повторной вакцинации здоровых детей для развития специфического иммунитета.
Суть метода заключается в том, что внутрикожно вводится специальное вещество – туберкулин – компонент микробактерий туберкулеза. Спустя три дня медицинский работник оценивает реакцию организма на него. Проба Манту – это не прививка. Этот особый тест показывает наличие иммунитета к микобактериям туберкулеза, никакого риска заражения туберкулезом от проведенной пробы нет.

Несмотря на широкую распространенность этого метода, его дешевизну и простоту, возможность большого охвата населения, имеется ряд недостатков:
Необходим особый уход за местом инъекции;
Высокая частота ложноположительных или ложноотрицательных результатов, в том числе провоцируемых различными внешними и внутренними факторами.
Если ребенок был привит менее чем за месяц до пробы, переболел или было обострение какого-либо хронического заболевания, или ребенок чесал место пробы, его заклеивали пластырем, применяли антисептики – результаты могут быть искажены. Также результаты искажаются при нарушении техники проведения или качества препарата (хранили или перевозили неправильно). Реакция может возникать и при наличии в организме микроорганизмов, сходных с туберкулезными микобактериями, или при наличии аллергии, в том числе и на само вещество. Таким образом, проба Манту дает только общие представления о том, есть ли иммунитет к туберкулезу или нет.

Более 10 лет назад был расшифрован геном микобактерий туберкулеза. Открытие антигенов, специфичных для M. Tuberculosis человека, позволило разработать препарат Диаскинтест® (ДСT), который представляет собой комплекс рекомбинантных белков продуцируемых специальной кишечной палочкой. Он так же, как и Манту, предназначен для внутрикожного введения. Все дети с положительной реакцией на пробу Манту, выявленные при массовых обследованиях, при наличии соответствующих показаний направляются на консультацию к детскому фтизиатру в противотуберкулезную организацию для диагностики активного туберкулеза и виража пробы Манту, где им в обязательном порядке делают внутрикожную пробу с ДСТ. При положительной реакции на ДСТ всех детей тщательно обследуют, в том числе с применением компьютерной томографии.
позволяет уточнять и отсеивать ложноположительные реакции на пробу Манту,
позволяет исключить некоторые ошибки диагностики туберкулеза,

Однако, он имеет ряд недостатков, так как также может давать ложноотрицательные результаты, не выявляет ранние и латентные формы туберкулеза, стоит дороже и также зависит от многих внешних и внутренних факторов, в том числе от техники введения, состояния здоровья ребенка.
Таким образом, проведение ДСТ отсеивает детей с аллергией на туберкулин, детей с ложными положительными реакциями и выявляет именно тех детей, которые подозрительны по инфицированию туберкулезом или которые уже болеют им.
Один из современных методов лабораторной диагностики туберкулеза, который помогает в выявлении как активного, так и скрытого туберкулеза. При его проведении никаких внутрикожных проб не ставят, а просто забирают венозную кровь на анализ, как при любом другом лабораторном исследовании. Этот метод выявляет в крови ребенка специфический интерферон, который может обнаружиться только у инфицированных туберкулезом.

Преимуществами теста являются его высокая чувствительность и специфичность, отсутствие каких-либо противопоказаний к проведению, он может проводиться вне зависимости от вакцинаций и болезней ребенка. Результаты анализа не зависят от вакцинации БЦЖ.
Квантифероновый тест делают в тех случаях, когда требуется выявление туберкулёзной инфекции после получения сомнительных результатов пробы Манту или ДСТ. Метод может использоваться для выявления туберкулёза в детских учреждениях во время карантина (когда использование внутрикожных проб недопустимо). Также тест применяют для выявления инфекции у лиц из групп риска — медицинских работников отделений ВИЧ-инфицированных, противотуберкулезных организаций, тюремных больниц, людям с противопоказаниями для туберкулиновой пробы.
Наряду с кванифероновым тестом применяются и такие высокоточные лабораторные исследования, как ПЦР диагностика или анализ Т-клеточного маркера туберкулеза. В целом, они обладают теми же достоинствами и недостатками, что и квантифероновый тест и их используют для уточнения диагноза.
Теперь мы видим, что нет идеального единого метода диагностики. Диагностику туберкулеза проводят комплексно и поэтапно. Это позволяет выявить детей, которым необходима консультация фтизиатра, профилактическое лечение или полноценная противотуберкулезная помощь.
Туберкулезом болеют жители всех стран мира. Более того, на сегодняшний день на всем земном шаре отмечается значительный рост как заболеваемости, так и смертности от данной инфекционной патологии.
Буквально в середине двадцатого века существовали страны, в которых данную патологию считали практически полностью искорененной.
Данные, представленные всемирной организацией здравоохранения, указывают на тот факт, что в 2011году было выявлено 8,8 млн. новых случаев заболевания данным недугом.
Умерло от туберкулеза в 2011г 1,4 млн. человек.
Каждые 4 секунды 1 человек в мире заражается туберкулезом, каждые 10 секунд 1 житель земного шара умирает от туберкулеза.
Туберкулез является инфекционным заболеванием, поэтому чем раньше выявлен больной и изолирован, тем меньше будет риск передачи этого заболевания здоровым людям.
Основным методом раннего выявления туберкулёзной инфекции у детей является систематическая туберкулинодиагностика.
Туберкулинодиагностика - это совокупность диагностических тестов для определения специфической сенсибилизации организма к микобактериям туберкулеза с использованием туберкулина.
Со времени создания туберкулина (более 100 лет назад) по сегодняшний день туберкулинодиагностика своего значения не утратила и остается важным методом обследования, в первую очередь у детей.
С 1974 г. используется единая туберкулиновая проба — реакция Манту с 2ТЕ.
При этом внутрикожно вводится аллерген туберкулезный, очищенный в стандартном разведении 2 ТЕ в 0,1 мл (готовая форма).
Туберкулин – гетерогенный препарат. Наличие общих антигенов у микобактерии туберкулеза различных видов, нетуберкулезных микобактерий и BCG приводит к тому, что диагностическая ценность туберкулиновых тестов снижается.
В 40% случаев чувствительность остается нормергической уже при заболевании ребенка, тест дает ложноположительный результат при отягощенном аллергологическоманамнезе и сопутствующей патологии (состояние парааллергии), что существенно затрудняет оценку истинной активности туберкулезной инфекции и приводит к позднему направлению ребенка на обследование в специализированное учреждение.
Остается открытым вопрос дифференциальной диагностики поствакцинной и инфекционной аллергии в условиях массовой вакцинации BCG. Нарастание чувствительности к туберкулину у детей 2–3 лет часто приводит к необоснованному назначению курсов химиопрофилактики.
В условиях неблагоприятной эпидемической ситуации прогрессированию туберкулезной инфекции способствуют: утяжеление структуры клинических форм заболевания у взрослых, увеличение скрытого и явного бациллярного ядра среди взрослого населения, рост бактериовыделителей микобактерий туберкулеза (МБТ) с множественной лекарственной устойчивостью, дефекты, допущенные в работе общей лечебной сети по раннему выявлению инфицирования МБТ и заболевания туберкулезом.
Использование надежных методов ранней диагностики туберкулезной инфекции у детей является первостепенной задачей фтизиатрии в современных условиях
Возникает необходимость иметь более специфичный диагностический компонент, способный разграничить поствакцинальную и инфекционную сенсибилизацию организма, применяться для диагностики и дифференциальной диагностики туберкулеза.
Новый вид туберкулина изобретен в 2008 году на базе института молекулярной генетики Московской медицинской академии имени Сеченова – Диаскинтест.
ДИАСКИНТЕСТ - Аллерген туберкулезный рекомбинантный в стандартном разведении представляет собой рекомбинантный белок, продуцируемый генетически модифицированной культурой Escherichiacoli BL21(DE3)/pCFP-ESAT, разведенный в стерильном изотоническом фосфатном буферном растворе, с консервантом (фенол). Содержит два антигена, присутствующие в вирулентных штаммах микобактерий туберкулеза и отсутствующие в вакцинном штамме БЦЖ, за счет чего тест обладает высокой чувствительностью и специфичностью.
К месту внутрикожного введения препарата направляются сенсибилизированные лимфоциты (CD4), вызывая местную специфическую реакцию в виде инфильтрата. Его формирование при положительной ответной реакции на введение препарата завершается через 2-3 суток. Гиперемия вокруг инфильтрата не является отражением аллергической реакции замедленного типа.
Техника постановки и учета результатов (наличие и измерение папулы через 72 ч. после реакции) идентичны пробе Манту, что делает его использование удобным для медперсонала лечебных учреждений.
-для диагностики туберкулеза и оценки активности процесса;
-для дифференциальной диагностики туберкулеза;
-для дифференциальной диагностики поствакцинальной и инфекционной аллергии (гиперчувствительности замедленного типа);
-для наблюдения за эффективностью лечения в комплексе с другими методами.
- имеет высокий профиль безопасности;
- высоко специфичен - не вызывает положительных реакций у здоровых и вакцинированных БЦЖ лиц, в отличие от туберкулина, часто вызывающего положительную реакцию в этих случаях;
-высоко чувствителен - все больные активным туберкулезом и лица с высоким риском развития туберкулеза дают положительную реакцию на препарат;
- позволяет судить об активности процесса и контролировать эффективность терапии туберкулеза; у лиц (в том числе детей), излеченных от туберкулеза - реакции отрицательные.
Результат пробы оценивают врач или обученная медсестра через 72 ч с момента ее проведения путем измерения поперечного (по отношении к оси предплечья) размера гиперемии и инфильтрата (папулы) в миллиметрах прозрачной линейкой. Гиперемию учитывают только в случае отсутствия инфильтрата.
Ответная реакция на пробу считается:
- сомнительной - при наличии гиперемии (любого размера без инфильтрата) или инфильтрата размером 2-4 мм;
-положительной - при наличии инфильтрата размером 5 мм и более;
-При размере инфильтрата 15 мм и более, при везикуло-некротических изменениях и (или) лимфангоите, лимфадените независимо от размера инфильтрата реакция на препарат считается гиперергической.
Лица с сомнительной и положительной реакцией на ДИАСКИНТЕСТ® обследуются на туберкулез.
У лиц на ранних стадиях туберкулезного процесса, у больных с тяжелым течением туберкулеза, а также с сопутствующими заболеваниями (СПИД, вирусные гепатиты и др.) реакция на пробу с препаратом ДИАСКИНТЕСТ® может быть отрицательной.
В отличие от реакции замедленного типа, кожные проявления неспецифической аллергии (в основном гиперемия) на препарат, как правило, наблюдаются сразу после постановки пробы и через 48-72 ч обычно исчезают.
В учетных документах отмечают: а) название препарата; б) предприятие-изготовитель, номер серии, срок годности; в) дату проведения пробы; г) введение препарата в левое или правое предплечье; д) результат пробы.
-Острые и хронические (в период обострения) инфекционные заболевания за исключением случаев подозрительных на туберкулез;
-Соматические и др. заболевания в период обострения;
- Распространенные кожные заболевания;
-В детских коллективах, где имеется карантин по детским инфекциям, проба проводится только после снятия карантина.
У отдельных лиц могут наблюдаться кратковременные признаки общей реакции: недомогание, головная боль, повышение температуры тела.
Здоровым лицам с отрицательным результатом пробы профилактические прививки (кроме БЦЖ) можно проводить непосредственно после оценки и учета результата пробы.
Постановку пробы с препаратом ДИАСКИНТЕСТ® следует планировать до проведения профилактических прививок. Если профилактические прививки проведены, то пробу с препаратом ДИАСКИНТЕСТ® осуществляют не ранее, чем 1 месяц после прививки.
Принципиально новым шагом диагностики туберкулезной инфекции явилось создание препарата Диаскинтест.
Выявление больных туберкулезом должно быть своевременным: только в этом случае удается обеспечить высокую эффективность лечения.
Основными методами выявления или ранней диагностики данного заболевания у детей и подростков являются массовая туберкулинодиагностика и проверочные флюорографические обследования, проводимые с 15-летнего возраста.
Совершенно очевидно, что без туберкулина невозможно проводить отбор детей на ревакцинацию, поскольку диаскинтест не может определять поствакцинальную аллергию. В то же время низкая специфичность туберкулина и почти 100% диаскинтеста делают последний незаменимым для выявления заболевших и инфицированных лиц с высоким риском развития заболевания.
Иногда интересуются, что за прививка Диаскинтест. Но это не прививка, а тестовая проба. Диаскин тест показывает реакцию организма на туберкулез в неактивной или активной формах. Положительный результат на этот тест является абсолютным показанием к началу химиотерапии для предотвращения перехода заболевания в активную форму.
Диаскин тест — это такой иммунологический тест, при котором в кожу вводятся белковые аллергены (антигены) для выявления иммунного (интерферонного) ответа организма. Если ответ положительный, то, следовательно, иммунная система человека знакома с этими белковыми аллергенами. Это говорит о том, что человек либо инфицирован, либо находится в активной стадии болезни.

Тест на туберкулез проводят традиционным образом также как и все остальные пробы.
Диаскинтест делают на любую руку в области предплечья (пространство между запястьем и локтем). Если человек правша, пробу стараются ставить на левую руку (и наоборот, левше — на правую), как менее активную, чтобы минимизировать возможное внешнее механическое раздражение. Но бывают случаи, когда ставят Манту и Диаскин тест одновременно на разные руки. В общем, главное, чтобы человек не расчесывал место укола и не провоцировал раздражающую реакцию случайно.
Проба на туберкулез вводится специальным туберкулиновым шприцом с тонкой иглой внутрикожно.

Туберкулез — это инфекция, которая долгое время развивается скрытно и бессимптомно. Если вы имели даже единичный контакт с больным латентной формой этого заболевания, вы можете также заболеть.
Туберкулез, проявленный типичными симптомами — температурой, кашлем, снижением веса - сложно терапируемое заболевание. Если же его начать лечить в латентной фазе, то излечение всегда стопроцентное. Выявить заболевание на этой стадии без постановки аллергенных проб невозможно.
Диаскинтест делают так часто, как того требуют рекомендации министерства здравоохранения: проба ставится в обязательном порядке всем детям с 8 до 17 лет один раз в год.
При решении вопроса о том, как часто можно делать диаскинтест ребенку или взрослому, руководствуются следующими нормами:
После отрицательной пробы следующую можно делать через 2 месяца;
после проведения любой вакцинации — через месяц;
после перенесенных острых инфекционных заболеваний — через месяц.
Тем, кто состоит на учете у фтизиатра в противотуберкулезном диспансере, контрольную пробу ставят с частотой 1 раз в 3–6 мес.
Диаскинтест можно делать с возраста 1 год при получении положительной пробы Манту.
Никакой подготовки к анализу по диаскинтесту не требуется. Необходимое условие — отсутствие любых инфекционных заболеваний в течение месяца до и на момент постановки пробы.
Диаскинтест проверяют на 3 день после постановки.
Как оценить результат:
- Отрицательный (норма);
- Сомнительный (ложноположительный);
- Положительный.
Норма по диаскинтесту — полное отсутствие реакции: нет ни покраснения, ни припухлости (папулы).
Реакция на диаскинтест по дням не имеет существенного значения. Покраснение может возникнуть и в первый, и во второй день. Это не очень хороший знак, но вполне вероятна ложноположительная реакция.
Первая реакция может появиться через 6 часов после укола.

Результат диаскинтеста — это иммунный ответ организма. На интенсивность этого ответа влияет общий иммунный статус. Для человека, не находящегося в иммунодепрессивном состоянии, ответ на введенный аллерген при наличии латентной формы туберкулеза будет динамичным. Покраснение и появление воспалительной реакции в виде папулы возможно уже в первый день после проведения диаскин теста. В течение 72 часов реакция будет нарастать, показывая максимальный результат как у детей, так и у взрослых через 3 дня. Далее реакция начнет угасать, после чего правильную оценку провести не удастся.
Из видимых признаков нормой ( диаскин тест отрицателен) считается:
Таким образом, диаскин тест не должен быть с покраснением или папулой.
Тест может быть ложноположительным или сомнительным. Так классифицируется наличие покраснения без образования папулы.
При ложноположительном диаскинтесте человек должен быть направлен на дальнейшую консультацию в противотуберкулезный диспансер, где он сдает дополнительные анализы, флюорографию, а также проходит повторный диаскин тест через 2 мес.

Если у человека положительный результат диаскинтеста — то есть присутствует воспалительная папула любого размера — это значит, что такой человек инфицирован туберкулезной палочкой.
При положительном диаскинтесте у взрослого размер папулы не имеет значения, важен сам факт ее наличия. Для целей классификации были установлены условные размеры припухлости места укола:
- до 5 мм. — слабое;
- до 9 мм. — умеренное;
- более 10 мм. — выраженное.
Чем больше в организме возбудителя, тем больший размер имеет воспалительный процесс в месте укола.
Что делать, если диаскинтест положительный: необходимо лечение и постановка на тубучет в диспансере.
Логичный вопрос любого родителя: что делать дальше, если диаскинтест показал положительный результат. Потребуется провести дополнительные анализы для того, чтобы определить в латентной или в активной форме находится болезнь.
Никакого вреда или осложнений диаскинтест не несет. Входящие в его состав бактериальные фрагменты не вредны ни для ребенка, ни для взрослого.
Очень редко побочное действие диаскинтеста может проявляться в виде симптомов общей интоксикации:
- повышение температуры;
- недомогание;
- головная боль;
Это — нормальная реакция иммунитета на введение белкового препарата.
Гиперергической реакцией на диаскинтест называют положительный результат с образованием крупной папулы более 15 мм, раздражением и воспалением ткани вокруг нее.
Небольшой синяк после диаскинтеста не представляет опасности и считается нормальным побочным эффектом процедуры.
Диаскинтест имеет противопоказания:
- любые острые заболевания или в фазе обострения;
- кожные болезни;
- эпилепсия;
- аллергические состояния;
- вакцинация (в том числе и прививка БЦЖ) в течение 1 мес. до постановки пробы.
Простуда, ОРВИ, кашель и насморк относятся к острым инфекционным заболеваниям. Диаскин тест при этих симптомах ставить нельзя.
Аллергия на диаскинтест

Препарат содержит чужеродный белок. Поэтому он сам по себе является аллергеном. Диаскинтест может вызывать аллергию и аллергические реакции. Аллергические состояния являются противопоказанием для постановки пробы.
Помимо вышеперечисленных, иных противопоказаний, в том числе у детей, не имеется.
Чего нельзя делать после прививки диаскинтест:
- наносить на место постановки пробы моющие, косметические и парфюмерные средства;
- наносить на место укола любые лекарственные средства;
- тереть и чесать место укола;
- заклеивать пробу пластырем или перематывать бинтом.
Иначе можно получить покраснение в первых день и иметь неправильную оценку результатов.
Мочить руку после диаскинтеста не запрещено.
Можно. Но следует избегать попадания моющих средств на место пробы.
Нет никаких ограничений, которые бы накладывал в этом отношении Диаскин тест.
Нет никаких ограничений, связанных с рационом питания. Вы можете употреблять в пищу те продукты, которыми питаетесь обычно.
Диаскинтест может ошибаться, как и любая медицинская тестовая методика. Чувствительность данного метода — около 80%. Точность — почти 100%. Туберкулиновая проба Диаскинтест на порядок точнее, чем устаревшая Манту. Главным образом, того, что она не показывает положительную реакцию у лиц с приобретенным противотуберкулезным иммунитетом.
Поэтому туберкулинодиагностика Диаскинтест — самый достоверный и безопасный способ узнать, болен ли человек туберкулезом.
Стоимость процедуры 1000 р.
Прием педиатра 950 р.

Туберкулез в Российской Федерации продолжает оставаться серьезной проблемой, ежегодно заражается микобактериями туберкулеза 280-290 тыс. детей и подростков [1]. Основным методом выявления туберкулеза в детском возрасте уже около ста лет является туберкулинодиагностика. С введением в нашей стране с 1949 года массовой вакцинации новорожденных БЦЖ диагностическое значение пробы с туберкулином снизилось из-за перекрестной сенсибилизации организма вакцинным штаммом M. bovis BCG и вирулентными штаммами M.tuberculоsis при инфицировании [5]. В последние годы информативность кожного туберкулинового теста еще больше понизилась в связи с распространением у детей аллергических заболеваний и иммунопатологических состояний, искажающих его результаты [4, 8]. В современных условиях, по данным некоторых авторов, количество ложноположительных реакций Манту (RМ), составляет от 40 до 90%. [2]. Важным шагом в диагностике туберкулеза стало открытие белков ESAT-6 и CFP-10, специфичных для фазы размножения МБТ, и создание на их основе лабораторных методов [3], в частности, квантиферонового теста (Quantiferon-Gold in tube - QFT) широко применяемого для диагностики туберкулезной инфекции in vitro за рубежом. Российскими учеными на основе ESAT-6 и CFP-10 разработан и успешно апробирован новый диагностический препарат: туберкулезный рекомбинантный аллерген - диаскинтест (ДCТ), предназначенный для диагностики туберкулеза путем постановки внутрикожной пробы [2, 3, 6]. По мнению ряда авторов, ДСТ выгодно отличается от квантиферонового теста не только дешевизной и простотой выполнения, но и более точными результатами [6]. Вместе с тем по результатам применения диаскинтеста и квантиферонового теста на практике возникает ряд вопросов, требующих дальнейшего изучения.
Цель исследования: повышение эффективности диагностики туберкулезного инфицирования и локальных форм туберкулеза у детей на основе применения диаскинтеста и квантиферонового теста.
Материалы и методы исследования
Обследовано 355 детей от 0 до 15 лет пациентов туберкулезного диагностического отделения ДИБ №3 Санкт-Петербурга. Все дети поступили для уточнения диагноза в связи с подозрением на заболевание туберкулезом. Средний возраст детей составил 7,1 ± 0,19 года. Детей раннего возраста (от 0 до 3 лет) - 36 чел., дошкольного (с 3 до 7 лет) -139 чел., младшего школьного (с 7 до 12 лет) - 119 чел., старшего школьного возраста (с 12 до 15 лет) - 61 чел. Дети проходили стандартное клиническое и лабораторно-инструментальное обследование, дополненное томографическим исследованием (в большинстве случаев - компьютерной томографией органов грудной полости), индивидуальной туберкулинодиагностикой, серологическим исследованием, фибробронхоскопией (по показаниям), ультразвуковым исследованием. Уточнялись наличие и характер сопутствующей патологии. Все дети были тщательно обследованы на наличие гельминтозов и при необходимости пролечены. Проводились консультации специалистов: офтальмолога, оториноляринголога, невропатолога, кардиолога, аллерголога, инфекциониста и др. Всем 355 детям выполнялся ДСТ, из них методом квантиферонового теста обследовано 106 детей.
Неспецифическую патологию имели 285 детей (80,3%), в том числе 97 чел. (27,3%) имели 2 и более заболевания. Среди них преобладали глистные и паразитарные инвазии (лямблиоз, аскаридоз) - 118 чел. (33,2%), заболевания ЛОР-органов (хронические аденоидит, тонзиллит, ринит, отит) - 60 (16,9%), заболевания желудочно-кишечного тракта (дискинезия желчевыводящих путей, гастро-дуаденит) - 57 (16,1%). Реже встречались другие заболевания: аллергический дерматит - 22 (6,2%), заболевания нервной системы - 22 (6,2%), заболевания мочевыделительной системы - 19 (5,3%), бронхиальная астма - 13 (3,7%), обменные нарушения - 13 (3,7%). ВИЧ инфекцию имели 5 пациентов (1,4%). К числу часто болеющих детей (ЧБД) относился 41 чел. (11,5%). Статистическая обработка данных выполнена с использованием компьютерных программ МС Excel, Statistica v.6.
Результаты исследования и их обсуждение
Диагноз туберкулеза, заподозренный в противотуберкулезном диспансере, был подтвержден в стационаре лишь у 121 ребенка (34,1%). У 37 (10,4%) детей диагностирован ранний период первичной туберкулезной инфекции (РППТИ) без заболевания, у 48 (13,5%) детей - туберкулезное инфицирование (ТИ) с прошлых лет с гиперергической реакцией Манту с 2ТЕ (RM 2ТЕ), 33 (9,3%) пациента имели ТИ с нарастанием RM 2ТЕ, у 58 (16,3%) детей было ТИ с монотонностью туберкулиновых проб без заболевания. Признаны не инфицированными МБТ 58 (16,3%) детей. У большинства детей (88 из 121 чел.) с диагностированным туберкулезом процесс был расценен как активный (I группа диспансерного учета (ДУ). У остальных 33 детей изменения во внутригрудных лимфоузлах и легких, в виде мелких единичных кальцинатов при отсутствии клинических признаков активности, были расценены как остаточные изменения перенесенного туберкулеза (III-А группа ДУ).
В соответствии с окончательными диагнозами сформированы 7 групп детей (табл. 1 и 2), у которых оценены результаты ДСТ. Оценка проводилась, как в целом в группе, так и в двух ее подгруппах - А и Б (соответственно у детей, имеющих и не имеющих установленный туберкулезный контакт). Особенностью ответа на ДСТ была низкая частота сомнительных реакций (гиперемия без папулы) - 3 из 355 обследованных (0,8%).
Параллельная постановка ДСТ и квантиферонового теста проведена 106 детям. Сопоставление результатов ДСТ и QFT (положительный или отрицательный) выявило их совпадение у 90 детей (84,9%) случаев. Однако количественная корреляция между уровнями ДСТ и QFT отсутствовала (r = 0,15). У 2-х детей с сомнительным ДСТ наблюдался отрицательный результат QFT, что нельзя считать расхождением результатов. Один из этих детей был с виражом туберкулиновой чувствительности и один с первичным туберкулезным комплексом. У остальных 14 пациентов (13,2% обследованных) ДСТ и QFT дали противоположные результаты, что требует отдельного рассмотрения (табл. 3).
Таблица 3 Диагнозы детей, имеющих разнонаправленные результаты ДСТ и QFT

Дата публикации: 14.10.2014 2014-10-14
Статья просмотрена: 1140 раз
Целью исследования явилось изучение диагностической эффективности специфической внутрикожной пробы с препаратом Диаскинтест ® (ДСТ) в дифференциальной диагностики туберкулёзного плеврита. Для реализации поставленной задачи были определены показатели специфичности и чувствительности пробы Манту и Диаскинтеста ® . Рассчитана предсказательная ценность положительного и отрицательного результатов для этих тестов и определена их диагностическая эффективность (точность). В результате исследования установлено, что использование препарата Диаскинтест ® позволяет благодаря его высокой диагностической эффективности (87,5 %) ускорить процесс проведения дифференциальной диагностики плевральных выпотов и снизить частоту гипердиагностики случаев экссудативных плевритов туберкулёзной этиологии.
Ключевые слова: Диаскинтест ® , проба Манту, туберкулёз, плеврит, плевральный выпот, синдром накопления жидкости в плевральной полости.
В настоящее время синдром плеврального выпота занимает существенную долю в общей структуре заболеваемости (3,8 %) и диагностируется примерно у 10 % больных пульмонологического профиля [12]. Данная патология характеризуется различным генезом и механизмами, что обусловливает признаваемые большинством российских и зарубежных авторов трудности дифференциальной диагностики рассматриваемого синдрома [3]. Между тем, решение данной проблемы крайне важно для выбора адекватной терапии. По информациии наиболее авторитетных пульмонологических центров, структура плевральных выпотов выглядит следующим образом: плеврит туберкулезного происхождения составляет 20–30 %, доля пара- и метапневмонических выпотов достигает 18–20 %, удельный вес кардиогенного гидроторакса — 30–40 %, а частота встречаемости выпотов другой этиологии соответствует 5–10 % [4].При этом отдельные авторы приводят аргументы в пользу того, что туберкулезный плеврит составляет не менее 50 % в структуре плевральных выпотов [9]. Ситуация осложняется тем, что клинические проявления туберкулезного плеврита аналогичны таковым при плевральных выпотах другой этиологии (вследствие злокачественных новообразований в легких или инфекционного процесса нетуберкулезной этиологии) [11], что определяет высокую значимость их этиологической диагностики, как важнейшей составной части дифференциальной диагностики синдрома плеврального выпота.
Верификация туберкулезного плеврита может достигаться обнаружением микобактерий туберкулеза (МБТ) при микроскопическом или культуральном микробиологическом исследовании плеврального экссудата или при морфологическом исследовании (обнаружение казеифицирующихся эпителиоидно-клеточных гранулем) биоптатов плевры. Однако, при наличии туберкулезных изменений в легких МБТ обнаруживаются в экссудате с помощью культурального исследования только в 10–35 % наблюдений [3], и для этого требуется достаточно длительное время (до 3 мес). Инфекционные гранулемы при гистологическом исследовании образцов определяются лишь в 56–82 % случаев (что предполагает использование высокотехнологичных инвазивных методов диагностики — торакоскопия или торакотомия с биопсией плевры) [10]. Кроме того, в процессе дифференциальной диагностики туберкулеза легких определенное значение имеет исследование методом полимеразной цепной реакции (ПЦР). Однако, исследование плеврального экссудата методом ПЦР значительно менее информативно, поскольку его чувствительность составляет только 17 % [17].
В значительной же части случаев диагностика туберкулезного плеврита основана только на клинических данных, что приводит к большому числу ошибок и длительным срокам диагностики, по данным некоторых исследователей частота ошибок достигает 30–40 % случаев [9].
Таким образом, очевидна актуальность своевременной диагностики и дифференциальной диагностики туберкулезного плеврита и в первую очередь с использованием методов быстрого определения этиологии выпота [12].
Одним из направлений оптимизации диагностики туберкулезной инфекции является использование антигенов, специфических для Mycobacterium tuberculosis [8, 14, 15, 18]. Антигены области различия 1 (RD1) были открыты Андерсоном в 1996 г. Расшифровка геномов разных видов микобактерий позволила выделить у Mycobacterium tuberculosis область RD1 (region of difference), которая отсутствует у Mycobacterium bovis и BCG-штаммов [12]. В этой области Mycobacterium tuberculosis кодирует синтез двух секреторных белков ESAT-6 (early secreted antigenic target) и CFP-10 (culture filtrate protein). На моделях зараженных туберкулезом животных установлено, что экспрессия белков ESAT-6 и CFP-10 связана именно с процессом размножения Mycobacterium tuberculosis. В 2004 году стали использовать тесты in vitro, основанные на определении γ-интерферона (IFN-γ), секретируемого Т-лимфоцитами инфицированного человека при контакте с ESAT-6 и CFP-10. Мета-анализ данных о применении тестов Quanti FERON-TB и T-SPOT.TB [13,16] показал, что у больных активным туберкулезом чувствительность данных тестов выше туберкулинового теста (проба Манту). Они гораздо реже давали положительные реакции у лиц неинфицированных и привитых BCG. Вместе с тем, основными их недостатками являются: значительная стоимость, потребность в оснащенной лаборатории, высокие требования к обработке крови с целью поддержания жизнеспособности клеток, а также внутривенные манипуляции при заборе крови. В связи с чем (недостаточная информативность традиционных методов исследования и трудоемкость в сочетании с высокой стоимостью тестов основанных на определении IFN-γ для этиологической диагностики экссудативного плеврита) в последнее время обсуждается диагностическая значимость некоторых специфических тестов, в том числе внутрикожной пробы с препаратом Диаскинтест ® (ДСТ).
В Российской Федерации впервые в мировой практике на базе двух рекомбинантных белков ESAT-6/CFP-10 разработан препарат Диаскинтест ® , предназначенный для постановки внутрикожной пробы. Техника постановки и учёта результатов данного теста (наличие и измерение папулы через 72 ч после реакции) идентичны пробе Манту, что делает использование удобным для медперсонала лечебных учреждений.
По информации разработчиков, ДСТ позволяет чётко дифференцировать иммунные реакции, обусловленные инфекцией M. tuberculosis, поствакцинальный иммунитет (БЦЖ) и неспецифические реакции [1, 6, 7].
Посредством постановки внутрикожной пробы с препататом ДСТ выявляется аллергическая реакция замедленного типа, которая развивается при туберкулезной инфекции параллельно с формированием иммунитета. Проба позволяет установить наличие инфекции даже в отсутствии клинических проявлений туберкулеза. К месту внутрикожного введения препарата направляются сенсибилизированные лимфоциты (CD4), вызывая местную специфическую реакцию в виде инфильтрата (формирование которого, при положительной ответной реакции на введение препарата, завершается через 2–3 суток), гиперемия вокруг инфильтрата не является отражением аллергической реакции замедленного типа.
Целью настоящего исследования является изучение чувствительности, специфичности и диагностической эффективности внутрикожной пробы с препаратом ДСТ для дифференциальной диагностики синдрома плеврального выпота.
Материалы и методы исследования
Всего обследовано 56 больных с синдромом плеврального выпота в возрасте от 18 до 86 лет. Из них 45мужчин и 11 женщин. Сроки с момента заболевания до поступления в стационар составили от 1 до 6 мес. Следует отметить, что 2/3 пациентов до этого находились на стационарном обследовании в других лечебных учреждениях.
Комплекс обследования включал традиционные методы. Диагностический процесс при синдроме накопления жидкости в плевральной полости строится по принципу — от установления факта наличия плеврального выпота (полипозиционное рентгенологическое обследование и ультразвуковое сканирование плевральной полости), через его характеристику (транссудат или экссудат), к выявлению этиологии этого выпота (компьютерная томография органов грудной клетки, исследование мокроты и плевральной жидкости методом люминесцентной микроскопии (определение кислотоустойчивых микобактерий (КУМ)) и методом культурального исследования для обнаружения МБТ, исследование плевральной жидкости на атипичные клетки и клеточный состав, фибробронхоскопию с браш-биопсией и щипцовой биопсией. В процессе лечения больных с диагностической целью были выполнены следующие оперативные вмешательства: видеоторакоскопия с биопсией плевры — у 3 пациентов; биопсия плевры при мини-торакотомии с видеоподдержкой — у 1 пациента.
При поступлении в стационар всем пациентам одновременно на обеих руках (внутренняя поверхность средней трети предплечий) были поставлены ДСТ и проба Манту (ПМ). Оценка результатов ДСТ и ПМ осуществлялась согласно инструкции по применению тестов в России [5].
Расчёт показателей производился по общепринятым формулам [2,11]: чувствительность: [a/(a + c)], специфичность: [d/(d + b)], предсказательная ценность положительного результата: [a/(a + b)], предсказательная ценность отрицательного результата: [d/(d + c)], диагностическая эффективность: [(a + d)/(a + b + d + c)], где a — положительный результат при наличии заболевания, b — ложноположительный т. е. положительный при отсутствии заболевания, c — ложноотрицательный, т. е. отрицательный при наличии заболевания, где d — отрицательный результат при отсутствии заболевания.
Результаты исследования и их обсуждение
При комплексном обследовании и клиническом наблюдении у 24 из 56 пациентов диагностирован экссудативный плеврит туберкулезной этиологии (1-я группа), у 32 пациентов установлена нетуберкулезная природа выпота в плевральную полость (2-я группа).
Во 2-ю группу (нетуберкулезная этиология плеврита) вошли 9 больных со злокачественными новообразованиями (при этом рак легкого был диагностирован у 7 человек, опухоли молочной железы и яичников у 2 пациенток), парапневмонический выпот был подтвержден у 14 больных. У 6 пациентов 2-й группы накопление жидкости в плевральной полости было связано с сердечной недостаточностью, у 2 с циррозом печени и в 1наблюдении плевральный выпот был обусловлен хронической почечной недостаточностью. При этом у одного пациента с выявленным раком легкого и у одного с парапневмоническим выпотом в легочной ткани определялись мета- и посттуберкулезные изменения не установленной активности.
В первой группе количество положительных проб ДСТ составило 91,67 %±5,64 %, отрицательных — 8,33 %±5,64 %, количество положительных ПМ — 95,83 %±4,08 %, отрицательных — 4,17 %±4,08 %.
Сравнительное изучение результатов двух кожных тестов у пациентов с туберкулёзным плевритом показало, что частота положительных реакций на пробу Манту была несколько выше, чем на Диаскинтест ® 95,83 %±4,08 % и 91,67 %±5,64 % соответственно, однако достоверность этих различий доказать не удалось (p>0,05). Средний размер папулы среди пациентов с туберкулёзным плевритом положительно реагирующих на специфические кожные тесты составил при пробе Манту 14,86±0,64 мм, а при ДСТ 13,71±0,91 мм (рис. 1).
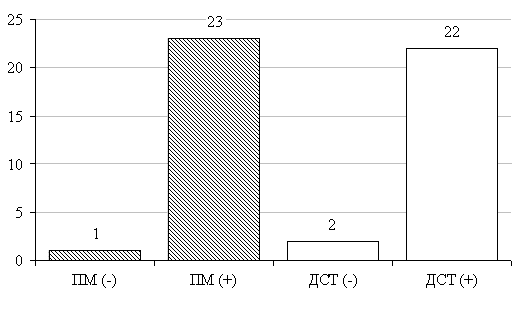
Рис. 1. Результаты реакций на пробу Манту (ПМ) и Диаскинтест (ДСТ) в 1 группе.
Примечание — ПМ (+) и ДСТ (+) — p>0,05, ПМ (-) и ДСТ (-) — p>0,05.
Количество гиперергических реакций при постановке пробы Манту было 4,41 % ± 2,49 % и 35,29 % ±5,8 % при ДСТ (рис. 2).
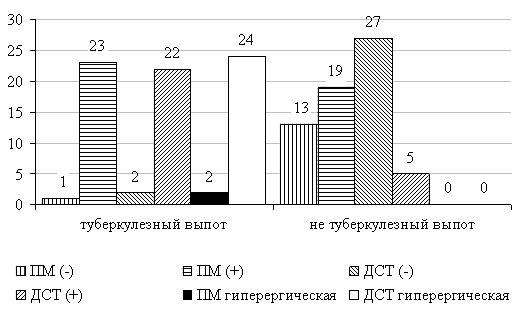
Рис. 2. Результаты реакций на пробу Манту (ПМ) и Диаскинтест (ДСТ) в 1 и 2 группах.
Примечание –ПМ гиперергичекая и ДСТ гиперергическая — p Диаскинтест®, проба Манту, туберкулёз, плеврит, плевральный выпот, синдром накопления жидкости в плевральной полости.
Похожие статьи
Как показывает клиническая практика, диагностика туберкулёзного плеврита представляет
Цель работы — определение диагностической эффективности молекулярно-генетического
В результате комплексного обследования 89 больных экссудативными плевритами у 8.
2. Диагностика туберкулезного коксита основывается на сопоставлении
Эффективность этапных операций при распространенном туберкулезе легких.
Наблюдение двух случаев ВИЧ-ассоциированных заболеваний у больных с отрицательными результатами тестов на ВИЧ.
Некоторые из диагностических материалов до проведения теста были деконтаминированы с
Проведенный анализ позволил выявить из 113 пациентов с отрицательным результатом микроскопии 50
МБТ отрицательный. Ошибка теста. RIFне оценен. Плевральная жидкость.
Анализ нашего материала показал, что процент ошибочной трактовки результатов лучевого обследования туберкулезного спондилита на начальных этапах все еще велик, преобладает поздняя диагностика туберкулезного спондилита.
Диагностическая ценность микробиологических исследований у бациллярных больных
При изучении эффективности использования молекулярно-генетического метода для выявления
Кульчавеня Е. В., Холтобин Д. П. Дифференциальная диагностика туберкулеза.
Целью исследования явилось изучить диагностическую ценность компьютерной томографии (КТ) при туберкулезном спондилите.
Реактивный плеврит.
Эффективность компьютерной томографии при обследовании пациентов с камнями, расположенными в мочеточнике, и.
Специфичность (ДС) созданной модели составила 76,2 %, чувствительность (ДЧ) — 80,0 %, диагностическая эффективность (ДЭ) — 78,1 %, прогностическая ценность положительного результата –76,2 %, прогностическая ценность отрицательного результата — 80,0 %.
Эффективность молекулярно-генетического метода GeneXpert MTB/RIF для диагностики туберкулеза.
Основные термины (генерируются автоматически): MTB, RIF, молекулярно-генетический метод, отрицательный результат, прогностическая ценность, лекарственная.
Читайте также:


