Нолицин от кишечной палочки отзывы
Небольшой экскурс, на доступном языке, для понимания того, какую " таблетку" мы принимаем внутрь.
Нолицин- противомикробное средство. Действующее вещество и самое ценное в торговом названии нолицина- норфлоксацин. Оказывает бактерицидное действие, группа фторхинолонов.
Проще говоря - дестабилизирует цепь ДНК бактерий, тем самым приводя к их гибели. Имеет широкий спектр антибактериального действия, длительностью около 12 часов. Чувствительны к нему, часто встречающиеся и известные нам : бактерия стафилококк, гонококки (вызывают гонорею), менингококк, кишечная палочка (Е. Coli). клебсиелла (причина-пневмоний, уроген. инфекций, сепсиса. ), сальмонелла (сальмонеллез, бр. тифа), гемофильная палочка (пневмония, менингит, грипп), и другие, которые можно изучить в аннотации к препарату. Т. е. такого рода бактерии, нолицин способен уничтожить при определенного рода условиях.
Мое личное использование нолицина связано с лечением цистита (воспаление мочевого пузыря). Провоцирующих факторов имеется много: переохлаждение, застой крови в малом тазу, неправильная гигиена, использование катетера, неправильное нижнее белье и т. д. и т. п. Самая частая причина- возбудитель кишечная палочка, попадающая в мочевой канал. В здоровом состоянии мочеиспускательный канал стерилен.
Все два заболевания циститом, развились у меня после перенесенной затяжной орви. В первом случае были сданы все положенные анализы, наблюдение врача и назначен нолицин 400 мг 2 раза в день, 5 дней. Во второй раз сориентировалась быстро и самостоятельно. Выпив однократно Монурал, всеми разрекламированное средство, как менее токсичное и целенаправленно действующее, кроме сильных спазмов в желудке и боли в животе, улучшений не почувствовала. В ночь спас только нолицин (400мг). Боли, рези, позывы практически пропали к утру, общее состояние заметно улучшилось. Теперь допиваю последние дни, далее сдам общий анализ мочи и крови. Одновременно с нолицином, лично я, по совету уролога, принимаю дополнительно пробиотик, что значительно снижает возникновение кандидоза. В этот раз попался на глаза Бифиформ ( по инструкции), . Но, если хронически человек кандидозом не страдает, стандартный кандидоз от антибиотиков, после их прекращения проходит самостоятельно и лечения не требует.
Нюансы, замеченные при приеме нолицина:
- если имеется аллергия на ацетилсалициловую кислоту, принимать нельзя!
- если беременны, на ГВ, принимать нельзя!
- в сочетании с другими лекарствами обязательна консультация врача и чтение аннотации к лекарству, на предмет их совместимости!
- принимать за 1 час ДО или 2 часа ПОСЛЕ еды, т. к. пища снижает скорость и качество всасывания!
- запивать как минимум стаканом, и только кипяченой водой! ( молоко, соки, кофе нельзя!)
- избегать воздействия прямого солнечного света!
- избегать чрезмерных физических нагрузок!
- не рекомендуется управлять транспортными
средствами и работать с механизмами до выяснения индивидуальной реакции организма на препарат;
- прием с алкоголем опасен! Сочетая между собой свои побочные эффекты, алкоголь и Нолицин могут отключить сознание, вплоть до
коматозного состояния;
- из побочных эффектов, один из самых частых- кандидоз, боли ЖКТ.
Обратить внимание стоит и на информацию, указанную в аннотации ". " В течение всего лечения необходимо поддерживать нормальный диурез (профилактика нефроуролитиаза)". Нефроуролитиаз- это камни в почках, простыми словами. Речь идёт о способности нолицина образовывать камни в почках. На это стоит обратить предельное внимание, если Вы принимаете этот препарат без необходимых обследований и консультации врача.

Нолицин при цистите назначают для подавления патогенной микрофлоры. Препарат уничтожает ДНК стафилококков, сальмонелл, энтерококков, синегнойной и кишечной палочки, но не действует против грибков, вирусов и простейших микроорганизмов. Лекарство содержит норфлоксацин – антибиотик группы фторхинолонов.
Показания к применению
Нолицин применяется для терапии инфекционных патологий кишечника и мочеполовой системы. Препарат эффективен, если возбудитель болезни чувствителен к норфлоксацину. Показания к назначению лекарства следующие:
- цистит (острый и хронический);
- уретрит;
- пиелонефрит;
- гонорея (без осложнений);
- эндометрит;
- хронический простатит;
- цервицит;
- дизентерия;
- сальмонеллез.
С целью профилактики Нолицин назначают при обострении хронических инфекционных болезней мочеполовой системы, для предотвращения расстройств желудка во время поездок и путешествий, при угрозе заражения крови.
Состав и форма выпуска
Нолицин производится только в виде таблеток оранжевого цвета, каждая из которых содержит 400 мг норфлоксацина. Препарат расфасован в упаковки по 10 или 20 штук.
Способ применения и дозы
Таблетки принимают внутрь на голодный желудок, запивая жидкостью. Количество воды должно быть достаточно большое (не менее стакана), т. к. препарат раздражает стенки желудка и кишечника. Нельзя употреблять Нолицин с минеральной водой.
Инструкция по применению рекомендует принимать Нолицин при цистите в следующей дозировке:
- Острый и хронический цистит: 400 мг (1 таблетка) 2 раза в день.
- Предотвращение обострений цистита: 200 мг (½ таблетки) перед сном.
При прохождении курса лечения Нолицином нужно соблюдать следующие правила:
- Пить не менее 1,5 л жидкости в день.
- Во время приема Нолицина избегать воздействия ультрафиолета, не загорать на пляже и в солярии. Антибиотик повышает чувствительность кожи к солнечным лучам.
- Интервал между приемом лекарства должен составлять 12 часов. Если пациент забыл принять таблетку, то следующую дозу удваивать нельзя.
- Препараты с висмутом, железом или цинком принимают через 2 часа после употребления Нолицина. Антибиотик можно пить через 6 часов после приема лекарств с содержанием этих элементов.
- Совместимость с алкоголем плохая. Прием спиртного во время курса лечения не только снижает действие лекарства, но и приводит к обмороку, головокружению, а в тяжелых случаях – к коме.
- Нолицин оказывает влияние на управление транспортным средством. Лекарство снижает концентрацию внимания и замедляет психическую и моторную реакцию. Поэтому во время курса лечения нужно воздержаться от вождения автомобиля.
Побочные действия
Нолицин может оказывать неблагоприятное воздействие на разные органы и системы организма. Чтобы этого избежать, необходимо строго соблюдать дозировку, которую назначил врач.
Центральная нервная система может отреагировать на прием лекарства следующими проявлениями:
- обморок;
- головная боль;
- нарушения сна;
- головокружение;
- галлюцинации;
- плохой сон.
Возможны нарушения функции мочевыделительной системы:
- выделение крови из мочеиспускательного канала;
- воспаление почек (гломерулонефрит);
- повышение мочевины и креатинина в крови.
Длительный прием Нолицина может негативно сказаться на сердце и сосудах, это проявляется следующими признаками:
Могут проявляться признаки чувствительности слизистой желудка к Нолицину:
Возможно изменение картины крови:
- лейкопения;
- снижение гемокрита;
- изменение состава крови.
У аллергиков прием лекарства может вызывать сыпь по типу крапивницы и отечность.
В редких случаях наблюдаются боли в суставах и повышенная хрупкость сухожилий.
При долгом приеме Нолицин снижает защитные силы организма и уничтожает полезные микробы во влагалище у женщин. Это приводит к кандидозу (молочнице) половых органов и полости рта.
Противопоказания
Нолицин показан не всем группам пациентов при цистите. Препарат не следует назначать при следующих патологиях и состояниях организма:
- индивидуальной непереносимости действующего вещества – норфлоксацина;
- эпилепсии;
- нарушениях церебрального кровообращения;
- атеросклерозе;
- недостаточности почек или печени;
- дефиците фермента эритроцитов – глюкозо-6-фосфатдегидрогеназы;
- аллергической реакции на ацетилсалициловую кислоту.
Беременность и лактация
Медицине неизвестно, насколько безопасен Нолицин при грудном вскармливании и беременности. Такие исследования не проводились. Поэтому лекарство во время беременности назначают только по жизненно важным показаниям. При этом врач оценивает возможную пользу для матери и риск для плода.
Если Нолицин назначают в период лактации, то грудное вскармливание необходимо прекратить, и перевести ребенка на искусственные молочные смеси.
Применение в детском возрасте
Нолицин не применяют для лечения детей и подростков до 18 лет.
Применение в пожилом возрасте
У пожилых людей при приеме лекарства возможны побочные явления со стороны нервной системы: беспокойное поведение, повышенная раздражительность, сниженное настроение, сонливость, усталость, тревожность, шум в ушах.
Длительность лечения
При остром цистите длительность курса лечения составляет от 3 до 5 дней. При осложнениях и хронической форме заболевания Нолицин нужно принимать от 1 до 3 недель. Для профилактики рецидивов воспаления мочевого пузыря препарат употребляют не менее 6 месяцев.
Женщинам пожилого возраста и тем, кто пользуется спермицидными противозачаточными кремами, антибиотик назначают курсом 7 дней.
Взаимодействие с другими препаратами
Нолицин нежелательно употреблять вместе с Теофиллином, т. к. антибиотик понижает содержание бронхолитика в крови. Препарат снижает действие антибактериальных лекарств нитрофурановой группы.
Нолицин усиливает действие антибиотика Цефалоспорина, антикоагулянта Варфарина и антигликемических лекарств. Препарат потенцирует эффект гипотензивных средств, их совместный прием может вызвать резкое снижение АД.
Передозировка
Передозировка возникает при превышении терапевтической дозы лекарства, у почечных больных и при длительном курсе лечения. Появляются тошнота, диарея, головокружение, судорожные припадки с потерей сознания. Необходимо срочно обратиться за медицинской помощью. Антидота против норфлоксацина не существует, проводится симптоматическое лечение.
Условия хранения
Нолицин необходимо хранить при температуре не более +25ºC, упаковку с таблетками нужно беречь от воздействия света и влаги.
Срок годности
При правильных условиях хранения Нолицин сохраняет годность в течение 5 лет со дня выпуска. По истечении этого срока лекарство не следует употреблять.
Каждая таблетка Cyto forte: препятствует прикреплению бактерий к клеткам уротелия; деформирует клетки болезнетворных микроорганизмов; повреждает клеточные мембраны бактерий и блокирует их синтез; предотвращает образование бактериальных биопленок; способствует естественному выведению вредных бактерий вместе с мочой.
Важно выпивать за день достаточное количество жидкости. Это будет способствовать вымыванию кишечной палочки из мочевого пузыря и уменьшению раздражения слизистой оболочки органа мочой. 9/27/2017«При обнаружении кишечной палочки в моче уместно использовать отвары целебных трав как вспомогательную терапию. Лечение Эшерихии коли в моче можно дополнить рецептами из … Кишечная палочка в моче в норме не появляется. Ее присутствие говорит об ошибках сбора материала либо о воспалительном процессе в мочевыводящих путях.
Чаще всего цистит развивается из-за кишечной палочки, которая проникает в мочевой пузырь. Воспаление слизистой оболочки пузыря проявляется следующими признаками: Лечение кишечной палочки в моче Если кишечная палочка в моче не вызвала никаких патологических изменений и человек не чувствует каких-либо тревожных симптомов, вероятней всего ему не . Лечение кишечной палочки в моче Кишечная палочка – наиболее частый возбудитель цистита. Она провоцирует эту болезнь примерно в 80% случаев.
Лечение кишечной палочки в моче включает в себя различные мероприятия: Кишечная палочка в мочевом пузыре Кишечник человека заселен огромным числом различных бактерий, которые принимают участие в формировании иммунной защиты. Важно выпивать за день достаточное количество жидкости. Это будет способствовать вымыванию кишечной палочки из мочевого пузыря и уменьшению раздражения слизистой … Чтобы обезопасить себя, и чтобы правильно подобрать лечение, нужно знать, какую роль кишечная палочка играет в организме, как она попадает в мочевой пузырь, как распознать признаки цистита .
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом - отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе - постельный режим, если это возможно. Третье, но самое важное - прием биодобавки CytoForte. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема CytoForte, чтобы средство начало действовать.
Если кишечная палочка вызвала диарею, необходимо восстановление водно-электролитного баланса с помощью регидратации. В целом, лечение зависит в первую очередь от штамма кишечной палочки. При обнаружении кишечной палочки в моче уместно использовать отвары целебных трав как вспомогательную терапию. Лечение Эшерихии коли в моче можно дополнить рецептами из народа. Лечение кишечной палочки в моче Кишечная палочка в мочевом пузыре Кишечник человека заселен огромным числом различных бактерий, которые принимают участие в формировании иммунной защиты.
Лечебный курс: по 1 таблетке 2 раза в день Совместно с антибиотиками: по 1,5 таблетки 2 раза в день В период обострений: по 2 таблетки 2 раза в день В целях профилактики: по 1 таблетке 1 раз в день
Заполните форму для консультации и заказа Cytoforte - средство от цистита. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Однако иногда соответствующие анализы выявляют наличие кишечной палочки в моче человека. Это говорит о том, что микроорганизм обитает в мочевых путях, что является тревожным звоночком. О своем здоровье человек начинает думать только тогда, когда оно начинает напоминать о себе различными заболеваниями. Цистит — одно из инфекционных заболеваний, известное и мужчинам, и женщинам.
Как облегчить цистит, лечение цистита и воспаления яичников, цистит лечение у женщин препараты нолицин, возможно ли лечение цистита без антибиотиков, средство от цистита для кормящих, Купить Cytoforte - средство от цистита в Днепропетровске, какое эффективное средство от цистита у женщин. 
Официальный сайт Cytoforte - средство от цистита
Купить Cytoforte - средство от цистита можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша


Отзывы покупателей:
У меня супруга раньше постоянно страдала циститом, хотя никогда не ходила раздетая. Год назад, может больше доктор посоветовал ей CytoForte и после курса она ни разу не жаловалась на симптомы. Так что от ее лица советую.
CytoForte отлично работает! Был хронический пиелонефрит, как чуть простужусь или переработаю, давал о себе знать. Лечилась от него почти 4 года. Перепила много всего, особых улучшений не было. По совету врача в прошлом году прошла курс CytoForte, и все прошло. С тех пор про болячку эту забыла.
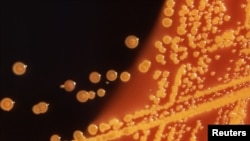
Кишечная палочка (Escherichia coli)
Результаты поиска в Интернете
E.coli является обычным обитателем кишечника многих млекопитающихся, в частности, приматов, к числу которых принадлежит и человек. Поэтому ее часто называют кишечной палочкой. В организме человека E.coli выполняет полезную роль, подавляя рост вредных бактерий и синтезируя некоторые витамины.
Однако существуют разновидности бактерий E.coli, способные вызывать у человека острые кишечные заболевания. В настоящее время выделяют более 150 типов патогенных (так называемых "энтеровирулентных") палочек E.coli, объединенных в четыре класса: энтеропатогенные (ЭПЭК), энтеротоксигенные (ЭТЭК), энтероинвазивные (ЭИЭК) и энтерогемморагические (ЭГЭК).
Бактерии группы кишечной палочки не устойчивы к высокой температуре, при 60°С гибель их наступает через 15 минут, при 100°С - мгновенно. Сохраняемость кишечной палочки при низких температурах и в различных субстратах внешней среды изучена недостаточно. По некоторым данным в воде и почве кишечная палочка может сохраняться несколько месяцев.
Обычные дезинфецирующие вещества (фенол, формалин, сулема, едкий натр, креолин, хлорная известь и др.) в общепринятых разведениях быстро убивают кишечную палочку
Вызываемое заболевание
Кишечные заболевания, вызываемые патогенными E.coli объединяются общим названием эшерихиозы. Используются также термины коли-инфекция, коли-энтерит, диарея путешественников, колибактериоз (в основном в ветеринарии). Эшерихиоз относится к острым кишечным заболеваниям с фекально-оральным механизмом заражения. Каждый из вышеперечисленных классов патогенных E.coli характеризуется определенными различиями в протекании болезни, которая по своим симптомам может напоминать холеру или дизентерию. Инкубационный период длится 3-6 дней (чаще 4-5 дней).
Носители и распространение
Как уже упоминалось, бактерии E.Coli входят в состав нормальной кишечной флоры не только человека, но и крупного рогатого скота, свиней. Молодняк последних часто заражается колибактериозом и, соответственно, их мясо (говядина или свинина) может служить источником заражения. Подвержены этому заболеванию и домашние животные (собаки, кошки), однако основным способом заражение является все-таки фекальное загрязнение питьевой воды или продуктов питания.
Опасность для человека
Инфицирующая доза сильно зависит от типа патогенной кишечной палочки (так для энтеротоксигенной E.coli эта величина может составлять от 100 миллионов до 10 миллиардов бактерий, в то время как для энтероинвазивной и, предположительно, энтерогемморагической E.coli - всего 10 организмов). В наибольшей степени восприимчивы к заболеванию дети раннего возраста, пожилые и ослабленные люди. У детей эшерихиоз протекает в виде различной тяжести энтеритов, энтероколитов в сочетании с синдромом общей интоксикации. При средних и тяжелых формах сопровождается повышением температуры, поносом, сепсисом. У взрослых заболевание, вызванное эшерихией, напоминает по течению и клиническим симптомам острую дизентерию. Протекает чаще в стертой и легкой формах, реже (15-20%) встречается среднетяжелая и тяжелая (3%) формы. Прогноз у взрослых и детей старше года благоприятный, наиболее тяжело заболевание протекает у детей первого полугодия жизни.
Возбудитель - диареегенные штаммы кишечной палочки Echerichia coli из семейства Enterobacteriaceae рода Escherichie. В пределах данного вида выявлены штаммы с более чем 167 различными соматическими (о), 56 жгутиковыми (Н) и неодинаковыми капсульными (К) натигенами. Различают энтарогеморрагические, энтероинвазивные, энтеропатогенные, энтероморрагические и УэнтреаггрегативныеФ категории штаммов кишечной палочки. Диареегенные кишечные палочки устойчивы в окружающей среде, сохраняя жизнеспособность в молоке до 34 дней, детских питательных смесях - до 92 дней, на игрушках и предметах обихода до 3-5 мес. При 60- С гибнут через 10 мин, под струей кипятка мгновенно, 1 % раствора хлорамина, 1-2 % раствора хлорной извести, 1 % раствора фенола, 3 % раствора лизола - за 15-30 мин.
Резервуар и источники возбудителя: человек, больной или носитель. Больные имеют более высокую эпидемиологическую значимость, чем носители.
Период заразительности источника зависит от свойств возбудителя: при эшерихиозе, вызванном ЕТЕС и ЕНЕС, больной заразен только в первые дни заболевания, в случаях EIEC и ЕРЕС - 1-2 нед, иногда до 3 нед. Носители могут выделять возбудителя месяцами.
Механизм передачи возбудителя фекально-оральный; пути передачи - пищевой, водный, бытовой (через загрязненные руки, игрушки и др.).
Естественная восприимчивость людей высокая, особенно выраженная среди новорожденных и ослабленных детей. Около 35 % детей, общавшихся с источником возбудителя инфекции, становятся носителями. Постинфекционный иммунитет, по-видимому, носит серотиповой характер.
В прессе все чаще говорят о скором кошмарном будущем, где можно будет погибнуть от безобидного пореза: все лекарства окажутся бессильны против даже самой простой инфекции. Апокалиптические сценарии еще далеки от реальности, но проблема антибиотикорезистентности – устойчивости бактерий к лекарствам – с каждым годом становится все острее.
На прошедшей неделе в Давосе британский министр здравоохранения Мэтт Хэнкок призвал "предотвратить ужасное будущее", в котором люди окажутся беззащитны перед бактериями с множественной лекарственной устойчивостью (их иногда называют "супербактериями" или "супермикробами").
Представляя свой план борьбы, Хэнкок сравнил масштаб проблемы антибиотикорезистентности с войнами и изменением климата. Похожими формулировками оперирует Всемирная организация здравоохранения (ВОЗ) и специалисты по всему миру.
Настоящее Время разобралось для вас в антибиотиках и супербактериях.
Насколько все плохо?
Ситуация пока не критическая, но очень серьезная. Бактерии научились противостоять даже самым сильным и редко применяемым лекарствам ("антибиотикам резерва", таким, как колистин), при этом с 1980-х годов принципиально новых антибиотиков практически не появлялось. Исследования идут, но они слишком долгие и дорогие – а бактерии вырабатывают неуязвимость против антибиотиков куда быстрее. Дело осложняется и простотой путешествий: супербактерии получают возможность легко распространяться по всему миру.
Авторы британского исследования антибиотикорезистентности (2016 год) оценивали, что количество смертей от таких супербактерий в мире может вырасти примерно с 700 тысяч в год до 10 млн ежегодно к 2050 году – это больше, чем число жертв онкозаболеваний (на момент публикации). Потери ВВП при таком сценарии достигнут 100 триллионов долларов.
Пока не существует систем, позволяющих полноценно отслеживать мировую ситуацию с антибиотикорезистентностью в мировом масштабе. Проект ВОЗ под названием GLASS стартовал в 2015 году и по состоянию на конец 2018 года включал в себя лишь 71 страну. В последний отчет (опубликован в январе 2019 года) вошли данные об антибиотикорезистентности всего из 49 стран, при этом их качество пока не позволяет сравнивать между собой ситуацию в различных государствах и регионах.
В региональных отчетах также не много поводов для оптимизма. Страны Евросоюза за восемь лет (2007-2015) зафиксировали более чем двукратный рост числа погибших от инфекций, вызванных неуязвимыми для антибиотиков микробами, говорится в недавнем исследовании. По количеству потерянных лет здоровой жизни в пересчете на 100 тысяч населения (170) подобные инфекции практически сравнялись с суммарным эффектом ВИЧ, гриппа и туберкулеза (183). Более всего таким инфекциям в ЕС подвержены дети до года и люди старше 65 лет.
Хотя в еще одной свежей публикации крупный госпиталь Марселя показал, что за 15 лет (2001-2016) у них ситуация с резистентностью к антибиотикам не ухудшилась. К тому же, судя по мировой прессе, пока неуязвимые к абсолютно всем антибиотикам инфекции все же не носят массовый характер: громче всего обсуждали отчет двухлетней давности о 70-летней американке, погибшей от неуязвимой для всех антибиотиков бактерии (ее она скорее всего подхватила в Индии, где попала в больницу с переломом).
Какие именно организмы называют супербактериями?
Супербактерии (супермикробы) – это микроорганизмы, обладающие устойчивостью сразу к нескольким антибиотикам. Иногда – ко всем существующим.
В 2017 году ВОЗ опубликовала список из 12 бактерий, для борьбы с которыми срочно нужны новые антибиотики. Критически важны лекарства, способные справиться с устойчивыми к карбапенему энтеробактериями (например, кишечной палочкой E.Coli), синегнойной палочкой (Pseudomonas aeruginosa) и ацинетобактером (Acinetobacter baumannii). Чаще всего именно эти возбудители вызывают так называемые "внутрибольничные инфекции", с которыми врачам особенно сложно бороться из-за множественной устойчивости бактерий и ухудшенного состояния больных.
Также в список ВОЗ попали ванкомицин-резистентные энтерококки (Enterococcus faecium), невосприимчивый к метициллину и ванкомицину золотистый стафилококк (methicillin-resistant staphylococcus aureus, MRSA), цефалоспорин- и фторхинолон-резистентный гонококк, кларитромицин-резистентный хеликобактер и другие бактерии. Они вызывают серьезные болезни: заражение крови, менингит, пневмонию, инфекции мочевыводящих путей и гонорею.
Часто в материалах об антибиотиках фигурируют понятия “грамположительные бактерии” и “грамотрицательные бактерии”. Последние (например, кишечная палочка) обладают двумя клеточными мембранами: с ними сложнее бороться, и эффективных против них антибиотиков в мире меньше.
Как действуют антибиотики и появляется резистентность?
Антибиотики или "противомикробные препараты" – особые вещества, останавливающие рост клеток бактерий или уничтожающие их. Для этого существуют несколько механизмов: как правило антибиотики атакуют клеточную стенку, мешают синтезу белка или ДНК бактерий.
Резистентность к антибиотикам обнаружили вскоре после их появления. Первый в мире антибиотик – перевернувший медицину ХХ века пенициллин – Александр Флеминг открыл в 1928 году, но массово применять его начали лишь в 1942-м. Еще до этого, в 1940-м стало известно об устойчивой к пенициллину кишечной палочке.
Бактерии постоянно меняются, чтобы стать невосприимчивыми к действию антибиотиков: "выгодные" мутации передаются бактериями друг другу. Микробы приспосабливаются к антибиотикам даже в огромной концентрации крайне быстро. Посмотрите на видео, как всего за 11 дней кишечная палочка адаптируется к тысячекратной дозе (в центре) антибиотика:
Главными "инкубаторами" супербактерий оказываются больницы: там, где постоянно применяются мощные антибиотики, растут популяции невосприимчивых к ним микробов. Способствует развитию устойчивости бактерий и сельское хозяйство: там антибиотики широко применяют для профилактики болезней и ускорения роста животных.
Смертельна ли встреча с супербактерией?
Для здорового человека с нормальным иммунитетом – нет. Но чаще всего такие микробы встречаются в больницах, куда попадают люди, уже ослабленные той или иной болезнью. Для пациентов (например, находящихся на искусственной вентиляции легких) встреча с супербактериями может запросто стать фатальной.
Сейчас без антибиотиков невозможны сложные хирургические операции, трансплантации и борьба с раком посредством химиотерапии. Последняя обычно значительно подавляет иммунитет: для таких больных даже самая обычная инфекция может стать смертельной, не говоря уже о вызванной супермикробами.
При этом с инфекциями от мультирезистентных бактерий, пока на них действуют хоть какие-то антибиотики, можно жить, пусть даже это и будет сопряжено со страданиями.
Эмили Моррис рассказала, что супербактерию в ее мочевом пузыре обнаружили в подростковом возрасте и с тех пор ей пришлось перепробовать множество антибиотиков, в том числе "препараты резерва", вроде карбапенема.
Во время беременности она была вынуждена принимать антибиотик, не проверявшийся на беременных, ее новорожденному ребенку пришлось сразу пройти курс терапии антибиотиками. "Это было очень страшно", – рассказывала 24-летняя Моррис журналу New Scientist в 2017 году.
32-летняя Кэтрин Уильямс уже более 10 лет постоянно принимает антибиотики из-за болезни мочевыводящих путей, вызванной супербактериями.
"Каждый раз, когда заканчивается курс приема антибиотиков, болезнь возвращается, – говорила она в интервью BBC. – Боль просто приковывает тебя к постели до следующего курса приема антибиотиков. То, что мне придется принимать антибиотики всю жизнь, меня очень пугает".
Что в России и других постсоветских странах?
В России и других постсоветских странах – например, Украине, Казахстане, Беларуси – антибиотики долго продавались без рецепта. Это вело к злоупотреблениям и самолечению, а в итоге – способствовало развитию резистентности у бактерий.
В октябре 2017 года в России приняли "Стратегию предупреждения распространения антимикробной резистентности". Документ, подписанный главой правительства Дмитрием Медведевым, предусматривает два главных этапа:
- До 2020 года население будут информировать о правильном использовании антибиотиков, работать над лучшим выявлением резистентности и определении базовых показателей, как оценивать ее распространенность.
- На втором этапе (до 2030 года) планируется снизить число случаев болезней, связанных с супербактериями.
Почему так долго не появляются новые антибиотики?
За последние десятилетия арсенал медиков практически не пополнялся антибиотиками принципиально новых классов. Причин тому несколько.
Разработка таких лекарств – это сложное и затратное занятие, обходящееся в сотни миллионов или миллиарды долларов. Для фармакологических компаний оно не всегда интересно с коммерческой точки зрения: курсы антибиотиков обычно краткосрочны, в отличие от лекарств для хронических заболеваний (антиретровирусная терапия, например, людям с ВИЧ необходима всю жизнь). К тому же из-за быстрого возникновения резистентности растет риск обесценивания инвестиций в разработку новых препаратов.
Тем не менее, в последнее время вошли в обиход мощные антибиотики, полученные на базе старых открытий – в первую очередь, Линезолид (Зивокс). Да и представители существующих классов все время совершенствуются и нередко могут усиливать эффект при совместном использовании.
Что делать?
ВОЗ рекомендует использовать антибиотики только по назначению врача (а врачам – их разумно назначать) и всегда полностью проходить курс лечения, а не останавливать прием антибиотиков сразу после улучшения самочувствия.
Также рекомендуется не хранить, не использовать заново и не передавать другим оставшиеся дозы лекарства.
Важно не пытаться лечить вирусные заболевания антибиотиками, вакцинироваться, укреплять собственный иммунитет и тщательно соблюдать правила гигиены, рекомендует ВОЗ.
Также есть смысл по возможности избегать больниц в регионах, где санитарная ситуация далека от идеальной. В первую очередь – в Азии и Африке. По данным британского отчета, там к 2050 году будет больше всего погибших от инфекций супербактериями.
Если у вас или у близких есть подозрение на такую инфекцию, добейтесь консультации специалиста по инфекционным болезням. Недавнее исследование показало, что это может на 50% снизить смертность от инфекций, вызванных бактериями с множественной лекарственной устойчивостью.
Чего ждать в будущем?
Проблемой невосприимчивости к антибиотикам годами занимаются ученые и специалисты в области охраны общественного здоровья, и поводы для оптимизма есть.
ВОЗ в 2015 году одобрила глобальный план по борьбе с устойчивостью к противомикробным препаратам. Различные страны – в том числе США, Россия и совсем недавно Великобритания – принимают собственные комплексы мер по борьбе с устойчивостью бактерий к антибиотикам. Обычно они включают информирование пациентов и врачей о разумном использовании препаратов, ограничения на применение антибиотиков в сельском хозяйстве и содействие разработкам новых классов антибиотиков.
Несмотря на все сложности, такие разработки уже идут и появляются отдельные многообещающие результаты. Например, теиксобактин – принципиально новый антибиотик, открытый в 2015 году группой ученых из США, Германии и Великобритании.
В конце 2017 года его научились эффективно синтезировать, а в 2018-м действие синтетического теиксобактина успешно проверили на мышах. Но до появления лекарства для людей еще далеко: по оценкам ученых, 6-10 лет.
Оно может и вовсе не появиться: например, многообещающий платенсимицин, представленный в 2006 году, так и не добрался до полноценных клинических тестов из-за его неэффективности при введении стандартными методами. Однако исследования принципов работы платенсимицина позволяют надеяться на появление новых, более эффективных разработок.
В начале 2018 года ученые Рокфеллеровского университета в США представили еще один принципиально новый класс антибиотиков – малацидины, но до появления лекарств на их основе понадобится еще больше времени.
Рассматриваются и другие варианты терапии против супербактерий: целенаправленное усиление иммунитета, антимикробные пептиды, синтетические вещества, позаимствованные у вирусов, добавление особых элементов к уже существующим антибиотикам для повышения эффективности и другие способы. Однако все они пока находятся на разных стадиях готовности и для массового клинического использования не одобрены.
Читайте также:


