Лоаоз что это такое

Лоаоз – это гельминтоз из группы филяриатозов, который характеризуется хроническим течением. Основным проявлением лоаоза является миграция половозрелых паразитов в тканях организма, вследствие чего развивается так называемая калабарская опухоль. Лоаоз встречается в тропических лесах Центральной и Западной Африки.
Возбудителем лоаоза являются нематоды Loa loa. Промежуточным хозяином для Loa loa являются слепни рода Chrysops, окончательным хозяином - человек. Половозрелые черви Loa loa паразитируют под конъюнктивой глаза, в подкожной клетчатке, а также под серозными оболочками. Самки Loa loa производят микрофилярий - живых личинок, - которые мигрируют в капилляры легких. Спустя несколько недель микрофилярии мигрируют в периферические сосуды.
Инкубационный период обычно продолжается несколько лет, в редких случаях он сокращается до четырех месяцев. Лоаоз вначале проявляется развитием аллергических реакций. Температура тела повышается (обычно до субфебрильных цифр), на коже появляются уртикарные высыпания, возникают парестезии, боли в конечностях. Передвижение гельминтов в подкожной клетчатке сопровождается жжением и зудом. В случае проникновения червя под конъюнктиву глаза у пациента развивается конъюнктивит, сопровождающийся резкой болезненностью и опуханием век.
Для лоаоза характерно внезапное возникновение безболезненного отека на ограниченных участках тела, который обычно рассасывается в течение трех суток (реже - нескольких недель). В области отека кожа становится гиперемированной (красной) либо, наоборот, бледнеет. Отеки могут возникать на разных участках тела, однако чаще всего они появляются на конечностях.
Если гельминт проник под конъюнктиву глаза, его легко выявить при обычном осмотре. Заподозрить лоаоз можно у пациента, проживающего либо посещавшего страны Африки, у которого присутствуют признаки калабарской опухоли (ограниченного ангионевроточеского отека с эритемой, располагающегося на конечностях и других участках тела).
Для подтверждения диагноза необходимо выделить половозрелых паразитов из подкожной клетчатки или тканей глаза либо выявить микрофилярий в крови. В месте калабарской опухоли проводят биопсию. В случае, когда выделить гельминтов не удается, диагноз устанавливается на основании анамнеза пациента, клинических данных, результатов лабораторных анализов.
Лабораторные признаки лоаоза включают выраженную эозинофилию, высокий титр антител к филяриям, также признаки анемии.
Лоаоз имеет инкубационный период и стадию клинических проявлений.
При появлении признаков, характерных для лоаоза, в особенности при пребывании в стране Центральной или Западной Африки либо посещения в прошлом, необходимо обратиться к врачу (инфекционисту, паразитологу).
При подтверждении диагноза пациенту проводится терапия, которая включает проведение курса лечения противогельминтным препаратам. В случае наличия большого количества микрофилярий терапия может сопровождаться усилением побочных явлений и аллергическими реакциями. При тяжелой инвазии терапию следует начинать с применения глюкокортикостероидов и небольших доз противогельминтного средства. Если побочные эффекты отсутствуют, дозу глюкокортикостероида снижают, а противогельминтного средства повышают.
Также может потребоваться применение антигистаминных средств.
Взрослых гельминтов Loa loa можно извлекать хирургическим методом (например, при локализации паразита под конъюнктивой глаза).
При локализации гельминтов под конъюнктивой глаза может развиваться конъюнктивит, отек век, блефароспазм. Также при лоаозе у пациента может развиваться нефропатия, дилатационная кардиомиопатия, энцефалопатия (при проникновении гельминтов в центральную нервную систему).
Кроме того, при присоединении вторичной инфекции в местах гибели взрослых паразитов, могут развиваться абсцессы.
Профилактика лоаоза заключается в ликвидации мест выплода слепней, а также выявлении и проведении лечения зараженным людям.
Личная профилактика предусматривает защиту от слепней и проведение химиопрофилактики.
Нет эффекта от иммунизации? Ищите гельминтоз!
Основные факты
В организме человека взрослые черви откладывают личинки (микрофилярии), которые мигрируют в кожу, глаза и другие органы. При укусе инфицированного человека самка мошки вместе с кровью поглощает также микрофилярии, которые продолжают свое развитие в ее организме и затем передаются другому человеку при последующих укусах.
Признаки и симптомы
Онхоцеркоз является заболеванием глаз и кожи. Симптомы вызывают микрофилярии, которые перемещаются в организме человека в подкожных тканях, вызывая сильную воспалительную реакцию, когда они погибают. У инфицированных людей могут проявляться такие симптомы, как сильный зуд и различные кожные повреждения. У некоторых инфицированных людей происходит поражение глаз, которое может приводить к нарушению зрения и стойкой слепоте. В большинстве случаев подкожные узелки формируются вокруг взрослых червей.
Географическое распределение 2017 г.

Онхоцеркоз распространен, главным образом, в тропических районах. Более 99% инфицированных людей проживают в 31 африканской стране к югу от Сахары:
- Ангола
- Бенин
- Буркина Фасо
- Бурунди
- Демократическая Республика Конго
- Габон
- Гана
- Гвинея
- Гвинея-Биссау
- Камерун
- Кения
- Кот-д’Ивуар
- Либерия
- Малави
- Мали
- Мозамбик
- Нигер
- Нигерия
- Объединенная Республика Танзания
- Республика Конго
- Руанда
- Сенегал
- Сьерра-Леоне
- Судан
- Того
- Уганда
- Центральноафриканская республика
- Чад
- Экваториальная Гвинея
- Эфиопия
- Южный Судан
Онхоцеркоз был также ввезен в Йемен, Бразилию и Венесуэлу (Боливарианскую Республику).
Программы по профилактике, борьбе и ликвидации
Вакцины или лекарства для профилактики инфицирования O.volvulus нет.
За период с 1974 по 2002 года онхоцеркоз был взят под контроль в Западной Африке в рамках проведения Программы по борьбе с онхоцеркозом (ПБО), благодаря, главным образом, распылению вертолетами и самолетами инсектицидов для уничтожения личинок мошки (борьба с переносчиками болезни). Эти усилия были дополнены проводимыми с 1989 года крупномасштабными кампаниями по распределению ивермектина.
Благодаря ПБО 40 миллионов человек были излечены от инфекции, у 600 000 человек была предотвращена слепота и 18 миллионов детей были рождены свободными от угрозы этого заболевания и слепоты. Кроме того, 25 миллионов гектаров заброшенных пахотных земель стали вновь использоваться для поселения и выращивания сельскохозяйственных культур, что позволяло накормить 17 миллионов человек в год.
Африканская программа по борьбе с онхоцеркозом (АПБО), созданная в 1995 г. для борьбы с онхоцеркозом в оставшихся эндемичных странах Африки, была закрыта в конце 2015 г. после того, как начался переход к ликвидации онхоцеркоза. Ее главной стратегией было обеспечение не требующего поддержки, ориентированного на отдельные сообщества лечения ивермектином и, при необходимости, ведение борьбы с переносчиками болезни методами, безопасными для окружающей среды. За последний год АПБО более 119 миллионов человек получили лечение ивермектином и во многих странах заболеваемость, связанная с онхоцеркозом, значительно снизилась. Ко времени закрытия АПБО более 800 000 человек в Уганде и 120 000 человек в Судане ивермектин более не требовался.
В 2017 году в странах Африки, где проводилась стратегия ориентированного на отдельные сообщества лечения ивермектином, более 152 млн человек получили лечение, что составляет более 70% глобального охвата. Расширенный специальный проект по элиминации забытых тропических заболеваний в Африке (РСПЭЗТБ), призванный обеспечивать проведение химиотерапии для профилактики ЗТБ, преследует четыре основных цели: 1. расширение масштабов лечения для достижения стопроцентного охвата соответствующих географических районов; 2. сокращение масштабов: прекращение лечения после прерывания передачи инфекции и достижения контроля над ней; 3. укрепление информационных систем для принятия научно- обоснованных мер; 4. обеспечение более эффективного распоряжения безвозмездно предоставленными препаратами за счет совершенствования практики управления цепями поставок. РСПЭЗТБ размещается в Региональном бюро ВОЗ для стран Африки.
Расширенный специальный проект по элиминации ЗТБ в Африке (РСПЭЗТБ), который заменил АПБО предназначен для поддержки программ по борьбе с ЗТБ, включая программы по борьбе онхоцеркозом, в ряде приоритетных стран. В его рамках будет объединена группа экспертов, которые могут оказывать техническое содействие всем странам-членам. РСПЭЗТБ, подобно ПБО и АПБО, базируется в Региональном бюро ВОЗ для стран Африки.
В 1992 году была создана Программа по ликвидации онхоцеркоза в Америке (ПЛОА). Ее целью была ликвидация к 2015 году заболеваемости глаз и остановка передачи инфекции на территории Америки с помощью крупномасштабных кампаний по лечению ивермектином, проводимых дважды в год. В 2006 году во всех 13 очагах этого региона охват лечением превысил 85%, а к концу 2017 года передача инфекции была прервана в 11 из 13 очагов.
В настоящее время усилия по ликвидации сфокусированы на народ яномами, живущий в Бразилии и Венесуэле (Боливарианской Республике).
5 апреля 2013 года Генеральный директор ВОЗ опубликовала официальное письмо, подтверждающее, что в Колумбии ликвидирован онхоцеркоз. Колумбия стала первой страной в мире, которая удостоверена и объявлена ВОЗ как страна, свободная от онхоцеркоза. В сентябре 2014 года Эквадор стал второй страной, в июле 2015 года Мексика стала третьей страной, а в июле 2016 года Гватемала стала четвертой страной в мире свободной от речной слепоты. Свыше 500 000 человек в странах Америки больше не нуждаются в терапии ивермектином.
Лечение
ВОЗ рекомендует проводить лечение онхоцеркоза ивермектином, по меньшей мере, один раз в год в течение примерно 10-15 лет. В районах, где одновременно распространены O. volvulus и Loa loa, стратегии лечения необходимо скорректировать. Loa loa — другая паразитическая филярия, эндемичная в Камеруне, Центральноафриканской Республике, Конго, Демократической Республике Конго, Нигерии и Южном Судане. Лечение пациентов с высоким уровнем L. Loa в крови может иногда приводить к тяжелым неблагоприятным реакциям. В затронутых странах рекомендуется следовать рекомендациям Комитета экспертов по мектизану (КЭМ)/АПБО в отношении ведения возможных тяжелых неблагоприятных реакций.
Деятельность ВОЗ
Штаб-квартира ВОЗ оказывает административную, техническую и оперативно-исследовательскую поддержку во всех трех регионах, где отмечается передача онхоцеркоза. В 2017 г. ВОЗ учредила Техническую консультативную подгруппу по онхоцеркозу (ТПО), которая должна предоставить рекомендации по разработке политики и руководящих принципов, а также определить приоритеты научных исследований, необходимых для достижения целей программы по элиминации этого заболевания.
Региональное бюро ВОЗ для стран Африки, с 1975 по 2002 год осуществлявшее общее наблюдение за Программой по борьбе с онхоцеркозом (ПБО), а с 1995 по 2015 год — за Африканской программой по борьбе с онхоцеркозом (АПБО), в настоящее время обеспечивает контроль за реализацией Расширенного специального проекта по элиминации ЗТБ в Африке (РСПЭЗТБ), который будет играть важную роль в координации мероприятий по борьбе с ЗТБ, поддающихся профилактической химиотерапии и их ликвидации в этом регионе.
В рамках партнерства ПЛОА ВОЗ сотрудничает с эндемичными странами и международными партнерами в Американском регионе ВОЗ. Хотя не существует официальной программы по координации мероприятий в Регионе Восточного Средиземноморья ВОЗ, две страны этого региона также участвуют в мероприятиях по ликвидации.
, MD, University of Virginia School of Medicine
Last full review/revision February 2017 by Richard D. Pearson, MD

1. Во время того, когда зараженная муха кусает человека, она откладывает личинки Loa loa на кожу человека, а личинки входят через рану от укуса.
2. В тканях под кожей (в подкожной клетчатке) личинки вырастают до взрослых организмов.
3. Взрослые организмы производят незрелые личинки червя (так называемые микрофилярии), которые циркулируют в крови в течение дня и остаются в легких в ночное время. Микрофилярий может присутствовать в спинномозговой жидкости, моче, и мокротах.
4. Муха проглатывает микрофилярий, когда кусает человека.
5. В мухе микрофилярий достигает средней части кишечника (кишки), затем мигрирует в среднюю часть мышц (грудные мышцы).
6–7. Там микрофилярий развивается в личинки.
8. Личинки переходят в ротовую часть (хоботок) мухи и могут передаваться другим людям при укусе.
Изображение предоставлено Centers for Disease Control and Prevention Image Library.
Лоаоз ограничен поясом тропических лесов в западной и центральной Африке. Человек – единственный окончательный хозяин этого паразита.
Микрофилярии Loa loa передаются при кровососании слепней (Chrysops [муха оленя или слепень]). Микрофилярии развиваются во взрослых червей в подкожных тканях человека; самки достигают длины 40–70 мм, самцы – 30–34 мм. Взрослые особи продуцируют микрофилярии. Взрослые черви мигрируют в подкожные ткани и под конъюнктиву глаза, а микрофилярии циркулируют в крови. Слепни заражаются, когда они питаются кровью больного человека в течение дня (когда наиболее высокая микрофиляриемия).
Иногда развивается кардиомиопатия, нефропатия или энцефалит. Эозинофилия встречается часто, но она неспецифична.
Клинические проявления
У большинства зараженных людей не проявляются симптомы, но эозинофилия является распространенным явлением. На коже появляются участки, с отеком Квинке (Калабарская опухоль), которые развиваются где угодно на теле, преимущественно на конечностях, и они являются следствием аллергических реакций, вырабатываемые мигрирующими взрослыми червями. У местных жителей опухоли обычно длятся 1–3 дня, у приезжих отеки проявляются чаще и интенсивнее. Черви могут также мигрировать субконъюнктивально. Это перемещение может быть неприятным, но без негативных последствий.
Нефропaтия обычно проявляется в виде протеинурии, возможна умеренная гематурия которая связана с отложением иммунных комплексов на базальной мембране клубочков.
Иногда развивается умеренная энцефалопатия.
Диагностика
Визуализация взрослого червя, пересекающего глаз в субконъюнктивальном пространстве
Идентификация взрослого червя, изъятого из глаза или кожного покрова
Идентификация и количественное определение микрофилярий в крови с помощью микроскопического исследования или количественной ПЦР
Лоаоз следует заподозрить у иммигрантов или туристов, которые подвергались воздействию в эндемичных районах и имеют глазных червей, калабарский оттек или необъяснимую периферическую эозинофилию.
Иногда диагноз лоаоза подтверждается путем наблюдения взрослого червя, перемещающегося под конъюнктивой, или его идентификации после удаления из глаз или кожи.
Микроскопическое выявление микрофилярий в периферической крови определяет диагноз. Образцы крови должны быть взяты между 10 и 12 часами утра, когда уровень микрофиляриемии самый высокий.
Многие серологические анализы на антитела не отличают Loa loa от других инфекций, вызываемых филяриями нематод. Были разработаны Loa-специфические тесты на антитела, но они не являются широко доступными в США. Количественный тест ПЦР в реальном времени (КПЦР), чтобы подтвердить диагноз и определить нагрузку микрофиляриями, доступен в Лаборатории паразитарных заболеваний, Национальных институтах здравоохранения.
Люди из эндемичных районов Африки должны быть проверены на Лоа Лоа прежде, чем начинать лечение диэтилкарбамазином или ивермектином от других расстройств, поскольку эти препараты могут иметь существенные побочные эффекты при использовании их у людей с лоаозом. Если лечение диэтилкарбамазином или ивермектином проводится пациентам с концентрацией микрофилярий Loa loa > 8000 на мл крови, то они подвергаются риску потенциально смертельной энцефалопатии, вызванной высвобождением антигенов из погибающих микрофилярий.
Лечение
При тяжелых инфекциях для начального лечения используется альбендазол и/или проводится аферез
Лоаоз сложно поддается лечению. Диэтилкарбамазин является единственным препаратом, который убивает микрофилярий и взрослых червей. В США, он доступен только из ЦКЗ после лабораторного подтверждения лоаоза; клиницисты перед началом лечения должны получить экспертную консультацию; прежде чем начать лечение диэтилкармабазином, необходимо сделать следующее:
Необходимо измерение количества микрофилярий в крови, так как использование диэтилкарбамазина для лечения тяжёлой инфекции (> 8000 микрофилярий/мл крови) сопряжено с риском развития смертельной энцефалопатии
Необходимо исключить коинфекцию с онхоцеркозом, поскольку диэтилкарбамазин может ухудшить заболевание глаз у пациентов с данной инфекцией
Клиницисты должны получить экспертную помощь при измерении количества микрофилярий и определении таким способом тяжести инфекции.
Пациентам, имеющим симптомы лоаоза и концентрацию микрофилярий
У пациентов с тяжелой инфекцией филярийные антигены (выделяемые филяриями при гибели их от диэтилкарбамазина) могут вызвать энцефалопатию, приводящую к коме и смерти. У пациентов с концентрацией микрофилярий > 8000 на мл крови есть риск возникновения этого эффекта, им может принести пользу аферез или начальное лечение альбендазолом в дозе 200 мг перорально два раза в день в течение 21 дня; целью является снизить концентрацию микрофилярий до
Профилактика
Для профилактики лоаоза может использоваться диэтилкарбамазин 1 раз/неделю по 300 мг перорально.
Используя средства от насекомых (включая перметрин – для пропитывания одежды) и ношение длинной, скрывающей ноги одежды с длинными рукавами, может сократить количество укусов зараженными слепнями. Поскольку слепни кусаются днем, москитные сетки (для кровати) не актуальны.
Основные положения
Люди являются единственным известным окончательным хозяином для Loa loa, который передается во время укусов слепней, активных в дневной период.
Большинство инфицированных людей не имеет симптомов, но у некоторых появляется острый ограниченный отёк (калабарская опухоль), возникающий в основном на конечностях.
Диагностика путем микроскопического исследования периферической крови производится между 10 и 14 часами дня, когда уровень микрофиляриемии самый высокий, затем диагноз подтверждают количественной ПЦР.
Иногда диагноз лоаоза подтверждается путем наблюдения взрослого червя, перемещающегося под конъюнктивой, или его идентификации после удаления из глаз или кожи.
Диэтилкарбамазин является единственным лекарственным средством, которое убивает микрофилярий и взрослых червей, а в США он доступен только от Центра по контролю и профилактике заболеваний.
Необходимо найти экспертную помощь в определении количества микрофилярий и степени тяжести инфекции, а также получить экспертную консультацию до начала лечения.
Для пациентов с тяжелой инфекцией рекомендуется предварительный аферез или прием альбендазола, так как у этих пациентов антигены филярий, высвобождаемые при гибели паразитов под воздействием диэтилкарбамазина, могут вызвать энцефалопатию, что приводит к коме и смерти.
Возбудителем является круглый червь (нематода) Loa loa (англ.). Черви раздельнополые. Размеры взрослых самок 50-70 мм в длину, самцов — 25-35 мм. Толщина червей составляет около 0,25 мм. Обитают взрослые паразиты в подкожной жировой клетчатке, заболевание относят к группе филяриатозов. Самки отрождают живых личинок — микрофилярий, которые мигрируют в капилляры легких, а через несколько недель начинают мигрировать в периферические сосуды. Максимальное число микрофилярий в периферических сосудах обнаруживается днём, в период с 12 до 14 часов. Личинки передаются человеку при укусе насекомых — слепней рода Chrysops, активных в дневные часы. По имеющимся оценкам, лоаозом заражены около 12-13 млн человек.
Клиническая картина
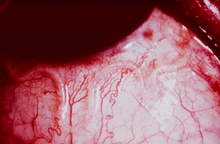

У жителей эндемических очагов и у приезжих проявления болезни отличаются. У некоторой части коренного населения она протекает бессимптомно, с микрофиляриемией. В данной ситуации диагноз устанавливается лишь после миграции взрослого паразита под конъюнктиву. У остальной части периодически появляется калабарская опухоль — ограниченный отёк Квинке с эритемой, локализующейся на конечностях, а также других участках тела. Могут возникать нефропатия, энцефалопатия, а также дилатационная кардиомиопатия. У приезжих чаще преобладают симптомы аллергии: калабарская опухоль возникает чаще и течение её тяжелее. Микрофиляриемия редка. Лабораторные признаки: эозинофилия, высокий титр антител к филяриям. Причиной калабарской опухоли считают аллергию на взрослых паразитов. При локализации паразитов в глазах может возникать конъюнктивит.
Диагностика
Для верификации диагноза необходимо обнаружить микрофилярий в крови либо выделить половозрелых гельминтов из тканей глаза или подкожной клетчатки. Биопсию проводят в месте калабарской опухоли. Если выделить паразитов не удается, диагноз ставится на основании анамнеза, клиники, лабораторных данных, в том числе гипергаммаглобулинемии, высоком сывороточном уровне IgE.
Лечение
Диэтилкарбамазепин (8-10 мг/мг/кг/сут внутрь в течение 21 суток). Препарат действует как на взрослых червей, так и на их личинок. Требуется несколько курсов лечения. При большом количестве микрофилярий лечение может сопровождаться усилением аллергических проявлений, побочными реакциями, в том числе со стороны ЦНС. В случае тяжёлой инвазии лечение рекомендуется начинать с глюкокортикоидов(преднизон, 40-60 мг/сут, внутрь) и небольших доз диэтилкарбамазина(0,5 мг/кг/сут). При отсутствии побочных эффектов дозу преднизона снижают, а противогельминтного препарата — увеличивают. Профилактический приём диэтилкарбамазина (300 мг внутрь 1 раз в неделю) предотвращает заражение.
Ссылки
Wikimedia Foundation . 2010 .
лоаоз — сущ., кол во синонимов: 1 • заболевание (339) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
ЛОАОЗ — мед. Лоаоз тропический гельминтоз из группы филяриатозов; характеризуется развитием отёков различных частей тела, аллергического дерматита и конъюнктивита. Этиология Взрослые паразиты Loa loa и их личинки. Эпидемиология • Заболевание… … Справочник по болезням
лоаоз — (loaosis; син. опухоль калабарская) тропический гельминтоз из группы филяриатозов, вызываемый взрослыми паразитами Loa loa и их личинками, характеризующийся развитием отеков различных частей тела (калабарская опухоль), аллергического дерматита,… … Большой медицинский словарь
лоаоз — у, ч. Тропічний гельмінтоз з групи філяріатозів; проявляється набряками різних частин тіла, алергічними дерматитами та ін … Український тлумачний словник
ЛОАОЗ — (loiasis) заболевание, распространенное в Западной и Центральной Африке; вызывается глазным червем вида Loa loa. Взрослые черви обитают и мигрируют в подкожной клетчатке, вызывая появление быстро проходящих калабарских (calabar) опухолей. Они,… … Толковый словарь по медицине
Лоаоз (Loiasis) — заболевание, распространенное в Западной и Центральной Африке; вызывается глазным червем вида Loa loa. Взрослые черви обитают и мигрируют в подкожной клетчатке, вызывая появление быстро проходящих калабарских (calabar) опухолей. Они, возможно,… … Медицинские термины
Офтальмогельминтозы — Лоаоз глаз. Офтальмигельминтозы (ophthalmohelminthosis) паразитарные поражения глаз, вызванные гельминтами. В глазе могут паразитировать различные черви, и вызывать глазной: Дирофиляриоз … Википедия
Филяриато́зы — (filariatoses) группа тропических трансмиссивных гельминтозов, из группы нематодозов. В зависимости от локализации половозрелых особей гельминтов Ф. делят на болезни с преимущественным поражением подкожной клетчатки, серозных оболочек, глаз… … Медицинская энциклопедия
опухоль калабарская — см. Лоаоз … Большой медицинский словарь
Гана (государство в Зап. Африке) — Гана (Ghana), Республика Гана (Republic of Ghana). I. Общие сведения Г. государство в Западной Африке. Входит в британское Содружество. Граничит на З. с Берегом Слоновой Кости, на С. З. и С. с Верхней Вольтой, на В. с Того. На Ю. омывается водами … Большая советская энциклопедия
Лоаоз
Лоаоз (калабарская опухоль) – нематодоз, отличительной особенностью которого является миграция взрослых особей в тканях организма. Возбудитель был открыт в 1778 году французским ученым Гюйо. Заболевание распространено во влажном тропическом климате на территории стран Западной и Центральной Африки, четкой сезонности не имеет. Пораженность местного населения составляет 70-90%, приезжих – до 20%, при этом среди жителей эндемичного региона обычно регистрируется бессимптомное течение патологии. Группами риска являются мужчины, представители негроидной расы, лица в возрасте 30-39 лет, сельскохозяйственные рабочие, лесорубы.
Возбудитель болезни – гельминт, относящийся к круглым червям, Лоа лоа (африканский глазной червь). Паразит является живородящим, раздельнополым. Для развития ему необходима смена хозяев: в организме промежуточного хозяина обитают личинки-микрофилярии, окончательного – половозрелые особи, способные к миграции в тканях. Источником и резервуаром инфекции служит больной человек и, вероятно, некоторые приматы. Путь передачи – трансмиссивный, заражение происходит во время укуса насекомого.
Личиночная стадия лоа лоа проходит в мышечном аппарате переносчика болезни – слепня, этот процесс занимает 7-20 дней, в дальнейшем микрофилярии перемещаются в слюнные железы насекомого. Установлено, что в эндемичных районах Африки пораженность лоа лоа популяции слепней достигает более 5%. Нападение на людей обычно наблюдается днём на территории обитания переносчиков – затененных берегах рек, в зарослях кустарников, лесах; насекомых могут привлекать огонь, дым, движущиеся предметы.
Внедрение микрофилярий в кровеносное русло человека начинается во время атаки слепня. В дальнейшем личинки попадают в капилляры легких, где в течение 6-18 месяцев достигают половой зрелости, проникают в подкожную жировую ткань, конъюнктиву глаз и серозные оболочки, отрождая живых личинок, после чего цикл повторяется. Миграция микрофилярий и наибольшее их количество в периферической крови обычно обнаруживается в дневные часы (12:00-14:00). Вместе с личинками в кровоток попадают токсичные продукты их жизнедеятельности.
В патогенезе клинических проявлений при лоаозе существенную роль играют токсико-аллергические реакции, в которых участвуют специфические иммуноглобулины (E, G3, G4 и другие), вырабатываемые иммунной системой зараженных. Среди больных лоаозом ВИЧ-инфицированных, не получающих антиретровирусные препараты ВААРТ, уровень микрофиляриемии прямо пропорционален росту титра ВИЧ в крови. Это может привести к усугублению течения обоих заболеваний, увеличить риск осложнений и смертельного исхода.
Инкубационный период при данном гельминтозе составляет несколько лет, в редких случаях 4 месяца. Заболевание начинается резко, на фоне полного здоровья, с повышения температуры тела более 38° C, озноба, слабости, болей в суставах и костях, сыпи на теле в виде крупных волдырей, боли в конечностях, нарушений чувствительности. При передвижении лоа лоа ощущаются как сами перемещения, так и жгучая боль, зуд. Одновременно на теле (обычно на руках или ногах) образуются безболезненные отечные участки, самостоятельно исчезающие в течение трех дней.
При локализации в области глаз возникает отек век, жжение, чувство движения паразита, обильное слезотечение, интенсивное покраснение; симптомы проходят сразу после проникновения гельминта в область параорбитальной клетчатки. Реже наблюдается попадание лоа лоа в мочеиспускательный канал, что проявляется резкой болью даже в покое, и поражение оболочек головного мозга, при котором главными симптомами становятся затруднение контакта с пациентом, бред, галлюцинации, сильные головные боли, невозможность привести подбородок к груди и др.
Наиболее частыми осложнениями считаются разнообразные проявления отечно-аллергического синдрома, описана водянка яичка, блефароспазм, дилатационная кардиомиопатия, нефропатия, энцефалопатия. Нередко встречаются внутримышечные абсцессы и флегмоны конечностей, обусловленные присоединением вторичной инфекции; с этой же причиной связывают увеит и панофтальмит при глазном поражении, пиелонефрит, цистит, уретрит, орхит и простатит при вовлечении мочеполовой системы.
Гораздо реже встречаются такие осложнения, как кишечная непроходимость, тромбоз мезентериальных сосудов и гипогонадизм. Последнее состояние связывают с высоким уровнем гонадотропина и низким титром сывороточного тестостерона у больных лоаозом мужчин, что становится предпосылкой к формированию вторичного бесплодия. Длительная персистенция гельминта внутри стекловидного тела и высокий уровень микрофиляриемии приводят к кровоизлияниям в сетчатку, отеку диска зрительного нерва, его атрофии и слепоте.
Диагноз лоаоза подтверждается инфекционистом; важен тщательный сбор эпидемиологического анамнеза, в частности, уточняется пребывание в эндемичных по лоаозу странах в течение последнего десятилетия. Обязателен осмотр офтальмолога, по показаниям назначаются консультации других специалистов. Диагностические методы, необходимые для верификации лоаозного поражения, включают следующие методики:
- Физикальное исследование. При объективном осмотре выявляются кожные уртикарные высыпания, отеки конечностей, половых органов, лица и век. В области локализованных отечных образований наблюдается гиперемия, либо (чаще) бледность кожи, зуд. Перкуторно может отмечаться расширение границ сердца, пальпаторно – гепатоспленомегалия. При вовлечении ЦНС определяются общемозговые, очаговые и менингеальные симптомы.
- Осмотр офтальмолога. Наиболее частым является поражение век. При офтальмоскопии слизистая отечна, гиперемирована, с обильным слезотечением. Движущийся круглый червь и экссудат могут быть обнаружены в подслизистой оболочке и передней камере, возможно заращение зрачка; характерны признаки кератита, ретинита, катаракты, атрофии зрительного нерва. Острота зрения при длительном течении лоаоза прогрессивно снижается.
- Лабораторные исследования. В общеклиническом анализе крови – лейкоцитоз, выраженная эозинофилия до 50-70%, вторичная анемия различной степени, незначительное ускорение СОЭ. Наблюдается рост активности АЛТ, АСТ, креатинина и мочевины, гипергаммаглобулинемия, гипоальбуминемия. Иммунограмма характеризуется увеличением иммуноглобулинов класса E. В общем анализе мочи возможна гематурия, протеинурия.
- Выявление инфекционных агентов. Микроскопия крови, взятой в дневное время, позволяет обнаружить личинок лоа лоа. Серологическая диагностика проводится с помощью ИФА. Разработаны экспресс-тесты на определение антител к лоа лоа иммунохроматографическим методом. Проба с диэтилкарбамазином (тест Мазотти) становится положительной при любом филяриатозе, поэтому не считается ни доказательством, ни опровержением лоаоза.
- Инструментальные методики. Рентгенографию органов грудной клетки выполняют для исключения других глистных инвазий; применение МРТ, КТ мягких тканей зрительного аппарата помогает визуализировать гельминта в ретробульбарной клетчатке. УЗИ глазных яблок и орбиты позволяет обнаружить паразита в мягких тканях, недоступных при осмотре. Ультразвуковое исследование подкожной клетчатки, органов брюшной полости рекомендуется с целью дифференциальной диагностики.
Дифференциация осуществляется с аскаридозом, при котором сыпь появляется вместе с поражением кишечника и легких, трихинеллезом, для которого характерны отеки лица и сильные мышечные боли, вухерериозом с типичными лимфангитами, лимфаденитами и сыпью, бругиозом (высыпания, слоновость конечностей). Кроме инфекционной патологии следует отличать лоаоз от укусов насекомых, алиментарной и медикаментозной аллергии, сывороточной болезни, возникающей через 7-14 дней после введения гетерогенных сывороток и иммуноглобулинов.
Стационарное лечение показано пациентам с глазными симптомами, среднетяжелым и тяжелым течением болезни. Постельный режим назначается до стойкой нормальной температуры тела в течение 3-4 суток. Диетические рекомендации не разработаны; следует исключить алкоголь, никотин, высокоаллергенную и трудноперевариваемую пищу, включить продукты, богатые белком. Важно соблюдать нормальный питьевой режим. Разрешается использование местных противозудных мазей и гелей, во избежание загрязнения расчесов нужно коротко обстричь ногти, чаще мыть руки с мылом.
Этиотропное противогельминтное лечение традиционно заключается в пероральном приеме диэтилкарбамазина, терапевтический курс должен составлять не менее трех недель. В некоторых зарубежных исследованиях предлагалось использование альбендазола и ивермектина, однако самая низкая частота повторных курсов терапии регистрировалась среди пациентов, получавших диэтилкарбамазепин. Применение гормональных препаратов с целью снижения побочных эффектов антигельминтных средств доказанной эффективности не имело.
Выраженная аллергизация организма больного – прямое показание для введения десенсибилизирующих и дезинтоксикационных растворов, антигистаминных средств. В случае выраженных отеков разрешено назначение глюкокортикостероидов, диуретиков и препаратов альбумина. Присоединение гнойных осложнений требует проведения антибиотикотерапии, иногда – хирургического вмешательства. Глазной лоаоз является показанием для оперативного лечения, объем которого определяется индивидуально – от удаления червя до эвисцерации органа зрения.
Прогноз при лоаозе благоприятный за исключением случаев осложненного течения болезни. Летальных случаев зафиксировано не было. Специфическая профилактика (вакцина) на данном этапе развития медицины не разработана. Основные превентивные меры – раннее выявление и изоляция больных, использование противомоскитных сеток в домах и больницах, осушение болот, дезинсекция, применение репеллентов, спреев и одежды из плотных тканей при работах в привычных местах обитания слепней. При длительном нахождении в эндемичном районе рекомендуется принимать профилактические дозы диэтилкарбамазина.
Читайте также:


