Где встречаются малярийные паразиты
В США самая высокая заболеваемость малярией отмечалась на Юге, в особенности во Флориде и соседних штатах, а также в долинах Миссисипи и Ред-Ривер. К середине 1940-х годов заболевание практически исчезло. В конце 1960-х было вновь зарегистрировано довольно много случаев малярии, главным образом среди американцев, служивших во Вьетнаме.
Малярия остается довольно распространенным заболеванием и во многих других регионах. В западном полушарии встречается в Вест-Индии, Мексике, Центральной Америке, в северных районах Южной Америки, особенно в долине Амазонки. Малярия представляет постоянную угрозу для многих районов Африки. Она распространена также на побережье Красного и Средиземного морей, на Балканах и Украине. Ежегодно сообщается о многочисленных случаях малярии в Юго-Восточной Азии, в Индии и на севере Австралии.
Малярию у человека вызывают в основном три вида плазмодиев: Plasmodium vivax (наиболее частый возбудитель), P. falciparum и P. malariae. Четвертый вид плазмодия, способный вызвать заболевание человека, – P. ovale – распространен лишь в некоторых районах Африки. Малярией болеют пресмыкающиеся и птицы, а также обезьяны и другие млекопитающие. Хотя передачи заболевания между далеко отстоящими биологическими видами животных, как правило, не происходит, один из типов малярии обезьян иногда передается человеку.
ЖИЗНЕННЫЙ ЦИКЛ
Жизненный цикл малярийного паразита включает фазу роста и развития в организме человека, которая чередуется с фазой роста и развития в комарах рода Anopheles. Переносят возбудителя только самки комара; у мужских особей колющие и сосущие части ротового аппарата редуцированы. Комары являются основным хозяином малярийного плазмодия, а человек – промежуточным хозяином.
Фаза репродукции паразита в организме человека начинается с момента укуса зараженным комаром. Подвижные микроскопические формы паразита, называемые спорозоитами, вместе со слюной комара попадают в кожу и проникают в кровяное русло (см. диаграмму). Затем они внедряются в эритроциты, где продолжают развитие, проходя стадии кольца и амебоподобных форм. После этого паразит, называемый теперь шизонтом, приступает к бесполому размножению, протекающему по типу шизогонии, т.е. каждый шизонт делится на множество мелких одноядерных особей. В итоге эритроцит разрушается, и мелкие особи – мерозоиты – выходят в кровоток. Здесь они проникают в новые эритроциты, и цикл развития малярийного паразита в человеке повторяется.
Массовый выход мерозоитов из эритроцитов, сопровождающийся поступлением в кровь продуктов метаболизма плазмодиев, приводит к приступу озноба и лихорадки, причем интервал между приступами зависит от вида плазмодия. При заражении P. falciparum приступы повторяются каждый второй день; P. vivax вызывает приступы каждый третий день, P. malariae – каждый четвертый.
После нескольких циклов бесполого размножения начинается подготовка к половому процессу. Небольшая часть мерозоитов превращается в гаметоциты – половые клетки, аналогичные сперматозоидам и яйцеклеткам. Женские клетки (макрогаметоциты) крупнее, чем мужские (микрогаметоциты). Их дальнейшее развитие возможно только в организме комара.
При укусе больного его кровь попадает в желудок комара. Бесполые мерозоиты больше не размножаются и, вероятно, перевариваются вместе с кровью. Гаметоциты (незрелые формы) развиваются в гаметы (зрелые формы) и участвуют в процессе оплодотворения: одна женская гамета сливается с одной мужской. В результате слияния образуется одноклеточная зигота, которая проникает в стенку кишечника комара и, увеличиваясь в размерах, превращается в ооцисту, видимую даже невооруженным глазом. Через несколько дней ооциста делится, высвобождая огромное количество (до 1000) спорозоитов. Этот процесс называется спорогонией. Спорозоиты мигрируют к голове комара и скапливаются в слюнных железах. Отсюда они могут быть переданы очередному хозяину – человеку.
СИМПТОМЫ БОЛЕЗНИ
Трехдневная малярия
(доброкачественная трехдневная малярия) вызывается P. vivax. После укуса инфицированным комаром первые симптомы развиваются через 6–21 день: сильнейший озноб предвещает приступ высокой температуры, который продолжается около 8 ч и заканчивается обильным потоотделением. Такие приступы повторяются каждый третий день, но могут наблюдаться и чаще, если в период инфицирования зараженные комары кусали больного в течение нескольких дней.
Приступы лихорадки сопровождаются учащенным пульсом и снижением кровяного давления. На высоте приступа появляются симптомы поражения центральной нервной системы: тошнота, рвота, делирий, иногда развивается коматозное состояние. Часто возникает анемия, обусловленная разрушением эритроцитов размножающимися в них плазмодиями. К типичным симптомам относятся также потеря аппетита, головная боль, болезненные ощущения во всем теле (руках, ногах, спине). Как правило, через несколько недель наступает постепенное выздоровление, однако повторные атаки малярийной лихорадки могут наблюдаться в течение трех и более лет.
Злокачественная трехдневная малярия
(молниеносная трехдневная малярия) вызывается P. falciparum и является самой тяжелой формой малярии. Симптомы в этом случае те же, что и при доброкачественной трехдневной малярии, однако сильнее выражены и сопровождаются более тяжелыми осложнениями. Для этой формы малярии характерны слипание эритроцитов и прикрепление их к стенке мелких сосудов (т.н. паразитарные стазы), что приводит к закупорке капилляров. Часто наблюдаются функциональные нарушения нервной системы и желудочно-кишечного тракта. Обычно поражаются печень и почки. Закупорка мелких сосудов мозга может привести к смертельному исходу. В случае выздоровления повторение приступов малярии бывает редко.
Черноводная лихорадка
(гемоглобинурийная лихорадка) – не частое, но тяжелое осложнение малярии, обычно злокачественной трехдневной малярии; встречается преимущественно у лиц белой расы (особенно у принимавших хинин). Для черноводной лихорадки характерны быстрое, массивное разрушение эритроцитов и нарушение функции почек. Она развивается после нескольких приступов малярии, проявляясь внезапно резким подъемом температуры, чрезвычайной слабостью или даже коллапсом. В моче появляется большое количество альбумина (в норме он отсутствует), а также гемоглобина, придающего ей темно-коричневый или темно-красный цвет (откуда и название синдрома). В случае полного нарушения функции почек наступает смерть. Механизм развития черноводной лихорадки точно не установлен, но чаще всего она рассматривается как аллергическая реакция на малярийных паразитов.
Лечение включает абсолютный покой, переливания крови, использование противомалярийных препаратов. Хинин помогает лишь в отдельных случаях, а иногда оказывает отрицательный эффект.
Четырехдневная малярия
вызывается P. malariae; как правило, протекает легче, чем другие формы, но при ней вероятность повторных атак лихорадки наиболее высока. Инкубационный период составляет 1–6 недель; лихорадка развивается с четырехдневными интервалами.
ДИАГНОЗ И ЛЕЧЕНИЕ
После обследования больного и сбора анамнеза (данных истории болезни) врач назначает анализ крови. В этом случае каплю разведенной крови наносят на стекло в виде толстого мазка, окрашивают и исследуют под микроскопом. Если обнаруживаются малярийные плазмодии, то их довольно легко подсчитать, зная число особей в поле зрения и кратность разведения пробы крови.
В тонком мазке крови, окрашенном по методу Гимза, можно идентифицировать вид плазмодия, явившийся причиной болезни. При трехдневной малярии, вызываемой P. vivax, в препаратах периферической крови внутри эритроцитов видны шизонты в форме кольца и амебоподобные формы, а также гаметоциты. Кроме того, обнаруживаются отдельные особи плазмодия, подвергающиеся делению, а иногда и разрушенные эритроциты, окруженные мерозоитами. При четырехдневной малярии в препаратах крови наблюдаются те же стадии развития плазмодия, но отдельные особи у P. malariae крупнее, чем у P. vivax, и отличаются от последних по форме и характеру окрашивания. Когда возбудитель малярии – P. falciparum, в окрашенных препаратах шизонты присутствуют лишь в форме кольца, если только кровь не была взята у больного незадолго до его смерти. Другие стадии развития возбудителя в препаратах периферической крови обычно не видны: их удается выявить лишь в эритроцитах, прикрепившихся к стенке капилляров.
Для лечения малярии используют различные препараты, которые могут предупреждать приступы малярии, быстро купировать симптомы начавшегося приступа или полностью уничтожить возбудителя. Среди них наиболее известны хлорохин, хинин, мефлохин, примахин и хинакрин гидрохлорид, выпускаемый также под названиями атабрин и акрихин. Лицам, планирующим путешествие или длительное проживание в эндемичных по малярии районах, рекомендуется регулярно принимать противомалярийные препараты, например хлорохин.
ИММУНИТЕТ
У людей, перенесших малярию, развивается состояние относительного иммунитета (невосприимчивости), т.е. повторное заражение тем же возбудителем сопровождается более умеренной лихорадкой с более мягкими клиническими проявлениями, несмотря на то же число плазмодиев в крови. Со временем иммунитет постепенно слабеет, и оставшиеся в организме человека паразиты могут снова начать размножаться и вызвать новый приступ через несколько месяцев или даже лет.
Три основных вида плазмодия, вызывающие малярию у человека, существуют в природе в виде нескольких штаммов. Каждый из штаммов имеет присущие лишь ему антигенные особенности и распространен обычно лишь в определенных местностях. Таким образом, иммунитет проявляется только к тому штамму, который был причиной первичной инфекции.
Люди, живущие в эндемичных по малярии районах, переносят эту инфекцию в раннем детстве. Выздоровевшие дети становятся иммунными только к местному штамму. В то же время они могут оставаться бессимптомными носителями малярии и способствовать ее распространению среди неиммунных к этому штамму лиц, например ранее не проживавших в данной местности. Другими словами, иммунный к определенному штамму плазмодия человек может заразиться и заболеть малярией, если в районе его проживания появится новый штамм возбудителя (из другой местности) или если он сам переедет в другой район, где циркулирует новый для него штамм. Как правило, эпидемии малярии возникают при внедрении в какой-либо местности нового штамма малярийного плазмодия соответствующим переносчиком или же при появлении новых мест, пригодных для размножения комаров.
КОНТРОЛЬ
Мероприятия по ограничению численности комаров-переносчиков направлены на уничтожение их личинок, которые обитают в подповерхностном слое тихих водоемов (тело личинки располагается под водой, а т.н. дыхальце высовывается наружу). С этой целью проводят осушение заболоченных местностей, наносят масляную пленку на поверхность водоемов, распыляют инсектициды, разводят мелких рыб, питающихся личинками комара.
ИСТОРИЧЕСКАЯ СПРАВКА
Малярия – одна из наиболее древних болезней человека, описанная еще Гиппократом в 5 в. до н.э. Историки Древней Греции, Китая, арабских стран, Римской империи рассказывают об опустошительных эпидемиях возвратной лихорадки в войсках и среди местного населения в заболоченных районах. Со времен этрусков ранние цивилизации знали о связи лихорадки с заболоченными местами и проводили работы по осушению городских территорий. Многие из этих работ были затем продолжены римлянами.
Способ передачи малярии и ее переносчики оставались неизвестными до конца 19 в. В 1880 французский военный хирург Ш.Лаверан обнаружил малярийных паразитов в крови больных. Следующее важное наблюдение сделали в 1885 итальянские исследователи Э.Маркиафава и А.Челли, которые установили, что малярия может передаваться с зараженной кровью. Наконец, в 1894 английский микробиолог П.Мэнсон выдвинул гипотезу о роли комаров в передаче малярии, подтвержденную в 1899 английским ученым Р.Россом. В результате этих открытий разные формы малярии были классифицированы в соответствии с видами малярийных плазмодиев.

Малярия – тяжелое инфекционное заболевание, которое жителю центральной России кажется чем-то далеким, актуальным для приключенческих романов или детских воспоминаний, где все опасались крупных комаров, ошибочно считая их опасными. Между тем, комары Anopheles, которые переносят паразита-плазмодия, в России есть, хотя их численность и разнообразие невелики.
Ареал обитания малярийного комара и опасность заражения

Насекомые рода Anopheles обитают везде, кроме Антарктиды. Во влажных экваториальных лесах и тропических болотах их больше, в районе Карелии и в Сибири – меньше. Однако не все малярийные комары опасны. Паразит, вызывающий малярию, и некоторые другие тяжелые заболевания, распространен в Азии, в основном – в Китае и Индии, а также в Африке и Южной Америке. Временами ареал распространения малярийных плазмодиев расширяется или сужается.
Где встречается малярийный комар в России, и опасен ли его укус?

В России анофелесы не выживают на северо-востоке Сибири и за полярным кругом, поскольку там слишком суровые условия. На Дальнем Востоке это совершенно безобидное насекомое, с точки зрения эпидемиологии, поскольку климат для развития патогенного микроорганизма не подходит. Зато на европейской части России и на западе Сибири укус комара все еще таит опасность, однако риск невелик: наличие насекомых, способных переносить болезнь, не несет угрозы за пределами ареала распространения малярийного плазмодия. Небольшая (125 случаев на 2004 год) вероятность, что заражение произойдет через укус комара летом, остается во всех южных регионах страны, особенно на Северном Кавказе. А вот привезти малярию из страны, где переносчики болезни активны, можно круглый год.
Как определить малярийного комара, и как называется большой комар?

Представлять, чем отличается Anopheles от привычного пискуна (Culexpipiens) нужно, чтобы при укусе обратиться в ближайшую больницу – на всякий случай в России, и обязательно – в жарких странах, где малярия свирепствует круглый год. Характерные признаки опасного насекомого:
-
длинные лапки при такой же длине тела;
темные пятнышки по краю крыльев;
угол наклона брюшка при укусе – малярийный комар поднимает заднюю часть тела, а обычный – сидит ровно;
угол прокола кожи – малярийный комар вводит жало почти параллельно поверхности кожи, а обычный – перпендикулярно.
Доказано, что анофелесы с большей охотой кусают именно больных малярией. У них выше температура тела, проявляется сильная потливость, а в кожных выделения присутствуют продукты жизнедеятельности плазмодиев, которые насекомые каким-то образом чуют.
А знакомый с детства устрашающий большой комар как называется, спросите вы. Карамора или комар-долгоножка. Совершенно безопасное для человека насекомое, которое обладает большими размерами и пугающе гудит, но не испытывает желания питаться кровью, пища караморы – нектар цветковых растений.
Методы борьбы с комарами, переносящими малярию
Любопытный факт – чем менее распространена малярия в регионе, тем меньше малярийных комаров встречается в округе, и наоборот. О возможной причине (умении насекомых распознавать больных людей) сказано выше. На снижение риска заболеть косвенно влияет мелиорация, которая уменьшает популяцию насекомых, и вакцинация, которая ограничивает распространение инвазии. Впрочем, репелленты, которые помогают отпугивать обычного комара, эффективны и против его опасных собратьев. Главное – наносить их по мере необходимости и обновлять после контакта с водой.
Малярия и ее профилактика
Малярия – инфекционное заболевание, возбудителями которого являются паразиты (плазмодии малярии), которые передаются от больного к здоровому человеку через укусы малярийных комаров. Болезнь наиболее распространена в странах с тропическим климатом.

Заболевание начинается с недомогания, слабости, головной боли, боли в мышцах, суставах, пояснице, сухости во рту, затем – приступы резкого повышения температуры, рвота, расстройства пищеварения, кашель, нарушения со стороны нервной и других систем организма. Без вовремя начатого лечения болезнь может закончиться смертью.
Современная эпидемическая ситуация
В районах распространения малярии проживает 2,4 миллиарда человек или 40% населения мира.
Ежегодно от 300 до 600 миллионов человек заражается малярией, и, согласно ВОЗ, эта цифра ежегодно возрастает на 16%. Ежегодно от 1,5 до 3 миллионов человек умирает от малярии (в 15 раз больше, чем от СПИДа). За последнее десятилетие с третьего места по числу смертельных случаев за год (после пневмонии и туберкулеза) малярия вышла на первое среди инфекционных заболеваний.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Индия, Бразилия, Шри-Ланка, Вьетнам и Колумбия.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего (СНГ) и дальнего (Азия, Африка) зарубежья, где активно действуют очаги малярии.
Следует отметить, что при наличии завозных случаев возникает риск появления и местных очагов этого заболевания. Местные очаги регистрировались на территориях г. Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, Красноярском крае. На территории Пермского края также имеются условия для формирования местного малярийного очага. В 2015 году малярия диагностирована у трех жителей Перми – мужчины, работавшего в Анголе и у двух женщин, вернувшихся после отдыха из Индии. В 2016 году уже зарегистрировано 3 случая малярии, в том числе 2 случая у жителей Березников, вернувшихся после отдыха из Индии и 1 случай у мужчины вернувшегося из командировки в ЦАР.
Возбудитель малярии и его развитие
Источником возбудителя малярии является больной человек или паразитоноситель, а переносчиком – комары рода Anopheles . В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые, при кровососании комара попадают сначала в кровеносное русло, затем в клетки печени человека.
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия.
Клинические проявления малярии
Все виды малярии характеризуются повторяющимися приступами лихорадки с высокими подъемами температуры, ознобом, общим недомоганием, головной болью, анемией, увеличением печени и селезенки. Тяжесть течения обусловлена видом возбудителя, количеством паразитов в крови, возрастом больного (дети младших возрастов болеют наиболее тяжело), состоянием иммунной системы (беременные, ВИЧ-инфицированные являются группой риска), генетическими особенностями.
Симптомы болезни появляются через 7 или более дней (в среднем через 10-15 дней) после укуса инфицированного комара. В ряде случаев симптомы могут задержаться до 5-12 месяцев. В этот период времени происходит процесс преобразования и накопления паразита в клетках печени. Остановить весь процесс заболевания могут только специфические противомалярийные препараты.
Основной метод диагностики малярии паразитологический – обнаружение малярийных плазмодиев в периферической крови (из пальца). Исследование крови на малярию у лихорадящих больных можно проводить независимо от стадии развития заболевания.
Лечение больного малярией должно осуществляется только в условиях стационара противомалярийными препаратами, под строгим наблюдением врача. Если не начать лечение в течение первых 24 часов, малярия может развиться в тяжелую болезнь, часто заканчивающуюся смертельным исходом.
Борьба с комарами, обработка помещения инсектицидами, профилактика укусов комаров.
Защита от укусов комаров должна быть предусмотрена как во время пребывания в помещении, так и вне его. В целях максимальной защиты открытых поверхностей тела от укусов комаров рекомендуется в вечернее время носить одежду с длинными рукавами, брюки, длинное платье. На открытые части тела, следует наносить репелленты.
После наступления сумерек рекомендуется находиться в помещениях, недоступных для залета комаров.
Спать следует под специальными сетками, обработанными инсектицидом длительного действия.
С целью предупреждения развития малярии может потребоваться прием профилактических медицинских препаратов (химиопрофилактика) до поездки, во время нее и после возвращения. Препарат и схема приема назначаются индивидуально врачом, в зависимости от показаний и страны, куда направляется турист.
По возвращении из путешествия следует обратить внимание на состояние здоровья. Внести в амбулаторную карту информацию о посещении эндемичной по малярии зоны. При появлении каких-либо жалоб, и прежде всего подъема температуры, следует немедленно обратиться к врачу и обследоваться на малярию.

Комары рода Anopheles всемирно известны, как малярийные комары, так как многие виды этого рода переносят малярию. Также они считаются переносчиками сердечного червя среди собак.
Во время отдыха комары этого рода поднимают брюшко кверху, в отличие от большинства других комаров, которые держат тельце ровно.
Описание
Комары рода Anopheles всемирно известны, как малярийные комары, потому что многие виды этого рода переносят малярию. Узнайте больше о симптомах малярии. Также считается, что эти комары передают сердечных червей собакам. Комары рода Anopheles предпочитают выбирать млекопитающих, включая людей, в качестве своих жертв.
Тело малярийных комаров тёмного цвета от коричневого до чёрного. Их тельце делится на 3 части: голова, грудь, брюшко. Во время отдыха область брюшка поднимается кверху, в отличие от большинства других комаров. Самки малярийных комаров спариваются несколько раз за свою короткую жизнь, а после кровавой трапезы откладывают яйца. Несмотря на то, что самка живёт всего от нескольких недель до месяца, за это время она успевает отложить тысячи яиц.
Самка откладывает яйца в воду по одному, по 200 штук за раз. Каждое яйцо плавает и развивается в воде. Чтобы вылупиться, яйцам требуется от двух до 14 дней, в зависимости от температуры и региона.
После вылупления личинки продолжают жить в воде, при этом они двигаются в своеобразной манере. Личинки располагаются параллельно поверхности воды, так им удобнее питаться грибками, бактериями и другими микроорганизмами. Личинки проходят 4 стадии развития, после чего они превращаются в куколку.
Куколки тоже производят своеобразные, покачивающиеся движения. Такие движения выходят из-за их формы в виде запятой. Такие куколки поднимаются к поверхности для дыхания с помощью маленьких трубочек, но при этом 1-2 дня они не едят, пока из них не вылупятся взрослые комары. Ниже описано о цикле размножения малярийного комара.
Размножение
Самки комаров рода Anopheles могут откладывать свои яйца в различные места, включая и пресную, и солёную воду, в тени и на свету. Им подойдут открытые бассейны, маленькие ручьи, орошаемые земли, пресноводные болота, лесные озёра и любые места с чистой, медленно двигающейся водой.
Оплодотворённые самки могут пережить зиму, они впадают в спячку в пещерах, так что циклы размножения малярийных комаров в некоторых регионах могут не прерываться круглый год. Яйца комаров этого рода способны выдерживать низкие температуры, однако заморозка обычно их убивает.
Распространение
Где живут малярийные комары? Комары рода Anopheles встречаются по всему миру, кроме Антарктиды. Во многих местах, например, в России, малярия была побеждена, но комары остались, так что всегда есть вероятность, что малярия может снова появиться в этих областях.
Если лишь раз малярийный комар укусит инфицированного малярией, то потом он будет заражать этим заболеванием здоровых, причём каждый раз, как будет их кусать. Путешественник, вернувшийся из области, эндемичной по малярии, может стать источником заражения других. Узнайте больше о симптомах малярии.
С развитием международного туризма возможность появления ранее побеждённых болезней с каждым годом растёт. В России, например, начал появляться очаг малярии в Московской области. В добавок, таким же образом эпидемия малярии может разразиться там, где её никогда не было. Где живут малярийные комары? Везде. Лишь эффективный контроль количества комаров обеспечит вам лучшую защиту от кровососов и переносимых ими опасных заболеваний.
Интересные факты
В мире существует около 430 видов комаров рода Anopheles, но лишь 30 или 40 из них могут стать переносчиками малярии.
Многие малярийные комары стали устойчивыми к инсектицидам за годы использования этих химических веществ.
Комары рода Anopheles наиболее активны незадолго до рассвета и сразу после того, как наступает ночь. В это время суток особенно важно принять меры по защите от укусов комаров.
Малярийные комары могут вызвать вспышку, так называемой, "аэродромной малярии", так как они могут попасть в багаж или в сам самолёт и заразить пассажиров.
Сэр Рональд Росс, доказавший, что малярию переносят комары рода Anopheles, был не только учёным, но и математиков, писателем, поэтом, редактором, композитором и художником.
Малярийные комары до сих пор встречаются в областях, где малярия была побеждена. Несмотря на то, что малярийный паразит в этих местах был уничтожен, комары рода Anopheles до сих пор там обитают, соответственно, очаг малярии снова может там появиться, если единственный незаражённый комар рода Anopheles укусит больного малярией.
Комары рода Anopheles, обитающие в областях, где малярия была побеждена, могут заразиться "интродуцированной" малярией. Когда здоровые люди из этих областей путешествуют в страны, эндемичные по малярии, могут привезти это заболевание домой. По возвращении инфицированного может укусить здоровый комар, и впоследствии он передаст малярию другим жителям. Узнайте больше о малярии.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
Основная цель проведения этого мероприятия - пропаганда выработки единой мировой политики для обеспечения эффективных мер борьбы с этой болезнью
Отмечать день борьбы против малярии необходимо для того, чтобы очередной раз обратить внимание на неисчезающую в век инновационных технологий проблему.
Этот памятный день установлен Всемирной организацией здравоохранения (ВОЗ) на ее 60-й сессии в мае 2007 года с целью информирования общества о вреде, причиняемом малярией, разъяснения того, что малярия излечима, а также о необходимости профилактических мероприятий.
|
По данным Всемирной организации здравоохранения в мире 3 миллиарда человек до сих пор живёт под риском заражения малярией. Свыше 90% глобального бремени малярии по-прежнему приходится на регион стран Африки. Ежегодно в мире заболевает до двухсот миллионов человек, из которых 90 млн в районах, расположенных к югу от Сахары, где преобладает тропическая малярия - наиболее тяжелая форма инфекции. По данным ВОЗ, каждый год от малярии умирает более 400 тысяч человек.
Эта болезнь является причиной 20% всех случаев смерти детей. До 60 % случаев самопроизвольного прерывания беременности связано с заражением тропической малярией, а показатели материнской смертности при этом заболевании составляют 10-50%.
В результате малярийной инфекции матерей во время беременности ежегодно умирает 200 тысяч детей грудного возраста.
Возбудителем малярии является одноклеточный паразит plasmodium. Эти паразиты передаются людям при укусах инфицированных комаров Anopheles, называемых "переносчиками малярии", которые кусают, главным образом, в темное время суток.
Малярию у человека вызывают несколько видов плазмодиев:
- Plasmodium vivax – возбудитель трёхдневной малярии,
- Plasmodium falciparum – возбудитель тропической малярии,
- Plasmodium ovale - возбудитель малярии овале, типа трёхдневной
(малярийные приступы при этих трех разновидностях малярии повторяются каждые 48 часов)
- Plasmodium malariae – возбудитель четырёхдневной малярии (малярийные приступы повторяются каждые 72 часа).
- Plasmodium knowlesi – малярией обезьян, которая встречается в некоторых лесных районах Юго-Восточной Азии (возбудитель зоонозной knowlesi-малярии (КМ), обычно поражает макак, однако все чаще стал вызывать заболевания у людей, при этом захватывая все новые территории).
Наиболее широко распространены Plasmodium falciparum и Plasmodium vivax, а самым смертоносным типом является Plasmodium falciparum, вызывающий тропическую малярию.
Переносчиками малярии могут быть только женские особи комаров рода Anopheles. Комары заражаются от инфицированных людей во время укуса с целью получения крови, необходимой для того, чтобы отложить яйца.
Внутри комара паразиты начинают размножаться. При очередном укусе комара паразиты смешиваются с его слюной и попадают в кровь человека. Через 15 – 45 минут после укуса комара, плазмодии с током крови попадают в печень, где активно внедряются в гепатоциты (клетки печени). Малярийные паразиты быстро размножаются в печени, а затем в эритроцитах (красных кровяных клетках).
Через одну-две недели после инфицирования у человека появляются первые симптомы заболевания: это обычно высокая температура, головная боль, озноб и рвота. При трехдневной малярии первые признаки заболевания могут появиться через 3 года после заражения. Без своевременного лечения эффективными лекарствами тропическая малярия может привести к смерти в результате инфицирования и разрушения красных кровяных клеток и закупоривания капилляров, по которым кровь поступает к мозгу и другим жизненно-важным органам.
Нередко малярия неверно диагностируется, поскольку ее первичные симптомы похожи на проявления простуды или гриппа: жар, озноб, головная боль, слабость и мышечные боли.
Малярия распространена преимущественно в странах тропического и субтропического пояса. Большинство случаев заболевания малярией и смерти от нее происходит в Африке к югу от Сахары. Однако Азия, Латинская Америка и, в меньшей степени, Ближний Восток и отдельные части Европы также охвачены этой болезнью.
В Российской Федерации за последнее десятилетие отмечается снижение показателей заболеваемости малярией. Последний случай малярии с местной передачей (вторичной от завозного) отмечался в 2014 году.
В Российской Федерации выявляется малярия, связанная с завозом (импортированием) заболевания из эндемичных стран. Завоз малярии происходит как российскими гражданами, в том числе после служебных командировок, туристических поездок, так и коренными жителями эндемичных стран, в том числе гражданами Африки, Индии, Афганистана, Пакистана, а также Кореи.
Завоз малярии в Российскую Федерацию осуществляется из стран Африки, из Индии (в основном из популярного туристического центра Гоа), Афганистана, Пакистана, Ирана, Камбоджи, Индонезии, Таиланда, Мьянмы, Вьетнама, Папуа - Новой Гвинеи, а также из Перу. Сохраняется риск завоза малярии из Таджикистана.
В 2018 году в России впервые зарегистрирован завоз редкого вида малярии, вызванного Plasmodium knowlesi, который наиболее распространен в странах Юго-Восточной Азии, в основном в Малайзии.
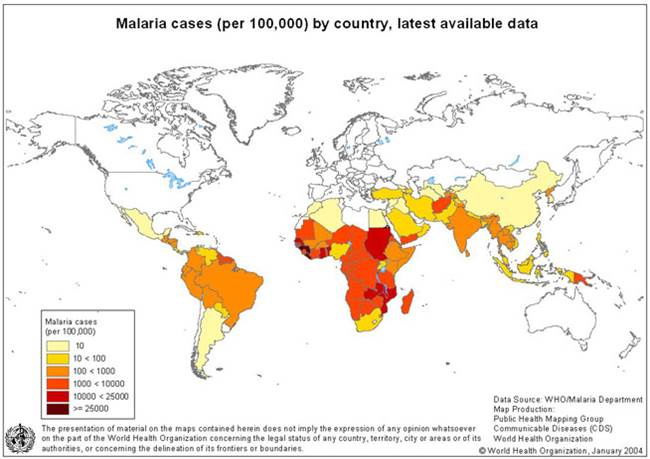
Распространенность малярии в мире с учетом показателя заболеваемости : от 10 на 100 тыс. населения (светло-желтый цвет) до 25000 на 100 тыс. населения (темно-коричневый цвет). По данным ВОЗ.
В Ярославской области в первой половине XX века трёхдневная малярия (вызываемая Plasmodium vivax) являлась одним из наиболее распространенных заболеваний и приносила значительный ущерб экономике области. В результате проводившихся противомалярийный и противоэпидемических мероприятий к 1959 году местная передача малярии в Ярославской области была прекращена, однако единичные завозные случаи малярии регистрируются практически ежегодно.
В 2018 году и в первом квартале 2019 года в Ярославской области случаев малярии не зарегистрировано.
Риск заражения малярией и развития тяжелых осложнений при посещении неблагополучных по малярии стран существует постоянно, если не проводится надлежащая профилактика этой инфекции.
Если Вы отправляетесь в туристическую поездку в страны субтропического и тропического пояса, Вы должны получить информацию в туристической фирме, которая организует поездку, о возможности заражения малярией и необходимых мерах профилактики (защита от укусов комаров и употребление химиопрофилактических препаратов, эффективных в стране пребывания).
Находясь в поездке в эндемичной по малярии стране следует помнить о необходимости немедленного обращения за квалифицированной медицинской помощью при любом заболевании с повышением температуры, а по возвращении домой при возникновении лихорадочного заболевания срочно обращаться к врачу и сообщать ему о сроках пребывания в странах субтропического и тропического пояса и приеме химиопрофилактических препаратов.
Профилактика малярии среди людей, совершающих поездки в неблагополучные по малярии страны, осуществляется противомалярийными препаратами по определенной схеме (химиопрофилактика).
Прием противомалярийных препаратов подавляет стадию малярийной инфекции в крови, предотвращая тем самым развитие болезни.
Перед тем, как отправиться в путешествие, следует подумать, насколько состояние Вашего здоровья позволяет выехать в ту или иную страну и нет ли противопоказаний к приему противомалярийных препаратов с целью химиопрофилактики.
Для этого Вам необходимо пройти тщательный медицинский осмотр и получить заключение врача и рекомендации о видах противомалярийных препаратов для страны выезда, о сроках, дозах и способах их применения.
С особым вниманием следует отнестись к рекомендациям врача больным хроническими заболеваниями, беременным и лицам с малолетними детьми.

Прием препаратов начинается за неделю до выезда, продолжается все время пребывания в неблагополучной местности и 4 недели после возвращения из тропиков.
По вопросу приобретения противомалярийных препаратов для химиопрофилактики, следует заблаговременно обращаться в аптеку.
Во время пребывания в странах, неблагополучных по малярии, необходимо оберегать себя от укусов комаров.
С этой целью в сумеречное и вечернее время рекомендуется носить светлую одежду, максимально закрывающую поверхность тела и конечности, применять репелленты (отпугивающие средства), которыми обрабатываются кожные покровы и одежда.
Во время сна целесообразно пользоваться обработанными инсектицидом противомоскитными сетками.
При наличии в номере комаров, блох, грызунов необходимо немедленно поставить в известность администрацию принимающей стороны для принятия срочных мер по их уничтожению. В местах скопления летающих насекомых требуйте засетчивания окон и дверей, наличия пологов над кроватью и электрофумигаторов.
Следует воздерживаться от участия в экскурсиях, других мероприятий (охота, рыбалка) в местах, не обозначенных официальной программой пребывания в туристической поездке.
Во время пребывания в неблагополучной по малярии стране при возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, следует немедленно обратиться к врачу для медицинского осмотра и обследования.
Помните - Ваше здоровье в Ваших руках!
Дополнительную информацию о распространенности малярии в мире и мерах личной профилактики можно получить в отделе эпидемиологического надзора Управления Роспотребнадзора по Ярославской области по адресу:
г. Ярославль, ул. Войнова, д. 1, каб. 221 или по телефону (4852)73-26-95.
Читайте также:


