Энтеропатогенные кишечные палочки лабораторная диагностика
Посев кала на патогенные эшерихии – метод микробиологической диагностики инфекций желудочно-кишечного тракта, вызываемых патогенными штаммами кишечной палочки.
Посев на энтеропатогенную кишечную палочку.
Escherichia coli Detection in Stool Samples, Shiga toxin-producing Escherichia coli.
Какой биоматериал можно использовать для исследования?
Кал, ректальный мазок.
Как правильно подготовиться к исследованию?
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить (по согласованию с врачом) прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.), и препаратов, влияющих на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
Общая информация об исследовании
Кишечные палочки - Escherichia coli - условно-патогенные микроорганизмы, обитающие в том числе в кишечнике человека. Большинство штаммов этой бактерии являются безвредными. Вирулентные кишечные палочки попадают в желудочно-кишечный тракт извне, как и возбудители других кишечных инфекций. Способность отдельных штаммов Е. coli вызывать заболевание связана с их способностью вырабатывать токсины, прикрепляться к стенке кишечника и внедряться в нее. Выделяют пять типов патогенных кишечных палочек, приводящих к развитию острых кишечных инфекций: энтеротоксигенные, энтеропатогенные, энтероинвазивные, энтерогеморрагические, энтероадгезивные.
Токсины энтеротоксигенных кишечных палочек способствуют избыточному выделению в просвет кишки воды и электролитов, развитию диареи и нарушений водно-электролитного баланса. Энтероинвазивные кишечные палочки внедряются в клетки слизистой оболочки толстой кишки, вызывают развитие в ней воспаления и образование эрозий. Энтерогеморрагические Е. coli вырабатывают шигаподобный токсин (токсин похожего действия продуцирует возбудитель дизентерии Shigella dysenteriae), который разрушает стенки мелких сосудов кишечной стенки, что приводит к появлению в кале крови и развитию ишемии и некроза стенки толстого кишечника. Энтероадгезивные кишечные палочки способны прочно прикрепляться к стенке кишечника и приводить к развитию длительной, но сравнительно легко протекающей кишечной инфекции.
Основным методом диагностики эшерихиозов является бактериологическое исследование. Биоматериал используют для посева на специальные питательные среды, и при отсутствии роста колоний микроорганизмов констатируется отрицательный результат посева.
Для чего используется исследование?
- Для верификации возбудителя острой кишечной инфекции.
Когда назначается исследование?
При развитии клинических проявлений острой кишечной инфекции (тошнота, рвота, схваткообразные боли в животе, частый, жидкий (водянистый), обильный стул, иногда с примесью слизи и крови);
при контакте пациента с лицом, у которого подтвержден диагноз "эшерихиоз".
Что означают результаты?
В норме патогенные эшерихии отсутствуют.
Отрицательный результат - нет роста - отсутствие роста микроорганизмов.
Положительный результат - есть рост - рост патогенного штамма Escherichia coli.
При обнаружении микроорганизма указывается серотип (ЭПЭ О 32) и чувствительность к а/б.
- Интерпретация результатов данного исследования должна производиться исключительно специалистом в области медицины. При выявлении патогенных штаммов кишечной палочки необходимо обязательно проконсультироваться с врачом для решения вопроса о назначении лечения, в том числе при отсутствии выраженных симптомов заболевания.
- В отдельных рекомендациях признается целесообразным исследование как минимум трех образцов фекалий, собранных в разные дни, для верификации отрицательного результата у пациента с клиникой бактериальной кишечной инфекции.
Посев кала на патогенную флору (диз. группа и тифопаратифозная группа) с определением чувствительности к антибиотикам
Посев кала на условно-патогенную флору с определением чувствительности к антибиотикам
Определение токсинов A и B Clostridium difficile
Анализ кала на яйца и личинки гельминтов, простейшие и их цисты (Parasep)
Кальпротектин в кале
Кто назначает исследование?
Инфекционист, педиатр, терапевт, врач общей практики, эпидемиолог, гастроэнтеролог.
Литература
- A Manual of Laboratory and Diagnostic Tests, 9th Edition, by Frances Fischbach, Marshall B. Dunning III. Wolters Kluwer Health, 2015. Pages 534-537.
- Mandell, Douglas and Bennett’s Infectious Disease Essentials. John E. Bennett, R. Dolin, Martin J. Blaser. Philadelphia: Elsevier, 2017. Page 316.
- Клиническая лабораторная диагностика: национальное руководство: в 2 т. – T. II / Под ред. В. В. Долгова, В. В. Меньшикова. – М.: ГЭОТАР-Медиа, 2012. С. 277-281, 358-360.
В нашем организме живут миллионы бактерий — их общий вес составляет около двух килограммов. Кишечная палочка занимает среди них далеко не последнее место. Эта бактерия может долгое время помогать человеку в формировании микрофлоры и пищеварении, а может в один момент превратиться в серьезную медицинскую проблему. В нашей статье мы расскажем о способах выявления кишечной палочки.
Кишечная палочка, или Escherichia coli (Эшерихия коли) — это палочковидная бактерия, которая обитает в кишечнике человека и некоторых животных. Существует более сотни разновидностей этой палочки. Большинство из них совершенно безвредны, но некоторые могут вызвать серьезные заболевания.
У здорового человека Escherichia coli живет в толстом кишечнике. Ее количество обычно составляет 104–1010 КОЕ в 1 мл содержимого. В кишечнике эта бактерия участвует в переваривании пищи, синтезирует нужные нам витамины, а также производит органические кислоты. Эти кислоты создают благоприятную среду для развития лакто- и бифидобактерий.
Чаще всего кишечная палочка попадает в другие органы при нарушении гигиены или при снижении иммунитета. Попадая в женскую половую систему, она вызывает кольпит, аднексит, другие воспалительные заболевания. Особенно опасно заражение при беременности и после родов. Это может вызвать внутриутробную инфекцию у ребенка и стать причиной послеродового эндометрита у матери. Мужчин эта опасность тоже не обходит стороной. Кишечная палочка, попавшая в уретру, может вызвать уретрит, простатит, воспаление придатков и яичек.
Кроме этого, нормальная кишечная палочка может мутировать и становиться действительно опасной. Некоторые виды этой бактерии, например O157:H7, O104:H4, O121 и O104:H21, выделяют сильные токсины. Они могут вызвать гемолитико-уремический синдром, перитонит, пневмонию, пищевые отравления.
Чаще всего мутировавшая кишечная палочка попадает в организм вместе с продуктами питания, такими как немытые овощи, плохо обработанное мясо, молоко. Но в некоторых случаях такие штаммы могут образоваться внутри организма в результате мутаций и обмена генами.
Патогенная кишечная палочка нередко вызывает диарею. Обычно эшерихиозом страдают дети младшего возраста и люди, путешествующие в страны с низким уровнем гигиены (так называемая диарея путешественников). Вовремя проведенный анализ позволит выявить кишечную палочку и начать лечение.
Некоторые опасные штаммы кишечной палочки могут вызвать гемолитико-уремический синдром (ГУС). Это тяжелое состояние, при котором в мелких сосудах образуется большое количество тромбов, собственные эритроциты разрушаются и возникает полиорганная недостаточность — тяжелая стресс-реакция организма. При любом подозрении на ГУС обязательно проводят анализ на энтеропатогенные (опасные) эшерихии.
Обычный бактериологический анализ, который проводят при воспалительных заболеваниях органов половой системы, послеродовых эндометритах и других, — также может показать наличие кишечной палочки.
Еще одним показанием к проведению исследования является дисбактериоз. Изменение состава микрофлоры кишечника может привести к проблемам с пищеварением, к урчанию и болям в животе. Нарушение образования витаминов и повышенное всасывание токсинов приводит к слабости, утомляемости и другим неспецифическим симптомам.
Кишечную палочку можно обнаружить в кале, в моче, в мазках с поверхности половых органов или из ран, при посеве промывных вод. Также во время исследований она может быть обнаружена в ране, в легких.
Основным методом анализа для обнаружения кишечной палочки является бактериологический посев. Для этого небольшое количество материала помещают в питательную среду, на которой бактерии очень хорошо размножаются. Результат подсчитывают через несколько дней по количеству образовавшихся колоний. Единица измерения — КОЕ/мл, то есть количество бактерий, из которых при исследовании выросли колонии, в миллилитре материала.
Также существует метод ПЦР-диагностики. Он позволяет сказать, присутствует ли в материале патогенная кишечная палочка. Но ни количество бактерий, ни их чувствительность к лекарственным препаратам этот метод не покажет.
Другие методы, которые не подразумевают выделение чистой культуры кишечной палочки, могут сказать о заражении только косвенно. Например, в общем анализе мочи могут обнаружить бактерии в виде палочек. Но для того чтобы определить их вид придется сдавать дополнительно бактериологический посев. Похожая ситуация и с копрограммой. Анализ может дать представление о состоянии желудка и кишечника, но не позволяет выявить конкретные бактерии.
Общий анализ крови позволяет выявить характерные для воспалительных заболеваний сдвиги. Но они могут быть вызваны не только эшерихиозом, но и дизентерией, пневмонией или любым другим воспалительным заболеванием.
Любое бактериологическое исследование нужно проводить до начала лечения антибиотиками. В противном случае можно получить ложноотрицательный результат.
Анализ кала на кишечную палочку собирается в стерильную пробирку с транспортной средой. Для этого нужно заранее подготовить судно или другую емкость, тщательно вымыть ее и ополоснуть кипятком. В эту емкость собирается кал после естественной дефекации. Из специальной пробирки с транспортной средой нужно достать аппликатор, погрузить его в несколько участков собранного биоматериала и снова убрать в пробирку, плотно закрыв крышку. Если в собранном материале присутствуют кишечные палочки, бактериологический анализ это покажет.
Анализ мочи на бактериологическое исследование тоже собирают в специальную стерильную емкость. Собрать материал можно в любое время суток. Перед этим обязательно нужно принять душ, чтобы в емкость не попали бактерии с поверхности кожи. Чем скорее получится доставить материал в лабораторию, тем лучше.
Мазки и соскобы урогенитального тракта при подозрении на уретрит, вагинит и любые другие мочеполовые заболевания, вызванные кишечной палочкой, забирают сразу в лаборатории или на приеме врача. Специальной щеточкой делается соскоб из уретры, со стенок влагалища или с шейки матки. Это не очень приятная процедура, но без нее не обойтись.
Быстрый анализ, который позволяет выявить в материале ДНК кишечной палочки, проводится за 1–2 рабочих дня. Результат бактериологического анализа на кишечную палочку придется ждать дольше — от 5 до 7 дней. За это время выращивается культура клеток, определяется их вид, проводится анализ на чувствительность к антибиотикам и бактериофагам.
В норме кишечной палочки не должно быть нигде, кроме толстого кишечника. То есть если вы сдаете мочу или мазок, то лучший результат — это отрицательное заключение. Если речь идет о содержимом кишечника, то здесь не должно обнаруживаться энтеропатогенных кишечных палочек, таких как O157:H7. В некоторых лабораториях проводят быстрый ПЦР-тест на целую группу таких бактерий.
При определении чувствительности к антибиотикам или бактериофагам выдается бланк, на котором напротив каждого наименования написана степень влияния препарата на рост бактерии. По такому бланку врач за несколько минут подберет наиболее эффективный для конкретного случая антибиотик.
Анализ на эшерихиоз можно сдать как в обычной поликлинике, так и в частной лаборатории. Желательно заранее уточнить, какой метод исследования при этом используется.
Бактериологические исследования лучше проводить в клиниках и лабораториях, оснащенных автоматическими и полуавтоматическими анализаторами. Это исключает человеческий фактор, позволяет проводить исследование с широким перечнем антибиотиков и бактериофагов. Такие оснащенные лаборатории имеют как современные государственные больницы, занимающиеся лечением инфекционных болезней, так и частные медицинские центры.
Также стоит обратить внимание на время проведения исследования. Для бактериологического исследования это не менее пяти дней. Раньше бактерия просто не успеет вырасти в достаточном для анализа количестве. Время больше 7–10 дней говорит о том, что исследование будет проводиться в сторонней лаборатории. Это существенный недостаток, поскольку речь идет о транспортировке биоматериала, что нежелательно: чем раньше был доставлен материал, тем более достоверным будет результат.
Кишечная палочка — неотъемлемая часть микрофлоры кишечника. Пока она находится под контролем организма, ее клетки помогают синтезировать витамины, переваривать пищу, создавать благоприятную среду для жизни других полезных микробов. Но любое нарушение этого равновесия грозит патологиями вплоть до серьезных воспалительных заболеваний. К счастью, медицина помогает нам вовремя выявить отклонения от нормы и приять соответствующие меры.
Род Eschenchia, вид Е. coli включает условно-патогенные кишечные палочки (обитатели кишечника человека, млекопитающих, птиц, рыб, рептилий) и патогенные для человека варианты, отличающиеся друг от друга антигенной структурой, патогенетическими и клиническими особенностями вызываемых ими заболеваний.
Морфология. Палочки, в препаратах располагаются беспорядочно, подвижные (перитрихи), но есть и варианты, лишенные жгутиков. Фимбрии (пили) имеют все эшерихии.
Размножаясь при температуре 37°С, на плотных средах образуют S- и R-колонии. В жидких средах дают помутнение, затем осадок. Многие штаммы имеют капсулу или микрокапсулу и на питательных средах образуют слизистые колонии.
Продуцируют ферменты, расщепляющие углеводы (до кислоты и газа), белки и другие соединения. БХ свойства определяют при дифференциации эшерихии от представителей других родов, семейства энтеробактерий.
Антигены. Основным является О-АНТИГЕН, положен в основу деления на серогруппы (около 170 О-серогрупп). Многие штаммы отдельных серогрупп имеют общие АГ с микроорганизмами других серогрупп эшерихий, а также с шигеллами, сальмонеллами и другими энтеробактериями.
К-антигены у эшерихий состоят из 3 антигенов – В- и L-Аг термолабильны, разрушаются при кипячении; А-Аг термостабилен, инактивируется при 120°С. У эшерихии известно около 97 сероваров по К-антигенам.
Н-антигены являются типоспецифическими, характеризуют серовар внутри О-групп. Описано более 50 различных Н-антигенов.
АГ структуру отдельного штамма эшерихии характеризуют формулой (буквенно-цифровые обозначения О-, К- и Н-АГ): Е. coli О26:К60(В6):Н2
Экология и распространение. Постоянно выделяются с испражнениями в окружающую среду. В воде, почве остаются жизнеспособными в течение нескольких месяцев, но быстро погибают от действия дезинфектантов и при нагревании.
Условно-патогенные способны вызывать гнойно-воспалительные процессы, пиелиты, циститы, холециститы и др. (коли-бактериозами). При выраженном иммунодефиците может быть коли-сепсис. Нагноение ран развивается и по типу экзогенных инфекций, часто в ассоциации с другими микроорганизмами.
Патогенные вызывают острые кишечные заболевания – эшерихиозы – экзогенные инфекции. Источник – больные или бактерионосители, путь передачи – алиментарный. Болеют чаще дети.
Патогенез. Условно-патогенные кишечные палочки повреждают клетки и ткани за счет эндотоксина, который высвобождается после гибели микроорганизмов, патогенные эшерихии обладают набором различных факторов патогенности. Среди возбудителей эшерихиозов различают энтеропатогенные (умеренно инвазивные), энтеротоксигенные и энтероинвазивные кишечные палочки. Они различаются по антигенной структуре и вызывают определенные для каждого варианта культур кишечные заболевания.
Имеют фимбрии, обеспечивающие прикрепление к эпителиальным клеткам микроорганизмов. Адгезины фимбрий узнают комплементарные им клеточные рецепторы: уропатогенные – Р-фимбрии (прикрепление к эпителию мочевыводящих путей), энтеротоксигенные штаммы прикрепляются к ворсинкам эпителия в тонкой кишке и колонизируют ее. Диарея и гиперкинезия развиваются вследствие действия энтеротоксинов (термолабильного и термостабильного), что проявляется гиперсекрецией эпителия, отторжением набухших ворсинок без развития воспалительной реакции.
Энтеропатогенные штаммы, обладающие умеренно выраженной инвазивностью, колонизируют эпителий тонкой кишки, при этом поверхность эпителия повреждается, отторгаются микроворсинки и возникают эрозии. Отдельные бактерии проникают в цитоплазму эпителиальных клеток, в макрофаги и лейкоциты, вследствие чего развивается бактериемия (после разрушения фагоцитировавших клеток).
Энтероинвазивные штаммы адсорбируются на поверхности эпителиальных клеток слизистой оболочки толстой кишки, проникают в эпителиоциты и в их цитоплазме размножаются. Клетки гибнут – возникает язвенно-катаральное воспаление. Клинически – дизентериеподобный синдром.
Часто патогенные эшерихии продуцируют гемолизины. В патогенезе эшерихиозов опред играют эндотоксины и полисахариды К-антигена, белок Т, которые подавляют активность комплемента, фагоцитоза, угнетая опсонины.
Иммунитет. Коли-бактериозы возникают при иммунодефицитных состояний. Выздоровлению способствует активация неспецифических факторов защиты. После заболевания невосприимчивость не формируется.
Естественный иммунитет против колиэнтерита детей раннего возраста обеспечивается: а) бифидумбактериями (антагонисты, колонизируют эпителий ЖКТ при правильно сформировавшемся биоценозе кишечника); б) антителами грудного молока, которое также содержит вещества, стимулирующие развитие бифидумфлоры.
Сывороточные антитела против энтеропатогенных штаммов эшерихии (IgM) не проходят через плаценту, а потому этот механизм защиты от коли-инфекций детей раннего возраста не работает. Иммунитет к дизентериеподобному эшерихиозу передается ребенку от матери антителами IgG, проходящими через плаценту. Вот почему к дизентериеподобному эшерихиозу (и к дизентерии) маленькие дети не восприимчивы, но легко заболевают колиэнтеритом при заражении энтеропатогенными эшерихиями.
Формирование местного иммунитета кишечника детей и взрослых связано с SIgA. После перенесенного эшерихиоза остается группоспецифический слабо выраженный иммунитет. Возможны повторные заболевания.
Лабораторная диагностика. Выделяют патогенные серовары кишечной палочки из испражнений, рвотных масс, гноя, отделяемого слизистой оболочки зева и носа, при сепсисе – из крови.
Исследованию на эшерихий подлежат также промывные воды желудка, смывы с рук обслуживающего персонала, воздух палат, при токсикоинфекции – остатки пищи. Материалы (исключая кровь) высевают на среду Эндо и помещают в термостат при температуре 37°С. Через 18–24 ч инкубации в термостате с этой среды отбирают красные лактозоположительные колонии эшерихий и агглютинируют их на стекле в поливалентной ОК–сыворотке, содержащей антитела к 22 сероварам энтеропатогенных кишечных палочек (ЭПКП). При положительной реакции агглютинации колонии пересевают на скошенный агар и на следующие сутки выделенную культуру агглютинируют в поливалентных сыворотках с меньшим набором антител, а затем в каждой из тех, которые входили в смесь, вызвавшую агглютинацию выделенных эшерихий. На заключительном этапе серологической идентификации ЭПКП ставят развернутую реакцию агглютинации в специфической сыворотке. Для этого диагностическую сыворотку разводят в двух рядах пробирок до титра, который указан на этикетке ампулы. В один из них добавляют смытую со скошенного агара гретую культуру, в другой – ее прокипяченную взвесь. Пробирки помещают на сутки в термостат при температуре 37°С. Гомологичные сыворотке штаммы ЭПКП должны агглютинироваться в ней хотя бы до половины титра.
Давшая положительную развернутую реакцию агглютинации культура засевается в среды ряда Гисса для изучения ее сахаролитических и протеолитических свойств.
Профилактика и лечение. Соблюдение санитарно-гигиенических правил, выявление больных и носителей. Специфическая профилактика не разработана.Для лечения заболеваний, вызванных кишечными палочками, используют биологические препараты из микробов-антагонистов – бифидумбактерин, лактобактерин.
Кишечные палочки чувствительны к ряду антибиотиков, но в последние годы увеличилось число антибиотикоустойчивых штаммов, что обусловлено передачей R-плазмид.
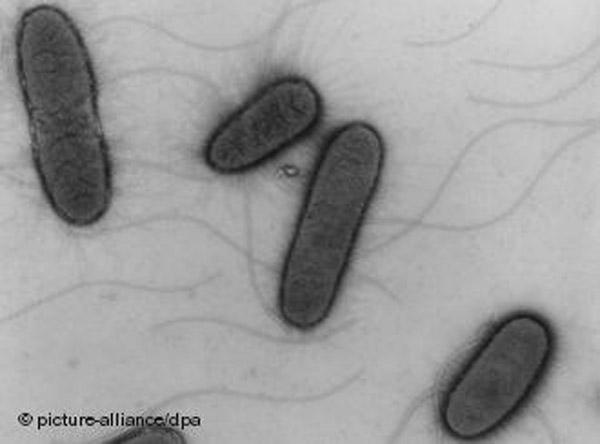
15. Иерсинии. Лабораторная диагностика псевдотуберкулёза и кишечного иерсиниоза, чумы.
Род Yersinia.Род включает 11 видов. Y.pestis вызывает чуму, Y.pseudotuberculesis - псевдотуберкулез, Y.enterocolitica - (кишечный) иерсиниоз, ряд видов не патогенны или условно-патогенны для человека.
Морфология.Чаще имеют овоидную (кокко-бациллярную) форму, окрашиваются биполярно, склонны к полиморфизму. Большинство видов подвижны при температуре ниже +30 градусов Цельсия (имеют перитрихиальные жгутики), грамотрицательны, имеют капсульное вещество. Y.pestis неподвижны, имеют капсулу.
Культуральные и биохимические свойства.
Факультативные анаэробы. Температурный оптимум от +25 до + 28 градусов Цельсия, pH - близкая к нейтральной. Хорошо культивируются на простых питательных средах. Ферментируют большинство углеводов без образования газа. Иерсинии способны менять свой метаболизм в зависимости от температуры и размножаться при низких температурах (психрофильные свойства). Вирулентные штаммы образуют шероховатые (R) колонии, переходные (RS) и сероватые слизистые гладкие (S) формы.
При изучении колоний чумного микроба выделяют два типа колоний - молодые и зрелые. Молодые микроколонии с неровными краями (стадия “битого стекла”) в дальнейшем сливаются, образуя нежные плоские образования с фестончатыми краями (стадия “кружевных платочков”). Зрелые колонии крупные, с бурым зернистым центром и неровными краями (“ромашки”). Многие штаммы способны восстанавливать красители с обесцвечиванием сред (метиленовый синий, индиго и др.). На скошенном агаре черед двое суток при +28 С образуют серовато - белый налет, врастающий в среду, на бульоне - нежную поверхностную пленку и хлопклвидный осадок. Температура +37С - селективная для образования капсулы у Y.pestis.Культуры Y.pseudotuberculosis и Y.enterocolitica не имеют стадии “битого стекла”, вначале мелкие блестящие, выпуклые, затем может отмечаться сливной рост с образованием выпуклых бугристых колоний, схожих с колониями Y.pestis. Растут на универсальных питательных средах (среда Эндо, агар Мак Конки, среда Серова и др.) в сочетании с методами накопления в холодовых условиях.
Антигенная структура.Все виды иерсиний имеют О - антиген (эндотоксин), схожий с О - антигенами других грамотрицательных бактерий и токсичный для человека и животных. Липополисахаридно- белковые комплексы О - антигенов иерсиний разделяют на S (гладкие) и R (шероховатые), последние - общие для Y.pestis и Y.pseudotuberculosis. Y.enterocolitica имеет поверхностный антиген, общий с другими энтеробактериями.Возбудитель псевдотуберкулеза по О - и Н- антигенам подразделены на 13 сероваров, чаще встречаются серовар I, а также III и IV, иерсиниоза - на 34 серовара по О - антигену, чаще от человека выделяют серовары О3 и О9. При температуре от +22 до +25С Y.pseudotuberculosis и Y.enterocolitica имеют жгутиковый антиген и подвижны, при +37C теряют Н - антиген и подвижность.
Y.pestis более однородна в антигенном отношении, имея капсульный антиген (фракция I), антигены T, V - W, белки плазмокоагулазы, фибринолизина, наружной мембраны и др. Чумной микроб выделяет бактериоцины (пестицины), оказывающие бактерицидное действие на псевдотуберкулезный микроб и штаммы кишечной палочки.
Патогенные свойства.Возбудитель чумы обладает наибольшим патогенным потенциалом среди бактерий. Он подавляет функции фагоцитарной системы, поскольку подавляет окислительный взрыв в фагоцитах и беспрепятственно в них размножается. Факторы патогенности контролируются плазмидами трех классов. В патогенезе выделяют три основных стадии - лимфогенного заноса, бактеремии, генерализованной септицемии.Возбудители псевдотуберкулеза и иерсиниоза имеют адгезины и инвазины, низкомолекулярные протеины (ингибируют бактерицидные факторы), энтеротоксин. Часть факторов контролируется плазмидами вирулентности.
Клинические особенности.Чума чаще протекает в бубонной, легочной и кишечной формах. Наиболее опасны больные легочной чумой, которые выделяют с мокротой огромное количество возбудителя).
Иерсиниоз и псевдотуберкулез - кишечные инфекции. Клиника многообразна - региональная лимфоаденопатия (имитирует аппендицит), энтероколиты, реактивные артриты, анкилозирующий спондилит, скарлатиноподобная лихорадка.
Чума - классический природноочаговый зооноз диких животных. Основные носители в природе - сурки, суслики, песчанки, пищухи, в антропургических (городских) условиях - крысы (чума портовых городов). В передаче возбудителя, особенно в очагах, где преобладают незимноспящие животные, имеют блохи животных, способные нападать и заражать человека. В песчаночных очагах могут заражаться верблюды и представлять эпидемическую опасность.
Псевдотуберкулез и кишечный иерсиниоз в природе передаются грызунами. Способны длительно сохраняться и даже накапливаться при низких температурах, например, в овощехранилищах. Способны вызывать заболевания у сельскохозяйственных животных. Человеку передаются преимущественно с пищевыми продуктами от животных, а также растительного происхождения.
Лабораторная диагностика.Бактериологической диагностикой чумы могут заниматься только специализированные лаборатории противочумных станций и институтов (1 группа патогенности). Методами экспресс - выявления антигена являются МФА, РПГА с эритроцитарным дагностикумом, сенсибилизированным моноклональными антителами к капсульному антигену, ИФА, РНАТ. Для серологической диагностики может использоваться ИФА, РНАГ, ИФА.
При бактериологической диагностике кишечного иерсиниоза и псевдотуберкулеза в связи с накоплением возбудителя при низких температурах (в отличии от большинства других микроорганизмов) материал предварительно забирают в забуференный физиологический раствор и сохраняют в холодильнике с периодическими высевами на среды Эндо, Плоскирева, Серова. Подозрительные колонии пересевают для получения чистых культур, изучают их по биохимическим свойствам и идентифицируют в РА с диагностическими сыворотками.Для серологической диагностики используют РА и РНГА (на псевдотуберкулез - с I сероваром, на иерсиниоз - с сероварами О3 и О9) с исследованием взятых в динамике инфекционного процесса парных сывороток.
Специфическая профилактика.Применяется в очагах чумы. Используется живая ослабленная вакцина из штамма EV. Имеется сухая таблетированная вакцина для перорального применения. Для оценки иммунитета к чуме (естественного постинфекционного и вакцинального) может применяться внутрикожная аллергическая проба с пестином.
Номенклатура МЗРФ (Приказ №804н): B03.014.004.000.01 "Микробиологическое (культуральное) исследование кала на диарогенный эшерихиоз, вызванный инфекцией Escherichia Coli"
Срок выполнения (в лаборатории): 4 р.д. *
Описание
Метод диагностики кишечных инфекций, вызванных патогенными эшерихиями. Заключается в посеве фекалий пациента на питательные среды, выделении возбудителя инфекции и его идентификации, а также определении чувствительности патогена к антимикробным препаратам. К патогенным эшерихиям (в отличие от входящих в состав нормальной микрофлоры кишечника E. coli) относят кишечные палочки, вызывающие острые кишечные инфекции человека. Их разделяют на энтеротоксигенные, энтероинвазивные, энтеропатогенные, энтерогеморрагические и энтероаггрегативные группы. Энтеротоксигенные кишечные палочки (О6, О8, О15, О20, О25 и др.) провоцируют холероподобные заболевания у детей; энтероинвазивные виды бактерий (штаммы О124 и О151) и энтерогеморрагические эшерихии (штаммы E. coli О157:Н7 и др.) вызывают дизентериеподобные болезни у детей и взрослых.
Энтеропатогенные микроорганизмы — вызывают колиэнтериты преимущественно у детей, а энтероаггрегативные виды чаще регистрируются у людей с ослабленным иммунитетом.
Заболевания сопровождаются стандартными симптомами кишечной инфекции, поэтому дифференцировать их на основании клинических признаков невозможно. Определение чувствительности возбудителя к антибиотикам необходимо для проведения адекватной антимикробной терапии кишечной инфекции.
Показания к назначению
- диагностика кишечной инфекции (жидкий стул с примесью крови, повышение температуры, рвота, боли в животе), особенно при одновременном развитии заболевания у нескольких членов семьи;
- дифференциальная диагностика геморрагического колита;
- диагностика гемолитико-уремического синдрома (жидкий стул, снижение уровня тромбоцитов, гемолитическая анемия, развитие почечной недостаточности);
- диагностика этиологического фактора острой кишечной инфекции;
- диагностика бактерионосителей; обследование дикретированных групп населения;
Подготовка к исследованию
В судно или на дно унитаза помещают стерильную бумагу (или проглаженный лист) либо одноразовую пластиковую тарелку. Испражнения собирают сразу после дефекации специальной ложечкой, вмонтированной в крышку пластикового контейнера в объеме 1-2 г. Исследованию подлежит средняя порция испражнений. Избегать попадания мочи и кусочков не переваренной пищи. Нельзя производить сбор кала с памперсов. У грудных детей материал собирать со стерильной пеленки или предварительно проглаженных ползунков. В случае сбора жидкого кала его можно собрать, подстелив под малыша клеенку.
При невозможности опорожнить кишечник в утренние часы, сбор материала производится вечером. Для получения достоверного результата материал для исследования берется до начала антибактериальной терапии или в интервалах между курсами лечения, но не ранее двух недель после ее окончания.
Интерпретация результатов/Информация для специалистов
Наличие роста энтеропатогенной патогенной кишечной палочки свидетельствует об этиологическом факторе выделенного возбудителя в клинической картине. Определение чувствительности к антибактериальным препаратам осуществляется врачом микробиологом и регламентируется методическими указаниями. R-возбудитель устойчив, S-возбудитель чувствителен, I-возбудитель умеренно устойчив к антибактериальному препарату.
Для получения достоверного результата материал для исследования берется до начала антибактериальной терапии или в интервалах между курсами лечения, но не ранее двух недель после ее окончания. Взятие тампоном: положение пациента – лежа на боку, колени к животу (коленно-локтевое положение).
Особенности взятия: взрослым вводят тампон в прямую кишку на глубину до метки введения, поворачивают всеми сторонами, обтирая стенки кишечника. После сбора тампон помещают в пробирку с жидкой транспортной средой, и переламывают в зоне нанесенной отметки. Плотно завинчивают крышку, после чего зонд надежно зафиксируется во внутренней части крышки.
Где сдать анализ?
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Москва >>
| Код | Наименование | Срок | Цена | Заказ |
|---|---|---|---|---|
| 49-84-103 | Аг простейших (лямблии, амёбы, криптоспоридии) в кале | от 1 р.д. | 1210.00 р. | |
| 71-84-300 | Посев кала на дисбактериоз | от 4 р.д. | 1530.00 р. | |
| 71-84-302 | Посев кала на сальмонеллы, шигеллы с определением чувствительности к антибиотикам | от 4 р.д. | 1160.00 р. | |
| 80-84-006 | Исследование кала на простейшие и яйца гельминтов (микроскопия) | от 1 р.д. | 450.00 р. | |
| 84-84-003 | Общий анализ кала (копрограмма) | от 1 р.д. | 570.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
Читайте также:


