Бычий цепень у коз

ЦИСТИЦЕРКОЗЫ (Cysticercoses), финнозы, гельминтозы мн. видов животных и человека, вызываемые личинками (цистицерками, или финнами) цестод сем. Taeniidae. Экономич. ущерб складывается из потерь в весе и падежа животных, браковки и утилизации туш и органов, ухудшения качества мяса, направляемого в пром. переработку (при интенсивном поражении).
Ц. к р. рог. скота (бовисный), а также зебу, яков и буйволов (промежуточные хозяева) вызывается Cysticercus bovis (бычий цистицерк) — личинкой невооружённого [невооруженного] цепия
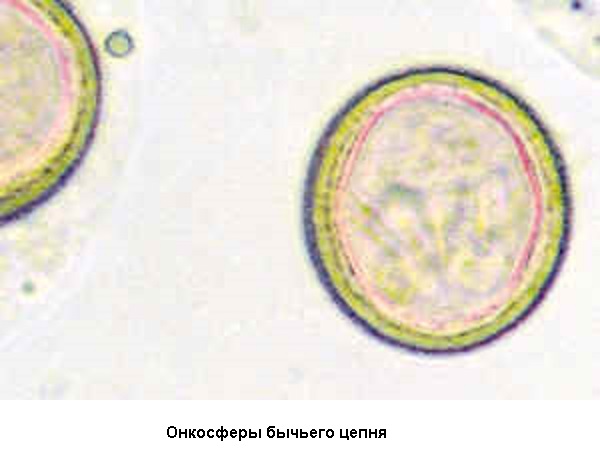
Цистицерк— прозрачный пузырёк [пузырек] величиной с горошину и более,внутри к-рого находится сколекс (рис. 1) с 4 присосками без крючьев.В кишечнике человека цепень (дл. 3—10 м, живёт [живет] 15 лет и более) отделяет членики, содержащие более 100 тыс. яиц каждый (в сутки выделяется до 1 млн. яиц). Во внеш. среде яйца (рис. 2) сохраняют инваз. свойства до 18 мес. Путь заражения животных алиментарный. Вышедшие из яиц в организме промежуточного хозяина зародыши (онкосферы) проникают в кровь, а затем в мышцы (в т. ч. в сердце), печень и др. органы, где растут и превращаются в инваз. цистицерков.
Ц. целлюлозный свиней, кабанов, реже собак, верблюдов и др. животных (промежуточные хозяева). Возбудитель С. cellulosae — личинка цепня вооружённого [вооруженного] (свиного цепня) Taenia solium, обитающего в кишечнике человека (окончат. или промежуточный хозяин). Цистицерк дл. до 20 мм, со сколексом внутри, 4 присосками и хоботком с крючьями. Биология возбудителя и эпизоотология болезни в основном такие же, как и при бовисном Ц. Развитие гельминта происходит при участии человека и свиньи (гл. промежуточный хозяин); в механизме передачи возбудителя свиньям решающее значение имеет копрофагия. Целлюлозные цистицерки (в отличие от бовисных) поселяются также в головном и спинном мозге, в глазах и подкожной клетчатке.
Ц. тенуикольный овец, свиней, верблюдов, коз, лошадей, оленей, Др. диких жвачных, реже кр. рог. скота вызывается С. tenuicollis — личиночной стадией цестоды Taenia hydatigena, паразитирующей в кишечнике собак, волков, лисиц и др. плотоядных (дл. до 5 м). Цистицерки величиной от горошины до куриного яйца локализуются в печени и на серозных покровах (чаще на брыжейке), свисая в виде гроздьев. Путь заражения алиментарный (заглатывание с кормом и водой яиц гельминта, рассеиваемых собаками с экскрементами). Собаки и др. дефинитивные хозяева заражаются при поедании поражённых [пораженных] тенуикольными цистицерками органов убитых или павших овец и др. травоядных животных.
Ц. овисный овец, коз, верблюдов и Джейранов. Возбудитель С. ovis — личинка цестоды Т. ovis, паразитирующей в кишечнике собак, лисиц и шакалов (дл. До 1 м). Цистицерк — пузырёк [пузырек] величиной 2—9 мм, содержит сколекс, вооружённый [вооруженный] крючьями, локализуется в межмышечной соединит. ткани (сердце и др. мышцы), в печени, лёгких [легких] и др. органах. Развитие и механизмы передачи возбудителя такие же, как и при тенуикольном Ц.
Ц. тарандный и паренхиматозный сев. оленей (реже др. видов), лосей, косуль и овец вызываются С. tarandi, поражающими скелетные мышцы и сердце, и С. parenchymatosa, локализующимся в печени, реже в сердце, скелетных мышцах и брюшной полости. Соответствующие имагинальные формы цестод Т. crabbei (дл. до 2 м) и Т. parenchymatosa (дл. до 100 см) паразитируют в кишечнике собак, песцов,
волков, койотов, рысей (окончат. хозяева). Цистицерки тарандные и паренхиматозные морфологически сходны между собой. Их размеры от 7 до 10,5 мм. Биология возбудителя и эпизоотология болезни такие же, как и при Ц. тенуикольном.
Ц. пизиформный кроликов и зайцев. Возбудитель С. pisifbrmis — личинка цестоды Т. pisiformis, паразитирующей в кишечнике собак, лисиц, кошек, шакалов (окончат. хозяева). Цистицерки (дл. 6—12 мм) локализуются на серозных покровах брюшной, реже грудной полостей. Биология возбудителя и эпизоотология болезни такие же, как и при др. Ц., передающихся через собак.
Симптомы Ц. не характерны и выражены только при интенсивном заражении, гл. обр. у молодых животных. Отмечают лихорадку, миозиты, резкое исхудание, эозинофилию (Ц. бовисный, целлюлозный, овисный). Массовая миграция цистицерков сопровождается явлениями перитонита, травматич. гепатита и нередко заканчивается гибелью животных через 2—3 нед после заражения (Ц. тенуикольный тарандный, паренхиматозный, пизиформный).
Иммунитет при Ц. недостаточно напряжённый [напряженный] . Отмечается перекрёстная [перекрестная] реактивность животных на антигены цистицерков разных видов.
Диагноз иммунологич. методами (реакциями латексагглютинации, иммунофлюоресценции и др.), изученными при бовисном Ц., не обеспечивает надёжного [надежного] выявления всех заражённых [зараженных] животных. Посмертно Ц. диагностируют путём [путем] множественных разрезов жевательных и др. мышц и сердца (рис. 3) согласно правилам вет.-сан. экспертизы, а Ц. тенуикольный и пизиформный — путём [путем] обнаружения цистицерков на серозных покровах брюшной и грудной полостей .
Лечение. 100% -ная гибель бовисных цистицерков достигается применением внутрь празиквантела (дронцнта) в дозе 50 мг/кг в течение 2 сут.
Профилактика и меры борьбы с бовисными и целлюлозным Ц.: тщательная вет.-сан. экспертиза и браковка заражённых [зараженных] мясопродуктов, устройство туалетов и борьба с рассеиванием фекалий, запрещение подворного убоя скота, круглогодовое содержание свиней в помещениях (профилактика копрофагии) и недопущение бродяжничества кр. рог. скота, выявление и лечение больных тениозами людей, сан. просвещение и пропаганда правил личной и общественной профилактики гельминтозов среди населения. Для борьбы с др. Ц. проводят утилизацию органов, поражённых [пораженных] цистицерками; запрещают содержание собак на фермах, складах кормов и сена, в местах убоя скота; организуют своевременную уборку трупов животных и их утилизацию; уничтожают безнадзорных собак; проводят периодич. дегельминтизацию. Эффективная мера профилактики Ц.— правильное содержание животных, обеспечивающее разрыв их контактов с собаками.
Цистицеркоз (финноз) человека. Вызывается личинками свиного цепня. Заражение происходит при проглатывании яиц свиного цепня с пищевыми продуктами и водой, загрязнёнными [загрязненными] фекалиями инвазированного свиным цепном человека. Может быть осложнением кишечного тениоза, при к-ром зрелые членики гельминта забрасываются в желудок при антиперистальтике кишок. Цистицерки чаще локализуются в головном и спинном мозге, под кожей, в глазах и мышцах. В зависимости от локализации личинок Ц. проявляется головными болями, иногда судорогами, психич. расстройствами, болями в мышцах, поражением глаз. Профилактика: вет.-сан. контроль за свиными тушами, плановое выявление и лечение больных, сан. просвещение.
Лит.: Лейкина Е. С., Важнейшие гельминтозы человека, [3 изд.], М., 1967; Паразитология и инвазионные болезни с.-х. животных, под ред. К. И. Абуладзе, М., 1975; Лечение телят, заражённых [зараженных] бовисными цистицерками, “Ветеринария”, 1980, № 3, с. 40-42.















Управление ветеринарии Курганской области является уполномоченным в области ветеринарии органом исполнительной власти Курганской области, осуществляющим государственное регулирование в сфере ветеринарной деятельности на территории Курганской области, и входит в систему государственной ветеринарной службы Российской Федерации.
Задачами Управления являются:
1) защита населения от болезней, общих для человека и животных;
2) охрана территории Курганской области от заноса заразных болезней животных;
3) предупреждение и ликвидация заразных и массовых незаразных болезней животных;
4) обеспечение безопасности продуктов животноводства в ветеринарно-санитарном отношении.
Управление ветеринарии Курганской области обладает правами юридического лица, имеет гербовую печать.
Финансирование Управления ветеринарии Курганской области и подведомственных учреждений осуществляется за счет средств областного бюджета.
Почтовый адрес Управление ветеринарии Курганской области:
640002, г. Курган, ул. Володарского, 65 стр.1
часы работы с 9-00 до 18-00
телефоны: 8 (3522) 43-10-30
Новости
Бычий цепень выявлен у человека
Управление ветеринарии Курганской области призывает граждан быть бдительными не поддаваться искушению сиюминутной выгоды и предупреждает, что купленное на улице, в том числе спонтанных микрорынках мясо может таить в себе личинки опасных паразитарных заболеваний.
По информации, поступившей из Управления Роспотребнадзора по Курганской области от 01.09.2015 г. на территории города Кургана выявлен случай заболевания человека тениаринхозом.
Тениаринхоз (бычий цепень)
Тениаринхоз является биогельминтозом хронического течения, регистрируемым повсеместно. Высокая частота случаев данного заболевания регистрируется в странах Африки, Южной Америки, Австралии. На территории России высокая заболеваемость регистрируется в Ямало-Ненецком автономном округе, Чеченской Республике, Республике Алтай, Коми, Дагестане и других, в которых показатель колеблется от 1,1 до 10 и выше случаев на 100 тыс. населения. В России помимо описанных выше регионов тениаринхоз с определенной частотой встречается в Удмуртии, Пермском крае, Красноярском крае, Новосибирской области, Краснодарском крае, Оренбургской области, Республике МариЭл. На других территориях РФ могут регистрироваться единичные случаи тениаринхоза с низким уровнем заболеваемости по региону.
Тениаринхоз – паразитологическое заболевание человека, которое вызывается гельминтом бычий цепень, и характеризующееся нарушениями функции желудочно-кишечного тракта и склонностью к хроническому течению болезни.
Причины развития тениаринхоза
Возбудитель гельминтоза – это представитель класса Ленточные черви, вида Цепни – бычий цепень (Toeniarhinchus saginatus). Это достаточно крупный гельминт длиной в среднем 6-7 метров (от 4 до 12 метров). Бычий цепень состоит из головки, шейки и проглоттид или стробилл (члеников), количество которых велико – до 2000 шт. Зрелые членики, как и у других гельминтов, располагаются в дистальных отделах и имеют зрелую матку (соответственно паразит является гермафродитом), заполнены они онкосферами (яйцами) в количестве до 150 штук в каждом членике. Особенности цепня - 4 присоски на голове, способность члеников самостоятельно ползать по траве, наличие у каждого членика своей собственной половой системы.
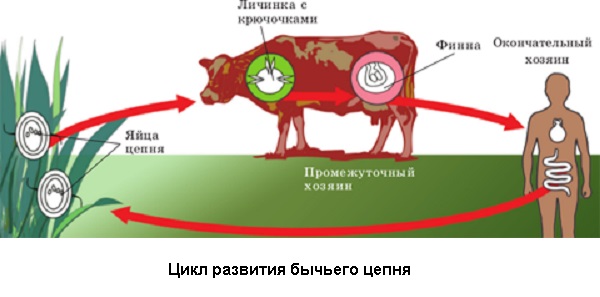
Окончательным хозяином является человек. В организме человека паразитирует половозрелая особь бычьего цепня, соответственно человек выделяет яйца с испражнениями в окружающую среду. Членики цепня могут самостоятельно после акта дефекации выползать и двигаться на теле больного. Выделяются членики на 80-й день после момента инвазии (заражения).

Промежуточный хозяин – крупнорогатый скот, олень, зебра, як, буйвол и другие. Промежуточный хозяин инфицируется при поедании онкосфер во время питания (с травой, почвой). В мышечной ткани происходит развитие цистицерка или финны (личинки цепня), которая становится опасной для инфицирования человека в среднем через 4-5 месяцев.

Механизм заражения – алиментарный, а путь - пищевой. Заражение человека происходит через сырое или плохо обработанное мясо, содержащее финны (инвазивные личинки).Больной человек для окружающих людей не заразен, онкосферы должны пройти путь развития до личинок в организме промежуточного хозяина, которые и опасны для заражения человека.
Восприимчивость к тениаринхозу всеобщая, чаще заболевают взрослые лица.
Цикл развития бычьего цепня
Яйца вместе с фекалиями попадают во внешнюю среду (они располагаются в стробилах - члениках, активно двигаются), из яйца выходят онкосферы (на траве, почве, сене). Онкосферы достаточно устойчивы во внешней среде – выдерживают низкие температуры (практически могут выдерживать в почве зимовку), погибают при высоких температурах (до 29-37º), при действии ультрафиолетовых лучей. Животные заражаются, поедая загрязненную фекалиями больного человека траву. В ЖКТ промежуточного хозяина выходят личинки, которые проникают через кишечную стенку в кровеносные сосуды и разносятся по организму. Оседают они в мышечной ткани или межмышечных соединительнотканных элементах (сердца, языка, жевательных, скелетных), где превращаются в цистицерк (финну) примерно за 4-5 месяцев. Продолжительность жизни финны в организме промежуточного хозяина - приблизительно 8-9 месяцев, после чего они гибнут. Если за это время финна попадает в организм человека (поедание финнозного мяса), цистицерк выворачивает сколекс, прикрепляется к слизистой оболочке чаще 12-перстной кишки и формируется половозрелая особь. Длительность паразитирования бычьего цепня в человеке около 20 лет.
Иммунитет после перенесенного тениаринхоза нестерильный, нестойкий.
Патогенное действие бычьего цепня в организме человека
1) механическое воздействие (присоски, активность члеников), нарушение секреторной и моторной функций ЖКТ (катаральное воспаление слизистой кишечника);
2) провокация болевого синдрома при прохождении члеников через баугиниевую заслонку (как при аппендиците);
3) скопление цепней в кишечнике приводит к кишечной непроходимости или воспалению;
4) дефицит ценных питательных веществ из-за интенсивного потребления их цепнем;
5) сенсибилизация организма (развитие аллергической реакции).
Выделяют раннюю и позднюю (хроническую) стадию тениаринхоза. Ранняя стадия изучена мало в силу невыраженных или отсутствующих симптомов, поэтому течение ранней стадии принято считать стертым и малосимптомным.
В хроническую стадию тениаринхоза выделяют 4 основных синдрома:
1) астеновегетативный (общая слабость, недомогание, утомляемость, плохой сон, головокружения, головная боль, повышенная раздражительность);
2) диспепсический (тошнота, иногда рвота, изжога, неустойчивость стула нередко послабление, но иногда и склонность к запорам, гиперсаливация повышенное слюноотделение);
3) абдоминальный (болевой синдром в области живота без определенного места локализации: это может быть боль в области желудка – эпигастрии, боль в подвздошной области – внизу живота слева или справа);
4) особое изменение аппетита (снижение аппетита резко сменяется его повышением).
Иногда одним единственным доказательством наличия заболевания является отхождение самого гельминта и его члеников из кишечника без предъявления каких-либо жалоб пациентом.
В общем анализе крови: редко небольшая эозинофилия (увеличение эозинофилов), лейкопения (снижение лейкоцитов), анемия (снижение эритроцитов, гемоглобина).
При исследовании желудочного сока – снижение кислотности в 70% случаев.
При рентгенологическом исследовании кишечника – отмечается сглаженность рельефа слизистой оболочки тонкой кишки.
- Кишечная непроходимость за счет скопления особи цепня и перекрытия просвета кишечника; - Перфорация (вскрытие) стенки кишечника самим цепнем и развитие перитонита; - Воспалительные явления (панкреатит, аппендицит, холангит, ДЖВП); - Нетипичное расположение паразита (желчный пузырь, аппендикс, полость носа).
Прогноз заболевания в большинстве случаев благоприятный.
Постановка диагноза сложна из-за малосимптоматичного течения паразитоза. Основные методы в постановке диагноза:
1) Сбор эпидемиологического анамнеза (факт употребления сырого или термически малообработанного мяса промежуточного хозяина);
2) Факт выхода из кишечника подвижных члеников паразита во время акта дефекации и вне его;
3) Овоскопия испражнений и перианального соскоба с последующей дифференциальной диагностикой между тениаринхозом и тениозом (микроскопия обнаруженных члеников с выявлением матки с боковыми ответвлениями – признак овоцист бычьего цепня);
4) Общий анализ крови (эозинофилия, лейкопения, анемия);
5) Рентгенологическое обнаружение паразита в кишечнике.
Дифференциальный диагноз проводится с тениозом и дифиллоботриозом.
Дегельминтизация проводится с помощью противопаразитарных средств.
1) Накануне и в дни лечения - безшлаковая диета. Бесшлаковая диета включает в себя следующие принципы: - исключить из питания жареное, жирное, копченое, соленое и сладкое; - в рационе должны присутствовать нежирные супы, бульон, рис, гречка, кисломолочные продукты, постная рыба, хлеб из муки грубого помола, компоты, чай, кисели; - категорически запрещается: свекла, капуста, чеснок, редька, щавель, шпинат, бобовые, абрикосы, виноград, персики, крыжовник и малина, пшенная крупа, перловая крупа, молоко, газированные напитки, кофе, шоколад, алкогольные напитки; - питаться небольшими порциями, 5-6 раз в день.
2) Основной препарат для лечения тениаринхоза - фенасал по одной их двух схем. - вечером легкий ужин, затем ½ ч.л. натрия гидрокарбоната в ¼ стакана кипяченой воды, через 10-15 минут разведенную в 1/2 стакана подслащенной воды взвесь фенасала (дозу пропишет врач, в среднем для взрослого это 2-3 гр.); - утром натощак те же самые процедуры в той же последовательности. После приема фенасала паразит погибает и выходит естественным путем при акте дефекации, никаких дополнительных мер предпринимать не нужно. Больной должен менять бельё ежедневно. Лечение проводится амбулаторно. Эффективность лечения оценивается по отсутствию члеников бычьего цепня в испражнениях в течение последующих 3х месяцев.
3) Альтернативный препарат - бильтрицид (празиквантель) однократно в дозе, которую пропишет лечащий врач.
4) Фитотерапия (экстракт мужского папоротника сухой в капсулах, семена тыквы). Накануне дегельминтизации ставят очистительную клизму, клизму же делают и утром в день дегельминтизации, после приема препарата (через 1,5 часа) дают солевое слабительное. Всю дозу пациент выпивает в течение 30 минут (чаще это желатиновые капсулы). Если в течение 3х часов стула не было, то опять ставят очистительную клизму, это поможет выходу паразита из кишечника.
Контроль эффективности лечения проводят через 3-4 месяца. Больного наблюдают 2 года 2 раза в год.
- Исключить возможность употребления в пищу сырого или полусырого мяса (говядина).
- Тщательно осматривать мясо перед обработкой на предмет наличия в нем финн (личинок бычьего цепня), личинки в мясе видно не всегда, но если внимательно присматриваться, то можно заметить.
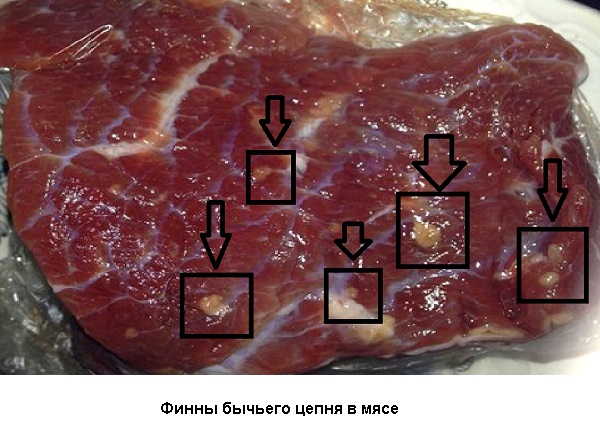
- Тщательная термическая обработка мяса во избежание инвазии гельминта: температура не менее 80 градусов внутри куска и продолжительность не менее 1 часа; финнозное мясо не выдерживает длительного замораживания (при -15 градусов в течение 5 дней).
- Бережное отношение к собственному здоровью (при появлении симптомов болезни или неприятных ощущений в области ануса, обращение к доктору для обследования и возможной дегельминтизации).
- Обследование по эпидемиологическим. показаниям лиц определенных профессий: пастухи, доярки, телятницы, животноводы. - Исследование туш скота на наличие финн на мясокомбинатах.

Одним из распространённых паразитарных заболеваний сельскохозяйственных животных и человека является цистицеркоз крупного рогатого скота, который снижает их продуктивность и протекает с характерными симптомами болезни. Развитие заболевания происходит при проникновении личинок в поперечно-полосатые мышцы промежуточных хозяев и может протекать в острой и хронической форме.
Особенности заболевания и причины его развития
Основным источником цистицеркоза является цистицерк, который представляет собой пузырь овальной формы с сероватым оттенком. Внутри пузырь заполнен жидкостью, а на его поверхности имеется одна голова с четырьмя присосками.
Развитие паразита происходит с участием нескольких хозяев: дефинитивного (человек) и промежуточных (домашние животные). В организме человека половозрелая форма цепня может существовать на протяжении долгих лет и вырастать до 9-10 метров, не вызывая при этом никаких симптомов беспокойства.
Основной причиной развития цепня в организме человека является поедание сырого либо недостаточно прожаренного мяса КРС, в котором присутствуют живые цистицерки. Попав внутрь кишечника, личинка прикрепляется к его стенкам и начинается процесс развития ленточного червя, при этом отсутствуют какие-либо симптомы заболевания.
Своей полной зрелости эта личинка достигает спустя 2-3 месяца и именно с этого момента она начинает производить зрелые членики, наполненные яйцами. Попадание зрелых члеников или яиц паразита во внешнюю среду происходит вместе с человеческими фекалиями. Сохранение инвазионных свойств вышедших яиц наблюдается в течение 18 месяцев.

Основным и единственным промежуточным хозяином цепня служит КРС. Заражение животных происходит в результате заглатывания вместе с кормом и водой яиц и зрелых члеников цепня, которые попадают в кишечник КРС и начинается их процесс развития, при этом симптомы заболевания проявляются по-разному. Цистицеркоз поражает шейные, грудные, жевательные и межрёберные мышцы у КРС, а также мышцы языка и сердца. Происходить это может по следующим причинам:
- бродяжничество животных;
- контакт КРС с работниками животноводства и членами их семей, которые заражены цепнями;
- отсутствие общественных туалетов;
- удобрения пастбищ не обезвреженными бытовыми водами или фекалиями человека.
Под воздействием желудочного сока происходит растворение оболочек яиц и выход из них зародыша. Шесть имеющихся у него крючочков помогают ему проникнуть в слизистую оболочку кишок, кровеносные сосуды и межфибриллярную ткань поперечно-полосатых мышц.
Основным местом развития онкосфера становятся мышцы, но встречаются случаи, когда они поражают лёгкие, печень, мозг и жировые ткани. Процесс полного превращения онкосферы в цистерку занимает около 6 месяцев, а продолжительность её жизни в мышечной ткани КРС колеблется от 7 до 10 месяцев.
Симптоматика цистицеркоза
При несильном заражении цистицеркоз протекает без каких-либо ярко выраженных симптомов, а при сильном заражении отмечаются следующие признаки заболевания:
- резкий подъём температуры тела у КРС;
- снижение аппетита и отказ от корма;
- проблемы с пищеварением, понос;
- надавливание на область сычуги и сетки делает КРС беспокойными;
- бледные и сухие слизистые оболочки;
- повышенная возбудимость животных;
- нарушения сердечной деятельности;
- болезненные ощущения в мышцах.
В редких случаях основные симптомы могут сопровождаться отёками, кожным зудом и асцитом, а при локализации цистицерков в глазах и мозгу отмечается слепота и проблемы с координацией движений.

Через 5-8 дней симптомы заболевания начинают ослабевать, а к 12- 14 дню все симптомы полностью исчезают и животное выглядит внешне абсолютно здоровым. Иногда у больного животного примерно через неделю после попадания паразита в организм отмечается резкий спад температуры с 40 до 34 градусов, а на следующий день у животного констатируют смерть.
У КРС, который переболел этой стадией заболевания, в дальнейшем не обнаруживаются какие-либо клинические симптомы цистицеркозы и их внешний вид не вызывает никаких беспокойств.
Диагностика заболевания
Основным способом диагностики заболевания является посмертный метод, то есть исследования туши проводят после убоя животного. Для этого проводят тщательный осмотр жевательных и межрёберных мышц, а также всего тела и мышц языка на обнаружение цистицерков.
В некоторых случаях диагностировать заболевание можно во время болезни животного, обратив внимание на симптомы цистицеркоза. В этом случае при внимательном осмотре у КРС языка и слизистой ротовой полости можно выявить гельминтов, расположенных на их поверхности.
Лечение и профилактика цистицеркоза
Для того, чтобы предотвратить распространения цистицеркоза, предусмотрен комплекс профилактических мероприятий, который включает в себя:
- убой скота необходимо производить только на специально оборудованных бойнях или убойных пунктах;
- проведение раз в квартал обследования сотрудников на наличие тениозов;
- на территории комплексов, ферм и колхозов должен находиться исправный санузел;
- проведение технической утилизации туш и субпродуктов в тех случаях, когда на разрезах мышц выявляют более трёх цистицеркусов;
- постоянный ветеринарно-санитарный контроль за фермами и хозяйствами, где содержится КРС.
Этиологические данные
Инвазия относится к довольно распространённым явлениям, которое встречается в России и странах ближнего зарубежья. Одним из распространённых способов заражения цистицеркозом является использование сточных вод для полива пастбищ и кормовых культур, что приводит к распространению яиц возбудителя. Кроме этого, важную роль играет и человеческий фактор, когда источником распространения инвазии становится плохо проведённая экспертиза мяса, и оно попадает в пищу человека.
Особо актуальной эта проблема является для жителей Севера, для которых основным видом продукта служит сырое мясо. Возбудители цистицеркоза поражают и оленей, при этом инвазивной стадии они достигают при попадании в мозг животного. Значит, человек заражается только в том случае, если употребляет в пищу сырой мозг оленя.
Несоблюдение работниками санитарных норм на фермах приводит к тому, что происходит заражение яйцами цестоды кормов для животных и мест из содержания. Все это в дальнейшем приводит к заражению большого поголовья скота.


Чем опасно мясо?
Как сообщили в этом ведомстве, сейчас падеж скота в некоторых районах наблюдается из-за заболевания неодулярным дерматитом, к которому человек не восприимчив. Точное количество больных животных нам не назвали.
В комитете считают, что вспышка заболевания не носит массового характера. Болезнь не входит в перечень опасных, поэтому власти решили не вводить карантин на территориях, где у скота были выявлены случаи дерматита. Известно, что при этом заболевании смертность составляет 10% от общего числа зараженного скота. Мясо зараженного животного можно определить по следам от ранок, которые болезнь оставляет на коже. К тому же оно теряет вкусовые качества.
Фермеры же Кизлярского района, где только за две недели от болезни погибло 10 голов КРС, считают, что, несмотря на опасность возникновения эпидемии, ветеринары бездействуют.
Если сообщения о смертельно опасной сибирской язве — всего лишь распространяемые в соцсетях страшилки, то опасность заболевания бруцеллёзом вот уже который год в республике вполне реальная. Дагестан продолжает оставаться в списке неблагоприятных регионов по этому заболеванию.
Главной помехой ликвидации заболевания специалисты называют отсутствие учета поголовья (идентификации), а также отсутствие условий для обработки, то есть профилактики животных.
За первый квартал прошлого года в Дагестане бруцеллёзом заболели 20 человек. В 2014 году количество заболевших бруцеллезом составило 144 человека, в 2013 году — 143, а в 2012 году — больше 200 человек.
Для справки: бруцеллёз — заболевание, характеризующееся поражением опорно-двигательного аппарата, нервной, половой и других систем. Возбудители заболевания — бруцеллы — устойчивы во внешней среде. В воде они сохраняются свыше 2 месяцев, в молоке — 40 дней, в брынзе — 2 месяца, в сыром мясе — 3 месяца, в засоленном — до 30 дней, в шерсти — до 4 месяцев. Погибают бруцеллы при нагревании (за 1—2 минуты кипячения) и под воздействием многих дезинфицирующих веществ, но хорошо переносят низкие температуры.
От больного человека здоровому бруцеллы не передаются. Резервуаром и источником инфекции являются домашние животные (овцы, козы, коровы, свиньи, реже собаки). Заражение бруцеллёзом от больных животных происходит контактным, пищевым и воздушным путями. Заражение контактным путем особенно часто происходит при попадании на кожу околоплодной жидкости (помощь при отёлах, ягнении, при уходе за новорожденными телятами, ягнятами). Часто заражаются ветеринарные работники, телятницы, чабаны и др. Заражение может наступить и при контакте с мясом инфицированных животных, с навозом.
Бруцеллы проникают через малейшие повреждения кожи. Пищевое заражение часто происходит через сырое молоко, а также при употреблении молочных продуктов (брынза, сыр, масло).
Как объясняет главный эпидемиолог Министерства здравоохранения Дагестана Муслимат Гасанова, нельзя покупать мясо у случайных продавцов и в несанкционированных для этого местах.
Но, как показывает практика, опасность представляет и то мясо, которое продается на рынке. В качестве примера можно привести случай, когда летом 2012 года мясо коровы, больной сибирской язвой, было продано на рынке в Ахвахском районе. Более того, 70 килограммов этого мяса было закуплено детским садом. Повезло, что на тот момент в садике испортился холодильник, и повар отнесла мясо к себе домой. Тогда заболели восемь человек. В их числе были и повар, и те, кто занимался забоем и перевозкой животного. Но факт, что мясо было продано на рынке. Где же в таком случае контроль?
При отсутствии соответствующего лечения кожной формы сибирской язвы летальность составляет 10—20%. При лёгочной форме заболевания в зависимости от штамма возбудителя летальность может превышать 90—95% даже при соответствующем лечении. Кишечная форма — около 50%. Сибиреязвенный менингит — 90%.
Тело паразита, как и тело свиного цепня, состоит из множества члеников. А головка не имеет крючьев, на ней расположены 4 присоски, из-за чего бычий цепень называют цепнем невооруженным. У человека паразит живет в тонком кишечнике.
Профилактика простая: не ешьте сырого или полусырого мяса! Помните, что финны бычьего цепня легко погибают при высокой температуре. Хорошо проваренное, особенно в скороварке, мясо не несет опасности заражения тениаринхозом.
Безопаснее использовать баранину. Даже если мясо окажется чуть недожаренным, ничего страшного не произойдет, считают специалисты.
Коровье бешенство. Эта патология также известна под названием губкообразной коровьей энцефалопатии и представляет собой хроническое дегенеративное заболевание, поражающее нервную систему крупного рогатого скота. Употребление зараженного мяса приводит к развитию у человека болезни Крейтцфельдта—Якоба, которая всегда заканчивается летальным исходом. Недуг был широко распространен, когда животные получали в качестве корма мясокостную муку, приготовленную из больных коров. Инфекция вызывается специфическим белком прионом, который передается от животных человеку. Приготовление мяса, его тепловая обработка и даже заморозка в большинстве случаев не уничтожают этот белок. Симптомы болезни у человека — слабоумие, потеря памяти, галлюцинации, невнятная речь, резкие движения, нарушения осанки и походки. Смерть может наступить в течение нескольких недель или месяцев, но были случаи, когда людям удавалось прожить несколько лет.
Кампилобактериоз. Возбудителями этого заболевания являются кампилобактерии. Они были обнаружены в мясе большинства видов птицы. Находясь в организме пернатых, кампилобактерии не приносят им никакого вреда и не вызывают болезней, но для людей они являются патогенными. В кипящей воде возбудитель погибает очень быстро.
Основной способ заражения — через пищу. Эти микроорганизмы достаточно устойчивы к анаэробным условиям, или отсутствию кислорода, и к минусовым температурам, поэтому вполне вероятно, что в замороженной упакованной курице возбудитель все же будет присутствовать.
Легкая форма заболевания обычно проходит через 2—5 дней, при этом основной симптом — диарея. В более серьезных случаях осложнениями недуга могут стать артрит и редкая болезнь нервной системы под названием синдром Гийена—Барре, при которой иммунная система атакует нервные клетки и приводит к развитию паралича.
Листериоз — заболевание, вызываемое бактерией Listeria monocytogenes. Беременные женщины болеют листериозом в 20 раз чаще по сравнению с остальным взрослым населением, и около трети всех случаев заболевания приходится именно на будущих мам. В группе риска также находятся новорожденные, пожилые, люди с ослабленной иммунной системой и такими патологиями, как рак, диабет и болезни почек. Listeria обнаруживаются в почве и воде, особенно в местах, которые были удобрены навозом. Для животных бактерии не вредны, но, попадая на продукты животного происхождения, включая мясо, молоко и сыр, и на овощи, становятся опасными для человека. Пастеризация молока и варка мяса уничтожают возбудителя, однако пища может быть загрязнена уже после приготовления или перед упаковыванием на производстве и перекрестным способом в магазинах, например путем попадания бактерий с мяса на овощи. Симптомы листериоза — боль в мышцах, тошнота, диарея, в более редких случаях наблюдается распространение инфекции на нервную систему, что проявляется головными болями, ригидностью затылочных мышц и судорогами. Предотвратить заражение можно путем тщательного приготовления пищи, отказа от сырого и не пастеризованного молока, мытья овощей и фруктов, а также рук, посуды, ножей и разделочных досок после работы с сырым мясом.
Сальмонеллёз — одна из самых распространенных болезней пищевого происхождения, а сальмонелла — бактерия, живущая в кишечном тракте животных. Зараженная пища при плохой термической обработке становится источником заболевания у человека. Около 40 тысяч случаев сальмонеллеза регистрируется ежегодно, но учитывая, что многие не обращаются за медицинской помощью, количество зараженных значительно больше. Сальмонеллы не вызывают патологии у животных; попадая же в организм человека, они провоцируют диарею, лихорадку и боли в животе в течение 12—72 часов после инфицирования. Очень важно потреблять много жидкости, чтобы не допустить обезвоживания от диареи. Из препаратов для лечения сальмонеллеза используются прежде всего антибиотики. Люди с ослабленной иммунной системой, дети и пожилые подвержены более тяжелой форме течения болезни, поэтому к этим группам требуется значительное внимание со стороны медиков. Лучший способ профилактики сальмонеллеза — тщательная варка мяса и яиц, недопущение контакта сырых продуктов и готовой пищи, соблюдение правил личной гигиены.
И это не весь перечень заболеваний, которые могут возникнуть у человека при употреблении мяса больного животного.
Читайте также:


