Аллергия и лямблии взаимосвязь комаровский

Наличие паразитов в организме снижает иммунитет, что приводит к частым простудам и хроническим заболеваниям
— Глисты, поселившись в организме ребенка, снижают сопротивляемость к инфекциям, — говорит Сергей Александрович. — При глистной инвазии человек легче заражается ОРВИ, туберкулезом, брюшным тифом, дизентерией, гепатитом, у него тяжелее протекают хронические болезни желудка и кишечника. Существует 40 видов гельминтов, которые могут провоцировать злокачественные опухоли. К сожалению, деятельность паразитов становится заметной чаще всего тогда, когда их численность очень возрастает — они отнимают много питательных веществ, нарушают работу печени, сердца, нервной и иммунной систем. Ребенок худеет, быстро утомляется, отстает в развитии, возможны даже психические нарушения.
Хочу напомнить, что глисты, как любые живые существа, выделяют продукты своей жизнедеятельности, а через некоторое время умирают и разлагаются, образуя токсины. Гибель одной аскариды пройдет незаметно. Но если их много, то масса токсичных веществ может стать причиной аллергии или даже сильной интоксикации организма. Поэтому важно вовремя выявить паразитов и избавиться от них.
- Как диагностируют гельминтоз?
— Сегодня многие клиники проводят анализы крови на специальные белки (иммуноглобулины) к тому или иному гельминту. Но результат теста говорит лишь о реакции иммунитета на то, что паразит попал в организм человека. Бывает такая ситуация: он уже ушел, а иммуноглобулины циркулируют в крови полгода, а то и год. Поэтому на такое исследование при постановке диагноза гельминтоз полностью ориентироваться не стоит. Самый надежный способ — это анализ кала на яйца глистов или цисты лямблий. Правда, его надо сдавать три-пять раз (каждый день или через день), причем материал для анализа следует доставить в лабораторию в течение одного-двух часов после стула. С маленькими детьми это бывает затруднительно. В таком случае можно взять в лаборатории специальный консервирующий раствор, который позволит сохранить материал для исследования в течение нескольких часов или даже сутки.
- Многие считают, что если ребенок скрипит зубами во сне, значит, у него глисты. Это верно?
— Да, такая реакция может быть, когда из-за гельминтов возникают неприятные ощущения в животе, поэтому необходимо провести обследование ребенка. Но иногда это говорит о некоторых заболеваниях нервной системы, так что ребенка желательно показать и детскому неврологу.
- Может, время от времени надо проводить профилактическое лечение, чтобы не допустить размножения гельминтов в организме?
— Без особой нужды этого не стоит делать: любой фармацевтический препарат имеет негативные побочные действия. Но если ребенок постоянно играет с кошкой или собакой, возится в песочнице, семья бывает в странах Африки или Юго-Восточной Азии, где глисты очень распространены, то дегельминтизацию желательно проводить два раза в год и детям, и взрослым. Кроме того, замечено: если у ребенка есть глисты, то нередко прививки дают аллергическую реакцию. Поэтому перед вакцинацией имеет смысл обследоваться на наличие гельминтов, и если их обнаружили, провести лечение.
- Как правильно бороться с глистами?
— При большом скоплении паразитов у ребенка во время приема специальных препаратов может повыситься температура, возникает тошнота, рвота или понос. Поэтому лечение обязательно надо проводить под наблюдением врача. Чтобы предупредить реакцию организма на образование токсинов при гибели паразитов, обычно назначают прием антигистаминного средства (от аллергии) и энтеросорбента за три-пять дней до начала антигельминтной терапии. Если курс лечения противоглистными препаратами длится дольше трех дней, то в первый день дают половину дозы препарата, а со второго дня — полную его дозу, продолжая давать антигистаминное средство и энтеросорбент. Затем восстанавливают то, что в организме пострадало от воздействия глистов, например, проводят коррекцию микрофлоры кишечника, лечат анемию, дают желчегонные препараты.
При избавлении от некоторых гельминтов (аскарид, остриц) курс противоглистных препаратов необходимо повторить через две-три недели.
Также надо помнить, что лечение гельминтоза (особенно энтеробиоза) должны пройти все родственники, которые контактируют с ребенком. Если этого не сделать, то возможно повторное заражение.
Чтобы не было глистов
*Необходимо мыть руки после прогулки, туалета, перед едой. При этом ребенок должен пользоваться своим полотенцем.
*Важно правильно готовить еду: тщательно мыть фрукты, овощи, ягоды, фильтровать водопроводную воду. Риск заражения гельминтами высокий при употреблении сырокопченых и свежезамороженных продуктов, недоваренной пищи.
*Надо периодически обследовать на глисты домашних животных и два раза в год проводить им дегельминтизацию.
Атопический дерматит: как помочь ребёнку
Атопический дерматит (АД, экзема) — это хроническая болезнь кожи, которая сопровождается сухостью, покраснением и зудом.
В каком возрасте проявляется атопический дерматит?
Атопический дерматит — это наиболее распространенная кожная болезнь, с которой сталкиваются детские дерматологи. У 65 % маленьких пациентов с таким диагнозом симптомы развиваются в возрасте до 1 года, у 90 % — в возрасте до 5 лет. Большинство детей к 4 годам перерастают атопический дерматит, у некоторых он проходит только в подростковом возрасте, но кожа и после остается сухой и чувствительной. В редких случаях атопический дерматит остается на всю жизнь. Родителям следует знать, как можно помочь при экземе и при необходимости облегчить состояние ребенка.
Атопический дерматит обычно встречается у детей, в семьях которых уже есть экзема или другие аллергические заболевания, например сенная лихорадка или астма. Атопический дерматит при этом не заразен.
Симптомы атопического дерматита
Поскольку атопический дерматит — это хроническая болезнь кожи, его симптомы могут исчезать и снова появляться. Периоды обострения (когда симптомы усиливаются) чередуются с периодами ремиссии (когда состояние кожи улучшается или симптомы полностью проходят).
Симптомы атопического дерматита индивидуальны и могут отличаться у каждого ребенка, но к общим относятся сухость, покраснение кожи, зуд и сыпь. Кожа настолько сухая, что иногда на ней могут образовываться даже трещины.
Экзема может появиться на любом участке тела и даже сразу в нескольких местах.
- У грудничков сыпь обычно бывает на лице и волосистой части головы.
- У дошкольников и детей младшего школьного возраста — на локтевых и коленных сгибах.
- У детей среднего и старшего школьного возраста сыпь чаще всего появляется на руках и ногах.
Как избежать обострения болезни?
Чтобы предотвратить обострение атопического дерматита, придерживайтесь приведенных ниже рекомендаций.
Педиатр может назначить лекарства, чтобы помочь вашему ребенку и улучшить состояние его кожи. Выбор лекарства будет зависеть от формы атопического дерматита и от локализации его очагов на теле. При атопическом дерматите есть два способа применения лекарств. Их можно:
- нанести на кожу (местное применение) в виде крема или мази;
- принять внутрь (перорально) в таблетках или в виде жидкости.
Перед тем как дать ребенку какие-либо лекарства, убедитесь, что вы знаете, как именно их необходимо применять. Поговорите с педиатром, если у вас возникли вопросы или сомнения по поводу способа применения лекарства.
Безрецептурные лекарства
- Топические стероиды (к примеру, гидрокортизоновая мазь или крем) могут снять зуд кожи и уменьшить воспаление. Лучше всего они помогают при лёгкой форме атопического дерматита.
- Местные антигистаминные препараты могут быстро облегчить состояние сухой зудящей кожи с минимальными побочными эффектами. Некоторые из этих препаратов содержат спирт, который может вызвать ощущение жжения.
- Антигистаминные препараты для приема внутрь могут облегчить зуд (особенно те, которые вызывают сонливость).
Лекарства по рецепту
- Топические стероиды назначают для уменьшения воспаления (покраснения и отека) и зуда. Эти эффективные и безопасные препараты широко используются для лечения атопического дерматита. Если использовать препарат не по инструкции, иногда могут возникнуть такие побочные эффекты, как истончение кожи, растяжки или акне.
- Местные иммуномодуляторы (нестероидные препараты) используются для уменьшения воспаления и зуда. Это новый класс препаратов, эффективность применения которых у детей старше 2 лет превышает 80 %.
- Пероральные антигистаминные средства в некоторых случаях могут быть достаточно эффективными.
- Пероральные антибиотики назначают при наличии вторичной инфекции.
- Пероральные стероиды редко назначают детям, т. к. они небезопасны. После отмены подобных препаратов часто возникают обострения.
Атопический дерматит — это хроническая болезнь кожи, симптомы которой могут исчезать и снова появляться. Решение этой проблемы зависит от вас, вашего ребенка и вашего педиатра. Если вы соблюдаете данные рекомендации, но состояние кожи вашего ребенка не улучшается, обратитесь за консультацией к врачу.
Аллергический дерматит
| Приведенный ниже текст ориентирован исключительно на посетителей сайта. Любое копирование настоящей статьи или ее фрагментов недопустимо без письменного согласия автора. |

Можно ли вылечить аллергию? Всё большее количество людей сталкивается с проявлением этого недуга у себя, у детей, родственников или друзей. О разнице между настоящей и псевдоаллергией, об иммунитете и здоровье мы поговорили с врачом иммунологом-аллергологом Ольгой Александровной Жоголевой, кандидатом медицинских наук, членом Европейской ассоциации аллергологов и клинических иммунологов (EAACI).
Об аллергии истинной и ложной
Настоящая, генетически обусловленная аллергия проявляется с детства, практически с самого рождения. Реакция появляется после второго контакта с аллергеном. Отличительной особенностью данного заболевания является тот факт, что это, как правило, реакция на один-два белка. Генетически обусловленная аллергия одновременно и на пыль, и на рыбу, и на клубнику — чрезвычайная редкость. Это связано с тем, что даже с точки зрения теории вероятностей возможность одновременной мутации нескольких генов, ответственных за восприятие иммунными клетками чужеродных белков, ничтожно мала и стремится к нулю.,
Единственный способ борьбы с этим видом аллергии – изоляция от аллергена. Допустим, если у малыша с первых месяцев жизни аллергия на кошку, то общение с животным придётся исключить.
Существует и псевдоаллергия, которая случается значительно чаще, и большинство пациентов, обратившихся за помощью к аллергологу, страдают именно этим видом аллергии.
Как правило, такая реакция является следствием хронических проблем со здоровьем. При этом неполадки могут возникать в разных системах: например, в эндокринной, при патологии щитовидной железы, поджелудочной железы, половых желез, гипофиза. В итоге развивается вторичное поражение иммунной системы. Это связано с тем, что клетки иммунной системы чувствительны к гормонам, а клетки эндокринной системы чувствительны к веществам, которые выделяет иммунная система, — в организме все взаимосвязано. Ломается одно звено цепи и тянет за собой все остальные звенья.
Второй, самый частый вариант – это псевдоаллергия на фоне хронических заболеваний желудочно-кишечного тракта. Механизм в этой ситуации примерно такой: очень большое количество клеток иммунной системы живут в толще кишечника, а именно они играют роль цензоров при встрече с пищей и решают, полезная она или нет.
По сути аллергическая реакция представляет собой пальбу из пушки по воробьям. Те вещества, которые в ходе аллергической реакции образуются, являются веществами, которые организм выделяет для борьбы с гельминтами – это их физиологическое назначение. Фактически же, иммунная система за врага, подобного паразитирующему организму, принимает какой-то пищевой продукт.

Очень важным фактором при обострении аллергии является состояние нервной системы. Мне кажется, что здесь кроется основная причина врачебных неудач в излечении псевдоаллергии. Без воздействия на нервную систему, без стабильного психологического состояния невозможно излечение. И это самое сложное, потому что здесь человеку необходимо поменять образ жизни.
Какие могут быть причины обострения псевдоаллергии? Напряженный график на работе, хроническое недосыпание (когда люди спят менее 8 часов, или если эти 8 часов начинаются в два часа ночи и заканчиваются в 10 утра, то есть противоречат суточным биоритмам); постоянный стресс, в том числе, связанный с тем, что человек понимает, что в образе жизни нужно что-то менять, и не понимает — как.
Если подытожить, псевдоаллергия — это одно из проявлений иммунодефицита. Здесь у читателя, вероятно, возникнет ассоциация с ВИЧ, который тоже приводит к иммунодефициту. В случае с псевдоаллергией речь идет о вторичном иммунодефиците, которому подвержена немалая часть нашего населения. Проявляться он может не только псевдоаллергией, но и снижением противоинфекционной защиты – люди часто болеют простудами и теми инфекциями, к которым иммунная система здорового человека должна быть устойчива (герпес, вирус папилломы человека, молочница и другие грибковые инфекции).
Вылечить псевдоаллергию с большинстве случаев можно, так как чаще всего мы как раз имеем дело с последствиями какой-то уже имеющейся проблемы. Но для этого необходимо поставить диагноз – что является действительной причиной? И без этой базисной терапии прием противоаллергических лекарств будет бесполезен.
Шаг 1. Налаживаем здоровое питание
Что же делать и как избежать подобной ситуации? В первую очередь, нужно следить за своим желудочно-кишечным трактом.
Хронический гастрит сопровождается тем, что пища в желудке плохо переваривается. В итоге в кишечник поступает субстанция, не готовая для переваривания в кишечнике, она является механическим раздражителем, в результате чего возникает воспаление.
Самой оптимальной на сегодняшний день считается средиземноморская диета. Есть пирамида средиземноморской диеты, в основании которой продукты, рекомендованные к употреблению ежедневно: зерновые, злаковые, молочные продукты, овощи, фрукты, оливковое масло. Наверху находится то, что нужно употреблять примерно не чаще раза в неделю, ниже – два раза в неделю. Это рыба, мясо, кондитерские изделия.
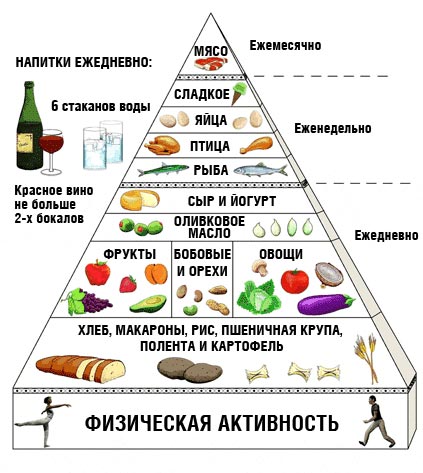
Какие особенности у этой диеты? Ко всему нужно подходить с умом. Обилие сырых овощей, фруктов и зерновых не подходят при остром гастрите. Рыба и рыбные продукты являются одними из распространенных пищевых аллергенов. Эта диета является подходящей в том случае, если перечисленных проблем нет.
Оптимальным вариантом питания является тот, когда мы не чувствуем голода в течение дня. Лучше есть маленькими порциями, но максимально часто. Либо, если это не удается, самым плотным приемом пищи должен быть завтрак. Такой режим связан с особенностями нашего метаболизма. Считается, что в соответствии с биоритмами функционирования желудочно-кишечного тракта и эндокринной системы, в завтрак стоит включать пищу белковую и сочетать её с углеводами. Например, каша со сливочным маслом или мясо с овощным гарниром. В обед должны быть и белки, и жиры, и углеводы. На ужин оптимальными будут белки, особенно кисломолочные и молочные продукты. Они содержат кальций, а он лучше всего усваивается во второй половине дня.
Шаг 2. Восстанавливаем иммунитет
Очень хорошими помощниками в профилактике и лечении вторичного иммунодефицита являются лакто- и бифидопрепараты, свежие кефиры и йогурты, а также препараты со свойствами пребиотиков, которые, хотя и не содержат бифидокультуры, но способствуют росту полезных микроорганизмов на наших слизистых оболочках.
Бифидо- и лактобактерии попадают в кишечник ребенка с молоком мамы, принося много пользы, и пищей для них как раз и являются кисломолочные продукты.
В чем польза этих бактерий? Во-первых, они вырабатывают витамины группы В, витамин К, никотиновую и фолиевую кислоту, но и это не единственная их функция. Они находятся во взаимодействии с нашей иммунной системой и поддерживают ее в постоянном тонусе. Такая активированная иммунная система хорошо справляется с инфекционными агентами. Кроме того, она правильно распознает безопасные для организма пищевые, бытовые и пыльцевые белки и не реагирует на них, как на аллергены.
Для того, чтобы иммунная система реагировала именно в такой норме, лакто и бифидо-бактерий должно быть много. Когда мы принимаем антибиотики, меняем питание, когда у нас нерегулярный стул и запоры (так называемый синдром раздраженного кишечника), все это способствует развитию дисбиоза. Аллергический синдром, как правило, тоже развивается на фоне дисбиоза. Хронические проблемы желудочно-кишечного тракта сначала приводят к дисбиозу, а потом уже к его последствиям в виде аллергии. Поэтому рациональная диета должна включать в себя в обилии кисломолочные продукты. И, если есть проблемы со стулом или человек принимает антибиотики, необходимо обязательно принимать лакто- и бифидо- препараты. Профилактически рекомендуется проводить курс раз в полгода.
Один раз ко мне пришел мужчина 54 лет . У него в течение 10 лет возникали зудящие пятна в подколенных ямках. Сначала пятна исчезали в результате лечения гормональными мазями, потом и они перестали действовать. Продолжительная беседа показала, что у пациента хронический гастрит и склонность к употреблению алкогольных напитков. После лечения от гастрита, безалкогольной диеты, химически- и механически-щадящей, и, что самое интересное, без применения препаратов для лечения аллергии, у него исчезли высыпания и больше не появлялись.
Шаг 3. Приводим в порядок нервы
Если снова вернуться к психосоматическим причинам аллергического синдрома, то нужно отметить, что основной проблемой, которая, помимо стресса, ведет к возникновению вторичного иммунодефицита, является нарушение биоритмов. Один из способов восстановления взаимодействия между иммунной и нервной системой — применение растительные адаптогенов с седативным и стимулирующим эффектом. Использование химических препаратов в данном случае не приветствуется, так как они обладают иммуноподавляющими свойствами и могут привести к обострению псевдоаллергии.
Растительные препараты, стимулирующие процессы возбуждения и торможения, необходимо принимать 4 раза в день. В 7-8 утра – стимулирующие, в 18 и 21-22 – седативные. Курс продолжительностью два с половиной месяца. Если вы бросите курс, пропив препараты две недели и увидев первый положительный эффект, то ничего хорошего из этого не получится. Отрицательно сказывается и злоупотребление стимулирующими препаратами в периоды производственной необходимости или на отдыхе.
К стимулирующим относятся, например, элеутерококк, левзея и лимонник. К седативным — пустырник, настойка пиона.

Очень важным фактором здорового образа жизни, который необходимо вести не только во время терапии, но и в дальнейшем, является физическая активность, зарядка по утрам, отказ от курения и злоупотребления алкоголем. Очень важно находиться на свежем воздухе, особенно жителям крупных городов. Желательно сделать это частью образа своей жизни — например, раз в неделю, в выходные, посвящать день поездке за город, на свежий воздух, а не устраивать прогулки по торговому центру.
Свежий воздух предполагает не только воздействие на бронхолегочную систему. Пребывание на природе благоприятно действует на нервную систему, а физическая активность улучшает настроение, положительно действует на костно-мышечную систему, сердечно-сосудистую систему, что улучшает кровоснабжение органов иммунной системы и желудочно-кишечного тракта.
Шаг 4. Только взаимовыгодное сотрудничество!
У детей очень часто пищевая аллергия возникает на фоне паразитарных инвазий. Последнее время все чаще встречается лямблиоз. Лямблии — простейшие паразиты, которые чаще всего поселяются в кишечнике. Заражение происходит через воду или фекально-орально.
При обследовании на лямблии нашли признаки их активного размножения, ребенок прошел курс лечения, и после этого уже почти год не было ни насморка, ни кожной сыпи. Следует помнить, что при выявлении лямблиоза лечить нужно всю семью.
Первая помощь при псевдоаллергии
Несколько советов для мам. В случае, если ребенка внезапно обсыпало, то в первую очередь нужно дать сорбент: энтерос-гель, полисорб или хотя бы активированный уголь. Курс должен составлять не менее 10 дней, даже если сыпь прошла уже на следующий день. Столько времени необходимо, чтобы как можно полнее вывести вероятный причинный продукт из кишечника.
Если есть зуд, то рекомендуется принимать антигистаминные препараты, назначить которые должен врач. Самолечением в данном случае заниматься опасно.

Одной из современных теорий о возникновении аллергии и иммунодефицита является гигиеническая теория заболеваний.
Первым фактором является чрезмерное оберегание детей от контактов с бактериями. Иммунная система, чтобы стать крепкой, должна учиться контактировать с чужеродными агентами, и не только искусственным путем (в виде прививок), но в первую очередь в виде естественного контакта: когда ребенок ходит по лужам, ковыряется в грязи, тащит руки в рот. В этом случае не совсем правильным является поведение мамы, которая не только постоянно его одергивает, но и с ног до головы обрабатывает антибактериальными средствами. Контакт с окружающей средой — это важный аспект в формировании активной иммунной защиты.
Второй фактор: это неконтролируемый прием антибиотиков, который ведет к дисбиозу и гибели лакто- и бифидобактерий.
Третий: частое мытье с мылом всего тела. Ежедневно принимая душ с мылом, мы смываем с поверхности кожи защитный барьерный слой, который старательно образуют находящиеся в ней клетки. Нередкой становится ситуация, когда у человека возникает гнойничковая сыпь по телу – это нередко происходит от того, что человек слишком часто моется и смывает естественную защиту. Оптимальным является мытье с мылом не чаще 1 раза в неделю. Если вы привыкли к ежедневному душу, постарайтесь обойтись без активного использования моющих средств.
Беседовала Лика Сиделёва
Розеолой, или внезапной экзантемой, называют инфекционное заболевание, которое встречается только в детском возрасте, преимущественно у малышей от полугода до 3 лет. В медицине болезнь иногда именуется псевдокраснухой, трехдневной лихорадкой, экзантемой субитум, шестой болезнью.
Симптоматика и течение болезни
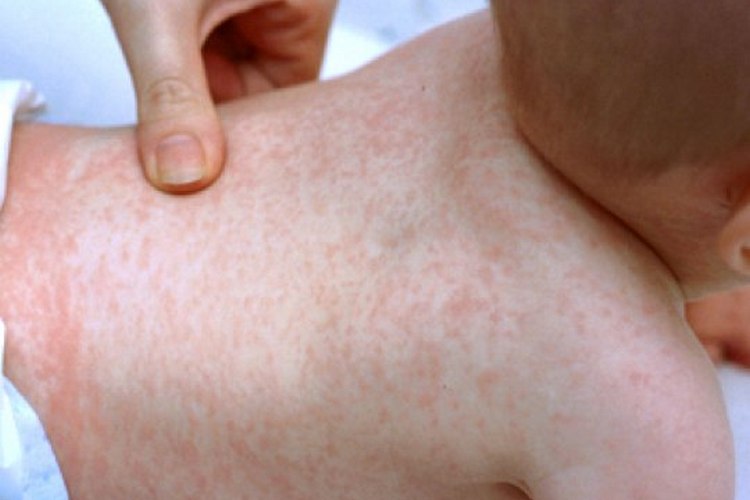
Инкубационный период розеолы у детей составляет от 3 до 7 дней. Иногда он может растянуться до 14 дней. У детей болезнь розеола чаще всего проходит в острой форме. Ее симптомы: У малыша внезапно повышается температура тела до 39 °C, а иногда и до 40 °C. Но отсутствуют такие симптомы, как кашель и насморк. Лихорадка длится не более 3 дней. Температура при розеоле сбивается с большим трудом. Лихорадка сопровождается раздражительностью, общей слабостью, вялостью, отсутствием аппетита. После резкого снижения температуры через несколько часов по телу начинает быстро распространяться сыпь темно-розового цвета в виде мелких точек или пятнышек размером до 5 мм. Пятна слегка выпуклые, окантованы бледноватой каемкой. Сыпь в основном наблюдается на спине, грудной клетке и животике ребенка, но может переходить на другие части тела: шею, лицо, спинку, ягодицы, конечности. Высыпания не вызывают зуда, не заразны. К малышу в этот период возвращается активность, состояние его нормализуется. Примерно через 3 или 4 дня (иногда раньше) сыпь проходит, не оставляя следов. Для розеолы характерно увеличение затылочных и шейных лимфоузлов. В редких случаях при заболевании наблюдаются такие симптомы, как диарея, покраснение горла, ринит, появление пятен на языке и мягком небе.
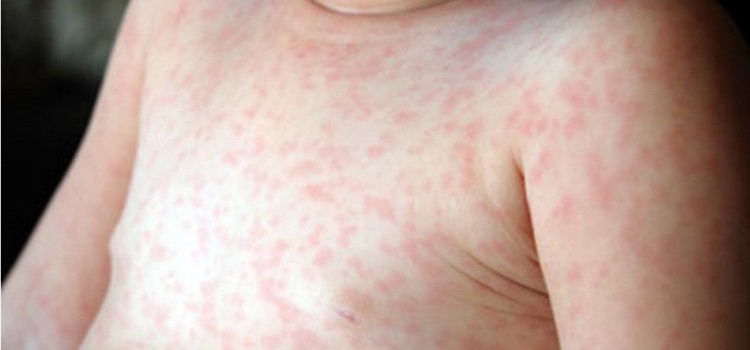
Как распознать, стоит ли обращаться к врачу
Симптомы внезапной экзантемы часто путают с потницей, аллергическими высыпаниями или краснухой. Отличить розеолу можно по характеру сыпи. Высыпания у ребенка образуются только на четвертый день после начала заболевания розеолой, тогда как при краснухе или потнице сыпь появляется сразу же в первый день недомогания. Еще одно отличие розеолы — если на пятно сыпи надавить пальцем, оно бледнеет, в других случаях пятна не меняют своего цвета. Какова бы ни была причина лихорадки — это всегда повод для беспокойства и обращения к врачу. Сильный жар может быть спутником заболевания, требующего немедленного вмешательства. До прихода врача при температуре выше 38 °C, можно дать жаропонижающее средство. Специалист осмотрит ребенка, даст рекомендации по лечению, при необходимости назначит обследование.
Диагностика розеолы затруднена. Ее проявления в первые дни схожи с симптомами других заболеваний. Точный диагноз ставится редко. Болезнь быстротечна. Пока проводится диагностика, клиническая картина быстро меняется. Внезапную розеолу у детей иногда принимают за другую детскую инфекцию. Часто сыпь расценивается, как аллергическая реакция на медикаменты, которые малыш принимал во время лихорадки. Своевременное обращение к специалисту позволит исключить более серьезную болезнь, имеющую схожие симптомы. Для установления диагноза проводятся следующие исследования: Анализ крови. У заболевшего розеолой наблюдаются снижение уровня лейкоцитов, повышение количества лимфоцитов и нейтрофилов. Но этот признак неспецифичен: иногда он может сопровождать другое заболевание. Серологическая диагностика. Исследуется слюна, кровь и материнское молоко на наличие антител к вирусу. У больных розеолой количество антител увеличивается вчетверо. При диагностике задача врача — исключение следующих заболеваний: краснухи, кори, скарлатины, ветрянки, лекарственной сыпи; бактериальной пневмонии; инфекционной эритемы, энтеровирусной инфекции; аскаридоза, сальмонеллеза или лямблиоза.
Как и чем лечить
Специального лечения внезапная экзантема не требует. Терапия обычно направлена на снятие симптомов. Для снижения температуры применяются лекарства, содержащие парацетамол (Эффералган, Панадол, Тайленол). Для маленьких деток препараты выпускаются в форме сиропов и ректальных свечей. Если температура не поднимается выше 38 °C, а состояние ребенка удовлетворительное, сбивать жар не стоит — так организм быстрее справится с инфекцией. При псевдокраснухе не рекомендуются антибиотики, которые способны ухудшить состояние больного. Ослабленным пациентам врач может назначить противовирусные препараты во избежание развития вирусного энцефалита. Иногда применяются антигистаминные средства. Во время болезни не стоит слишком кутать малыша. Желательно, чтобы он был легко одет. Лишняя одежда и теплое одеяло только усилят лихорадку. Помещение, где лежит больной ребенок, требует регулярного проветривания с ежедневной влажной уборкой. Малышу показаны постельный режим, покой, употребление достаточного объема жидкости, которая способствует выведению из организма токсинов. Питание больного должно быть легким. Полезны каши, супы, протертые отварные овощи и фрукты. Во время болезни не следует вводить в рацион новые продукты. Полезно поить больного витаминными чаями, клюквенным морсом, отваром из плодов шиповника и аптечной ромашки. Грудничков желательно почаще кормить грудным молоком, которое содержит все необходимое для борьбы с инфекцией. Сыпь не требует какого-либо лечения. Не нужно ее мазать, прижигать или обрабатывать. По мере выздоровления высыпания исчезнут. Через сутки после того, как температура нормализуется, можно купать малыша, как обычно, гулять с ним на свежем воздухе. Во время лечения нужно внимательно наблюдать за состоянием малыша. Если лихорадка длится более 3 дней, температура держится около 39 °C или выше, а количество высыпаний не уменьшается — это повод снова вызвать на дом врача.
СОСТАВ И ФОРМА ВЫПУСКА
ДИАГНОЗЫ
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
фармакодинамика . Левоцетиризин — это активный стабильный R-энантиомер цетиризина, который относится к группе конкурентных антагонистов гистамина. Фармакологическое действие обусловлено блокированием H1-гистаминовых рецепторов. Сродство к H1-гистаминовым рецепторам у левоцетиризина в 2 раза выше, чем у цетиризина. Алерзин влияет на гистаминзависимую стадию развития аллергической реакции, уменьшает миграцию эозинофилов, сосудистую проницаемость, ограничивает высвобождение медиаторов воспаления. Алерзин предупреждает развитие и облегчает течение аллергических реакций, оказывает антиэкссудативное, противозудное, противовоспалительное действие, почти не оказывает антихолинергического и антисеротонинового действия.
Фармакокинетика . Фармакокинетические параметры левоцетиризина имеют линейную зависимость и почти не отличаются от таковых у цетиризина.
Абсорбция . Препарат после перорального введения быстро и интенсивно поглощается. Степень всасывания препарата не зависит от дозы препарата и не изменяется с приемом пищи, но Cmax препарата уменьшается и достигает своего максимального значения позже. Биодоступность достигает 100%.
У 50% больных действие препарата развивается через 12 мин после приема однократной дозы, а у 95% — через 0,5–1 ч. Cmax в плазме крови достигается через 50 мин после однократного приема внутрь терапевтической дозы и сохраняется в течение 2 дней. Cmax составляет 270 нг/мл после однократного применения и 308 нг/мл — после повторного применения в дозе 5 мг соответственно.
Распределение . Отсутствует информация о распределении препарата в тканях человека, а также о проникновении левоцетиризина через ГЭБ. В исследованиях Cmax зафиксирована в печени и почках, а минимальная — в тканях ЦНС. Объем распределения — 0,4 л/кг. Связывание с белками плазмы крови — 90%.
Биотрансформация . В организме человека метаболизму подвергается около 14% левоцетиризина. Процесс метаболизма включает оксидацию, N- и O-деалкилирование и соединение с таурином. Деалкилирование в первую очередь происходит с участием цитохрома CYP 3A4, тогда как в процессе окисления участвуют многочисленные и (или) неопределенные изоформы CYP. Левоцетиризин не влияет на активность цитохромных изоферментов 1A2, 2C9, 2C19, 2D6, 2E1, 3A4 в концентрациях, значительно превышающих максимальные после приема дозы 5 мг перорально. Учитывая низкую степень метаболизма и отсутствие способности к угнетению метаболизма, взаимодействие левоцетиризина с другими веществами (и наоборот) маловероятно.
Выведение . Экскреция препарата происходит в основном за счет клубочковой фильтрации и активной канальцевой секреции. T½ из плазмы крови у взрослых составляет 7,9±1,9 ч. T½ препарата короче у маленьких детей. Общий клиренс у взрослых — 0,63 мл/мин/кг. В основном выведение левоцетиризина и его метаболитов из организма происходит с мочой (выводится в среднем 85,4% введенной дозы препарата). С калом выводится 12,9% принятой дозы препарата.
Очевидный клиренс левоцетиризина в организме коррелирует с клиренсом креатинина. Поэтому для пациентов с умеренными и тяжелыми нарушениями функции почек рекомендуется подбирать интервалы между приемами левоцетиризина с учетом клиренса креатинина. При анурии при конечной терминальной стадии заболевания почек общий клиренс организма пациентов, по сравнению с общим клиренсом организма у лиц без таких нарушений, уменьшается примерно на 80%. Количество левоцетиризина, которое выводится во время стандартной 4-часовой процедуры гемодиализа, составляло
ПОКАЗАНИЯ
таблетки . Симптоматическое лечение аллергического ринита (в том числе круглогодичного аллергического ринита) и крапивницы.
Капли . Симптоматическое лечение сезонного аллергического ринита (поллиноза) и круглогодичного аллергического ринита;
- хроническая идиопатическая крапивница.
ПРИМЕНЕНИЕ
Алерзин, таблетки . Препарат назначают взрослым и детям в возрасте старше 6 лет внутрь в дозе 5 мг 1 раз в сутки. Принимать таблетку независимо от приема пищи. Таблетку необходимо глотать целиком, запивая небольшим количеством воды.
Алерзин, капли оральные . Препарат назначают взрослым и детям в возрасте старше 6 мес внутрь независимо от приема пищи. Капли можно растворить в небольшом количестве воды. Если применяется разведение, то следует учитывать, особенно при применении у детей, что объем воды, к которому добавляются капли, должен быть адаптирован в соответствии с количеством воды, которое может проглотить пациент. Разбавленный р-р следует принимать немедленно.
- младенцы в возрасте 6–12 мес: рекомендуемая доза составляет 1,25 мг (5 капель) 1 раз в сутки;
- дети в возрасте от 1 года до 2 лет: рекомендуемая доза составляет 2,5 мг (10 капель). Указанную дозу применять по 1,25 мг (5 капель) 2 раза в сутки;
- дети в возрасте 2–6 лет: рекомендуемая доза составляет 2,5 мг (10 капель). Указанную дозу применять по 1,25 мг (5 капель) 2 раза в сутки;
- дети в возрасте 6–12 лет: рекомендуемая доза составляет 5 мг (20 капель) 1 раз в сутки;
- дети в возрасте старше 12 лет и взрослые: рекомендуемая доза составляет 5 мг (20 капель) 1 раз в сутки.
Больным пожилого возраста с нормальной функцией почек коррекции дозы препарата не требуется. Пациентам с нарушенной функцией почек расчет дозы необходимо проводить с учетом клиренса креатинина согласно таблице.
Для применения этой таблицы дозирования необходимо оценить клиренс креатинина (КЛкр) пациента в мл/мин. КЛкр (мл/мин) должен быть оценен по содержанию креатинина в плазме крови (мг/дл) с помощью следующей формулы:
Коррекция дозы препарата для больных с нарушенной функцией почек:
Детям с нарушениями функции почек дозу препарата следует корректировать индивидуально с учетом почечного клиренса и массы тела. Больным исключительно с печеночной недостаточностью коррекции режима дозирования не требуется. Больным с печеночной и почечной недостаточностью следует корректировать режим дозирования в соответствии с приведенной выше таблицей.
Длительность применения: пациентов с периодическим аллергическим ринитом (продолжительность симптомов заболевания составляет 4 сут в неделю или в течение более 4 нед) в период контакта с аллергенами пациенту может быть предложена постоянная терапия. При хронических заболеваниях (хронический аллергический ринит, хроническая крапивница) продолжительность лечения составляет до 1 года.
Дети . Препарат в форме таблеток не применяют у детей в возрасте до 6 лет, поскольку эта лекарственная форма не позволяет проводить необходимую коррекцию режима дозирования. Данной категории пациентов рекомендуется применение левоцетиризина в лекарственной форме, показанной для использования в педиатрии.
Применять препарат в форме капель новорожденным и младенцам в возрасте до 6 мес не рекомендуется ввиду ограниченности данных в этой возрастной категории.
ПРОТИВОПОКАЗАНИЯ
повышенная чувствительность к левоцетиризину или любому другому компоненту данной лекарственной формы, или любым производным пиперазина. Тяжелая форма ХПН (клиренс креатинина
ПОБОЧНЫЕ ЭФФЕКТЫ
со стороны нервной системы: сонливость, головная боль, повышенная утомляемость, слабость, астения, судороги, парестезия, головокружение, вертиго, обморок, тремор, дисгевзия.
Со стороны психики: нарушение сна, возбуждение, галлюцинации, депрессия, агрессия, бессонница, суицидальные мысли.
Со стороны сердца: усиленное сердцебиение, тахикардия.
Со стороны органа зрения: нарушение зрения, нечеткость зрения.
Со стороны печени и желчевыводящих путей: гепатит.
Со стороны почек и мочевыделительной системы: дизурия, задержка мочи.
Со стороны иммунной системы: гиперчувствительность, в том числе анафилаксия.
Со стороны дыхательной системы, органов грудной клетки и средостения: одышка.
Со стороны пищеварительной системы: диарея, рвота, запор, сухость во рту, тошнота, боль в животе.
Со стороны кожи и подкожных тканей: ангионевротический отек, устойчивые медикаментозные высыпания, зуд, сыпь, крапивница.
Со стороны скелетно-мышечной системы, соединительной ткани и костей: миалгия.
Результаты исследований: увеличение массы тела, отклонения функциональных печеночных проб от нормы.
Нарушение питания и обмена веществ: повышенный аппетит.
Общие нарушения и состояние в месте введения: отек.
Прием препарата следует прекратить в случае появления любого из вышеперечисленных побочных эффектов и когда причина их развития не может быть установлена однозначно.
ОСОБЫЕ УКАЗАНИЯ
с осторожностью применяют у пациентов с ХПН (необходима коррекция режима дозирования) и пациентов пожилого возраста с почечной недостаточностью (возможно снижение клубочковой фильтрации). Во время применения препарата следует воздерживаться от употребления алкоголя.
При наличии у пациентов определенных факторов, провоцирующих задержку мочи (например травмы спинного мозга, гиперплазия предстательной железы) необходимо уделить внимание при определении дозы препарата, поскольку левоцетиризин может повысить риск задержки мочи.
Прием пищи не влияет на степень всасывания, но снижает его скорость.
Метилпарагидроксибензоат и пропилпарагидроксибензоат, входящие в состав пероральных капель, могут вызывать аллергические реакции (возможно отсроченные).
Применение в период беременности или кормления грудью . Левоцетиризин противопоказан в период беременности. Левоцетиризин проникает в грудное молоко, поэтому при необходимости применения препарата кормление грудью следует прекратить.
Способность влиять на скорость реакции при управлении транспортными средствами или работе с другими механизмами . Следует воздерживаться от управления транспортными средствами или работы с другими механизмами во время лечения препаратом.
ВЗАИМОДЕЙСТВИЯ
одновременное применение с антипирином, псевдоэфедрином, циметидином, кетоконазолом, эритромицином, азитромицином, глипизидом или диазепамом не оказывает клинически значимых неблагоприятных взаимодействий. Сочетанное применение с теофиллином (400 мг/сут) снижает на 16% общий клиренс левоцетиризина (кинетика теофиллина не изменяется). При исследовании многократного введения ритонавира (600 мг 2 раза в сутки) и цетиризина (10 мг/сут) степень экспозиции цетиризина увеличивалась примерно на 40%, тогда как распределение ритонавира уменьшалось (–11%) до параллельного введения цетиризина.
Нет данных относительно усиления эффекта седативных средств при применении в терапевтических дозах. Однако следует избегать применения седативных средств во время приема препарата.
Левоцетиризин не усиливает эффект алкоголя, однако у чувствительных пациентов одновременное применение левоцетиризина и алкоголя или других препаратов, угнетающих функцию ЦНС, может влиять на функцию ЦНС.
Прием пищи не влияет на степень всасывания препарата, но одновременное употребление пищи снижает скорость абсорбции.
ПЕРЕДОЗИРОВКА
симптомы: симптомы передозировки могут включать сонливость у взрослых и первоначальное возбуждение и повышенную раздражительность с последующей сонливостью у детей.
Лечение . Специфического антидота к левоцетиризину нет. В случае появления симптомов передозировки рекомендуется симптоматическая и поддерживающая терапия. Следует рассмотреть необходимость промывания желудка через короткое время после приема препарата. Гемодиализ для выведения левоцетиризина из организма неэффективен.
УСЛОВИЯ ХРАНЕНИЯ
таблетки хранить в оригинальной упаковке при температуре не выше 30 °C. Капли оральные — при температуре не выше 25 °C. Не замораживать.
Читайте также:


