Тахикардия низкое давление интоксикация

Какова норма показателей?
Но прежде чем изучать причины, которые приводят к возникновению проблемы, необходимо знать, какой же пульс считается нормальным, как и уровень давления. Здесь нужно сразу упомянуть, что работа сердца и всей кровеносной системы у разных людей различается. Поэтому так называемая норма является таковой для большинства людей, но возможны и исключения. Следует не слепо доверять приведенным далее цифрам, а провести небольшой замер своего давления и сердцебиения в спокойном состоянии, чтобы знать, что является нормой для вас. Сделать это можно с помощью различных аппаратов, которые имеются в свободной продаже.
Что же касается стандартных значений данных показателей, то они достаточно просты. Ваше сердце должно биться в спокойном состоянии с частотой примерно 75-85 ударов в минуту. Еще стоит упомянуть о том, что сердце – это мышца, способная развиваться. У тренированных людей она обычно более сильная вследствие необходимости постоянно перекачивать большие массивы крови к мышцам во время физической нагрузки. По этой причине у спортсменов и просто физически хорошо развитых людей сердце бьется медленнее, так как способно за 1 удар осуществить больше работы. Для них обычным может быть пульс около 60 ударов в минуту. Так что обязательно замерьте пульс, прежде чем делать выводы о том, что он периодически повышается или понижается.
Что касается давления, то его среднестатистические показатели – 120 на 80 мм рт.ст. Но и здесь возможны исключения. У некоторых людей давление в обычном состоянии несколько выше, у других – чуть ниже. Но все же именно от такого значения нужно отталкиваться, определяя понижение или повышение уровня давления.
Что обозначают описываемые показатели?
Если у вас наблюдается повышенный пульс при низком давлении, то приготовьтесь к тому, что вам придется обследоваться у нескольких специалистов. Это не только кардиолог и терапевт, но еще и эндокринолог. А после проведенного ими обследования вы можете получить дополнительное направление к другим специалистам. Делается это не потому, что один врач недостаточно компетентен и не может сам поставить диагноз, а вследствие того, что на работу сердца и сосудистой системы оказывают влияние и другие органы и железы нашего организма. Поэтому для выяснения причины, вызвавшей проблемы, и понадобится делать такое масштабное обследование.
Но не следует считать его пустой тратой времени: такое вовремя проведенное обследование и предпринятое затем лечение могут спасти не только ваше здоровье, но и жизнь, ведь тахикардия нередко свидетельствует о неполадках в работе сердце, особенно если сопровождается пониженным давлением.
Почему возникают подобные сбои?
Вследствие каких причин может возникнуть тахикардия и низкое давление? Их несколько. Мы укажем их в том порядке, в котором они чаще всего встречаются у тех, кто жалуется на подобные симптомы.
Частой причиной понижения давления и учащенного сердцебиения является обширная кровопотеря. Не всегда ее легко заметить, ведь кровотечение может быть внутренним, после какой-то травмы. Если вы пережили что-то подобное, а потом у вас внезапно упало давление и возникла тахикардия, немедленно вызывайте скорую помощь.
Не менее распространенными являются различные шоковые состояния, причинами которых могут быть самые разные вещи. На одном уровне с ними по распространенности находится вегетососудистая дистония. К сожалению, при низком давлении и повышенном пульсе врачи нередко ставят именно этот диагноз, таким образом, практически превращая вегетососудистую дистонию в выдуманную болезнь. На самом же деле это достаточно серьезное заболевание, которое оказывает влияние на всю сердечно-сосудистую систему. Оно требует лечения, главное, чтобы диагноз был поставлен правильно.
Нередко низкого давления и учащенного сердцебиения можно добиться, принимая некоторые виды лекарств с нарушением рецептуры. Или же подобные симптомы могут быть последствиями проявления побочных эффектов. Если вы недавно начали принимать какие-то новые лекарства, изучите их инструкцию, а лучше проконсультируйтесь с врачом, который их выписал. Он должен будет выписать вам другое лекарство, не имеющее подобных побочных воздействий.
Как уже говорилось выше, в числе других специалистов для вашего обследования может быть привлечен эндокринолог. Это связано с тем, что низкое давление и высокий пульс могут сочетаться вследствие нарушений в работе щитовидной железы и недополучения вашим организмом необходимых веществ и гормонов. Такое же воздействие могут оказывать и нарушения работы иных эндокринных желез.
Организм беременных женщин переживает значительное количество различных изменений. В их числе может быть и понижение давления, и учащенное сердцебиение. Связано это с двумя причинами. Во-первых, объем крови в теле увеличивается, ведь необходимо питать кислородом еще и ребенка, а это приводит к тому, что сердце бьется сильнее и чаще. Во-вторых, влияние оказывает гормон под названием прогестерон, который в числе прочих эффектов имеет и воздействие на сосуды, их тонус и эластичность стенок.
Какова симптоматика недуга?
Теперь, когда вы знаете основные причины, вследствие которых возникает пониженное давление и частый пульс, время переходить к вопросу о том, какие симптомы сопровождают их, что чувствует человек. Симптомы пониженного и повышенного давления нередко путают, так что стоит остановиться на них поподробнее.
При пониженном давлении и учащенном биении сердца человек чувствует следующие неприятные симптомы:
- боли в области сердца, вызванные его усиленной работой;
- головную боль;
- сильное головокружение, вызванное недостатком кислорода.
Психологически такое состояние также проявляется в возникновении беспричинных тревоги и страха. Иногда состояние тахикардии и низкого давления сопровождается ощущением переполненности желудка, которое вызывает тошноту и рвоту.
После изучения симптомов пора переходить к вопросу о том, каким образом следует осуществлять лечение. Первое, что вам необходимо понять: абсолютного, универсального рецепта не существует.
Только врач может назначить подходящее именно вам лечение, разобравшись в причинах возникшего состояния.
В зависимости от того, какие причины, повлекшие развитие заболевания, были выявлены, будет различаться и лечение.
Какие есть методы лечения состояния?
Лекарства, используемые в данной области, имеют некоторые особенности. Так, препарат, который понижает пульс, практически всегда оказывает влияние и на артериальное давление, причем негативным образом: он понижает его еще больше. Если средство повышает давление, то обычно замедляет работу сердца. То есть, избавившись от одной проблемы, вы рискуете только усугубить другую. Здесь без консультации специалиста не обойтись. Он сможет побрать такое лечение, такой комплекс препаратов, который поможет вам, а не навредит.
Но если случился острый приступ и требуется быстро поправить состояние, есть несколько средств, которые смогут помочь. Применять их нужно только в комплексе с основным лечением, иначе симптомы будут устраняться, а сама причина останется неизменной. Ваша цель – устранить не учащенный пульс и низкое давление, а причину, которая их вызвала.
Но если все же требуется экстренно устранить симптомы такого состояния, то вы можете использовать доступные без рецепта препараты. Например, настойку пустырника, которая эффективно нормализует давление, при этом повысив пульс. Действенной будет и настойка валерианы, которая оказывает благотворное воздействие на всю сердечно-сосудистую систему человека. Также можно использовать Валокордин.
Помимо лекарств, лечение при пониженном давлении и тахикардии заключается в изменении вашего образа жизни. Нужно соблюдать диету, отказаться от кофе и сигарет, определенных продуктов питания, стараться не попадать в стрессовые ситуации, которые часто являются причиной возникновения гипотонии при учащенном пульсе.
Необходимо вести специальный дневник, куда ежедневно будут записываться результаты измерений пульса и давления. Это большой путь, но пройдя его до конца, вы почувствуете значительное улучшение своего состояния.
Так ли безопасно?
Гипотония (гипотензия) – нарушение кровяного давления, его недостаточность. Кровь прокачивается не так интенсивно, как должна, медленнее, чем нужно для нормальной работы организма. Пониженным считается давление ниже 100/60 мм рт. ст., а у молодых людей до 25 лет – уже 105/60.
Чаще всего гипотония происходит от нарушения сосудистого тонуса. Когда сосуды здоровые, они могут быстро сужаться и расширяться – при сокращении сердца. У гипотоника же сосуды вялые, работают медленно и не успевают за ритмом сердца. Поэтому кровь перемещается вяло. Фактически происходит застой крови в артериях. Чтобы убрать этот застой, сердце вынуждено работать интенсивнее – и при низком давлении чаще всего наблюдают учащенный пульс.
Между верхним систолическим давлением (когда сердце находится в максимальном сокращении) и нижним диастолическом (когда сердце находится в максимальном расслаблении) должна быть разница (пульсовое давление) не более 40 мм рт. ст. И не менее. Любые отклонения от этой цифры ведут к поражению сердечно-сосудистой системы.
При гипотонии сердце вынуждено работать на износ, чтобы обеспечить организм нормальным кровоснабжением.
При постоянном дефиците снабжения органов кислородом, кровью нарушается работа органов и возникает болезнь.
Чем грозит гипотония?
Многие не догадываются, что низкое давление провоцирует недостаточное кровоснабжение всех внутренних органов и тканей, и, что самое опасное – головного мозга. На этом фоне возникает кислородное голодание. Вот отчего происходят утомляемость, снижение работоспособности, головные боли, головокружения!
Поэтому гипотонию важно своевременно диагностировать и тщательно лечить
Низкое давление и высокий пульс могут привести к серьезным проблемам в работе сердечно-сосудистой системы – например, к аритмии. Высокий пульс диагностирует интенсивную работу сердца, вынужденного быстро прокачивать большие объемы крови. Вялые сосуды не обеспечивают продвижения крови с нормальной скоростью. Нагрузка на сердце увеличивается многократно.
Низкий пульс при нормальном давлении не является гипотонией. Если же низкий пульс наблюдается при гипотензии – это является симптомом очень серьезных заболеваний, таких как ишемическая болезнь сердца.
Помимо вышеперечисленного, гипотензия проявляется множеством других особенностей.
Стоит насторожиться, если у кого-то из близких наблюдаются следующие симптомы:
Люди с пониженным давлением тяжело переносят любые изменения в окружающей среде – изменение температуры воздуха, влажности, духоту, особенно эмоциональные раздражители. Часто гипотоники не переносят яркого света, для них болезненен солнечный день. Практически не выносят громкие звуки. Они раздражительны, почти всегда в плохом настроении. Депрессия часто сопровождается гипотонией.
В прошлые века гипотонию считали женской болезнью. Действительно, слабый пол болеет ею чаще, чем сильный. Как правило, гипотонией страдают женщины в возрасте от тридцати до сорока лет, иногда и от девятнадцати до тридцати.
Пониженное давление возникает от множества причин: психологических, эмоциональных, при резкой физической нагрузке, как следствие основного заболевания. А еще – на фоне длительного психоэмоционального напряжения, панических атак, депрессии, стресса, неврозов.
Иногда симптомы гипотензии возникают и у здоровых людей как реакция на смену климата, на повышенные физические нагрузки. Такую реакцию организма называют адаптационной гипотонией. Она часто (но не всегда!) проходит сама.
Есть и симптоматическая гипотония, которая развивается как сопутствующий недуг на фоне инфекционных и неинфекционных заболеваний (сердца, легких, печени). Лечение гипотонии в этом случае будет направлено на устранение основного заболевания.
Встречается и нейроциркуляторная гипотония. Это самостоятельное заболевание, как правило, возникает на фоне нервных стрессов, психологических перегрузок, умственного переутомления, негативного психоэмоционального фона и других видов дисбаланса нервной системы. В этом случае говорят о первичной гипотонии, которая требует направленного лечения для восстановления баланса нервной системы и устранения симптомов пониженного давления.
Широкий спектр
Пониженное давление бывает первичным и вторичным.
Первичная гипотония является самостоятельной болезнью. Ее причиной чаще оказывается низкая активность вегетативной нервной системы – психоэмоциональное напряжение. Иногда первичную гипотонию называют идиопатической.
Наиболее распространена вторичная гипотония, возникающая как реакция организма на основное заболевание. Она может возникнуть при таких причинах:
- кровопотери, особенно у женщин при обильной менструации;
- обезвоживание;
- заболевания сердца и сосудов – атеросклероз, аритмия, нарушение кровообращения, сердечная недостаточность, плохой тонус сосудов, вегетососудистая дистония;
- заболевания желудочно-кишечного тракта – язвенные болезни, гепатит, панкреатит;
- заболевания мочевыводящей системы – цистит;
- эндокринные заболевания – диабет, чаще – снижение функции надпочечников, гипотиреоз;
- заболевания органов дыхания – пневмония, бронхит, туберкулез;
- травмы головного мозга, остеохондрозы различной локализации;
- злоупотребление диетами, авитаминоз Е, С, группы В;
- невроз, депрессия, недосыпание, хроническая усталость;
- интоксикация.
Гипотензия бывает острой и хронической
Острую форму можно воспринимать как коллапс – резкое падение тонуса сосудов, как шок – паралитическое расширение сосудов. Происходит резкое снижение поступления кислорода в головной мозг, возникает гипоксия, снижаются функции жизненно важных органов. При острой гипотонии необходима срочная помощь врача. Тяжесть заболевания определяется не высотой давления, а скоростью и степенью его снижения.
Острая форма гипотонии возникает как сопутствующее заболевание при тяжелых диагнозах – аппендицитах, инфарктах, тромбоэмболии, аритмии и нарушении сердечной деятельности, тяжелых аллергических реакциях, большой кровопотере, сильной интоксикации, сепсисе, обезвоживании, инфекциях. Острая гипотония – это осложнение другого заболевания.
Хроническое пониженное давление часто называют физиологическим. Оно часто встречается у спортсменов, жителей Крайнего Севера, горных районов или тропиков. Хроническая гипотония повышает риск возникновения ишемической болезни сердца, ишемического инсульта. У молодых людей снижает трудоспособность, ухудшает качество жизни.
Встал, упал… гипс
Бывает и ортостатическая гипотония – резкое снижение давления при изменении положения тела, подъеме с кровати, кресла, стула. Чаще она встречается в подростковом возрасте. Если тело долго находится в лежачем (при длительных болезнях) или сидячем положении (уроки, лекции, путешествия), то при вставании кровь сразу не может поступать к головному мозгу в достаточном количестве, давление падает, в глазах темнеет, голова кружится, ноги становятся ватными. Даже случаются обмороки.
Причинами являются основные заболевания – атеросклероз, анемия, диабет, прием антидепрессантов и просто обезвоживание организма. Чаще встречается утром, иногда приводит к обмороку, падению, к счастью, приступ продолжается 1–3 минуты. Но за это время можно сильно пострадать.
Случайная случайность
Гипотонию чаще всего диагностируют случайно. Врач предлагает больному с усталостью и головокружением несколько раз в день на протяжении нескольких дней произвести замер давления – так называемый профиль давления. Через несколько дней человек с удивлением узнает о наличии гипотонии.
Коварство, не любовь
Гипотония может спровоцировать развитие серьезных заболеваний: нервной, сердечно-сосудистой, пищеварительной и других систем.
Особенно опасна гипотония будущим мамочкам. Потому что при плохом кровоснабжении плод начинает испытывать кислородное голодание. Когда плацента слабо снабжается кислородом, кровью, может нарушиться развитие ребенка.
А у беременных при гипотонии чаще развивается токсикоз на поздних сроках. Поэтому гипотензия не так безопасна, как считают многие.
Лечить? Лечить!
Лечить гипотонию нужно обязательно. При правильном подходе и комплексном лечении она проходит быстро и без последствий.
Лечение гипотонии должно быть индивидуальным, исходить из причин болезни. Медикаментозное лечение назначит врач, методы народной медицины выбирают в соответствии с причинами гипотонии. Есть общие рекомендации, которые всегда помогут выздороветь быстрее. Для гипотоников профилактика может полностью заменить лечение.
Гипотоникам запрещены низкая физическая нагрузка, работа на вредном производстве, профессиональные занятия спортом. Злоупотреблять кофеином не следует. Организм к нему быстро привыкает. И вместо чашечки кофе придется употреблять более 5 чашек в день. А это приведет к проблемам со здоровьем.
При пониженном давлении необходимо чаще бывать на воздухе – минимум 30 минут в день. Заниматься спортом, закаляться, посещать бассейн. Полезны физические занятия на свежем воздухе – без фанатизма, до легкой усталости. Хорошо помогают различные виды массажа.
Поскольку самая распространенная причина болезни – неправильный образ жизни, то и способ лечения понятен – исправить образ жизни, соблюдать режим дня. Например, если есть сонливость – больше спать. Отдохнувший организм быстро справится и с остальными симптомами.
Итак, нормализация образа жизни (труд, отдых, сон). Обязательно нужно включать в распорядок дня отдых, высыпаться. Гипотоникам нужно больше времени на сон, чем всем другим людям!
Сперва необходимо восстановить баланс нервной системы, устранить хроническую усталость, повысить жизненные силы, наладить сон, улучшить психоэмоциональное состояние. Начать нужно с налаживания эмоций: меньше реагировать на неприятные слова, проявление враждебности. Сохранять хорошее настроение, не беспокоиться по пустякам.
Не переедайте. Включите в рацион продукты, богатые калием, – картофель, баклажаны, абрикосы, курагу, чернослив. Введите в ваше ежедневное меню и пищу, содержащую кальций, витамин D, витамины группы В. Очень полезны хлеб, молоко, орехи, мед, свекла, свекольный сок.
Эти простые рекомендации, как ни странно, помогают улучшить кровоснабжение головного мозга и всего организма, улучшить работу сосудов. Когда кровеносные сосуды в порядке, повышается уровень жизненных сил в организме, улучшается способность организма восстанавливать силы, – и устраняются последствия стрессов.
Источник: Алтайская Екатерина, журналист
Опять к вечеру разболелась голова? А утром вы проснулись совершенно разбитые, как будто всю ночь кирпичи носили? Вам иногда почему-то не хватает воздуха в просторном и незадымленном помещении? К тому же вас замучили необъяснимые скачки давления и непонятно из-за чего возникающее сердцебиение… Все эти ужасные вещи портя
По-научному эти нарушения называются вегетососудистая дистония (ВСД). Медики не считают ее болезнью, она не опасна для жизни. Тем не менее лечить ВСД можно и нужно – чтобы в дальнейшем не заработать более серьезное заболевание.
Сегодня синдром ВСД выявляют примерно у 70% взрослых и 12–25% детей и подростков. Увы, но сосудистой дистонии все возрасты покорны. Стремительный ритм нашей жизни с постоянными физическими и эмоциональными нагрузками, хронические усталость и недосыпание, непрекращающийся стресс – все это крайне плохо влияет на наш организм. И прежде всего на нашу нервную систему, которая руководит всеми жизненными процессами и отдает команды органам и системам. Если нервы расшатались, сбой дает и все остальное. Иными словами, если нервничаете вы, начинает нервничать и ваш организм. В настоящее время уже точно установлено, что ВСД чаще всего появляется из-за стресса. Из других причин врачи называют переутомление, неправильный режим питания, нарушения в работе эндокринной системы (щитовидной, поджелудочной желез, надпочечников), травмы головы.
У здорового человека кровеносные сосуды, управляемые нервной системой, сужаются и расширяются так, как нужно организму в данной ситуации. У больного же ВСД регуляция нарушается и реакция сосудов на внешние и внутренние воздействия становится совершенно неадекватной. Например, при резком вставании кружится голова и темнеет в глазах. Происходит это из-за того, что сосуды неправильно реагируют на изменение положения тела и в мозг поступает меньше кислорода. В спокойном состоянии такое расширение сосудов ведет к пониженному давлению, а излишнее сужение – к повышенному. В итоге у человека, страдающего вегетососудистой дистонией, сосуды начинают работать неправильно, сужаясь и сокращаясь не так, как это необходимо организму. Кровь не доставляет органам кислород и питание в нужное время и в нужном объеме, и в результате человек начинает испытывать те самые неприятные ощущения, которые характерны для дистонии: то воздуха не хватает, то голова резко закружилась, то звон в ушах, то вдруг какой-то непонятный страх.
Среди типичных симптомов ВСД – склонность к повышенному или пониженному артериальному давлению, учащенный или, наоборот, редкий пульс, чувство усталости, холодные руки и ноги, потливость, озноб или ощущение жара, расстройство работы желудочно-кишечного тракта и даже снижение сексуальной активности. Человек часто раздражается без видимых на то причин или впадает в панику. Головные боли, слабость, головокружение, звон в ушах, обморочные состояния, бессонница ночью и сонливость днем – все эти тревожные признаки также являются симптомами вегетососудистой дистонии.
И если все проявляющиеся у вас симптомы не связаны с другими заболеваниями, а обследования не выявят никаких органических нарушений в ваших органах, то, скорее всего, у вас – вегетососудистая дистония. Жить с ней можно, но лучше от нее избавиться, пока она не сделала вашу жизнь невыносимой и не спровоцировала что-то более серьезное.
У большинства взрослых людей вегетососудистая дистония протекает вяло, обостряясь лишь в межсезонье, а также при эмоциональных срывах, перегрузках или ослаблении иммунитета. Обычно мы не относимся к ней слишком серьезно – и напрасно, так как от первых симптомов ВСД, предупреждают врачи, всего один шаг до начальных проявлений недостаточности кровоснабжения мозга, а это означает значительное повышение риска инсульта – в 2–3 раза.
Врачи делят ВСД на три типа: гипотоническая, гипертоническая и кардиальная (сердечная).
Если при общих признаках усталости у вас иногда возникает ощущение нехватки воздуха, вы жалуетесь на перебои сердцебиения, то это – вегетососудистая дистония сердечного типа. лучший мониторинг samp Если вас мучают пониженное артериальное давление, общая слабость, головные боли, похолодание пальцев рук и ног и вы склонны к обморокам – скорее всего, у вас гипотоническая дистония. Ну а периодические всплески артериального давления говорят о гипертоническом синдроме.
При появлении если не всех, то многих вышеперечисленных признаков прежде всего следует пересмотреть свой график работы и отдыха, и, конечно, желательно пройти консультацию у невропатолога, а еще лучше – у врача-остеопата. Лечение вегетососудистой дистонии методом остеопатии направлено на устранение ее основной причины – нарушение сосудистой регуляции и спазмов. Почти с первых процедур такие симптомы болезни, как головная боль, учащенные пульс и сердцебиение, повышенное или пониженное давление, проходят, и сосуды начинают нормально работать.
Симптомы вегетососудистой дистонии:
1. Склонность к повышенному или пониженному артериальному давлению, повышенной или пониженной частоте пульса.
2. Чувство усталости, снижение переносимости физической нагрузки.
3. Холодные руки и ноги, зябкость или, наоборот, ощущение жара, приливов, самопроизвольное повышение температуры.
4. Раздражительность, головные боли, головокружение, расстройства сна, снижение сексуальной активности.
5. Расстройства желудочно-кишечного тракта.
6. Сухость кожи или повышенная потливость.
Причины возникновения вегетососудистой дистонии
1. Хроническое переутомление.
3. Последствия черепно-мозговых травм, родовых травм, родовой или внутриутробной гипоксии, нейроинфекции (менингит и др.), интоксикации, удушья.
4. Нарушения в работе эндокринных желез (щитовидная железа, поджелудочная железа, надпочечники и др.).
13 Февраля 2019
Верхняя граница нормального артериального давления (АД) – 140/90 мм.рт.ст., нижняя – 90/60 мм.рт.ст. Превышение – это гипертензия, а показатель АД ниже нормального диапазона – это гипотензия (гипотония).
Нужно учитывать, что уровень нормального (рабочего) АД у каждого человека свой. Поэтому лучше принимать во внимание, что любое давление меньше нормального (индивидуального) на 20% - это гипотония.
Причины и признаки низкого сердечного давления.
Возникать гипотония может остро или длиться хронически. Диагноз “гипотензия” ставится при хроническом снижении артериального давления.
Причины острой гипотонии: инфаркт миокарда, обильное кровотечение, травматический или анафилактический шок, тромбоэмболия легочной артерии, перитонит, приступ аритмии.
Хроническая гипотензия может быть:
- физиологической (т.е. нормальной - у спортсменов, людей, чей организм приспособился к большим физическим нагрузкам),
- первичная – из-за психических или физических перегрузок,
- вторичная – как следствие других патологий и заболеваний.
Наиболее распространена вторичная гипотензия. Ее вызывают:
- анемии (чаще при кровопотерях),
- черепно-мозговые травмы,
- интоксикации (алкогольная, наркотическая, при инфекциях, передозировке некоторых лекарств),
- эндокринные нарушения (гипогликемия, патология щитовидной железы),
- патология позвоночника (остеохондроз, травмы, повреждения позвоночных артерий).
Симптомы низкого давления:
- головокружение, потеря сознания, слабость, снижение памяти, внимания, работоспособности,
- головная боль (в висках, в области лба),
- тахикардия (учащенный пульс),
- боли в области сердца (длится больше 30 минут),
- тошнота, рвота, метеоризм, запоры.
Чтобы установить причину данных симптомов и поставить диагноз необходимо дообследование (ЭКГ, УЗИ сердца и сосудов, ФГДС) и консультация и наблюдение врачей (терапевт, эндокринолог, невролог, гастроэнтеролог).
Нужно ли лечить низкое давление?
Многие люди не чувствуют повышения и понижения своего АД. Так устроен наш организм – он приспосабливается к умеренным изменениям АД благодаря сложным внутренним механизмам. Однако это не значит, что такие состояния не опасны.
Все знают, что артериальная гипертензия часто сопровождается инсультами и инфарктами. Однако не многим известно, что гипотензия имеет такие же осложнения!
А низкое давление в молодости может привести к артериальной гипертензии в зрелом и пожилом возрасте. Поэтому гипотония – это абсолютно реальная проблема. Для пожилых людей гипотония и вовсе опасна: страдает головной мозг от недостатка кислорода и питательных веществ (вкупе с атеросклерозом может развиться ишемический инсульт), а заболевания сердца (атерокардиосклероз и стенокардия) при гипотонии прогрессируют стремительнее.
Для беременных низкое артериальное давление – крайне опасное состояние. Плод недополучает питательные вещества и кислород (возникают из-за этого врожденные пороки развития, и возможны преждевременные роды или невынашивание беременности.
Что делать при низком давлении?
Физиологическая гипотония не требует особенных мер, если не вызывает жалоб у здорового человека. При снижении физических нагрузок пониженное артериальное давление приходит к нормальным значениям.
Если гипотония хроническая первичная, то необходимо устранить психическую или физическую перегрузку. Помогают в этом массаж, плавание, прогулки на свежем воздухе и все то, что позволяет человеку забыть о проблемах насущных и расслабиться. В домашних условиях рекомендуется добавить в пищу приправы и пряности (гвоздика, корица), кофеинсодержащие напитки. При неэффективности необходима консультация врача и, возможно, прием лекарственных препаратов.
Если гипотония хроническая вторичная, то необходимо лечение заболевания, ее вызвавшее.
Для наблюдения за состоянием сердечно-сосудистой системы рекомендуется использовать тонометры Microlife, оснащенные современными технологиями и дополнительными функциями. Раннее выявление гипотензии позволяет предпринять повышающие АД мероприятия и спасти жизнь.
Как правило, при учащении сердцебиения давление повышается. Это объясняется тем, что миокард перекачивает кровь интенсивнее, в сосудистое русло поступает больший объем биологической жидкости. Но бывают случаи, когда тахикардия сочетается с гипотонией. Обычно такое состояние обусловлено патологическим процессом в организме и имеет достаточно выраженную симптоматику. Чтобы улучшить самочувствие, нужно выяснить причину тахикардии при низком давлении и устранить ее.
Причины низкого давления и высокого пульса
Для человека средней возрастной группы низким считается давление менее 110 на 70 мм.рт.ст. Под учащенным сердцебиением понимают сокращение миокарда больше 100 ударов в минуту. Сочетание гипотонии и тахикардии, как правило, является признаком нарушений в работе внутренних органов. Такое состояние нередко возникает вследствие физического переутомления, недосыпания. Часто оно наблюдается при сосудистых и кардиологических нарушениях.
К патологическим причинам гипотонии и тахикардии можно отнести такие:
- дегидратация вследствие сильной рвоты, диареи, частого мочеиспускания;
- кровотечение;
- инсульт;
- тепловой удар;
- инфекционная атака;
- вегето-сосудистый дисбаланс;
- анемия;
- эндокринологические нарушения;
- пищевая, медикаментозная, алкогольная интоксикация;
- почечная, печеночная недостаточность (из-за отравления организма падает давление и повышается пульс);
- ожог;
- снижение концентрации белка;
- инфаркт миокарда.
Падение АД и рост ЧСС могут быть обусловлены такими физиологическими факторами:
- наследственность;
- голодание;
- жесткая диета;
- стресс;
- смена климата (для метеочувствительных людей);
- недостаточное потребление воды в сутки;
- беременность;
- вредные привычки;
- прием некоторых лекарственных средств.
Когда давление падает ниже нормы, активизируются компенсаторные механизмы. Организм увеличивает частоту и силу сокращений миокарда, стимулируя тем самым подъем уровня АД.
Симптомы такого явления

Когда у человека повышается пульс или падает давление, это негативно отражается на его самочувствии. При сочетании таких состояний перечень неприятных симптомов и их выраженность увеличиваются. Понять, что у больного высокая ЧСС и низкое АД, легко, посчитав пульс и измерив давление при помощи специального аппарата. Выявить гипотонию и тахикардию можно и по определенным симптомам.
Люди, у которых учащается пульс и падает давление, жалуются на такие изменения в самочувствии:
- ощущение сердцебиения;
- подташнивание;
- головокружение;
- сильная слабость;
- одышка;
- потемнение в глазах;
- повышенная тревожность, страх смерти;
- дискомфорт в области желудка;
- шум в ушах;
- головная боль.
При сильном учащении пульса и падении давления человек может потерять сознание.
Первая помощь
Если появилась сильная одышка, слабость, рвота, предобморочное состояние, то нужно вызывать неотложную бригаду медиков. До приезда врачей необходимо оказать больному первую помощь во избежание ухудшения самочувствия.
Алгоритм действий в этом случае будет следующим:
- Уложить больного на кровать.
- Дать ему седативное средство (настойку валерианы, пустырника).
- Предложить выполнить дыхательную гимнастику для снижения пульса и снятия психоэмоционального напряжения. Для этого необходимо сделать несколько глубоких вдохов, а потом задержать дыхание. Хорошо помогает при тахикардии и гипотонии напряжение мышц пресса.
- Дать больному чай с медом либо отвар из черной смородины.
Если врачи скорой помощи предлагают госпитализацию, то отказываться от этого не рекомендуется. Ведь состояние, при котором учащается пульс и падает давление, может говорить о серьезных проблемах со здоровьем.
Диагностика

Выявить тахикардию и гипотонию легко самостоятельно. Чтобы определить пульс, надо приложить пальцы к артерии на запястье или шее и посчитать количество ударов за минуту.
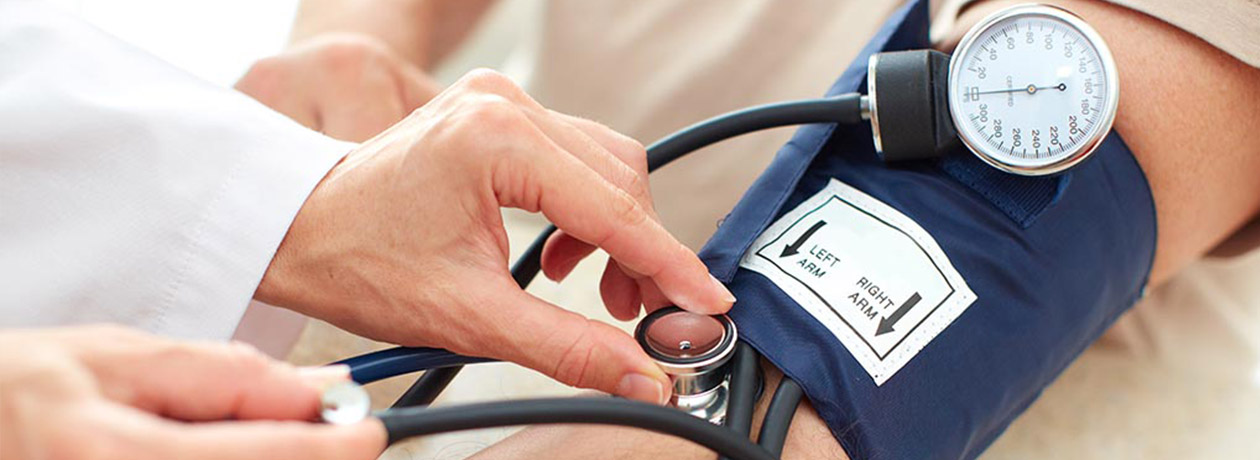
Для измерения давления необходимо иметь тонометр. Этот прибор бывает механическим и электронным. Аппараты первого типа являются более точными. Для использования механического тонометра требуется проделать ряд таких действий:
- Сесть ровно, расположить руку на уровне сердца.
- Расположить манжету на 2-3 см выше локтевого сгиба и застегнуть ее на липучку.
- Приложить к внешней стороне локтевого сгиба мембранный усилитель стетоскопа.
- Слуховую часть стетоскопа вставить в уши.
- Накачать манжету с помощью груши до отметки на циферблате 180-200 мм.рт.ст.
- Начать медленно выпускать воздух с манжеты, внимательно слушая тоны через стетоскоп. Цифра, на которой появится первый удар, укажет на систолическое давление. Отметка, на которой биение прекратится, будет диастолическим показателем АД.
Электронные тонометры проще в использовании. Необходимо просто накачать манжету и дождаться результата на табло. Такие модели могут показывать не только давление, но и частоту сокращений сердца. В продаже есть фитнес браслеты, которые носятся на запястье и показывают изменения ЧСС и АД. Но такие приборы нельзя назвать высокоточными.
Если в течение длительного периода тонометр показывает низкие цифры, а пульс повышен, то необходимо обратиться к терапевту для выяснения причины такого состояния и подбора эффективной схемы лечения. На первом приеме врач проведет осмотр, опрос, направит на прохождение обследования.
Диагностические мероприятия могут включать:
- электрокардиограмму;
- холтеровское мониторирование;
- дуплексное сканирование сосудов;
- ангиографию;
- ультразвуковое исследование внутренних органов (сердца, почек);
- компьютерную томографию;
- анализы урины и крови.
На основании полученных в ходе обследования данных, терапевт поставит предварительный диагноз и направит на консультацию к узкому специалисту (кардиологу, нефрологу, эндокринологу) для уточнения этиологии состояния.
Медикаментозная коррекция

Многие препараты, которые повышают давление, обладают способностью увеличивать частоту сокращений сердца. Большинство лекарств, урежающих пульс, как правило, снижают АД. Поэтому к медикаментозному лечению тахикардии в сочетании с гипотонией, требуется подходить аккуратно, грамотно и ответственно. Важно, чтобы терапию подбирал врач на основании причины нарушения и общего состояния здоровья пациента. Самолечение может приводить к тяжелым осложнениям.
Если тахикардия и гипотония обусловлены стрессом, переутомлением, то необходимо принимать седативные препараты. При незначительном отклонении пульса и давления от нормы, можно использовать лекарства на натуральной основе: настойки пустырника, валерианы, боярышника, мелиссы. Такие медикаменты изготовлены на базе этанола, поэтому имеют ряд противопоказаний. Запрещены настойки беременным, детям, пожилым людям. Альтернативой спиртовым настойкам являются гомеопатия таблетки на растительной основе.
В тяжелых случаях потребуется прием более сильных синтетических средств. Чаще всего доктора при гипотензии и тахикардии выписывают лекарства из таких фармакологических групп:
- Сердечные гликозиды. Они улучшают тонус, укрепляют миокард. Сердечные гликозиды урежают пульс, не снижая при этом показатели давления. К препаратам данной группы относятся Адонизид, Кардиовален, Целанид.
- Бета-адреноблокаторы. Данные медикаменты снижают влияние гормонов стресса, урежают пульс. Из бета-адреноблокаторов обычно назначают Вазокардин, Корданум, Конкор, Бинелол.
- Препараты калия и магния. Применяются в том случае, если сердечно-сосудистые проблемы вызваны недостатком данных веществ. К ним относятся Аспаркам, Панангин.
Также могут быть назначены лекарства для улучшения функциональности сердечной мышцы (Кардио-форте), транквилизаторы (Гидазепам, Диазепам).
Если тахикардия и гипотония обусловлены обезвоживанием, то применяются препараты, восстанавливающие водно-солевой баланс. К таким лекарствам относятся Регидрон, Гидровит. В случае отравления проводится дезинтоксикационная терапия. Используются адсорбенты Белый уголь, Атоксил, Энтеросгель.
Если учащенный пульс и сниженное давление вызваны вегето-сосудистой дистонией, то подходить к лечению требуется комплексно. Назначаются кардиометаболические, вегетотропные, сосудистые, седативные препараты, витаминно-минеральные комплексы. Также используются рефлексотерапия, водные процедуры, психотерапия. При наличии шокового состояния проводятся реанимационные мероприятия.
Если причина тахикардии и гипотонии заключается в кровотечении, то необходимо его остановить и восполнить объем биологической жидкости. Для этого врач назначает переливание компонентов крови. При анемии цель лечения состоит в повышении уровня гемоглобина, эритроцитов. С этой целью применяются лекарства, содержащие эритропоэтин и железо. В некоторых случаях требуется переливание донорской крови.
Использовать гипертензивные средства или синтетические препараты для урежения пульса нужно крайне осторожно. Они могут привести к еще большему падению давления.
Возможные осложнения
Игнорировать тахикардию в сочетании с гипотонией, которая вызвана патологическим процессом в организме, нельзя. В этом случае болезнь будет прогрессировать и давать осложнения. Отказ от посещения врача и лечения может привести к инсульту, сердечной астме, аритмическому шоку, острой сердечной недостаточности.
Прогноз лечения частого пульса и низкого давления зависит от того, чем спровоцировано такое состояние. Если причина заключается в дегидратации, то, восстановив водно-солевой баланс, можно полностью выздороветь. Если же тахикардия и гипотония обусловлены кардиологическими нарушениями, то лечение будет проходить дольше и сложнее. В этом случае прогноз менее оптимистичен: от некоторых сердечно-сосудистых нарушений полностью избавиться нельзя.
Таким образом, частый пульс в сочетании с низким давлением может быть спровоцирован физиологическими и патологическими факторами. Такое состояние сопровождается рядом неприятных симптомов. Для успешного избавления от тахикардии и гипотонии нужно выяснить причину ухудшения самочувствия и пройти лечебный курс, подобранный доктором.
Читайте также:


