Какое узи делают при отравлении

Пищевые отравления (токсикоинфекция) – частые причины кишечных расстройств. Они встречаются по всему миру, вне зависимости от статуса страны и уровня ее развития. Подвержены им любые категории граждан, но наиболее уязвимы маленькие дети и пожилые люди.
Особенность протекания токсикоинфекций – болеют ими, как правило, всей семьей, ведь ели одни и те же продукты или блюда. Причем, даже если внешний вид еды не вызывает опасений, она все равно может быть вредной: микробы пока только на поверхности, и не размножились в достаточном количестве, чтобы отравить еду и изменить.
Причины отравления
Медики относят токсикоинфекцию к острому заболеванию. Возникает недуг из-за употребления в пищу продуктов с повышенным содержанием живых микроорганизмов. Бактерии (Proteus mirabilis, P. vulgaris, Str. Faecalis и другие) быстро делятся, размножаясь прямо на еде. Находясь внутри человека, возбудители вызывают раздражение слизистой, а токсины, выделяющиеся после гибели микробов, также отравляют организм.
Различают другой тип патологии - это токсикозы: острые или хронические (вызывают грибки) состояния, обусловленные токсинами, которые копятся в пищевых продуктах. Для начала расстройства достаточно небольшого количества испорченной еды.
Встречается отравления немикробной этиологии. Их провоцируют:
- алкоголь;
- яды, содержащиеся в растениях;
- ткани животных;
- химические вещества: пестициды, тяжелые металлы (ртуть, например), нитраты, в домашних условиях можно отравиться аммиаком, который в высокой концентрации содержится в растворителях.

В медицинской практике встречаются случаи расстройств с невыясненной этиологией.
Причины пищевых расстройств и отравлений:
- шигеллез (дизентерия): отравление молочными продуктами (сметана, сыр, сливки, творог). Вызывает бактерия шигелла Зонне. Образуются из-за нарушений правил производства, транспортировки и продажи продуктов питания;
- сальнонеллез: провоцируют яйца, мясо, особенно куриное. Особенность проявления расстройства – это, помимо привычных, синюшность и бледность конечностей, стул с кровью, боли схватывающего характера, локализованы в области пупка;
- отравление сладостями, пирожными с кремом: обуславливает стафилококк, который передается от людей с гнойными заболеваниями. Бактерия в процессе жизнедеятельности вырабатывает вещество энтеротоксин, который, не меняя вкус и запах пищи, провоцирует недомогание.
- ботулизм: вызывает ботулинотоксин. Наиболее тяжелая форма, поскольку поражается нервная система (продолговатый и спинной мозг), страдает зрение, речь, сбивается функция глотания, возможно угнетение дыхания. Человек заболевает через рыбные, мясные или овощные консервы, а также инфекция передается от животных.
Помимо вышеперечисленных причин слечь на несколько дней дома с тошнотой и диарее можно из-за несвежей рыбы и грибов.
Чтобы избежать пищевого отравления, необходимо внимательно проверять пищу:
- смотреть на срок годности;
- упаковка не должна быть с дефектами или разорвана;
- отсутствие странного запаха и противоестественного вида;
- жидкости без осадка или потемнения.
У врачей потенциально опасными считаются: молочные продукты, сырые куриные яйца, мясо, рыба и морепродукты, кондитерские изделия, испорченные овощи и фрукты.

Симптомы пищевого отравления
Первые проявления пищевого расстройства начинаются спустя два часа после попадания в кишечник болезнетворных микроорганизмов. Иногда инкубационный период занимает шесть часов. Это зависит от иммунной системы человека.
Болезнетворные бактерии стимулируют выработку токсинов, которые постепенно отравляют организм изнутри. Начинается гастроэнтероколит – воспаление слизистой желудка и кишечника. Проявляется:
- диареей;
- болями в области живота;
- тошнотой;
- рвотой.
Затем развивается второй этап отравления – интоксикация. Из-за попадания токсинов в кровь человек жалуется на:
- лихорадку;
- слабость;
- цефалгию;
- головокружение;
- раздражительность;
- учащение пульса;
- озноб;
- ломоту в суставах.
Интоксикация при отравлении бывает легкой, средней и тяжелой степени. На последней стадии возможны судороги, а рвота случается до двадцати раз в сутки. Главная опасность такого состояния – обезвоживание, когда организм с рвотными массами и частым стулом теряет много жидкости. В зависимости от степени человек лишается от 3% до 10% жидкости относительно собственного веса. Такое патологическое состояние проявляется сильной жаждой, снижением мочеотделения, сухостью слизистых оболочек, тахикардией.
.jpg)
Первая помощь при отравлении
Общими для всех типов токсикоинфекции являются:
- быстрое развитие заболевания;
- часто проявляется сразу у группы лиц;
- протекает недолго: на пятый день полностью проходят все симптомы, и самочувствие нормализуется;
- прослеживается явная связь с определенным продуктом;
- заболевшие не заразны для окружающих.
При отравлении необходима помощь врача. Но не всегда есть возможность обратиться к доктору или поехать в больницу, поэтому приходится лечить расстройство в домашних условиях. Прежде всего, необходимо остановить процесс интоксикации, не допустить обезвоживания, восстановить микрофлору кишечника.
Для этого применяется:
- пермагнат калия для промывания желудка. Раствор должен быть бледно-розового цвета. Объем полученной жидкости, которую в итоге надо выпить полностью, – два литра. Взамен марганцовки подойдет вода с морской солью или содой;
- при отсутствии диареи, ее необходимо спровоцировать слабительными средствами;
- сорбенты (самый простой – активированный уголь) выводят токсины;
- важно пить большое количество жидкости: подойдет кипяченая вода;
- после завершения острого периода необходимо нормализовать баланс микрофлоры приемом препаратов с пробиотиками и пребиотиками.
Помощь врача-гастроэнтеролога при отравлении
Случается, когда симптоматика отравления снята, и человек вроде бы пришел в норму, однако, неприятные ощущения в области желудка продолжают беспокоить. Это означает, что слизистая была сильно повреждена. Требуется дополнительное лечение.
- с последствиями токсикоинфекции помогает гастроэнтеролог. Этот специалист занимается недугами желудочно-кишечного тракта. Чтобы понять степень поражения внутренних органов, доктор назначает обследования и сдачу лабораторных анализов.
После отравления врач рекомендует пациентам придерживаться специальной диеты, пропить курс восстанавливающих препаратов. Эти меры позволят избежать возможных осложнений.
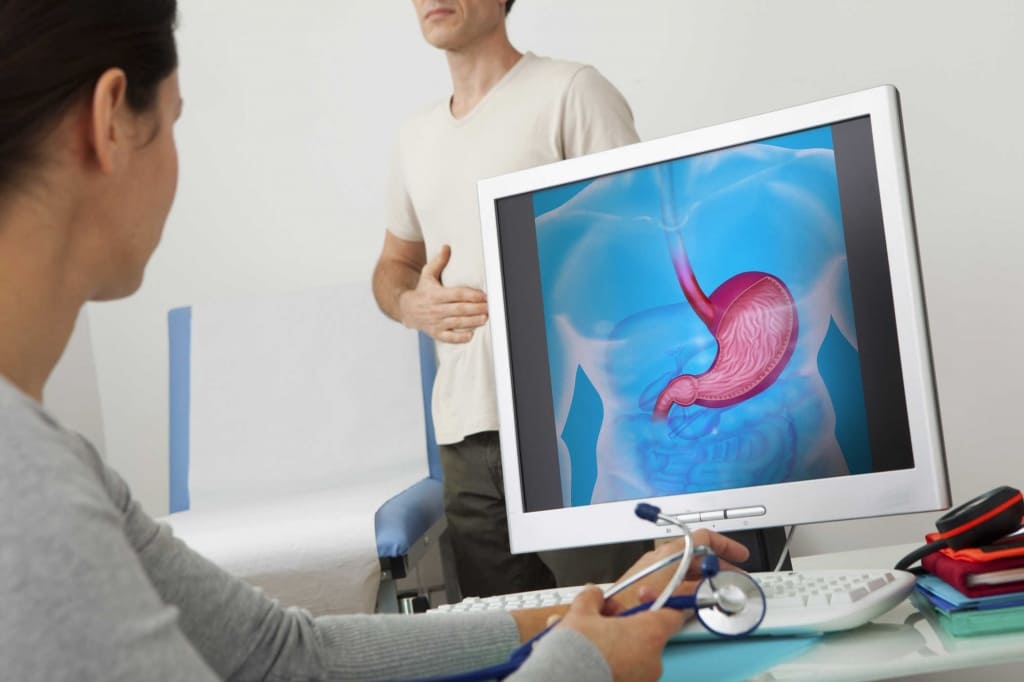
Ультразвуковое исследование, выполненное на качественном диагностическом оборудовании, предоставляет возможность для тщательного врачебного осмотра печени, почек, селезенки и мочевого пузыря. Анализ размеров и формы, структуры и расположения внутренних органов поможет вовремя определить имеющиеся отклонения от нормы и назначить действенное лечение. Высокая результативность, доступность, скорость выполнения (15-20 минут), безболезненность позволяют рекомендовать этот метод для повсеместного обследования как взрослых, так и детей.
Какие внутренние органы оцениваются при УЗИ брюшной полости?
УЗИ является неинвазивным исследованием, в рамках которого для получения объективной картины состояния внутренних органов пациента используются ультразвуковые волны. Последние, отражаясь от тканей, в виде эхосигналов поступают в специальную медицинскую установку, благодаря чему на мониторе выводится черно-белая картина – отображение среза исследуемого органа.
Данная процедура дает возможность провести комплексное исследование следующих внутренних органов:
- печени;
- почек;
- селезенки;
- поджелудочной железы;
- желчного пузыря;
- мочеполовой системы;
- сосудов.
Вместе с тем исследование желудочно-кишечного тракта с помощью данной методики крайне затруднительно из-за наличия в этих органах газов – в этом случае используются другие, не менее действенные методы аппаратной диагностики.
На выполнение УЗИ внутренних органов пациента направляет врач, если имеются жалобы на общее недомогание, сопровождающееся резкими болевыми ощущениями в животе или в боку. Кроме того, показанием для проведения обследования является чувство тяжести после еды и горечь во рту, повышенное газообразование, которое не связано с употреблением продуктов, вызывающих метеоризм. Если женщина беременна, ультразвуковое исследование назначается при любых подозрениях нарушения работы внутренних органов. Также УЗИ органов брюшной полости обязательно выполняется при подозрении на развитие онкозаболеваний, панкреатите и сахарном диабете.
Диагностическая процедура помогает врачам выявить кисты и новообразования, цирроз и гепатит, камни в желчном пузыре и почках, полипы и холецистит, даже перенесенный мононуклеоз, а также ряд других хронических воспалений, внутренние травмы органов брюшной полости.
Питание
Подготовка к УЗИ брюшной полости начинается за трое суток до процедуры: чтобы избежать повышенного газообразования и вздутия, из рациона следует исключить ряд продуктов:
- бобовые;
- хлеб, сладкие и мучные изделия;
- сырые овощи и фрукты, содержащие клетчатку;
- квашеную капусту;
- молоко;
- газированные напитки;
- алкоголь и никотин;
- жевательную резинку и др.
Специалисты рекомендуют несколько дней придерживаться специальной диеты, предполагающей употребление нежирного мяса и рыбы (в идеале готовить на пару), печеных яблок, зерновых каш, приготовленных на воде. Питание должно быть дробным, переедание исключено!
В дни соблюдения специального режима питания рекомендовано употреблять не менее 1,5 л жидкости (негазированная чистая вода или чай – лучше несладкий или с минимальным содержанием рафинада).
Особенности питания детей, беременных женщин, людей с заболеваниями
Подготовка к УЗИ органов брюшной полости для диабетиков, младенцев, беременных женщин предполагает более щадящую диету.
- Людям, имеющим сахарный диабет, разрешается употребление легкого завтрака непосредственно перед диагностикой (традиционно врачи советуют таким пациентам выпить едва подслащенный чай и съесть один-два сухарика).
- Младенцев можно покормить в день проведения УЗИ, однако настойчиво рекомендуют, чтобы последний прием пищи был за 3-3,5 часа до исследования (то есть необходимо пропустить одно кормление) – в противном случае не представится возможным провести качественную диагностику состояния поджелудочной железы и желчного пузыря. Детям постарше можно сделать перерыв между приемами пищи до 4 часов (если ребенок не может вытерпеть вынужденную голодовку, разрешается дать малышу немного воды).
- Для беременных женщин диета перед исследованием также предполагает щадящий режим, однако если будущая мама в силах терпеть, то лучше отказаться от еды за пару часов до УЗИ (по этой причине беременным чаще всего назначают процедуру на утро).
Медикаменты
Рекомендуется проконсультироваться с лечащим врачом в отношении приема лекарственных средств. Это касается как препаратов, принимаемых на регулярной основе, так и в отношении медикаментов, выписанных непосредственно перед процедурой – для улучшения пищеварения или в целях исключения метеоризма.
Если вы страдаете разного рода нарушениями в работе ЖКТ, заранее позаботьтесь об очищении кишечника. Очень важно, чтобы кишечник перед исследованием был пуст. Если у вас часто наблюдается нарушение стула, за 12 часов примите слабительное или ректально поставьте свечу. Если за несколько часов кишечник все еще не опорожнился, сделайте очистительную клизму.
Помните, что при проведении исследования почек следует накануне выпить 1-1,5 л жидкости (это может быть, как бутилированная негазированная вода, так и некрепкий чай, а вот сок – под вопросом) – проведение УЗИ возможно лишь при наполненном мочевом пузыре. Вся остальная часть подготовительного процесса идентична исследованию других органов.
Диагностику проводит врач профильной квалификации , обычный терапевт или медицинский работник без глубоких теоретических знаний и практического опыта проведения ультразвуковых исследований процедуру осуществлять не имеет права.
Исследования органов брюшной полости проводятся с применением специальных аппаратов УЗИ , называемых эхотомоскопами – современное оборудование установлено в крупных медицинских центрах и небольших районных поликлиниках. С его помощью возможно в кратчайшие сроки (до 30 минут, если клиническая картина не предполагает ряда дополнительных исследований) и совершенно безболезненно получить объективную клиническую картину по тому или иному органу.
Порядок проведения процедуры очень прост и не предполагает каких-либо усилий от пациента. Иногда доктор может попросить на несколько секунд задержать дыхание или изменить позу – чтобы более детально рассмотреть целевой орган. В целом же вам нужно будет просто неподвижно лежать на кушетке в предложенной позе, в то время как врач будет водить по части тела специальным датчиком. Для более качественного сканирования внутренних органов на поверхность тела наносится специальный гель – вязкая субстанция помогает ультразвуковым волнам беспрепятственно проходить сквозь кожу.
Процедура абсолютно безболезненная , в ходе ее проведения пациент не чувствует дискомфорт. Разве что в самом начале при нанесении на тело смазки возможен легкий холодок, однако уже спустя пару минут при интенсивном движении ручного датчика по телу холод пропадает. Иногда пациенты жалуются на небольшую боль из-за давления датчика, однако это скорее исключение из правил.
Многие спрашивают, можно ли делать УЗИ брюшной полости часто ? На самом деле никаких ограничений по количеству процедур в день/месяц/год нет. Ультразвуковое исследование проводится ровно столько раз, сколько это необходимо для получения четкой картины – в отличие от рентгена, УЗИ не приносит человеку ровным счетом никакого вреда. Именно поэтому никто не запрещает делать УЗИ брюшной полости при беременности и проводить процедуры детям.
Проводя УЗИ, врач-диагност сначала изучает клиническую картину на экране монитора и лишь потом пишет заключение. Традиционно результатов исследования долго ждать не приходится – их выдают пациенту спустя несколько минут после проведенной диагностики. На бланке-протоколе УЗИ зафиксированы все нормативные показатели и данные по конкретному пациенту.
Врача могут насторожить отклонения от нормы, выявленные на УЗИ: воспаление либо явное повреждение внутренних органов, смещение органа вследствие разрастания участков ткани вокруг него. Пациента могут отправить на дополнительные обследования при обнаружении кист и наростов (опухолей), жидкости в брюшной полости, вокруг желчного пузыря. Камни в почках и желчном пузыре также не являются нормой и требуют дальнейшего лечения.
Пищевое отравление, как острое расстройство пищеварения, возникает из-за употребления напитков или продуктов питания, которые в той или иной мере содержат патогенные микроорганизмы или токсичные вещества.
Чаще всего отравление едой спровоцировано молочными или кисломолочными продуктами, яйцами (зачастую сырыми, например, в домашнем майонезе), скоропортящимися продуктами и мясом, консервами, пирожными и тортами с кремом, блюдами с сырой рыбой, томатным соком и помидорами, а также многими другими продуктами с поврежденной упаковкой – то есть возможно уже испорченными.
Симптомы пищевого отравления
Симптомы пищевого отравления проявляются в зависимости от того, что именно стало причиной данного отравления. При отравлении непосредственно от некачественной пищи, первая симптоматика возникает уже через 2-4 часа. Если же отравление произошло из-за токсичных веществ (ядовитых ягод, грибов или растений, например), признаки могут появиться через 4-12 часов.
Самые характерные признаки пищевого отравления – температура тела сильно повышена, а также наблюдаются рвота и понос. Однако подразумевает пищевое отравление симптомы и в виде:
- боли в животе, вздутия и коликов;
- головной боли и головокружения;
- озноба;
- учащенного пульса;
- низкого давления;
- иногда повышенного слюноотделения;
- синюшности кожи (при острой интоксикации);
- общей слабости.
Что делать при отравлении пищей
Первая помощь при пищевом отравлении заключается в оперативном реагировании, а именно – в промывании желудка чистой водой. Для этого нужно выпить много жидкости (обычной не сырой воды), после чего вызвать рвотный рефлекс. Отметим, что такого рода промывание желудка необходимо повторить столько раз, сколько это нужно, чтобы из желудка начала отходить вода уже без примесей продуктов.
Затем, если остановился желудок, важно принять сорбенты – препараты, которые как бы поглощают (связывают) все токсичные вещества, выводя их из организма и не давая им всасываться. Помимо того, если диарея и рвота отсутствуют, можно принять слабительные препараты, чтобы также спровоцировать скорейший вывод токсинов.
В день отравления стоит воздержаться от пищи для восстановления водно-солевого баланса и нормализации ЖКТ. Если же после всех мер не становиться легче, стоит незамедлительно обратиться за помощью к врачу!
Для уменьшения симптомов обезвоживания и интоксикации обязателен приём регидратирующих растворов ( аптечных или приготовленных самостоятельно: на литр кипяченой воды – 1ч. л. соли + 0,5 ч.л. соды, 1 ст.л. сахара)
ВАЖНО: независимо от симптоматики, нельзя до приезда врача принимать противорвотные, обезболивающие, а также противодиарейные средства.
Пищевое отравление: лечение
Пищевое отравление лечение предусматривает разное, но в любом случае оно направлено на восстановление раздраженной слизистой желудочно-кишечного тракта.
Лечение же назначенное врачом заключается в назначении регидратационных средств для предупреждения обезвоживания, а также препаратов:
- нейтрализующих токсины;
- восстанавливающих микрофлору ЖКТ;
- противомикробных;
- жаропонижающих.
Врачом также могут быть назначены препараты или БАДы, улучшающие работу печени (так как именно она отвечает за вывод токсинов) и щадящее питание (диета).
При пищевой интоксикации очень важно, каким будет питание после отравления. Первые сутки, ввиду того, что организм сильно ослаблен, может быть вовсе отсутствие аппетита. В этот период не рекомендовано кушать и стоит пить много простой воды (столовую минеральную, но без газа).
Говоря же о питании, отметим, что на вторые сутки уже можно позволить чай или кисель, а также простые несладкие сухари без каких-либо добавок (если была острая интоксикация – срок и тип питания определяет лечащий врач). Затем можно постепенно вводить в рацион картофельное пюре, например, легкий куриный или овощной бульон, геркулесовую кашу на воде. Само же питание должно быть дробное (то есть частое, но небольшими порциями).
- простуда
- головокружение
- тошнота
1. Что такое пищевое отравление и его симптомы?
Пищевое отравление – это заболевание, вызванное употреблением продуктов, содержащих вредные микроорганизмы. Это могут быть бактерии, вирусы, паразиты. Чаще всего они содержатся в сыром мясе, курице и яйцах, но могут быть и в любых других продуктах. Кроме того, опасные микроорганизмы могут накапливаться в продукта, хранящихся на прилавках магазинов и на открытом воздухе, а также на тех продуктах, которые слишком долго хранились перед тем, как были употреблены в пищу.
В большинстве случаев пищевое отравление переносится относительно легко и само проходит через несколько дней. За это время вредные вещества выводятся из организма. Но некоторые виды пищевых отравлений могут быть очень серьезными и требуют консультации хорошего терапевта.
Первым признаком отравления, как правило, является диарея. Кроме того, может появиться боль в животе, рвота и спазмы в желудке. Некоторые пищевые отравления могут вызвать высокую температуру и появление крови в стуле. Симптомы отравления во многом зависят от общего состояния здоровья человека и того, какой микроорганизм стал причиной отравления.
Если рвота и диарея очень сильные, может наступить обезвоживание – потеря большого количества жидкости тела. Признаками обезвоживания является сухость во рту, головокружение, уменьшение количества мочи и ее темный цвет. У детей и пожилых людей обезвоживание может наступить очень быстро. Отравление и обезвоживание особенно опасны для беременных женщин, поэтому при подозрении на отравление им необходимо обязательно обратиться к врачу.
2. Как вредные микробы могут попасть в пищу?
- Во время обработки мяса. В кишечнике животных, которые человек использует в пищу, находятся бактерии. Это нормально, но иногда бактерии попадают и на те части животных (мясо), которое мы едим.
- Из-за воды, которой поливают или моют фрукты и овощи. Если в этой воде есть микробы (чаще всего это микробы из навоза животных и бытовых сточных вод), они могут попасть на продукты.
- Во время приготовления пищи. Если предметы, на которых есть микробы, контактируют с продуктами питания, микробы могут попасть на них. Например, если вы используете одну и ту же разделочную доску для нарезки овощей и сырого мяса, микробы могут попасть на овощи. То де самое происходит, если плохо вымыть руки после нарезки мяса.
3. Как узнать, что у вас пищевое отравление?
Поскольку большинство отравлений переносятся достаточно легко, люди не всегда обращаются к врачам по этому поводу. Обычно предположение именно о пищевом отравлении делается, если люди, которые если одну и ту же пищу, заболевают одновременно.
Если симптомы отравления достаточно серьезны – есть сильная рвота или понос, или же состояние здоровья не улучшается в течение нескольких дней, лучше обратиться к врачу. Врач сможет точно определить причину недомогания и сказать, действительно ли это отравление. Возможно, придется сделать анализ крови и кала для точной диагностики.
4. Лечение и профилактика
В большинстве случаев пищевое отравление проходит само по себе в течение двух-трех дне. Все, что нужно делать – это отдыхать и пить больше жидкости, чтобы предотвратить обезвоживание организма. Выпивать чашку воды или специального регидратирующего напитка (он помогает восстановить водно-солевой баланс) нужно при каждом большом жидком стуле. Соки и другие фруктовые напитки содержат слишком много сахара и не подходят для регидратации. Кроме того, врачи рекомендуют начать нормально питаться как можно скорее. Как только прием пищи перестанет вызывать рвоту, нужно попробовать съесть немного той пищи, которую Вы обычно употребляете. Но стоит избегать слишком жирных и слишком сладких продуктов.
Антибиотики для лечения пищевых отравлений, как правило, не используются. Могут назначаться лекарства, которые помогают остановить диарею, но их не рекомендуется давать маленьким детям. Кроме того, их нельзя принимать и взрослым, если отравление сопровождается высокой температурой и кровью в стуле, потому что состояние может только ухудшится.
При сильном обезвоживании, а также при тяжелых отравлениях (например, ботулизме и кишечных инфекциях) может потребоваться неотложная медицинская помощь и лечение в стационаре.
Предотвратить отравление в большинстве случаев помогают вот эти несложные рекомендации:
- Соблюдайте чистоту. Мойте руки перед приготовлением пищи, хорошо мойте в горячей воде с моющими средствами ножи, разделочные доски, а также свежие овощи и фрукты.
- Разделяйте продукты – не храните рядом сырое мясо и другие продукты. Не используйте одну и ту же посуду и столовые приборы для сырых и готовых мясных продуктов.
- Убеждайтесь в том, что мясо, курица, рыба, яйца доведены до полной готовности.
- Убирайте продукты в холодильник сразу же. Не оставляйте разрезанные фрукты и овощи при комнатной температуре на долгое время.
- Если Вы сомневаетесь в качестве продукты – выбросите его. Если Вы не уверены в безопасности пищи – не ешьте ее.
Отравление у собак и у кошек может возникнуть при поедании испорченных продуктов, а также и в результате попадания в организм токсических веществ, например шоколада (для животных теобромин, содержащийся в какао, является ядом).
Симптомы отравления у животных
Первые симптомы отравления у собак и кошек – рвота и обильное слюнотечение.
Спустя некоторое время обнаруживаются и другие признаки:
- диарея;
- изменение ритма и частоты сердечных сокращений (сердцебиение усиливается либо ослабляется, наблюдается аритмичность);
- затруднение дыхания, одышка;
- хрипы и кашель;
- изменение цвета слизистых оболочек (бледность, желтизна либо ярко-красный окрас);
- отсутствие реакции зрачка на свет;
- самопроизвольное мочеиспускание и дефекация;
- кровотечение из полости рта, мочевыводящих путей, заднего прохода;
- точечные подкожные кровоизлияния;
- повышенная температура тела;
- мышечная дрожь и судороги;
- парез или паралич;
- изменение поведения (угнетение, беспокойство, хождение по кругу, пугливость либо агрессивность).

Клинические проявления могут варьировать в зависимости от токсического вещества и его дозы. Пищевые отравления обычно вызывают рвоту, интенсивное слюноотделение, диарею, вздутие живота. Отравление шоколадом приводит к учащению сердцебиения, одышке, частым мочеиспусканиям, нарушению координации движений, возникновению судорог, понижению температуры и артериального давления. При поражении сердечно-сосудистой системы изменяется сердечный ритм и наблюдается недержание мочи. Крысиный яд провоцирует кровотечения (из ротовой полости, маточные, анальные). Воздействие на кожные покровы и слизистые оболочки (возможно при обработке питомца от паразитов) сопровождается покраснением, отечностью, зудом, появлением язв, повышением или понижением температуры.
Токсины могут воздействовать на различные системы организма, вызывая разнообразные нарушения вплоть до риска летального исхода. Поэтому при появлении любых признаков отравления необходимо как можно быстрее показать питомца ветеринару. Врач проведет диагностику (общий и биохимический анализ крови, анализ мочи, ЭКГ, УЗИ) и на основании полученных результатов назначит оптимальное лечение, что позволит спасти жизнь вашему любимцу и предотвратить опасные осложнения.
Первая помощь при отравлении
Многие владельцы животных желают знать, что дать собаке (или кошке) при отравлении. Не всегда безопасно лечить питомца самостоятельно. Только специалист сможет правильно поставить диагноз, произвести качественное промывание желудка коту и подобрать антидот (противоядие).
Если же нет возможности обратиться в клинику, то первую помощь можно оказать самостоятельно:
- вызвать рвоту (если после отравления прошло меньше часа) насыщенным солевым или содовым раствором либо перекисью водорода, разведенной в равных соотношениях водой;
- очистить кишечник – сделать клизму или дать солевое слабительное (горькая, глауберова, Моршинская, Карловарская соль);
- предоставить обильное питье;
- дать адсорбент (Смекту, Энтеросгель, активированный уголь), чтобы нейтрализовать токсины.
Внимание! Нельзя вызывать рвоту при отсутствии глотательной функции, сбоях в сердечной деятельности, судорогах, отравлении кислотами и щелочами. Клизма противопоказана при обезвоживании организма.
Но в любом случае в ближайшее время животному потребуется помощь специалиста. Чем раньше удастся доставить питомца в ветеринарную клинику, тем выше его шансы на выздоровление.

Лечение отравления
Лечение отравления состоит из нескольких этапов:
- удаление и обезвреживание яда, ограничение его всасывания – промывание желудка, использование адсорбентов и обволакивающих средств;
- поддержание жизнедеятельности – устранение дыхательной и сердечной недостаточности, прекращение судорог;
- ликвидация последствий и восстановление кишечной микрофлоры.
В каждом случае ветеринар подбирает лекарства индивидуально, учитывая причину болезни, тяжесть состояния животного, его возраст и физиологические особенности организма. Чаще всего прибегают к инъекциям, так как они предоставляют результат значительно быстрее, чем таблетированные препараты.
Пищевое отравление может быть связано с кишечной инфекцией. В таком случае необходимы антибиотики, выбор которых зависит от возбудителя болезни.
При отравлении шоколадом возможно сильное понижение сахара в крови. В таких случаях животному нужно поставить капельницу, чтобы внутривенно ввести раствор глюкозы. Также понадобятся сердечные и противосудорожные препараты. Если в течение 4 часов не предпринять необходимых мер, спасти питомца будет очень тяжело.
Читайте также: