Интоксикация организма от кисты зуба

Еще в XIX в. врач Понтер заметил нездоровый цвет лица некоторых больных, наличие у них невротических расстройств, анемии, нарушений пищеварения. При этом в последствии выявилось, что у всех пациентов в полости рта имелись зубы с некротизированной пульпой. После удаления таких зубов наступило значительное улучшение состояния больного или полное выздоровление. В 1910 г. Гюнтер сформулировал понятие об очаговой инфекции полости рта и ротовом сепсисе, которое быстро распространилось за рубежом и имело много сторонников.
В XX в. в работах американских ученых Биллингса и Розенау была разработана доктрина ротового сепсиса. В своей работе ученые обращали внимание на то, что стрептококки и стафилококки могут изменять свою вирулентность в зависимости от условий внешней среды, а именно от содержания в ней кислорода. Кроме этого, патогенные микроорганизмы через ток крови могут проникать из очага одонтогенной инфекции во внутренние органы, по отношению к которым они обладают определенным сродством. Отсюда следовал вывод, что любой зуб с некротизированной пульпой подлежит обязательному удалению. На практике данная доктрина проявлялась массовым удалением зубов с хроническими очагами одонтогенной инфекции и некрозом пульпы.
В дальнейшем доктрина подверглась критике, так как были получены новые данные и вскрыт ряд методических ошибок в экспериментах, проведенных Биллингсом и Розенау. Также были разработаны новые методы консервативного лечения, направленные на сохранение зубов.
Под понятием эндогенная интоксикация подразумевают нарушение жизнедеятельности, вызванное токсическими веществами, образовавшимися в организме. В качестве токсических веществ могут выступать активированные ферменты, продукты обмена веществ в высоких концентрациях, продукты перекисного окисления липидов, медиаторы воспаления, компоненты комплемента, бактериальные токсины [5].
Важную роль в этиологии хронических очагов одонтогенной инфекции играет микробный фактор. В очагах одонтогенной инфекции обнаруживаются ассоциации стрептококков, стафилококков, грамположительных и грамотрицательных палочек, спиралевидных форм бактерий.

Микроорганизмы рода Микроорганизмы рода
Основным звеном патогенеза синдрома эндогенной интоксикации является токсемия. Выделяемые токсины нарушают тонус периферических сосудов, механические свойства форменных элементов крови, вследствие этого развивается тканевая гипоксия, которая является одним из важных звеньев патогенеза эндогенной интоксикации [4]. Токсины также блокируют места связывания молекул альбумина, это в свою очередь приводит к снижению эффективности медикаментозного лечения, так как данный белок является транспортным агентом для многих фармакологических препаратов.
В течение последних лет были выяснены некоторые механизмы хронизации острых инфекционных одонтогенных. Данные механизмы заключается в том, что в период острого воспаления в периодонте накапливаются антигены, прежде всего эндотоксины грамотрицательных бактерий. Эндотоксины оказывают антигенное воздействие на иммунное состояние периодонта и окружающих его тканей. Реакция тканей периодонта на непрерывное раздражение антигенами, поступающими из канала корня зуба, проявляется в виде антигенозависимых и клеточно-обусловленных процессов [4]. К антигенозависимым относятся иммунокомплексы реакции типа Артюса и IgЕ-обусловленные реакции, к клеточно-обусловленным — реакции гиперчувствительности замедленного типа [2].
Хроническое воспаление в периодонте при нормальном состоянии иммунной системы рассматривается как защитный барьер, предотвращающий распространение продуктов распада тканей, микроорганизмов и их токсинов в общий кровоток из зоны инфекционного воспаления.
Масштаб иммунного ответа может быть различным, он может протекать на уровнях всего организма, то есть генерализовано или быть локализованным, например, при пульпите отмечаются изменения в иммунологических показателях преимущественно материала из десневой борозды, в меньшей степени — в иммунограмме ротовой жидкости, и совсем едва заметные сдвиги — в иммунограмме периферической крови [4].
К хроническим стоматогенным очагам инфекции относят верхушечные периодонтиты, околокорневые и фолликулярные кисты зубов, многие заболевания краевого пародонта и слизистой оболочки полости рта (гингивиты, пародонтиты, язвенно-некротические стоматиты и т. п.), кариес зубов и др. Хронические стоматогенные очаги инфекции составляют более 50 % очагов хронической инфекции организма.
При появлении стоматогенной инфекции происходит мобилизация защитных сил организма человека, которая достаточна для компенсации влияния этого очага за его пределами. Такое состояние компенсации может поддерживаться неопределенно длительное время. Однако самые различные экзогенные и эндогенные факторы, чаще неспецифического характера (перегревание или переохлаждение организма, переутомление, резкое изменение микроклимата или условий труда и быта человека, перенесенные заболевания и т. п.), приводят к быстрому истощению компенсаторных возможностей организма, активизации инфекции и возникновению обусловленных заболеваний [3].
Взаимосвязь очага хронической стоматогенной инфекции и организма имеет весьма сложный характер. Условно можно выделить несколько основных патогенетических механизмов.
1. Рефлекторный механизм.
Главным фактором является сам инфекционный агент (микробы и их токсины), который создает в очаге активные рецепторные поля раздражения. Рецепторные поля в свою очередь рефлекторно через центры головного мозга вызывают нарушение функции вегетативной нервной системы и регуляции работы внутренних органов и систем организма с последующим развитием в них функциональных и дистрофических изменений.
В клинической практике можно наблюдать такое явление, как проглатывание больным гноя, выделяющегося из зубодесневых карманов при пародонтите или из свища при хроническом гранулематозном или гранулирующем периодонтите и околокорневой кисте челюсти.
3. Низкий уровень иммунологической реактивности организма человека.
Под этим механизмом подразумевается, что микробы из очага стоматогенной инфекции проникают в кровеносное русло, что клинически определяется как острый сепсис. С целью подтверждения диагноза проводят бактериологическое исследование, то есть посев крови на питательные среды для выявления возбудителя и определения его антибиотикорезистентности.
Поступление в кровь токсинов микроорганизмов, находящихся в очаге хронической стоматогенной инфекции, обусловливает затяжной субфебрилитет, изменения в картине крови и другие характерные клинические симптомы.
5. Аллергические механизмы.
Бактерии, находящиеся в очагах инфекции, вызывают образование специфических антител и как следствие, сенсибилизацию организма. При вторичном инфицировании человека тем же видом микроорганизма возникают более выраженные симптомы воспалительной реакции.
6. Аутоиммунный механизм.
В крови человека появляются цитотоксины (антигены тканевого происхождения), которые образуются вследствие повреждения тканей и распада белка. Цитотоксины, являясь аутоантигенами, также изменяют чувствительность организма человека и вызывают его сенсибилизацию и хронизацию воспалительного процесса.
Воспалительные процессы, локализующиеся в челюстно-лицевой области, сопровождаются эндогенной интоксикацией, которая связана с поступлением в кровь эндотоксинов лизосомального происхождения, продуктов распада тканей, токсинов микроорганизмов и других токсических продуктов, которые образуются в самом организме в результате нарушений жизненных функций.
Клинические симптомы эндогенной интоксикации могут быть вариабельны, они зависят от иммунологической реактивности организма человека.
К субъективным проявлениям хронической стоматогенной интоксикации относятся головная боль, головокружение, быстрая утомляемость, чувство тяжести в голове, общая слабость, дрожание рук, потливость, плохой сон.
К объективным проявлениям относятся субфебрильная лихорадка, лимфаденит в области подчелюстных и подбородочных лимфатических узлов, изменения в картине крови. Отмечается лабильность лейкоцитарной формулы (лимфо- и моноцитоз, лейкопения, эозинофилия). Уменьшается количество гемоглобина и снижается количество эритроцитов (вторичная анемия). СОЭ возрастает до 40 мм/ч и более. Отмечаются сдвиги в белковых фракциях крови за счет увеличения процента глобулинов [1].
Для определения нарушений капиллярного кровообращения в очаге воспаления были предложены: 1) методика капилляроскопии;
2) гистаминовая проба;
4) проба на конгорот;
5) определение чувствительности к адреналину;
6) вакцинодиагностика и некоторые другие.
Наиболее доступным методом является гистаминовая проба. Ее проводят в виде гистаминового подслизистого теста, для этого в слизистую оболочку десны в области предполагаемого хронического одонтогенного очага вводят 0,3—0,5 мл гистамина (1: 1000). Через 1 - 2 ч в области пораженного периодонтитом зуба появляются самопроизвольные боли, а также положительная перкуторная реакция (боли при накусывании).
Более практичным методом является конъюнктивальная гистаминовая проба, для ее проведения в конъюнктивальный мешок закапывают 1 - 2 капли гистамина в разведении 1: 100 000 или 1 :500 000 [1]. При наличии в челюстно-лицевой области очагов хронической интоксикации уже через 1 мин появляется расширение капилляров и покраснение слизистой оболочки глазного яблока и века. Реакция не сопровождается неприятными ощущениями и исчезает через 10 мин.
Однако, по мнению многих авторов, чувствительность этой пробы недостаточна высока, так как положительная реакция может наблюдаться у лиц с аллергическими заболеваниями.
Более точным способом является электротест. Методика проведения заключается в том, что пассивный электрод от аппарата постоянного тока больной удерживает в руке, а активным электродом в виде кисточки, смоченной в изотоническом растворе хлорида натрия, проводят по обследуемому участку кожи в течение нескольких секунд. Сила тока при проведении исследования доводят до 15 мА, а напряжение в пределах 15—25 В. При наличии очага на коже лица появляется реакция в виде покраснения с одновременным покалыванием в области проекции больного зуба [1,2].
Лечение при стоматогенных очагах инфекции и интоксикации оно должно быть строго индивидуально. Больной с подозрением на ротовую интоксикацию должен быть детально обследован в условиях стационара.
Выявление одонтогенных очагов производится по следующей схеме:
1) клинически выявляют все зубы с некротизированной пульпой и находящиеся под искусственными коронками;
2) производят рентгенологическое обследование всех корней и каждого в отдельности зуба, подозреваемого на первичный инфекционный очаг;
3) выявляют десневые и пародонтальные карманы, особенно те, которые вызывают обострение воспалительного процесса;
4) исследуют регионарные лимфатические узлы (подбородочные, подчелюстные, шейные);
5) производят анализ крови;
6) делают гистаминовую пробу, электротест и т. д.
На первом этапе стоматологической санации проводят хирургическое удаление инфекционных околозубных очагов воспаления. Стоматологическое вмешательство должно сочетаться с лечением основного заболевания. Клинические проявления обострений ликвидируются уже на 3—4-й день после хирургического удаления стоматогенных очагов инфекции, а восстановление биохимических показателей наблюдается через 1,5—2 недели [2].
На втором этапе санации проводят консервативное лечение кариеса зубов, а также болезней пародонта, хронических заболеваний слизистой оболочки рта.
В качестве профилактики хронической стоматогенной интоксикации служит плановая санация полости рта как у организованного населения (в детских садах, школах, на промышленных предприятиях), так и у всех лиц, обратившихся за стоматологической помощью. Необходимо 2 раза в год проводить профилактические осмотры, которые позволяют выявить новые инфекционные локальные очаги хронической инфекции и интоксикации организма и своевременно провести их консервативное или хирургическое лечение.

Симптомы кисты зуба могут отсутствовать вовсе — такое течение болезни наблюдается в самом начале. Однако, как показывает стоматологическая практика, заподозрить неладное можно и на ранних стадиях — нужно внимательно наблюдать за состоянием полости рта и своевременно реагировать на появление тревожных признаков.
Первичные признаки кисты зуба
Распространенными причинами кисты зуба является травма или инфекционное поражение тканей. Последнее возникает зачастую в результате эндодонтического лечения — пломбирования каналов корня, и в основном затрагивает зубы со сложным строением корневой системы (узкими, искривленными каналами). Это объясняется сложностью удаления инфекции из каналов и собственно пломбирования.
К другим возможным причинам относят частые заболевания верхних дыхательных путей — синуситы, гаймориты. Это относится к зубам верхней челюсти. Симптомы кисты зуба в гайморовой пазухе отличаются степенью выраженности — может наблюдаться асимметрия лица, чувство давления и распирания, в некоторых случаях опущение твердого неба.
Заподозрить наличие кисты можно, зная эти факты — если возникают незначительные признаки в виде дискомфорта, слабой болезненности при надкусывании или жевании, особенно вблизи к зубу с ранее запломбированными каналами, стоит обратиться к врачу. Первичная диагностика состоит в осмотре полости рта и выполнения рентгеновского снимка.

Вторичные симптомы
По прошествии определенного времени сформировавшаяся киста корня зуба провоцирует симптомы:
- реакция на температуры — контакт с холодной и горячей пищей и напитками;
- боль — особенно усиливается при разжевывании твердых продуктов, употреблении сладостей;
- ощущение давления, инородного тела под корнем зуба.
Они могут появляться и исчезать вновь. Выраженность признаков, как правило, незначительна, поэтому визит к врачу даже при постоянном наличии признаков нередко откладывается. Однако до той поры, пока заболевание не переходит в острую стадию — когда симптоматика значительно усиливается.
Симптомы острой стадии кисты зуба
Симптомы и лечение кисты зуба зависят от стадии заболевания. Острая характеризуется усилением признаков:
- выраженная боль, которую сложно игнорировать;
- усиление болезненности во время жевания;
- отек той стороны лица, на которой расположен зуб;
- повышенная температура тела (по причине гнойного процесса возникает общая интоксикация организма);
- головные боли;
- ухудшение аппетита.

Обострение, симптомы кисты зуба и последствия, связанные с ними, могут быть спровоцированы общим ослаблением организма и защитных сил в результате перенесенной ОРВИ, обострения хронических заболеваний, приема некоторых лекарств. Обострение может привести к формированию свища в десне и отделению гнойного содержимого, в других случаях гной может выходить через коронку зуба, если имеет место кариозная полость или выпавшая пломба.
Как определить кисту зуба самостоятельно?
При отсутствии острых симптомов, указывающих на воспалительный процесс околозубных тканей, заподозрить кисту можно по некоторым признакам:
- потемнение эмали зуба;
- изменение положения зуба, подвижность;
- дискомфорт при жевании;
- дефекты пломбы — скол, частичное или полное выпадение, крошение;
- головная боль.
Важно понимать, что данная информация не избавляет от необходимости посетить врача — такие симптомы кисты под зубом являются поводом обратиться к врачу как можно скорее.
Особенности течения и проявления кисты зуба
Многие пациенты задаются вопросом — насколько опасна киста зуба и ее симптомы. Это заболевание представляет собой реальную угрозу зубу и околозубным тканям, может стать причиной серьезных осложнений:
- увеличение лимфатических узлов;
- хроническая усталость;
- воспаление надкостницы — периостит или, говоря простыми словами, флюс;
- появление свища в десне и др.
Основной сложностью диагностики кисты является медленный рост образования. Первая симптоматика возникает только тогда, когда увеличивающиеся размеры кисты начинают разрушать корень зуба или костную ткань. Изменение оттенка эмали, смещение зуба наблюдаются при размерах 2–3 см. Увеличение кисты приводит к усилению симптомов, очень важно обратиться к врачу своевременно, чтобы не допустить серьезных осложнений.
Диагностика кисты зуба
Признаки и симптомы кисты зуба не дают полной картины заболевания, визит к стоматологу — обязательная мера. Диагностика заболевания заключается в осмотре полости рта, оценке жалоб и выполнении рентгеновского снимка. На последнем специалист видит наличие кисты, ее размеры, расположение, оценивает состояние окружающих тканей. Также с учетом полученной информации он может спрогнозировать течение заболевания и выбрать верный метод лечения — хирургический или консервативный.
В стоматологической практике кистой называется полостное образование, охватывающее частично корень зуба, заполненное эксудатом (жидкостью), в котором находятся микроорганизмы и продукты их жизнедеятельности. На ранних этапах формирования кисты состояние пациента ничем не отличается от обычного, и чаще всего болезнь обнаруживается при рентгенологическом обследовании полости рта. Обострение может быть связано с физическими нагрузками, снижением иммунитета, стрессовыми ситуациями, переохлаждением.

К формированию кисты приводят микроорганизмы, попадающие в область под зубом через корневой канал, вследствие запущенного пульпита или некачественно пролеченных корневых каналов. В первом случае воспаление проникает из пульпы зуба (соединительная ткань в полости зуба, пронизанная нервами и кровеносными сосудами) в периодонт (щелевидное пространство между корнем зуба и костной тканью, в которой находится зуб).
Ткани периодонта инфицируются, и формируется киста зуба. Во втором случае инфицирование так же происходит из корневых каналов зуба, но причиной является некачественное пломбирование корневых каналов (наличие пор, использование негерметичных материалов). Поэтому в группу риска попадают буквально все, кто имеет или имел кариес и пульпит, а это практически 90% населения!
Стоматологи нашей клиники делают рентгенологический контроль до, во время и после лечения корневых каналов, по всем рекомендациям Всемирной Организации Здравоохранения. А это 3-4 снимка на 1 зуб. Расположение корневых каналов и их строение бывает очень сложно увидеть без увеличения — бесспорный аргумент для использования микроскопа, который позволяет увидеть все ответвления и изгибы корневого канала, а значит и качественно их запломбировать. Использование стоматологического микроскопа и тщательного рентген контроля позволяет нашим специалистам добиваться высокого качества в лечении зубов. Всегда доверяйте себя только опытным профессионалам и требуйте гарантию на оказанные услуги!
Симптомами кисты зуба являются:
- Ноющая боль при накусывании на зуб
- Припухлость щеки и десны
- Чаще всего — болезненное накусывание на зуб
- Характерная картина на рентгеновском снимке
Однако, все эти симптомы могут перестать беспокоить больного или вовсе не возникать, если образуется свищ на десне. Свищ — это небольшое отверстие на десне, из которого периодически сочится гной. По сути, свищ является защитной реакцией организма на воспаление. Однако, при сформированной корневой кисте свищи не открываются, оттока гноя нет, чем и опасны обострения. Плотность и размеры очага не зависят от степени наполненности кисты. Если у вас появился свищ на десне — идите к стоматологу. Особенно, если он расположен на десне в области зуба с запломбированными каналами, ведь повторное лечение корневых каналов довольно сложно и существует высокий риск полного разрушения зуба.
Киста зуба опасна тем, что приводит без лечения к потере зуба, постоянным болям и припухлости десны при интенсивных нагрузках на организм или простуде. Более того киста может повлечь за собой инфицирование тканей близлежащих зубов и общую интоксикацию организма, характеризующуюся быстрой утомляемостью, вялостью и сонливостью. В самом худшем случае киста зуба может привести к развитию тяжелейших воспалительных заболеваний головы, которые лечатся в условиях стационара челюстно-лицевыми хирургами.
Лечение кисты зуба
В настоящее время стоматологами применяются два метода: терапевтический и хирургический.
Лечение кисты с помощью терапевтического метода включает в себя несколько этапов. На первом — стоматолог прочищает корневой канал зуба и вводит антимикробные препараты, уничтожающие микроорганизмы в полости кисты, что дает возможность иммунным клеткам организма разрушить кисту и восстановить костную ткань, но это процесс длительный. Следующий этап предполагает качественное пломбирование корневых каналов зуба. Рентген-контроль проводится через 1 месяц, 3 месяца, 6 месяцев, 1 год, затем один раз в год в течение 3 лет.
Хирургическое лечение, то есть удаление кисты зуба, может осуществляться двумя путями: с помощью цистэктомии и гемисекции. Цистэктомия вместе резекцией верхушки корня зуба представляет операцию, в ходе которой производится полное удаление кисты вместе с поврежденной верхушкой корня зуба. Удаленные ткани замещаются искусственными материалами, а пациенту назначают курс антибиотиков. Данная операция не представляет особой сложности для хирурга и проводится под местной анестезией примерно за 1 час. Однако, потребуется уход за местом рассечения на десне и бережное отношение к зубу. При гемисекции стоматолог удаляет кисту, поврежденный корень и часть зуба над ним. После этой операции потребуется реставрация зуба вкладкой, коронкой или иным способом. В самом крайнем случае, когда зуб разрушен настолько, что не подлежит восстановлению, его удаляют вместе с кистой.
Своевременное обнаружение кисты облегчит лечение и позволит предотвратить возможные серьезные осложнения и даже удаление зуба. Именно поэтому мы рекомендуем проводить профилактические осмотры 2 раза в год. В случаях, если киста не была выявлена на профилактике, а проявилась повышением температуры и резкой, нестерпимой болью при контакте зуба с твёрдой пищей, нужно немедленно обратиться за профессиональной помощью.
Специалисты стоматологической клиники DA VINCI используют только современное оборудование и лучшие медикаментозные препараты для безболезненного и быстрого лечения или удаления кисты. Запишитесь на приём, и мы подберем лечебную программу в зависимости от этапа развития заболевания.
Периодонтит является осложнением зубного кариеса, сопровождаемым распространением воспаления непосредственно на ткани самого зуба и на кость, окружающую верхние части корней зуба. В зависимости от степени дальнейших изменений различают развитие заболевания: киста, гранулема, фиброзная форма болезни.
Причины возникновения периодонтита
Главная причина возникновения – поражение связки, удерживающей зуб вследствие распада нерва. Этим в свою очередь и обусловлена подвижность зуба и болезненность при тактильном контакте. Иногда болезнь может протекать абсолютно безболезненно. В таком случае кость вокруг корня зуба рассасывается и появляется гранулема (образование на верхушке корня).
Различают инфекционную и неинфекционную природу возникновения болезни. В случае инфекции основной причиной воспаления являются продукты жизнедеятельности микроорганизмов. Они через корневой канал попадают в периодонт, либо лимфогенным и гематогенным путями.
Частой причиной заболевания может быть некачественное или неквалифицированное лечение корневых каналов. Порой на рентгене можно отчётливо увидеть обломки стоматологических инструментов. Такие зубы обычно подлежат удалению, однако можно попробовать лечение.
- ноющие боли,
- слабость,
- температура,
- подвижность зуба,
- воспаление лимфатических узлов.
Хронический периодонтит имеет значительно более смазанную клиническую картину и вяло протекает. Основными симптомами являются: плохой запах изо рта и неприятные ощущения во время приёма пищи. При хроническом протекании болезни могут появляться свищи как на лице, так и на десне.
Лечение периодонтита осуществляется посредством достаточно длинной терапии антисептиками и ультразвуком. Тактика лечения напрямую зависит от специфики конкретного случая: причина возникновения, степень выраженности. Общие принципы лечения подразумевают использование специализированных паст, рассасывающих кисты и гранулемы и способствующих восстановлению костной ткани. Если данный метод не дал результата применяют резекцию корня зуба. Резекцию применяют лишь в крайних случаях т.к. основной задачей всё же является сохранение зубов.
В случае выраженной интоксикации организма используют лечение антибиотиками периодонтита. При сильной боли также применяют анальгетики, а для того чтобы предотвратить аутоинтоксикацию принимается внутрь 10-ти процентный раствор кальция хлорида, либо другой препарат антигистаминного действия.
При выраженном характере заболевания, когда наблюдаются симптомы периостита, может быть проведено иссечение субпериостального абсцесса. Острые же проявления воспаления можно смягчить полосканием 2-х процентным раствором соды.
В случае если болезнь не лечить и запустить воспаление, то микроорганизмы, такие как стрептококки, стафилококки и пневмококки могут проникнуть в зуб и вызвать острый воспалительный процесс. В этом случае болезнь перетекает в следующую стадию — хронический фиброзный периодонтит. Стадия эта, при отсутствии должного лечения, возникает всегда. Хроническая стадия протекает без симптомов, в связи, с чем больной считает, что всё прошло, ведь боль прошла.
Боль же на самом деле проходит из-за гибели пульпы. Единственное что может на это указать в отсутствии симптомов – это изменение цвета зуба. Точный диагноз в данном случае может быть поставлен только квалифицированным специалистом с помощью рентгеновского снимка. При лечении прогноз, скорее всего, будет благоприятным, однако при его отсутствии болезнь будет обостряться или прогрессировать.
Для того чтобы предупредить периодонтит зуба необходимо своевременно и качественно заниматься лечением кариеса и пульпита. Иногда стоматологи рекомендуют перелечить заново каналы, которые были запломбированы 10 — 20 лет назад. С точки зрения современной медицины лечение зубов, проводимое многие годы назад, не было достаточно качественным в силу устаревших технологий, поэтому такое лечение может вызывать осложнения. В случае если зуб, пролеченный старыми методами, необходимо лечить, то следует заодно удалить остатки старой пломбы.
В стоматологической клинике "РигаСтом" врач поставит точный диагноз и проведёт адекватное лечение. Проконсультироваться и записаться на приём можно по телефону: +7 495 425-30-26
Киста зуба по своей природе является хроническим воспалением, локализированным у верхушки зубного корня. Заболевание провоцируется проникновением инфекции в канал зуба.
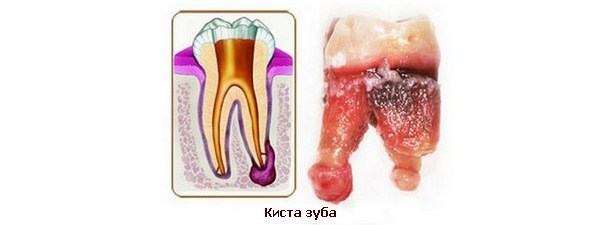
Киста зуба - это доброкачественное новообразование, состоящее из полости, заполненной гнойным содержимым, и покрывающей ее оболочки из фиброзных или эпителиальных тканей. Основной причиной воспалительного процесса, приводящего к образованию околозубной кисты, является хронический периодонтит, который, в свою очередь, чаще всего связан с нелеченым кариесом или пульпитом. Реже киста образуется на месте отсутствующего зуба, если он был удален с нарушениями: недостаточное удаление воспалительного очага у корня зуба.
Симптоматика кисты зуба в большинстве случаев слабо выражена на ранних стадиях заболевания, что затрудняет ее обнаружение. Возможна незначительная ощущения боль при давлении на зуб или десну. Выявить кисту в начальной стадии возможно только при условии регулярных профилактических осмотров стоматолога и своевременном лечении зубов. Наиболее верным способом выявить небольшую кисту является рентген всего зубного ряда: панорамной рентгенографии или КТ.
Обостриться и начать увеличиваться киста может в любой момент на фоне других заболеваний зубов или снижение иммунитета. Динамика развития кисты зависит от ряда факторов. Киста увеличивается быстрее, если заболевание поражает верхнюю челюсть, если присутствует определенная структура челюстной кости, в случае нагрузки на организм (стресса, переохлаждения, слабого иммунитета и т. д.).
При активном нагноении боли усиливаются, может возникнуть припухлость десны, ухудшиться общее самочувствие. При образовании большого количества гноя ощущаются признаки интоксикации организма: температура, головная боль.

Значительно больше необратимых изменений происходит, если киста разрастается до больших размеров (до 5 см в диаметре). Возможна деформация зубного ряда, разрушение отдельных зубов, “шишки” в области лица, десен, неба, околоносовых пазух. В отдельных случаях зубные кисты разрастаются в полость носа и мешают дыханию, выпячиваются в гайморову пазуху, что вызывает ее деформацию. Киста, расположенная в области нижней челюсти, разрушает ее структуру, и последствием заболевания может стать перелом челюсти.
Доброкачественное новообразование "киста" может перейти в злокачественное, если лечение отсутствует более 15 лет.
Многие специалисты утверждают, что консервативного лечения кист зуба не существует, и действенным методом борьбы с ними может быть только хирургическое удаление. Тем не менее, лечение кисты может быть результативным на начальной стадии заболевания и при малых размерах новообразования (до 8 миллиметров в диаметре). Такое лечение проходит обычно через каналы зуба, что подразумевает его эндодонтическое лечение или даже иногда частичное удаление с последующим изготовлением коронки. Однако вероятность полной потери зуба невысока.
Однозначно мнение, что невозможно вылечить кисту зуба самолечением или народными методами. Полоскания или примочки могут лишь облегчить зубную боль, тем самым оттягивая обращение пациента за стоматологической помощью. Точно так же невозможно вылечить кисту одним только приемом антибиотиков или других лекарственных препаратов - подобные чудодейственные таблетки, способные “рассосать” кисту, в современной медицине еще не изобретены.
Лечение кисты подразумевает вскрытие зуба, расширение и обработку каналов, а затем обработку кисты антибактериальными препаратами через каналы. После полного обеззараживания полость кисты заполняется лекарствами, способствующими зарастанию полости костной тканью. Далее каналы зуба пломбируется. После этого некоторое время проводится наблюдение, чтобы исключить рецидивы.
Все методы терапевтического лечения кисты являются более щадящими для организма пациента, однако подходят они не всем. Еще один недостаток метода - высокая вероятность рецидива заболевания.
Хирургическое удаление - единственный метод, дающий стопроцентную гарантию положительного исхода. И чаще всего киста выявляется на такой стадии и такого размера, что щадящее терапевтическое лечение уже невозможно.
Современные методики удаления кисты, как правило, не вызывают серьезных побочных эффектов и не подразумевают потерю зуба, за исключением некоторых случаев: полного срастания корней с кистой, полного разрушения зуба, кисты в области зуба мудрости и др.

Хирургическая операция по удалению кисты - это извлечение кисты под местной анестезией через разрез в десне и с последующей обработкой полости антисептиками, введением костнозамещающих средств.
Состояние пациента после операции напоминает состояние после удаления зуба - некоторое время может сохраняться незначительный отек и болевые ощущения в десне, противопоказана горячая и твердая пища. Для предотвращения осложнений врач может назначить антибиотики, другие препараты полоскания антисептиками.
Читайте также:


