Диссертации по острому отравлению это
4.2.2. Полихлорпинен на свекловичных полях
В связи с проблемой химических превращений непосредственно на полях, происходивших с участием пестицидов, необходимо рассмотреть узел вопросов, связанных с попыткой обеспечить резкое расширение производства сахарной свеклы в СССР. К сожалению, опиралась она не столько на агротехнику, сколько на химию и ручной труд людей.
Абзац о полихлорпинене (ПХП) на свекловичных полях затерялся среди хорошо поданных фактов о загрязнении ХОП женского грудного молока в Японии, США, Швеции, об опасности для жителей Италии загрязненных гербицидами вод реки По, об отравлении жителей США и Канады арбузами с плантации, обработанной пестицидами, и многих других. Странно было читать в 1988 г. все это от людей, сплошь докторов и кандидатов наук, которые в рамках своей профессии знакомы с аналогичными данными, полученными на территории Советского Союза, причем за 20-30 лет до момента издания книги.
Вот как выглядит этот текст:
Поскольку авторы запамятовали назвать эти самые случаи (а их было очень много), в боксе для примера приведен перечень 11 событий, попавших в поле зрения соискателей ученых степеней [200, 337, 341]и случившихся с 1970 гг. на свекловичных полях трех областей Украины – Николаевской, Винницкой и Киевской.
Николаевская область[341]
1. 14 мая 1971 г. 154 колхозницы колхоза им.Ильича Кривоозерского района начали работу на свекловичном поле через 1 час после его обработки полихлорпиненом. Острое отравление наступило немедленно.
2. 20 мая 1971 г. 52 колхозницы колхоза им.Куйбышева Кривоозерского района приступили к работе на поле через 12 часов после опрыскивания полихлорпиненом. Дело до конца довести им не удалось.
3. Летом 1972 г. в колхозе имени Куйбышева Кривоозерского района на 14-й день после обработки поля полихлорпиненом оно было удобрено аммиачной водой. 27 колхозниц, вышедших на другой день после удобрения (15-й день после опрыскивания полихлорпиненом), отравились немедленно. Через 7 дней их вновь послали на то поле - с тем же итогом.
6. 1-2 мая 1974 г. поле колхоза им.Жданова Кривоозерского района было обработано полихлорпиненом. 15-25 мая 57 колхозниц отработали на нем без жалоб. С 30 мая по 6 июня поле было удобрено аммиачной селитрой, а 8 июня прошел дождь. Когда с раннего утра 11 июня на это поле вновь вышли те же 57 колхозниц, то к 14 часам у всех развилось острое поражение (концентрация полихлорпинена в воздухе над полем через 3 дня была равна лишь 0,04 мг/м 3 ).
Винницкая область [337]
9. Острое отравление колхозниц было зарегистрировано через 2,5 ч после последней обработки поля полихлорпиненом. .
10. Отравление группы колхозниц во время прополки сахарной свеклы зарегистрировано через 8 суток после последней обработки поля полихлорпиненом (после прекращения периода дождей при высокой влажности почвы).
11. Групповое отравление колхозниц случилось через 28 суток после последней обработки поля полихлорпиненом – после дождей.
В частности, в диссертации Л.А.Алтаревой [341] описаны 7 случаев острого группового отравления, произошедших в 1971-1974 гг. в Николаевской области после обработки полей полихлорпиненом. Общее число пострадавших – 339 человек.
Однако остальные 5 отравлений (с 3 по 7) гигиенической наукой не ожидались: к этому времени на основании наблюдений на людях ею было установлено [484], что при выходе на поля на 11-е сутки после его обработки полихлоркамфеном и родственном ему полихлорпиненом острое отравление ожидаться уже не должно. Так выяснилось, что ХОП, в частности полихлорпинен, демонстрируют редкий по неожиданности и небезобидный по последствиям случай участия пестицидов и удобрений в химических процессах непосредственно на полях.
В диссертации Л.А.Алтаревой [341], например, было отмечено, что в процессе превращений смеси полихлорпинена и минеральных удобрений в природной среде образуются разнообразные токсичные газы (фосген, окись углерода, фтористый водород, окислы азота и другие). А отравления людей, по мнению автора, - это результат комбинированного действия этих газов.
В уже упоминавшейся диссертации Г.Ф.Бруй [200] было вновь констатировано, что ни в одном случае групповых отравлений полихлорпинен в воздухе над свекловичными полями не обнаруживался в концентрациях, позволявших говорить о его опасности для человека. В качестве токсиканта, образующегося в природной среде в результате взаимодействия полихлорпинена и минеральных удобрений, автор назвал хлорциан. Концентрация хлорциана в атмосферном воздухе над полями, где произошли групповые отравления 9-11, была очень велика: соответственно, 0,6; 0,46 и 0,25 мг/м 3 . Подчеркнем, что после случая 10 автор обнаружил в воздухе и фосген (в концентрации 0,26 мг/м 3 ) [200].
Cl-CºN COCl2
Хлорциан Фосген
Важность этих наблюдений подчеркивает тот факт, что фосген и хлорциан в силу их высокой токсичности были боевыми ОВ еще в первую мировую войну. Кстати, от хлорциана СССР не отказывался многие годы после второй мировой войны, а фосген имеется в запасах России и поныне [412].
Что касается корректного описания путей образования хлорциана, то однозначного ответа на этот вопрос в диссертации 1980 г. дано не было, было предложено лишь несколько гипотез [200].
Информация о реальной подоплеке событий, связанных с групповыми отравлениями полихлорпиненом и описанных в диссертациях [200, 337, 341], не стала достоянием широких народных масс. Что касается прекращения работ с полихлорпиненом, то случился он слишком поздно. Хотя об остроте проблемы было доложено на заседании Комитета по регламентации пестицидов при Минздраве СССР в марте 1974 г. [341], с запретом государство не поспешило. Он состоялся в два этапа – частично в 1978 г. и полностью лишь в 1981 г. [42].

До настоящего времени одной из важнейших и нерешенной проблемой неотложной хирургии остаются заболевания поджелудочной железы, и в первую очередь, несомненно, острый панкреатит. На протяжении последних не менее двадцати лет, по данным различных литературных источников, пациенты с острым панкреатитом составляют от 3 до 10% среди числа всех больных, госпитализированных с ургентной хирургической патологией [1].
В настоящий момент нет общепринятого определения понятия острого панкреатита. Объяснить разнообразие и отсутствие единого определения острого панкреатита можно существующими пробелами в понимании его патогенеза. Объединяя исследования многих авторов, можно дать следующее определение категории для острого панкреатита: полиэтиологическое заболевание, включающее широкий спектр клинических и патологических признаков и характеризующееся острым повреждением ацинарных клеток с развитием местной и общей воспалительной реакции.
Этиологические факторы, приводящие к развитию острого панкреатита, многочисленны и достаточно хорошо изучены. Среди них лидирующую позицию занимает алкогольно-алиментарный фактор. Патологии желчевыводящей системы - 35% (по причине желчного рефлюкса в панкреатические протоки в связи с билиарной гипертензией, чаще всего возникающей в результате холедохолитиаза). Травматическое повреждение поджелудочной железы (в том числе при хирургических вмешательствах или в результате проведенной процедуры ретроградной холангиопанкреатографии) - 2-4%. Другие этиологические причины, включающие: аутоиммунные патологии, инфекционные заболевания, сосудистую недостаточность, приводящую к ишемии железы, воздействие лекарственных препаратов, гормональные изменения, связанные с беременностью и менопаузальным периодом, патологии соседних органов (гастродуоденит, пенетрирующая язва желудка или двенадцатиперстной кишки, опухоли гепатопанкреатодуоденальной области) – 6–8%. Так, на территории субъектов Российской Федерации основная этиологическая причина развития острого панкреатита (56%) - это употребление алкоголя, в том числе отравления суррогатами [2].
Острый панкреатит входит в число самых распространенных заболеваний органов пищеварительного тракта. По данным мировой статистики, общая заболеваемость острым панкреатитом варьирует от 4,6 до 100 первичных случаев на 100 тысяч населения. По темпам прироста количество пациентов с диагнозом острый панкреатит в разы опережает рост остальных неотложных заболеваний органов брюшной полости 5. За последние несколько лет в части регионов Российской Федерации, в том числе и в Красноярском крае, эта патология является лидером в структуре острой хирургической патологии органов брюшной полости [6; 7].
Необходимо также отметить, что между заболеваемостью острым панкреатитом и этиологическим фактором, приводящим к данной патологии, существует непосредственная зависимость. Таким образом, наибольшее количество случаев острого панкреатита сопряжено с употреблением алкоголя, а пик заболеваемости приходится на возрастную группу от 25 до 55 лет [2; 7]. Высокая распространённость заболевания носит не только медико-статистический характер, но и является значимой социально-экономической проблемой, так как большая часть больных острым панкреатитом – это люди трудоспособного возраста. Сроки временной нетрудоспособности составляют от 14 дней до 3 месяцев. Пациенты, которые перенесли тяжелую форму панкреатита, зачастую признаются инвалидами и имеют ограничения к труду. Средняя стоимость лечения одного случая острого панкреатита в стационаре составляет 300 тыс. руб. В свою очередь в месяц на лечение пациентов с тяжелым панкреонекрозом в отделении реанимации затрачивается не менее 2 млн руб.
Существуют гендерные отличия в этиологии возникновения панкреатита; так, в статистике этиологических факторов, вызывающих острый панкреатит у мужчин, первую позицию занимает употребление алкоголя (25–35%), а у женщин наиболее часто к данному заболеванию приводит желчнокаменная болезнь (40–70%) [8].
Несмотря на разработку новых патогенетически обусловленных методов лечения острого панкреатита, летальность от данной патологии, не только в России, но и за рубежом, остаётся высокой и не имеет тенденции к снижению. Панкреонекроз является одним из самых тяжелых проявлений острого панкреатита. Таким образом, по данным ряда авторов, летальность при стерильном панкреонекрозе составляет порядка 12%, а при инфицировании количество смертельных исходов доходит до 75% [5; 9; 10].
Проанализировать основные медико-статистические показатели при остром панкреатите на территории субъектов Красноярского края и регионального центра - города Красноярска в период с 2009 по 2017 год, на основании данных, представленных Красноярским краевым медицинским информационно-аналитическим центром.
Материал и методы исследования
Проведен ретроспективный анализ 36 952 учётных форм № 066/у, относящихся к диагнозу острый панкреатит (МКБ 10 К85), представленных в Красноярский краевой медицинский информационно-аналитический центр лечебными учреждениями г. Красноярска и Красноярского края.
Результаты исследования и их обсуждение
По материалам информационно-аналитического отдела общая заболеваемость (количество случаев впервые выявленного заболевания) на территории Красноярского края острым панкреатитом (МКБ К85) за период с 2009 по 2017 год варьирует от 1,14 до 2,23 на 1000 населения (рисунок 1). При этом отмечается положительная тенденция к снижению заболеваемости с 2011 по 2017 г. на 48,9%. Так, абсолютное количество больных, проходивших стационарное лечение в Красноярском крае с диагнозом острый панкреатит, сократилось примерно вдвое: с 6.3 до 3.2 тыс. случаев в год. Аналогичная ситуация наблюдается и в краевом центре в городе Красноярск, где заболеваемость снизилась на 63.6%, с 2.9 до 1.2 тыс. человек в год (рисунок 2).

Согласно проведенному анализу данных заболеваемости из 44 административных территориальных единиц Красноярского края и 17 городских округов выявлены 10 территориальных образований, где средняя заболеваемость с 2009 по 2017 г. более 2.5 случаев острого панкреатита на 1000 населения (рисунок 3). Наиболее неблагополучными по данному показателю явились: Эвенкийский район – 5.52 на 1000 населения, Тасеевский район – 5.45 на 1000 населения, а также город Боготол – 4.71 на 1000 населения.
Производя оценку смертности (количество летальных случаев на 1000 населения) от острого панкреатита и его осложнений за период с 2009 по 2017 г. выявлены следующие неблагоприятные закономерности. Несмотря на устойчивое снижение заболеваемости и практически двукратное снижение общего абсолютного числа случаев острого панкреатита, отмечаются стабильные показатели смертности со средним значением 0.4 на 1000 населения. Из чего выходит прогрессирующее увеличение летальности, как процентное отношение числа умерших пациентов к общему количеству случаев острого панкреатита. Максимальный показатель летальности 4.4% приходится на 2017 г. (рисунок 4).

Рис. 3. Средняя заболеваемость на 1000 населения по территориальным единицам Красноярского края

Общее число летальных случаев от острого панкреатита и его осложнения - панкреонекроза на территории Красноярского края за представленный период составило 1255 человек.
Произведены расчеты смертности от острого панкреатита на 1000 населения по муниципальным единицам Красноярского края (рисунок 5). Данный показатель превысил значение 0.06 на 1000 населения у девяти региональных субъектов края. Максимальный данный показатель пришелся на районный центр - город Минусинск с 0.11 летальными случаями от острого панкреатита на тыс. населения, или 69 пациентов за 9 лет.
Анализируя количество летальных исходов, подсчитан процент летальности от острого панкреатита, усредненное значение которого составило 20.6%. При этом статистически значимого увеличения данного показателя за изучаемый период не обнаружено, однако процент летальности в ККБ значительно превосходит общерегиональный уровень (таблица). Высокий показатель летальности в краевом учреждении здравоохранения можно объяснить исключительно тяжелыми случаями острого панкреатита, поступившими в стационар силами санитарной авиации.
Показатели летальности от острого панкреатита в Краевой клинической больнице
Абсолютное количество случаев острого панкреатита
Отделение токсикологии состоит из общих палат реабилитации токсикологических больных, реанимационного блока, лаборатории химико-токсикологических исследований.
Отделением освоены современные методы химико-токсикологической диагностики экзогенных интоксикаций с применением тонкослойной и газовой хроматографии, разработаны оригинальные диагностические программы. В клиническую практику внедрены совершенствуются гемодиализ, знаменное переливание крови, перитонеальный диализ, гипербарическая оксигенация, гастральный лаваж.
Научно-практические разработки в области изучения функционального состояния при отравлениях у детей надпочечников, симпатоадреналовой системы, печени, почек, кислотно-щелочного, электролитного и водного баланса, внутрисосудистого гемолиза оформляются как диссертации, изобретения, рационализаторские предложения.
Сотрудники отделения принимают участие во Всероссийских и международных симпозиумах, конференциях и конгрессах, посвященных актуальным вопросам токсикологии.
В отделение ежегодно госпитализируется более 1600 детей в возрасте от первых часов жизни и до 17 лет с острыми и хроническими отравлениями различных химических веществ. В настоящий момент отделение располагает самой современной лечебной и диагностической аппаратурой. В отделении работают высоко квалифицированные специалисты. Все врачи отделения и многие медицинские сестры имеют высшую квалификационную категорию.
Врачи отделения осуществляют КРУГЛОСУТОЧНУЮ консультативную помощь в диагностике и лечении острых и хронических отравлений химического происхождения, не только для жителей Москвы и МО, но и по всей России.
Телефон отделения:
8 (499) 254-81-70
Электронная почта:
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Платные медицинские услуги перейти >>>
Сведения о состоянии здоровья пациентов, врачи отделения сообщают при личной беседе с законными представителям детей с 13-00 до 14-00 ежедневно. По телефону сведения о состоянии здоровья пациентов не предоставляются.
ВНИМАНИЕ РОДИТЕЛЯМ!
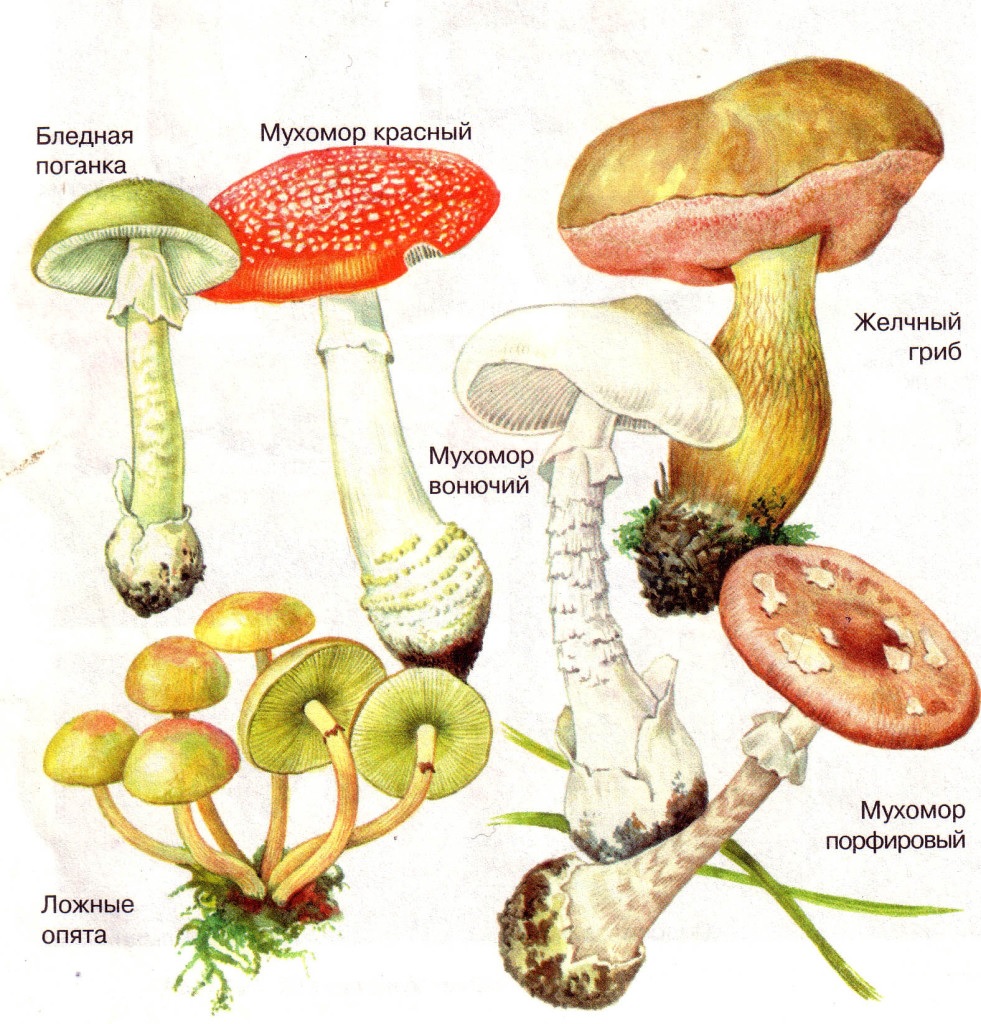
Ежегодно в РФ регистрируется около 1 тыс. пострадавших от ОТРАВЛЕНИЯ грибами.

Однако, каждый, даже вполне съедобный, гриб содержит в своём составе компоненты, которые при определенных условиях могут оказывать токсическое действие на организм.
Какова же причина отравления при употреблении в пищу грибов:
- Непереносимость грибов: (грибы являются трудно перевариваемым продуктом, содержащим большое количество грибной клетчатки - хитина):
- первичная - генетическое отсутствие фермента для переваривания (редко- 0,25-2% населения Европы)
- вторичная - снижение активности ферментов при наличии соматической патологии (хронические заболевания ЖКТ и др).
- ДЕТИ до 10-12 лет, и пожилые люди не имеют необходимого количества ферментов для переваривания. Для них могут оказаться опасными грибы, даже вполне съедобные для взрослых.
- Недостаточная обработка грибов, а также неправильная технология их приготовления.
Накопление различных токсикантов в концентрациях потенциально опасных для человека (тяжелые металлы и др). Последствия, как правило, возникают при длительном поступлении токсикантов в организм (накопительный эффект). Острая интоксикация при этом маловероятна.
- неосведомленности, неопытности, легкомыслия пострадавших
- неправильного сбора грибов
- использования грибов галлюциногенов с целью получения наркотического эффекта
- ДЕТИ- очень любопытны и пробуют всё на язык, а вполне естественный детский познавательный рефлекс может привести к настоящей беде.


Летальная доза токсического вещества для человека составляет 0.1 мг/кг, которая содержится в одном плодовом теле свежего гриба - 20-25 г.
Поэтому, даже маленький кусочек бледной поганки попавший в корзинку или кастрюлю с грибами, может вызвать неисправимые последствия.
Нельзя покупать уже собранные грибы или грибные консервы у случайных лиц. Не советовала бы покупать также на ярмарках, рынках и тд.
- Перед покупкой грибов в магазинах, внимательно надо изучить целостность упаковки, их качество, информацию о товаре.
- Не рекомендуется принимать грибы в пищу детям до 10-12 лет, пожилым и взрослым, страдающим хроническими заболеваниями ЖКТ.
- Нельзя оставлять детей без присмотра, надо внимательно изучить территорию, где будет находиться Ваш ребёнок.
НЕОБХОДИМО знать ПРАВИЛА СБОРА и готовки грибов
- НЕ РИСКУЙТЕ. Собирайте только хорошо знакомые виды грибов. Если Вы не уверены даже в знакомом грибе, лучше выбросите.
- СМОТРИТЕ ГДЕ. Собирайте вдали от дорог, шоссе, в экологически чистых районах.
- СОБИРАЙТЕ ПРАВИЛЬНО. Срежьте каждый гриб с целой ножкой, оцените структуру, цвет, запах. Собирайте в плетённые корзины.
- НЕ ТЕРЯЙТЕ ВРЕМЕНИ. В день сбора грибов- переберите их, отсортируйте по видам, ещё раз пересмотрите. Надо выкинуть все червивые, перезревшие, дряблые, оставить те, которые не вызывают подозрения.
- НЕ ЛЕНИТЕСЬ. В день сбора грибов очистите их от земли, хорошо промойте в воде, далее необходимо подвергнуть их надежной кулинарной обработке, при этом каждый вид готовить отдельно.
При этом запрещается:
- Пробовать грибы во время их сбора.
- Собирать старые, червивые, дряблые грибы.
- Собирать в ведра, в пакеты и тд.
- Подвергать кулинарной обработке через день и позже.
- Не допускается хранение грибов в тепле. Помнить, что грибы - скоропортящийся продукт!
ГАРАНТИРОВАННЫЙ вариант- покупать свежие культивируемые грибы, которые продаются в магазинах, и употреблять их в пищу небольшими порциями (здоровый организм взрослого человека может переварить не более 100 г за один приём).
Причины развития патологических состояний после употребления в пищу грибов:
Берегите себя и своих детей!
Острые химические отравления у детей занимают одно из ПЕРВЫХ МЕСТ среди несчастных случаев.
Известно, что дети - самые неутомимые исследователи. Любопытство малышей толкает их на "подвиги": добраться до коробочки с красивыми таблетками, похожими на конфетки, попробовать на вкус жидкость из красивой бутылки и т.д.‼ Родителям необходимо помнить, что вполне естественный детский познавательный интерес может привести к настоящей беде.
Скорая помощь ежедневно доставляют деток в отделение токсикологии с тяжёлыми отравлениями. Острые химические отравления у детей занимают одно из ПЕРВЫХ МЕСТ среди несчастных случаев. Наиболее часто они встречаются у детей ДО 3-Х ЛЕТ и носят случайный характер.

С какими отравлениями у маленьких деток чаще всего сталкиваются токсикологи. В ход может идти всё, что угодно, но чаще: Оставленные в доступном для ребёнка месте ЛЕКАРСТВА рано или поздно будут ОБЯЗАТЕЛЬНО испробованы на вкус. Детки не только с удовольствием выпивают сладкие сиропы, но и разжёвывают весьма горькие таблетки.
Родителям следует помнить, что БЕЗОПАСНЫХ лекарств НЕТ. А доза препарата, нормальная для взрослого, может оказаться смертельной для ребёнка. Любимый НАФТИЗИН и другие капли в нос. Часто детки сами пробуют тот самый флакончик, который спрятан у мамы под подушкой. Да и нередко родители, самостоятельно леча ребенка, превышают дозу, кратность применения или используют взрослую концентрацию препарата, что приводит к тяжелым отравлениям.

С какими отравлениями у детей чаще всего сталкиваются врачи отделения токсикологи? Бытовая химия, содержащая, как правило, КИСЛОТЫ и ЩЕЛОЧИ, упакована в яркие бутылки. Нередко родители эту химию хранят в доступных для ребёнка местах, ведь они твёрдо уверены, что всё это несъедобно. А дети в силу познавательных особенностей это проливают, высыпают и обязательно слизывают, съедают. Им не важно, что это несъедобно.

Жидкость для розжига костров и другие нефтепродукты - также в бутылках с яркими этикетками. Не заинтересовать любопытного малыша это не может.

Растения, грибы, ягоды - детки часто срывают и едят, подражая маме или бабушке, которые любят давать с грядки. Не спускайте глаз с детей. Про грибы - отдельная тема, давать ребёнку до 10 лет не стоит блюдо приготовленные из грибов, даже, если вы уверены в их съедобности.
Что делать, если ребёнок отравился:
Следует немедленно вызвать скорую помощь по телефон 03, с мобильного 003, или 112. Не надо заниматься самолечением. Все остатки съеденного или выпитого вещества (лекарства, средства бытовой химии и др.) необходимо срочно извлечь изо рта ребёнка и оставить для врача.
Стоит ли вызывать скорую, если диагноз отравление очень сомнителен?
СТОИТ. Если есть малейшее подозрение, необходимо вызвать 03. Помните, что симптомы отравления могут появляться не сразу.
В токсикологическое отделение нашей больницы поступают детишки пострадавшие с ожогами в результате контакта с БОРЩЕВИКОМ!!
Стремительное разрастание этого опасного растения стало настоящим бедствием для России. Заросли борщевика сейчас можно встретить не только за пределами города, но и в городских парках.
Необходимо знать, что в соке борщевика содержатся токсичные вещества (фуранокумарины), которые резко повышают чувствительность кожи к УФ- излучению. При попадании сока на кожу, которая впоследствии подвергается контакту с солнечными лучами, возникают фотохимические дерматиты (ожоги). Они появляются не сразу, а через несколько часов (дней). Само прикосновение к растению безболезненно.
- Немедленно промыть поражённые участки кожи обильным количеством проточной воды с мылом с помощью мягкой губки.
- Максимально закрыть одеждой эти места от воздействия прямых солнечных лучей как минимум на 2-3 суток.
- При попадании сока в глаза немедленно промыть их водой в течение 15-20 мин, при попадании в рот- прополоскать.
- Обработать поражённые участки антисептическим раствором, декспантенолом, наложить стерильную повязку.
- Принять антигистаминный препарат.
- Вызвать скорую медицинскую помощь или обратиться в ближайшее мед. учреждение независимо от площади поражения.
- Если небольшой объём поражения, Вам назначат местное лечение в амбулаторных условиях. В этом случае необходимо строго соблюдать все рекомендации врача.
- Если Вам предложена госпитализация, не отказывайтесь.
- Запомните сами и расскажите детям, как выглядит борщевик, опасайтесь его.


Будьте предельно внимательны! Берегите себя и своих близких!
Разбился ртутный градусник. Что делать?
Одни из самых часто задаваемых вопросов - что делать, если разбился градусник? И может ли быть у ребенка и других членов семьи теперь отравление ртутью?
Не паниковать. Ничего страшного не произошло. Вывести детей и животных из комнаты, закрыть окно, чтобы не было сквозняка.
Далее несколько вариантов:
-
Соберите ртуть самостоятельно с помощью:
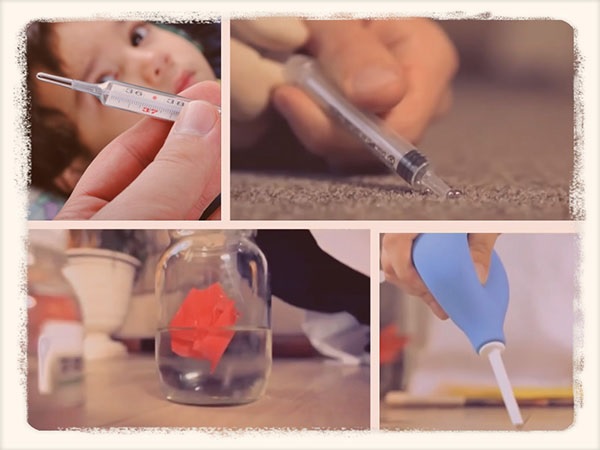
- шприца,
- резиновой груши,
- марлевых салфеток, ватных дисков,
- листка бумаги в банку.
- маленькие капли ртути можно убрать с помощью скотча, лейкопластыря, других клеящихся поверхностях.

При этом нельзя использовать веник, пылесос.
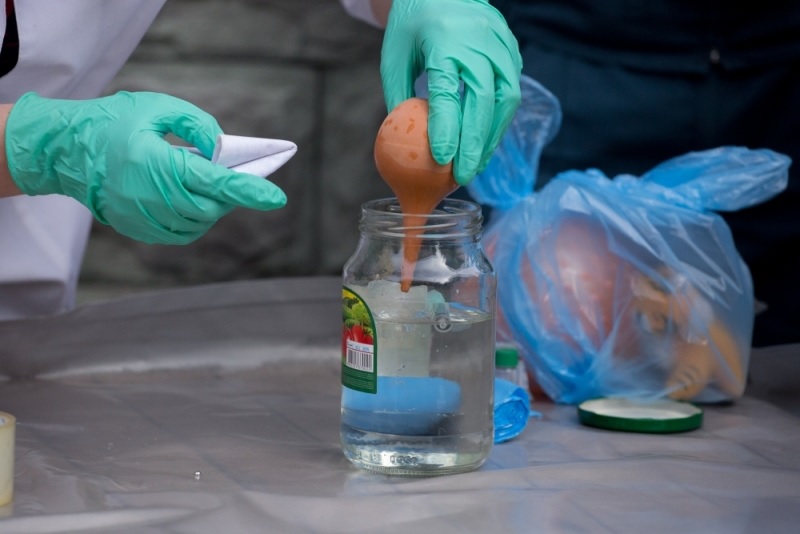
Либо обратитесь в службу по демеркуализации (очищение помещения от ртути). Они проведут измерение уровня ртути, поиск и сбор всех источников. (реклама данных организаций много в интернете).
Развитие острого отравления ртутью, если разбить один ртутный градусник, ИСКЛЮЧЕНО. Теоретически конечно возможно хроническое отравление, если не собирать ртуть, но очень маловероятно.
Так что, не паникуем, собираем ртуть и не подозреваем у себя отравление. Для самоуспокоения можно всегда сдать кровь и мочу на ртуть.

ДОЛГИНОВ Дмитрий Маркович
Заведующий отделением
Кандидат медицинских наук
Врач-анестезиолог-реаниматолог (токсиколог) высшей категории

СТРАХОВ Сергей Игоревич
Кандидат медицинских наук
Врач-анестезиолог-реаниматолог (токсиколог) высшей категории

КОВАЛЕНКО Лилия Анатольевна
Кандидат медицинских наук
Врач-токсиколог высшей категории

КУЧУМОВ Михаил Алексеевич
Врач-реаниматолог высшей категории

СКРЫЛЕВА Людмила Петровна
Врач-токсиколог высшей категории

ЛАРИН Михаил Алексеевич
Врач анестезиолог-реаниматолог, токсиколог

РАДЧЕНКО Юлия Владимировна
Врач анестезиолог-реаниматолог, токсиколог

ГОРОХОВА Луиза Вадимовна
Старшая медицинская сестра

ХАРИНА Лариса Анатольевна

МАНЬКОВА Елена Александровна


Врач-анестезиолог-реаниматолог, токсиколог.
Кандидат медицинский наук,
Закончил 2 МОЛГМИ им Н.И.Пирогова в 1977 г.
С 1977 по 1978 г проходил обучение в интернатуре по специальности Педиатрия.
Работает врачом в ДГКБ им.Н.Ф. Филатова с 1978 г
Прошел специализацию по специальности врач-анестезиология-реаниматология в 1979 г.
Прошел специализацию по специальности врач-токсиколог в 2000 г.
Общий стаж работы в медицине 42 год


Врач-анестезиолог-реаниматолог, токсиколог
Закончил 2ой МОЛГМИ им Н.И.Пирогова в 1986 г
Закончил интернатуру по анестезиологии-реаниматологии в 1987 г
Работает врачом в ДГКБ им.Н.Ф. Филатова с 1978 г.
В 2017 награжден благодарностью Департамента здравоохранения г.Москвы.

Врач-анестезиолог-реаниматолог, токсиколог.
Закончила 2 МОЛГМИ им Н.И.Пирогова в 1982
Закончила интернатуру по анестезиологии-реаниматологии в 1983 г.
Работает врачом в ДГКБ им.Н.Ф. Филатова с 1983г.
Прошла специализацию по специальности врач-токсиколог в 2000 г.

Закончила Ленинградский Педиатрический Медицинский Институт (ЛПМИ) в 1992 г.
Обучалась в ординатуре по педиатрии 1977 г. по 1979 г. в НИИ Педиатрии СССР,
Работает врачом в ДГКБ им.Н.Ф. Филатова с 1974 г

Закончил РНИМУ им. Н.И.Пирогова в 2016 г.
Обучался в ординатуре по специальности анестезиология-реаниматология с 2016 по 2018 г
Работает врачом в ДГКБ им.Н.Ф. Филатова с 2018 г
Прошел специализацию по специальности врач-токсиколог в 2019 г.

Врач анестезиолог-реаниматолог
Работает врачом в ДГКБ им.Н.Ф. Филатова с 2019 г
Читайте также:


