Что такое интоксикация при ветрянке
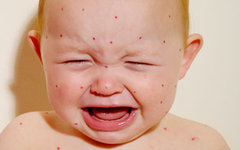
Кажется, ветрянкой болеют все дети – но, увы, не все выздоравливают до конца
Черная оспа – страшное, уродующее заболевание, причина смерти миллиардов людей. Ветряная оспа на первый взгляд – безобидная детская хворь. Прыщики, зуд, смешные пятна зеленки и никаких осложнений.
Самый опасный из герпесов – вирус Эпштейн-Барр. Для начала он вызывает инфекционный мононуклеоз – доброкачественный лимфобластоз, то есть поражение крови и лимфоузлов, с болью в горле, лихорадкой и слабостью. Само по себе заболевание безобидное, хотя и неприятное. Но среди возможных осложнений, увы, лимфобластной лейкоз, лимфома Беркитта, лимфогранулематоз, назофарингеальная (носоглоточная) карцинома. Врачи подозревают, что вирус Эпштейн-Барр причастен к возникновению рассеянного склероза и синдрома хронической усталости.
Цитомегаловирус не причиняет особого вреда здоровым взрослым, симптоматика заболевания сходна с ОРВИ. Но беременные женщины передают его детям, что вызывает многочисленные, тяжелейшие врожденные уродства и даже гибель плода. Иногда возникает необходимость прервать беременность.
Пятнистый недуг
Симптомы ветрянки известны всем родителям. После одного-двух дней высокой температуры, а иногда и на фоне полного здоровья ребенок просыпается усыпанный розовой зудящей сыпью. Через несколько часов появляются прыщики-папулы, вскоре превращающиеся в язвочки, зуд становится мучительным. Внешние признаки очень похожи на проявления натуральной оспы, в особенности если заболевание протекает в буллезной или гангренозной форме.
У ребенка старше года температура обычно не поднимается выше 38,5 и общее состояние не особенно нарушается. У взрослого болезнь протекает намного тяжелее – высыпания покрывают все тело, температура растет до 40 и держится до двух недель, возможна сильная интоксикация, бред, боли в голове и пояснице. У пожилых и ослабленных людей не исключен летальный исход. По счастью, при беременности ветрянка почти не несет угрозы плоду и не является показанием для прерывания. А вот дети младше года очень страдают – высок риск воспаления мозга, почек, поражение поджелудочной железы, подкожные кровоизлияния.
При благоприятном течении болезни через 2-7 дней высыпания начинают подсыхать, зуд прекращается, температура спадает. Если не присоединилось вторичной инфекции или ребенок не расчесал болячки, не остается ни рубцов, ни других видимых следов заболевания. Через 10-14 дней можно возвращаться в школу и контактировать с другими детьми.
Больной остается заразным до тех пор, пока все болячки не зажили и корочки не отпали. Уникальная особенность возбудителя ветрянки – к нему восприимчиво 100% населения, без исключения. Вирус передается воздушно-капельным путем.
Неприятные последствия
Самое распространенное осложнение ветрянки – присоединившаяся вторичная бактериальная инфекция. Особенно часто страдают маленькие дети, которые расчёсывают болячки немытыми руками. Мокнущая поверхность засевается стрептококком или стафилококком, возникает гнойное воспаление, стрептодермия, в тяжелых случаях рожа и даже гангрена. И даже если без серьёзной инфекции обойдется, могут остаться рубцы и шрамы.
У взрослых, перенесших ветрянку, впоследствии возможен рецидив – так называемый опоясывающий лишай. Причина – возбудитель ветрянки, сохранившийся в крови и размножившийся при ослаблении иммунитета из-за химиотерапии, ВИЧ или возраста. Локализованные зудящие высыпания появляются на теле, конечности или шее и зачастую сопровождаются невралгией (болью и воспалением нервов). В большинстве случаев опоясывающий лишай проходит самопроизвольно через 10-14 дней, но у некоторых людей неприятные ощущения и боли сохраняются месяцами, а у самых ослабленных больных возможно распространение вируса по организму, с возникновением пневмонии и менингита.
Самое тяжелое осложнение ветрянки – энцефаломиелит, поражение головного мозга, вызывающее тремор (дрожание) рук и ног, параличи, нарушение координации движений. Изредка возникает эндокардит (воспаление внутренней оболочки сердца), причем вызвать его может и сам вирус, и бактериальная инфекция, активизировавшаяся на фоне ослабления организма. Нефрит (поражение почек) диагностируется по болям, мутной моче, отекам и ухудшению общего состояния. Артрит – по болезненным ощущениям, опуханию и покраснению крупного сустава.
До полного выздоровления взрослый больной ветрянкой должен соблюдать постельный режим, избегать нагрузок, сквозняков, дополнительной интоксикации. У детей, если состояние позволяет, допустимы небольшие послабления, но посещать с ними детские площадки и места досуга все равно не следует. Ежедневно следует осматривать больного и проверять, не появилось ли кашля, болей в груди, нарушений походки или координации движений, слизи или крови в моче, гноящихся воспаленных участков на коже. Маленьким детям лучше надеть варежки и плотную одежду, чтобы они не навредили себе.
Зеленка или прививка?
При лечении ветрянки можно использовать противовирусные препараты, например, ацикловир и его производные, и специфический интерферон. Но это не лечит само заболевание, а только ослабляет симптомы. У детей и здоровых молодых взрослых лучше ограничиться симптоматической терапией и домашними средствами. Самое важное при лечении ветрянки – ослабить интоксикацию, уменьшить зуд, дезинфицировать папулы и активизировать защитные силы организма.
Чтобы быстрее вывести токсины, необходимо много и часто пить. Лучше всего поить больного отваром шиповника, клюквенным и брусничным морсом – помимо очищающего и мочегонного эффекта, это профилактика осложнений на почки и сердце. Пища должна быть легкой, лучше молочно-растительной. Если ребенок отказывается от еды, день-другой лучше его не кормить, ограничиваясь соками и морсами.
Мыться, в особенности принимать ванну, при ветрянке не рекомендуется – это раздражает папулы и может спровоцировать инфицирование пораженных мест. Однако по тем же причинам больной должен быть чистым. Поэтому ежедневно меняйте ему одежду и постельное бельё (если сильно потеет – чаще), протирайте кожные складки, подмышки, паховую область и здоровые участки кожи антибактериальными салфетками.
Чтобы снизить зуд, пользуйтесь антигистаминными препаратами. Проконсультируйтесь с врачом, какое лекарство лучше использовать. Помимо этого, детей стоит поить успокоительными сборами с мятой или валерианой, малышей укачивать на руках, более старшим находить отвлекающие занятия.
Чтобы сбить температуру ни в коем случае не пользуйтесь аспирином, особенно у детей – это может спровоцировать смертельно опасное поражение кишечника. Если жар доставляет сильное беспокойство, примите парацетамол или нурофен.
Прививка от ветрянки не входит в официальный прививочный календарь, однако вакцина от неё предлагается во многих странах, в том числе и в России. Осложнения от прививки возникают в 5% случаев, вакцинация противопоказана при болезнях сердца, почек, крови, печени, неврологических нарушениях. Прививать ребенка или дать ему переболеть – решать родителям. Главное, чтобы иммунитет появился вовремя!
Ветряная оспа, или ветрянка - это инфекционное заболевание, которое передается воздушно-капельным путем. Характеризуется толчкообразным течением с лихорадкой, с появлением на кожных покровах и слизистых оболочках специфической сыпи. Болезнь распространена в организованных детских коллективах. Чаще всего болеют дети в возрасте от 3 до 6 лет, реже, малыши до года. Но болеть могут люди любого возраста
Причины возникновения
Ветряная оспа очень заразна. Основной источник распространения инфекции - больной человек. Выделение и перенос вируса может происходит такими путями:
- При кашле.
- Во время чихания.
- Трансплацентарным путем (от матери к ребенку - внутриутробно).
- Током воздуха из одной комнаты в другую.
- Через вентиляционные системы.
Больной заразен за день до появления высыпаний, весь период наличия сыпи и 5 дней после появления последних везикул. Самую большую опасность представляют больные с легким течением скрытыми формами заболевания. Наибольшее количество заболевших регистрируется в осенне-зимний период.
Симптомы, признаки и виды
Заболевания в зависимости от тяжести течения бывает легкое, среднетяжелое и тяжелое. Выделяют такие периоды болезни:
- Инкубационный. Длится от 10 до 21 суток.
- Продромальный. Характерно развитие интоксикационного синдрома, который клинически проявляется повышением температуры тела, тошнотой, рвотой. Иногда возможно развитие пятнистых высыпаний, которые предшествуют пузырькам. Может длится 1-2 суток.
- Высыпаний. Период возникает остро, часто с повышением температуры тела. Характерно возникновение пятнисто-везикулезных высыпаний, которые возникают сначала на волосистой части головы, слизистых, туловище. В отличии от натуральной оспы, при ветрянке сыпи на лице меньше всего. Везикула с тонкой стенкой и прозрачным содержимым превращается в корочку в течение 1-2 суток. Высыпания возникают толчкообразно, в течение 2-5 суток. Каждое новое подсыпание сопровождается повышением температуры тела.
- Период обратного развития. Может занять от одной до двух недель.
Заболевание может протекать в виде атипичных форм.
- Пустулезная - характерно помутнение содержания везикул, выражены симптомы интоксикации, после сыпи остаются рубчики.
- Геморрагическая форма - характерно возникновение геморрагического содержимого в пузырьках, кровоизлияний под кожу, слизистые оболочки.
- Гангренозная - вокруг геморрагических пузырьков образуются очаги некроза, после отпадения корочек образуются язвенные элементы.
- Генерализованная - характерна для новорожденных, протекает очень тяжело, отмечаются высыпания на внутренних органах.
Течение ветрянки во взрослом возрасте более тяжелое. Выраженные симптомы интоксикации, могут возникать катаральные явления в виде:
- Насморка
- Кашля
- Лихорадка
- Затруднения дыхания.
Первые высыпания могут появиться на любом участке коже. Возникновение сыпи на лице значительно отсрочено. Несмотря на повышение температуры тела, общее состояние пациентов часто не страдает. В некоторых случаях болезнь может протекать тяжело, с обильным количеством высыпаний, высокой лихорадкой, беспокойством, рвотой, галлюцинациями и бредом. Также характерно значительное увеличение лимфатических узлов.
Протекает намного легче чем у взрослых, но заразность среди детей очень высокая. В инкубационном периоде редко возникает лихорадка и появляется пятнистая сыпь. В период высыпаний характерно, что везикулезные элементы могут появляться на слизистых оболочках рта, гортани, половых органах. У больных с сильными высыпаниями характерны более выраженные признаки интоксикационного синдрома.
Диагностика заболевания
Постановка диагноза ветряной оспы зачастую не составляет труда. В первую очередь врач опрашивает больного, собирает жалобы. проводит полноценный осмотр. Дополнительные методы диагностики проводятся по осложненных или нетипичных формах патологии. Может потребоваться использование иммунофлюоресцентного анализа, лабораторного анализа крови, молекулярно-биологического исследования.
Патология во время беременности имеет свои негативные последствия. На ранних сроках возможны выкидыши, самопроизвольные аборты. Это достаточно опасное заболевания, которое отрицательно влияет на плод. Повышается риск развития врожденных патологий, уродств. Вероятность развития пороков намного ниже чем при краснухе и составляет не более 1%.
Более тяжелые для ребенка последствия несет заражение женщины ветрянкой за несколько дней до родов и 3-5 дней после них. Повышается риск развития врожденной ветряной оспы, которая может иметь очень тяжелое течение . Так как проявляется бронхопневмонией, поражением внутренних органов.
Ветрянка - лечение
Терапия заболевания с легким течением и без осложнений может протекать в амбулаторных условиях. Если же проводимая терапия малоэффективна или развиваются осложнения, то больного госпитализируют в стационар, бокс. Желательно следовать таким рекомендациям:
- В периоде высыпаний соблюдать строгий постельный режим, получать обильное, теплое питье.
- Важно тщательно ухаживать за кожными покровами и слизистыми оболочками. Если элементы сыпи чешутся, можно использовать специальные лосьоны снимающие зуд.
- При наличии лихорадки, важно использовать жаропонижающие средства.
- При присоединении вторичной инфекции используют антибактериальные препараты.
- И самое главное проконсультироваться у лечащего доктора.
Осложнения
У детей зачастую заболевание имеет доброкачественное течение. Но в некоторых случаях возможно развитие таких побочных реакций:
- Поражение кожи. Проявляются в виде абсцессов, флегмон. Сыпь на слизистых может осложниться конъюнктивитом, кератитом.
- Поражение лимфатической системы. Возбудитель циркулируя в кровеносном русле может попасть в лимфоузлы, с формированием лимфаденита, лимфангита.
- Нарушение работы дыхательной системы. Возможно формирование пневмонии, которая характеризуется тяжелым течением, может окончится летальным исходом.
- Патология нервной системы. Возможно развитие энцефалита, судорожного синдрома, поражение черепно-мозговых нервов.
- Также возможно развитие воспалительных поражений сердца, почек, суставов.
Профилактика заболевания
Основным профилактическим методом является вакцинация. Ее важно проводить:
- Всем детям в эпидемиологическом очаге.
- Лицам контактировавших с ветряночными больными.
- Пациентам из зоны риска (с хроническими заболеваниями, патологией обмена веществ, работникам медицинских учреждений).
- Не менее важным является изоляция больных в заразный период. При тяжелом или атипичном течении патологии важно обращаться в больницу для изоляции больных в боксы.
Ветрянка - это распространенное заболевание чувствительность к которому очень высокая. Характерными признаками болезни являются полиморфные высыпания, которые появляются толчкообразно. У детей болезнь протекает гораздо быстрее и легче чем у взрослых. При тяжелом течении возможно развитие осложнений с вовлечением в инфекционный процесс всех органов. Для профилактики используется вакцинация.
Ветряная оспа или ветрянка — это вирусное заболевание, сопровождающееся поражением кожи и слизистых оболочек в виде папулезно-везикулярной сыпи и выраженной интоксикацией всего организма. Varicella получила свое название от натуральной оспы, которую вызывали возбудители рода Varicellovirus.
Этиология
Ветряную оспу вызывает ДНК-геномный вирус Varicella Zoster, который относится к вирусу герпеса человека 3 типа (вирус варицелла-зостер). Причины ветрянки — внедрение микроорганизма в организм, который живет и размножается только внутри человека. Во внешней среде возбудитель малоустойчив и быстро погибает под воздействием прямых солнечных лучей, от нагревания и ультрафиолетовых лучей.
Эпидемиология ветряной оспы
Ветрянка — это повсеместно распространенное заболевание. Восприимчивость к ветряной оспе очень высокая, заболеть может как ребенок, так и взрослый человек. Наиболее часто встречается ветрянка у детей. К 15-16 годам до 80% населения успевает инфекцией переболеть.
Для заболевания характерна выраженная осенне-зимняя сезонность.
Источником инфекции является больной человек, который представляет опасность в последние 10 дней инкубационного периода и первые 5-7 дней с момента появления первых высыпаний.
Механизм передачи ветрянки — аэрозольный, путь передачи — воздушно-капельный. При разговоре, чихании и кашле больной человек выделяет огромное количество возбудителей во внешнюю среду, которые с током воздуха могут переноситься на большие расстояния.
Заразиться можно, находясь с больным человеком в одной комнате или непосредственно с ним разговаривая. Возможна трансплацентарная передача вируса от матери плоду.
Инфицирование ветряной оспой маловероятно через третьих лиц, различные предметы и вещи.
После перенесенного заболевания у человека формируется стойкий пожизненный иммунитет. Устойчивость новорожденного к ветрянке обусловлены полученными от матери антителами, которые циркулируют в крови малыша несколько первых месяцев его жизни.
Патогенез
Возбудитель ветрянки в организм проникает через верхние дыхательные пути, закрепляется на клетках слизистой оболочки, где начинает накапливаться и проникает в лимфатическую систему. В конце инкубационного периода вирус поступает в кровь. В крови накапливаются токсические метаболиты репродукции микроорганизмов, что проявляется лихорадкой и аллергическими реакциями.
Возбудитель ветряной оспы распространяется по всему организму. Размножение вируса в эпителии кожи сопровождается вакуолизацией, баллонной дистрофией и дальнейшей гибелью клеток. В образовавшихся полостях накапливается серозная жидкость, образуются пузырьки. При подсыхании везикул на их месте появляются корочки, после отпадения которых поврежденный эпидермис восстанавливается. Такой процесс развивается и на слизистых оболочках с образованием эрозий. Большое значение в механизме развития заболевания играет нарушение клеточных иммунных реакций. У лиц с нарушениями иммунного статуса развиваются тяжелые формы ветрянки.
В связи с ослаблением иммунитета, увеличивается восприимчивость к другим инфекциям, обостряются хронические заболевания.
После перенесенного заболевания формируется стойкий иммунитет, однако, у взрослых, переболевших в детстве ветрянкой, при резком снижении защитных сил организма, при инфицировании возможно повторное развитие заболевания.
В организме вирус может сохраняться в латентном состоянии в нервных ганглиях пожизненно. В настоящее время еще недостаточно изучены механизмы сохранения вируса и его возможной последующей активации с проявлением заболевания в виде опоясывающего лишая.
В большинстве случаев прогноз благоприятный, у взрослых и при осложненном течении — серьезный.
Клинические проявления
В большинстве случаев инкубационный период составляет от 11 до 21 дня. Признаки ветрянки начинают проявляться остро. Быстро развиваются симптомы интоксикации, выраженность которых зависит от тяжести течения заболевания.
- высыпания на коже в виде везикул и папул;
- сыпь сопровождается зудом;
- новые высыпания появляются в течении нескольких дней;
- высыпания на коже расположены беспорядочно;
- высыпания локализуются на волосистой части головы, лице, шее, туловище и конечностях (исключение ладони и подошва), слизистых оболочках;
- повышение температуры.
Элементы сыпи проходят в своем развитии несколько этапов: розовое пятно (розеола) диаметром до 4 мм — папула — везикула (диаметром 24 мм) — корочка. Пузырьки наполнены прозрачным содержимым, которое иногда может становиться мутным, гнойным, геморрагическим. Количество элементов сыпи различно — от единичных проявлений до нескольких десятков.
С момента появления сыпи до образования корочек проходит 2-3 дня. Новые высыпания наблюдаются на протяжении еще 2-8 дней. Корочки отпадают через 5-10 дней без следа. Однако, если их насильно сорвать, на их месте образуются вторичные, как правило, инфицированные корочки, на месте которых могут формироваться рубцы.
У детей ветрянка сопровождается плаксивостью, раздражительностью, общим недомоганием, снижением аппетита, грудные дети отказываются от груди.
Особенности течения болезни при беременности
Заражение беременной женщины ветряной оспой опасно для плода в первом и втором триместрах беременности. Инфицирование в начале беременности может привести к гибели плода или нарушениям в его развитии. Если женщина заболела в первые 20 недель беременности, это может привести к развитию у новорожденных синдрома врожденной ветряной оспы (фетального ветряночного синдрома).
- поражения кожи (изъязвления, отсутствие кожи, шрамы);
- патологии развития скелета (односторонняя гипоплазия конечностей, грудной клетки, рудиментарные пальцы, косолапость);
- пороки развития ЦНС (анофтальмия, микроцефалия, атрофия зрительного нерва, анизокория, судорожный синдром, параличи);
- поражения глаз (микрофтальмия, катаракта, хориоретинит);
- мышечная гипоплазия и др.
Инфицирование на поздних стадиях беременности или непосредственно после рождения характеризуется как неонатальная ветряная оспа. Наибольший риск развития заболевания у ребенка в течение 7 дней до начала родов и спустя 7 дней после рождения.
Осложнения
В подавляющем большинстве ветрянка протекает не тяжело, однако возможно развитие тяжелых форм:
При тяжелых формах ветрянки, особенно у иммунокомпрометированных лиц, возможно поражение печени, почек, надпочечников, легких, селезенки, кишечника, эндокринной системы. Из-за скопления вируса в нервных ганглиях может проявляться энцефалит.
Неприятные последствия инфекции обусловлены, в первую очередь, присоединением патогенной микрофлоры.
- Ветряночный афтозный стоматит
- Гингивит
- Гнойный паротит
- Конъюнктивит
- Кератит
- Отит
- Вирусная пневмония
- Гломерулонефрит
- Ложный круп
- Сепсис
Первая помощь
Всё указывает, что у ребенка или взрослого проявляются симптомы ветрянки? Срочно вызывайте врача. Консультация инфекциониста и педиатра поможет установить точный диагноз, вовремя провести лечебные мероприятия и избежать развития неприятных последствий и осложнений.
До приезда врача не рекомендуется ничем обрабатывать высыпания на теле. Это поможет инфекционисту быстро дифференцировать ветрянку. При высокой температуре можно дать жаропонижающее средство (с учетом возраста заболевшего). Такими средствами могут быть парацетамол, ибупрофен. Противопоказан аспирин (риск развития синдрома Рея).
Диагностика
Диагностика ветрянки основана на клинической картине инфекционного заболевания.
- ПЦР к вирусной ДНК;
- метод иммунофлюоресценции;
- серологический метод.
Образцами для исследования являются соскоб кожи с пораженных участков и кровь.
Лечение
Лечение ветрянки не предполагает этиотропной терапии, направленной на устранение возбудителя инфекции.
Основу лечебных мероприятий составляют тщательный уход за кожей и ногтями. Показан ежедневный душ (ванна) с тщательным, но бережным, осушением кожи полотенцем. Избегать повреждения, счесывания высыпаний.
Высыпания обрабатывают местно антисептическими средствами. Появившиеся корочки смазывают вазелином или жирным кремом.
- антимикробную терапию — при присоединении гнойных процессов;
- дезинтоксикационное лечение — при сильной интоксикации;
- введение иммуноглобулина.
Профилактика ветрянки
Для предупреждения заражения от инфицированного ветряной оспой, необходимо полностью исключить непосредственные контакты. Ослабленным лицам вводится иммуноглобулин. В учебных заведениях (группах или классах) вводится карантин по ветрянке.
Всем беременным женщинам, заболевшим ветрянкой на ранних сроках, рекомендуется проводить УЗИ на 22-23 недели беременности для выявления типичных для ветряной оспы пороков развития плода. Для установления фетальной инфекции на 16-20 неделе исследуются околоплодные воды. При наличии серьезных пороков развития плода женщине, как правило, предлагается прерывание беременности.
При планировании беременности и отсутствии вакцинации женщине как минимум за месяц до зачатия рекомендуется сделать прививку от ветрянки.
Вакцинация
Прививка от ветрянки является рекомендованной. Вакцинация проводится дважды с интервалом в 1-1,5 месяца. Привить от ветрянки можно не только ребенка, но и взрослого, если он не переболел в детстве.
Какой врач лечит ветрянку?
Врачи
Специалисты клиники МЕДИКОМ обладают высоким уровнем квалификации, многолетним опытом работы, а также арсеналом новейшего оборудования. Наши врачи успешно диагностируют и лечат широкий спектр заболеваний, используя все возможности, которые предоставляет современная медицина.
Ветряная оспа – это инфекционное заболевание, проявляющееся характерной сыпью на фоне интоксикации организма. На сегодняшний день данная патология считается одной из самых распространенных в педиатрической практике.
Согласно статистике, чаще всего ветрянкой заражаются дети в возрасте до 15 лет, посещающие детские коллективы. При этом пик заболеваемости ветряной оспой приходится на осеннее и зимнее время.
Причины ветрянки
Возбудителем ветрянки является герпесвирус 3 типа, получивший название Varicella Zoster. Вирусные агенты, относящиеся к данному роду, характеризуются низкой устойчивостью к действию окружающей среды. При высушивании, нагревании, а также под воздействием ультрафиолетового излучения происходит быстрая дезактивация вируса.
Источником и резервуаром инфекции при ветрянке выступает зараженный человек. Выделение возбудителей во внешнюю среду происходит в течение 9 последних дней латентного периода и на протяжении недели после появления сыпных элементов. Чаще всего инфицирование происходит воздушно-капельным путем, реже – трансплацентарным.
Входными воротами для Varicella Zoster являются эпителиальные ткани верхних дыхательных путей. Внедрившийся вирус аккумулируется в клетках эпителия, затем проникает в лимфатические узлы и в кровоток, провоцируя тем самым развитие общей интоксикации. Циркулирующие по организму вирусные агенты внедряются в клетки покровных тканей, вызывают их гибель и способствуют появлению на их месте полостей, наполненных экссудатом – везикул.
У больных, перенесших ветрянку, формируется устойчивый пожизненный иммунитет к повторному инфицированию. Дети в возрасте до 2 месяцев чаще всего бывают защищены от инфекции материнскими антителами.
Симптомы ветрянки
Латентный период при заражении ветрянкой может продолжаться от 1 до 3 недель. Первыми симптомами, указывающими на развитие этой патологии, являются:
- постепенное повышение температуры до 38 градусов;
- ощущение слабости;
- нарушение сна;
- ослабление аппетита;
- головные боли;
- симптомы интоксикации;
- появление сыпных элементов.
Сыпь при ветрянке выглядит, как совокупность единичных пятен красного цвета, бессистемно появляющихся на поверхности тела. С течением времени сыпные элементы преобразуются в папулы, а затем – в небольшие везикулы, наполненные прозрачным экссудатом. Над вскрывшимися везикулами образуется достаточно плотная корочка темного цвета, после удаления которой обнаруживается восстановившийся, здоровый эпителий.
Сыпь быстро распространяется по всей поверхности тела больного, исключая кожу ладоней и подошв. Чаще всего сыпные элементы локализуются на лице, шее и на голове, реже – на эпителиальных тканях полости рта и гениталий. Везикулы, появившиеся на слизистых оболочках, постепенно трансформируются в язвы и эрозии.
Появление сыпи при ветрянке сопровождается выраженным зудом. При расчесывании сыпных элементов увеличивается вероятность присоединения бактериальной инфекции, формирования на месте везикул нагноившихся пустул, которые при заживании оставляют на коже больного достаточно глубокие отметины (оспины). При присоединении бактериальной инфекции состояние больного ухудшается, усугубляются проявления интоксикации организма.
Ветрянка у взрослых
Ветрянка у взрослых протекает гораздо тяжелее, чем у детей. Основными особенностями течения болезни у представителей старших поколений являются:
- значительное повышение температуры, более продолжительная лихорадка;
- выраженная симптоматика продромального периода;
- позднее появление сыпи, обилие сыпных элементов на всех участках тела;
- высокая частота поражения слизистых оболочек гениталий и полости рта;
- выраженные симптомы интоксикации организма;
- частая трансформация везикул в пустулы;
- лимфаденопатия.
Взрослые значительно чаще, чем дети, сталкиваются с осложнениями ветряной оспы (формированием абсцессов и флегмон, развитием сепсиса, пневмонии, энцефалита, артритов, гепатита, нефрита, кератита и других патологий).
Ветрянка у детей
У детей ветрянка протекает легко и не сопровождается значительным ухудшением общего состояния. Продромальная симптоматика болезни отсутствует, развитие лимфаденопатии и осложнений болезни в детском возрасте также наблюдается лишь в исключительных случаях.
Профилактика ветрянки в детских коллективах сводится к проведению карантинных мероприятий. Заболевших детей изолируют от группы на 9 дней, а контактировавших с ними малышей разобщают на 3 недели. При этом ослабленным детям, не болевшим ранее ветрянкой, назначают специфический иммуноглобулин.
На сегодняшний день не разработана этиотропная схема лечения ветряной оспы. Однако появление симптомов этого заболевания является основанием для визита к врачу и проведения симптоматического лечения.

Ветрянкой (ветряной оспой) называют инфекционное, остро протекающее вирусное заболевание, которое проявляется клинически образованием на коже пузырьковой сыпи и симптомами общей интоксикации организма.
Болеют ветрянкой обычно дети. Возбудителем заболевания является вирус герпеса третьего типа, который попадает в организм здорового человека воздушно-капельным путем, при контакте с больным. У взрослых этот же тип вируса становится причиной развития опоясывающего лишая.
Терапия ветрянки симптоматическая, направлена на облегчение общего состояния больного и снятие симптомов. Для предотвращения повторного инфицирования элементы сыпи обрабатывают местными антисептиками (чаще всего раствором бриллиантовой зелени).
Классификация ветрянки
Выделяют следующие формы заболевания:
- Типичная. Делится на несколько подвидов:
- легкая– высыпания появляются только на коже, они малозаметны, температура чаще всего субфебрильная, длительность заболевания не превышает трех дней;
- среднетяжелая– встречается чаще всего, высыпания появляются не только на коже, но и на слизистых оболочках, температура может подняться до 39° С, пациент испытывает головные боли, слабость и другие симптомы интоксикации организма;
- тяжелая – сыпь крупная, обильная, покрывает большую поверхность кожи и слизистых оболочек, температура поднимается выше 39 градусов, пациент чувствует сильную слабость, головные боли, усталость, на фоне высокой температуры возможно появление судорог.
- Атипичная. Чаще всего по такому типу заболевание развивается у детей со слабым иммунитетом и грудничков. Существует несколько форм атипичной ветрянки:
- рудиментарная– на коже появляются небольшие пятнышки узелковой формы без пузырьков, обычно данная форма заболевания встречается у грудничков, а также у детей, которые были вакцинированы от ветряной оспы;
- геморрагическая– отличается тяжелым течением, в пузырьках появляется кровь, наблюдаются кровоизлияния в слизистые оболочки и кожу, кровавая рвота, кишечные и носовые кровотечения;
- генерализованная– протекает очень тяжело, проявляется поражением внутренних органов (легкие, почки, печень и ряд других), на коже, слизистых и даже внутренних органах появляются обильные высыпания, температура поднимается выше 39 градусов, наблюдается рвота, головокружение, слабость, сильные головные боли, исходом этой формы ветрянки может стать смерть пациента;
- гангренозная – в пузырьках находится кровь, вокруг них кожа сильно воспалена, после вскрытия пузырьков образуются кровоточащие язвы, которые сливаются друг с другом, образуя объемные очаги поражения, течение болезни крайне тяжелое, так как к патологическому процессу быстро присоединяется вторичная инфекция и развивается сепсис.
Причины ветрянки
Возбудителем заболевания является вирус герпеса третьего типа (Varicella Zoster). Во внешней среде вирус быстро погибает при нагревании, под воздействием солнечных лучей, но хорошо переносит низкие температуры. Вне человеческого организма вирус живет примерно 10 минут, поэтому заражение через предметы быта, полотенца, игрушки и другие предметы происходит довольно редко.
Основным путем заражения является воздушно-капельный. Вирус попадает в организм здорового человека при контакте с больным. Человек становится заразным за двое суток до появления высыпаний и сохраняет эту способность в течение всего времени, когда на его теле находятся не подсохшие пузырьки.
Риск заражения ветрянкой при контакте с больным человеком почти 100%. После болезни развивается стойкий иммунитет, повторное заражение ветрянкой происходит крайне редко.
Симптомы ветрянки
Через некоторое время после заражения пациент начинает ощущать легкое недомогание. Затем незначительно (до 38 градусов) повышается температура тела. Спустя несколько дней на коже появляются первые высыпания, которые представляют собой маленькие красноватые пятнышки. Обычно вначале сыпь появляется на голове, а затем распространяется по всему телу.
Со временем высыпания набухают и наполняются жидкостью, превращаясь в пузырьки. Пациент при этом ощущает довольно сильный кожный зуд. Концентрация вируса в жидкости очень велика, поэтому она является очень заразной.
Чаще всего сыпь появляется на теле больного волнами, на протяжении 7-10 дней, с интервалом между собой в несколько суток. В период высыпаний наблюдается повышение температуры, во время перерывов температура снижается.
После вскрытия пузырьков на поверхности кожи образуется корочка, температура постепенно приходит в норму и человек перестает быть заразным.
В ряде случаев наблюдается атипичное течение болезни, когда сыпи нет вообще. У пациента наблюдаются сильные невралгические боли и интоксикация организма. При глазной форме наблюдается вирусный специфический кератит и глаукома.
При гангренозной форме происходит поражение глубоких слоев кожи с образованием рубцов, часто наблюдается присоединение вторичной инфекции, что может стать причиной сепсиса.
Менингоэнцефалитическая форма ветрянки встречается редко и проявляется типичной симптоматикой менингоэнцефалита (в том числе галлюцинациями и атаксией). Протекает такая ветрянка крайне тяжело и довольно часто заканчивается летальным исходом.
Диагностика ветрянки
При типичной форме заболевания диагноз ставится на основании опроса пациента, характерной клинической картины, дополнительные обследования проводятся крайне редко.
При атипичной форме ветрянки могут понадобиться дополнительные лабораторные исследования, во время которых выявляют тип возбудителя и проводят дифференциальную диагностику от патологий, которые имеют схожие симптомы.
При развитии осложнений могут быть назначены дополнительные биохимические, бактериологические, ультразвуковые и рентгенологические исследования.
Лечение ветрянки
При неосложненном течении лечение ветрянки проводят в домашних условиях. Госпитализация показана только при тяжелом течении болезни, сильной интоксикации организма, развитии осложнений.
Терапия при ветрянке симптоматическая. В первую очередь необходимо уделить внимание обработке элементов сыпи местными антисептиками (марганцовка, зеленка). Это нужно для профилактики вторичной инфекции.
Язвы и эрозии на слизистых оболочках обрабатывают слабым раствором перекиси водорода. Для снижения зуда кожу периодически протирают спиртом, смазывают глицерином.
При наличии показаний ребенку могут быть назначены антигистаминные препараты. Для снижения температуры показан прием НПВС на основе парацетамола или ибупрофена. Не стоит давать детям аспирин, так как это может привести к развитию осложнений в виде синдрома Рея.
При тяжелом течении ветрянки, слабом иммунитете ребенка показ прием противовирусных препаратов (интерферон, ацикловир). Кроме этого возможно применение специфического противоветряночного иммуноглобулина. Антибактериальные препараты назначают только в случае, если наблюдается присоединение вторичной инфекции. Здоровья Вам и Вашим детям!
Внимание! Все публикуемые на нашем сайте материалы защищены авторским правом. При повторной публикации указание авторства и ссылка на первоисточник обязательны.
Читайте также:


