Билирубиновая интоксикация у месячного ребенка

Почти каждый второй новорожденный ребенок имеет физиологическую желтушку - это не опасное явление. Однако желтеть кожные покровы малышей могут и по другой причине – вследствие так называемой гемолитической болезни новорожденных-последствия у которой зачастую оказываются значительно серьезнее .Если вашему малышу поставили этот диагноз - не отчаивайтесь!
При своевременном оказании медицинской помощи все процессы в его маленьком организме быстро придут в норму и риск поражения нервной системы будет устранен.
Почему непрямой билирубин является токсичным? Потому что он повреждает клетки сердца, печени и в большей степени клетки мозга, возникает билирубиновая интоксикация, характеризующаяся вялостью, срыгиваниями, рвотой, патологическим зеванием, снижением мышечного тонуса. А при высоких критических показателях выше 340 мкмольл у доношенных детей и при показателе 160 мкмоль/л у недоношенных возникает “ядерная желтуха”- это билирубиновая интоксикация мозга, когда ядра клеток мозга прокрашиваются билирубином: появляется мышечный гипертонус, ригидность затылочных мышц, резкий "мозговой" крик, ребенок реагирует на все раздражители, выбухает большой родничок, подергиваются мышцы, появляются судороги, косоглазие, нарушение дыхания.
Яркость желтушного оттенка зависит от количества этого пигмента в организме новорожденного. Желтуха может возникать рано (возможно, даже в первые сутки жизни ребенка) и сохраняется в течение длительного времени. Характерно увеличение печени и селезенки, Цвет кожи ребенка - ярко-желтый, могут быть прокрашены склеры - белки глаз. Если есть анемия, а она обязательно есть, т.к. эритроциты погибают, то малыш будет бледным и желтуха может казаться не такой яркой.
Лечение при легких и средних формах тяжести данного конфликта часто проводится консервативно. Малышам проводится фототерапия, т.е.лечение светом, т.к. под действием света непрямой билирубин разрушается. Также назначаются адсорбенты, которые помогают кишечнику бороться с токсинами. При тяжелых состояниях проводится операция заменного переливания крови.
При поздно начатом лечении последствия гемолитической болезни могут быть опасными – от гибели малыша до тяжелых неврологических расстройств с признаками детского церебрального паралича, задержки психофизического развития, глухоты, нарушения речи.
Легкие и средние формы патологии редко( до10%) могут оставлять легкую задержку моторного развития при удовлетворительном состоянии умственных способностей; расстройство поведения; нарушение функций движения, косоглазие, нарушение слуха и речи. Дети с перенесенной ГБН плохо переносят прививки, склонны к развитию тяжелых аллергий и часто и длительно могут болеть инфекционными заболеваниями; зубы часто подвержены разрушению эмали и кариесу.
На период лечения малыш отстраняется от грудного вскармливания, т.к. через грудное молоко антитела (JgG) будут поступать к ребенку и желтуха будет усиливаться. Через 15-20 дней ,после исчезновения антител из молока, женщина может кормить грудью. Для мамы новорожденного очень важна диета. Правильное питание женщины обеспечит поступление витаминов и исключит воздействие вредных химических добавок. Обязательный рацион должен содержать овощи и фрукты, рыбу, печень. Главное, чтобы продукты были свежими и натуральными.
Дети , перенесшие ГБН, должны наблюдаться врачом- невропатологом в поликлинике и получать реабилитационное лечение.
И в заключении хочу сказать, что даже поняв самую малость из выше описанного мною, любой разумный человек, в том числе тот, кто по роду деятельности далек от медицины, способен понять последствия гемолитической болезни.
Статью подготовила Кононова Наталья Федоровна заведующая отделением организации медицинской помощи детям в образовательных организациях ГБУЗ ЯНАО "Губкинская городская больница".



Что такое билирубин
Какие анализы надо сдать для проверки билирубина
- Самый точный способ определить уровень билирубина в крови – это биохимический анализ крови. Именно его назначит врач, если заподозрит развитие патологической желтухи, - говорит Анна Левадная, педиатр, кандидат медицинских наук, автор блога в Инстаграме о педиатрии. - Также существует чрезкожный тест – специальный прибор, который определяет через кожу примерный уровень билирубина в крови. Такой тест самый быстрый, но очень приблизительный, поэтому его используют как вспомогательный.
Но для того, чтобы отличить нормальную физиологическую желтуху от патологической, помимо показателя уровня общего билирубина в крови, врач должен учитывать и другие факторы, поэтому новорожденному могут быть назначены дополнительные анализы. Например, проверить уровень гемоглобина и эритроцитов. При физиологической желтухе эти значения остаются в норме. Также учитывается уровень прямого и непрямого билирубина в крови. При физиологической желтухе прямой билирубин составляет менее 20 процентов.
Норма билирубина у новорожденных
- Повышение уровня билирубина в крови отмечается почти у всех новорожденных в первые 3-4 дня жизни, - говорит Анна Левадная. - Примерно у половины доношенных и почти всех недоношенных детей это сопровождается окрашиванием кожи в желтушный цвет. Это заметно глазу, если уровень билирубина в крови выше примерно 68 мкмоль\л. При физиологической желтухе у доношенных детей общий билирубин составляет менее 256 мкмоль\л, у недоношенных - менее 171 мкмоль\л. Если эти цифры выше, а также есть ряд других признаков, например, более раннее появление и длительное нарастание желтухи, темная моча и обесцвеченный стул, анемия, то требуются дополнительные обследования.
Если говорить о норме билирубина в крови у новорожденного (доношенного), то следует ориентироваться на такие показатели.
Повышенный билирубин у новорожденных
Чем опасен
Как привести в норму
При физиологической желтухе, когда уровень билирубина превышен незначительно, ребенок хорошо себя чувствует, никаких мер по его снижению принимать не нужно. Уровень билирубина постепенно нормализуется, как правило, это происходит к концу первого месяца жизни.
Если речь идет о более серьезном состоянии, когда уровень билирубина в крови новорожденного выше 256 мкмоль/л, требуются дополнительные обследования и обязательное лечение.
- Современный метод снижения билирубина – это фототерапия, - говорит Анна Левадная. – Ее длительность и интенсивность зависят от массы тела ребенка при рождении, а также насколько превышены показатели билирубина. В тяжелых случаях новорожденному могут назначить обменное переливание крови. Необходимость переливания, его кратность и объем определяет врач. Отмечу, что назначение сорбентов, таких препаратов, как фенобарбитал, Эссенциале, ЛИВ-52, ультрафиолетовое обогащение крови, электрофорез или избыточная инфузионная терапия при повышенном уровне билирубина неэффективны, а для фенобарбитала и не безопасно.
Популярные вопросы и ответы
Где можно проверить билирубин?
По показаниям уровень билирубина определяют новорожденным в роддоме. Также это можно сделать в лаборатории. Если ребенок находится дома, и участковый педиатр заподозрит серьезное превышение билирубина и развитие патологической желтухи, то новорожденного направляют в стационар для проверки уровня билирубина, обследования и лечения.
Когда необходимо обращаться к врачу?
Патологическую желтуху в большинстве случае врачи диагностируют в родильном доме, так как для нее характерно более раннее появление. Тем не менее, если уровень билирубина долго не снижается, желтуха не идет на спад и не проходит к концу первого месяца жизни – это повод для обращения к врачу и обследования. Также должны насторожить появившиеся на этом фоне темная моча, обесцвеченный стул, бледность кожных покровов.
Почему может не помогать лечение?
Длительность и интенсивность фототерапии, которая применяется для лечения желтухи, как мы уже отмечали, индивидуальна, и зависит и от показателей билирубина и веса новорожденного. Лечение может не помогать, если оно подобрано некорректно. Но такие ситуации очень редки.
Нужно ли отказываться от прививок при повышенном уровне билирубина?
Этот вопрос молодые мамы задают довольно часто, отказываются от прививки от гепатита Б, первую из которых должны сделать в роддоме, сразу после рождения.
- Физиологическая желтуха, когда показатели билирубина превышены не значительно, не является противопоказанием к плановой вакцинации, - объясняет наш эксперт. - Вакцинация от гепатита Б не может быть причиной повышения уровня билирубина, так как влияет на печень не больше, чем любая другая вакцинация.
Физиологическая желтуха у новорожденных
Желтуха у детей бывает двух типов — патологическая и физиологическая; причём последняя случается только у новорожденных.
Физиологическая желтуха вызвана тем, что печень малыша перестраивается на работу вне материнской утробы. Она длится около недели и проходит самостоятельно, без лечения. Такая желтуха вызвана недостаточной конъюгацией билирубина в печени малютки.
Желтуха, проявившаяся через неделю после рождения малыша, иногда может быть вызвана гипотиреозом, инфекциями, муковисцидозом, гепатитом, закупоркой желчных протоков. Причиной симптомов, не проходящих в течение месяца, могут быть наследственные болезни или инфекции.
Патологическая желтуха
Такая желтуха вызвана сбоями в работе печени и желчного пузыря, а также неправильной работой кровеносной системы. Заболевания имеют инкубационный период, длящийся от 10 до 48 дней.
Причиной патологической желтухи становится накопление билирубина в крови, который появляется в результате расщепления гемоглобина. Если ребёнок здоров, то билирубин удаляется из организма естественным путем — при акте дефекации. При печёночной недостаточности или перекрытии желчных протоков, пигмент скапливается в крови, становясь причиной окрашивания кожи, склер глаз и других слизистых оболочек в жёлтый цвет.
Установление диагноза
У детей диагностировать желтуху несложно. Врач осматривает кожу ребёнка, склеры глаз. Методом пальпации исследует органы брюшины на предмет увеличения печени и наличия болезненности. Для установления точного диагноза нужен общий анализ крови и анализ на билирубин, УЗИ-исследование внутренних органов. Иногда могут провести биопсию печени.
К чему приводит желтуха
Физиологическая желтуха обычно проходит быстро и бесследно. Но если накопление билирубина в крови происходит быстрее, чем его вывод из организма, то возникают осложнения в работе и развитии центральной нервной системы малыша.
Опасна своими последствиями патологическая желтуха. При накоплении билирубина в организме происходит интоксикация, которая, в свою очередь, скажется на нормальном функционировании органов и систем. Чем выше процент пигмента, тем сильнее влияние на здоровье малыша. В первую очередь страдает мозг малютки, что ведёт за собой нарушение двигательных функций, речи. Часто у ребёнка наступает глухота.
Необходимо ликвидировать причины, вызвавшие желтуху. В противном случае возможны тяжёлые последствия.
Лечение желтухи новорожденных
Принцип лечения желтухи новорожденных сводится к снижению содержания билирубина до показателей, не опасных для работы нейронов мозга. Применяют следующие методики:
- переливание крови. Такой метод применяется при неэффективности фототерапии. У новорожденных это сопряжено с возможными осложнениями, но при серьёзной ситуации разрешается неоднократное переливание;
- разжижающие медикаменты применят при сгущении желчи.
Результативный способ лечения — частое питьё и кормление. При этом выведение избыточного билирубина происходит во время опорожнения кишечника.
Профилактика желтухи проводится ещё во время беременности. Для этого будущая мама проходит обследование для исключения у нее факторов риска. Результативным оказывается раннее прикладывание младенца к груди.
Симптомы и виды патологической желтухи
Признаки желтухи проявляются в следующих случаях:
- Образование билирубина в избыточных количествах.
- Нарушение процессов переработки фермента.
- Затруднение выведения из организма.
Эти три случая определяют виды патологической желтухи у детей:
- надпечёночная. При ускоренном расщеплении эритроцитов начинается накопление билирубина, а печень не способна быстро его переработать. Такая желтуха появляется в результате наличия паразитов в крови, сепсиса, брюшного тифа, эндокардита, больших гематом, злокачественных патологий кроветворных тканей;
- подпечёночная. Обусловлена перекрытием желчных протоков камнями или паразитами, что прекращает нормальный отток желчи. Иногда это происходит при сдавливании протоков новообразованиями;
- печёночная. Эта патология вызвана разрушением клеток печени, вследствие чего орган не может поглощать билирубин; процент содержания билирубина в крови возрастает. Печёночная желтуха вызывается чаще всего циррозом печени и гепатитами разных форм.
Изредка встречается ложная желтуха. Этот вид наблюдается у детей от 1 года до 2,5 лет, если они много кушают продуктов с высоким содержанием кератина.
Как лечить патологические желтухи
Полезным мероприятием в борьбе с желтухой остаётся вакцинация. Желтуха, или гепатит А, отступает перед следующими медикаментами:
Ребёнка можно прививать от гепатита А после достижения им годовалого возраста. Эти прививки необязательны, но медики настоятельно рекомендуют их проводить во избежание серьёзных патологий. Одного укола недостаточно для приобретения стойкого иммунитета, поэтому через год или полгода назначают следующую инъекцию.
Лечат желтуху после определения причин, вызвавших её симптомы. Надпочечную желтуху излечивают путём остановки массового распада эритроцитов. При разрушении печени назначают препараты, восстанавливающие клетки органа. Когда диагностирован вирусный гепатит, пациент принимает противовирусные медикаменты. Подпечёночную желтуху вылечить терапевтическим методом невозможно. В этом случае вопрос решается хирургическим путём.
Лечение желтухи у детей сопровождается назначением диеты, направленной на снижение нагрузки на печень и освобождение желчных протоков. Для этого из рациона исключают:
- продукты, в которых содержится какао;
- соленья, маринады и консервы;
- копченые и другие мясные деликатесы;
- приправы и специи;
- мороженое и холодные соки, лимонады;
- свежий хлеб, сдоба;
- блюда с бобовыми;
- шпинат, редис, редька;
- кофе и крепкий чай;
- жареные и жирные блюда;
- фрукты с наличием кислинки.
Глядя на этот список, задумываешься, а что же тогда можно.
- каши и макароны;
- любое вареное мясо;
- сливочное и подсолнечное масло;
- хлеб суточной давности;
Заметив у малыша признаки желтухи, не начинайте его лечить самостоятельно, обратитесь к врачу. Только педиатр определит степень опасности и причину заболевания. Он проведёт исследования и назначит лечение. Осложнения возникают лишь при нарушении рекомендаций специалиста.

Данная статья предназначена для медицинского работника (неонатолога, педиатра)
Г.М. Абдуллаева, к.м.н., доцент кафедры педиатрии и неонатологии Института постдипломного образования КазНМУ им. С.Д. Асфендиярова, г. Алматы
Что такое желтуха у новорожденных? Желтуха – это синдром, обусловленный накоплением в крови и тканях организма билирубина (как прямого, так и непрямого), что приводит к желтушному окрашиванию кожи, слизистых и склер. Это происходит из-за того, что в крови ребенка находится очень много билирубина (C32H36O6N4), это явление еще называют гипербилирубинемией. При повышении концентрации непрямого билирубина от светло-лимонной до интенсивно шафрановой и увеличении уровня прямого (конъюгированного) билирубина кожа приобретает оливково-желтый или зеленоватый оттенок.
Неонатальная желтуха (код Н-Р-032):
Р58 – неонатальная желтуха, обусловленная чрезмерным гемолизом;
Р58.0 – неонатальная желтуха, обусловленная кровоподтеками;
Р58.3 – неонатальная желтуха, обусловленная полицитемией;
Р59 – неонатальная желтуха, обусловленная другими неуточненными причинами;
Р59.0 – неонатальная желтуха, обусловленная преждевременным родоразрешением (гипербилирубинемия недоношенных; неонатальная желтуха вследствие замедленной конъюгации билирубина);
Р59.2 – неонатальная желтуха, обусловленная повреждением клеток печени;
Р59.3 – неонатальная желтуха, обусловленная средствами, ингибирующими лактацию;
Видимая желтуха развивается при уровне билирубина:
•у доношенных новорожденных около 75–85 мкмоль/л,
•у недоношенных и маловесных к сроку гестации – 95–105 мкмоль/л.
Желтуха наблюдается у 65–70% новорожденных на первой неделе жизни, но только примерно в 10% случаев она является патологической.
І. Повышенное образование непрямого билирубина вследствие:
1) укороченной продолжительности жизни эритроцитов, содержащих фетальный гемоглобин (70–90 дней вместо 120 дней у взрослых);
2) транзиторной полицитемии;
3) повышенного разрушения незрелых эритроцитов в костном мозге из-за несостоятельности эритропоэза;
4) увеличения образования непрямого билирубина из неэритроцитарных источников гема – миоглобина, цитохромов;
5) усиленной диссоциации молекул комплекса билирубин-альбумин в условиях гипоксии, ацидоза.
ІІ. Сниженная функциональная способность печени к захвату, конъюгации и экскреции билирубина вследствие:
1) транзиторной гипоальбуминемии;
2) замедленного созревания белков – переносчиков (лигандина и Z-протеина);
3) сниженной активности ферментативной системы печени в связи с запаздыванием созревания глюкуронилтрансферазы;
4) торможения процессов конъюгации из-за дефицита глюкозы, АТФ, гипоксии, а также высокого содержания в крови новорожденных прегнандиола и других стероидов, угнетающих глюкуронилтрансферазную активность печени;
5) сниженной экскреции билирубина из гепатоцита из-за незрелости белков переносчиков и узости желчных протоков.
ІІІ. Повышенная энтерогепатическая циркуляция билирубина вследствие:
1) высокой активности кишечной b-глюкуронидазы;
2) функционирования в первые дни жизни Аранциевого протока (через него непрямой билирубин поступает в кровь из кишечника, а оттуда – в портальный кровоток, минуя печень);
3) стерильности кишечника.
Классификации неонатальных желтух
I. Так, все желтухи можно разделить на физиологические (до 90% желтух новорожденных) и патологические (10% от всех желтух).
II. По генезу все желтухи подразделяются на наследственные и приобретенные.
III. По лабораторным данным все неонатальные желтухи делятся на две основные группы:
1) гипербилирубинемии с преобладанием непрямого Bl;
2) гипербилирубинемии с преобладанием прямого Bl.
IV. Наиболее информативной является патогенетическая классификация: Классификация по патогенезу желтух.
Общие принципы диагностики желтух
1. Анамнез (семейный, особенности течения беременности, родов раннего неонатального периода, перенесенные инфекции).
2. Клиническое обследование (цвет кожи, слизистых, склер, динамика массы тела, наличие рвоты, гепатоспленомегалии, геморрагических проявлений, гематом, признаков инфекционного процесса, характер стула, окраска мочи).
3. Определение группы крови и резус-фактора.
4. Проведение прямой и непрямой проб Кумбса.
5. Определение специфических эритроцитарных антител.
6. Определение общего белка и его фракций, С-реактивного белка, серомукойдов, щелочной фосфатазы, тимоловой пробы, трансаминаз.
7. Исследование общего анализа крови с определением гематокрита, ретикулоцитов, морфологии эритроцитов.
8. Определение осмотической резистентности эритроцитов.
9. Коагулограмма, определение протромбинового индекса.
10. Исследование наличия в крови маркеров гепатита.
11. УЗИ органов брюшной полости.
12. Серологическое исследование крови матери и ребенка на внутриутробные инфекции (краснуху, токсоплазмоз, герпес и др.).
13. Бактериологическое исследование крови, мочи, кала и других сред организма на патогенную флору.
14. При длительной и тяжелой гипербилирубинемии, особенно с повышением прямого билирубина, необходимо углубленное обследование в центре медицинской генетики для исключения метаболических заболеваний и в детском хирургическом центре с использованием пункционной биопсии, холангиографии для исключения билиарной патологии.
Дифференциальная диагностика желтух.
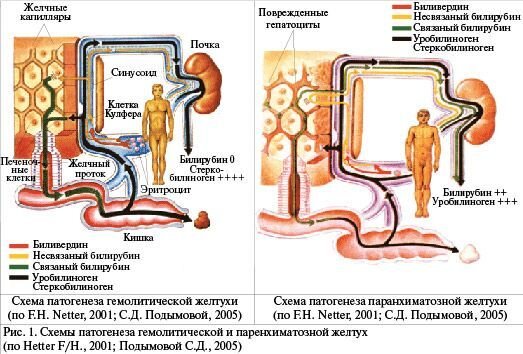
І. Для гемолитических желтух характерно:
1. Раннее начало и раннее появление желтухи, обусловленной непрямой гипербилирубинемией.
2. Высокий почасовой прирост билирубина.
3. Цвет кожных покровов от ярко-желтого (шафранового) до лимонно-желтого.
4. Наличие нормохромной гиперрегенераторной анемии – ретикулоцитоз, нормо- и эритробластоз.
5. Гепатоспленомегалия.
6. Нормальная окраска кала.
7. Нормальная окраска мочи (за исключением желтухи вследствие дефицита глюкозо-6-фосфат-дегидрогеназы).
8. Токсическое действие непрямого билирубина на все органы и ткани.
ІІ. Для конъюгационных желтух характерно:
1. Гипербилирубинемия с преобладанием непрямого билирубина.
2. Невысокий почасовой прирост билирубина.
3. Более позднее начало желтухи – с 3–4 суток жизни (за исключением синдрома Криглера–Найара).
4. Отсутствие признаков гемолиз (анемия, ретикулоцитоз).
5. Отсутствие спленомегалии.
6. Длительное течение.
7. Нормальная окраска мочи.
8. Нормальная окраска кала (за исключением синдрома Криглера-Найара.
9. Отсутствие выраженного токсического действия билирубина на ЦНС (за исключением синдрома Криглера-Найара).
ІІІ. Для механических желтух характерно:
1. Увеличение уровня прямого билирубина.
2. Невысокий почасовой прирост билирубина.
3. Увеличение размеров печени.
4. Цвет кожных покровов от оливково-желтого до зеленоватого.
5. Темное окрашивание мочи.
6. Периодически обесцвеченный кал.
7. Геморрагический синдром – петехии, кровоподтеки.
8. Лабораторные признаки цитолиза и мезенхимального воспаления.
Клиническая оценка младенцев с желтухой
Желтуха может быть обнаружена в период новорожденности, когда уровень билирубина в плазме равен приблизительно 100 m моль/л. Поскольку желтуха встречается часто, очень важно иметь клинический метод определения ее тяжести. Один клинический метод оценки степени желтухи, который проводится до исследований, состоит в использовании правила Крамера (Kramer, 1969). Он заключается в следующем: врач надавливает пальцами на кожу младенца в стандартных зонах и наблюдает за цветом кожи в этих зонах. Эти зоны желтухи отражают нисходящую прогрессию дермальной желтухи.
Билирубиновая энцефалопатия и ядерная желтуха
3 фаза. Фаза ложного благополучия и полного или частичного исчезновения спастичности (2–3 месяц жизни).
4 фаза. Период формирования клинической картины неврологических осложнений (обычно 3–5 месяц жизни): ДЦП, параличи, парезы, глухота, задержка психического развития и тд.
Тактика ведения. Дети нуждаются в проведении раннего (с первого часа жизни) и регулярного грудного вскармливания. В случая наличия клинических признаков тяжелой формы гемолитической болезни в момент рождения ребенка у женщины с резус-отрицательной кровью (выраженная бледность кожи, желтушное прокрашивание кожи живота и пуповины, отечность мягких тканей, увеличение размеров печени и селезенки) показано экстренное проведение операции ЗПК, не дожидаясь лабораторных данных (в этом случае используется техника частичного заменного переливания крови, при которой производится замена 45–90 мл/кг крови ребенка на аналогичный объем донорской эритроцитарной массы 0(1) группы резус-отрицательной).
С целью предупреждения заменного переливания крови новорожденным с изоиммунной гемолитической болезни новорожденных (ГБН) по любому из факторов крови (проба Кумбса – положительная), у которых отмечается почасовой прирост билирубина более 6,8 мкмоль/л/час, несмотря на проводимую фототерапию, целесообразно назначать стандартные иммуноглобулины для внутривенного введения – в первые часы после рождения и при необходимости – через 12 часов повторно.
Группа высокого риска по развитию тяжелой гипербилирубинемии, не связанной с ГБН:
- новорожденные с выраженными признаками морфофункциональной незрелости, в т.ч. глубоконедоношенные;
- новорожденные с множественными подкожными кровоизлияниями и обширными кефалогематомами;
- новорожденные, нуждающиеся в проведении реанимационной и интенсивной терапии в раннем неонатальном периоде;
- новорожденные с высоким риском раннего проявления наследственных гемолитических анемий (отягощенный семейный анамнез или наличие соответствующих лабораторных признаков).

Лечение гипербилирубинемиии у новорожденных
I. Оперативное.
II. Консервативное.
Оперативное лечение ГБН:
а) заменное переливание крови, б) плазмоферез, в) гемосорбция.
Лабораторные показания к оперативному лечению:
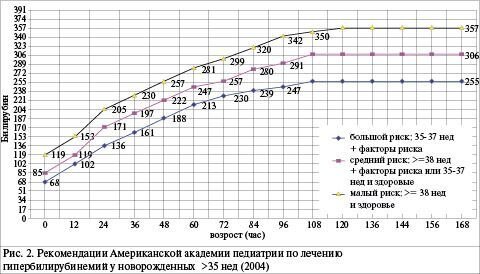
1.Уровень билирубина: в пуповинной крови более 170 мкмоль/; на 1-е сутки – более 170 мкмоль/л; на 2-е сутки – более 256 мкмоль/л; на 3-и сутки – более 340 мкмоль/л.
2. Почасовой прирост билирубина более 7–8 мкмоль/л.
3. Уровень гемоглобина менее 110 г/л.
Клинические показания к оперативному лечению:
- наличие признаков ГБН тяжелой степени при рождении у детей, родившихся от матерей с доказанной сенсибилизацией (положительная реакция Кумбса, тяжелое течение ГБН с проведением ОЗПК у предыдущих детей);
- появление признаков билирубиновой интоксикации у новорожденного.
Техника ОЗПК: 
• Операция проводится в стерильных условиях.
• Катетерезируется пупочная вена, проводятся пробы на групповую (холодовая и тепловая) и биологическую (3-кратное введение переливаемой крови по 3 мл через 3 мин) совместимости, после чего проводится попеременное выведение и введение крови по 10–20 мл со скоростью 3–4 мл в минуту.
• Длительность операции зависит от объема переливаемой крови и в среднем составляет от 2 до 2,5 часов.
• После каждых 100 мл перелитой крови в вену пуповины вводят 1 мл 10% раствора глюконата кальция.
• За время операции объем выведенной крови должен соответствовать объему введенной.
• После окончания ОЗПК первые 3 часа ежечасно проводят термометрию, следят за диурезом, показателями красной крови, глюкозой, электролитами, билирубином.
Возможные осложнения ОЗПК:
• сердечная недостаточность (при быстром введении большого количества крови вследствие гиперволемии, перегрузки объемом);
• сердечные аритмии и остановка сердца из-за гиперкалиемии, гипокальциемии или избытка цитратов;
• инфицирование;
• воздушная эмболия (при малом диаметре катетера из-за отрицательного давления в пупочной вене);
• перфорация пупочной вены и кишечника катетером;
• тромбозы воротной вены (из-за травмы катетером и повышенной вязкости крови);
• портальная гипертензия;
• анафилактический шок;
• гипотермия;
• ДВС-синдром.
Консервативное лечение желтух.
І. Инфузионная терапия.
Проводится с целью дезинтоксикации, улучшения процессов конъюгации и выведения билирубина.
1. Используемые растворы: кристаллоиды – 5 – 7,5 – 10% растворы глюкозы; коллоиды – 5 – 10% раствор альбумина (10–15 мл/кг). Противопоказан при критических цифрах билирубина.
2. Объем жидкости для инфузионной терапии составляет обычно от 30 до 70 мл/кг массы тела ребенка.
3. Скорость внутривенного капельного введения жидкости 3–5 капель в минуту (10 мл/час).
Противопоказания к фототерапии:
1) анемия тяжелой степени;
2) сепсис;
3) механическая желтуха;
4) геморрагический синдром.
Профилактика гипербилирубинемий (патологических) у новорожденных
1. Планирование семьи.
2. Введение первобеременным и первородящим (не сенсибилизированным) женщинам, родившим резус-положительных детей, анти-резус-глобулина в первые 3 суток после родов.
3. УЗИ мониторинг плода и определение титра антител у женщин которые находятся в группе риска по развитию ГБН плода и новорожденных для своевременного родоразрешения (на сроке 36–37 недель). Нельзя допускать перенашивания беременности.
Реабилитация новорожденных, перенесших ГБН
1. Диспансерное наблюдение 6 месяцев.
2. Консультация невропатолога и иммунолога.
3. Вакцинация БЦЖ через 6 месяцев.
4. Медикаментозная реабилитация анемии, энцефалопатии, поражения печени.
Читайте также:


