Вульгарный сикоз история болезни
Кроме поражения носа, сикоз может локализоваться в месте роста усов или под нижней губой, на подбородке.
Основные этиологические факторы
Такая культура, как золотистый стафилококк, присутствует на кожном покрове у каждого человека. Она не оказывает никакого отрицательного влияния на организм до тех пор, пока иммунная система в состоянии подавлять активный рост стафилококка. То есть люди, облаающие сильным иммунитетом, автоматически исключаются из группы риска.

В отличие от женщин, мужчины больше склонны к появлению данной патологии на лице. Следует также учитывать, что сикоз может поражать и другие части тела, но реже. Он может локализоваться в подмышечной области, на волосяной части головы или на лобке.
В большинстве случаев виновником появления сикоза может быть простое бытовое травмирование кожи. Патологический процесс может усиливаться при наличие ринита или синусита.
Если при ослабленном иммунитете в волосяные фолликулы проникнет стафилококк, начнет развиваться гнойное воспаление. Предрасполагающие факторы к появлению дерматологического заболевания – следующие:
- частое повреждение тканей;
- наличие хронических заболеваний, ослабляющих иммунную защиту;
- нарушения работы нервной системы;
- эндокринные нарушения;
- несоблюдение правил гигиены;
- частое пребывание в местах с повышенной степенью запыленности;
- регулярное удаление волос в носу пинцетом.
В медицине принято классифицировать сикоз по характеру течения патологии и виду возбудителя. Заболевание может быть следующих видов:
- Вульгарный сикоз или обыкновенный. Возникает исключительно в результате поражения стафилококковой инфекцией. Подразделяется на липоидный и стафилококковый сикоз. Для первого подвида характерно появление пустул, которые вызывают омертвление сальных желез и тканей фолликул. Липоидная форма в большинстве случаев имеет вялую и длительную картину лечения. Стафилококковый вид сопровождается острой симптоматикой. Даже без лечения у болезни данной формы могут наступать продолжительные ремиссии.
- Грибковый или паразитарный. Достаточно часто наблюдается самоизлечение. Патология имеет инфильтративно-нагноительную форму со слабо выраженной симптоматикой. При данной форме чаще наблюдается сикоз бороды, чем носа.
Симптоматика патологии
Первичным проявлением сикоза носа являются гнойники, покрывающие всю область от верхней губы и до начала носа. Образования имеют небольшой размер и располагаются близко друг к другу. Совместно с гнойничками наблюдается отечность и покраснение эпидермиса. У пациента повышается чувствительность кожи.

Сикоз сопровождается чувством зуда и жжения. Это часто приводит к расчесыванию, особенно у детей. Нарушение целостности кожных покровов опасно тем, что может произойти проникновение вторичной инфекции.
Когда гнойнички подсыхают, на их месте появляются чешуйки. Они могут быть зеленоватого, серого или грязно-желтого цвета. После регенерации и отпадания корочек на эпидермисе заново начинает образовываться гнойничковая сыпь. Если ее не лечить, симптомы болезни повторяются по кругу.
Стоит отметить, что причиной многих проблем со здоровьем человека являются гельминты. Они могут долгое время никак себя не проявлять, “маскироваться” под другие заболевания или становиться причиной их возникновения. Наличие паразитов в организме приводит к снижению иммунитета. Организм становиться беззащитным перед многими патологическими процессами. Поэтому, если появились симптомы сикоза, необходимо изучить возможные признаки поражения гельминтозом и внимательно присмотреться к другим изменениям в организме.

Диагностика и лечение
При появлении дерматологических проблем необходимо обратиться за помощью к дерматологу. Квалифицированному специалисту будет достаточно визуального осмотра пациента, чтобы поставить правильный диагноз. А для выявления возбудителя и определения его чувствительности к лекарственным препаратам дополнительно назначается бактериологический посев, взятый с гнойных участков.
Если был диагностирован сикоз носа, лечение подбирается для каждого пациента в индивидуальном порядке. Продолжительность терапевтического курса будет зависеть от общего состояния организма больного, тяжести сикоза и провокатора его возникновения. Могут назначить следующие виды лечения:
- Препараты системного действия. Изначально пациенту назначают антибиотики широкого спектра действия, но после получения лабораторных результатов пациенту подбирается лекарственное средство, к которому провокатор недуга испытывает максимальную чувствительность.
- Местное лечение. Для обработки пораженных участков могут назначаться специальные дезинфицирующие противомикробные препараты. Они могут выпускаться в форме мазей, гелей, кремов или спреев. После того, как чешуйки уйдут, нужно начать обрабатывать кожу Синтомициновой мазью. Она дает возможность предотвратить проникновение вторичной инфекции и обеспечивают скорейший процесс регенерации. В особо тяжелых случаях пациенту могут прописывать гормональные препараты местного действия.
- Физиотерапевтические процедуры. Оказывают общеукрепляющее действие.
Во время лечения важно придерживаться всех врачебных рекомендаций. Не следует забывать о соблюдении правил гигиены. Следует учитывать, что декоративная косметика, используемая с целью маскировки пораженных участков, может нанести дополнительный вред. По этой причине настоятельно рекомендуется отказаться от ее применения на время лечения.
Когда болезнь будет побеждена, вероятность появления рецидива сикоза достаточно высока. После завершения лечения пациенту будет назначено ежемесячное (плановое) посещение дерматолога. Дополнительно нужно поддерживать иммунную систему и обогащать организм всеми необходимыми минералами и витаминами.
Если в течение 3-4 месяцев болезнь больше себя не проявит, необходимость в регулярном посещении специалиста сводится к минимуму. То есть в дальнейшем человеку необходимо будет проходить дерматолога как планового врача в ежегодном профилактическом медицинском осмотре.
Что такое сикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бровченко А. Б., врача-косметолога со стажем в 8 лет.

Определение болезни. Причины заболевания
Сикоз — это инфекционное заболевание, хроническое рецидивирующее воспаление волосяных фолликулов. Относится к группе пиодермий — гнойно-воспалительных заболеваний кожи [1] . Возбудителем сикоза является патогенный микроорганизм стафилококк, проникающий в кожу через микроранки.
Фактором, способствующим проникновению стафилококка, является возникновение микропорезов и повреждений кожи при бритье. Поэтому довольно часто заболевание возникает на лице у мужчин.
У женщин и детей сикоз появляется из-за слизистого или гнойного отделяемого при ринитах и конъюнктивитах. Содержащийся в назальном или же конъюнктивальном отделяемом стафилококк, попадая в микроповреждения кожи, провоцирует развитие заболевания.
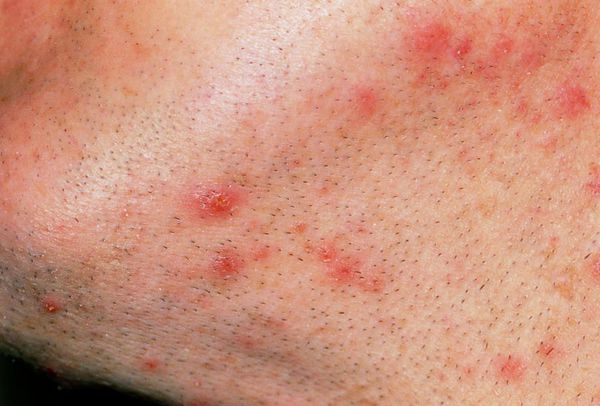
Предрасполагающими факторами для возникновения сикоза являются:
- наличие ринита, конъюнктивита, реже — тонзиллита;
- недостаточное увлажнение кожных покровов лица;
- использование во время бритья некачественных (затупленных, с элементами ржавчины) лезвий;
- наличие на коже вросших волосков (часто отмечается спустя 1-2 дня после бритья);
- выщипывание волосков из ноздрей, бровей недостаточно обработанными инструментами;
- наличие сопутствующих микозных (грибковых) поражений кожи;
- наличие на коже псориатических, аллергических высыпаний, очагов нейродермита и других дерматозов;
- функциональные расстройства эндокринной и нервной систем;
- частые стрессы и недосыпания;
- иммунодефицитные состояния организма [2][3] .
Симптомы сикоза
Начальными симптомами при возникновении сикоза является появление фолликулитов — воспалительных гиперемированных участков кожи в области волосяных фолликулов [3] . По мере размножения стафилококка и прогрессирования заболевания очаги воспаления сливаются между собой, вовлекая в патологический процесс всё большие участки кожи. Таким образом происходит формирование более крупных гиперемированных, отёчных и болезненных при пальпации участков сикоза.
К воспалению быстро присоединяются гнойные пустулы (прыщи). Далее происходит образование грязно-жёлтых, порой зеленоватых корок. Гнойные корки впоследствии отпадают, но из-за непрерывного протекания патологического процесса на их месте появляются новые участки воспаления и гнойных пустул. В результате процесс приобретает хронический, рецидивирующий характер [2] [3] .
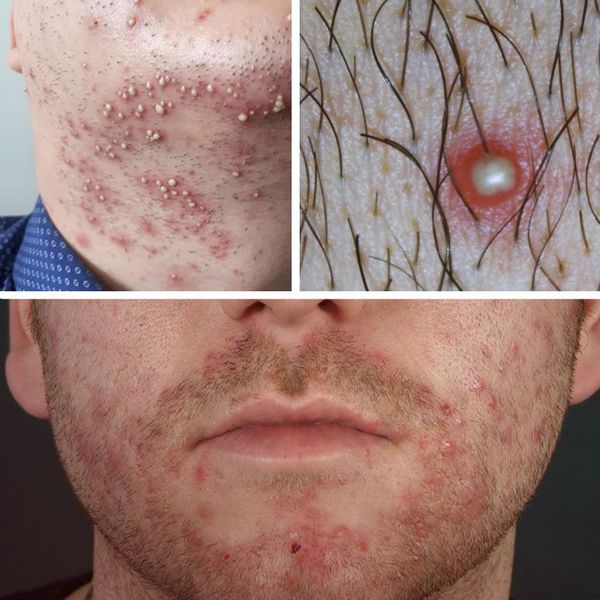
Чаще всего сикоз появляется в следующих местах:
- у мужчин: область усов и подбородка;
- у женщин: возникновение стафилококковых "заед" в углах рта или глаза;
- у детей: на крыльях носа, над верхней губой, иногда в области ноздрей;
- значительно реже отмечаются другие локализации сикоза — брови, подмышечные впадины, паховая область [1][2] .
Течение заболевания может быть разным в зависимости от формы: вульгарного сикоза, люпоидного сикоза и паразитарного.
Вульгарный сикоз (стафилококковый) — чаще всего появляется на коже лица, в некоторых случаях возможно поражение кожи лобка, подмышечных впадин, ног и других областей тела. При вульгарном сикозе происходит поверхностное поражение стафилококком кожных покровов. Такие процессы, как правило, не сопровождаются образованием рубцов.
Чаще всего клиническая картина вульгарного сикоза протекает по типу воспаления волосяных фолликулов. При обилии гнойничков кожа становится отёчной и гиперемированной, нередко отмечается зуд поражённых областей и болезненность при надавливании. Характерно чувство стянутости кожи в поражённом очаге. В случае большого скопления фолликулитов возможно образование очагов мокнутия. Самопроизвольного вскрытия пустул не происходит. С течением времени отмечается ссыхание гнойного содержимого пустул с образованием желтоватого цвета корок, которые после отпадают.
Люпоидный сикоз (глубокий) — отличается малым количеством пустулёзных высыпаний. Чаще всего гнойнички появляются по периферии воспалительного очага, тогда как в его центре возникновения новых высыпаний практически нет.
Люпоидному сикозу наиболее подвержены мужчины после сорока лет. Частыми местами поражения при люпоидном сикозе является область усов и бороды, хотя возможно поражение кожи волосистой части головы (висков и темени). Предрасполагающие факторы для развития люпоидного сикоза — иммунодефицитные состояния, выраженные нарушения эндокринной системы, системные заболевания соединительной ткани. Люпоидный сикоз быстро приобретает хроническое течение и плохо поддается терапии [5] [6] [8] .
В центре воспалительного очага при этой форме сикоза отмечается атрофия кожных покровов и выпадение волос, а также появление гладкой и блестящей бляшки диаметром до 3 см. В центре бляшки никогда не появляются новые пустулёзные высыпания. Возможно образование гиперемии по краю бляшки диаметром до 1-2 см. Высыпания на волосистой части головы чаще всего отличаются значительной болезненностью, хотя общее состояние пациента при этом не страдает. Патологический процесс при люпоидном сикозе протекает годами, с периодами обострения и утихания воспаления. На коже головы в центре гнойно-воспалительного очага с течением времени возникают очаги алопеции (облысения) с тонкими и ломкими волосами по периферии.
Паразитарный сикоз — причиной развития паразитарного сикоза являются не стафилококки, а грибы-трихофитии. Паразитарный сикоз чаще всего называют микозом (нагноительной трихофитией). Источником распространения патогенного грибка являются собаки, лошади, крупный рогатый скот и мыши. Поэтому чаще всего нагноительной трихофитией болеют жители сельских областей. В городе паразитарный сикоз возникает в результате заражения антропофильными грибами, передаваемыми при использовании предметов личной гигиены [2] [7] [9] . Высыпания при паразитарном сикозе отличаются болезненностью (из-за глубокого поражения кожи) и отёчностью, имеют более крупные размеры, чем при стафилококковых сикозах. Чаще всего поражается кожа шеи, подбородка, нижней челюсти, реже — кожа над верхней губой.
Высыпания отличаются своей асимметричностью и чёткой очерченностью от здоровых участков. Возможно образование синюшно-багровых узлов с пустулёзными элементами по периферии. В зависимости от тяжести патологического процесса узлы могут ссыхаться в корочки или же нагнаиваться с образованием абсцессов.
При надавливании на очаги можно наблюдать симптом "медовых сот" — выход большого количества гноя из поражённых участков [3] [5] [6] [8] .
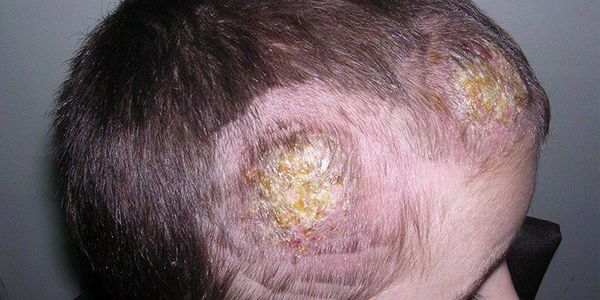
При данном виде сикоза не происходит разрушения волосяного фолликула, в связи с чем при стихании воспалительного процесса на месте выпавшего волоса может вырастать новый. В отличие от стафилококковых сикозов нагноительная трихофития имеет преимущественно острый характер воспаления и не склонна к рецидивированию и хронизации процесса.
Патогенез сикоза
В механизме развития сикоза можно условно выделить следующие основные блоки [4] :
- Функциональные расстройства нервной и эндокринной систем (астенические состояния на фоне стрессов и недосыпаний, сахарный диабет, нарушения функций щитовидной железы и др.) приводят к нарушениям нормальной деятельности сально-волосяного аппарата кожи. Например, недостаток гормонов щитовидной железы провоцирует сухость кожных покровов и снижение местного иммунитета. При сахарном диабете (недостатке инсулина) отмечается нарушение микроциркуляции кожи, что также приводит к ослаблению местного иммунитета и изменению кислотности кожи. При подобных состояниях создаются благоприятные условия для размножения стафилококка и развития заболевания.
- Наличие сопутствующих патологий в виде хронических очагов инфекций и иммунодефицитных состояний также способствует развитию гноеродной микрофлоры (в данном случае, стафилококка).
- Дополнительное воздействие на кожу экзогенных факторов, таких как:
- выделения из носа при рините (втирание назальной слизи, богатой бактериями, в раздражённую кожу);
- микротравматизация кожи во время бритья;
- воздействие грубых пылевых частиц (угольная, металлическая и др. пыль) при работе на производствах, связанных с вредными условиями труда.

Классификация и стадии развития сикоза
Существуют различные классификации сикоза, в основе которых лежит длительность течения заболевания, локализация, глубина поражения кожи и клинико-морфологические характеристики процесса.
В зависимости от длительности течения сикоз можно разделить на:
- острый;
- хронический (или рецидивирующий).
В зависимости от локализации поражения сикоз имеет различные формы:
- сикоз области бороды и усов;
- сикоз крыльев носа;
- сикоз век и бровей, часто сочетающиеся между собой;
- сикоз лобка;
- сикоз подмышечных впадин;
- сикоз гладкой кожи (с поражением пушковых волос) и др.
Разная глубина поражения кожи при сикозе позволяет разделить его на поверхностный и глубокий (люпоидный сикоз).
В основе клинико-морфологической классификации сикоза лежит не только тип поражения кожи при данном заболевании, но и глубина распространения патологического процесса и причина его появления:
- вульгарный сикоз (обыкновенный, стафилококковый);
- люпоидный (глубокий) сикоз;
- паразитарный сикоз.
Процесс возникновения и распространения сикоза можно разделить на определённые стадии [5] .
I. Стадия начальных проявлений: воспаление волосяного фолликула. На поверхности кожи можно наблюдать небольшие гиперемированные диски (фолликулиты). По мере того, как стафилококк размножается и образует всё новые и новые колонии, увеличивается и количество воспалённых волосяных фолликулов. На этом этапе воспаление может пройти самостоятельно. Но даже если краснота на время спадает и воспаление уменьшается, через время воспалительный процесс может снова обостриться и принять затяжной характер.
Кожа, поражённая стафилококком, гиперемирована, отёчна, покрыта большим количеством пустул (гнойничков) и остро болезненна при пальпации. При большом количестве гнойничков они собираются в одном месте, кожа под ними принимает ярко-алую окраску. Гнойнички быстро опорожняются, содержимое их ссыхается, образуя грязно-жёлтую, порой зеленоватую корку [2] [4] [6] .
II. Хронизация процесса: подсыхая, гнойные корки отпадают, обнажая поражённую поверхность. Так как очаг воспаления не санирован и в нём по-прежнему размножаются стафилококки, волосяные фолликулы вскоре воспаляются вновь, процесс приобретает хронический и рецидивирующий характер.
III. Прогрессирование и исходы: в том случае, если заболевание не лечить, постепенно будет происходить прогрессирование процесса. Подсохшие корочки будут появляться вновь, а воспаление тканей – распространяться на окружающие здоровые участки, увеличивая очаг поражения. Общее состояние организма, как правило, не страдает: нет повышения температуры тела, человек не ощущает общей слабости и недомогания. Поражённые участки кожи болезненны лишь при прикосновении (пальпации). При длительно текущем процессе кожа внутри сикозного диска постепенно подвергается атрофии.
Осложнения сикоза
Осложнения заболевания развиваются при отсутствии лечения, либо при неадекватной терапии . Среди возможных осложнений различных видов сикоза можно выделить следующие:
- часто: атрофия кожи на месте поражённых участков (приводит к выпадению волос и образованию рубцов);
- часто: экзематозные поражения (обширные мокнущие участки, усиление зуда) ;
- редко: формирование фурункулов, абсцессов, свищевых ходов, импетиго. Клинически импетиго проявляется возникновением пузырей с мутным содержимым, которые быстро прорываются с образованием корок медово-жёлтого цвета [1][2][4] .
- крайне редко: распространение инфекции по венозным сосудам лицевой области в полость черепа, что может привести к тромбозу пещеристого синуса, развитию менингита (воспаления мозговых оболочек) либо же энцефалиту (воспалению головного мозга).
Диагностика сикоза
Клиническая картина сикоза настолько яркая, что позволяет врачу-дерматологу практически сразу визуально поставить правильный диагноз. Лабораторные методы диагностики служат для определения возбудителя заболевания. С этой целью производят исследование биоматериала под микроскопом, идентифицируя таким образом возбудителя (стафилококк или грибок).
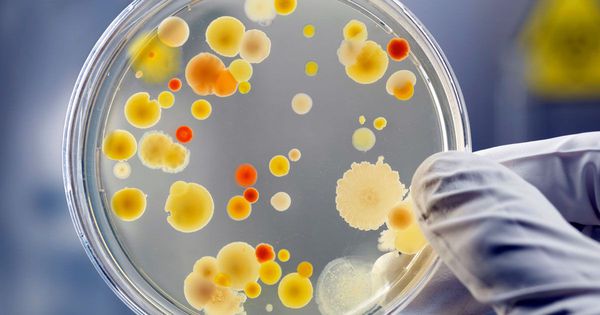
Бактериальный посев биоматериала на питательные среды позволяет выявить чувствительность стафилококков к антибиотикам, что позволит впоследствии правильно подобрать антимикробный лекарственный препарат.
Для постановки диагноза и назначения адекватной терапии необходимо определить форму заболевания (простой, люпоидный или паразитарный сикоз). В зависимости от причины возникновения заболевания назначаются либо антибиотики определённой группы, либо противогрибковые препараты.
Выльгарный сикоз следует дифференцировать с инфильтративно-нагноительной формой трихофитии (стригущего лишая). При трихофитии нередко увеличиваются регионарные лимфоузлы, при микроскопии и культуральном исследовании обнаруживается патогенный гриб — трихофитон.
Лечение сикоза
Важно отметить, что самолечение в случае с сикозом недопустимо, так как может привести к развитию осложнений.
При лечении сикозов арсенал применяемых лекарственных препаратов можно разделить на следующие блоки [3] [5] [10] :
- Этиологическая терапия — направлена на устранение причины заболевания, то есть возбудителя сикоза. Применяются местные или системные антибактериальные препараты (при вульгарном и люпоидном сикозе) или же антимикотики (в случае лечения паразитарного сикоза). Выбор и способ введения антибиотика определяется наличием устойчивости возбудителя к антибактериальным препаратам (выявляется с помощью посева патологического отделяемого из очагов на питательные среды), а также тяжестью и степенью поражения кожи. В качестве этиологического лечения возможно применение и специфических иммунобиологических препаратов (например стафилококковый анатоксин) [1][9] .
- Патогенетическая терапия — направлена на прерывание патологических механизмов развития сикоза, устранение провоцирующих и предрасполагающих факторов. Проводят санацию имеющихся очагов инфекции, корректируют расстройства эндокринной и нервной систем, проводят иммуномодулирующую и иммуностимулирующую терапию.
- Симптоматическая терапия — заключается в удалении поражённых волос из участков гнойно-воспалительного процесса, проведение ультрафиолетового облучения кожи.
Прогноз. Профилактика
Своевременное обращение к врачу-специалисту и адекватное лечение обеспечивает благоприятный прогноз сикозов. При этом стоит учитывать, что лучше всего лечению поддается вульгарный сикоз.
Основная мера профилактики — тщательное соблюдение правил личной гигиены, использование качественных и сугубо индивидуальных бритвенных принадлежностей. В случае пореза кожи при бритье необходимо незамедлительно обработать рану растворами антисептиков, чтобы не допустить заражения повреждённого участка кожи стафилококком.
Не менее важной мерой профилактики сикозов является борьба с имеющимися предрасполагающими факторами (санация хронических очагов инфекции, лечение расстройств эндокринной системы, коррекция иммунодефицитных состояний).
Сайт СТУДОПЕДИЯ проводит ОПРОС! Прими участие :) - нам важно ваше мнение.
Вульгарный сикоз характеризуется появлением поверхностных остиофолликулярных пустул, локализующихся чаще всего на коже лица, в области роста усов и бороды, на внутренней поверхности крыльев носа, реже на волосистой части головы, в области бровей, лобка, подмышечных впадин. Постепенно в очагах поражения развивается поверхностная инфильтрация кожи. Заболевание протекает длительно, месяцы и годы, склонно к ремиссиям и рецидивам. Паразитарный сикоз, наоборот, протекает остро, в течение нескольких месяцев, не склонен к рецидивам. Для вульгарного сикоза нехарактерно возникновение глубоких, склонных к гнойному расплавлению инфильтратов, волосы при нем не выпадают и не обламываются; они легко эпилируются из пораженных фолликулов и представляются окруженными в корневой части стекловидной муфтой. В атипичных случаях решающее значение имеют результаты микологического обследования больного.
Декальвирующии фолликулит (Folliculitis decalvans) (син. folliculitis sycosiformis atrophicans, ulerythema sycosiforme, lupoid sycosis) -редкое хроническое заболевание кожи лица и волосистой части головы, вызываемое золотистым стафилококком. Появляются остиофолликулярные пустулы на ограниченном участке кожи. Постепенно очаг поражения увеличивается и в центре разрешается с образованием рубцовой атрофии. В развившемся состоянии заболевание представляет собой участок рубцовой алопеции, иногда с сохранившимися единичными волосами, окруженный глубокими пустулезными фолликулитами и гнойными корками.
Псевдофолликулит бороды (син. pili incornati, pili recurvati) наблюдается чаще всего у мужчин, имеющих густые курчавые волосы на бороде. Волосы могут расти под острым углом к поверхности кожи, внедряться в нее, вследствие чего возникает воспаление кожи вокруг волосяного фолликула (псевдофолликулит). Предрасполагающим фактором является очень чистое бритье. Вокруг волосяных фолликулов появляются плотные, воспалительные папулы, склонные к слиянию. Разрешение этих папул приводит к стойкой гиперпигментации и появлению комедоноподобных элементов.
Токсидермии от галоидных препаратов (бромистые и йодистые токсидермии) возникают в результате приема внутрь солей брома или йода. Характеризуются появлением бромистых (йодистых) угрей и туберозной бромо- или йододермы. Лицо является довольно частым местом локализации туберозной бромо- или йододермы, которые проявляются в виде сочных, мягких, темно-красного цвета, возвышающихся над уровнем кожи бляшек, покрытых гнойными корками, из-под которых обильно выделяется гной. По удалении корок обнаруживается покрытая сосочковыми разрастаниями поверхность инфильтрата. Быстро увеличиваясь и сливаясь между собой, очаги туберозной бромо- или йододермы могут поражать значительные участки кожи.
Микоз области роста бороды и усов следует также дифференцировать с фурункулами, карбункулами, скрофулодермой, актиномикозом, кандидозным фолликулитом.
Микоз крупных складок тела (Tinea cruris, eczema marginatum, Dhobie itch) вызывается чаще всего E. floccosum, Т. rubrum и Т. mentagrophytes, описаны единичные случаи заболевания, вызванные грибами рода Microsporum.
Заражение может происходить путем непосредственной передачи возбудителя от больного человека здоровому, однако чаще отмечается непрямой путь инфицирования через предметы, поверхность которых загрязнена чешуйками кожи больного человека, в которых имеются грибы. Особенно часто заражение происходит при пользовании необеззараженными медицинскими предметами, подкладными суднами, мочеприемниками, бельем, полотенцами, предметами одежды и т. п.
Распространению инфекции способствуют внешние факторы, прежде всего повышенная температура и влажность, весьма характерное для складок человеческого тела. Заболеваемость микозом складок значительно увеличивается в летнее время года, а также в условиях тропического и субтропического климата. Наиболее благоприятные условия для заражения создаются под плотно прилегающей к телу одеждой и при использовании влажных обертываний.
Важную роль в эпидемиологии микоза крупных складок, вызванных Т. rubrum и Т. mentagrophytes var. interdigitale, играют очаги грибковой инфекции в других частях тела, особенно в складках стоп. Нередко обе клинические формы микоза наблюдаются одновременно у одного и того же больного.
Заболевание, как правило, наблюдается в паховых складках у мужчин, чему способствуют частая травматизация, повышенная температура тела и потливость складок и мошонки, обусловленные образом жизни и работы, физическими нагрузками, ношением грубого, тесно прилегающего к телу белья и т. п. Кроме того, мужчины чаще страдают микозами других участков тела (особенно стоп), которые могут быть резервуаром инфекции и источником аутоинокуляции грибов в кожу складок.
Значительно реже у больных микозом паховых складок, вызванном Е. floccosum, в процесс вовлекаются другие крупные складки тела: область промежности, подмышечные складки и складки под грудными железами (вследствие чего это заболевание называют эпидермофитией крупных складок). Кроме складок, очаги микоза изредка могут быть расположены на коже туловища, конечностей (особенно голеней) и других участков. Могут поражаться межпальцевые складки и ногти на стопах.
Микоз складок, вызванный Т. rubrum, с самого начала имеет хроническое течение. Чаще всего поражаются межъягодичная, пахово-бедренные, подмышечные складки, а также складки под молочными железами. В отличие от микоза, вызванного Е. floccosum, при руброфитии процесс не ограничивается складками, а имеет тенденцию к широкому распространению по телу, особенно на кожу ягодиц, нижней части спины и живота. Клиническая картина микоза, вызванного Т. rubrum, в целом аналогична микозу, обусловленному Е. floccosum, но периферическая часть очагов поражения чаще представлена не пузырьками, а отдельными, прерывисто расположенными перифолликулярными узелками синюшно-красного цвета. Нередко в очагах поражения наблюдается сильный зуд. При микозе крупных складок, вызванном Т. rubrum, нередко наблюдается грибковое поражение пушковых волос и ногтей.
Хронически протекающий микоз крупных складок может осложняться лихенификацией, и тогда клиническая картина очень напоминает локализованный нейродермит. Присоединение вторичной пиококковой или кандидозной инфекции может также осложнять течение микоза. В клинической картине при этом преобладают явления мокнутия, мацерации и пустулизации очагов поражения. Больные микозом складок склонны к развитию искусственных и аллергических дерматитов, что является следствием нерационального лечения с применением раздражающих и сенсибилизирующих средств. Длительному течению микозов складок и развитию вторичной инфекции способствует длительное применение мазей, содержащих глюкокортикостероидные гормоны.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Сикоз преддверия носа – это ограниченное гнойное воспаление, затрагивающее волосяные мешочки в области переднего отдела полости носа.
Сикоз, или фолликулит, преддверия носа – относительно распространенное заболевание в отоларингологии и дерматологии, встречающееся повсеместно. Согласно статистическим данным, это наиболее частая форма пиодермии данного участка лица. Чаще всего сикоз встречается среди лиц средней возрастной категории – от 30 до 55 лет. Болеют преимущественно представители мужского пола, что связано с травматизацией кожи во время бритья. Порядка 35-55% случаев заболевания ассоциировано с острыми или хроническими поражениями слизистых оболочек носа и околоносовых пазух. Осложнения наблюдаются редко – менее чем у 5% пациентов.
Причины сикоза преддверия носа
Основной возбудитель вульгарной формы фолликулита – золотистый стафилококк (Staphylococcus aureus). Также выделяют паразитарный вариант, при котором инфицирование гноеродной микрофлорой происходит на фоне уже имеющейся грибковой инфекции. Сикоз развивается вследствие нарушений целостности кожных покровов, снижения местных или общих защитных сил организма. Таким образом, способствовать формированию фолликулита преддверия носа могут следующие состояния и заболевания:
- Воспалительный процесс носовой полости. Сикоз может осложнять течение острых или хронических форм ринитов и синуситов, при которых происходит истончение слизистой оболочки преддверия носа и ее постоянное раздражение гнойным экссудатом.
- Механическое воздействие. Инфицированию кожи данной области способствуют порезы при бритье, микротравмы при очищении полости носа, удалении волос с помощью пинцета при несоблюдении правил асептики и антисептики. Реже патологию вызывают грубые травматические повреждения носа.
- Снижение барьерной функции кожи. Заболевание может спровоцировать недостаточность жирового слоя кожи при чрезмерном использовании обезжиривающих гигиенических средств, постоянная работа в условиях высокой запыленности и/или сухости воздуха.
- Иммунодефицит. К способствующим факторам также относятся сопутствующий сахарный диабет, патологии щитовидной железы, ВИЧ-инфекция, хроническая усталость и психоэмоциональные перегрузки, декомпенсированные поражения внутренних органов.
Симптомы сикоза преддверия носа
Для заболевания характерно хроническое рецидивирующее течение. Первыми признаками обострения выступают зуд и жжение у основания носа. Постепенно к ним присоединяется чувство распирания, напряженности и болевой синдром умеренной интенсивности. Кожные покровы преддверия носа становятся гиперемированными и несколько отечными, на их фоне возвышаются конусообразные гнойнички. Со временем они вскрываются, а на их месте остаются желтоватые корочки, пронизанные волосяными стержнями. Гнойные выделения и скопление большого количества засохших корок приводят к нарушению нормального носового дыхания.
Осложнения заболевания развиваются на фоне отсутствия или неправильно подобранного лечения. Наиболее распространенным из них является экзематизация. В этом случае к уже имеющимся симптомам воспалительного процесса присоединяется мокнутие, существенно усиливается кожный зуд. Реже патология осложняется формированием фурункулов на прилегающих участках, развитием импетиго. Крайне редко наблюдается проникновение патогенной микрофлоры в венозные сосуды лицевой области, а затем – в полость черепа. Это может становится причиной тромбоза пещеристого синуса, менингитов, энцефалитов и других внутричерепных осложнений.
Как правило, постановка диагноза не вызывает сложностей. Основными диагностическими критериями при сикозе преддверия носа являются особенности клинической симптоматики и анамнестические данные. Лабораторные исследования играют роль вспомогательных и назначаются преимущественно с целью дифференциации с другими заболеваниями. Программа первичного обследования больного отоларингологом состоит из следующих этапов:
- Сбор анамнез. При опросе уточняются жалобы пациента, последовательность возникновения симптомов, наличие подобных эпизодов в прошлом. В обязательном порядке выясняются предшествующие травмы или другие способствующие факторы, сопутствующие патологии.
- Физикальное обследование. Внешний осмотр преддверия носа позволяет выявить покраснение кожных покровов, плохо заживающие и умеренно болезненные трещины. В зависимости от стадии сикоза определяются небольшие красные плотные узелки, диаметром с булавочную головку или большое количество грязно-желтых или грязно-зеленых корочек. При отделении последних остается мокнущая язвенная поверхность.
- Лабораторные тесты. В общем анализе крови отображаются неспецифические признаки воспалительного процесса – повышение уровня лейкоцитов, сдвиг лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, повышение СОЭ. Для точной идентификации патогенной микрофлоры и определения ее чувствительности к антибиотикам выполняется бактериальный посев образца гнойных выделений.
Лечение сикоза преддверия носа
Терапевтическая тактика при заболевании консервативная. Основные цели: эрадикация патогенных стафилококков, купирование кожных симптомов, предотвращение рецидивов и устранение способствующих факторов. Большинство пациентов проходит лечение в амбулаторных условиях. Важную роль играет ограничение контакта рук пациента с пораженной областью. Всю лечебную программу можно разделить на следующие составляющие:
- Местная терапия. Представлена примочками с дезинфицирующими средствами (борная кислота, перманганат калия, камфорный спирт), нанесением готовых антибактериальных аптечных мазей (стрептомициновой, тетрациклиновой) и топических кортикостероидов. Между процедурами проводится удаление пораженных волосков.
- Системное лечение. Применяется при недостаточной эффективности местных средств и подразумевает использование антибактериальных препаратов, подобранных с учетом результатов антибиотикочувствительности высеянной микрофлоры. Дополнительно назначаются витаминные комплексы, при необходимости – жаропонижающие средства, антистафилококковый g-глобулин, аутогемотерапия.
- Физиотерапия. Состоит из сеансов УФ-терапии в эритемных дозах, ионофореза с сульфатом меди, лазерного лечения, прогреваний лампой соллюкс с красным фильтром. В тяжелых случаях назначается лучевая терапия в эпиляционной дозе. Все процедуры проводятся в промежутках между нанесением топических средств и еще некоторое время после окончания основного курса лечения с целью профилактики рецидива.
Прогноз и профилактика
Прогноз при сикозе преддверия носа благоприятный. Соответствующие терапевтические мероприятия и соблюдение правил гигиены позволяют добиться полного излечения. Рубцовых изменений, очагов алопеции и участков пигментации на коже, как правило, не остается. Специфической профилактики заболевания не существует. К неспецифическим мероприятиям относят раннее лечение воспалительных патологий носовой полости и придаточных синусов, соблюдение правил антисептики и асептики в процессе бритья и удаления волос, использование средств индивидуальной защиты при работе в условиях повышенной сухости или запыленности воздуха, коррекцию эндокринных или иммунопатологических нарушений.
Врач-оториноларинголог
поликлиники №1
Атрахимович Анна Николаевна
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Читайте также:


