Влияет ли молочница у мужчин на спермограмму
Про молочницу у женщин знают все. Многие, наверное, с ней встречались лично. Но как же обстоят дела с нашими дорогими и любимыми мужчинами? Болеют ли они?

Молочница (или кандидоз) — это грибковое заболевание, вызываемое чаще всего Candida albicans. Человек контактирует с грибком при рождении (при прохождении через родовые пути матери) или в первые недели жизни. Этот микроорганизм живет на кожных покровах и слизистых оболочках человека В НОРМЕ. Если на коже или слизистой оболочке С.albicans начинает превалировать на другими представителями нормальной микрофлоры, то появляется характерный белый налет, похожий на творог.
Особенно этот грибок любит жить там, где тепло и влажно: в складочках и полостях. Полости — это больше про женщин, а вот складочки — как раз мужская тема.
Проявляется это заболевание совсем не самыми приятными симптомами:
Самым частой формой кандидозного поражения половых органов у мужчин является баланопостит — воспаление головки полового члена и внутреннего листка крайней плоти. Очевидно, что баланопоститом болеют только необрезанные мужчины, остальные могут страдать только от баланита (воспаления головки полового члена).
Наиболее важным местным фактором, приводящим к развитию кандидозного баланопостита, является плохая обнажаемость головки полового члена. Если крайняя плоть не оттягивается, то хорошо помыть головку очень сложно.
Это как пытаться вымыть бутылку с узким горлышком, внутри которой был густой жирный йогурт. Можно сколько угодно полоскать ее водой, но жир все равно останется. Так же и с головкой — просто полоскание водой под тугой крайней плотью не способно смыть смегму (секрет, который продуцируют сальные железы крайней плоти). А смегма является хорошей питательной средой для роста бактерий и грибков, в том числе, и рода Candida.
Как правило, для диагностики данного заболевания достаточно обычного осмотра уролога, и опытный врач, просто взглянув на состояние полового члена, сможет поставить верный диагноз. Иногда требуется выполнение микроскопического исследования налета или его культуральное исследование (посев). Биопсия головки полового члена в области эрозий требуется только в случае длительного отсутствия эффекта от лечения.
В некоторых случаях специфического лечения кандидоза не требуется.
Если симптомы кандидозного баланопостита выражены умеренно и не причиняют мужчине страданий, лечение может ограничиться регулярной и правильной гигиеной полового члена и нормализацией образа жизни в целом.
Если же зуд и отек головки выражены сильно, топические противогрибковые препараты (в виде кремов и мазей) могут быть использованы.

- МЫТЬСЯ. РЕГУЛЯРНО. ТЩАТЕЛЬНО. ВОДОЙ. Не надо тереть драгоценный орган мочалкой, поливать его антибактериальным мылом или вкусно пахнущим гелем для душа. Все это может привести к раздражению кожи.
- После душа — вытираться. Целиком. Во всех складочках.
- Носить свободное белье (проветривать надо все).
- Принимать антибиотики только по назначению врача!
- В общем следить за своим здоровьем: контролировать уровень сахара крови, бороться с лишним весом, питаться сбалансированно и вести подвижный образ жизни.

Видите тут пункт про то, что надо остерегаться женщин, которые болеют молочницей? Нет? Правильно, потому что этого делать не надо.
Еще раз обращаю внимание: Candida albicans является представителем нормальной флоры человека и может жить в НОРМЕ на половых органах как мужчин, так и женщин. Только организм пациента и его образ жизни регулируют рост и размножение грибов Candida на коже и слизистых.
Поэтому, если пациент столкнулся с кандидозом, причину нужно искать в нем, а не в его партнерше!
Хотя большинство случаев молочницы у мужчин связано с гетеросексуальным половым актом, молочница не является заболеванием, передающееся половым путем. Оно может возникнуть и у мужчин, которые вообще никогда сексом не занимались! Если женщина проходит лечение от кандидоза, ее сексуальный партнер не обязан тоже лечиться, пока у него нет симптомов инфекции.

Климов Юрий Викторович
Вагинальный кандидоз – заболевание, больше известно как молочница, чаще всего возникает на фоне снижения местного или общего иммунитета. Возбудителем этого заболевания являются дрожжевые грибы рода Candida. В норме многие виды этого рода живут в организме человека и не вызывают патологических изменений. Однако при вышеописанных условиях начинают неконтролируемо размножаться, что вызывает следующие симптомы:
- покраснение слизистой влагалища;
- зуд;
- жжение при мочеиспускании;
- дискомфорт, болевые ощущения при половых актах;
- творожистые выделения;
- увеличение объемов выделений.
Спад иммунитета провоцирует дисбаланс микрофлоры, но всегда имеет собственные причины. Это может быть стресс, эндокринные заболевания, хронические болезни мочеполовой сферы, а также прием антибиотиков широкого спектра. Антибиотики уничтожают не только патогенную, но заодно полезную микрофлору. В результате после отмены препаратов наступает так называемое заселение среды влагалища микроорганизмами. Грибковые организмы могут развиться быстрее, подавляя при этом рост бактерий, обеспечивающих биологическое равновесие.
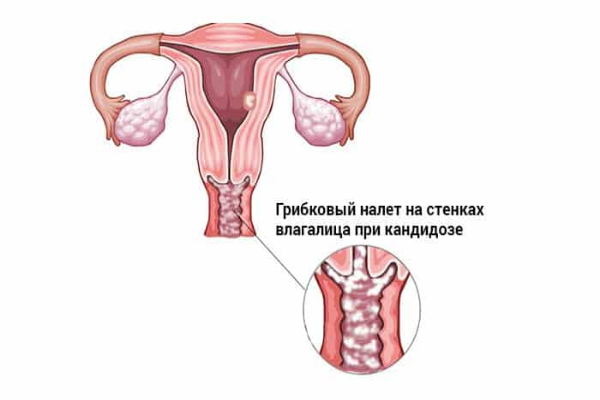
Развитие вагинального кандидоза нередко отмечается у лиц, страдающих сахарным диабетом. Высокий уровень глюкозы провоцирует активное размножение грибковых микроорганизмов, создавая для них благоприятную питательную среду. С этим же связана молочница беременных, у которых в этот период отмечается естественное повышение уровня глюкозы в крови. К тому же ввиду активной перестройки организма после зачатия, у женщин наблюдается временное падение местного и общего иммунитета. Совмещение двух этих факторов увеличивает вероятность возникновения кандидоза.
К дисбалансу микрофлоры влагалища, вызывающей проявления молочницы, могут привести хронические заболевания мочеполовой сферы. Нарушение гормонального фона косвенно связано с иммунной защитой организма.
Внешние проявления вагинального кандидоза имеют сходные симптомы с другими заболеваниями, например, генитальным герпесом, а также с острыми стадиями ряда венерических болезней. Кандидоз может быть их следствием, поэтому крайне важно при первых симптомах обратиться к врачу для постановки точного диагноза и правильного лечения.
Мешает ли молочница беременности?
На саму возможность зачатия вагинальный кандидоз влияет лишь косвенно, но как любое инфекционное заболевание в период беременности оказывает негативное влияние на плод, вызывая ряд осложнений.
Половые акты при молочнице не только не доставляют удовольствия из-за болевых ощущений, но и раздражают и без того воспаленные стенки влагалища. Механическое раздражение слизистой ухудшает ее состояние. Возникают микротрещины и раны, которые в условиях дисбаланса микрофлоры легко инфицируются и плохо заживают.
Чрезмерное размножение грибков Candida в среде влагалища изменяет нормальный кислотно-щелочной баланс. От реакции слизи во многом зависит продолжительность жизни сперматозоида. При кандидозе она сокращается, что уменьшает вероятность наступления беременности. Однако это влияние не критично и не является существенным препятствием для зачатия. Очень важно понимать, что молочница может сильно осложнить беременность и навредить плоду. Наличие заболевания в период вынашивания приводит к выкидышам у каждой третьей беременной, а половина детей у страдающих кандидозом женщин рождается с проявлениями инфекции. Грибки поражают ротовую полость и слизистую глаз ребенка. Впоследствии инфекция может привести к полной слепоте новорожденного. Поэтому молочницу важно вылечить еще до наступления беременности, а если она возникает во время вынашивания, то устранить ее до родов.
Не является непосредственным препятствием для зачатия и хроническая молочница. Но в этом случае негативную роль могут сыграть факторы, провоцирующие хроническое заболевание. Частые рецидивы говорят о сбоях иммунной системы или наличия сторонних инфекций. Лечение на фоне беременности усложняется медикаментозным риском для плода. Но все же это не повод для искусственного прерывания беременности. Необходимо своевременно обратиться в клинику к гинекологу для лечения заболевания и сохранения плода.
Что делать, если беременность наступила на фоне молочницы
Факт наличия молочницы может быть установлен только в медицинском учреждении. Наличие похожих симптомов у беременной женщины– это повод для немедленного обращения к гинекологу, ведь молочница несет в себе серьезные риски для плода. Надо сказать, что у беременных она возникает в 3 раза чаще и требует безотлагательного лечения. В любом случае, если женщина, будучи беременной, или нет, подозревает у себя наличие кандидоза (молочницы), только врач может назначить адекватное обследование, и точно поставить диагноз, чтобы выявить маскирующиеся инфекции при их наличии, и максимально правильно провести лечение.
В зависимости от стадии протекания болезни, врач назначает местное или комбинированное медикаментозное лечение. Это могут быть противогрибковые вагинальные свечи, мази, медикаменты для приема внутрь в сочетании с коррекцией рациона питания. Помните, даже при схожих симптомах не стоит прибегать к самолечению, на кону может стоять не только Ваше здоровье, но и ребенка.
Влияние молочницы на плод
Грибы рода Candida на ранних сроках беременности напрямую не угрожают эмбриону. Но вызываемое ими заболевание создает сильный физический и психологический дискомфорт у будущей матери. Зуд, боли в промежности, жжение при мочеиспускании делают женщину раздражительной, вызывают не проходящее чувство тревоги о здоровье вынашиваемого малыша. Такое состояние крайне нежелательно для беременных. Оно вредит иногда эмбриону даже больше, чем сама молочница, особенно в первый триместр, когда идет формирование органов и систем организма. Поэтому будущим мамам, даже при возникновении молочницы в период беременности, что не является редкостью, необходимо соблюдать спокойствие, тщательно выполняя предписания врача.
Лечение молочницы у беременных
К сожалению, большинство эффективных противогрибковых препаратов, успешно борющихся с вагинальным кандидозом, противопоказаны беременным женщинам, поскольку в той или иной мере вредны для плода. Обычно врач назначает медикаменты местного воздействия. Это вагинальные свечи, мази, содержащие фунгициды (вещества, подавляющие развитие грибов).
Начиная со второго триместра, врач может назначить препарат для приема внутрь. Список разрешенных препаратов увеличивается по мере приближения к концу беременности, поэтому у большинства пациенток шансы избавиться от заболевания до родов велики. Медикаменты подбираются индивидуально. Значение имеет запущенность молочницы, история предыдущих рецидивов, методы лечения. При необходимости выполняется лабораторное исследование, выявляющее влияние препарата на конкретный вид возбудителя.
Хронические и сложно поддающиеся формы молочницы необходимо контролировать и всячески стараться побороть. Вагинальный кандидоз нередко возникает и на фоне прогрессирующего сахарного диабета. Возможно понадобится обследовать эндокринную систему и в случае выявления или прогрессирования сахарного диабета, понизить уровень сахара в крови, подобрав препарат, а также соблюдая диету с низким содержанием простых углеводов и животных жиров. Параллельно с влиянием на основную причину, рекомендуется проводить местное лечение, чтобы не допустить осложнений.
Молочница у мужчин
Дрожжеподобные грибки Candida присутствуют как во влагалище, так и на слизистых эпителиях мужского полового органа. Но у мужчин этот грибок гораздо реже выходит из-под иммунного контроля. Обычно проблемы возникают на фоне других заболеваний, о которых мужчина может не подозревать. К дисбалансу микроорганизмов, населяющих слизистый эпителий, также может привести прием мощных антибиотиков, нарушение гигиены, слишком тугое или синтетическое нижнее белье, злоупотребление сладкой пищей, алкоголем, прием наркотических средств, а также прочих веществ, снижающих иммунитет.
У мужчин кандидоз проявляется зудом в области головки полового члена, появлением на ней и крайней плоти очагов покраснения, жжением при мочеиспускании. Наличие этих симптомов доставляет мужчине сильный дискомфорт. На развитых стадиях заболевания становится невозможным половой акт, что может вызвать временную, а иногда даже продолжительную импотенцию психологического генеза.
Молочница у мужчин протекает легче, чем у женщин, и зачастую может пройти сама. Но при отрицательной динамике необходимо медикаментозное лечение. При запущенных стадиях инфекция может восходить по мочеиспускательному каналу, поражая простату, мочевой пузырь, другие органы мочеполовой сферы и даже стать причиной бесплодия.

Бесплодие в браке, к сожалению, становится все большей проблемой в современном обществе. Приблизительно 15% супружеских пар не могут зачать ребенка в естественном цикле. В половине случаев бесплодного брака имеет значение мужской фактор. Крайне важным, в том числе и с психологической точки зрения для мужчины определить причины нарушения фертильности (плодовитости) и установить могут ли они быть излечены. К счастью, с появлением современных вспомогательных методов репродукции путь к беременности и ребенку, несмотря на всю сложность, стал возможным. В информации, которая будет представлена далее, вы сможете больше узнать обо всех возможных вариантах лечения. Тем самым вы будете лучше подготовлены перед визитом к урологу или специалисту-репродуктологу.
Что происходит в нормальных условиях?
Что такое мужское бесплодие?
Мужское бесплодие это состояние, при котором мужчина не способен к оплодотворению. Нарушение фертильности может быть обусловлено либо нарушением сперматогенеза, либо каким-либо препятствием для нормально сформированных в яичках сперматозоидов на пути до влагалища женщины.
Каковы причины мужского бесплодия?

На приеме врач постарается выяснить структурные, наследственные, гормональные факторы, которые могут быть причиной нарушений репродуктивной системы.
Нарушение сперматогенеза (секреторное бесплодие) - наиболее частая причина мужского бесплодия. Исследование эякулята (спермограмма) выявляет снижение концентрации, подвижности или малое количество морфологически нормальных форм сперматозоидов.
Варикоцеле - расширение вен мошонки различной степени достаточно распространенное состояние у мужчин (до 16%). У бесплодных мужчин варикоцеле выявляется у 40%. Нарушение венозного оттока из яичка является причинным фактором бесплодия у мужчин. Варикоцеле достаточно легко выявляется при осмотре у врача. Эта причина бесплодия легко устраняется с помощью хирургической коррекции.
Аутоиммунное бесплодие - появление антител (иммунный ответ) на собственную сперму является следствием травмы мошонки, перенесенных операций или воспалительных процессов. Антитела отрицательно влияют на подвижность и оплодотворяющую способность сперматозоидов.
Нарушение проходимости семявыносящих протоков (обструктивное бесплодие) - может быть вызвано целым рядом факторов, таких как неоднократные эпизоды инфекции половых путей, предшествующими операциями на органах мошонки (в том числе и вазотомия), нарушение нормального развития и непроходимость протоков. Обструкция может быть на любом уровне, начиная от придатка яичка вплоть до семенного холмика.
Гормональные нарушения - гормоны вырабатываемые гипофизом стимулируют секреторную и эндокринную функции яичка. Поэтому уровень гормонов имеет существенное значение в нормальном сперматогенезе.
Генетическое бесплодие - генетика играет ключевую роль в области рождаемости. Отклонения, которые касаются количества, и структуры хромосом влияют на фертильность мужчин.
Лекарственное воздействие - ряд медикаментозных средств, которые мужчины могут принимать по поводу других заболеваний, оказывают негативное влияние на сперматогенез, подвижность сперматозоидов и эякуляцию.
Диагностика мужского бесплодия
Диагностика мужского бесплодия основывается на данных истории жизни и перенесенных заболеваний, осмотра и исследования эякулята. Спермограмма должна быть выполнена квалифицированным специалистом на хорошем оборудовании. По данным спермограммы оценивается количество, подвижность и процент морфологически нормальных форм сперматозоидов. Даже если в спермограмме имеются низкие значения по указанным параметрам, это не означает абсолютного бесплодия. Снижение показателей в ряде случаев требует дальнейшего обследования. Например, может потребоваться трансректальное ультразвуковое исследование для того чтобы определить состояние семенных пузырьков, наличие кист по ходу семявыносящих протоков на уровне предстательной железы. У части пациентов необходимо исследовать уровень гормонов (повышение фолликулостимулирующего гормона указывает на недостаточную функцию яичек). При небольшом объёме яичек, а также соответствующей клинической картине рекомендуется генетическое обследование. Завершающим этапом диагностики является биопсия яичек, которая выполняется через небольшой разрез под общим обезболиванием. В настоящее время биопсию яичка редко проводят как отдельную процедуру. Как правило, она сочетается с работой эмбриолога, который пытается получить сперматозоиды из ткани яичка для проведения последующих современных методов репродукции (ИКСИ).
Лечение мужского бесплодия
Лечение мужского бесплодия зависит от конкретной задачи, которую ставит перед врачом супружеская пара. В некоторых особо тяжелых случаях лечение не проводится. Современным подходом является сочетания медикаментозного, хирургического лечения с высокими медицинскими технологиями (ЭКО, ИКСИ).
Хирургическое лечение. В настоящее время хорошо известная техника подпахового доступа для ликвидации варикоцеле стала, по сути, амбулаторной операцией. Исследования большой когорты пациентов показали, что после устранения варикоцеле улучшаются показатели концентрации, подвижности и процент морфологически нормальных форм сперматозоидов. Весьма эффективна и микрохирургическая техника восстановления проходимости протоков, в основном у пациентов после вазотомии.
Медикаментозное лечение. Лекарственная терапия мужского бесплодия складывается из назначения гормональных препаратов и средств, влияющих на подвижность и качественные параметры сперматозоидов.
Если медикаментозное лечение не привело к беременности и улучшению показателей спермограммы не стоит отчаиваться. В современной медицине есть целый ряд высокотехнологичных вспомогательных репродуктивных технологий. В зависимости от сути проблемы вам могут предложить:
- Внутриматочная инсеминация (IUI) - введение сперматозоидов непосредственно в полость матки через специальный катетер. Этот метод применяется у супружеских пар, у которых бесплодие связано с подавлением функции сперматозоидов шеечной слизью (положительная проба Курцрока-Миллера), снижением процента активно-подвижных сперматозоидов, аутоиммунным бесплодием.
- Экстракорпоральное оплодотворение ЭКО (IVF) - оплодотворение вне организма женщины. Яйцеклетка женщины оплодотворяется спермой мужа или донора в условиях специальной лаборатории. При ЭКО, как правило, проводится гиперстимуляция яичников с последующей их пункцией для получения нескольких яйцеклеток. После 48-72 часов инкубации оплодотворенные яйцеклетки (2-3 эмбриона) вводятся в полость матки. Первоначально метод ЭКО использовался у женщин с непроходимостью маточных труб. В настоящее время показания существенно расширились. ЭКО выполняется у супружеских пар, у которых присутствует мужской фактор бесплодия (олигоастенотератозоооспермия).
- Интрацитоплазматическая инъекция сперматозоида ИКСИ (ICSI). Эта процедура стала революцией в лечении тяжелых форм мужского фактора бесплодных пар. Она заключается в непосредственном введении сперматозоида микроскопической иглой в яйцеклетку при 40- польном увеличении с целью её оплодотворения. Полученный эмбрион в последующем переносится в полость матки, как и при процедуре ЭКО. С появлением ИКСИ беременность стала возможной у супружеских пар, у которых присутствует тяжелые нарушения по мужскому фактору (азооспермия-отсутствие сперматозоидов в эякуляте). Для этого у мужчины выполняется пункция и аспирация яичка или придатка (TESA).
Часто задаваемые вопросы
Какие заболевания могут влиять на фертильность мужчины?
Целый ряд заболеваний может негативно влиять на сперматогенез. К ним можно отнести заболевания почек (гломерулонефрит, ХПН), онкологические заболевания и в особенности рак яичек, инфекции передаваемые половым путем, метаболические нарушения и эндокринные заболевания. Кроме того, банальные простудные заболевания с повышением температуры могут приводить к снижению показателей в спермограмме (не рекомендуется исследовать эякулят после перенесенных ОРВИ). Такие заболевания как муковисцедоз приводят к отсутствию сперматозоидов в эякуляте из-за непроходимости протоков или патологии на уровне семенных пузырьков.
Влияет ли курение на сперматогенез?
Да. В проведенных исследованиях было отмечено, что курение приводит к нарушению подвижности сперматозоидов и негативно влияет на семенную плазму (продукт семенных пузырьков, являющийся питательной средой для сперматозоидов)
Влияет ли прием стероидных препаратов на фертильность у мужчины?
Да. При регулярном использовании стероидных препаратов (некоторые мужчины увлекаются приростом мышечной массы тела) нарушается нормальный гормональный баланс и нарушается сперматогенез.
Могут ли у мужчины с отклонениями в спермограмме появиться дети с врожденными дефектами?
Совсем не обязательно. Риск появления врожденных дефектов у детей для большинства пар, обращающихся по поводу бесплодия в целом такой же, как и в общей популяции. Хотя для пациентов, у которых причиной бесплодия является генетический фактор, риск врожденных дефектов повышается. Этим парам необходимо получить медико-генетическую консультацию.
Что самое главное, о чем мужчина должен знать при бесплодии?
Планирование беременности – важный момент, и необходим серьёзный подход обоих родителей. Чтобы увеличить шанс быстрого оплодотворения, а также пройти мимо возможных патологии плода, обоим родителям необходимо пройти комплексное обследование. В мужское обследование входит диагностика, которая является спермограмма.
Что такое спермограмма?
Спермограмма — это анализ, который позволяет оценить различные качественные и количественные показатели семенной жидкости (спермы) мужчины и содержащихся в ней сперматозоидов.
Спермограмма является одним из основных методов диагностики мужского бесплодия, однако не является тестом на бесплодие. Это означает, что данный анализ может быть очень полезным для определения различных причин мужского бесплодия, однако его результаты не могут в полной мере характеризовать способность мужчины зачать ребенка.

Что такое сперма, семенная жидкость и сперматозоиды?
Сперматозоиды составляют лишь незначительную часть объема спермы (не более 5%).
Большую часть массы спермы составляет жидкость, состоящая из воды и растворенных в ней органических и минеральных веществ, которая вырабатывается в семенных пузырьках и предстательной железе.
Несмотря на тот факт, что строение сперматозоидов, скорость их движения и их общее содержание в сперме являются ключевыми параметрами, определяющими вероятность зачатия, далеко не во всех случаях хороший анализ спермограммы гарантирует тот факт, что мужчина может зачать ребенка.
Около 30% мужчин, страдающих бесплодием, имеют совершенно нормальные показатели спермограммы.
Плохие показатели спермограммы также не следует рассматривать как окончательное заключение о бесплодности мужчины, так как даже при плохих показателях состава спермы возможность того, что мужчина все-таки может зачать ребенка, не исключается.
Как подготовиться к спермограмме?
Для того, чтобы повысить точность анализа, перед спермограммой рекомендуется:
- Отказаться от половых актов и мастурбации в течение 4-5 дней до сдачи анализа;
- Как можно раньше перед анализом (лучше всего не позднее, чем за 3 месяца) прекратить потребление алкогольных напитков и курение, а также прием наркотиков (в том числе кокаина и марихуаны);
- За несколько недель до сдачи анализа прекратить прием любых лекарств или пищевых добавок, если их использование не было согласовано с врачом, назначившим проведение спермограммы;
- В течение 1 недели до сдачи спермограммы - не принимать горячую ванную, не посещать баню или сауну;
- По крайней мере за несколько недель до сдачи анализа - уменьшить физические нагрузки до уровня ниже среднего.
Как сдать сперму для спермограммы?
Обычно получение спермы для проведения спермограммы проводится путем мастурбации и эякуляции в специальный контейнер.
Существует два варианта – клиника или дом.
Ввиду того что для получения правильных результатов анализа сперма должна быть подвергнута анализу не позднее чем через 1 час после эякуляции, большинство врачей рекомендуют проводить сбор спермы непосредственно в клинике где будет проводиться анализ (в специальном помещении).
Само собой, сбор спермы в клинике более предпочтительный, ведь там сразу могут приступить к обследованию спермы. Для комфорта, мужчин заводят в специальную комнату, не напоминающую больничную палату и красиво оформленную. Для возбуждения будут предоставлены специальные журналы или видео соответствующего момента.
Если Вам более удобно сдать материал для анализа в дома, помните, что в таком случае обследование будет длиться в течении часа, иначе результат будет совсем не точным.
Сперма собирается в специальный чистый контейнер. Запрещено делать семяизвержение в презерватив, потому что смазка презерватива влияет на результат анализа. Также не советуется, собирать сперму после прерванного секса: останутся следы микрофлоры вагинальной женщины.
В тех случаях, когда по религиозным или моральным соображениям мастурбация невозможна для сбора спермы, могут быть использованы специальные презервативы, которые используются парой во время полового акта.

Подробно о причинах возникновения, признаках и последствиях молочницы у мужчин, как провляется болезнь и какими препаратами лечить, рассказывает ProstoВaby.
Развитие молочницы, или кандидоза, в организме человека провоцируют грибы рода Кандида, преимущественно Candida albicans. Для них характерны наиболее выраженные патогенные свойства (по сравнению с другими возможными разновидностями возбудителей данной инфекции). Широко распространенные в природе, эти дрожжеподобные грибы присутствуют на коже и здоровой слизистой людей, однако при некоторых условиях могут начать интенсивно размножаться, из-за чего и возникает болезнь. Обычно грибковая инфекция ограничивается поверхностными поражениями, чаще всего затрагивая половые органы человека.
Мужчины сталкиваются с данной проблемой во много раз реже, чем женщины. Это обусловлено тем, что в отличие от женщин, гормональный фон и анатомические особенности строения мужских наружных половых органов не создают благоприятных условий для размножения грибка, вызывающего кандидоз.
Молочница у мужчин преимущественно не связана с его половыми контактами. То есть, он может заразиться данной инфекцией при половом акте, но развиваться болезнь будет только при наличии благоприятных для этого условий. Поэтому проявление заболевания – симптом, свидетельствующий о том, что организме мужчины что-то не ладно. Развитию болезни зачастую способствуют:
- снижение общего иммунитета из-за стресса и психологических перегрузок, инфекционной болезни, перемены климата, гиповитаминоза;
- длительный прием антибиотиков, в том числе и без необходимых сопутствующих противогрибковых препаратов;
- проблемы с эндокринной системой (особенно сахарный диабет);
- врожденный или приобретенный иммунодефицит (ВИЧ).
Первый вопрос, который волнует каждого мужчину, бывает ли молочница у мужчин и как она проявляется. Кандидоз половых органов у мужчины проявляется в виде зуда, жжения и покраснения головки полового члена, отека головки и крайней плоти, образования белого творожистого налета на них. При этом половой акт часто сопровождается болезненностью, а при мочеиспускании ощущается дискомфорт. Симптомы кандидоза могут усиливаться после полового акта, а иногда беспокоить мужчину только во время него. Какими бы ни были признаки молочницы, на их проявление мужчине надо обязательно реагировать, ведь поврежденная грибковой инфекцией слизистая не сможет полноценно выполнять свою защитную функцию, что только усугубит течение болезни.
Наиболее частыми проявлениями кандидоза половых органов у представителей сильного пола является баланит (кандидоз головки полового члена) и баланопостит (поражение инфекцией кожи головки полового члена и внутреннего листка крайней плоти). Кандидозный уретрит (кандизозное воспаление мочеиспускательного канала) наблюдается достаточно редко.
Следует заметить, что врожденный фимоз, удлиненная крайняя плоть способствуют развитию кандидоза, именно поэтому у мужчин с обрезанной крайней плотью риск заболеть молочницей гораздо ниже.
Кандидоз половых органов у мужчины может иметь острую форму (при этом ее симптомы наиболее ярко выражены), хроническую форму (болезнь протекает длительно, имеет частые рецидивы), или проявляться только в виде носительства (проходить бессимптомно).

Кандидоз половых органов у мужчины прямого влияния на возможность зачатия им ребенка не оказывает. При проведении анализов молочница может выявиться в спермограмме, но на качестве спермы не отражается. Однако, проявляясь в виде весьма неприятных симптомов, вызывая боль и дискомфорт при половом акте, болезнь приводит к снижению сексуального желания у мужчины. Соответственно, количество половых актов уменьшается, вместе с этим также и вероятность зачать ребенка.
Кроме того, в особо тяжелых случаях, а также при отсутствии необходимого лечения, молочница может повлечь за собой серьезные осложнения, отражаясь при этом на мужском здоровье. Инфекция может затронуть мочевой пузырь мужчины, мочеточники и почки, вызвать воспаление органов его репродуктивной системы (предстательной железы), спровоцировать нарушение притока семенной жидкости (вследствие воспалительных процессов), вызвать фимоз (невозможность обнажения головки полового члена из-за сужения крайней плоти) и парафимоз (ущемление головки по причине фимоза).
Мужчине важно помнить – пускать течение болезни на самотек, заниматься самодиагностикой, а тем более самолечением не стоит. Игнорирование проблемы чревато переходом болезни в хроническую форму, которая может плохо поддаваться лечению. Кроме того, в одних случаях кандидоз диагностируется как отдельное заболевание, а в других – сопутствует одной из инфекций, передающихся половым путем, поэтому мужчине может потребоваться комплексное лечение.
Если мужчина наблюдает перечисленные выше симптомы, ему необходима консультация уролога или венеролога. Диагностируют кандидоз на основании осмотра пациента, исходя из симптомов и течения заболевания. При этом для подтверждения диагноза дополнительно проводят лабораторные исследования – микроскопию мазка (для выявления возбудителя), бактериологический посев (для количественной оценки возбудителя, определения чувствительности микроорганизмов к противогрибковым препаратам). Доктор может порекомендовать пациенту еще раз сдать анализы после завершения курса лечения, дабы удостовериться в его эффективности.
Поскольку молочница часто носит смешанный характер, для выявления сопутствующих заболеваний, передающихся половым путем, возможно, потребуется проведение дополнительных исследований.

Исходя из результатов проведенных анализов, доктор назначает схему лечения. При этом пациенту могут быть прописаны противогрибковые препараты местного действия, которые устраняют явления воспалительного процесса – кремы и мази, либо же системные медицинские препараты, оказывающие влияние на организм в целом – таблетки или капсулы. Выбор доктором того или иного лекарства будет обусловлен клинической картиной болезни. Если речь идет о хронической форме заболевания – лечение может быть длительным и поэтапным. Кроме того, пациента могут направить на дополнительное обследование для выявления факторов, провоцирующих рецидивы молочницы.
Если кандидоз половых органов диагностирован у одного из представителей пары, во избежание повторного инфицирования лечение, необходимо проходить обоим партнерам.
Для предотвращения развития кандидоза в будущем от мужчины потребуется:
- пересмотреть питание – употреблять в пищу минимум простых углеводов, сладостей и мучных изделий (особенно, из дрожжевого теста), помнить о пользе для организма молочных продуктов, содержащих живые бактерии;
- поддерживать защитные силы организма – избегать стрессов, нормализовать сон, заниматься спортом, проводить профилактику ОРВИ, принимать витамины, ограничить употребление алкоголя;
- следить за личной гигиеной, отказаться от ношения тесного и синтетического нижнего белья, от использования ароматизированных средств для интимной гигиены;
- отказаться от беспорядочной половой жизни.
Читайте также:


