Сухая экзема кистей осложненная микозом
Экзема сухая представляет собой кожное заболевание, носящее воспалительный характер, проявляется в виде сухости кожи и образованием трещин на поверхности участков тела. Болезнь зависит от сезона, пик недуга приходится на сухой зимний период во время низких температур. В летние и весенние периоды оно проявляется достаточно редко. Данная патология поражает в одинаковой мере как мужчин, так и женщин. Рассмотрим основные причины возникновения сухости кожи, а также симптоматику болезни. А более подробно узнать можно в статье об экземе.
Провоцирующие факторы
Появление сухой экземы могут вызвать как внутренние, так и внешние факторы. Внешние факторы – это:
- Повышенная сухость воздуха;
- Взаимодействие кожного покрова с химическими веществами. К ним можно отнести любые средства гигиены, это также касается и бытовой химии. В их состав входит щелочь и ее компоненты, которые способствуют раздражению кожи;
- Профессия. Такого рода заболевание свойственно людям, которые в сфере своей деятельности часто взаимодействуют с аллергенами.
Внутренние факторы, способствующие появлению экземы:
- Сбой в работе пищеварительной системы человека. Провокаторами развития болезни являются гастрит, панкреатит, заболевания печени, аллергии и инфекционные заболевания.
- Наследственная предрасположенность.
- Стрессовые ситуации. По статистике, возникает болезнь достаточно часто после перенесенных нервных расстройств и переживаний.
- Сухая экзема кожи рук – наиболее популярный вид проявления заболевания, достаточно редко она проявляется на нижних конечностях и затрагивает кожный покров ног. Сухая экзема пальцев рук проявляется в виде пересыхания кожного покрова, образовываются шелушения. В таких ситуациях кожа натягивается, очень четко вырисовывается кожный рисунок.
- На пораженных участках кожный покров краснеет, после чего могут появляться папулы красного цвета, начинает невыносимо зудеть эпидермис, что приводит к нарушению сна и способствует моральному истощению. В такие моменты кожа начинает напоминать старый фарфор в трещинах, поражаться экземой могут также стопы ног.
- Проявляется сухая экзема кожи ног в виде роговых участков кожи. Обратить внимание в самом начале достаточно сложно, потому что кожные участки на ногах более грубые. Заметить проблемы можно по появляющимся пузырькам, шелушениям и раздражающему зуда.
- Оттягивать визит к врачу не стоит, хороший дерматолог сразу определит вид заболевания, в противном случае можно вовсе смазать всю картину, после чего потребуется дополнительная дифференциальная диагностика для определения точного вида поражения.
Лечение сухой экземы находится в компетенции дерматологов и дермакосметологов, назначить соответствующее лечение можно только после определения всех факторов, приведших к рецидиву и полному сбору анализов.
Проводить лечение недуга необходимо только комплексно, наряду с устранением очагов инфекции, необходимо пройти комплекс мер по восстановлению ЖКТ, излечиться от возможного присутствия паразитов, ведь без устранения внутренних факторов ничего не получится, и болезнь снова возникнет в ближайшем будущем.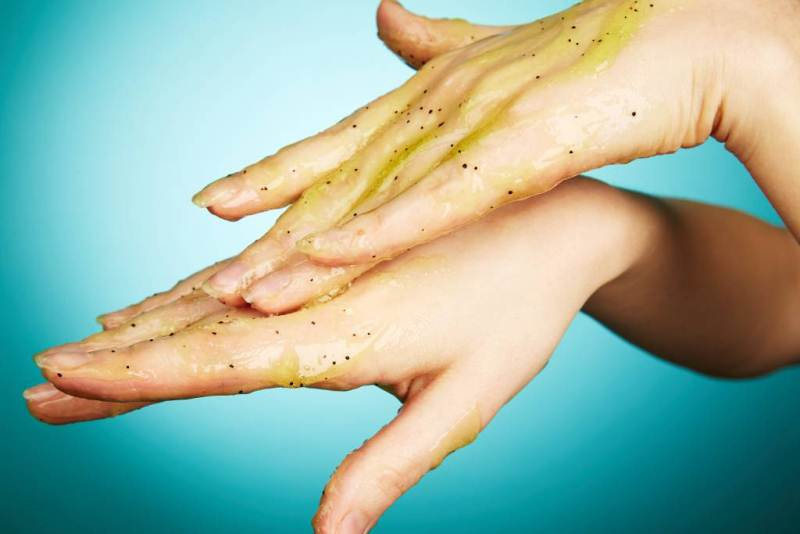
Лечение
Для проверки кожи пациента на предмет воздействия внешних факторов врачи выписывают также следующие методики лечения:
- Лактотерапия.
- Плазмолифтинг.
- Энтеросорбция.
- Гемосорбция.
- К данным методам обращаются только в экстренных случаях, когда болезнь переходит в хроническую форму, возможно применение уколов с соком алоэ.
- Положительными отзывами, как средство лечения сухой экземы, на форумах остается мазь Белосалик, которая эффективно помогает в борьбе с данной болезнью. Гидрокортизоном советуют не злоупотреблять при применении, чаще можно использовать облепиховое масло, смазывать им руки и ноги. Как народный способ лечения советуют использовать капустный лист или сырой картофель. Такие ингредиенты нужно привязывать на напротяжении 3 дней для облегчения зуда и жжения.
![]()
Что еще нужно знать о сухой экземе
Экзема представляет собой заболевание, которое невозможно до конца победить, однако благодаря опытным специалистам ее можно держать под контролем. Программа лечения должна подбираться индивидуально в зависимости от особенностей организма.
Обращайте внимание на то, как проводит комплекс лечения ваш врач: если ему не интересен ваш образ жизни, режим питания, эмоциональное состояние, тогда лучше обратиться к другому специалисту.
Многие ошибочно предполагают, что вылечить экзему возможно при помощи диет, но это не так. Благодаря правильному питанию можно исключить факторы, провоцирующие возникновение заболевания, для этого стоит сдать анализы на пищевые аллергены, после чего составить список продуктов, разрешаемых к употреблению.
В случаях острой и подострой экземы прием витаминов может вообще быть опасен, особенно витаминов группы В. Во время проявления болезни полезными свойствами обладает лишь витамин С, который синтезирует кортикостероидные гормоны.
Что касается морской воды, то данная терапия оказывает положительное влияние лишь при атипическом дерматите, а вот при сухой экземе лишь облегчит состояние больного. Также лучше во время отдыха больше расслабляться и не нервничать, а само лечение доверить доктору.
Трофическая венозная экзема – что это такое?
Трофическая венозная экзема – это патологическое состояние, протекающее в виде аутоимунного дерматита, то есть, серозного неинфекционного воспаления кожи (по большей части сосочкового слоя дермы и эпидермиса), сопровождающееся симптомами отёка, покраснения, зуда и боли.
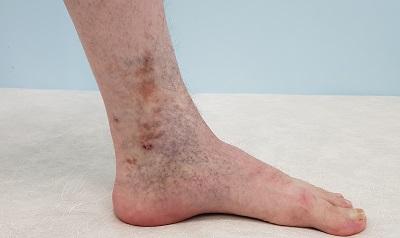
Венозная экзема является разновидностью и распространённой формой экземы, которая обусловлена застойными явлениями в коже, вследствие нарушения венозного оттока. Венозную экзему также называют варикозной, застойной или гравитационной. Она чаще всего имеет хроническое (рецидивирующее) течение. Патология поражает одну или обе нижние конечности в сочетании с венозной недостаточностью. В современной европейской, и наиболее востребованной ведущими специалистами, классификации хронических заболеваний вен – CEAP, данная патология обозначается как С4а. Это означает достаточно тяжёлое поражение тканей вследствие хронического венозного отёка.
Почему возникает трофическая венозная экзема
Венозная экзема чаще всего наблюдается у пациентов среднего и пожилого возраста - по данным ведущих европейских дерматологов, она поражает до 20% пациентов старше 70 лет. Это связывают со следующими причинами:
- Варикозное расширение вен.
- Перенесённый тромбоз глубоких вен пораженной конечности.
- Наличием венозных трофических язв.
- Перенесённый целлюлит на пораженной конечности.
- Хронический отеком голени, усугубляемым жаркой погодой и длительным статическим положением (стоянием).
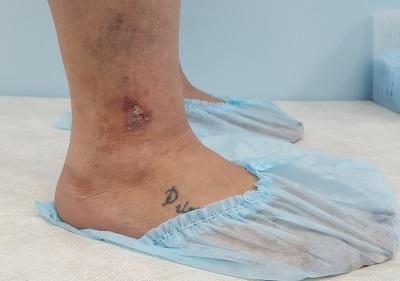
Достаточно часто признаки экземы можно обнаружить и у молодых пациентов с длительным анамнезом варикозной болезни. Нет доктора, как в государственной, так и в частной клинике, который бы не наблюдал венозную экзему у пациентов до 40 лет.
Причины появления трофической венозной экземы
В чём же главные причины появления венозной экземы:
- Нарушение работы венозных клапанов в связи расширением венозных сосудов.
- Изменения венозного оттока, формирование патологического сброса (рефлюкса) крови.
- Патологическое депонирование крови в дистальных отделах нижних конечностей.
- Формирование атипичного иммунного ответа в коже с нарушенным кровотоком и появление реакции воспаления.
Трофическая венозная экзема – это очень плохо
Варикозная экзема имеет хроническое, рецидивирующее течение и склонность к прогрессированию. Достаточно часто можно встретить ситуацию, особенно, в государственных больницах, когда лечением венозной экземы занимаются только дерматологи. Учитывая главную этиологическую составляющую патологии, нарушение венозного оттока, лечение таких пациентов занимают годы.
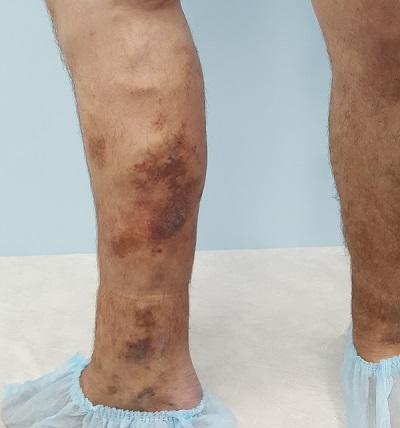
Болезнь медленно отступает, но неизменно появляется вновь. Более того, трофические изменения нижних конечностей прогрессируют, присоединяется липодерматосклероз, а затем появляется язва.
Трофическая венозная экзема – симптомы
Застойная экзема, являясь разновидностью дерматита, имеет характерные для него симптомы:
Так же, присутствуют симптомы варикозной болезни: варикозные узлы, ультразвуковые признаки варикозной болезни.
Почему трофическая венозная экзема практически всегда появляется на нижних конечностях?
Ответ на данный вопрос кроется в патогенезе варикозной болезни, доминирующей причине венозной экземы. Варикозная болезнь поражает исключительно нижние конечности, где по градиенту гравитации именно в их дистальных отделах возникают трофические нарушения. Одним из которых является венозная экзема.
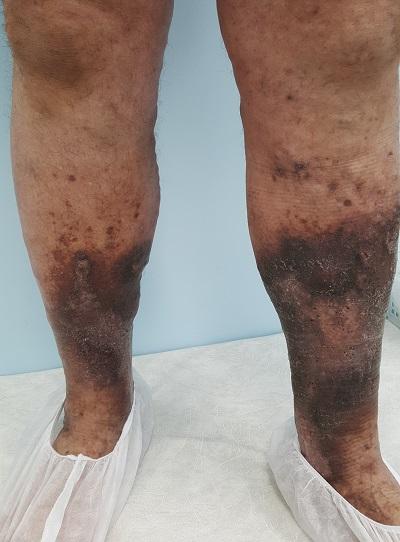
Патологические экзематозные изменения в коже нижних конечностей чаще всего обусловлены именно варикозной болезнью, так как именно она является причиной нарушения венозного оттока (до 90 % по данным ведущих экспертов области).
Трофическая варикозная экзема – варианты течения
Венозная экзема имеет тенденцию к рецидивированию и хроническому течению заболевания в течение всей жизни. Также экзема прогрессирует, вовлекая всё новые участки кожного покрова, нередко происходит присоединение инфекции, что даже может привести к развитию жизнеугрожающего состояния. Если не лечить венозную патологию, ведущий фактор развития экземы, трофические изменения кожи приводят к формированию уже застойной язвы. Лечить которую много сложнее.
Трофическая венозная экзема – диагностика
Диагностика венозной экземы в государственных и частных городских медицинских учреждениях нередко начинается в кабинете дерматолога, где специалист оценивает локальные изменения кожного покрова. Здесь очень важно, чтобы пациент был вовремя направлен к хорошему флебологу. Если экзематозные изменения связаны с венозной патологией, то лечение только кожных проявлений, скорее всего, будет малоэффективно. Даже визуальный осмотр флеболога с применением всевозможных функциональных проб, часто не выявляет истинную причину патологии. На данном этапе лучшим решением будет хорошее ультразвуковое исследование вен нижних конечностей.
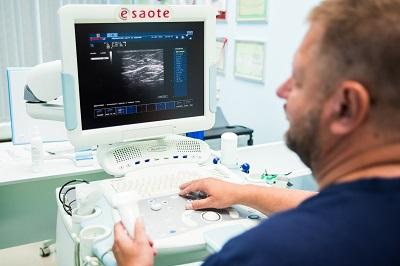
Только грамотная современная диагностика венозной системы поможет определиться с верной тактикой лечения.
Трофическая экзема, лечение в Москве
Хорошее лечение венозной экземы в Москве можно условно разделить на местное (топическое воздействие на кожное воспаление) и лечение венозной системы. В первом, нередко, активно участвует врач-дерматолог. Местное лечение включает:
- Мази и кремы, стероидные препараты, как в составе последних, так и в составе системного лечения.
- Применение антибиотиков и антисептиков при присоединении инфекции.
Нередко, в условиях государственной медицины, помощь пациенту заканчивается на этапе вышеуказанного топического лечения. Это не самое лучшее решение, так как в основе болезни лежат совершенно другие причины и рецидив болезни не заставит себя долго ждать. А именно, венозный стаз, требующий несколько другого подхода. Очень важно, чтобы пациент в Москве вовремя попал на приём и диагностику к хорошему флебологу, который сможет определить правильную тактику ведения пациента. В основе лечения венозной экземы лежит устранение стаза и улучшение венозного оттока крови. Коррекция последнего, чаще всего, заключается в удалении патологически изменённых варикозных вен. Наличие в современных московских центрах инновационных технологий позволяет эффективно лечить даже осложнённые формы варикозной болезни, причём, в амбулаторных условиях.
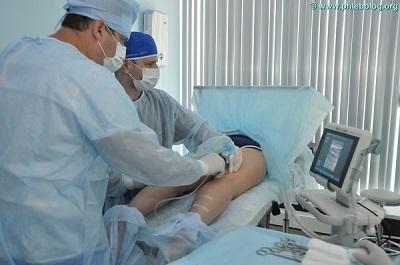
Ведущие медицинские центры в Москве по лечению венозной патологии для этих целей используют методики термооблитерации. В хорошем городском медицинском флебологическом центре можно рассчитывать на безопасное эффективное лечение. Современные процедуры удаления вен выполняются под местной анестезией через проколы кожи с минимальной операционной травмой.
Трофическая экзема — лечение в домашних условиях, лечение народными средствами
Ведущие специалисты Московского Инновационного Флебологического Центра категорически не рекомендуют самостоятельно заниматься лечением венозной экземы в домашних условиях, особенно при помощи пресловутых народных методик. Так как в этом случае, вы не только не получите эффект от лечения, но и можете столкнуться с рядом новых и даже более серьёзных осложнений.
Трофическая варикозная экзема – лечение без операции
Главным фактором развития застойной экземы является патология венозной системы. Поэтому ни о каком эффективном лечении без радикального вмешательства говорить не приходится. Лучшим решением будет купировать воспаление и провести процедуру удаления варикозных вен. Но так ли страшна операция?
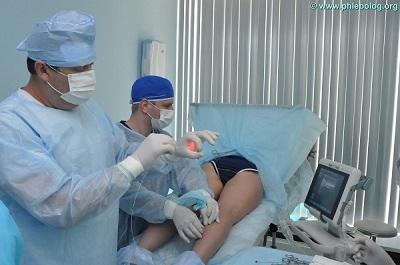
Современные европейские технологии удаления вен по минимальности операционной травме и возможным побочным эффектам не уступают продвинутым манипуляциям в стоматологии. Но никому и в голову сегодня не придёт отказываться от лечения кариеса из-за страха перед вмешательством.
Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
Учитывая, что радикальное лечение варикозной экземы – это лечение венозной патологии, именно современные способы удаления варикозных вен и будут главным способом борьбы с самой экземой. Сегодня, бесспорными лидерами, находящимися в авангарде инновационного лечения варикоза являются методики термооблитерации, лазерная и радиочастотная. Если сравнивать обе технологии, то каких-либо принципиальных различий для пациента попросту нет.
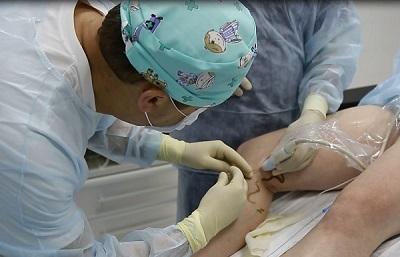
Какими же преимуществам обладают технологии термооблитерации:
- Радикальность и эффективность (при использовании опытными специалистами, результат, практически, 100 %).
- Малая инвазивность, процедура осуществляется через проколы кожи.
- Высочайшая косметичность.
- Полная амбулаторность, нет нужды в наркозе и госпитализации.
- Безопасность и комфорт проведения процедуры для пациента.
После проведённого эндоваскулярного лечения симптомы экземы достаточно быстро самостоятельно купируются.
Варикозная экзема профилактика
Профилактировать венозную экзему можно, если своевременно обследоваться у хорошего флеболога и лечить варикозную болезнь.
Также количество и тяжесть вспышек экземы могут быть уменьшены с помощью следующих мер:
- Избегать длительного стояния или сидения с опущенными ногами.
- Носить компрессионные носки или чулки при длительных статических нагрузках
- Регулярно наносить смягчающие средства на сухую кожу, склонную к раздражению.
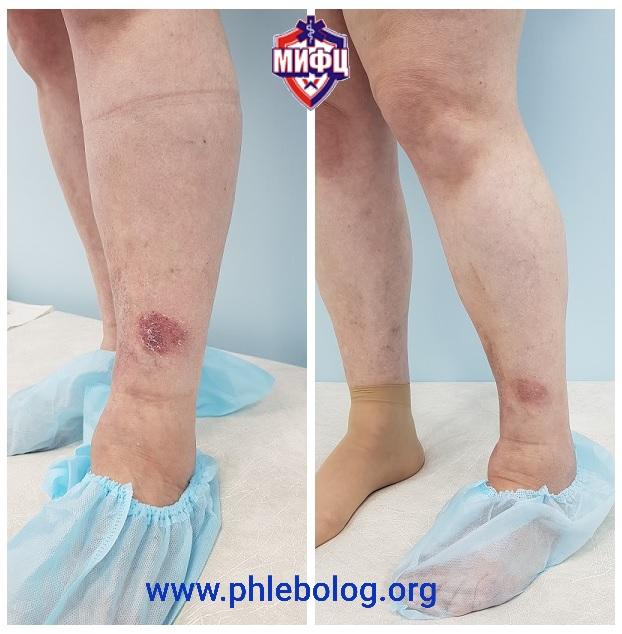
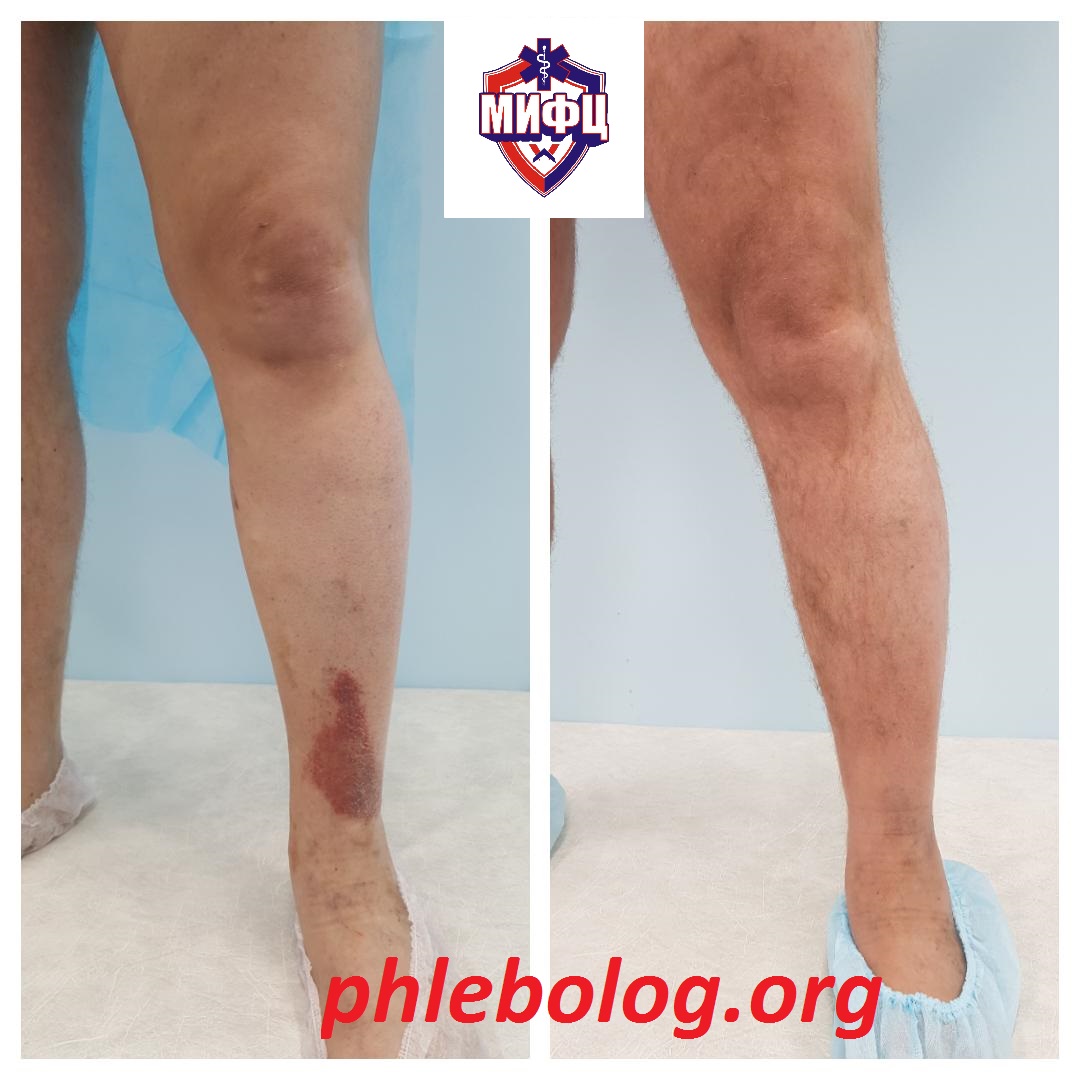
Результаты лечения трофической венозной экземы. Фото до и после лечения
Результат лечения пациента с трофической экземой методом эндовенозной лазерной коагуляции (ЭВЛК) по немецкой технологии Biolitec
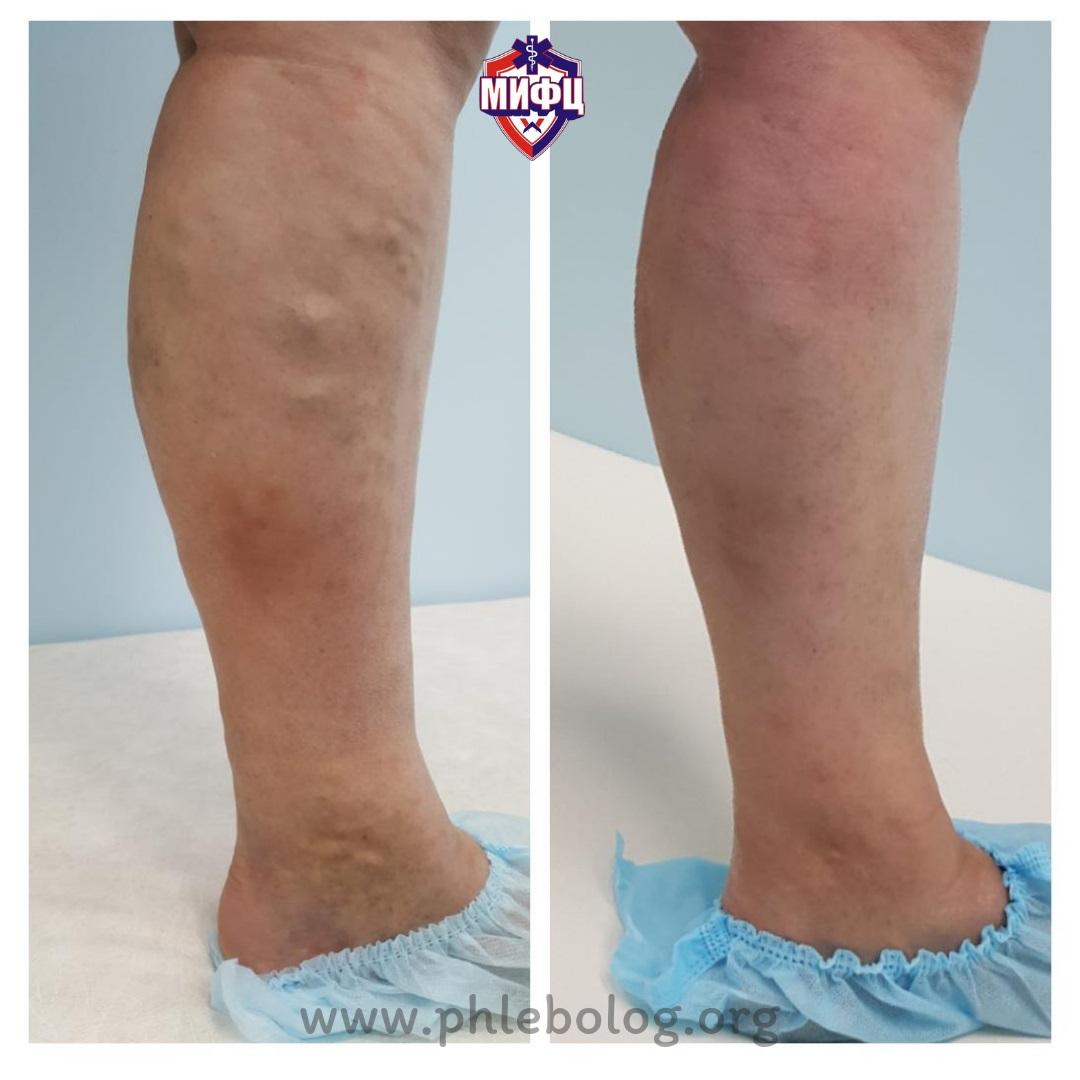
Результат лечения пациентки с трофической венозной экземой методом радиочастотной абляции (РЧА)
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Уважаемая Наталья! Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Уважаемая Екатерина! В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Уважаемая Елена! Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
Уважаемый Николай! Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Уважаемая Ольга! С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Экзема — хроническое заболевание кожи аллергической природы. Чаще всего экзема развивается при расстройствах нервной и эндокринной систем или при наличии очагов хронической инфекции (тонзиллита, гайморита и т. п.), поддерживающих состояние повышенной чувствительности организма к каким-либо аллергенам, при заболеваниях желудочно-кишечного тракта и др. Экзема возникает у детей, страдающих экссудативным диатезом.Нередко у больных экземой, как и у их родственников, отмечаются аллергические реакции на некоторые сорта рыб, яйца, цитрусовые и другие продукты, домашнюю пыль, цветочную пыльцу и запах цветов, химические вещества (стиральные порошки, краски и др.).
тилотическая (роговая, мозолевидная)
экзема сосков и пигментного кружка у женщин.
Причиной появления экземы является, скорее всего, аллергическая реакция организма. Появлению заболевания способствуют стрессовые переживания, болезни желудочно-кишечного тракта, печени, а также микозы стоп, аллергические заболевания.
1.Истинная экзема наиболее часто локализуется на тыльных частях кистей и лице, характеризуется островоспалительной отечной эритемой с последующим высыпанием группы мельчайших серопапул или пузырьков — микровезикул, которые быстро вскрываются, не успев прочно оформиться. На месте быстро вскрывшихся серопапул и везикул обнажаются точечные эрозии, так называемые серозные колодцы, из глубины которых выделяется серозный экссудат, образуя обильно мокнущую поверхность. Постепенно серозная жидкость подсыхает, образуя серовато-жёлтые корки, под которыми наступает эпителизация. В остром периоде высыпания многочисленны. После вскрытия воспаленных пузырьков образуются мелкие точечные эрозии, выделяющие серозную жидкость. Заболевание сопровождается сильным зудом. Часто экзема осложняется вторичной инфекцией.
2.Себорейная экзема локализуется в области лица, волосистой части головы, груди, межлопаточного треугольника и возникает чаще у лиц, страдающих жирной себореей. Сначала появляются узелки желтовато-розового цвета, покрытые жирными чешуйками. Позднее из узелков образуются бляшки различной величины, которые позже сливаются, образуя крупные очаги.
3.Микробная экзема развивается на месте хронических очагов пиодермии: вокруг инфицированных ран, трофических язв, свищей, ссадин, царапин. Образуются островоспалительные, резко отграниченные, крупные и крупнофестончатые очаги с хорошо оформленным отторгающимся роговым слоем по периферии, представляющим собой остатки стрептококковых фликтен. Помимо серопапул и папуловезикул, мокнущих эрозий, на поверхности очагов образуется массивное наслоение гнойных корок. Расположение элементов сплошное, без прослоек здоровой кожи. Очаги склонны к периферическому росту. Вокруг них на внешне здоровой коже часто видны отсевы — отдельные мелкие пустулы, сухие шелушащиеся очаги типа pityriasis simplex. Количество и распространённость отсевов варьируют в широких пределах. Процесс сопровождается зудом. Развившийся очаг микробной экземы вначале бывает асимметричным и часто располагается в области нижних конечностей. Локализуется на голенях, тыльных частях кистей, реже — на волосистой части головы.
4.Профессиональная экзема возникает в результате поражения химическим, физическим или механическим раздражителем. Локализуется на тыльных частях кистей, предплечье, лице и шее. От истинной экземы отличается отсутствием обострений и быстрым излечиванием.
7.Тилотическая (роговая, мозолевидная) экзема, так же как и дисгидротическая, ограничивается областью ладоней и подошв. Эритематозная стадия выражена незначительно из-за утолщённого рогового слоя, который особенно гиперплазируется с образованием участков гиперкератоза в виде омозолелостей на месте пузырьковых элементов. Поскольку экзематозный процесс в любой его клинической разновидности является системным заболеванием, нередко одновременно с высыпаниями на коже.
8.Сикозиформная экзема. Может наблюдаться у лиц, страдающих сикозом, осложнённым экзематизацией. У этих больных возникают фолликулярные пустулы, пронизанные в центре волосом, рецидивирующие и находящиеся на воспалённой коже, — симптомы сикоза. Сикозиформная экзема характеризуется выходом процесса за пределы оволосения, наличием экзематозных колодцев, мокнутием и сильным зудом. Кожа становится лихенифицированной; фолликулы появляются беспрерывно. Излюбленная локализация процесса — верхняя губа, борода, подмышки, лобок.
9.Экзема сосков и пигментного кружка у женщин. Характеризуется очагами пунцового цвета, местами покрытыми наслоением корок и корко-чешуйками, сопровождается мокнутием, трещинами. Процесс имеет резко контурированные очертания и весьма упорное течение. Нередко экзема грудных сосков является следствием травмы при вскармливании ребёнка или результатом осложнения чесотки.
Экзема может возникнуть в любом возрасте, на любом участке кожного покрова (чаще всего на лице и руках). Экзема проявляется ярким покраснением кожи, отеком с множеством мельчайших пузырьков, при вскрытии которых появляются мокрые эрозии, а после их высыхания образуются корки и чешуйки. Ощущаются жжение и зуд в области пораженных участков кожи.
Необходимо выявить и устранить раздражающий фактор. Следует максимально щадить кожу пораженных участков от местного раздражения. Диета при обострениях преимущественно молочно-растительная. Назначаются противоаллергические и успокаивающие средства, препараты кальция, аскорбиновая кислота. В остром периоде при мокнущей экземе применяют примочки и повязки из вяжущих растворов. Помогают примочки из раствора фурацилина, противовоспалительные мази. При микробном инфицировании дополнительно назначаются антибиотики. При сухой экземе используют препараты дегтя, нафталановую пасту. Внутрь принимают успокаивающие средства. В тяжелых случаях возможно назначение гормональных препаратов.
Бетаметазон (Акридерм, Белодерм и т.д.)
Дерматоловая мазь 5%-ная Преднизолоновая мазь (Адвантан, Дермозолон)
Флуоцинолона ацитпонид (Синалар, Синафлан, Синодерм,
Экзема
Терлецкий О. В.
Переход экземы в хроническую стадию совершается постепенно и выражается в нарастающей инфильтрации, уплотнении пораженного участка кожи и усилении кожного рисунка - лихенификации. Активная гиперемия сменяется пассивной, и окраска кожи принимает все более выраженный застойный оттенок. На поверхности пораженного участка преобладает шелушение, но наряду с этим наблюдаются, правда, в значительно меньшем количестве, чем при острой и подострой стадиях, высыпания пузырьков, образование мелких (точечных) эрозий и корочек (рис. 131–132, 133). Для экземы характерно, что в хронической стадии могут наступать периоды обострения процесса. Это выражается в активной гиперемии, высыпании микровезикул и обильном капельном мокнутии в результате их вскрытия (рис. 133).
 |
| Рис. 121. Острая экзема соска. |
 |
| Рис. 122. Острая экзема правой кисти. |
 |
| Рис. 123. Острая экзема. |

Рис. 133. Хроническая микотическая экзема в стадии обострения
ВАЖНО! Лечением кожных болезней занимаюсь более 25 лет. Применяю в лечении негормональные схемы старой Петербургской школы и современные технологии, в наружной терапии кожных болезней использую авторские бальзамы, не содержащие глюкокортикостероиды (гормональных веществ), гипоаллергенных, эффективных и удобных в использовании (ПАТЕНТ на изобретение № 2456976), заявка № 2010153748/15 (077695), дата подачи заявки 27.12.2010 г.
Экзема всегда сопровождается ощущением зуда, особенно усиливающимся при обострении процесса.
Очаги экземы имеют различную величину; контуры их то без четких границ, то резко очерчены. Сравнительно редко экзематозное поражение ограничивается одним очагом.
Возникнув на одном участке кожного покрова, экзематозный процесс обычно быстро распространяется. В отдельных случаях экзема может распространяться почти на весь кожный покров. Начинается ее развитие большей частью с тыла кистей и лица.
Течение экземы, как было указано, отличается длительностью и склонностью остро начавшегося поражения к переходу в хроническое состояние, которое может продолжаться годами. Особенно характерны для течения экзематозного поражения частые обострения с образованием новых очагов, нередко наблюдаемые даже в процессе лечения больного.
 |
| Рис. 175. Солнечная экзема. |
| Рис. 89. Токсидермия. | Рис. 89.1. Токсидермия. |
Клиническая картина заболевания одинакова при различных локализациях процесса. Исключение составляют лишь ладони и подошвы. Здесь в связи со значительной толщиной эпидермиса и особенно рогового слоя экзема выявляется в несколько иной форме, выделяемой под названием дисгидротической экземы (рис. 125).
 |
| Рис. 125. Дисгидротическая экзема кистей. |
Для дисгидротической экземы характерно образование на коже ладоней и подошв плотных на ощупь, величиной в мелкую горошину пузырьков, напоминающих разваренные зерна саго (рис. 125). Воспалительная окраска кожи из-за толщины эпидермиса выражена здесь очень слабо. Пузырьки или вскрываются, превращаясь в эрозии, или подсыхают в плоские, желтоватого цвета корочки, иногда сливаются в крупные многокамерные пузыри. Дальнейшее высыпание пузырьков может привести к образованию резко ограниченных очагов поражения с отчетливо выраженной воспалительной окраской, на фоне которой возникают новые пузырьки, обычно уже - меньшей величины, небольшие эрозии, корочки и шелушение. Очаг дисгидротической экземы четко отграничивается от здоровой кожи и нередко бывает окружен воротничком отслаивающегося рогового слоя, за пределами которого в периоды обострения процесса можно наблюдать появление новых пузырьков, напоминающих зерна саго. Постепенно увеличиваясь в размерах, очаг поражения может перейти на тыл кисти или стопы. В таких случаях наблюдается типичная для обычной экземы клиническая картина с высыпанием микровезикул. В ряде случаев наступают трофические изменения ногтей (рис. 11).
 |
| Рис. 11. Экзема ногтевых пластинок. |
Хроническая форма экземы ладоней и подошв может проявляться главным образом гиперкератозом - это роговая, или тилотическая (мозолевидная), экзема (рис. 130.1, 131.2).
От дисгидротической эпидермофитии дисгидротическую экзему отличают по результатам лабораторного исследования покрышек пузырьков на наличие грибов. Иногда дисгидротические высыпания (дисгидроз) могут быть проявлением аллергического дерматита (от йода, резорцина, скипидара), токсидермии, пиоаллергида, эпидермофитида (на кистях). Роговую экзему следует дифференцировать от руброфитии и псориаза.
Экзема, чаще в результате расчесывания кожи, может осложниться пиогенной инфекцией. Тогда на поверхности экзематозного очага образуются рыхлые, бугристые медово-желтые или зеленоватого цвета корки, лишь с отхождением которых обнаруживается типичная кли-ническая картина экземы. Такая, так называемая импетигинизированная, экзема (рис. 136), особенно часто наблюдается у детей.
Микробная экзема. Нередко экзема развивается в результате вторичной экзематизации хронического стрептококкового или грибкового поражения кожи (рис. 127–133): хронической диффузной стрептодермии (рис. 164), стрептококкового интертриго, хронического импетиго волосистой части головы, дисгидротической эпидермофитии стоп, поверхностных кандидозов. В этих случаях говорят о микробной экземе. Клинически она проявляется образованием микровезикул в области инфекционного очага, поэтому имеет черты как основного микробного процесса, так и экземы (рис. 137, 137.1). Наиболее часто экзематизируется хроническая диффузная стрептодермия (рис. 164). Очаг поражения характеризуется четкими крупнофестончатыми очертаниями, покрыт пластинчатыми корками, по периферии нередко отмечается воротничок отслаивающегося рогового слоя. После удаления корок обнаруживается мокнущая поверхность розового цвета с синюшным оттенком. На этом фоне отчетливо выявляются экзематозные колодцы, отделяющие каплями серозный экссудат. Высыпания микровезикул вокруг первичного очага постепенно приводят к стиранию его границ. Развившийся экзематозный процесс со временем распространяется на симметричные участки кожи и далее протекает, как при обычной экземе.
 |
| Рис. 136. Микробная экзема. |
В моей врачебной практике, наблюдал развитие распространенной микробной экземы на фоне абсцедирующего фурункула (рис. 137), импетиго лица (137.1), импетиго голени (137.2).
 |
| Рис. 137.1. Экзема лица, осложненная инфекцией. |
 |
| Рис. 137.1. Микробная экзема. |
Разновидностью микробной экземы является так называемая нуммулярная (монетовидная), или бляшечная экзема (рис. 126–128.1). Она характеризуется образованием резко ограниченных очагов поражения округлых очертаний диаметром 1,5–3,0 см и более, слегка возвышающихся над уровнем нормальной кожи. На их поверхности, окрашенной в синюшно-красный цвет, отмечается обильное капельное мокнутие. Чаще всего нуммулярная экзема локализуется на тыле кистей (рис. 128.1), но в отдельных случаях процесс может иметь и диссеминированный характер. Эта разновидность экземы трудно поддается лечению и склонна к рецидивам.
 |
| Рис. 127. Микотическая бляшечная экзема. |
| Рис. 128. Микотическая бляшечная экзема. |
Своеобразную абортивную форму нуммулярной экземы представляет собой экзематид. Для него характерно высыпание различной величины розовых пятен неправильных, круглых или овальных очертаний, поверхность которых сплошь, до самой границы здоровой кожи, покрыта либо отрубевидными, либо мелкопластинчатыми чешуйками (рис. 138). Иногда по их периферии отмечается узкая каемка отслаивающегося рогового слоя. В ряде случаев среди чешуек выявляются отдельные точечные серозные корочки. При поскабливании поверхности пятен скальпелем или ногтем обнаруживаются отдельные точечные эрозии, отделяющие капельки серозного экссудата, аналогичные тем, что наблюдаются при экземе. Значительно реже пятна экзематида покрыты пластинчатыми корочко-чешуйками, после удаления, которых обнаруживается слегка влажная эрозированная поверхность. Количество пятен различно, обычно их много. Локализуясь преимущественно на коже туловища и конечностей, реже на коже шеи, лица и волосистой части головы, они нередко сливаются между собой и покрывают в таких случаях значительные поверхности кожного покрова (диффузная форма). Высыпание экзематида обычно сопровождается зудом. Заболевание начинается, как правило, остро, но в дальнейшем принимает затяжное течение и может длиться много недель и даже месяцев. Нередко отмечается склонность к рецидивам. В отдельных случаях наблюдается постепенная трансформация очага экзематида в типичную нуммулярную экзему с образованием микровезикул, микроэрозий и капельного мокнутия.
 |
| Рис. 138. Экзематид. |
При посеве чешуек, взятых из очагов экзематида, в них обнаруживают, как правило, стрептококки.
Экзематид следует дифференцировать от розового лишая, псориаза, себорейной экземы. Пятна розового лишая имеют круглые или овальные очертания и шелушатся только в центре. Первичным элементом кожной сыпи при псориазе является папула, при поскабливании ее выявляется патогномоничная триада: симптомы стеаринового пятна, терминальной пленки и кровяной росы.
Себорейная экзема (син.: себорейный дерматит, себореид). Развивается у больных себореей на так называемых себорейных местах: в области грудины, между лопатками, в носощечных складках, на волосистой части головы (рис. 168.1, 185). Очаги поражения представляют собой бляшки, образованные в результате слияния милиарных папул желтовато-розового цвета, покрытых жирными чешуйками. Края бляшек четкие, круто об-рывающиеся. За счет периферического роста, слияния друг с другом и разрешения в центре бляшки могут приобретать кольцевидные, гирляндообразные очертания. Иногда за счет центрального разрешения очагов поражения образуются кольцевидные фигуры.
Себорейную экзему следует дифференцировать от экзематида (рис. 138) и псориаза (рис. 1, 1.1, 3, 6.2, 33, 33.1). От экзематида она отличается отсутствием при поскабливании точечных эрозий, своеобразной локализацией и характером чешуек. Для псориаза характерны более обильное шелушение, более выраженная воспалительная инфильтрация и триада симптомов.
Патогистология. Гистопатологическая картина себорейного дерматита неспецифична. В роговом слое отмечается очаговый паракератоз, иногда скопления нейтрофилов, напоминающие микроабсцессы Мунро при псориазе. Характерен также акантоз, удлинение эпидермальных отростков и умеренный спонгиоз. В дерме отмечается умеренно выраженный хронический воспалительный инфильтрат. Наличие очагов спонгиоза отличает себорейный дерматит от псориаза (Левер).
Посттравматическая экзема возникает после заживления раны. В этих случаях создается постоянное раздражение отдельных ветвей кожных нервов (образование невром, зажатие нерва в рубце), ведущих к развитию функциональных изменений кожи дистальнее места расположения рубца (рис. 134, 135). Снятие этих раздражителей путем нейрохирургического вмешательства способствует нормализации функционального состояния кожи и излечению экземы.
 |
| Рис. 140. Сухая экзема. |
Патогистология. Гистопатологическая картина (спонгиоз) напоминает другие зудящие дерматиты.
Профессиональная экзема. Помимо того, что экзематозный процесс возникает первично, самостоятельно (так называемая истинная экзема) или на фоне инфекционных очагов (микробная экзема), он может развиться из аллергического дерматита. Поскольку в большинстве случаев экзематизируется профессиональный аллергический дерматит, эту форму экземы принято называть профессиональной.
Патогистология. При остром течении экземы в эпидермисе обнаруживаются паракератоз, очаговый спонгиоз и мелкие, нередко многокамерные, полости в надсосочковой части шиповатого слоя, непосредственно под роговым слоем. Полости содержат небольшое количество лимфоцитов, реже - нейтрофилов (микробная экзема). В дерме - периваскулярные, преимущественно лимфоцитарные, инфильтраты и отек сосочкового слоя. При хроническом течении экземы в эпидермисе выявляются паракератоз, межсосочковый акантоз, сочетающийся с очаговым спонгиозом и мелкими полостями; в дерме - выраженная инфильтрация сосочков и подсосочковой части, преимущественно лимфоцитами и гистиоцитами.
 |
 |
 |
2. Терлецкий О. В. Псориаз и другие кожные заболевания. Терапия, диета, рецепты блюд. –СПб.: ДЕАН, 2010. – 384 с.
3. Самцов А.В., Барбинов В.В., Терлецкий О.В. Сифилис. Медицинский атлас. –СПб., ДЕАН, 2007. –192 с.
Читайте также:



