При полипе эндометрия может быть молочница


Знаете ли вы, что полипы матки могут привести к анемии, бесплодию и выкидышам при наступившей беременности? Это заболевание требует гораздо больше внимания, чем кажется большинству из нас.
Полипы матки — это выросты на внутренней слизистой оболочке матки, которая называется эндометрием. Размер новообразований колеблется от нескольких миллиметров, когда полип выглядит как небольшое зернышко, до нескольких сантиметров, когда полип разрастается до размеров шариков для тенниса и более.
С полипами матки сталкиваются представительницы прекрасного пола всех возрастов, включая очень молодых девушек, у которых еще не нормализовался месячный цикл, и женщин, находящихся в климактерическом периоде. Сегодня полипы занимают первое место среди всех доброкачественных образований матки.
Виды полипов матки
Полипы матки железистого типа чаще встречаются у женщин молодого возраста, а железисто-фиброзные полипы чаще развиваются у тех, кто постарше. Фиброзные полипы также чаще встречаются у женщин старше 40 лет. Аденоматозные полипы, встречающиеся в любом возрасте, еще называют атипичными, они могут достигать больших размеров и повышают риск развития рака эндометрия.
Тяжелые роды, неправильно проведенное прерывание беременности или замершая беременность могут стать причиной роста плацентарных полипов, которые формируются из оставшейся внутри частей плаценты.

Симптомы полипов матки
Среди самых распространенных признаков полипов матки — слишком обильные, продолжительные менструации и частые дисфункциональные маточные кровотечения. Также полипы проявляются следующими симптомами:
- мажущие кровянистые выделения после полового акта;
- белесоватые выделения из половых путей;
- слизистые или гнойные выделения;
- боли внизу живота;
- дискомфорт во время полового акта;
- бледность кожи, головокружение и слабость вследствие постоянных кровопотерь.
Симптомы, характерные для полипов, совпадают с симптомами, проявляющимися при эндометриозе, миоме матки и угрозе выкидыша при беременности. Чем раньше вам поставят правильный диагноз, тем больше вероятность того, что удастся избежать развития осложнений. Поэтому не медлите, при наличии жалоб обращайтесь к надежным врачам в известные клиники, которые работают не первый год и оказывают услуги высокого качества.
Нередки случаи, когда полипы матки никак себя не проявляют и обнаруживаются только во время профилактических обследований у гинеколога. Это еще раз подтверждает необходимость не забывать регулярно посещать врача даже в том случае, если вас ничего не беспокоит.
Лечение полипов матки
Диагностика полипов матки заключается в проведении гинекологического осмотра, УЗИ и проведении гистероскопии, во время которой врач осматривает полость матки специальным прибором. Гистероскопия помогает определить количество полипов и их месторасположение. Также проводится диагностическое выскабливание с последующей гистологией.
При отсутствии болезненных симптомов и в том случае, когда размеры полипов очень маленькие и составляют не более нескольких миллиметров, пациентке может быть предложено консервативное лечение, без удаления новообразований. При этом необходим постоянный контроль гинеколога и регулярные УЗИ. Если же полипы достаточно большие, их удаляют миниинвазивным методом. После вмешательства дополнительно проводится гормональное лечение.
Причины развития полипов матки
Появление полипов матки может быть связаны с дисфункцией яичников, гиперплазией эндометрия, фибромой матки, мастопатией, поликистозом яичников, а также хроническими инфекционными и воспалительными заболеваниями. Также на рост полипов влияют заболевания, которые, казалось бы, не могут стать явной причиной появления проблем с репродуктивной системой. Среди таких заболеваний — ожирение, болезни щитовидной железы, сахарный диабет и даже частые стрессы.
Полипы матки и рак
Полипы являются доброкачественными новообразованиями, но некоторые из них, например, аденоматозные, имеют предпосылки к перерождению в рак эндометрия, поэтому требуют особого внимания и специального лечения. Чаще всего онкологическое заболевание развивается при наличии полипов размером больше 10 миллиметров в диаметре.
По одной из версий врачей, вероятность выявления рака повышается у женщин, которые длительное время бесконтрольно применяли гормональные противозачаточные препараты и внутриматочные спирали.
Полипы матки и беременность
Согласно исследованиям ученых, полипы матки могут препятствовать зачатию и беременности. Своевременное удаление полипов повышает как вероятность естественного зачатия, так и зачатия при помощи экстракорпорального оплодотворения или внутриматочной инсеминации.
Конечно, стоит поискать врача, который относится к вам бережно, тактично и ответственно. А вот с последним страхом нужно решительно бороться. Некоторые серьёзные заболевания и состояния в гинекологии долгое время протекают бессимптомно. Именно поэтому к гинекологу нужно ходить регулярно, а если что-то беспокоит — посещать его сразу. Большинство гинекологических проблем вылечить легче, если выявить и раньше.
Мы составили список заболеваний и симптомов, которые можно предотвратить или вылечить полностью, если прийти на осмотр вовремя.
Оглавление
1. Эндометриоз
- Симптомы: тазовые боли перед месячными, длительные и обильные менструальные кровотечения, иногда — боли при половом акте.

Эндометриоз — крайне распространенное заболевание женщин репродуктивного возраста, причины которого до конца неизвестны. При эндометриозе клетки внутреннего слоя матки разрастаются за пределы этого слоя, в некоторых случаях формируя кисты в яичниках, брюшине, реже — во влагалище, прямой кишке и даже в более отдаленных локациях. Иногда эндометриоз может стать причиной бесплодия, в других случаях женщина много лет живёт с болезненными обильными месячными, считая это нормой.
Подробнее об эндометриозе
Своевременная диагностика эндометриоза поможет выбрать тактику обращения с ним — от наблюдения и снижения боли при месячных до лапароскопической операции.
2. Миома
- Симптомы в 50% случаев отсутствуют. При росте миомы менструальные кровотечения становятся слишком обильными, вплоть до развития анемии, возникает чувство давления и боли внизу живота.
Миома матки — доброкачественная опухоль, возникающая в мышечном слое матки. Она считается гормонозависимой опухолью, чаще возникает у женщин с повышенной выработкой женских половых гормонов — эстрогенов. Факторами риска считаются позднее начало месячных, отсутствие родов ожирение, сахарный диабет, артериальная гипертензия, нерегулярный цикл. Аборты, воспалительные заболевания половых органов не являются факторами риска развития миомы.
Еще больше информации о миоме матки здесь
Миома опасна тем, что деформирует матку и провоцирует кровотечения. Миомы могут мешать женщине забеременеть, а при беременности — расти вместе с плодом и вызывать выкидыши. Самые крупные миомы, к сожалению, могут быть удалены только вместе с маткой – невозможность удаления миомы зависит не от ее размеров, а от локализации, но если есть необходимость сохранить репродуктивную функцию, то в 90% случаев это можно сделать. То есть можно удалить миому, а можно матку. Это зависит от показаний и от репродуктивных планов женщины.
Впрочем, существуют щадящие органосберегающие методы удаления миомы матки, с помощью которых иногда удается удалить даже крупные узлы. Тем не менее, о миоме лучше узнать, как можно раньше и удалить её, пока она не велика. Небольшие миоматозные узлы до 4-5 см не является показаниями к операции, если они не беспокоят.
3. Полипы эндометрия
- Единичные полипы часто бессимптомны. При их разрастании возможна боль внизу живота, которая усиливается при половом акте, бели и выделения, кровотечения между месячными. Наиболее характерная картина для полипов – это нарушения менструального цикла, мажущие выделения после менструации и в середине цикла и др.
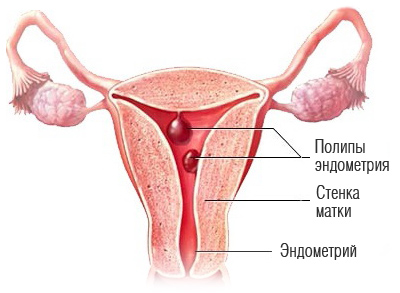
Полип эндометрия — это доброкачественный вырост на слизистой матки. Он висит на ножке, пронизанной кровеносными сосудами. Причины появления полипов неизвестны, но иногда они могут быть связаны с перенесенными абортами, недостатком прогестерона и избытком эстрогена, а также другими эндокринными расстройствами, такими как сахарный диабет, патологии щитовидной железы. Полипов может быть много, и они бывают разных типов. Полипы делятся на доброкачественные и с признаками атипии (в этом случае некоторые клетки полипа перерастают в раковые).
Железистые, железисто-фиброзные и фиброзные полипы гораздо менее опасны. Тем не менее, даже сравнительно безобидный маточный полип может мешать женщине забеременеть, стать причиной выкидыша, а при множественных полипах — вызывать сильные кровотечения.
Как правило, удаление полипов проводят одним днем, это операция, после которой женщина может идти домой. Иногда полипы рецидивируют и после операции могут появляться снова. В любом случае, лучше всего своевременно узнать о полипе, удалить его и выяснить его тип. При полипе с признаками атипии может потребоваться дополнительное лечение.
Больше информации о полипе эндометрия
4. Эндокринное бесплодие
- Симптомы: иногда бывает бессимптомным, иногда на эндокринное бесплодие может указывать отсутствие менструаций, редкие менструации, отсутствие беременности в течение года половой жизни без предохранения; в некоторых случаях — лишний вес, волосы на молочных железах и животе.
Эндокринное бесплодие — собирательное понятие. Его суть в том, что в результате неправильного функционирования какой-то части эндокринной системы у женщины не наступает овуляция. Гинеколог-эндокринолог проверяет, есть ли овуляция, и если в течение нескольких циклов её нет — просит женщину сдать анализы, проводит все необходимые исследования, находит проблему и предлагает методы решения.

Другой вид эндокринного бесплодия — синдром поликистозных яичников. Яичники постоянно находятся в ситуации гиперстимуляции инсулином, они вырабатывают слишком много эстрогенов и андрогенов, и овуляция не может наступить. И в этом случае своевременное лечение может помочь женщине забеременеть и снизить вес (при этом виде патологии бесплодие часто сочетается с ожирением). Существуют и многие другие виды эндокринного бесплодия, которые поддаются лечению при своевременном обнаружении.Одна из частых причин эндокринного бесплодия — гиперпролактинемия, то есть, повышенный пролактин — гормон, необходимый для выработки грудного молока. Избыток пролактина подавляет секрецию половых гормонов, и женщина не может забеременеть. После назначения препаратов, подавляющих секрецию пролактина, и препаратов прогестерона, гормональный фон приходит в норму, наступает овуляция, и женщина может забеременеть естественным путем.
Вывод прост: даже если сейчас вы не собираетесь беременеть и рожать — лучше знать о своём гормональном статусе, чтобы вовремя решить все возможные проблемы.
5. Кольпит (вагинит)
- Симптомы: бели (выделения из влагалища), зуд, боли во влагалище и внизу живота.
Кольпит — одно из самых распространенных гинекологических заболеваний. С ним сталкивались практически все. Кольпит — это воспаление слизистой оболочки влагалища в результате попадания туда различных возбудителей (хламидия, трихомонада, стрептококк, стафилококк, микоплазма и т.д.)

Степень серьёзности ситуации зависит и от возбудителя, и от состояния организма женщины. Частые кольпиты возникают при снижении эндокринной функции желез внутренней секреции (заболевания яичников, сахарный диабет, ожирение). Кольпит может возникнуть в результате повреждения слизистой оболочки влагалища; часто они развиваются при нарушении питания слизистой влагалища (например, в постменопаузе), при несоблюдении правил личной гигиены, в том числе во время секса.
6. Дисплазия и рак шейки матки
- Симптомы: дисплазия и рак шейки матки на начальных стадиях протекают бессимптомно.
Рак шейки матки никогда не развивается внезапно. Ему предшествует период дисплазии 1, 2 и 3 степени. Но даже если у вас обнаружили дисплазию — это не означает, что она обязательно перейдет в рак. Лишь у 1% женщин с дисплазией 1 степени она прогрессирует до 2 степени, лишь у 25% пациенток с дисплазией 2 степени она переходит в 3 степень, и только у 12-32% дисплазий 3 степени развивается рак. И происходит это медленно и постепенно, как правило — в течение нескольких лет.
Именно поэтому ПАП-мазок действительно спасает жизни. Как правило, операция на удаление дисплазии шейки матки завершается полным излечением. Эта операция не мешает беременности, хотя после неё необходим постоянный контроль шейки матки и может потребоваться профилактика преждевременных родов. С появлением вакцин против ВПЧ рак шейки матки вскоре будет побежден. Поэтому главный метод профилактики — обследоваться и раз в год сдавать ПАП-мазок. И этот метод достаточно эффективен: в странах, где массовый скрининг есть, за минувшие 40 лет смертность от рака шейки матки сократилась в четыре раза.
7. Воспаление маточных труб и яичников
- Симптомы: сильные боли внизу живота, которые могут отдавать в бок или поясницу, выделения из влагалища, повышение температуры
Острое воспаление труб и яичников может протекать сравнительно легко, а может и очень тяжело, вплоть до необходимости госпитализации. Лечить сальпингоофорит нужно обязательно, так как если он перейдет в хроническую форму, это может привести к формированию спаек и в перспективе к непроходимости маточных труб, а значит, к бесплодию. Внимание к своему здоровью и своевременное вмешательство гинеколога поможет вылечить воспаление полностью.
8. Боль при вагинальном сексе (диспареуния)
- Симптомы: заниматься сексом — больно.
Боль может возникать во время полового акта или после него, а также при проникновении во влагалище пальцем. Причины диспареунии могут быть разными. Самая частая — это сухость влагалища в результате нехватки смазки. Не следует думать, что сухость всегда связана с недостатком влечения: часто даже при сильном влечении смазки по каким-то причинам недостаточно. Иногда женщине может не хватать прелюдии, иногда сухость — следствие гормонального дисбаланса и приема лекарств (антидепрессантов, препаратов, понижающих давление или седативных, антигистаминных, некоторых противозачаточных).
Для женщин в постменопаузе сухость даже при сохранном либидо — обычное дело, в этом случае надо использовать лубриканты.

Другая распространенная причина диспареунии — травма влагалища, причем необязательно недавняя. Операции, трудные роды и другие ситуации могут вызывать боль при половом акте даже спустя месяцы и годы. Иногда проникающий секс бывает болезненным для женщины из-за инфекции или воспаления половых органов. Реже встречается вагинизм — болезненные спазмы при открытии влагалища, имеющие психологические причины. Чтобы установить, почему секс доставляет дискомфорт, посетите гинеколога. Чаще всего причины боли устранимы. Стыдиться и стесняться нечего — ведь мы хотим жить полной жизнью.
9. Внематочная беременность
- Симптомы: задержка месячных, менее обильные менструации, при разрыве трубы — кровотечение, резкая боль внизу живота.
Внематочная беременность — состояние, при котором оплодотворенная яйцеклетка прикрепляется не в матке, а в трубе или яичнике. Такая беременность нежизнеспособна, более того — она смертельно опасна для женщины, так как по мере роста плода он разрывает трубу и вызывает сильное кровотечение и шок.
При задержке месячных, если существует хотя бы небольшая вероятность, что вы беременны, необходимо обязательно обратиться к гинекологу. И не только для того, чтобы убедиться, что беременность есть, но и чтобы точно определить, что она — не внематочная. Чем меньше срок, тем больше шансов провести щадящую лапароскопическую операцию, в ходе которой удаляется только неправильно прикрепившееся плодное яйцо. В случае же разрыва трубы удаляют не только плодное яйцо, но и саму маточную трубу, что снижает вероятность последующей беременности. Сейчас признано, что сохранение и пластика маточной трубы неэффективно при любом сроке, то есть при любом сроке делают тубэктомию.

10. Молочница
- Симптомы: густые творожистые выделения с неприятным кислым запахом, зуд и жжение во влагалище.
Переохлаждение, прием антибиотиков, гормональные изменения при беременности или в менопаузе часто приводят к активизации грибка рода Candida, который и вызывает симптомы молочницы. С ней знакомы почти все женщины, и в отличие от многих описанных выше состояний и заболеваний молочница не кажется чем-то страшным.
Тем не менее, молочница может причинить массу неудобств, а в некоторых случаях распространиться на кишечник, мочевой пузырь и почки. Поэтому если молочница беспокоит вас сильно и часто — обратитесь к гинекологу и полностью решите проблему!
Читайте также:
Расскажем, когда организм может справиться с болезнью сам, а какие симптомы нельзя игнорировать. Напомним о важных анализах и прививках для детей и взрослых. Раскроем принципы доказательной медицины и разберемся с устаревшими мифами о лечении. Подпишитесь на нашу рассылку, чтобы быть в курсе!

Полип эндометрия представляет собой новообразование доброкачественного характера на поверхности слизистой оболочки матки. Наиболее результативным и эффективным способом удаления полипа эндометрия является гистероскопия.
Как удаляется полип?
Гистероскопия полипа шейки матки эндометрия и направлена не только на удаление новообразования, но и видоизмененного эндометрия рядом с ним. Преимуществом такой процедуры является то, что врач может увидеть и удалить даже те полипы, которые не были обнаружены во время диагностического исследования полости матки.
Гистероскопия осуществляется при помощи специального устройства – гистероскопа. Это прибор в виде трубки, оснащенный на конце миниатюрной видеосистемой и световым источник. При введении прибора в полость матки врач видит изображение эндометрия и все образования в нем на экране монитора в режиме реального времени. Гистероскоп также оснащен щипчиками и хирургическим инструментарием, при помощи которых и происходит удаления полипа.
Подготовка к операции
Как и любое хирургическое вмешательство гистероскопия требует от пациентки специальной подготовки, которая включает в себя:
- осмотр на гинекологическом кресле – гинеколог производит осмотр половых органов и стенок влагалища на предмет наличия воспалений и видоизмененных участков, обязательно берет мазки на цитологию;
- УЗИ органов малого таза;
- анализ мочи;
- анализ крови – общий, биохимия, коагулограмма;
- ЭКГ.
Важно! Операция не проводится, если у женщины диагностируют воспалительные заболевания половых органов и организма в целом в стадии обострения. Противопоказаниями к процедуре также являются нарушения свертываемой функции крови (склонность к кровотечениям), серьезные заболевания сердца, молочница, подозрение на беременность.
Показания к удалению полипа
Полипы эндометрия требуют удаления в любом случае, так как оставаясь в матке новообразование может расти, распространяться на другие участки, приводить к нарушению менструальной функции. Отсутствие лечения может привести к перерождению доброкачественного новообразования в злокачественную опухоль.
При наличии серьезных противопоказаний к хирургическому вмешательству гинеколог Центра гинекологии, репродуктивной и эстетической медицины может назначить женщине консервативное лечение, которое остановит рост полипа и нормализует менструальный цикл, однако это не принесет такого же эффекта, как операция.
Как проводится операция?
Гистероскопия проводится под местным обезболиванием и длится не более 30-40 минут. Техника операции следующая:

Чаще всего рецидивов полипоза в матке не наблюдается. Новообразование через время может появиться в другом месте, что свидетельствует о неэффективном лечении причины заболевания.
Восстановление женщины после гистероскопии
Период восстановления после перенесенной операции подразделяется на 2 этапа:
- Первичное восстановление и нормализация функций поврежденных тканей) слизистой оболочки и мускулатуры матки) – на этом этапе полностью заживают микроскопические повреждения, разрезы, восстанавливается слизистая оболочка цервикального канала, регенерируются хирургические следу вмешательства новой, безрубцовой тканью. Первый этап восстановления продолжается примерно 15-20 дней.
- Второй этап заключается в формировании нового эндометрия с нормальной физиологической структурой и присущими ему функциями (увеличение и отторжение тканей согласно фазам менструального цикла). Этот период восстановления продолжается у каждой женщины по-разному и занимает от 3 до 6 месяцев.
Когда можно планировать беременность после гистероскопии?
Задумываться о беременности можно не ранее, чем через полгода после проведения гистероскопии, при условии наличия нескольких факторов:
- операция прошла успешно, не было никаких осложнений;
- исследования подтвердили, что структура и функции эндометрия полностью восстановились – менструации приходят регулярно и не сопровождаются болями;
- выявлена и вылечена главная причина роста полипов матке.

Пытаться зачать раньше, чем через 6 месяцев даже условии наличия всех вышеперечисленных факторов не рекомендуется, так как это чревато осложнениями течения беременности – повышенным тонусом матки, истмико-цервикальной недостаточностью, угрозой выкидыша и преждевременными родами.
Когда ожидать менструацию?
Наступление менструации после гистероскопии следует ожидать примерно через 28-30 дней. День операции условно считается первым днем менструального цикла и слизистым оболочкам полости матки требуется время на полное восстановление. Первые месячные после операции требуют от пациентки особенно внимательного наблюдения, важно учитывать количество выделений, длительность кровотечения, консистенцию, цвет, наличие или отсутствие примесей. Если менструальное кровотечение чем-то отличается от привычного, необходимо сообщить об этом гинекологу.
Что назначают после удаления полипа эндометрия?
Женщина, перенесшая гистроскопию полипа матки, обязательно должна пройти курс лечения антибиотиками (препарат подбирается врачом индивидуально). При сохранении болевого синдрома врач может назначить обезболивающие первые 2 дня после операции, но, как правило, это не обязательно.
Ограничения после операции
Примерно 3 недели после гистероскопии пациентка должна придерживаться некоторых рекомендаций гинеколога:
- не жить половой жизнью до наступления первой менструации после процедуры – в дальнейшем полгода обязательно использовать барьерные средства защиты, чтобы не занести инфекцию в матку;
- не принимать ванну, а только душ, не купаться в открытых водоемах;
- следить за личной интимной гигиеной – подмываться не менее 4 раз в день первые 3-4 дня, а потом не менее 2 раз в день, регулярно менять гигиенические прокладки (не реже, чем раз в 2 часа);
- не поднимать тяжелого (более 3 кг) и не заниматься активным физическим трудом;
- пользоваться только прокладками, тампоны запрещены;
- следить за регулярным опорожнением кишечника и мочевого пузыря.
В первые 2 недели женщине рекомендуется ежедневно утром и вечером измерять температуру тела в подмышечной впадине и заносить показатели в тетрадь или температурный лист. В случае повышения температуры тела свыше 37,5 градусов, появления болей в пояснице, ухудшения общего состояния немедленно обратиться к врачу.

Более чем 70% всех женщин хоть раз в жизни, но сталкивались с таким заболеванием, как вагинальный кандидоз (в народе просто — молочница), вызванный интенсивным размножением грибков семейства Candida. Молочница является инфекционным заболеванием, хотя причиной ее проявления не обязательно послужит незащищенный половой акт. Грибки кандиды существуют в организме всех женщин и не дают о себе знать, пока не сложатся определенные обстоятельства, при которых начинается их интенсивное размножение.
Для женщины период, когда молочница прогрессирует, становится, мягко говоря, неприятным. Начинает беспокоить зуд во влагалище, который усиливается в вечернее время, а к нему присоединяются творожные выделения, имеющие белый цвет и кисловатый запах. Микрофлора в своем составе резко изменяется, и начинают погибать полезные лактобактерии. Игнорирование проблемы приводит к появлению вагинита и спайкам в маточных трубах, после чего женщине грозит бесплодие. Чтобы этого не произошло, нужно знать главные симптомы молочницы, причины ее интенсивного проявления и правила профилактики.
Симптомы вагинального кандидоза
Симптомы вагинального кандидоза очень сложно перепутать с последствиями других инфекционных заболеваний. Еще до появления видимых признаков, женщина уже начинает ощущать зуд в области влагалища, усиливающийся после водных процедур с теплой водой и в вечернее время суток.
Болезнь имеет несколько вариантов: хроническое и острое, что возникают в зависимости от течения самого заболевания, каждый из которых прогрессирует с разными признаками.

При данном виде урогенитального кандидоза воспалительные изменения слизистой оболочки влагалища ярко выражены. Длится заболевание не дольше 2-х месяцев и сопровождается следующими признаками:
- выделения творожистой консистенции, что могут быть как умеренные, так и обильные;
- жжение и зуд, беспокоящий в области половых органов (особенно остро ощутимый после мочеиспускания, полового контакта, во время менструального цикла и при ношении синтетического белья);
- увеличивается частота мочеиспусканий, во время которых присутствуют болезненные ощущения;
- визуально просматривается отек и покраснение влагалищных стенок.
По истечению 2-х месяцев, если лечение не было произведено, молочница переходит в рецидивирующий вагинальный кандидоз (хроническую форму).
При рецидивирующем заболевании признаки слабо выраженны или вовсе исчезают, появляясь периодически:
- выделениями жидкой консистенции, белого цвета без запаха;
- визуально можно наблюдать атрофию влагалищной слизистой оболочки;
- зуд почти не ощущается, а увеличивается после переохлаждения и полового акта.
В периоды, когда заболевание обостряется, начинают проявляться все признаки острой формы.

Женщина во время беременности имеет больше риска в развитии молочницы из-за изменений гормонального фона, поэтому вагинальный кандидоз у беременных встречается в 4 раза чаще. Плод в утробе матери рискует заразиться данным заболеванием не меньше. Грибок, провоцирующий молочницу, попадая в ротик малышу, поражает пищевод и переходит на иные органы, ставя под угрозу жизнь малыша. Даже если плод избежал заражения, остается большая вероятность его инфицирования во время родов, где он будет проходить по родовым путям с имеющейся инфекцией. Именно по последней причине вагинальный кандидоз у грудничка встречается довольно часто.
Часто женщин волнует и другой вопрос: можно ли забеременеть при вагинальном кандидозе? Беременность при молочнице вполне реальна, к тому же многие женщины и вовсе не ощущают никаких симптомов заболевания. Менструальный цикл не меняется, а репродуктивные органы работают в нормальном режиме. Повлиять на зачатие может разве что измененная микрофлора самого влагалища, где сперматозоиду выжить проблематично, но чаще это касается тех женщин, что имеют уже хроническую форму молочницы.
Причины
Проигнорировав проблему при первых симптомах и не начав своевременное лечение, кандиды размножаются, и вскоре начинают появляться выделения, что напоминают творожную массу. Спровоцировать рост грибка может:
- прием антибиотиков, что убивают организмы, которые входят в состав полезной микрофлоры, в то время, как сами грибки почти не страдают;
- увлечение спринцеванием, вследствие которого вымывается полезная микрофлора;
- имеющиеся серьезные заболевания, такие как ВИЧ-инфекция, сахарный диабет, различные воспалительные процессы, проблемы с мочеполовой или пищеварительной системами;
- несоблюдение простых правил гигиены;
- прокладки и различные средства для гигиены, что действуют на кожу раздражительно;
- тесное нижнее белье, что изготовлено из синтетики;
- переохлаждение и изменение климатических условий;
- частые стрессы;
- половой акт с инфицированным (дрожжевым грибком) партнером.
Молочница часто встречается у женщин во время беременности из-за физиологических изменений в организме и угнетенной иммунной системы.
Осложнения
Хоть молочницу и считают несерьезным заболеванием, которую легко излечить, ее игнорирование и отказ от лечения могут привести к серьезным последствиям. Чаще всего осложнения выступают в виде:
- поражения слизистой оболочки половых органов, что может подвергнуться вторичному заражению;
- распространения инфекции на почки;
- болезненных ощущений во время полового акта;
- перейдя в хроническую стадию, болезнь приводит к разрастаниям соединительных тканей, появлению различных спаек и возникновению рубцов, после чего диагностируется бесплодие;
- таких осложнений, как аднексит, эндометрит и сальпингит, болезнь перестает поддаваться лечению.
Лечение вагинального кандидоза
О том, как вылечить вагинальный кандидоз самостоятельно, имеется много информации. Но занимаясь самолечением, нужно понимать, что недолеченная болезнь при неправильно подобранной схеме медикаментозной терапии может перейти в хроническую форму и повлечь за собой серьезные осложнения. Также надо учитывать и причины, из-за которых могло произойти провоцирование интенсивного разрастания грибка.
Профилактика вагинального кандидоза

Для профилактики молочницы женщина может воспользоваться следующими правилами:
- гениталии должны постоянно быть сухими и чистыми;
- для водных процедур использовать только средства, изготовленные для интимной гигиены;
- стараться избегать пен для ванной, различных спреев и тщательней подбирать порошок для нижнего белья;
- различные отбеливатели для стирки могут пагубно воздействовать на полезные бактерии во влагалище;
- избегать спринцевания;
- во время приема антибиотиков обязательно нужно принимать и препараты лактобактерии;
- во время полового акта пользоваться презервативами;
- по возможности избегать узкой одежды;
- нижнее белье приобретать только из натуральных тканей;
- если женщина больна сахарным диабетом, стараться держать сахар под контролем;
Большое значение для женщины имеет и правильное питание, особенно во время заболевания молочницей. Рост бактерий значительно увеличивается, если употреблять много сахара, кофеин, а также алкоголь и никотин. Подавляет рост дрожжей употребление чеснока и йогуртов, что содержат ацидофилин.
Читайте также:



