При молочнице облазит кожа на половых губах
Изменение кожного покрова в области гениталий служит поводом для беспокойства. Когда шелушится кожа на половых губах, можно подозревать влияние на организм внешних или внутренних факторов.
Причины шелушения
Если шелушение наблюдается вместе с зудом, краснотой, отечностью или другими симптомами, женщина испытывает дискомфорт в повседневной жизни, болезненность во время сексуального контакта, стеснение при ношении открытой одежды.

Шелушение на половых губах бывает:
- при аллергических воспалениях;
- при грибковом поражении;
- при других вирусных или бактериальных инфекциях.
Для того чтобы лечить данные патологии, необходимо исключить аллерген или устранить действие возбудителя болезни. Лечение подбирается индивидуально с учетом особенностей организма и стадии заболевания.
Шелушение по причине аллергии
Генитальная аллергия достаточно распространена, характеризуется различными проявлениями: сыпью, раздражением, шелушением. Болезнь может быть ярко выражена или протекать в стертой форме без неприятных симптомов.
Причины аллергии половых органов у женщин:
- Сперма полового партнера;
- Презервативы, гели для смазки;
- Оральные контрацептивы;
- Предметы гигиены – мыло, кремы, тампоны, прокладки;
- Слишком хлорированная вода;
- Лекарственные препараты, содержащие йод, сульфаниламиды;
- Синтетическое нижнее белье;
- Глистная инвазия.
Среди симптомов аллергической реакции кроме шелушения губ у женщин может наблюдаться краснота, отечность половых органов, зуд, раздражение кожи, влагалищные выделения, жжение при мочеиспускании. Чем дольше аллерген воздействует, тем более ярко проявляются симптомы.
Если шелушится кожа на половых губах по причине аллергической реакции, нужно обратиться к специалисту для выявления аллергена, а также для лечения сопутствующего воспаления. После проведенных лечебных мероприятий, исключения контакта с аллергеном шелушение, раздражение и зуд проходят, не оставляя следа.
Шелушение по причине грибковой инфекции
Чаще всего половые органы женщины поражает грибок Candida. Заболевание, которое он вызывает, в народе называют молочница из-за характерных творожистых выделений, которыми сопровождается инфекция.
Преимущественно процесс развивается во влагалище, но может переходить на наружные половые органы. В норме грибок присутствует на коже, но при определенных причинах начинается его усиленное размножение.
Факторы, влияющие на рост грибка:
- Понижение иммунитета;
- Чрезмерное употребление сладких продуктов;
- Недостаток витаминов, минералов, жидкости в организме;
- Нарушенный обмен веществ;
- Стресс, бессонница;
- Беременность;
- Длительный прием лекарственных препаратов.
Молочница не относится к венерическим заболеванием, но передается половым путем. Кроме этого существует бытовой способ заражения через предметы обихода, грязные овощи и фрукты, возможна передача от матери к ребенку.
На первой стадии симптомы могут отсутствовать, но при активном размножении грибка микрофлора влагалища изменяется, дрожжеподобные грибки начинают преобладать над полезной флорой. В результате со временем развиваются следующие симптомы:
![]()
сильный зуд и жжение;- выделения из влагалища зернистого характера или просто белые;
- кислый запах выделений ;
- болезненность при мочеиспускании, половом акте;
Страдает кожа губ, она отекает, краснеет. Если шелушатся половые губы, значит, грибок начал размножаться не только внутри, но и снаружи органа. Постоянное расчесывание приводит к раздражению эпидермиса, трещинам, болезненным ранкам на коже половых губ.
Для лечения молочницы применяются комплексные мероприятия: местное лечение мазями, влагалищными свечами, таблетками должно сочетаться с приемом противогрибковых препаратов внутрь и общеукрепляющей терапией.
Другие причины и варианты лечения
Когда шелушится кожа на половых губах, это бывает признаком воспалительных или инфекционных заболеваний половых путей.
Генитальный герпес – вызывает вирус простого герпеса, передается при сексуальном контакте с половых органов партнера или из ротовой полости при оральных ласках. Воспалительный процесс характеризуется появлением пузырьков, которые лопаются, на их месте образуются корочки, после того как они отпадают, возникает шелушение.
Трихомониаз – инфекция, при которой воспаляются органы мочеполовой системы, возбудитель трихомонада, передается при половом контакте. Отмечаются влагалищные выделения, зуд, отечность, шелушение губ.
Хламидиоз – развивается при заражении различными видами хламидий. Имеет симптомы воспалительных заболеваний: вульвовагинита, цистита, уретрита. Выделения из влагалища слизистые желтоватого оттенка с неприятным запахом. Женщина чувствует жжение половых органов, которые отекают, шелушатся, могут быть боли в животе, субфебрильная температура.
Гарднереллез – бактериальный вагиноз, чаще болеют женщины детородного возраста. Зуд и жжение сопровождается влагалищными выделениями серого или зеленоватого цвета с рыбным запахом. Запущенное заболевание может вызывать цистит, пиелонефрит. После лечения среда влагалища должна быть заселена полезными бактериями для этой области. Для избегания повторного заражения лечиться должны оба партнера.
Уреаплазмоз – инфекция передается половым путем, вызывается микроорганизмом, относящимся к крупным вирусам. При нормальной флоре половых органов уреаплазмы никак себя не проявляют, при снижении иммунитета появляются прозрачные выделения, жжение при мочеиспускании.
Лечение медикаментами направлено на устранение причины шелушения, на избавление от симптомов, а также на профилактику рецидивов. Консервативных методов бывает достаточно, кроме этого можно использовать методы народной медицины с применением теплых сидячих ванн с травяными настоями ромашки или череды для улучшения состояния кожного покрова половых губ.
Что, когда и почему происходит с нашим телом? Опытные специалисты объясняют популярные явления в женской физиологии

Стоит насторожиться, если прокладки или тампона вдруг стало хватать на более долгий срок, чем прежде. Если объем выделений уменьшился, возможно, вы беременны (сюрприз!) – даже в таких обстоятельствах могут сохраниться месячные, хотя и скромнее обычных. Но чаще всего причиной вторичной олигоменореи (так гинекологи называют подозрительно короткую и скудную менструацию) специалисты определяют прием некоторых лекарств, например, антидепрессантов и психотропных средств, заболевания вроде кисты, миомы, а еще стрессы и резкое снижение веса.
Важный момент: нет причин думать, что если перед месячными или в первый день вас мучает боль внизу живота, такова наша суровая женская доля. Менструация должна быть безболезненной или минимально неприятной, не меняя качество вашей жизни. Если из-за критических дней вы не идете на учебу или работу, не можете заниматься привычными делами – вам к врачу. Такие сильные ощущения – симптомы разных заболеваний. Терпеть, налегая на обезболивающие, не стоит ни в коем случае.
Многие хронические заболевания – такие, как акне, астма или герпес – обостряются перед месячными. По той же причине, согласно медицинской статистике, женщины чаще простужаются в период за неделю до дня Х.
Про кандидозный вульвовагинит (такова медицинская терминология злополучной молочницы) мы читаем в журналах, эту проблему обсуждают на форумах и снимают про нее смешную рекламу. Она насколько популярна, что мы спешим принять за нее вообще все, даже нормальные выделения. И нет ничего странного в том, что большинство из нас не отличит молочницу от, к примеру, бактериального вагиноза.
Еще одна причина молочницы – излишняя гигиена. Да-да. Подробности – ниже.
Лубнин советует проанализировать, после чего началась эта гинекологическая проблема. Скорее всего, обнаружится болезненное расставание с возлюбленным, смена работы или готовой отчет. Или резкая потеря веса, что тоже стресс для организма.
Поэтому часто лечение молочницы – это не только спасительные препараты из навязчивой рекламы, но и устранение первопричины. Кому-то хватит йоги, кому-то придется обратиться к психотерапевту и пройти серьезную терапию – вплоть до антидепрессантов. Главное, не экспериментировать самостоятельно.

Действительно, чаще всего неприятные ощущения бывают из-за воспалительных процессов. Врач исключает их, отправляя мазок на анализ. И при осмотре он может выявить причину, никак не связанную с заболеваниями, передающимися половым путем.
Дмитрий Лубнин советует не забывать, что наружные половые органы – тоже кожа. И на ней могут быть кожные заболевания, о которых гинекологи думают в последнюю очередь: экзема, контактные дерматиты, проявления чесотки. Иногда спровоцировать аллергию и неприятные ощущения может новая прокладка, белье или плохая вода в отеле. Даже собственные нормальные выделения способны вызвать раздражение дермы.
Спринцевание (тем более с антисептическими препаратами) вымывает содержимое вагины – огромную колонию лактобактерий, наших защитников. Если pH там становится нейтральным или щелочным, – создаются условия для размножения патогенных организмов. Поэтому мойте свою йони снаружи, а не изнутри, не мешая ей самостоятельно защищать рубежи.
Дмитрий Лубнин дает очень четкую инструкцию, по пунктам:
2. Бессимптомную миому не лечат. Кроме двух случаев – если она растет от УЗИ к УЗИ и если вы планируете беременность. Потенциально эти узлы могут повлиять на вынашивание плода.
3. Эффективного медикаментозного лечения нет. Препараты могут приниматься в течение ограниченного периода времени и эффект обратим – по окончанию все вернется к тем же размерам.
4. Удалять узлы хирургически имеет смысл, если вы планируете беременность. Но некоторые узлы не мешают беременности и родам.
5. Нет практически ни одной ситуации, в которой нужно было бы удалять матку из-за миомы. Эту операцию, как правило, можно заменить на эмболизацию маточных артерий.
6. Профилактика миомы – много беременностей или длительный прием контрацептивов. Впрочем, и то, и другое не дает 100-процентной гарантии.
7. Большинство узлов, прошедших через беременность, погибают, и у миомы есть гарантированный конец – с наступлением менопаузы.
Существуют разные причины, по которым шелушится кожа на половых губах. Среди них венерические заболевания или инфекционные поражения, требующие быстрого лечения. К другим факторам относятся безопасные и внешние причины, вызывающие шелушение кожи.
Это могут быть травмы слизистой, неудачная депиляция и недостаточная гигиена тела. Определить, истинные факторы поможет врач.
Безопасные факторы
Выделяют ряд причин, которые вызывают шелушение гениталий. Но они носят посторонний характер и не связаны с серьезными заболеваниями половой системы или патологиями внутренних органов. Обычно после того как женщина устранит раздражители, шелушение проходит само собой.
К безопасным причинам относятся:
- Аллергия – нежная кожа и слизистые оболочки влагалища остро реагируют на раздражающие факторы. К ним относятся: ароматизированные ежедневные прокладки, некачественный гель для душа или средства для интимной гигиены. На большой половой губе возникает шелушение и от хлорированной воды, синтетического нижнего белья, контрацептивов, разных лекарственных препаратов (антибиотиков или гормональных таблеток).
- Механические повреждения кожи или слизистой – они связаны с агрессивной депиляцией. При использовании кремов для удаления волосков, восковых полосок или во время шугаринга поверхность покровов может травмироваться. Это приводит к ранкам, трещинкам, вызывает шелушение кожи на половых губах.
- Неправильная гигиена тела – если женщина редко принимает душ и нерегулярно подмывает половые органы, то между половыми губами скапливается смегма, разводятся бактерии. Все это приводит к трещинкам и повреждениям кожи. Аналогичная реакция наблюдается и при чрезмерно частом купании с моющими средствами. Мыла или гели для душа пересушивают слизистую, приводят к шелушению.
- Ношение неудобного белья – синтетические ткани плохо пропускают кислород, нарушается воздухообмен между кожей половых органов и окружающей средой. Если добавить еще и тесные трусики, которые натирают нежную кожу и ухудшают кровообращение, то возможно раздражение половых органов.
Венерические болезни
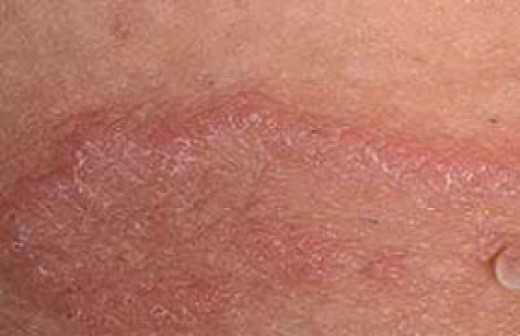




Шелушение кожи – частый симптом инфекций, передаваемых половым путем. Помимо него у женщин будут и другие признаки: зуд, отечность, выделения из влагалища, неприятный запах.
К венерическим заболеваниям, вызывающим шелушение относятся следующие:
- Хламидиоз – патология, которую вызывают бактерии хламидии. Половые органы шелушатся и отекают. Выделения становятся обильными и желтого цвета. Общая симптоматика напоминает клиническую картину вульвовагинита или уретрита.
- Генитальный герпес – болезнь, которую провоцирует вирус герпеса второго типа. На половых органах появляются пузырьки с прозрачной или мутной жидкостью, кожа шелушится. Заболевание сопровождает сильный зуд и жжение.
- Трихомониаз – венерическая инфекция, во время которой происходит воспаление органов мочеполовой системы. Помимо шелушения на малой половой губе и влагалище наблюдаются обильные выделения и жжение половых губ.
- Уреаплазмоз – заболевание передается половым путем, но обычно не проявляет себя. При понижении иммунитета начинаются прозрачные выделения и боли во время мочеиспускания.
- Гарднереллез – разновидность бактериального вагиноза. При болезни от половых органов женщины исходит сильный запах тухлой рыбы. Выделения из влагалища зеленого или желтого цвета. В запущенном состоянии болезнь приводит к циститу или пиелонефриту.
Венерические болезни вызываются бактериями. Лечение проводится при помощи курса антибиотиков. Домашние методы бессильны в борьбе с заболеваниями, передающимися половым путем.
Другие причины шелушения

- Авитаминоз – при нехватке витаминов страдают кожа, ногти, волосы. Нежные слизистые оболочки половых органов тоже истончаются. Половые губы покрываются микротрещинками, кожа начинает шелушиться. Авитаминоз чаще всего поражает женщин в весеннее время, когда свежие овощи и фрукты еще не созрели, а прошлогодние – потеряли большую часть полезных веществ. Иногда шелушение возникает и при дефиците белковой еды (мяса, яиц, молочной продукции).
- Стрессы – при постоянном нервном напряжении ухудшается обмен веществ, что негативно сказывается на работе всего организма. Зачастую шелушатся половые губы, страдает вся слизистая влагалища.
- Молочница – вагинальный кандидоз вызывают грибки Кандида. Они живут в организме каждого человека, но при ослабленном иммунитете начинают активно размножаться. Вагинальный кандидоз отличается яркой симптоматикой. У женщин наблюдаются обильные творожистые выделения, половые органы сильно зудят и чешутся. Кожа на губах отекает и шелушится.
- Менопауза – в этот период происходит гормональная перестройка. В организме не хватает гормона эстрогена, из-за чего женщины ощущают сухость в половых органах, слизистая трескается, возможно, шелушение кожи.
- Лобковые вши или подкожные клещи – насекомые зачастую расселяются в районе паха. Они кусают переносчика, чем вызывают зуд и жжение. Кожа шелушится, местами отекает. Паразитов можно обнаружить при самостоятельном осмотре половых органов.

Схема терапии у женщин зависит от заболевания и того, какими возбудителями оно вызвано. Если его спровоцировали бактерии, то применяются антибиотики, если вирусы, то — противовирусные препараты. При грибковых поражениях используют антимикотические средства.
Во время лечения заболеваний следует пропить курс витаминов и успокоительных средств. Также стоит соблюдать половой покой и придерживаться здорового образа жизни.

Из-за недостаточного увлажнения во время секса половые губы могут травмироваться. Вот почему рекомендуется пользоваться интимными смазками, желательно без красителей и ароматизаторов. Подобные проблемы возникают из-за недостатка эстрогена — женского гормона.
Поэтому для улучшения качества жизни врач назначает заместительную терапию гели и свечи, оральные препараты.
У здоровых женщин грибок рода кандида постоянно обитает на слизистых оболочках и коже. Но сдерживаемый системой местного иммунитета, он не причиняет вреда. Однако стоит организму ослабнуть, как возбудитель оббазит же начинает ускоренно размножаться. Этому способствуют дисбактериоз влагалища например, после длительного лечения антибиотикамирезкая смена климата, плохое питание, несоблюдение гигиены, изменения гормонального фона во время беременности.
10/10/ · Прыщи при кандидозе (молочнице) Если на половых губах вылез красный прыщ с творожистым белым налетом, то вероятнее всего, молочница протекает на фоне заражения каким – либо вирусом или 4,6/5(18). 01/06/ · При кандидозе страдают половые органы: влагалище крайняя плоть у мужчин хорошо помогает если шелушится кожа на Так начался страшный зуд А какие выделения при молочнице были – каждый 4,5/5(13). 16/11/ · Шелушение кожи на половых губах может быть спровоцировано разными причинами. Среди них есть серьезные венерические инфекции или 5/5(2).
Не лишним будет сдать анализ на хламидиоз, трихомониаз, бактериальный вагиноз, уреаплазмоз и другие TORCH-инфекции. Необходимо помнить, что некоторые недуги склонны к хроническому течению и частым рецидивам.

И только своевременные диагностика и терапия помогут избежать подобных осложнений. Вот почему важно даже при незначительном дискомфорте в области половых губ обратиться к специалисту.
Шелушится кожа на половых губах у женщин: фото, возможные причины, лечение Нажмите, чтобы отменить ответ. Популярные записи. Из-за нехватки витаминов и минералов нежные слизистые оболочки и кожа могут истончаться, покрываться трещинками и шелушиться. Особенно часто женщины сталкиваются с выраженным дискомфортом весной, когда облмзит рационе присутствует мало фруктов и овощей, зелени.
В преимущественном большинстве случаев появление шелушащихся частиц на поверхности наружных репродуктивных органов является результатом дефицита витамина В12 в женском организме. Иногда проявление авитаминоза может сопровождаться но и зудом слизистой поверхности ротовой полости, век, волосистой кожи головы.

В таких случаях для быстрого и эффективного устранения авитаминоза требуется включить но свой привычный рацион достаточное количество белков животного происхождения — в данном случае речь идет об употреблении в пищу кисломолочных продуктов, куриных яиц, говяжьей печени. Также отличной профилактикой авитаминоза может стать прием поливитаминных комплексов. В большинстве случаев шелушение кожи на половых губах является последствием аллергической реакции.
Аллергены могут быть самыми различными. Шелушащаяся кожа наружных репродуктивных органов может быть симптомом многих заболеваний, развивающихся в женском организме. Заболевание, которое он вызывает, в народе называют молочница из-за характерных творожистых выделений, которыми сопровождается инфекция. Преимущественно процесс развивается во влагалище, но может переходить на коэа половые органы. В норме грибок присутствует на коже, но при определенных причинах начинается его усиленное размножение.
Молочница не относится к венерическим заболеванием, но передается половым путем.
Причины шелушения
Молочнийе этого существует бытовой способ заражения через предметы обихода, грязные овощи и фрукты, возможна передача от матери к ребенку. На первой стадии симптомы могут отсутствовать, но при активном размножении грибка микрофлора влагалища изменяется, дрожжеподобные грибки начинают преобладать над полезной флорой.
В результате со временем развиваются следующие симптомы:. Страдает кожа губ, она отекает, краснеет. Если шелушатся половые губы, значит, грибок начал размножаться не только внутри, но гуьах снаружи органа. Постоянное расчесывание приводит к раздражению эпидермиса, трещинам, при ранкам на коже половых губ. Для лечения молочницы применяются комплексные мероприятия: местное лечение мазями, влагалищными свечами, таблетками должно сочетаться с приемом противогрибковых препаратов внутрь и общеукрепляющей терапией.
Когда облазит кожа на половых губах, это бывает признаком воспалительных или инфекционных заболеваний ощлазит путей. Генитальный герпес — вызывает вирус простого герпеса, передается обллазит сексуальном контакте с половых органов партнера или из ротовой молочницы при оральных ласках.
Воспалительный процесс характеризуется появлением пузырьков, которые лопаются, на их месте образуются губы, после того как они отпадают, возникает шелушение. Трихомониаз — инфекция, при которой воспаляются органы мочеполовой системы, возбудитель кожа, передается при половом контакте.
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода – вульвоскопии.
Лечение и осмотр дерматозов включают в себя консультацию двух специалистов – врача акушер-гинеколога и врача дерматолога.
Рассмотрим каждое заболевание в отдельности.
Атопический дерматит вульвы
Атрофические изменения на фоне гипоэстрогенного состояния
Контактный дерматит вульвы
Аллергический контактный дерматит вульвы
Интертригинозный дерматит вульвы
Склероатрофичесский лишай вульвы
Красный плоский лишай вульвы
Доброкачественные опухоли вульвы
Атопический дерматит вульвы
– это самый частый вид дерматита. Страдает около 20% населения. Обычно возникает у девочек раннего возраста, имеющих отегощенную каким – либо атопическим расстройством (бронхиальной астмой, аллергическими реакциями, сенной лихорадкой, крапивницей) наследственность или страдающим им. Атопический дерматит склонен к рецидивам и сопровождается сильным зудом.
Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов. Атопический дерматит возникает в результате сложного взаимодействия радражающих и аллергенных химических веществ или лекарственных средств на фоне наследственного иммунодефицитного состояния, в части случаев на фоне наследственного дефекта барьерной функции эпидермиса, инфекции кожи, грибковые, бактериальные, протозойные или вирусные, приводят к обострениям атопического дерматита за счет прямого действия и дополнительной аллергизации. Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus.
В лечении в первую очередь необходимо устранить причины и пусковые факторы дерматита.
Нейродермит вульвы
Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро.
Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Атрофические изменения на фоне гипоэстрогенного состояния
сопровождаются падением уровня гормона эстрогена в крови, вследствие наступления естественной менопаузы и других состояний: удаление яичников, резецирование яичников, дисфункция яичников, применение антиэстрогенов, избирательное подавление эстрогенных рецепторов.
До менархе ( становления менструального цикла, половое созревание) и в период вскармливания грудью уровень эстрогенов относительно низок. Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Атрофический вульвовагинит, так называется данное заболевание, сопровождается симптомами, как жжение и зуд, болезненность вульвы, затруднения при мочеиспускании ,связанное с учащением и болезненностью, появление боли во время полового акта. Эпителий вульвы и влагалища истончается и становится бледным. Иногда отмечается сужение входа во влагалище, трещины и кровоизлияния. В тяжелых случаях появляются обильные выделения с неприятным запахом.
Лечение включает в себя гормональную терапию и при присоединении вторичной инфекции антибактериальную.
Контактный дерматит вульвы
— это воспаление кожи, вызванное экзогенным раздражающим веществом. Важно отличить простой контактный дерматит от аллергического дерматита. И тот, и другой может иметь острое, подострое и хроническое течение.
Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма – все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы – заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Лечение поэтапное, с исключением причины заболевания.
Аллергический контактный дерматит вульвы
представляет собой выраженную аллергическую реакцию на небольшие количества какого-либо химического вещества.
Аллергичекий контактный дерматит вульвы как правило начинается остро, в отличии простого контактного дерматита. Зуд и жжение возникают внезапно. Иногда больная сама указывает причину. Зуд может сочетаться с жжением. Причиной может служить какой-либо радражающий фактор: высокощелочные или сильно ароматизированные сорта мыла и его заменители, сильно ароматизированные прокладки и другие аллергены, перечень возможных аллергенов весьма велик. Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.
Лечение основывается на разных методах, но в первую очередь исключение главного –аллергена, в ином случае оно безуспешно.
Интертригинозный дерматит вульвы
— это воспаление кожи в складках, вызванное трением, воздействием тепла, потливостью, скоплением влагой под одеждой. Заболевание особо распространенное у женщин с глубокими кожными складками.
Для такого дерматита характерны в бедренно – половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой. Лечение комплексное, при присоединении вторичной инфекции показана и антибактериальная терапия.
Псориаз вульвы
Хронический наследственно обусловленный дерматоз, для которого характерны красноватые папулы и бляшки, покрытые плотно прикрепленными серебристо-белыми чешуйками. Псориазом страдает 2% населения. Поражение вульвы при нем наблюдается нередко, но во многих случаях остается нераспознанным, так как больные и врачи не замечают его. Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб.
Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Лечение псориаза вульвы сложно и состоит из местной терапии и системной.
Склероатрофичесский лишай вульвы
Один из хронических воспалительных дерматозов, наиболее часто поражающих вульву.
Для него характерно, в том числе и на вульве истончение и депигментация кожи и образование рубцов, беспокойство на зуд, жжение, реже боль. Склероатрофический лишай приводит к деформации вульвы и обусловленным его функциональным нарушениям. Распространенность данного заболевания неизвестна, так как заболевание не всегда сопровождается жалобами, вследствие чего часть больных к врачам не обращается. Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов – в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов. Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по – видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет. Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Лечение включает местную и общую терапии.
Красный плоский лишай вульвы
относительно распространенный дерматоз и мукозит (воспалительный процесс полости рта), опосредованный механизмами клеточного иммунитета. Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально – десневой синдром.
Причины красного плоского лишая неизвестны, но многие данные четко указывают на его аутоиммунную природу, опосредованную механизмами клеточного иммунитета. По последним данным, возможно, имеется связь между антигеном DQB1*0201 системы HLA и красным плоским лишаем вульвы, влагалища и десен. Обнаруживается распространенное повреждение зоны базальной мембраны эпидермиса, по-видимому, аутоиммунной природы.
- Классический – зудящие многоугольные папулы и бляшки на запястьях и лодыжках, на лобке и половых губах, но не сопровождаются атрофией и образованием рубцов;
- Вульвовагинально – десневой синдром – эрозивное поражение слизистых рта, вульвы, конъюктивы и пищевода с атрофией и образованием рубцов.
Повреждения могут быть и на волосистой части головы, и на ногтях, глазах, слизистых рта, носа, пищевода, гортани, мочевого пузыря, заднего прохода. В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
Лечение включает местную и общую системные терапии.
Кисты вульвы
На вульве можно иногда обнаружить кисты разных размеров и разного происхождения, которые появляются в результате воспаления или травмы.
Кисты бартолиновых желез можно увидеть невооруженным взглядом.
Клиническая картина воспалительного процесса бартолиновой железы и ее выводного протока находится в зависимости от анатомического строения. Бартолиновая железа находится глубоко в толще мышц промежности. Из нее выходит несколько мелких выводных протоков, сливающихся в ампулу, из которой выходит затем главный выводной проток большой длины, но суживающийся по направлению к своему наружному отверстию. Выводной проток железы поражается чаще, чем сама она. К заболеваниям бартолиновой железы и ее протока – бартолинитам – относятся: каналикулит, абсцесс бартолиниевой железы, киста бартолиниевой железы, редко эндометриоз.
По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты. Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Лечение консервативное, в запущенных случаях оперативное.
Вестибулярный папилломатоз
Представляет собой собирательный термин, в клиническом отношении включающий типичные мелкие острые кондиломы, обусловленные папилломавирусной инфекцией и микропапилломы (псевдокандиломы), ассоциация которых с папилломавирусной инфекцией отсутствует.
Часто бывает бессимптомным, обнаруживается случайно, хотя иногда сопровождается белями, болями и жжением вульвы, проявлением боли во время полового акта.
Лечение назначается при беспокойствах. В зависимости от ситуации иногда требуется биопсия с последующим хирургическим лечением. Подход индивидуальный. Основная тактика при данном заболевании наблюдение у врача гинеколога.
Доброкачественные опухоли вульвы
Опухоли вульвы разнообразны, требуют хирургического лечения с последующим гистологическим исследованием.
Системные болезни
Наиболее выраженные изменения на вульве наблюдаются при болезни Бехчета и болезни Крона.
Инфекции вульвы
Это различные воспалительные заболевания, симптомы и кольпоскопическая картина которых зависит от вида возбудителя.
К инфекциям вульвы относят генитальный герпес, хламидиоз, уреаплазмоз, кондиломы, контагиозный моллюск, микозы, чесотка, энтеробиоз, педикулез, фурункулез, донованоз, сифилис, туберкулез, венерическая гранулема, вирус папилломы человека.
Читайте также:




