Молочница при выпадении матки


И.А. Левченко-заместитель главного врача по работе с сестринским персоналом ГУЗ «Кемеровская областная клиническая больница
Профилактика послеоперационных осложнений у женщин с опущением и выпадением внутренних половых органов: Методическое пособие/ Т.В. Агеева, -Кемерово: ГУЗ КОКБ,2007.-17стр.
Рекомендовано практикующим медицинским сестрам, пациентам
Все права защищены. При перепечатке ссылка на источник обязательна.
С возрастом многие женщины сталкиваются с проблемой опущения или выпадения внутренних половых органов (влагалища и матки).
Риск развития данного заболевания имеет каждая одиннадцатая женщина, однако многие пациентки не решаются своевременно обратиться к врачу, потому, что испытывают неудобства и стеснение.
Поэтому было разработано данное методическое пособие, основной целью которого является, содействие практикующим медицинским сестрам в оказании высококвалифицированной помощи при уходе за данной категорией пациенток, а так же для самих пациенток.
Издание представляет интерес в связи с тем, что изложено доступным для широких масс населения языком и грамотно с медицинской точки зрения.
В данном пособии отражены особенности предоперационной подготовки, послеоперационного ухода и профилактики послеоперационных осложнений у пациенток с опущением или выпадением половых органов. Все разработанные в данном руководстве рекомендации помогут пациенткам в профилактике поздних послеоперационных осложнений, а так же рецидивов заболевания после выписки из стационара и будет способствовать дальнейшему повышению качества жизни женщины и сохранению ее здоровья.
Глава1.Возрастной критерий данного заболевания.
Опущение матки и влагалища нередко начинается в репродуктивном возрасте и носит прогрессирующий характер. По мере развития процесса углубляются функциональные нарушения смежных органов, которые, часто наслаиваясь друг на друга, вызывают не только физические и моральные страдания, но и делают больных частично или полностью нетрудоспособными.
Среди различных гинекологических заболеваний опущение и выпадение женских внутренних половых органов занимают одно из ведущих мест.
Частота данного заболевания у женщин старше 50 лет составляет 60-80%.

Различают III степени выпадения

Опущение матки – такое положение органа, при котором шейка матки располагается ниже нормы, но не выходит за пределы половой щели.
Неполное выпадение матки – характеризуется тем, что смещение матки книзу увеличивается, шейка матки выходит за пределы половой щели.
Полное выпадение – вся матка выходит за пределы половой цели вместе со стенками влагалища.
Глава3.Причины опущения и выпадения половых органов
На возникновение опущения или выпадения внутренних женских половых органов влияет количество родов (двое и более), характер родовой деятельности (стремительные роды), размеры плода (крупный плод), травмы (разрывы промежности и влагалища). Установлена статистически значимая связь между увеличением числа родов и максимальным весом новорожденного с развитием данного заболевания.
Ненормированная физическая нагрузка способствует прогрессированию процесса опущения и выпадения влагалища и матки.
Дефицит гормонов в менопаузе, возрастное снижение тонуса мышц приводит к опущению, а затем и к выпадению внутренних половых органов.
Астеническое телосложение и пониженное питание, частые запоры являются важными факторами риска данного заболевания.
Важным является и наследственный фактор.

При опущении и выпадении внутренних половых органов Вас могут беспокоить следующие симптомы заболевания:
Тянущие боли в низу живота, поясничной области и крестце.
Затруднение акта дефекации.
Учащенное и болезненное мочеиспускание.
Недержание мочи, газов при чихании, кашле, физической нагрузке.
Невозможность полноценной сексуальной жизни.
Стенки влагалища при опущении становятся сухими, неэластичными, грубыми, их складчатость менее выражена, в результате этого может появиться ощущение сухости и зуда во влагалище.
При полном выпадении на стенках влагалища появляются трещины, пролежни, язвы.
Глава5. Диагностика и лечение.
Диагностика - основывается на данных гинекологического, урологического, проктологического осмотров, рентгенологическом исследовании мочевого пузыря.
Проблема опущения и выпадения внутренних половых органов волнует в основном женщин зрелого возраста, которые стремятся сохранить свою женственность и сексуальную привлекательность.
Сегодня эти возрастные проблемы может успешно решить своевременное хирургическое вмешательство.
В настоящее время существует множество хирургических методов лечения опущения и выпадения женских половых органов.
При выборе вида хирургической операции гинеколог учитывается Ваш возраст, общее состояние здоровья, степень опущения стенок влагалища и матки, наличие нарушений функции смежных органов (мочеиспускания и акта дефекации).
Глава 6. Подготовка к операции

Перед операцией Вам следует пройти не только общее клинико-биохимическое обследование, но и:
Бактериологическое исследование мазков из цервикального канала, уретры и влагалища;
Кольпоскопию (осмотр шейки матки под микроскопом);
Гистероскопию (осмотр полости матки) с раздельным выскабливание полости матки и цервикального канала с гистологическим исследованием соскобов (при наличии сопутствующей гинекологической патологии);
Цистоскопию (осмотр полости мочевого пузыря).
С целью предупреждения послеоперационных осложнений необходимо провести санацию влагалища, если на его стенках имеются трещины или язвы – их следует пролечить до полного заживления.
Если у Вас имеются заболевания со стороны:


Органов пищеварительного тракта

Их следует пролечить до операции!
При наличии острых воспалительных процессов или обострения хронических заболеваний следует отложить операцию до полного выздоровления.
Если у Вас когда-то возникали аллергические реакции, то об этом следует сообщить врачу с обязательным уточнением лекарственных средств или продуктов, на которые была реакция.
Важно знать об имеющихся у Вас заболеваниях вен, чтобы врач мог предусмотреть возможные осложнения во время операции.

При низком содержании гемоглобина в крови следует провести терапию, направленную на его компенсацию железосодержащими препаратами, которые назначит Вам врач.
Подготовка к операции занимает достаточно длительный срок, в результате чего Вы можете испытывать чувства тревоги, беспокойства и даже страха.

В этот период не стоит отказываться от поддержки близких Вам людей, постарайтесь найти новые интересы – это поможет Вам пережить непростой этап в жизни!
Глава 7. Рекомендации в послеоперационном периоде
После перенесенной пластической операции по поводу опущения и (или) выпадения внутренних половых органов следует соблюдать следующие рекомендации:
Чтобы уменьшить нагрузку на мышцы тазового дна необходимо уметь правильно вставать с постели.
Лежа в постели следует сначала повернуться на бок, затем перевернуться на живот

Принять колено - локтевое положение

Сначала опустить на пол одну ногу, располагающуюся ближе к краю

затем вторую ногу, и встать.

После выписки необходимо следить за общим самочувствием: ежедневно измерять температуру, пульс, артериальное давление!
Для того, чтобы измерить артериальное давление Вам необходимо выполнить 5 простых правил:
Плотно обверните манжету вокруг руки.

Определите место пульсации артерии.

Накачайте воздух в манжету с помощью нагнетателя.

Медленно снижайте давление в манжете, открывая клапан. Слушайте первый и последний удары пульса и запишите результаты измерения давления.

Для того, чтобы измерить температуру тела необходимо:

Взять термометр за верхний конец и опустить его резервуаром вниз.
Стряхнуть рукой термометр так, чтобы мениск столбика ртути оказался ниже цифровой отметки 35,50С по шкале.
Установить термометр резервуаром в подмышечную впадину.
Выдержать термометр не менее 3 минут.
Удалить термометр из подмышечной впадины и отчитать температуру по шкале.
Для подсчета пульса необходимо прощупать артерию (лучше запястную). Пульс подсчитывается по количеству ударов в минуту. В норме у здорового человека 60-80 ударов в минуту.

- При неожиданном ухудшении состоянии здоровья: значительном кровотечении из влагалища, болях в животе, задержке стула и газов, подъеме температуры тела до 37,50 t и выше, необходимо немедленно обратится к акушеру-гинекологу по месту жительства.

В течение 2-х месяцев после операции рекомендуется мыться стоя под душем, подмываться только снаружи (не спринцеваться!), использовать гигиенические прокладки (не тампоны!).

При появлении первых симптомов неблагополучия со стороны венозной системы (появление отеков стопы и голени к концу дня, чувства тяжести в ногах, судорог икроножных мышц, появление расширенных в виде узлов вен, которые четко контурируются в вертикальном положении), пациентка должна обратиться к врачу.
Для профилактики тромбофлебитов в послеоперационном периоде необходимо бинтовать ноги эластическими бинтами или носить лечебный компрессионный трикотаж (эластические гольфы, чулки). Правильно созданный эластический бандаж и адекватно подобранный компрессионный трикотаж предотвращают растяжение поверхностных вен и ускоряют кровоток по глубокой венозной системе.
Самым простым способом эластической компрессии является бинтование ног. При этом используются бинты средней и короткой растяжимости.
Правила использования эластического бинта:
Наложение компрессионного бинта нужно проводить утром, до того как Вы встали с постели.

Бинт начинают накладывать со стопы, сразу у основания пальцев.


Максимальное растяжение и, соответственно, давление бинт должен оказывать на стопе и в области лодыжек, постепенно уменьшая компрессию по направлению к бедру.

Конец бинта закрепляется фиксатором.

В течение дня необходимо проверять состояние повязки, при необходимости поправлять ее.

На ночь бинты снимаются и раскладываются на горизонтальную поверхность для предотвращения вытягивания и продления срока использования бинтов.

В течение двух месяцев после пластической операции по поводу опущения или выпадения внутренних половых органов с целью уменьшения нагрузки на мышцы тазового дна необходимо ношение послеоперационного бандажа.

Вам необходимо соблюдать половой покой в течение двух месяцев со дня операции до полного заживления швов на влагалище и профилактики их инфицирования.

После операции важно следить за стулом, не допускать возникновения запоров, не засиживаться и не читать в туалете, чтобы предупредить опущение задней стенки влагалища.

Чтобы избежать запоров употребляйте в пищу продукты, богатые растительной клетчаткой (фрукты, сырые овощи, молочные продукты, темные сорта хлеба). В течение дня выпивайте 1,5-2 литра жидкости.
Для профилактики послеоперационных циститов и восходящей инфекции мочевыводящих путей следует принимать почечный фиточай.
Противовоспалительное, успокаивающее и мочегонное действие оказывает сбор:

все компоненты в равных пропорциях следует заварить кипятком и принимать по 1/3 стакана 3 раза в день до еды.
- Вам необходимо избегать пожизненно тяжелой физической нагрузки, ограничить подъем тяжестей.

Важными факторами в профилактике повторного опущения влагалища является регулярное выполнение лечебной гимнастики
Комплекс упражнений, разработанный для тренировки мышц промежности и тазового дна, необходим для восстановления мышечного тонуса, коррекции замыкательной функции уретры.
Занятия рекомендуется проводить ежедневно в течение 15-45 минут.

1. Ходьба на носках с одновременным втягиванием заднего прохода.

2. Ходьба с мячом, зажатым между ног (голенями, бедрами)

3. Одновременное или поочередное поднимание вытянутых ног.

4. Поднимание таза с опорой на лопатки и стопы ног, согнутых в коленных суставах, одновременное вытягивание заднего прохода.

5. Наклоны согнутых в коленях ног (пятки максимально прижаты к ягодицам).
Вы перенесли серьезное оперативное вмешательство, переживания и трудности послеоперационного периода остались позади.
Впереди – долгая и счастливая жизнь!
Настало время подумать о будущем!
Каким оно будет, во многом зависит от Вас, от того, как Вы будете заботиться о себе и о своем здоровье.

2. Гинекология по Эмилю Новаку/ Под ред. Дж.Бека, И.Адаши, П.Хилард. Пер.с англ. – М., Практика, 2002 г. – 896 с.
6. Сестринское дело// Справочник, 2 том . – Москва. - 2004 г.
7. Сестринское дело в акушерстве и гинекологии// Справочник, - Москва. - 2000 г.
Уважаемые коллеги!
Все методические рекомендации, пособия и т.д. интеллектуальная собственность авторов, Ассоциации и являются архивными материалами разных лет!!
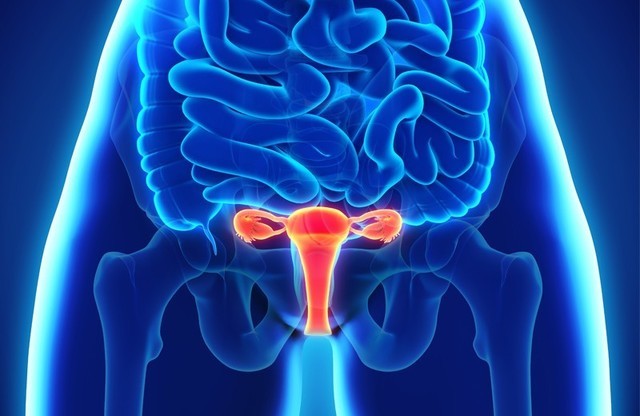

Опущение матки — деликатная тема, о которой не каждая женщина решается рассказать самым близким и даже врачу. А ведь его игнорирование и надежда на самоизлечение могут привести к серьезным осложнениям.
Под опущением матки (пролапсом) подразумевается неправильное положение матки и ее смещение ниже нормальной границы. Это происходит из-за того, что мышцы и связки таза ослабевают и не могут удержать органы в правильном положении. В большинстве случаев вместе с маткой опускается и влагалище.
Перемещение матки книзу также нередко приводит к смещению прямой кишки и мочевого пузыря, что приводит к нарушению работы этих органов: запорам, колитам, недержанию мочи, кала, газов и другим не менее серьезным проблемам.
Стадии опущения и выпадения матки
Опущение матки развивается постепенно, переходя от незначительного смещения к полному выпадению.
Заболевание проходит в четыре стадии:
- шейка матки находится над входом во влагалище, но при этом матка снаружи не видна;
- любое натуживание, включая чихание, кашель и поднятие тяжестей, приводит к тому, что шейка матки кратковременно выходит в половую щель;
- неполное выпадение матки вне зависимости от натуживания;
- полное выпадение матки с невозможностью вправить ее обратно.
У кого появляется опущение и выпадение матки?
У большинства из нас выпадение матки ассоциируется с глубокой старостью, когда ухудшается работа всех органов. Но на самом деле смещение внутренних половых органов встречается даже у молодых и нерожавших девушек.
Согласно статистике, опущение и выпадение матки наблюдается почти у 10% женщин до тридцати лет. В сорок лет это заболевание наблюдается у 35-40% женщин, а после пятидесяти лет более половины женщин не понаслышке знают, что такое выпадение матки и сопутствующие этому проблемы.
Причины опущения матки
Среди главных причин, которые могут привести к опущению и выпадению матки:
- врожденные пороки развития тазовой области;
- родовые травмы, тяжелые роды, разрывы промежности, многочисленные роды;
- хирургические операции на половых органах в анамнезе;
- тяжелый физический труд, частое поднятие тяжестей, в том числе излишне активное занятие фитнесом;
- дефицит эстрогенов;
- повышенное давление в брюшной полости;
- атрофические изменения, ослабление мышц и связок тазового дна;
- хронические запоры;
- частый натужный кашель;
- ожирение;
- новообразования, развивающиеся в зоне брюшной полости.
Когда надо обратиться к врачу
Опущение и выпадение матки в начальных стадиях проявляется следующими симптомами:
- тянущие боли внизу живота и в пояснице, которые усиливаются к концу дня;
- ощущение инородного тела во влагалище;
- боли во время полового акта;
- беловатые или кровянистые выделения из влагалища вне менструального цикла;
- нарушения менструального цикла.

Если женщина игнорирует первые предвестники опущения и не обращается к гинекологу, заболевание будет прогрессировать, и в дальнейшем она может самостоятельно обнаружить выпадение матки, выступающей из половой щели. Полное выпадение тела матки приводит к постоянному дискомфорту и сильным болям.
Без лечения выпадение матки становится причиной развития цистита, пиелонефрита, камней в почках. Женщину начинают мучить учащенное, или, наоборот, затрудненное мочеиспускание, непроизвольное подтекание мочи и недержание мочи, когда становится трудно вовремя добежать до туалета при позыве. Все это влечет за собой появление неприятного запаха, от которого не так просто избавиться.
При смещении прямой кишки могут появиться проблемы с дефекацией, тяжелые запоры и геморрой.
Во многих случаях комплексное лечение опущения и выпадения матки проводится с привлечением не только гинеколога, но и уролога с проктологом.
Опасность самолечения при опущении и выпадении матки
Выполнение любых физических упражнений, популярных упражнений Кегеля, прием лекарств, настоек и отваров лекарственных трав необходимо согласовывать с врачом-гинекологом. То, что при опущении матки помогло вашей знакомой или героине прочитанной где-либо статьи, вам может не помочь, или ухудшить ситуацию. Помните: запущенное выпадение матки лечится только хирургически.
Самолечение выпадения матки может привести к нарушению работы внутренних органов, травмам матки, образованию глубоких кровоточащих язв и постоянному дискомфорту. При таких проблемах трудно, а подчас и невозможно вести нормальную половую жизнь, ощущать себя счастливой женщиной и мамой.
Опущение и выпадение матки и влагалища
Опущение и выпадение матки и влагалища (пролапс гениталий) — процесс, при котором происходит опущение матки вниз, а в дальнейшем неполное или полное ее выпадение. При опущении матка может провисать во влагалище и даже выпадать из него (при выраженной степени опущения матки).
Выпадение матки, как правило, сопровождается опущением или выпадением стенок влагалища. И, аналогично, при опущении влагалища происходит выпячивание его стенок, при выпадении стенки влагалища располагаются ниже тазового дна. Вместе с передней стенкой влагалища опускается мочевой пузырь; опущение и выпадение задней стенки влагалища ведет к опущению передней стенки прямой кишки.
Опущение матки чаще всего возникает у часто рожавших женщин в связи с дряблостью передней брюшной стенки и тазового дна.
Опущение женских половых органов возникает в результате анатомических дефектов тазового дна. В свою очередь, к возникновению этих дефектов приводят три основных фактора:
• травма тазового дна во время патологических родов;
• врожденная дисплазия соединительной ткани;
• дефицит эстрогенов в результате наступления менопаузы.
При опущении матки возникают следующие симптомы:
• чувство давления внизу живота;
• ощущение тянущих болей во влагалище;
• появляются боли в крестце, реже в пояснице;
• нарушения мочеиспускания — учащение или затруднение;
• наблюдаются бели (отделяемое из влагалища);
• ощущение постороннего тела во влагалище.
Лечение. Главное при опущении матки — своевременно обратиться к врачу и начать лечение.
При небольшой степени опущения матки возможно консервативное лечение, которое заключается в специальной лечебной физкультуре и гинекологическом массаже и направлено на укрепление мышц тазового дна.
Эффективный и радикальный метод лечения опущения и выпадения матки — хирургическая операция. Отработаны разные методы хирургического лечения опущения матки. Если женщина точно знает, что больше не будет рожать, ей посоветуют удаление матки. Если роды возможны, и требуется сохранить матку, проведут органосохраняющую операцию с использованием синтетических протезных материалов (проленовой сетки).
Похожие главы из других книг:
Опущение и выпадение матки и влагалища Опущение и выпадение матки и влагалища (пролапс гениталий) — процесс, при котором происходит опущение матки вниз, а в дальнейшем неполное или полное ее выпадение. При опущении матка может провисать во влагалище и даже выпадать из
Опущение желудка Если в течение дня вам длительное время приходится проводить в неизменном положении (сидя или стоя) и общая подвижность недостаточна, возникает опасность проявления вялости стенок желудка (гипотонии). Развитие гипотонии иногда приводит к опущению
Выпадение волос Общие сведенияВыпадение волос (алопеция) – усиленное выпадение и недостаточный рост новых волос, проявляющиеся их поредением или полной утратой на волосистой части головы, лице, реже туловище и конечностях, возникающее в результате повреждения
Опущение матки и влагалища Опущение, или пролапс, матки представляет собой смещение органа вниз в полости малого таза. Причиной служит понижение тонуса мышц, слабость связочного аппарата матки, разрыв промежности в процессе родов. Довольно часто оно отмечается у
Выделения из влагалища У большинства женщин выделения из влагалища (бели) усиливаются, особенно во второй половине беременности. Так что это явление нормальное, и не стоит по этому поводу волноваться.Если выделения имеют желтовато-зеленоватую окраску, или белые и
Выпадение волос Выпадение волос (алопеция) — усиленное выпадение и недостаточный рост новых волос, проявляющиеся их поредением или полной утратой на волосистой части головы, реже туловище и конечностях, возникающее в результате повреждения волосяных луковиц
Опущение почек (нефроптоз) Нефроптоз – патология почек, при которой у человека наблюдается чрезмерная подвижность почки со смещением ее книзу, даже в живот и таз, при вертикальном положении тела. Это заболевание чаще встречается у женщин, в том числе у молодых.Хотя почки
ВОЛОС ВЫПАДЕНИЕ Физическая блокировкаНаши волосы выпадают все время: они постепенно отмирают и заменяются другими. Это естественный процесс. Но иногда они начинают выпадать слишком интенсивно, гораздо больше, чем обычно. Если при этом не вырастают новые волосы, см.
Инфекционные заболевания влагалища Эти заболевания занимают первое место среди всех акушерско-гинекологических заболеваний. Состояние влагалища напрямую влияет на способность женщины выносить и родить здорового ребенка.Причина – иммунная система не способна в
К основным симптомам появления кандидоза относят:
· Покраснение вульвы и влагалища;
· Отечность слизистых оболочек влагалища;
· Выделение бело-серого налета на стенках;
· Неприятные ощущения во время полового акта;
· Изменение в самочувствии – раздражительность, усталость, постоянное чувство дискомфорта;
· Болевые ощущения при мочеиспускании.
Вследствие распространения инфекции происходит частичная атрофия слизистой, поверхность слизистой становится ороговевшей и возникает сухость и болезненные ощущения усиливаются.
Если не прибегать к консультации медиков инфекция распространится на мочевую систему и приведет к более тяжелым заболеваниям мочевыводящей системы.
У меня опущение матки ,частые запоры и несколько лет нет половых отношений,да и зуда нет,только выделения нечасто,а при запорах
Основные симптомы молочницы – беловатые выделения, зуд, жжение в области влагалища и вульвы.
Что такое молочница?
Как часто и в каком возрасте выявляется молочница?
Хотя бы раз в жизни молочница появляется у 75 % женщин, а у 45%— два и более раз. Молочнице больше подвержены женщины детородного возраста от 20 до 40 лет. По-видимому, половые гормоны способствуют размножению грибов рода Candida. Молочница редко бывает до половой зрелости и после менопаузы.
Как проявляется молочница?
Основные проявления молочницы:
· зуд, жжение, покраснение и отечность в области влагалища и вульвы;
· творожистые выделения беловатого цвета без запаха или водянистые выделения с кисловатым запахом;
· боль во время полового акта;
· боль, жжение при мочеиспускании.
Симптомы молочницы часто усиливаются за неделю до менструации и проявляются как вместе, так и по отдельности.
Какие варианты молочницы существуют?
Есть два варианта течения молочницы — неосложненная, которая встречается у 80-90% женщин и осложненная молочница — у 10-20%.
- Критерии неосложненной молочницы:
• возникает один-три раза в год;
• причина молочницы, как правило, гриб Candida Albicans;
• подвержены женщины с нормальным иммунитетом.
- Критерии осложненной молочницы:
• четыре и более лабораторно подтвержденных случаев возникновения молочницы за год — рецидивирующая молочница;
• причина молочницы не Candida Albicans, а другие виды грибов Candida, чаще Candida glabrata
• возникает: на фоне приема антибиотиков и кортикостероидов; при нарушениях иммунитета — ВИЧ-инфекция; у женщин с диабетом, и после резкого охлаждения.
Схема лечения зависит от варианта молочницы – осложненная или неосложненная.
К чему может привести молочница?
Воспаление при молочнице может перейти и на другие участки:
· воспаление желез входа во влагалище — бартолинит;
· воспаление слизистой оболочки матки — эндометрит;
· воспаление мочеиспускательного канала — уретрит;
· воспаление мочевого пузыря — цистит.
Близкое расположение отверстия мочеиспускательного канала и входа влагалища может привести к поражению грибами рода Candida мочевыводящих путей, в частности, мочевого пузыря, и развитию уретрита и цистита.
Почему возникает молочница?
В 80-90% случаев молочница возникает из-за избыточного размножения гриба Candida Albicans, в 10-20% — других грибов Candida, например, Candida Glabrata.
Грибы рода Candida являются частью нормальной микрофлоры организма и обитают в полости рта, влагалища и кишечника. Когда иммунная система работает хорошо, грибы рода Candida никак себя не проявляют. При снижении иммунитета и других, предрасполагающих к заболеванию факторах, грибы Candida активно размножаются и приводят к воспалению.
Что предрасполагает к возникновению молочницы?
Факторы риска, которые способствуют появлению молочницы:
· состояние здоровья — сниженный иммунитет, сахарный диабет, ожирение, беременность, повышенное потребление углеводов, заболевания щитовидной железы;
· прием некоторых лекарств – антибиотиков, кортикостероидов, эстроген-содержащих препаратов;
· применение некоторых противозачаточных устройств — влагалищных губок, диафрагмы, внутриматочной спирали.
Благоприятные условия для возникновения молочницы — все то, что влияет на состояние и состав микрофлоры влагалища.
Как диагностировать молочницу?
Ни один из симптомов молочницы не является специфичным. Чтобы диагностировать молочницу и исключить другие заболевания нужно пройти лабораторные исследования: сдать мазок или посев. Врач может назначить один анализ или оба. Исследование мазка выявляет воспаление и наличие инфекции, а посев позволяет определить конкретный вид гриба Candida.
Выявление грибов Candida само по себе не является признаком заболевания. У 15-25% женщин грибы рода Candida присутствуют во влагалище при отсутствии молочницы.
С какими болезнями часто путают молочницу?
Самодиагностика неточна, потому что подобные молочнице симптомы встречаются и при других заболеваниях: бактериальном вагинозе, трихомониазе, хламидиозе, гонорее. Бактериальный вагиноз — наиболее частая причина нетипичных выделений из влагалища, поэтому это заболевание часто путают с молочницей.
Вероятность правильной самодиагностики молочницы невысока. Женщины, которые ранее не сталкивались с молочницей, ставят себе неправильный диагноз в 85-90% случаев. В 60-65% случаев ошибаются женщины, которые уже имели молочницу.
Надежный способ выявить молочницу — лабораторное исследование.
Передается ли молочница половым путем?
Молочница не передается половым путем. Но если у женщины часто повторяющаяся молочница, а у полового партнера сниженный иммунитет, заболевание может быть у обоих.
Проявления молочницы у мужчин:
• белый налет, зуд, жжение, покраснение и отечность в области головки полового члена и крайней плоти;
• боль или жжение во время полового акта, мочеиспускания.
При проявлении подобных симптомов мужчинам необходима консультация уролога.
Как лечат женщин с молочницей?
Основные средства в лечении женщин с молочницей — противогрибковые препараты группы азолов. Азолы задерживают и останавливают рост грибов.
Что нужно знать о противогрибковых препаратах?
Противогрибковые препараты принимают через рот — перорально или вводят во влагалище — интравагинально. Оба варианта лечения молочницы эффективны.
Если женщина наряду с азолами пьет другие лекарства, сочетать их нужно с осторожностью. Прием пероральных противогрибковых препаратов одновременно с нейролептиками может спровоцировать быстрое или нерегулярное сердцебиение, отеки, затрудненное дыхание, головокружение, обмороки.
Как лечат женщин с неосложенной молочницей?
Для лечения неосложненной молочницы назначают внутривлагалищные препараты группы азолов, например, флуконазол 150 мг. Срок приема от одного до семи дней.
Как лечат женщин с осложнённой молочницей?
Лечение осложнённой молочницы (вульвовагинальный кандидоз) - перорально, например, флуконазол 150 мг, каждые 72 часа, всего 3 раза или внутривлагалищный препарат группы Азолы до 14 дней (например, клотримазол, миконазол, терконазол).
При тяжелом грибковом воспалении преддверия влагалища (вульвит) могут местно применяться кортикостероиды (например, клотримазол-бетаметазон или нистатин-триамцинолон) в течение 2 дней, пока не начнут свое действие противогрибковые средства.
Как лечат молочницу у беременных?
При лечении молочницы у беременных следует избегать пероральную (через рот) терапию препаратами азолов, особенно в I триместре, потому что это может увеличить риск выкидыша и/или врожденных пороков.
Лечение беременных женщин с молочницей - предпочтительно внутривлагалищное ведение имидазолов (клотримазол или миконазол) в течение 7 дней.
Нужно ли лечить полового партнера женщины с молочницей?
У полового партнера женщины, которая страдает молочницей, лечение не проводят.
Однако, при часто повторяющейся молочнице у женщины и сниженном иммунитете у партнера, заболевание может проявиться у обеих, что требует совместного лечения. При одновременном лечении пары от молочницы целесообразно воздержаться от половой жизни.
Как избежать повторения молочницы?
В 9-25 % случаев молочница повторяется 4 раза или более в год, после кажущегося выздоровления – это так называемая рецидивирующая молочница.
У женщин с повторно возникающей молочницей для подтверждения диагноза и выявления вида гриба Candida необходимо проведение культурального исследования.
Если причина молочницы - разновидности гриба Candida, не относящиесяся к Candida Albicans, то стандартная противогрибковая терапия малоэффективна, что приводит к повторному возникновению заболевания, после кажущегося выздоровления.
Кроме того, генетическая предрасположенность, обуславливающая повышенную чувствительность к грибам рода Candida, может также быть причиной повторяющейся молочницы.
Как лечат женщин с повторяющейся молочницей?
Варианты лечения рецидивирующего кандидоза:
· Азолы – пероральный прием, например, флуконазола 150 мг, каждые 72 часа, всего 3 раза, далее
· 150 мг флуконазола перорально, еженедельно в течение 6 месяцев или
· внутривлагалищно крем клотримазол по 200 мг два раза в неделю в течение 6 мес или
· внутривлагалищно суппозитоий клотримазол 500 мг один раз в неделю в течение 6 мес
Внутривлагалищно борная кислота (при резистентности к азолам и при Candida glabrata), вводимая в желатиновой капсуле по 600 мг в день (на ночь) в течение 14 дней.
Внимание! Капсулы борной кислоты могут быть смертельны при проглатывании!
Как проводят профилактику повторной молочницы?
Женщинам с рецидивирующей молочницей нужно ограничить употребление:
· углеводов — сладостей, макарон, картофеля;
· продуктов, содержащих дрожжи — кваса, пива, хлеба.
Для снижения риска повторной молочницы стоит избегать:
• использования мыла, геля, антисептиков, дезодорантов и парфюмированных продуктов в интимной зоне и вокруг нее;
• направленного душа в область наружных половых органов;
• тесно облегающих брюк и синтетического белья;
• кондиционеров для ткани при стирке белья;
• лубрикантов с глицерином.
После купания или принятия душа вытираться нужно спереди назад, чтобы предотвратить распространение грибов Candida от ануса до влагалища.
Для лечения и профилактики молочницы не рекомендуются проводить спринцевание, вводить во влагалище чеснок, масло чайного дерева, молочнокислые или другие продукты.
Обратитесь к врачу, если:
· молочница появилась впервые;
· вы не уверены, молочница это или нет;
· безрецептурные препараты не помогают или решают проблему только на время.
После лабораторного исследования врач будет знать конкретный вид гриба Candida и подберет действенное лечение.
Читайте также:


